Similar presentations:
Задачи и проблемы лабораторной диагностики антифосфолипидного синдрома в клинической практике
1. ЗАДАЧИ И ПРОБЛЕМЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ АНТИФОСФОЛИПИДНОГО СИНДРОМА В КЛИНИЧЕСКОЙ ПРАКТИКЕ
*Подготовила ординатор 2 года
кафедры клинической лабораторной диагностики
с курсом лабораторной иммунологии
Макиева Регина Игоревна.
2. ОПРЕДЕЛЕНИЕ
*Антифосфолипидный синдром (АФС) - симптомокомплекс,включающий рецидивирующие тромбозы (артериальный
и/или венозный), акушерскую патологию (чаще синдром
потери плода) и связан с синтезом антифосфолипидных
антител (аФЛ): антикардиолипиновых антител (аКЛ) и/или
волчаночного антикоагулянта (ВА), и/или антител к b2гликопротеин I (анти-b2-ГПI).
*
3. ЭТИОЛОГИЯ
*Факторы риска:
* вирусные и бактериальные инфекции (гепатит С, ВИЧ, инфекционный мононуклеоз, малярия,
инфекционный эндокардит и др.)
* аутоиммунные заболевания (СКВ, ревматоидный артрит, болезнь Шегрена, узелковый периартериит,
аутоиммунная тромбоцитопеническая пурпура);
* злокачественные новообразования;
* прием лекарственных средств (психотропные препараты, гормональные контрацептивы и др.), отмена
антикоагулянтов.
* генетическая предрасположенность, связанная с различными вариантами антигенов HLA:
* для АТ к бета2-ГП – HLA-DPB1*0301 и -DPB1*1901
* для АТ к протромбину – HLA-DQB1*0301, -DQA1*03, и -DRB1*04
* для АТ к аннексину А5 – HLA-DRB1*08
* для АТ к фосфотидилсерину – HLA-DQB1*0301
* генетические дефекты в системе комплемента и полиморфизм гена бета-2-гликопротеина-1 (β2GPI)
*
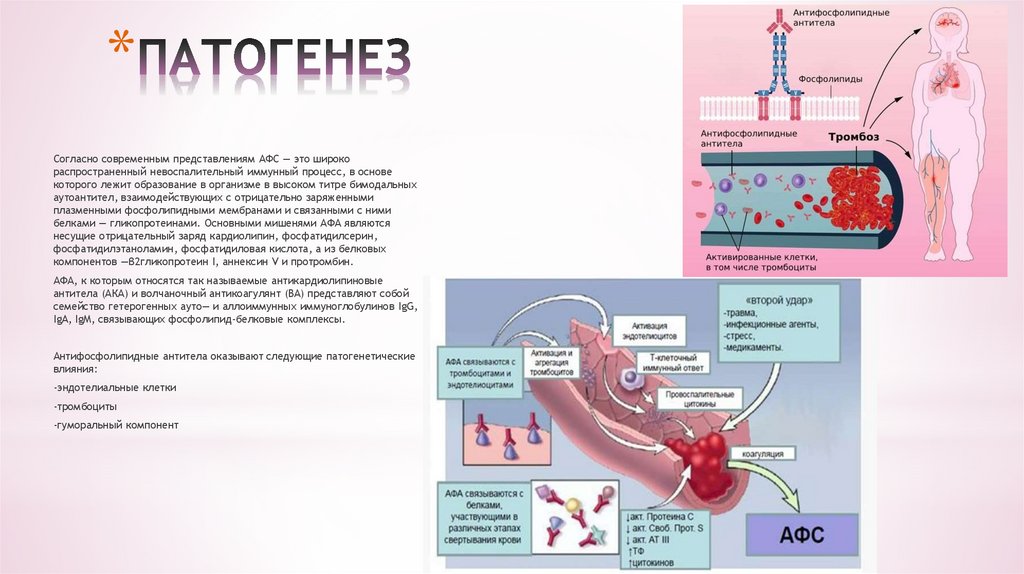
4. ПАТОГЕНЕЗ
*Согласно современным представлениям АФС — это широко
распространенный невоспалительный иммунный процесс, в основе
которого лежит образование в организме в высоком титре бимодальных
аутоантител, взаимодействующих с отрицательно заряженными
плазменными фосфолипидными мембранами и связанными с ними
белками — гликопротеинами. Основными мишенями АФА являются
несущие отрицательный заряд кардиолипин, фосфатидилсерин,
фосфатидилэтаноламин, фосфатидиловая кислота, а из белковых
компонентов —β2гликопротеин I, аннексин V и протромбин.
АФА, к которым относятся так называемые антикардиолипиновые
антитела (АКА) и волчаночный антикоагулянт (ВА) представляют собой
семейство гетерогенных ауто— и аллоиммунных иммуноглобулинов IgG,
IgA, IgM, связывающих фосфолипид-белковые комплексы.
Антифосфолипидные антитела оказывают следующие патогенетические
влияния:
-эндотелиальные клетки
-тромбоциты
-гуморальный компонент
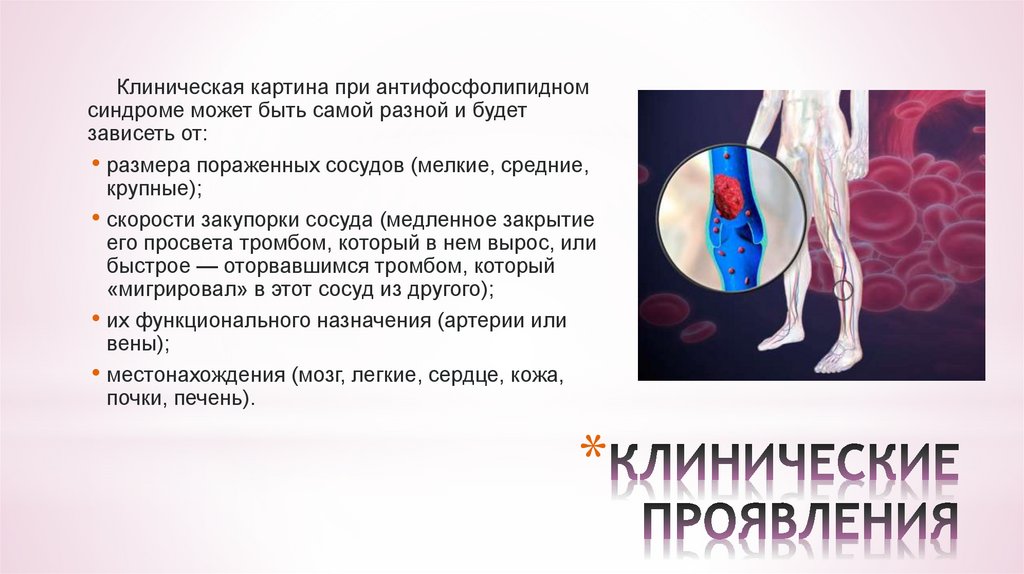
5. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Клиническая картина при антифосфолипидномсиндроме может быть самой разной и будет
зависеть от:
• размера пораженных сосудов (мелкие, средние,
крупные);
• скорости закупорки сосуда (медленное закрытие
его просвета тромбом, который в нем вырос, или
быстрое — оторвавшимся тромбом, который
«мигрировал» в этот сосуд из другого);
• их функционального назначения (артерии или
вены);
• местонахождения (мозг, легкие, сердце, кожа,
почки, печень).
*
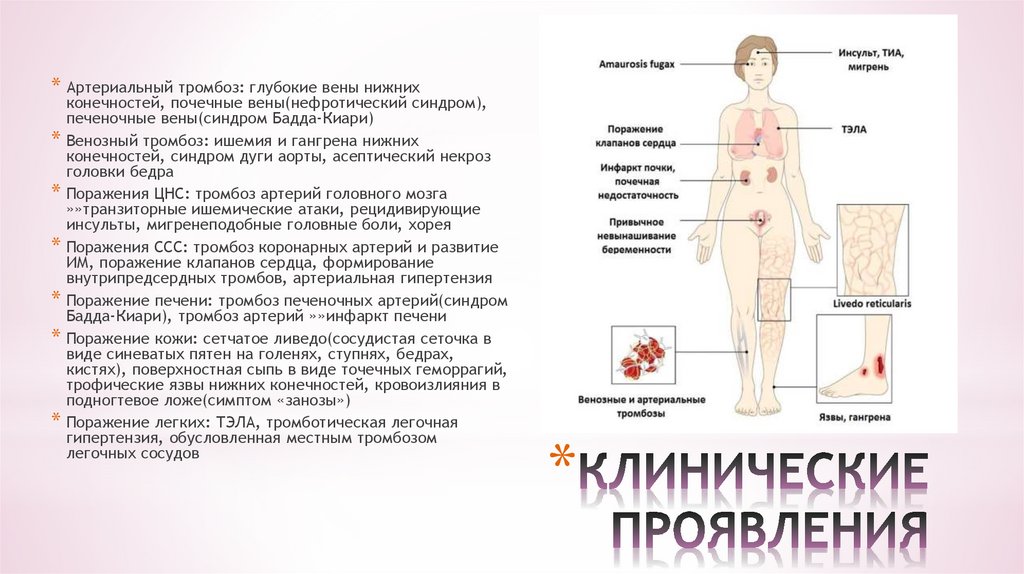
6. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
* Артериальный тромбоз: глубокие вены нижнихконечностей, почечные вены(нефротический синдром),
печеночные вены(синдром Бадда-Киари)
* Венозный тромбоз: ишемия и гангрена нижних
конечностей, синдром дуги аорты, асептический некроз
головки бедра
* Поражения ЦНС: тромбоз артерий головного мозга
»»транзиторные ишемические атаки, рецидивирующие
инсульты, мигренеподобные головные боли, хорея
* Поражения ССС: тромбоз коронарных артерий и развитие
ИМ, поражение клапанов сердца, формирование
внутрипредсердных тромбов, артериальная гипертензия
* Поражение печени: тромбоз печеночных артерий(синдром
Бадда-Киари), тромбоз артерий »»инфаркт печени
* Поражение кожи: сетчатое ливедо(сосудистая сеточка в
виде синеватых пятен на голенях, ступнях, бедрах,
кистях), поверхностная сыпь в виде точечных геморрагий,
трофические язвы нижних конечностей, кровоизлияния в
подногтевое ложе(симптом «занозы»)
* Поражение легких: ТЭЛА, тромботическая легочная
гипертензия, обусловленная местным тромбозом
легочных сосудов
*
7.
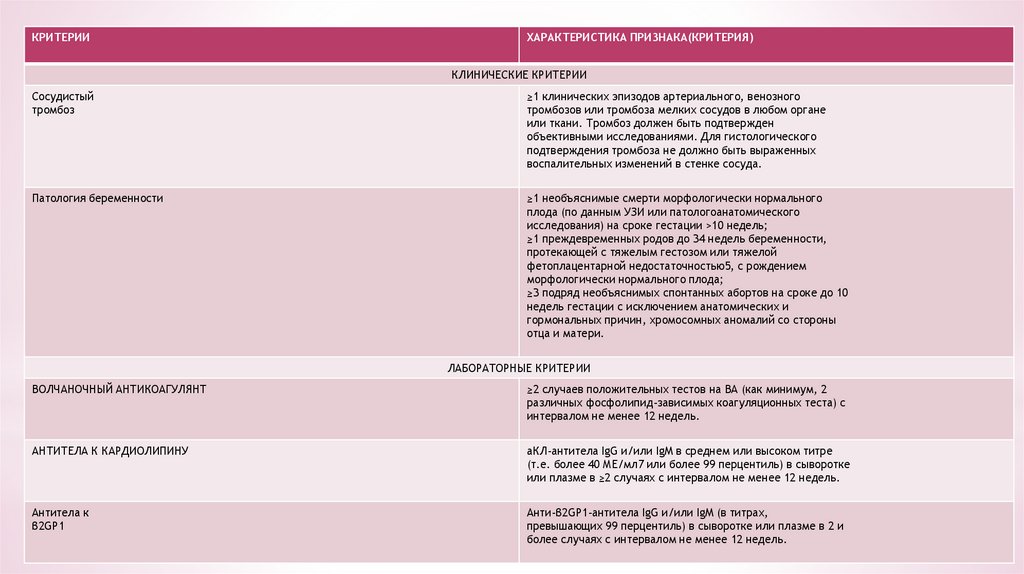
КРИТЕРИИСосудистый
тромбоз
ХАРАКТЕРИСТИКА ПРИЗНАКА(КРИТЕРИЯ)
*
Патология беременности
КЛИНИЧЕСКИЕ КРИТЕРИИ
≥1 клинических эпизодов артериального, венозного
тромбозов или тромбоза мелких сосудов в любом органе
или ткани. Тромбоз должен быть подтвержден
объективными исследованиями. Для гистологического
подтверждения тромбоза не должно быть выраженных
воспалительных изменений в стенке сосуда.
≥1 необъяснимые смерти морфологически нормального
плода (по данным УЗИ или патологоанатомического
исследования) на сроке гестации >10 недель;
≥1 преждевременных родов до 34 недель беременности,
протекающей с тяжелым гестозом или тяжелой
фетоплацентарной недостаточностью5, с рождением
морфологически нормального плода;
≥3 подряд необъяснимых спонтанных абортов на сроке до 10
недель гестации с исключением анатомических и
гормональных причин, хромосомных аномалий со стороны
отца и матери.
ЛАБОРАТОРНЫЕ КРИТЕРИИ
ВОЛЧАНОЧНЫЙ АНТИКОАГУЛЯНТ
≥2 случаев положительных тестов на ВА (как минимум, 2
различных фосфолипид-зависимых коагуляционных теста) с
интервалом не менее 12 недель.
АНТИТЕЛА К КАРДИОЛИПИНУ
аКЛ-антитела IgG и/или IgM в среднем или высоком титре
(т.е. более 40 МЕ/мл7 или более 99 перцентиль) в сыворотке
или плазме в ≥2 случаях с интервалом не менее 12 недель.
Антитела к
β2GP1
Анти-β2GP1-антитела IgG и/или IgM (в титрах,
превышающих 99 перцентиль) в сыворотке или плазме в 2 и
более случаях с интервалом не менее 12 недель.
8.
* Специфическая лабораторная диагностика АФС.* Лабораторные исследования при АФС
проводятся поэтапно и включают:
* 1. оценку функционального состояния
системы свертывания крови (определение
АЧТВ, ПВ и других показателей
коагулограммы);
* 2. выявление коагуляционными тестами
эффекта присутствия ВА
* 2.1. скрининговые тесты
* 2.2. подтверждающие тесты
* 3. количественное определение уровня
антител к кардиолипину, к β2-GP1 класса IgG,
IgM).
9. Соблюдение условий преаналитического этапа исследований для выявления волчаночного антикоагулянта является одним из ключевых
** Лабораторные исследования по выявлению ВА рекомендуется выполнять в отсутствии
антикоагулянтной терапии (через 1-2 недели после окончания приема АВК или при
МНО <1.5. В случае использования НМГ – через >12 часов после введения препарата).
Некоторые реагенты с ядом гадюки Рассела (dRVV) содержат ингибитор гепарина и
позволяют проводить исследования для образцов плазмы с концентрацией НФГ до 0.8
МЕ/мл.
* Используется только свободная от тромбоцитов плазма. Присутствие остаточного
количества тромбоцитов в исследуемой плазме может оказать влияние на результаты
фосфолипид-зависимых клоттинговых тестов посредством нейтрализации
антифосфолипидных антител (присутствующих в образце плазмы) тромбоцитарными
фосфолипидами с получением ложноотрицательных результатов исследований.
* Для получения свободной от тромбоцитов плазмы необходимо выполнить
центрифугирование цельной крови при 2000g в течение 15 минут, затем перенести
надосадочный слой плазмы в пластиковую пробирку и провести ее
центрифугирование при >2500g в течение 10 минут.
* В случае необходимости отложенного выполнения исследований, полученная путем
двойного центрифугирования плазма может быть заморожена при -70°С (при
хранении <1 месяца возможна заморозка при -20°С). Осуществлять заморозку плазмы
рекомендуется сразу после центрифугирования.
* Разморозку плазмы необходимо выполнять при 37°С (водяная баня, термостат) для
исключения образования криопреципитатов.
10. Принципы скринингового/подтверждающего теста
* Принцип тестов для определения ВА сиспользованием скринингового и
подтверждающего тестов основан на первичном
использовании реагента с малым количеством
фосфолипидов (скрининговый реагент) для
измерения удлинения времени свертывания по
сравнению с референсным ВС. Причина
удлинения времени свертывания в скрининговом
тесте – конкурентное действие ВА по связыванию
с ФЛ реакционной смеси, в результате чего
количества ФЛ не хватает для осуществления
коагуляции в пределах референсного ВС.
Последующее использование реагента с
избытком ФЛ (подтверждающий реагент)
обеспечивает связывания ВА с ФЛ и доступность
остаточного количества ФЛ для более быстрого
формирования сгустка, чем в скрининговом
тесте.
*
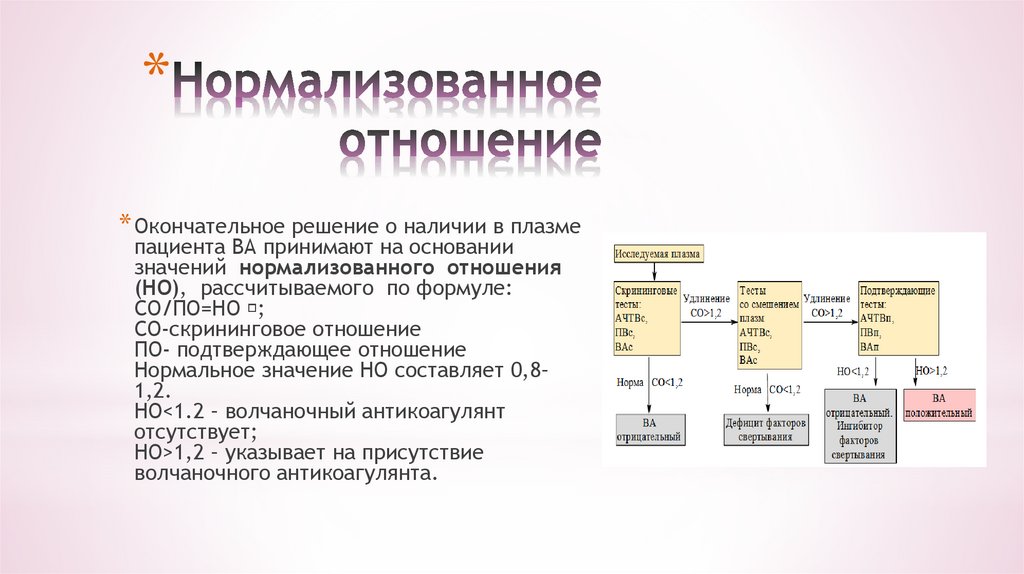
11. Нормализованное отношение
** Окончательное решение о наличии в плазме
пациента ВА принимают на основании
значений нормализованного отношения
(НО), рассчитываемого по формуле:
СО/ПО=НО ;
СО-скрининговое отношение
ПО- подтверждающее отношение
Нормальное значение НО составляет 0,8–
1,2.
НО<1.2 – волчаночный антикоагулянт
отсутствует;
НО>1,2 – указывает на присутствие
волчаночного антикоагулянта.
12. Антитела к кардиолипину Антитела к бета-2-гликопротеину
** Кардиолипин – один из фосфолипидов мембран клеток, являющийся строительным
материалом клеток организма. Антитела к кардиолипину – это аутоантитела к
собственным фосфолипидам, точнее, к липидно-белковому комплексу, состоящему из
кардиолипина и его кофактора (помощника) – бета-2-гликопротеина. В норме комплекс
кардиолипин-бета-2-гликопротеин обладает противосвертывающей активностью.
* Антитела к кардиолипину могут определяться в норме (редко), возможно их транзиторное
определение при острых заболеваниях.
* Результаты иммуноферментного анализа на присутствие антител оценивают как
«высокопозитивные» (более 60 МЕ/мл), «среднепозитивные» (20–60 МЕ/мл) или
«низкопозитивные» (менее 20 МЕ/мл). Результаты менее 10 МЕ/мл рассматривают как
отрицательные.
* Следует помнить, что существует серонегативный вариант АФС, при котором
имеются клинические проявления АФС (тромбозы), но классические серологические
маркеры не выявляются. Это связано со снижением уровня антител ниже порога
чувствительности методов определения вследствие потребления их при тромбозе. В
таких случаях требуется повторное определение антител, а также антител к другим
фосфолипидам (далее ФЛ) и кофакторным белкам (фосфатидилсерину,
фосфатидилинозитолу, фосфатидилэтаноламину, фосфатидилхолину, смеси ФЛ,
протромбину, комплексу фосфатидилсерин/протромбин, протеинам C, S, Z и аннексину V).
13. Проблема определения АФА
*1.Возможность ложноположительных и ложноотрицательных результатов
Ложноположительные результаты могут возникать при наличии инфекций, воспалительных
заболеваний (например, при системной красной волчанке), раковых заболеваниях или при приёме
некоторых медикаментов, что делает диагностику АФС сложной.Ложнопониженные результаты
возможны, если пациент принимает антикоагулянты (например, варфарин), что может
повлиять на результаты тестов, таких как aPTT.
2. Сложности с интерпретацией волчаночного антикоагулянта (ВА)
ВА может вызывать удлинение аPTT, но это не всегда специфично для АФС. Это же
может происходить при других заболеваниях (например, при лечении гепарином, дефиците
факторов свёртывания или некоторых инфекционных заболеваниях).Важно, чтобы тесты на ВА
были подтверждены микст-тестами и тестом с фосфолипидами, чтобы точно выявить влияние
аутоантител. Для диагностики АФС рекомендуется проводить повторное тестирование через
12 недель после первого выявления антител, чтобы исключить транзиторность повышения
3.Проблемы с титрованием и интерпретацией антител
Антитела к фосфолипидам могут быть в низких титрах, что может затруднить диагностику,
особенно на ранних стадиях заболевания. В некоторых случаях антитела присутствуют в
организме, но их концентрация недостаточна для проявления клинических симптомов, что
затрудняет диагностику "скрытого" АФС.
14. Заключение
* 1. Для постановки диагноза необходимы не менее одногоположительного клинического и одного лабораторного
критерия.
* 2. При поиске ВА необходимо соблюдать ряд условий и
рекомендаций.
* 3. При определении ВА необходимо выполнение полного
комплекса диагностических тестов.
* 4. У молодых людей с тромбозами, тромбоцитопениями, у
женщин с привычным невынашиванием беременности
следует обязательно исключить АФС.
*
15. Литература
* Клинические рекомендации по ревматологии, 2013г.(Рекомендации по лечение антифосфолипидного синдрома)
* Антифосфолипидный синдром. Издательство «литтера», москва,
2004, 424стр. Под редакцией Е.Л.Насонова
* Arachchillage D. R. J., Laffan M. Pathogenesis and management of
antiphospholipid syndrome // br J haematol. — 2017. — № 2. — Р.
181–195.
* Решетняк т. М. Антифосфолипидный синдром: диагностика и
клинические проявления
* А.В. Гомоляко, и.А. Новикова антифосфолипидный синдром.
Диагностика и лечение
*











 medicine
medicine