Similar presentations:
Клинические и лабораторные методы обследования при ревматических заболеваниях
1.
Клинические и лабораторныеметоды обследования при
ревматических заболеваниях
2.
План обследования больного в ревматологииI Субъективное обследование
Выяснение жалоб
Анамнез болезни
Анамнез жизни
Дополнительный расспрос о состоянии функций организма больного
Первое суждение о диагнозе
II Объективное обследование
Осмотр
Пальпация
Перкуссия
Аускультация
Предварительный диагноз
План дифференциальной диагностики
Лабораторные и инструментальные методы исследования
Окончательный диагноз
3.
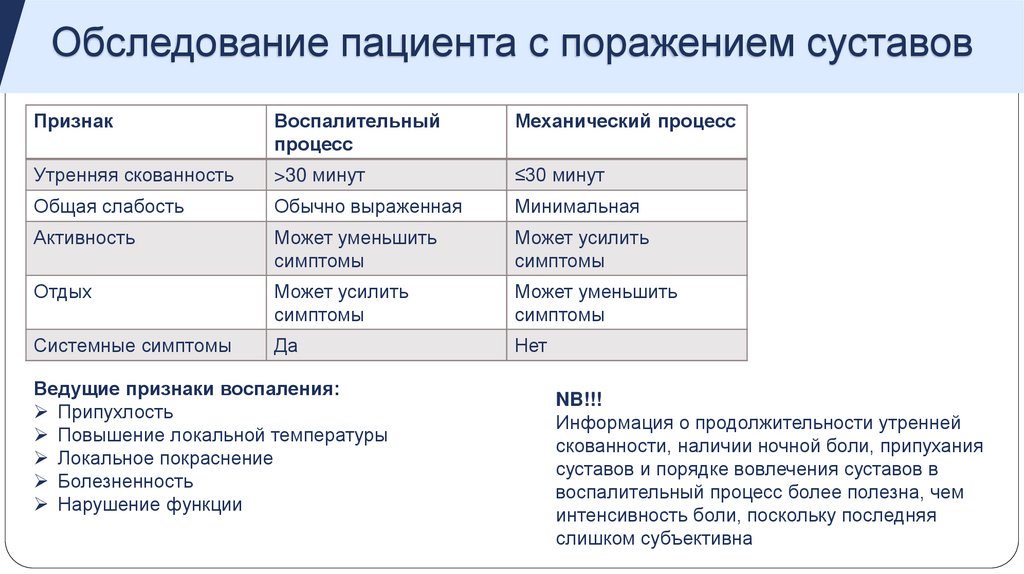
Обследование пациента с поражением суставовПризнак
Воспалительный
процесс
Механический процесс
Утренняя скованность
>30 минут
≤30 минут
Общая слабость
Обычно выраженная
Минимальная
Активность
Может уменьшить
симптомы
Может усилить
симптомы
Отдых
Может усилить
симптомы
Может уменьшить
симптомы
Системные симптомы
Да
Нет
Ведущие признаки воспаления:
Припухлость
Повышение локальной температуры
Локальное покраснение
Болезненность
Нарушение функции
NB!!!
Информация о продолжительности утренней
скованности, наличии ночной боли, припухания
суставов и порядке вовлечения суставов в
воспалительный процесс более полезна, чем
интенсивность боли, поскольку последняя
слишком субъективна
4.
Обследование пациента с поражением суставовПериферические суставы
Верхняя конечность
Дистальные межфаланговые
(ДМФС)
Проксимальные межфаланговые
(ПМФС)
Пястно-фаланговые (ПФС)
Первый пястно-фаланговый
сустав
Лучезапястный
Локтевой
Нижняя конечность
Межфаланговые
Плюснефаланговые
Таранно-пяточный
Голеностопный
Коленный
Аксиальные суставы и позвоночник
Аксиальные суставы
Плечелопаточный
Акромиально-ключичный
Грудинно-ключичный
Тазобедренный
Крестцово-подвздошные
сочленения
Позвоночник
Шейный отдел
Грудной отдел
Поясничный отдел
Осмотр
Пальпация
Активные и
пассивные
движение
Оценка
периартикулярных
структур
5.
Заболевания, проявляющиеся моноартритомСептический артрит:
Бактериальный
Микобактериальный
Лайм-боррелиоз
Грибковый
Болезни депонирования
кристаллов:
Подагра
Болезнь депонирования
пирофосфата кальция
Болезнь отложения
гидроксиапатита
Болезнь отложения кальция
оксалата
Травмы:
Перелом
Травмы вспомогательного
внутрисуставного аппарата
(связки, мениски)
Другие заболевания:
Остеоартрит
Ювенильный идиопатический
артрит
Коагулопатии
Аваскулярный некроз головки
кости
Синовит, вызванный
инородными телами
Пигментный
виллонодулярный синовит
Палиндромный ревматизм
NB!!!
Некоторые
полиартикулярные
заболевания могут
дебютировать
моноартикулярным
поражением, например:
РА
РеА
ПсА
И другие
6.
Заболевания, проявляющиеся полиартритомЗаболевания с острым полиартикулярным
синдромом
Заболевания с хроническим полиартикулярным
синдромом
Инфекции
Другие воспалительные
состояния
Ревматоидный артрит
Остеоартрит
Гонококковая
Ревматоидный артрит
Системная красная волчанка
Гемохроматоз
Менингококковая
Полиартикулярный и
системный ЮИА
Полиартикулярная подагра
Синдром
гипермобильности
Лайм-боррелиоз
Саркоидный артрит
Ювенильный идиопатический
артрит
Острая ревматическая
лихорадка
Системная красная
волчанка
Системный склероз
Инфекционный эндокардит
Реактивный артрит
Псориатический артрит
Вирусные артриты
(особенно корь, гепатит В и
С, парвовирус, вирус
Эпштейна-Барр, ВИЧ)
Псориатический артрит
Системный васкулит
Полиартикулярная
подагра
Реактивный артрит
Энтеропатический артрит
Саркоидный артрит
7.
Дополнительные методы обследования при суставномсиндроме
При моноартикулярном поражении:
Анализ синовиальной жидкости (дифдиагностика инфекций, микрокристаллических артритов,
гемартроза, воспалительных артропатий)
Рентгенография сустава (диагностика перелома, остеонекроза, остеоартрита, опухолевого процесса в
костях, хондрокальциноза)
Стандартные лабораторные тесты:
- ОАК с лейкоцитарной формулой, СОЭ, СРБ (подтверждение/исключение системного воспалительного
ответа)
- прокальцитониновый тест (дифдиагностика системного воспаления и инфекции)
- мочевая кислота
УЗИ сустава и периартикулярных структур
МРТ сустава
При полиартикулярном поражении в дополнение к вышеперечисленным:
Иммунологические исследования: АНФ, РФ, АЦЦП, HLA-B27
8.
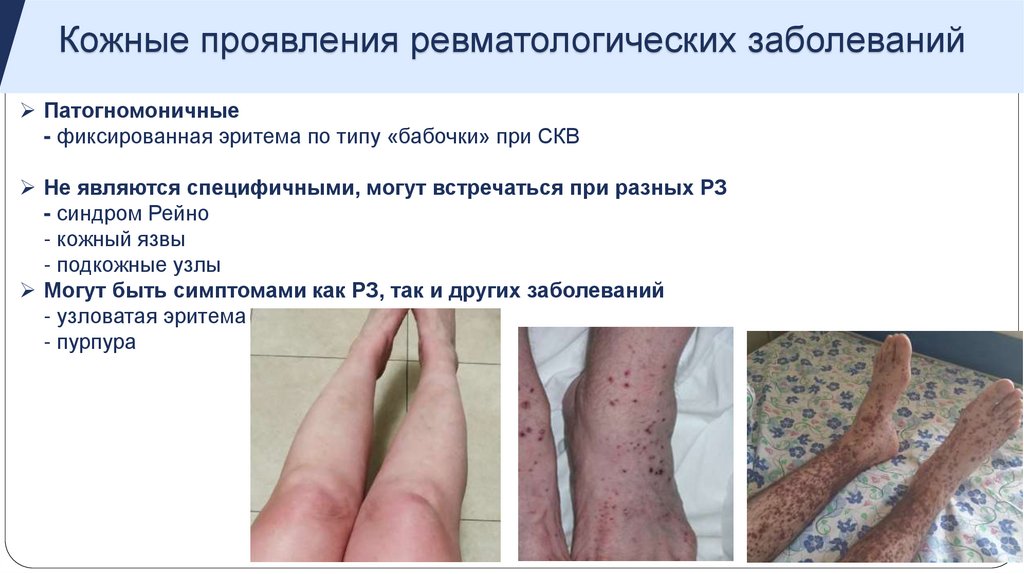
Кожные проявления ревматологических заболеванийПатогномоничные
- фиксированная эритема по типу «бабочки» при СКВ
Не являются специфичными, могут встречаться при разных РЗ
- синдром Рейно
- кожный язвы
- подкожные узлы
Могут быть симптомами как РЗ, так и других заболеваний
- узловатая эритема
- пурпура
9.
Кожные проявления ревматологических заболеванийСлизисто-кожные поражения при СКВ
1. «Бабочка» – острое светочувствительное кожное поражение при СКВ, свидетельствующее об
активности системного заболевания, распространяется на щеки и соединяется в области носа, не
затрагивая носогубный треугольник. Может быть плоским или с приподнятыми папулами и/или
бляшками. Заживает без рубцевания
2. Острая кожная волчанка – макулопапулезная сыпь на открытых участках кожи, обусловленная
фоточувствительностью, по характеристикам похожая на «бабочку».
3. Подострая кожная волчанка – возвышающиеся эритемные очаги, обычно связаны с экспозицией
солнечных лучей. Высыпания локализуются на груди, спине и наружных поверхностях верхних
конечностей. Поражения симметричны, не фиксированы, могут быть кольцевидными, серповидными
или напоминать псориаз с центральными чешуйками. Заживают обычно без рубцевания, но могут
оставлять участки депигментации
4. Дискоидная красная волчанка – может начинаться в виде эритемных папул или бляшек с
последующим увеличением размеров, хронизацией и изменением формы, с истончением эпителия и
атрофией в центре. После заживления оставляют рубцы, участки алопеции, депигментации
5. Язвы во рту и носовой полости – в типичном случае поражение локализуется на твердом небе или
нижней части носовой перегородки и могут быть безболезненными
10.
Кожные проявления ревматологических заболеванийКожные проявления дерматомиозита:
Гелиотропная сыпь – от фиолетового до эритематозного цвета, поражающая веки, скуловую область,
лоб и носогубные складки
Папулы Готтрона – плоские или возвышающиеся очаги от фиолетового до эритематозного цвета на
дорсальной поверхности плюснефаланговых и межфаланговых суставов (над костяжками пальцев).
Могут также появляться на разгибательных поверхностях запястий, локтей, коленей
V-образная сыпь – сливная эритематозная сыпь на передней поверхности груди и шеи
Сыпь в виде шали – эритематозная сыпь в области надплечий и проксимальных отделов верхних
конечностей
Симптом кобуры – эритематозная сыпь на латеральных поверхностях проксимальных отделов бедер
«Рука механика» – появление трещин кожи в области подушечек пальцев, особенно по лучевой
поверхности указательного пальца.
Патология ногтевого ложа – околоногтевая эритема, разрастание кутикулы, дилатированные
капиллярные петли
Подкожные кальцификаты – наблюдаются при ювенильной форме ДМ
11.
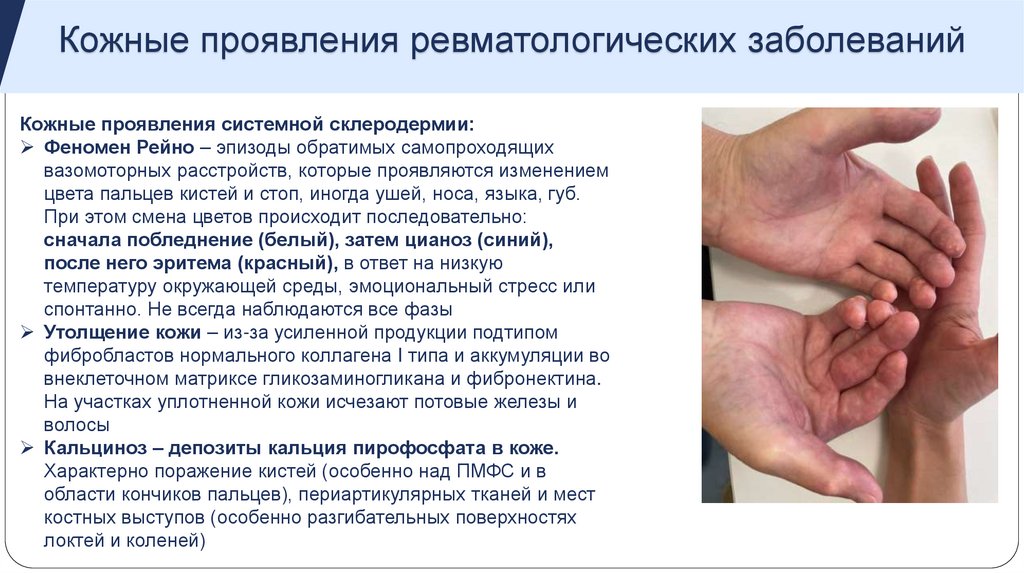
Кожные проявления ревматологических заболеванийКожные проявления системной склеродермии:
Феномен Рейно – эпизоды обратимых самопроходящих
вазомоторных расстройств, которые проявляются изменением
цвета пальцев кистей и стоп, иногда ушей, носа, языка, губ.
При этом смена цветов происходит последовательно:
сначала побледнение (белый), затем цианоз (синий),
после него эритема (красный), в ответ на низкую
температуру окружающей среды, эмоциональный стресс или
спонтанно. Не всегда наблюдаются все фазы
Утолщение кожи – из-за усиленной продукции подтипом
фибробластов нормального коллагена I типа и аккумуляции во
внеклеточном матриксе гликозаминогликана и фибронектина.
На участках уплотненной кожи исчезают потовые железы и
волосы
Кальциноз – депозиты кальция пирофосфата в коже.
Характерно поражение кистей (особенно над ПМФС и в
области кончиков пальцев), периартикулярных тканей и мест
костных выступов (особенно разгибательных поверхностях
локтей и коленей)
12.
Обследование пациента с подозрением насистемное заболевание соединительной ткани
Анамнестические данные:
Семейный анамнез ИВРЗ
Фотосенсебилизация
Лихорадка
Феномен Рейно
Физикально:
Патогномоничные кожные проявления
Осмотр слизистых (энантема, язвы), волосистой части головы, капилляриты
Телеангиоэктазии, дигитальные рубчики, язвочки
Осмотр ротовой полости (сухость слизистых? есть ли свободная слюна?
пришеечный кариес?)
Оценка мышечной силы посредством мануального мышечного тестирования
Пальпируемая пурпура, язвы кожи и слизистых
13.
Цели лабораторной диагностикиСкрининг РЗ
Дифференциальный диагноз
Подтверждение заболевания
Прогнозирование течения заболевания и
ответа на терапию
Мониторинг проводимой терапии
14.
Скрининг на наличие воспаленияСОЭ
- наименее специфичный метод, так как на величину показателя
влияет множество переменных
- может оставаться высокой после окончания воспаления (снижается
примерно на 50% за неделю)
- при гипергаммаглобулинемии постоянно сохраняется высокой
СРБ
- специфичный острофазовый реактант, продуцируемый печенью в
ответ на ИЛ-6 и другие цитокины
- повышение его уровня происходит в течение 4 ч после
повреждения, пик наблюдается через 24-72 ч, при отсутствии
воспалительного стимула его концентрация быстро падает (период
полужизни примерно 18 ч)
15.
Скрининг на наличие воспаленияЧрезмерно высокая СОЭ (>100 мм/ч):
Бактериальная инфекция (35%);
Заболевания соединительной ткани: гигантоклеточный артериит,
ревматическая полимиалгия, СКВ, системные васкулиты (25%);
Злокачественные новообразования: лимфомы, миелома, другие (15%);
Другие причины (25%).
При повышении СРБ необходимо исключить:
Бактериальную инфекцию;
Системный васкулит;
Атаку микрокристаллического артрита с полиартикулярным поражением;
Злокачественное новообразование с распространенными метастазами.
16.
Определение антинуклеарных антителПоказания к определению антинуклеарных антител:
Артрит в сочетании с лихорадкой
Гломерулонефрит
Необъяснимое другими причинами системное заболевание
Цитопении
Необъяснимая другими причинами патология ЦНС
Полисерозит
Сухой кератоконъюнктивит и ксеростомия
Феномен Рейно
Пальпируемая пурпура
17.
Определение антинуклеарных антителACR/EULAR рекомендована 2-х этапная стратегия определения
АНА
в
сыворотке
крови:
- на 1 этапе осуществляется скрининг АНА (АНФ) методом НРИФ.
- на 2 этапе пациентам с положительными результатами проводятся
подтверждающие тесты для выявления специфических антител к
отдельным ядерным антигенам с помощью ИФА, иммуноблота,
хемилюминисценции, мультиплексного иммунного анализа.
Некоторые
типы
антинуклеарных
антител
(PCNA,
NUMA)
обнаруживаются только методом НРИФ-HЕp-2
Некоторые типы антител к экстрагируемым ядерным антигенам (SSA/Ro, рибосомальному белку Р, Jo-1) не выявляются методом
НРИФ-HЕp-2
18.
Склеродермические антителаОпределение антицентромерных антител (АЦА)
информативно для диагностики системной склеродермии,
особенно CREST-синдрома.
Полезно для прогнозирования диффузного поражения
кожи, высокой вероятности развития рентгенологических
признаков легочного фиброза и нарушения
функциональных легочных проб
Имеет ограниченное значение для прогнозирования
течения ССД
19.
Ревматоидный факторРевматоидный фактор (РФ) - общий термин, использующийся для описания
аутоантител.
РФ может быть одним из изотипов: IgM, IgG, IgA или IgE.
IgM РФ - единственный изотип, определяемый в рутинной практике клиническими
лабораториями Чувствительность РФ при PA составляет 50-80%, специфичность - 8090%
Пациенты с РА, позитивные по РФ, обычно имеют более агрессивное поражение
суставов и повышенный риск развития внесуставных проявлений
Является диагностическим критерием РА
РФ может обнаруживаться и у здоровых людей, но обычно в низких титрах, с
одинаковой частотой у мужчин и женщин
На позитивность по РФ влияет возраст: у здоровых людей он выявляется в низких
титрах в возрасте 20-60 лет в 2-4%, в 60-70 лет - в 5% и в возрасте старше 70 лет - в
10-25% случаев
20.
Ревматоидный факторЧасто продукция РФ связана с хронической иммунной стимуляцией.
Наиболее часто с обнаружением РФ ассоциируются следующие заболевания:
хронические заболевания, чаще печени (первичный билиарный цирроз - 45-70%),
легких (интерстициальный легочный фиброз - 10-50%; силикоз - 30-50%; асбестоз - 30%);
ревматоидный артрит (50-85% пациентов);
другие ревматические заболевания: СКВ (15-35%), системный склероз (20-30%),
синдром Шегрена (75-95%), полимиозит (5-10%);
опухоли, особенно после рентгенотерапии или химиотерапии (5-25%);
инфекции (например, СПИД, мононуклеоз, паразитарные инфекции - 20-90%),
хронические вирусные инфекции (15-65%), гепатит В и С (20-75%), хронические
бактериальные инфекции: подострый бактериальный эндокардит (25-50%), сифилис (513%), другие микобактериальные инфекции (туберкулез - 8%; лепра - 5-58%).
21.
Исследование тромбодинамикиТест тромбодинамики предназначен для исследования динамики свертывания крови.
Методика проведения:
образцы плазмы крови помещаются в каналы прозрачной измерительной кюветы
в кювету вводится пластина, покрытая тканевым фактором свёртывания крови ⇨ активатор моделирует
повреждённую стенку сосуда
при соприкосновении плазмы крови с активатором стартует процесс свертывания: от локализованного
на торце вставки тканевого фактора в объём плазмы начинает расти фибриновый сгусток, в точности
как на поврежденной стенке сосуда in vivo
процесс возникновения и роста фибринового сгустка регистрируется цифровой видеокамерой в
рассеянном свете, фиксируя детальную информацию о динамике свертывания крови во времени и
пространстве
Получаемая информация:
время задержки роста сгустка
скорость роста сгустка
наличие спонтанного тромбообразования (вдали от активатора)
22.
Клиническое обследование больных с подозрением на РЗ определяетдальнейшую стратегию лабораторной диагностики, так как большинство
иммунологических лабораторных тестов имеет недостаточную
специфичность для диагностики РЗ, и оценка их результатов должна
проводиться в строгом соответствии с предполагаемым диагнозом,
данными анамнеза и физикального обследования.
Стандарты лабораторной диагностики РЗ обеспечивают оптимальное
использование лабораторных тестов для ранней диагностики, оценки
активности, тяжести течения, прогноза болезни.
Среди лабораторных биомаркеров РЗ наибольшее клиническое значение
имеют аутоантитела и острофазовые показатели



















 medicine
medicine








