Similar presentations:
Осложнения язвенной болезни желудка и двенадцатиперстной кишки
1.
Лекция:«Осложнения язвенной болезни
желудка и двенадцатиперстной
кишки».
1
2.
Язвенная болезнь: социальная проблема• Язвенной болезнью желудка и ДПК болеют 2-5%
взрослого населения (в РФ - 3 млн, оперируется
каждый 10-й)
• Считается, что около 10% населения развитых стран
страдают ЯБ хотя бы раз в жизни
• Распространённость язвы ДПК в 15-20 раз выше по
сравнению с язвенной болезнью желудка
• Мужчины болеют чаще женщин (ЯБ ДПК в 2-4 раза,
ЯБ желудка – примерно в 2 раза)
2
3.
Этиология и патогенез язвенной болезниРешающее звено – дисбаланс между факторами
«агрессии» и факторами «защиты» слизистой
оболочки желудка и двенадцатиперстной кишки
Избыточная продукция соляной кислоты
Инфекционный агент – H. pylori
Приём НПВС
Дуодено - гастральный рефлюкс
Травматизация слизистой оболочки
Другие факторы (курение, злоупотребление
алкоголем, стресс)
3
4. Классификация осложнений язвенной болезни (А.Ф.Черноусов , 1996):
Язва осложненная кровотечением: легким,тяжелым (профузным), крайне тяжелым.
Язва, осложненная перфорацией: открытой,
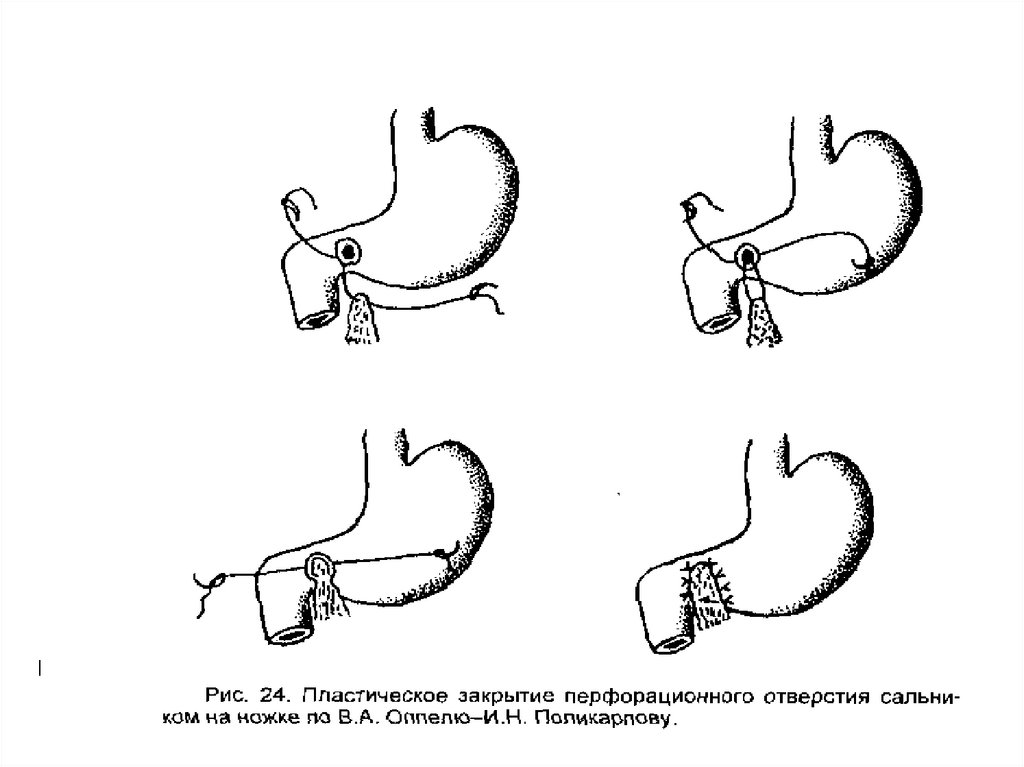
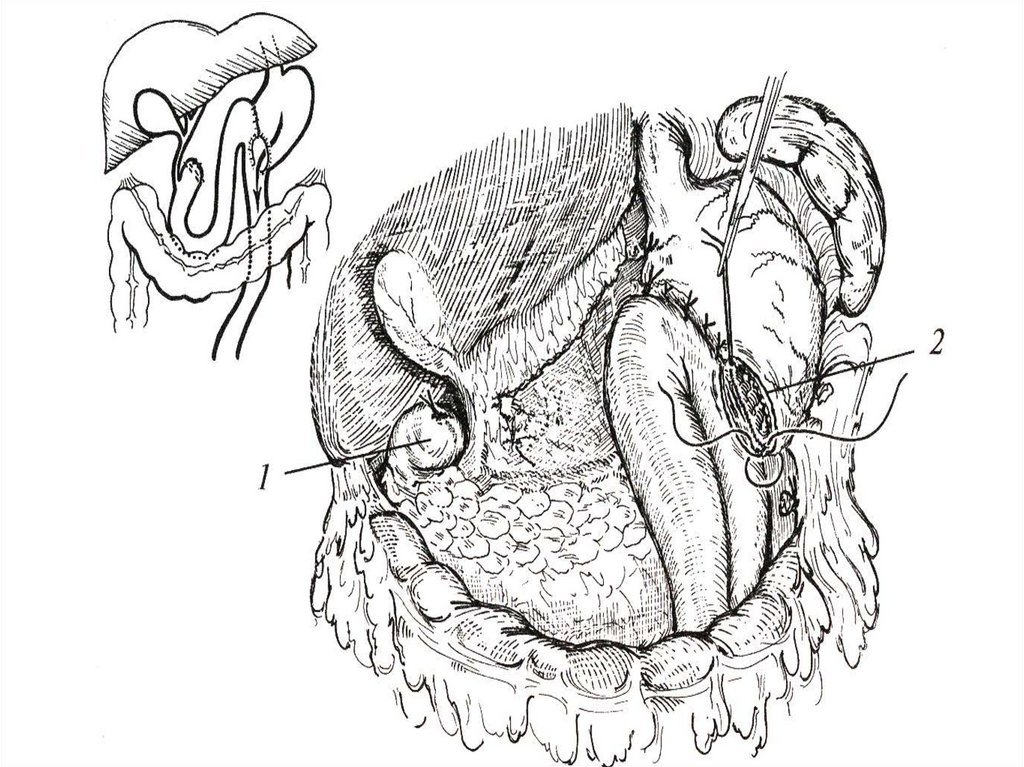
прикрытой.
Пенетрирующая и каллезная язвы.
Язва, осложненная рубцовыми деформациями
желудка и 12-перстной кишки, стенозом
привратника: компенсированным,
субкомпенсированным, декомпенсированным.
Малигнизация язвы.
4
5. Кровоточащая язва желудка и 12-перстной кишки
Кровотечение встречается у 20% больныхязвенной болезнью желудка и 12-перстной кишки
с летальностью от 2,7 до 32,5% (А.Ф. Черноусов с
соавт., 1996).
Наблюдаются кровотечения чаще всего у
больных с локализацией язв в средней трети
желудка по малой кривизне и на задней стенке
12- перстной кишки.
Кровотечения могут быть выражены в разной
степени, от микроскопических до обильных
профузных. Они бывают чаще у мужчин, обычно
в возрасте 30-50 лет.
5
6.
Клиническая картина гастродуоденальныхкровотечений характеризуется выраженным
появлением симптомов острого кровотечения:
- слабости и головокружения, иногда обморока
- тошноты
- бледности кожных покровов и слизистых оболочек
- холодного пота
Спустя некоторое время появляется рвота кровью,
при дуоденальных кровотечениях кровавой рвоты
может и не быть, появляется дегтеобразный стул
(мелена).
Пульс с самого начала кровотечения учащается, а в
дальнейшем в связи с падением артериального
давления он может слабеть и стать еле ощутимым.
6
7. Степень тяжести кровопотери (А.И. Горбашко, 1982)
Показатель кровопотериСтепень кровопотери
легкая
средняя
тяжелая
Эритроциты
3,5 1012/Л
3,5 1012/Л
2,5 1012/Л
Гемоглобин г/л
100
83-100
83
Пульс в 1 минуту
До 80
80-100
Выше 100
Систолическое АД
(мм рт.ст.)
100
100-90
90
Гематокрит, %
30
25-30
25
Дефицит глобулярного
объема,
% от должного
До 20
От 20 до 30 30 и больше
7
8.
Диагноз ставится на основании:- характерных жалоб, анамнеза (гематомезис, мелена,
признаки острой кровопотери)
- данных физикального исследования (пульс, АД,
ректальное исследование)
- лабораторных данных (гемоглобин, эритроциты,
ОЦК)
- аспирации желудочного содержимого
- выявления с помощью ФЭГДС источника
кровотечения, уточнения интенсивности
кровотечения, установления факта продолжения
кровотечения или его остановки.
8
9.
Классификацияисточника кровотечения по Forrest 1974 год
• Forrest I a – продолжающееся струйное аррозивное
кровотечение;
• Forrest I b – продолжающееся капиллярное (в виде
диффузного просачивания) кровотечение;
• Forrest II a – видимый крупный тромбированный сосуд;
• Forrest II b – плотно фиксированный к язвенному кратеру
тромб-сгусток;
• Forrest II с – мелкие тромбированные сосуды в виде
темно-коричневых темно-красных пятен;
• Forrest III – отсутствие стигм кровотечения в дне и краях
язвенного кратера.
9
10.
Определениехарактера
наблюдаемого
при
эндоскопическом
исследовании
кровотечения
имеет также большое значение.
Активное струйное кровотечение обычно бывает из
аррозированных сосудов различного диаметра или
из венозных узлов;
Умеренное кровотечение обычно наблюдается при
неполной обтурации сосудов сгустками крови,
тромбами или при множественных эрозиях
слизистой оболочки.
Слабое кровотечение чаще бывает из поверхностных
хронических язв или единичных эрозий.
10
11.
• Отсутствие активного кровотечения в моментэндоскопического исследования у больного с
клинико-лабораторными
признаками
острой
кровопотери ставит перед эндоскопистом важный
вопрос об угрозе рецидива кровотечения.
• Неблагоприятными эндоскопическими признаками
в этом отношении являются наличие глубоких
язвенных дефектов, в особенности в зоне с
хорошим
кровоснабжением,
обнаруженные
тромбированные сосуды и сгустки крови,
прикрывающие большие дефекты слизистой
оболочки.
11
12.
Рис. 1 ДуоденоскопияКровотечение из краев язвы
луковицы duodenum
Рис.2 Гастроскопия
Кровотечение из краев язвы
желудка
12
13.
Итак,формулировка
эндоскопического
заключения
исследования
должна
содержать диагноз (источник кровотечения),
указания на активность кровотечения в
момент исследования и эндоскопические
критерии возможности его рецидива.
13
14.
Руководствуясь такой схемой, всех больных послеэндоскопического исследования условно можно
разделить на три группы:
1) больные с продолжающимся кровотечением
(профузным, умеренным, слабым);
2) больные без активного кровотечения в момент
исследования,
но
с
признаками,
свидетельствующими об угрозе его рецидива;
3) больные с остановившимся кровотечением без
явной угрозы его рецидива.
Подобный подход имеет большое практическое значение, так
как
такая
интерпретация
данных
экстренного
эндоскопического
исследования
облегчает
решение
14
вопросов лечебной тактики.
15.
Для решения тактических задач в зависимости оттяжести кровопотери и нарушения общего
состояния выделяют 4 группы больных:
1) - общее состояние больных удовлетворительное –
кровопотеря легкой степени (стадия клинического
благополучия);
2) - общее состояние больных средней тяжести – кровопотеря
средней тяжести – геморрагический шок I
(стадия компенсированной кровопотери);
3) - общее состояние больных тяжелое – кровопотеря тяжелой
степени – геморрагический шок II
(стадия тяжелых гемодинамических нарушений);
4) - терминальное состояние – массивное профузное
кровотечение, часто продолжающееся, геморрагический
шок III (стадия необратимого шока).
Больные с кровотечением легкой степени госпитализируются в
хирургическое отделение, с кровотечением средней и тяжелой
степени – сразу же направляются в реанимационное отделение.
15
16.
При язвенном гастродуоденальном кровотечении следуетпридерживаться активно-выжидательной тактики, которая
заключается в следующем:
Э к с т р е н н а я о п е р а ц и я (2-3 часа после
поступления) показана при продолжающемся кровотечении
из язвы и невозможности его эндоскопической остановки
или при повторяющемся кровотечении в стационаре;
С р о ч н а я о п е р а ц и я производится в течение
первых 2-5 суток у больных 3-й группы с массивной
кровопотерей, когда несмотря на переливание 1500 мл
крови состояние больного не стабилизируется, а также при
сохранении угрозы рецидива кровотечения (при большом и
рыхлом тромбе, большой глубокой язве и т.д.).
Операция должна проводиться, за редким исключением, в
дневное время.
П л а н о в а я о п е р а ц и я проводится через 2-4
недели после быстрой и стойкой остановки кровотечения у
больных 1-2-й группы с легкой или средней тяжестью
кровопотери. Операцию целесообразно выполнять после
рубцевания язвы или ее уменьшения.
16
17.
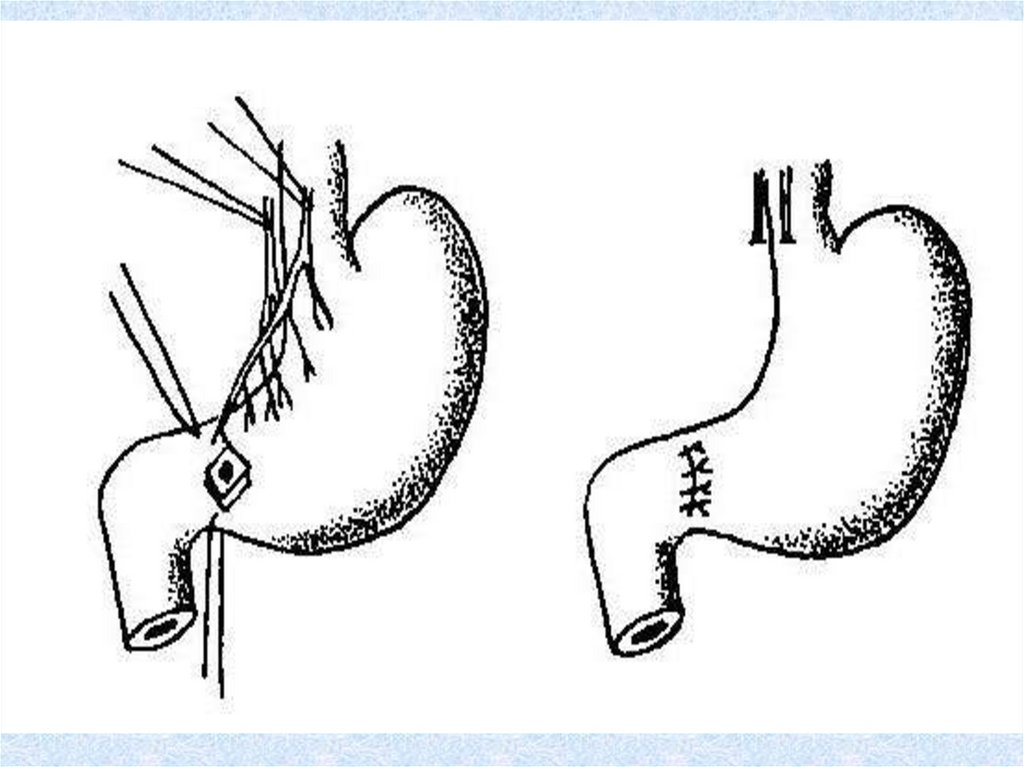
Методы операций:При язве 12-перстной кишки прошивают кровоточащий
сосуд или иссекают язву передней стенки в сочетании с
пилоропластикой и ваготомией.
При сочетанных язвах 12-перстной кишки и желудка –
резекция желудка.
При язве желудка – резекция желудка с удалением
кровоточащей язвы.
В тяжелой клинической ситуации при операциях на
высоте кровотечений могут быть использованы
малоинвазивные операции, направленные на спасение
жизни больного: гастротомия с прошиванием
кровоточащего сосуда, клиновидное иссечение язвы.
17
18.
1819.
1920.
2021.
2122.
2223. Прободная (перфоративная) язва
Частота прободений язв желудка и 12-п. кишки составляет от5 до 25%. Преобладают лица мужского пола (в 10 раз чаще,
чем женщины). Возраст больных 20 – 55 лет, с коротким
язвенным анамнезом (до 3 лет).
Лечебно
тактические
и
диагностические
ошибки
представляют очень большую опасность именно при
возникновении этого осложнения.
Несвоевременная диагностика приводит к развитию,
преимущественно распространенных форм гнойного
перитонита.
Особенно трудна диагностика перфорации острых
гастродуоденальных язв, развивающихся на фоне других
тяжелых заболеваний.
Иногда перфорация язвы сочетается с гастродуоденальным
кровотечением.
23
24.
Клинические проявления открытойперфорации язвы можно условно разделить на
три периода:
первый (6 часов) – резкий болевой синдром, фаза
абдоминального шока;
второй (более 6 -12 ч) – период затишья, мнимого
благополучия;
третий (свыше 12 часов) – период перитонита.
24
25. Клиника открытой перфорации в первом периоде характеризуется:
жесткой («кинжальной») болью, возникающейвнезапно в эпигастральной области или в правом
подреберье.
Кожные покровы бледные, цианоз губ, холодный
пот.
Положение больного вынужденное на спине или
правом боку с приведенными к животу бедрами.
Дыхание поверхностное.
Живот не участвует в акте дыхания, резко
напряжен («доскообразный»), втянут, очень
болезнен как при пальпации, так и при перкуссии.
Резко положительный симптом ЩеткинаБлюмберга.
Нередко отличается замедление пульса,
брадикардия, часто бывает снижение
артериального давления.
25
26.
Над областью печени перкуторно определяетсятимпанический звук (симптом Спижарного).
В боковых отделах живота определяется
притупление (свободная жидкость).
Перистальтические шумы кишечника ослаблены.
Пальцевое ректальное исследование выявляет
нередко болезненность со стороны передней
стенки прямой кишки.
Рентгенологическое исследование:
Определяется свободный газ в брюшной полости
(80%) в виде серповидной полосы под
диафрагмой. ФГС выявляет язву и прободение.
26
27.
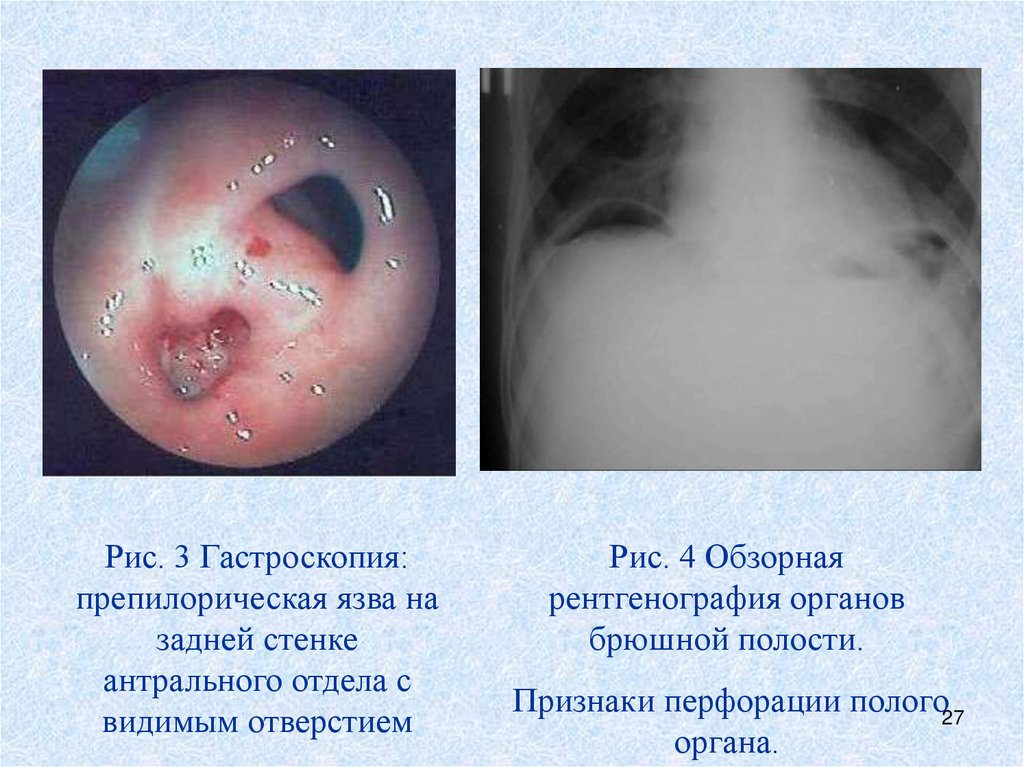
Рис. 3 Гастроскопия:препилорическая язва на
задней стенке
антрального отдела с
видимым отверстием
Рис. 4 Обзорная
рентгенография органов
брюшной полости.
Признаки перфорации полого27
органа.
28.
Во втором периоде выраженность симптомов снижается:Боли заметно уменьшаются или даже исчезают.
Дыхательные движения более свободные, несколько
учащенное дыхание.
Кожные покровы ближе к нормальной окраске.
Пульс учащен, артериальное давление нормальное.
Живот умеренно вздут, напряжение мышц снижено,
симптом Щеткина-Блюмберга положительный. Определяется
пальпаторно значительная болезненность в правой
подвздошной области, более выраженная, в эпигастральной
области (распространение содержимого по правому боковому
каналу).
Рентгенологически по прежнему выявляется свободный газ.
Анализ крови выявляет лейкоцитоз, нередко со сдвигом
формулы белой крови влево.
Для третьего периода характерны симптомы разлитого
гнойного перитонита.
28
29.
Дифференциальная диагностика:со стенокардией, инфарктом миокарда
острым холециститом
аппендицитом
почечной коликой
базальный плевритом и пневмонией
эмболией и тромбозом брыжеечных сосудов
расслаивающей аневризмой аорты.
29
30.
Нужно помнить, что при инфаркте миокарда истенокардии боль в животе преимущественно
локализуется в области мечевидного отростка, нет
тошноты и рвоты, напряжение мышц передней брюшной
стенки отсутствует, отсутствует симптом ЩеткинаБлюмберга. Присутствуют изменения на ЭКГ.
При остром холецистите напряжение брюшной стенки
также выражено в значительно меньшей степени, не
бывает состояние шока, а поведение больного
беспокойное.
Диф.диагноз с острым аппендицитом также бывает
сложным, особенно в сроки, превышающие 6 часов от
момента прободения.
Следует помнить, что зона распространения мышечного
напряжения при прободной язве желудка (12-перстной
кишки) значительно обширнее, чем при остром
аппендиците и наиболее выражена в эпигастральной
области, диафрагмы и, нередко, наличие серповидной
полосы свободного газа над печенью.
30
31. Прикрытая перфорация язвы
Механизм этого варианта осложнениязаключается в том, что через некоторое время
перфорационное отверстие прикрывается
расположенным вблизи анатомическим
образованием (участком большого сальника,
печенью и др.) или пленками фибрина, складкой
слизистой, кусочком пищи.
Клинические симптомы вначале типичны для
перфорации, а в дальнейшем постепенно стихают,
хотя в проекции перфорации остается локальное
мышечное напряжение. Под диафрагмой над
печенью перкуторно и рентгенологически удается
обнаружить газ.
31
32.
Перфорация в области язвы на задней стенкежелудка
Особенность этого осложнения заключается в
том, что содержимое желудка изливается в
сальниковую сумку. При этом свободный газ над
печенью не определяется, не выявляется и
свободная жидкость в брюшной полости.
Боль в момент перфорации не резкая, хотя и
достаточно выраженная. Мышечное напряжение в
основном ограничено эпигастральной областью.
Очень скоро развивается абсцесс сальниковой
сумки.
Следует помнить и о возможности развития
диффузного перитонита при распространении
гнойного экссудата в свободную брюшную
полость через Винслово отверстие.
32
33.
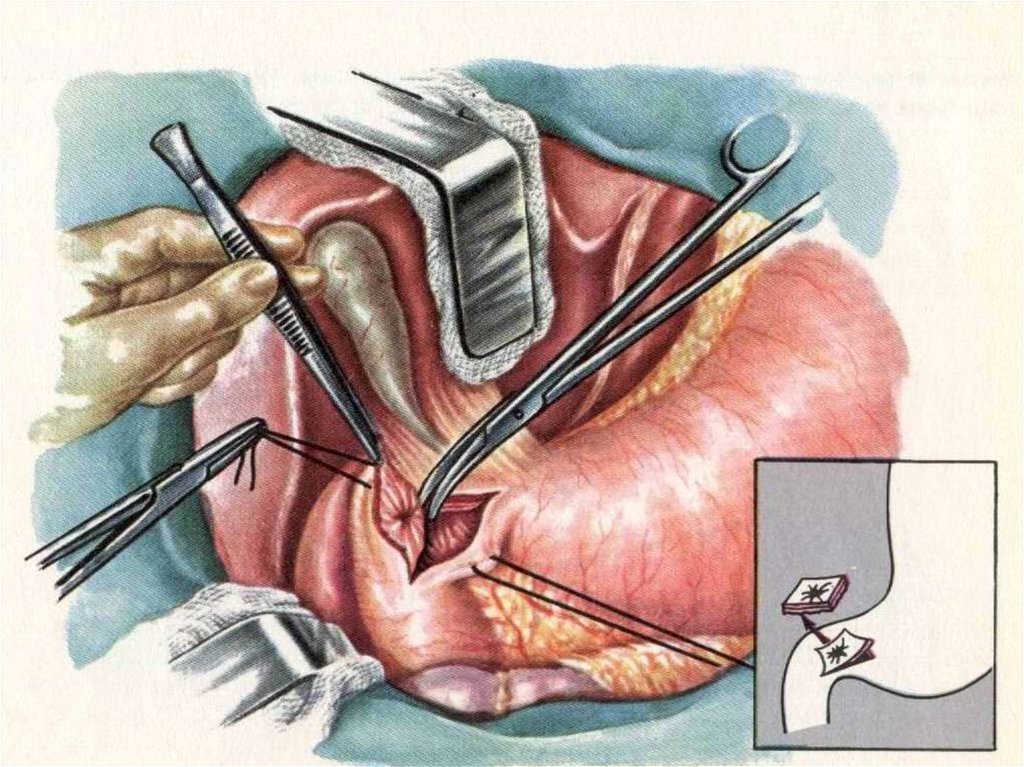
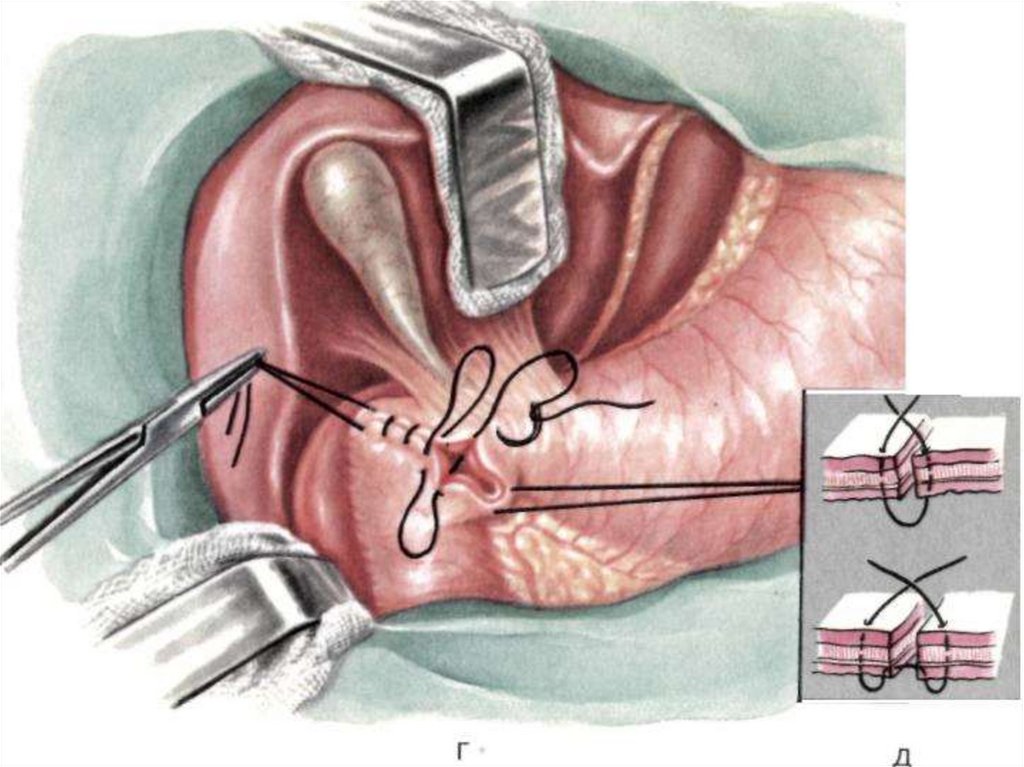
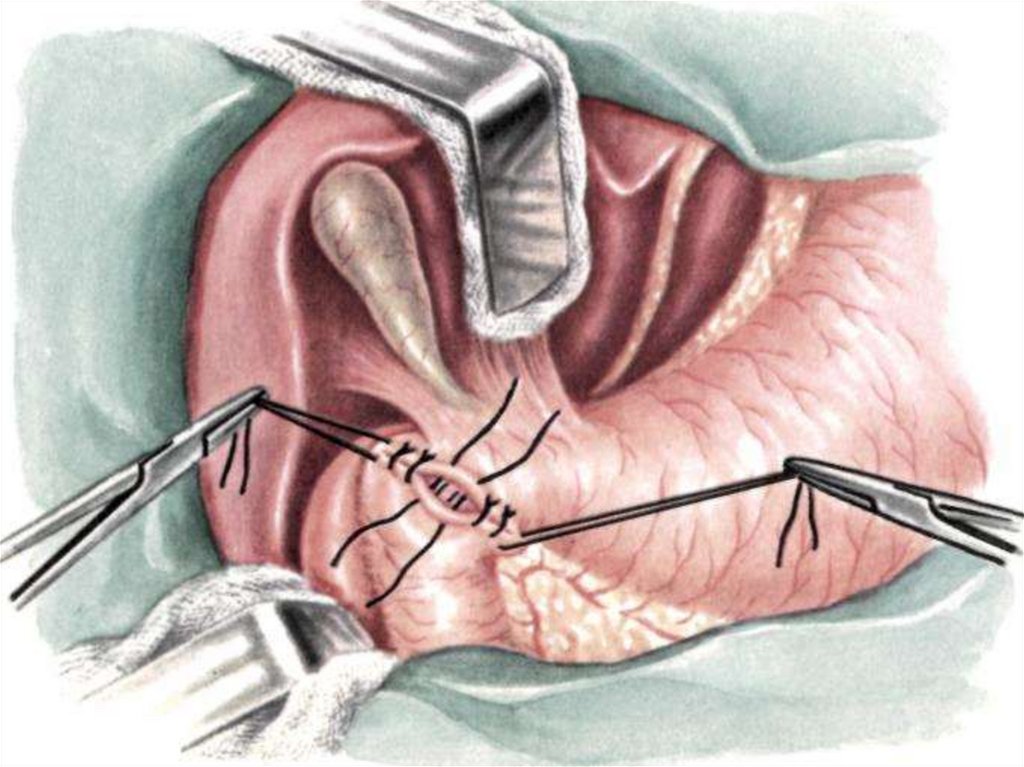
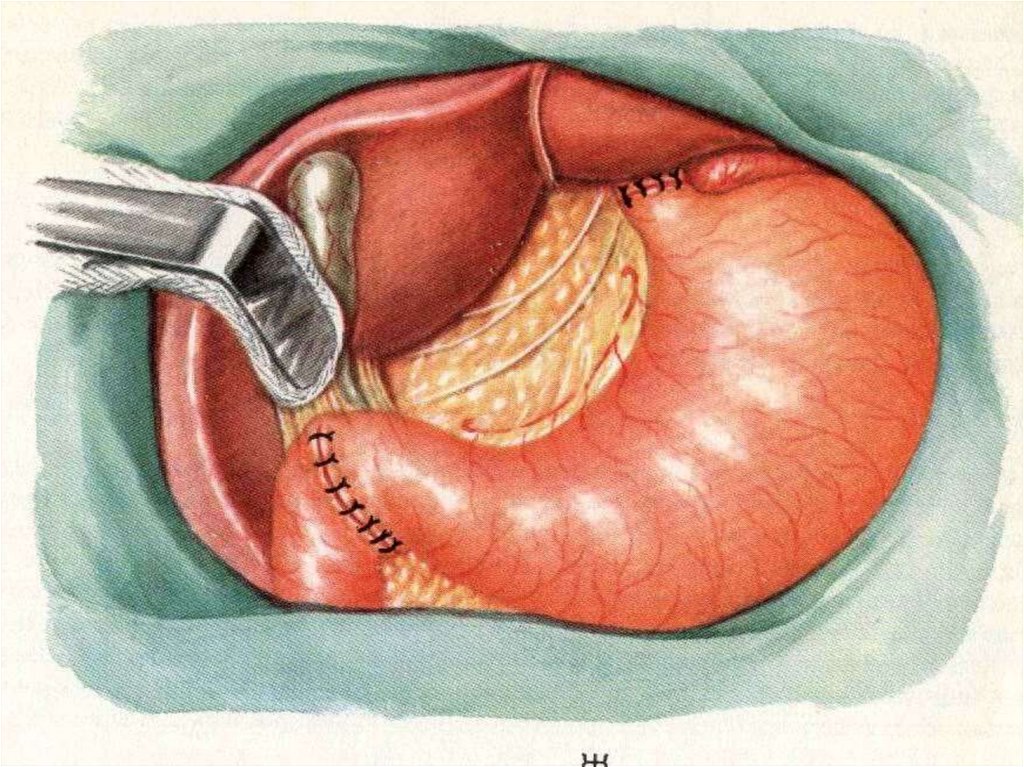
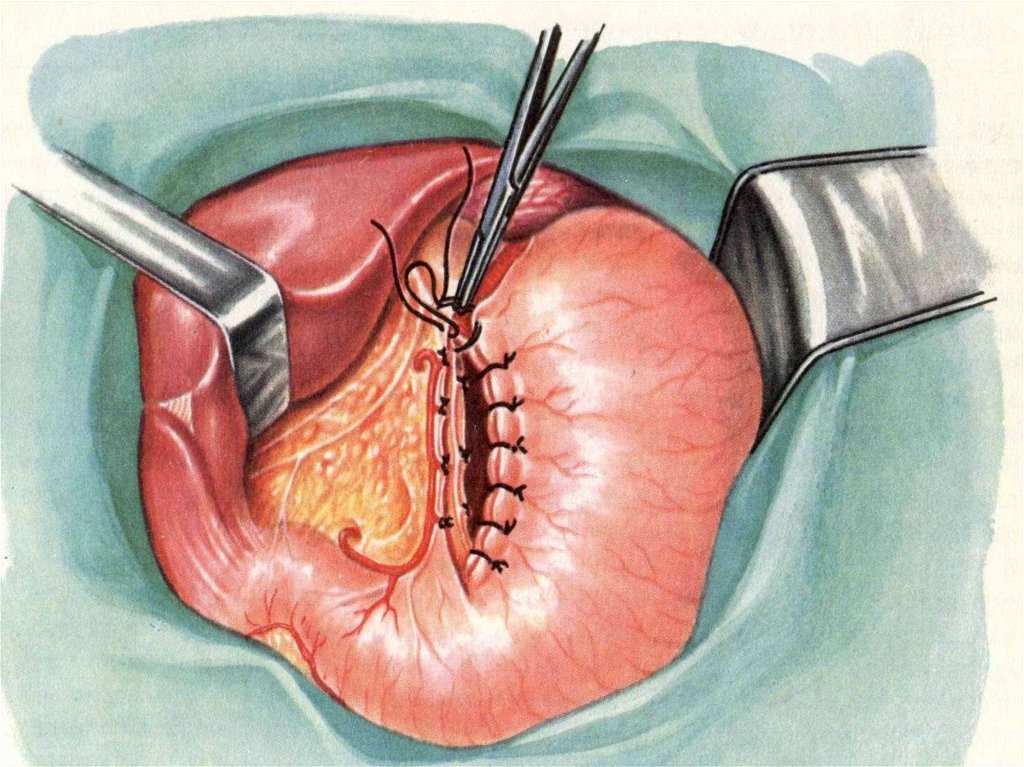
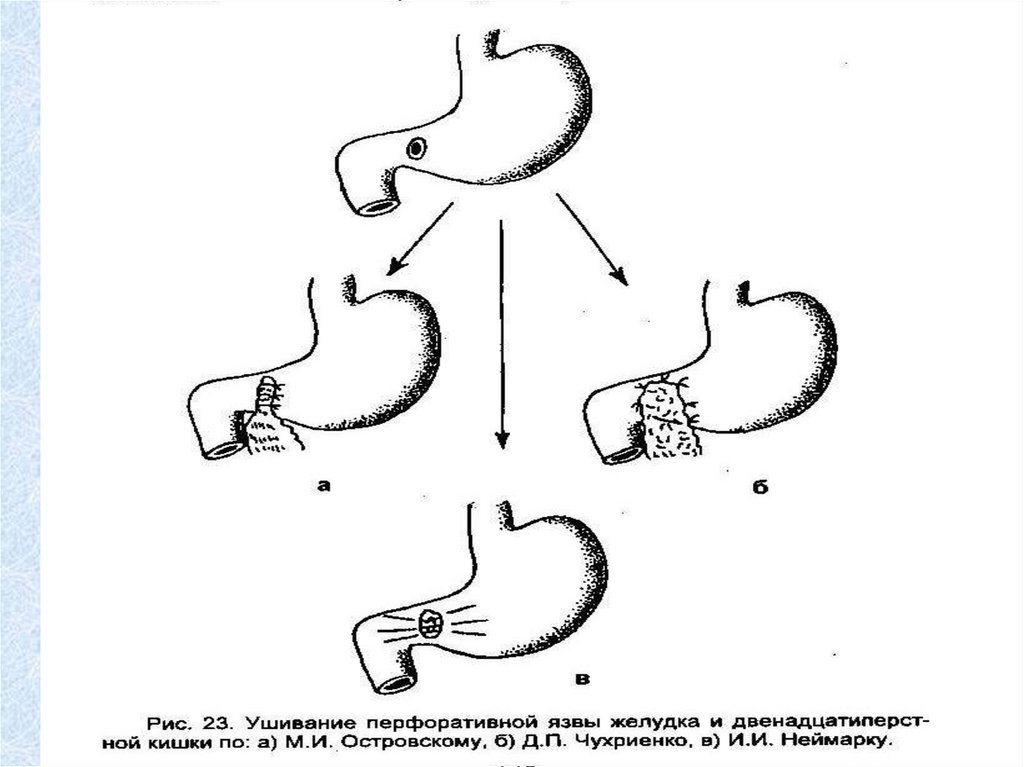
Лечение – оперативное:ушивание прободного отверстия;
ушивание перфоративной язвы с селективной
проксимальной ваготомией:
стволовая ваготомия с иссечением язвы и
пилоропластикой;
резекция желудка; ваготомия с антрумэктомией;
При невозможности выполнить операцию и при
отказе больного от операции применяют
консервативное лечение по методу Тейлора.
33
34.
3435.
3536.
3637.
3738. Проникающие (пенетрирующие язвы)
Язвы желудка могут проникать (пенетрировать)в соседние органы (печень, поджелудочную железу,
малый сальник, переднюю брюшную стенку, в
забрюшинное пространство).
При язвах 12-перстной кишки пенетрация чаще
всего происходит в головку поджелудочной железы,
в печеночно-12-перстную связку, желчный пузырь,
поперечно-ободочную кишку.
Различают три стадии:
-внутристеночную,
-фиброзного сращения,
-пенетрация в орган или какие-либо анатомические
структуры.
38
39. Клинические проявления пенетрации:
• Пенетрация язвы в поджелудочную железу клиническипроявляется интенсивными болями в спине.
Нередко появляются выраженная болезненность и
напряжение брюшной стенки (картина местного
перитонита). У ряда больных удается прощупать
воспалительную опухоль (инфильтрат).
При пенетрации язвы в полый орган возможно
возникновение внутреннего свища (желудочно-ободочного
и др.)
При пенетрации язвы в ткани забрюшинного пространства
развивается симптоматика забрюшинной флегмоны с
образованием натечника в правые поясничную и паховую
область, на боковую поверхность груди.
В случае образования свища с желчным пузырем
развивается острый холангит или холецистит.
39
40.
При диагностике пенетрации язвы желудка или 12перстной кишки следует учитывать данные анамнеза,клиники, а также эндоскопических и рентгенологических
исследований.
Рентгенологическое исследование позволяющее увидеть у
этих больных ниши со значительным затеканием
контрастной массы в соседние участки (органы);
ФЭГДС, которая, как правило, дает возможность
обнаружить язву больших размеров на задней стенке 12перстной кишки.
Лечение
Методом выбора при пенетрирующих язвах является
резекция желудка.
40
41.
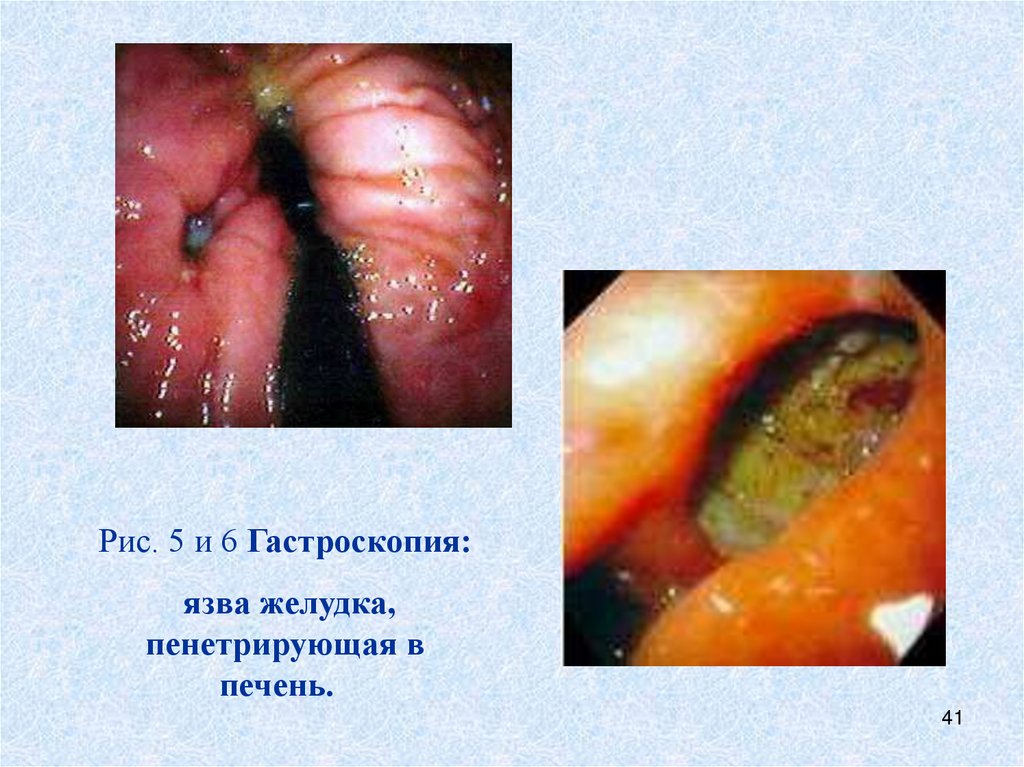
Рис. 5 и 6 Гастроскопия:язва желудка,
пенетрирующая в
печень.
41
42. Пилородуоденальный стеноз:
Стенозирование выходного отдела желудка возникает у5-10% больных язвенной болезнью.
Причина – язвы 12-перстной кишки (чаще) и
препилорического отдела желудка. Сужение вызывают:
инфильтрат, отек, спазм, рубцовая ткань.
Клиника (три стадии).
Компенсированная – умеренно выраженное сужение с
соответствующими клиническими проявлениями (чувство
полноты, тяжести в желудке, изжога, отрыжка, редко
рвота).
ФГС – сужение, отек, перистальтика.
R-скопия – желудок умеренно расширен, перистальтика
усилена, эвакуация замедлена. Эвакуация может быть
замедленной до 6-12 часов.
42
43.
Стадия субкомпенсации - чувство тяжести и полноты вэпигастральной области, «тухлая» отрыжка, рвота пищей,
усиленная перистальтика, «шум плеска», слабость, потеря
массы тела, обезвоживание.
ФГС – сужение, отек привратника, невозможность
провести эндоскопию 12-перстной кишки.
R-скопия – желудок значительно расширен, перистальтика
его ослаблена, натощак содержит жидкость, сужение
выходного канала, выраженное замедление эвакуации
содержимого (от 12 ч до 20 ч).
43
44.
Стадия декомпенсации - чувство распирания в эпигастрии,ежедневная обильная рвота со зловонным запахом, жажда,
снижение диуреза, запоры, поносы, истощение, «шум
плеска», контуры желудка на передней стенке живота).
Р-скопия – резкое расширение, большое количество
жидкости, слабая перистальтика, задержка эвакуации более
24 часов.
Волемическое нарушения – снижение ОЦК, сгущение крови,
«централизация кровообращения», гипокалиемия,
гипохлоремия, метаболический алкалоз.
При гипокалиемии снижается АД (больше диастолическое),
нарушается ритм сердечных сокращений, может возникнуть
сердечный блок.
Нарушается функциональное состояние кишечной стенки
(парез).
Снижается почечный кровоток и диурез, развивается
азотемия и ацидоз.
На фоне снижения ионов СО2 в крови развивается
гастрогенная тетания (при алкалозе).
44
45.
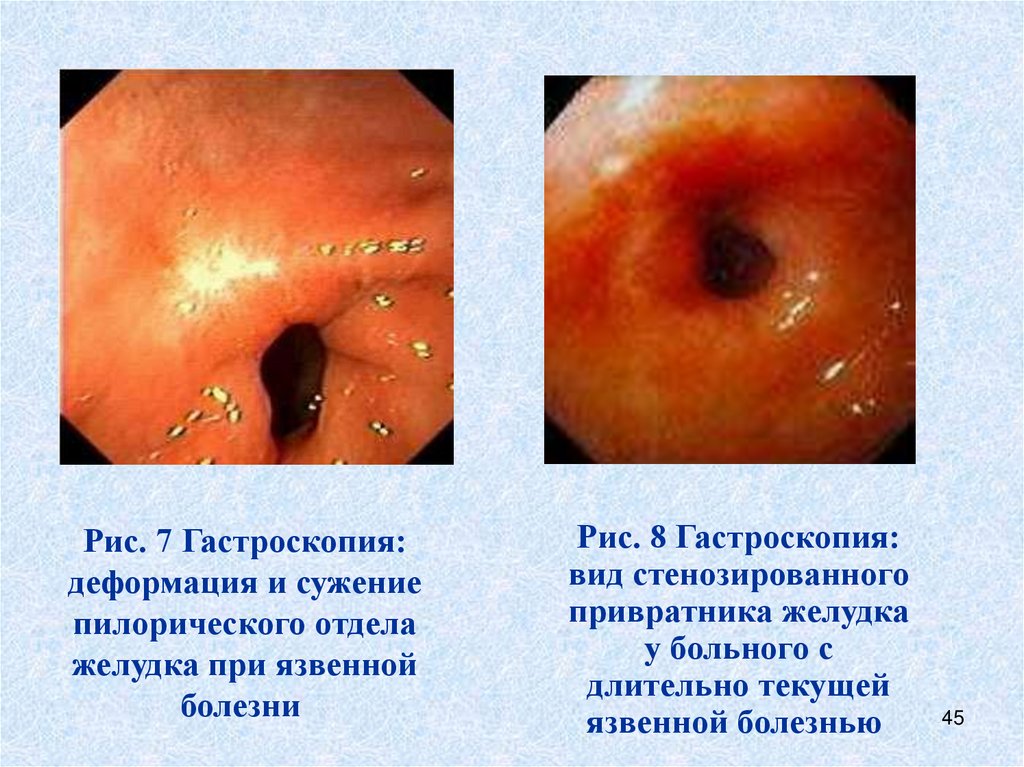
Рис. 7 Гастроскопия:деформация и сужение
пилорического отдела
желудка при язвенной
болезни
Рис. 8 Гастроскопия:
вид стенозированного
привратника желудка
у больного с
длительно текущей
язвенной болезнью
45
46.
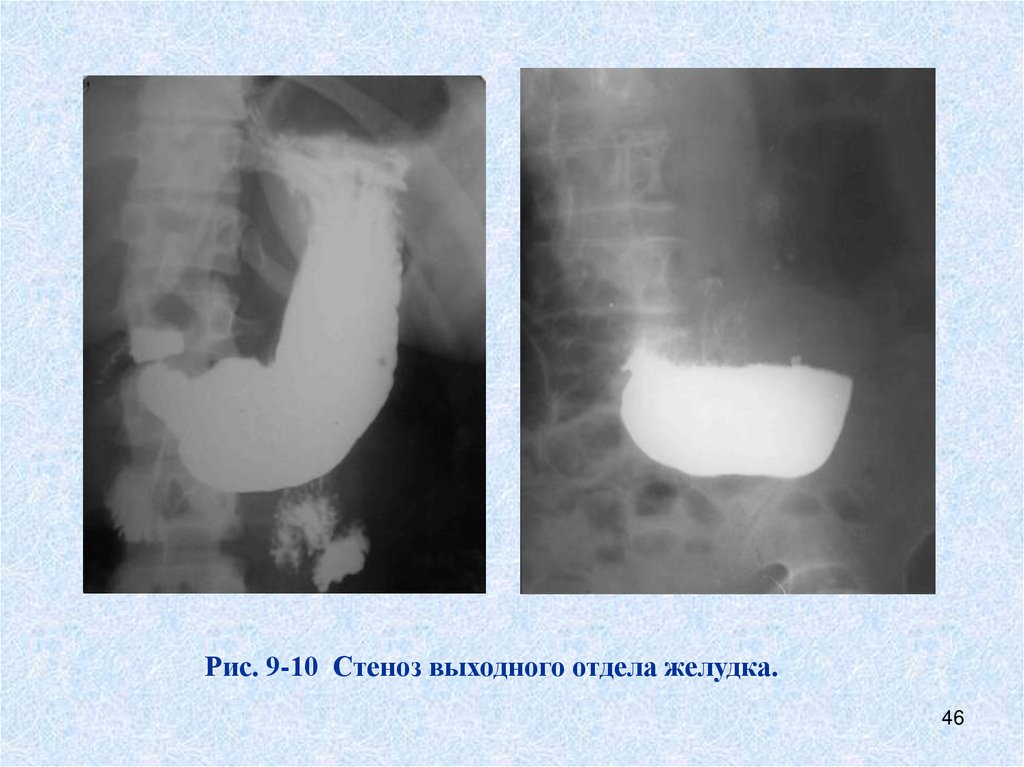
Рис. 9-10 Стеноз выходного отдела желудка.46
47. Лечение.
Язвенный пилородуоденальный стеноз – абсолютноепоказание к операции.
Цель операции:
устранение препятствия на пути прохождения пищи;
удаление стенозирующей язвы;
стойкое удаление кислотно-и пепсинопродуцирующих зон
желудка.
Больным с суб- и декомпенсированным стенозом
необходима комплексная предоперационная подготовка,
включающая:
- коррекцию возникших нарушений водно-электролитного
баланса, белкового состава, волемических нарушений,
деятельности сердечно-сосудистой системы;
- борьбу с атонией желудка: декомпрессия, промывания,
стимулирующая терапия.
47
48.
Виды оперативных вмешательств зависятот стадии пилородуоденального стеноза.
Возможны следующие варианты:
гастроэнтеростомия;
резекция желудка (при декомпенсированном стенозе из-за
значительного угнетения моторной функции – это
операция выбора);
ваготомия с дренирующими желудок операциями.
При субкомпенсированном стенозе – ваготомия с
дренирующими желудок операциями;
Резекция 2/3 желудка – при декомпенсированом стенозе,
стенозе в сочетанием язвы желудка, дуоденостазе.
У тяжелых больных с выраженной сопутствующей
патологией, у которых высокий операционный риск, при
декомпенсированном стенозе накладывается
гастроэнтероанастомоз.
48
49.
4950. Малигнизация язвы:
У 10% больных с язвенной болезнью желудкапроисходит малигнизация язвы.
Превращения язвы в рак чаще наблюдается при
локализации процесса в антральном и
субкардиальном отделах желудка.
Малигнизация язв, локализующихся в 12-перстной
кишке, происходит крайне редко, это казуистика.
Имеются данные о том, что язвы, достигшие в
диаметре 2,5 см, следует считать раковыми.
50
51.
Клиника и диагностика:Исчезает периодичность в течении язвенного
процесса,
• боли уменьшаются и перестают зависеть от
приема пищи,
• появляется желудочный дискомфорт.
• Больной теряет аппетит, худеет, развивается
анемия и общая слабость, появляются
диспепсические расстройства.
• При пальпации прощупывается безболезненная
опухоль в эпигастральной области.
• В кале обнаруживается скрытая кровь.
• Отмечается уменьшение кислотности
желудочного сока.
51
52.
Клиника и диагностика:Для перерождения язвы в рак характерно
появление таких рентгенологических и
эндоскопических признаков, как увеличение
язвенной ниши до 2,5 см и более и ее дальнейшее
углубление;
Края язвы становятся неровными, изъеденными,
мышечная стенка желудка – ригидной.
Для окончания диагностики решающее значение
имеет биопсия краев и дна язвы с цитологическим
и гистологическим исследованиями.
Для выявления метастазов важное значение
имеют УЗИ и компьютерная томография.
52
53.
Лечение.Лечение только хирургическое:
перерождения язвы в рак является
абсолютным показанием к операции.
Основные типы радикальных операций:
- дистальная субтотальная резекция
желудка;
- гастрэктомия;
- проксимальная субтотальная резекция
желудка.
53
54.
При врастании опухоли в соседние органы, еслипозволяет общее состояние и отсутствуют
метастазы, производят комбинированные
операции – субтотальная резекция желудка или
гастрэктомии с удалением или резекцией части
органа единым блоком.
При наличии отдаленных метастазов выполняют
паллиативные резекции 2/3 или 3/4 желудка в тех
случаях, когда риск операции небольшой.
Из других паллиативных хирургических
вмешательств, применяются:
гастроэнтеростомия, гастростомия, еюностомия.
54
55.
БЛАГОДАРЮ ЗА ВНИМАНИЕ!55









































 medicine
medicine








