Similar presentations:
Сестринский уход при урологических заболеваниях
1. Лекция 10
Сестринский уходпри урологических заболеваниях
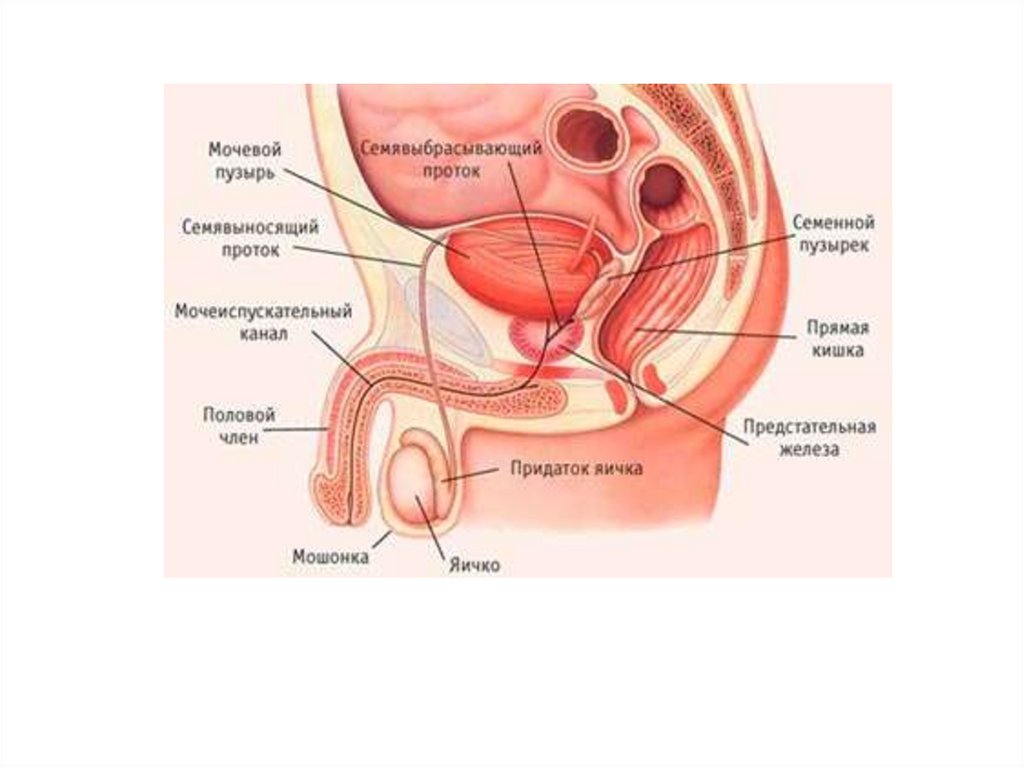
2. Урология (от греч. , uros – моча, logia –исследование, наука)
—область
клинической
медицины,
изучающая
этиологию,
патогенез,
диагностику заболеваний органов мочевой
системы, мужской половой системы,
заболеваний надпочечников и других
патологических процессов в забрюшинном
пространстве и разрабатывающая методы
их лечения и профилактики
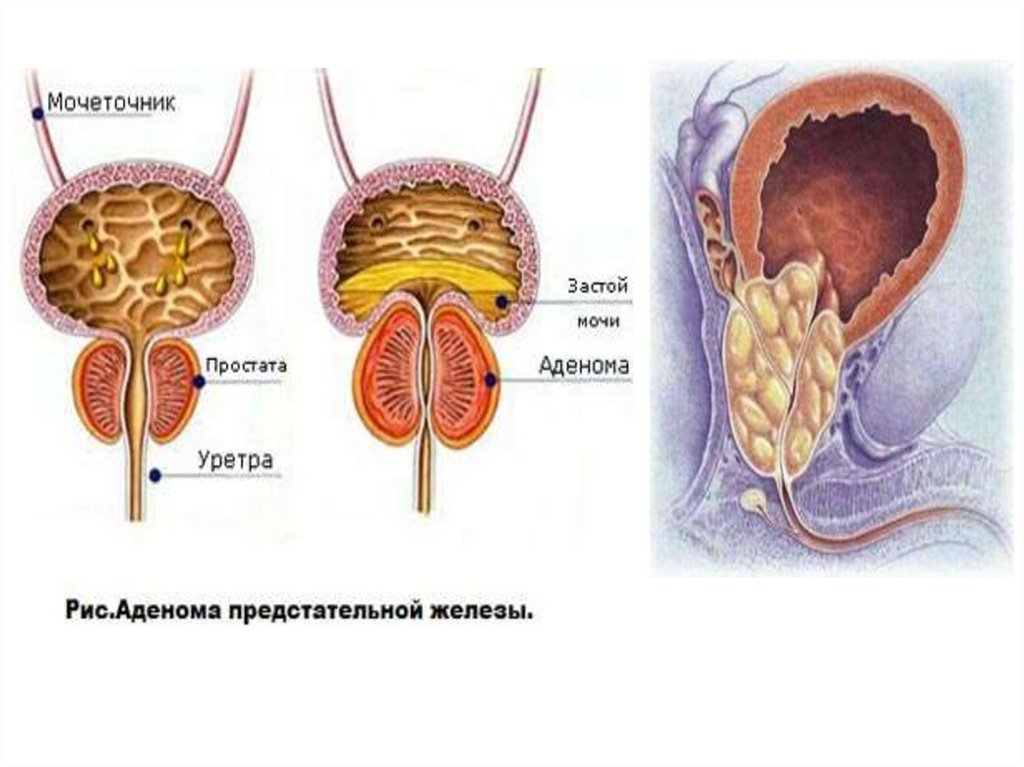
3. Аденома предстательной железы (АПЖ) — полиэтиологическое заболевание, возникающее вследствие разрастания периуретральной
железистой зоныпредстательной железы, приводящего к
обструкции нижних мочевыводящих путей
МКБ-10 • N40 Гиперплазия предстательной
железы. Аденома простаты.
4.
5.
6.
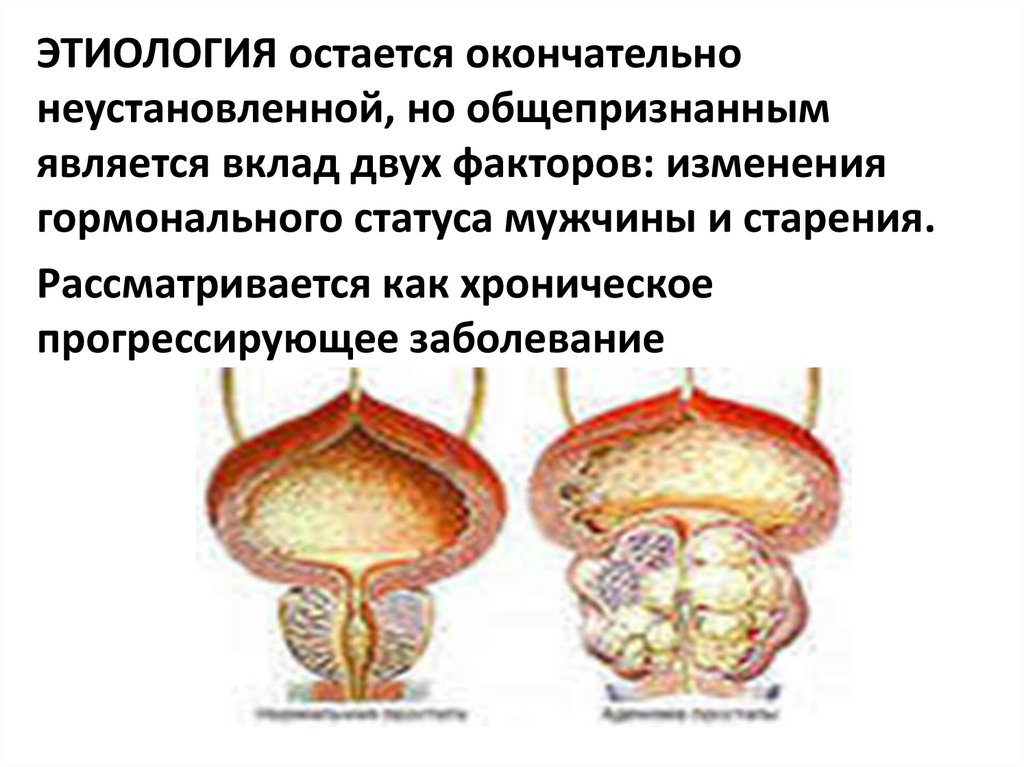
ЭТИОЛОГИЯ остается окончательнонеустановленной, но общепризнанным
является вклад двух факторов: изменения
гормонального статуса мужчины и старения.
Рассматривается как хроническое
прогрессирующее заболевание
7. В России не утратила своего значения усовершенствованная классификация Гюйона
▪ I стадия— компенсации (незначительная дизурияпри отсутствии остаточной мочи);
▪ II стадия— субкомпенсации (симптоматика
заболевания прогрессирует, имеется остаточная моча,
почки и верхние мочевые пути проходят этапы
снижения функционального состояния, часто
возникают осложнения болезни);
▪ III стадия— декомпенсации полная декомпенсация
функции мочевого пузыря, парадоксальная ишурия,
выраженный уретерогидронефроз и хроническая
почечная недостаточность (ХПН)
8.
• При парадоксальной ишурии пациент неможет самостоятельно опорожнить
мочевой пузырь, он переполнен, но моча
непроизвольно выделяется каплями
9.
КЛИНИКА АПЖсимптомы, связанные с нарушением пассажа
мочи по нижним мочевым путям:
• необходимостью просыпаться ночью, чтобы
опорожнить мочевой пузырь,
• уменьшением напряжения струи мочи,
• ощущением неполного опорожнения мочевого
пузыря после мочеиспускания,
• наличием трудно сдерживаемых позывов на
мочеиспускание.
10. Диагностика
Жалобы больных с подозрением на АПЖвыявляют и анализируют с помощью
Международного индекса простатических
симптомов
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Пальцевое ректальное исследование (ПРИ)
предстательной железы предназначено для
определения её размеров, признаков рака
предстательной железы (РПЖ), тонуса
сфинктера прямой кишки (например, для
исключения неврологических заболеваний)
11.
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕИССЛЕДОВАНИЯ
Общий анализ мочи проводят для диагностики
заболеваний почек, мочевого пузыря и уретры.
Всем больным с АПЖ для исключения РПЖ
целесообразно исследовать концентрацию
простатспецифического антигена (ПСА) в
сыворотке крови.
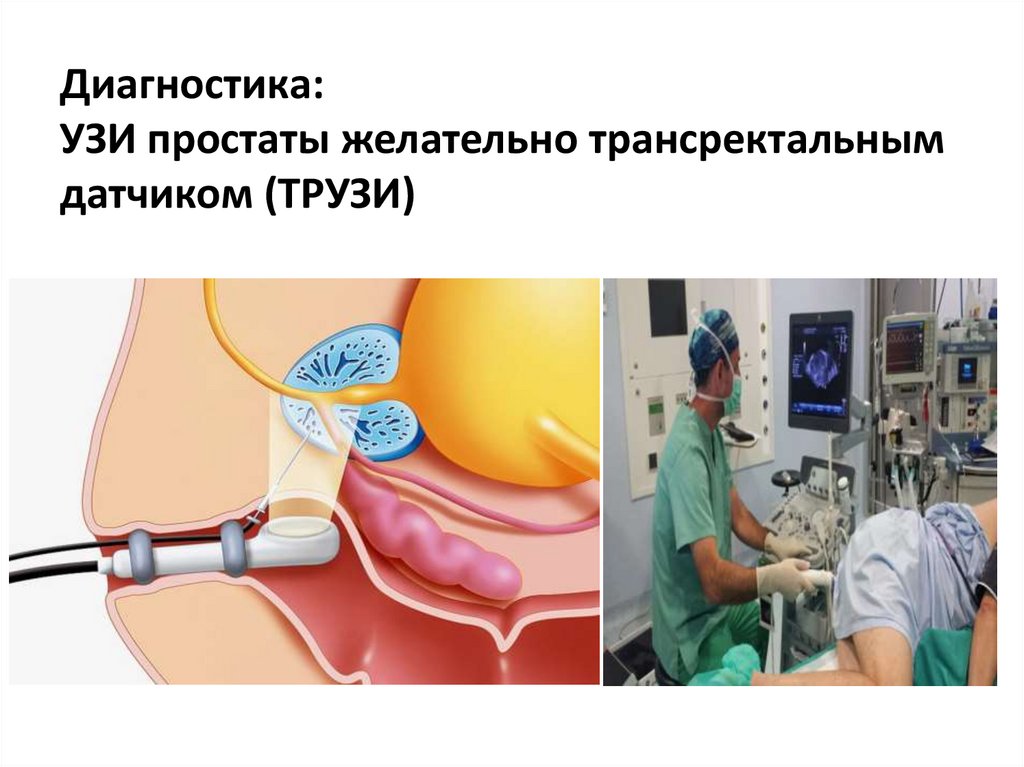
12. Диагностика: УЗИ простаты желательно трансректальным датчиком (ТРУЗИ)
13. Урофлоуметрия
Измеряет среднюю скорость потока мочи, но ее динамику (изменение напорав течение всего процесса мочеиспускания).
Это позволяет оценить работоспособность детрузора (сократительной
мышцы) мочевого пузыря и сфинктера.
Степень их закрытия и раскрытия определяет прерывистость и напор потока
мочи. По значению показателей можно судить о том, насколько сужен просвет
уретры.
14.
• Обзорная и экскреторная урография убольных с АПЖ выполняют по следующим
показаниям: наличие (в том числе в
анамнезе) инфекции мочевых путей
(ИМП), мочекаменной болезни,
оперативных вмешательств на
мочевыводящих путях, при подозрении на
опухоль, гематурии, острой задержке
мочеиспускания
15.
При наличии гематурии для исключенияопухоли мочевого пузыря показана также
уретроцистоскопия
Для исключения рака мочевого пузыря
(РМП) и РПЖ выполняют
компьютерную томографию (КТ)
16.
• Больной должен обязательно вестидневник мочеиспусканий. Дневник прост в
заполнении, не требует материальных
затрат, позволяет уточнить жалобы
больного, например отличить никтурию от
ноктурии (ночная поллакиурия)
17.
Больным с выраженной симптоматикойАПЖ и абсолютными противопоказаниями к
оперативному лечению назначают
лекарственную терапию.
Пациентов экстренно госпитализируют при:
▪ острой задержке мочеиспускания
▪ развитии острой почечной недостаточности
(ОПН)
▪ гематурии и тампонаде мочевого пузыря
18. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Показано пациентам с незначительнойсимптоматикой и абсолютными
противопоказаниями к оперативному
лечению
19. Сестринский уход
Тактика выжидательного наблюдения при АПЖзаключается в успокоении, обучении,
динамическом наблюдении пациента и
рекомендациях по изменению образа жизни.
Больному рекомендуются следующие
мероприятия:
▪ уменьшить потребление жидкости перед сном;
▪ обязательно мочиться перед сном;
▪ стараться избегать применения диуретиков,
антихолинэстеразных лекарственных средств в
вечернее время.
20. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• при отсутствии задержки мочеиспусканияназначают: α-адреноблокаторы:
теразозин, альфузозин, тамсулозин
• больным с увеличенным объёмом
предстательной железы и повышенным
значением ПСА дополнительно ингибиторы 5-α-редуктазы: финастерид,
дутастерид
21. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Суть любого оперативного вмешательствапри АПЖ— устранение обструкции на
уровне простатического отдела уретры.
• Трансуретальная резекция (ТУР)
предстательной железы — золотой
стандарт оперативного лечения АПЖ.
• Открытые оперативные вмешательства.
• Малотравматичные методики
22. Малоинвазивные методы
Термальный метод – размер предстательной железыуменьшается под воздействием высоких температур. Для
нагревания тканей органа используются радиочастотное и
микроволновое излучения, реже – ультразвук.
Криодеструкция – патологические клетки ткани разрушаются
путем воздействия на них экстремально холодных температур.
Лазерная методика – лазерное излучение воздействует на воду в
тканях предстательной железы, нагревает ее. Происходит
сворачивание (коагуляция) ткани органа.
Баллонная дилатация уретры – в мочеиспускательный канал
вводится катетер с раздувающимся баллончиком на конце, с
помощью которого расширяется просвет мочеиспускательного
канала.
Стентирование простатической уретры – стент (каркас в виде
цилиндра) вводится в уретру, что облегчает больному процесс
мочеиспускания.
23. Дальнейшее ведение пациентов
• Для своевременного выявления РПЖ следуетпроводить ПРИ и контролировать уровень
ПСА в сыворотке крови 1 раз в год.
• Для контроля ИМП и функции почек
необходимо регулярно выполнять общий
анализ мочи, определять концентрацию
креатинина в сыворотке крови.
• Для своевременного выявления побочных
эффектов медикаментозной терапии следует
регулярно (при каждом посещении)
интересоваться у пациента, как он переносит
приём препаратов.
24.
ОБУЧЕНИЕ БОЛЬНОГО• Пациента информируют о клинической
картине АПЖ, знакомят с различными
методами лечения и их результатами.
• Необходимо убедить пациента не стыдиться
болезни и ознакомиться с научно-популярной
литературой об АПЖ.
• Следует информировать пациента о
симптоматике, различных осложнениях АПЖ,
включая инфекционные и обструктивные.
25. Приблизительное меню
Мясо: нежирная молодая баранина, кролик, говядина, индейка,курица.
Рыба: все нежирные виды.
Супы: молочные, свекольник, овощные и на отваре овощей,
вегетарианские щи, фруктовые, борщ.
Овощи: кроме щавеля, редиски, шпината, чеснока, грибов, лука
и замаринованных. Если капуста квашеная – то некислая.
Хлеб: предпочтительнее пшеничный, не свежий, а вчерашней
выпечки.
Молочное: простокваша, молоко, кефир, творог и сыр
(нежирные), немного сметаны.
Крупы: разные.
Также можно готовить белковый омлет, разрешены молочные
сосиски, различные фрукты в свежем и сушеном виде. Напитки,
как компот, настой, сок, кисель. Из сладостей можно муссы и
желе, конфеты, сделанные не из шоколада. Исключить крем,
мороженое и шоколад.
26.
Дома пациенту предстоит в течение 7 недельпосле трансуретальной резекции простаты
соблюдать определенные правила:
• Отказ от сексуальной жизни;
• Ограничение двигательной активности;
• Избегание запоров;
• Потребление большого количества жидкости
для стимуляции работы мочевого пузыря;
• Воздержание от алкоголя;
• Желательно не управлять транспортными
средствами и техникой.
27. Осложнения
• инфекция мочеполовых органов(хронический цистит, хронический
пиелонефрит, хронический простатит),
• камни мочевого пузыря,
• острая задержка мочеиспускания,
• гематурия и хроническая задержка мочи с
парадоксальной ишурией,
• ХПН.
28. Простатит - это воспаление ткани предстательной железы
Этиология:• инфекции:кишечная палочка, стрептококк,
стафилококк, клебсиелла, цитробактер и
другие бактерии кишечной группы
• хронический спазм предстательного
отдела уретры, что приводит к забросу
мочи из уретры в простату, нарушению
нормального опорожнения простаты и
семенных пузырьков и активно
поддерживает хроническое воспаление
29.
Факторы, поддерживающие воспаление впростате:
• нарушение кровообращения в органах малого таза
(застойные явления в простате приводят к ее
воспалению):сидячий образ жизни (водители,
офисные служащие, чиновники)
• длительное половое воздержание
• частое переохлаждение (любители
экстремального отдыха: дайвинг, серфинг,
байдарочный и горнолыжный спорт)
• стрессы: психические и физические перегрузки
• добавить погрешности в диете, острую и пряную
пищу, алкоголь
30.
Встречается у мужчин в возрасте от 20 до 50лет
К 50 годам те или иные симптомы,
обусловленные простатитом, отмечают
почти половина мужчин
31. симптомы
Острый простатит (абсцесс простаты)проявляется ирритативной симптоматикой,
дискомфортом в перианальной области,
болью в пояснично-крестцовой области,
лихорадкой
32. Диагностика
• Урологический осмотр: характернаяклиническая картина при обычном
урологическом осмотре
• Исследование секрета предстательной
железы (микроскопирование, посев на флору )
• Анализы на инфекции, передаваемые
половым путем (исследование крови на
наличие специфических антител, мазок из
уретры, отделяемое из уретры и т.д.)
Пальцевое ректальное исследование (ПРИ)
• ТРУЗИ
33. Сестринский уход
Курс антибактериальной терапииПрофилактика. Рекомендуется наладить
рациональное питание, ограничить
потребление острой и жирной пищи, не
злоупотреблять алкоголем, поддерживать
стабильный нормальный вес, не
переохлаждаться, заниматься спортом и как
можно больше двигаться, вести регулярную
половую жизнь, без длительных периодов
воздержания – как любая железа, простата
должна функционировать – вырабатывать
секрет и освобождаться от него.
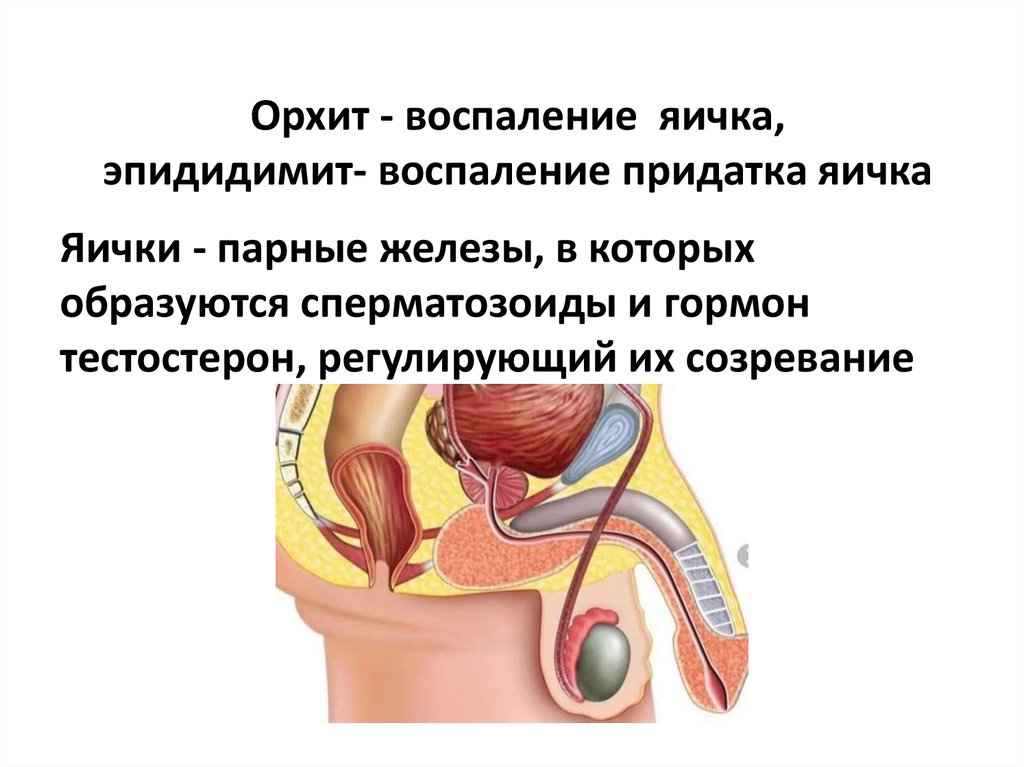
34. Орхит - воспаление яичка, эпидидимит- воспаление придатка яичка
Яички - парные железы, в которыхобразуются сперматозоиды и гормон
тестостерон, регулирующий их созревание
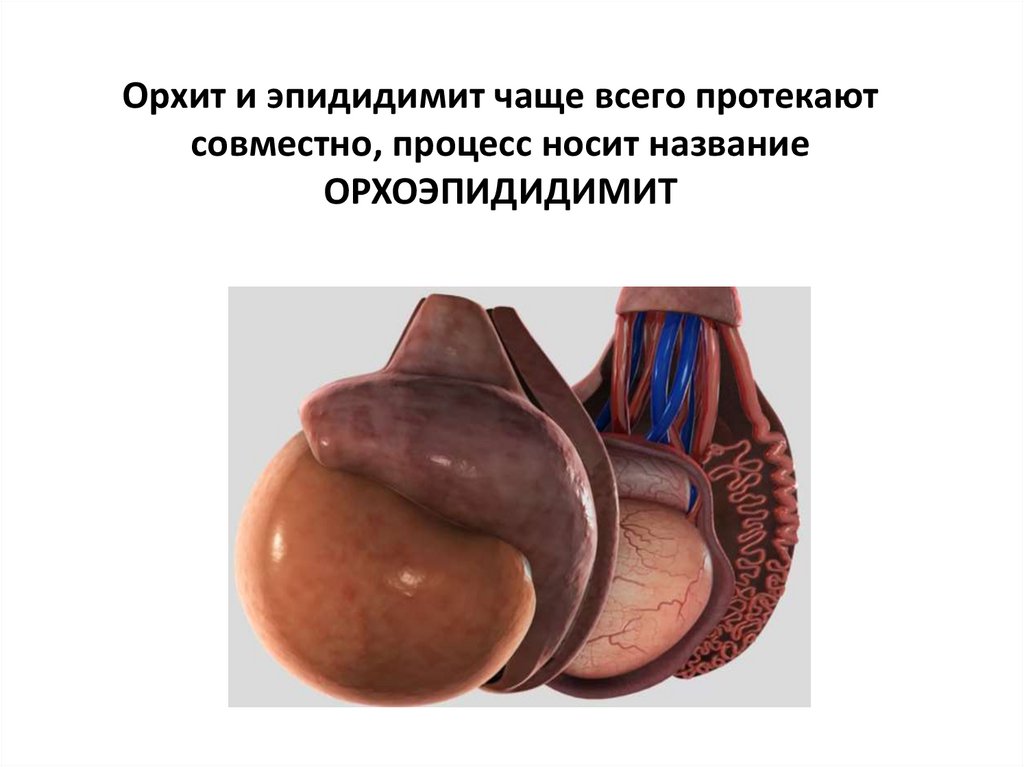
35. Орхит и эпидидимит чаще всего протекают совместно, процесс носит название ОРХОЭПИДИДИМИТ
36.
• Среди сексуально активных мужчин младше35 лет, эпидидимит чаще всего вызывается
Chlamydia trachomatis или Neisseria
gonorrhoea
• Орхоэпидидимит, передаваемый половым
путем, обычно сопровождается уретритом
• Орхоэпидидимит, не ассоциированный с
половыми инфекциями, связан с
инфекциями мочевых путей, которым
проводились эндоуретральные процедуры,
операции на мочевыводящих путях или при
наличии аномалий мочевых путей
37. СИМПТОМЫ:
• резкая болезненность в яичках,• увеличение яичка почти в 2-3 раза (отек),
• гиперемия (покраснение),
• субфебрильная температура (выше 38°С),
• рези при мочеиспускании,
• выделения из уретры.
38. ДИАГНОСТИКА:
• УЗИ яичек, предстательнойжелезы,
• общий анализ крови,
• общий анализ мочи с
микроскопией осадка.
39.
Антибактериальная терапия показана до получениярезультатов посева.
Лечение эпидидимита приводит к:
▪ эрадикации возбудителя инфекции;
▪ устранению симптомов болезни;
▪ предотвращению поражения яичек и передачи
инфекции;
▪ снижению риска развития осложнений (например,
бесплодия и хронической тазовой боли).
С пациентами, у которых выявлен или подозревается
эпидидимит, вызванный N. gonorrhoea или C.
trachomatis, следует провести беседу о
необходимости обследования и лечения полового
партнера.
40. Рис. 1. Баланопостит при наличии фимоза у ребенка. Рис. 2. Гиперемия головки полового члена и внутреннего листка крайней плоти
прибаланопостите у ребенка. Рис. 3. Трихомонадный
баланит. Рис. 4. Гангренозный
41.
Баланит, баланопостит ( греч. balanos желудь, анат. головка мужскогополового члена ,posthe- крайняя плоть)
- воспалительные заболевания кожи
головки полового члена (баланит),
внутреннего листка крайней плоти
(постит) и сочетанное заболевание
кожи головки и внутреннего листка
крайней плоти (баланопостит).
42. СИМПТОМЫ:
• жалобы на зуд, наиболееинтенсивный при грибковых
баланопоститах,
• отечность крайней плоти,
• на головке полового члена и нередко
на внутреннем листке крайней плоти
в венечной бороздке обнаруживается
интенсивное воспаление и мацерация
эпидермиса,
43.
• поверхность головки, а такжевнутреннего листка набухшая,
разрыхленная, гиперемированная,
иногда огненно-красного цвета,
• из препуциального мешка изливается
нередко в значительных количествах
зловонная гнойная жидкость.
44.
При эрозивном и гангренозномбаланите антибиотики назначают в
больших дозах; широко используют
также орошение препуциального
мешка. При фимозе показано
вскрытие препуциального мешка.
45.
• АЭРОБНЫЙ БАЛАНОПОСТИТ. Возбудители: Streptococcusгр. А, Staphylococcus aureus и некоторые
микроорганизмы семейства Enterobacteriaceae.
Местно действующие препараты: фузидиевая кислота 2%
крем 3 раза в день до разрешения клинических
проявлений, обычно 7-10 дней (при Staphylococcus spp. и
других грамположительных микроорганизмах).
Ведение половых партнеров. Половые партнеры больных
аэробным баланопоститом подлежат обследованию при
наличии клинических симптомов урогенитальных
заболеваний и, по показаниям, лечению.
46.
Кандидозный баланопостит является однойиз наиболее распространенных форм
баланопостита и микотических инфекций
полового члена. Возбудитель —
дрожжеподобные грибы рода Candida spp.
47. При рецидивирующем кандидозном баланопостите необходимо:
1. Исключить сахарный диабет2. Исключить антибиотикотерапию
3. Исключить иммунодефицит (на фоне
приема глюкокортикоидов, химиотерапии,
ВИЧ-инфекции и др.)
48.
Недостаточная гигиена, так же как и частаягигиеническая обработка препуциальной
области с использованием антисептических
средств, может способствовать реализации
патогенных свойств условно-патогенной
микрофлоры с развитием воспалительного
процесса
49.
Осложнения баланопостита:-рубцовое сужение крайней плоти — фимоз,
-в редких наблюдениях — гангрена крайней
плоти, а иногда и полового члена
50. Лечение
Необходимо консультациядерматовенеролога
Требуется консультация врача уролога для
решения вопроса о необходимости
circumcisio
51.
Баланит, баланопостит у детейотмечается нередко, чему способствуют
физиологический фимоз и спайки
между головкой полового члена и
крайней плотью. Накапливающаяся
смегма, инфицируясь и разлагаясь,
вызывает воспалительный процесс,
протекающий по типу простого
баланопостита. Из препуциального
мешка обычно высевается кишечная
палочка.
52.
Фимо́з (phimosis; греч., замыкание, закрытие отверстия) врожденное или приобретенноесужение отверстия крайней плоти,
затрудняющее или не
позволяющее обнажить головку
полового члена.
53.
• Физиологический фимоз –временное состояние,
обусловленное малой
растяжимостью кожи крайней
плоти у детей младшего возраста
и наличием сращений (синехий)
препуциального мешка, не
требующее вмешательства
хирургов.
54.
Обнажение головки болезненно,затруднено из-за наличия спаек.
Общее состояние ребенка обычно
не страдает, и лишь при
присоединении стафилококковой и
стрептококковой инфекции
отмечается головная боль,
повышение температуры тела.
Осложнения – рубцовый фимоз.
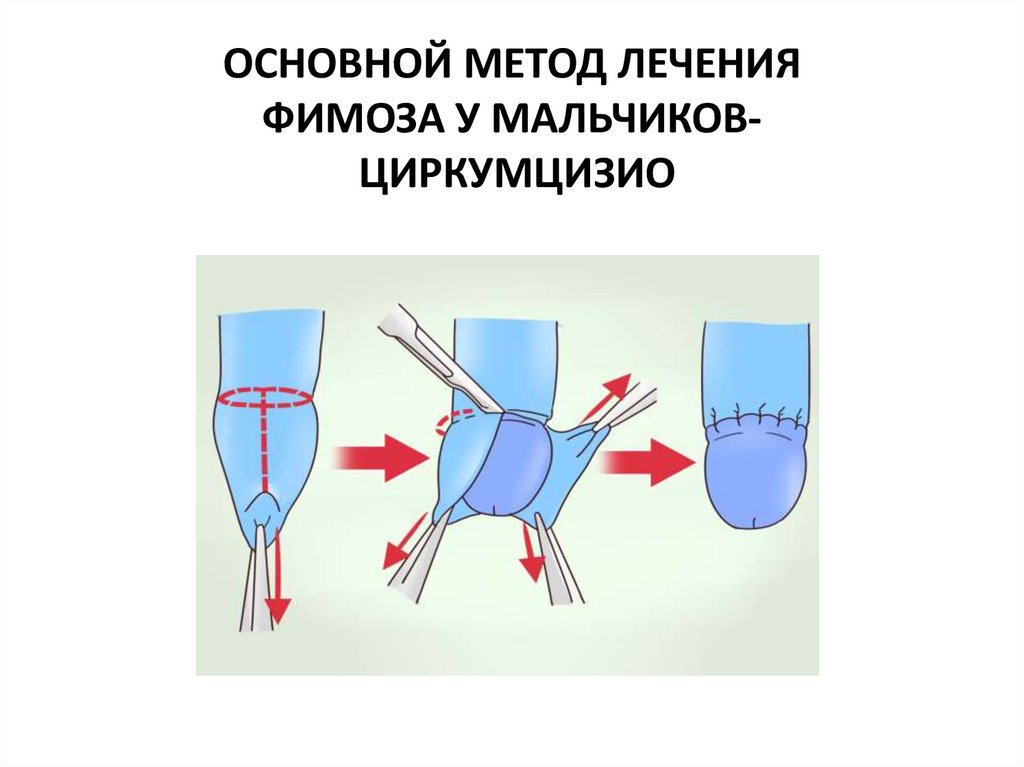
55. ОСНОВНОЙ МЕТОД ЛЕЧЕНИЯ ФИМОЗА У МАЛЬЧИКОВ- ЦИРКУМЦИЗИО
ОСНОВНОЙ МЕТОД ЛЕЧЕНИЯФИМОЗА У МАЛЬЧИКОВЦИРКУМЦИЗИО
56.
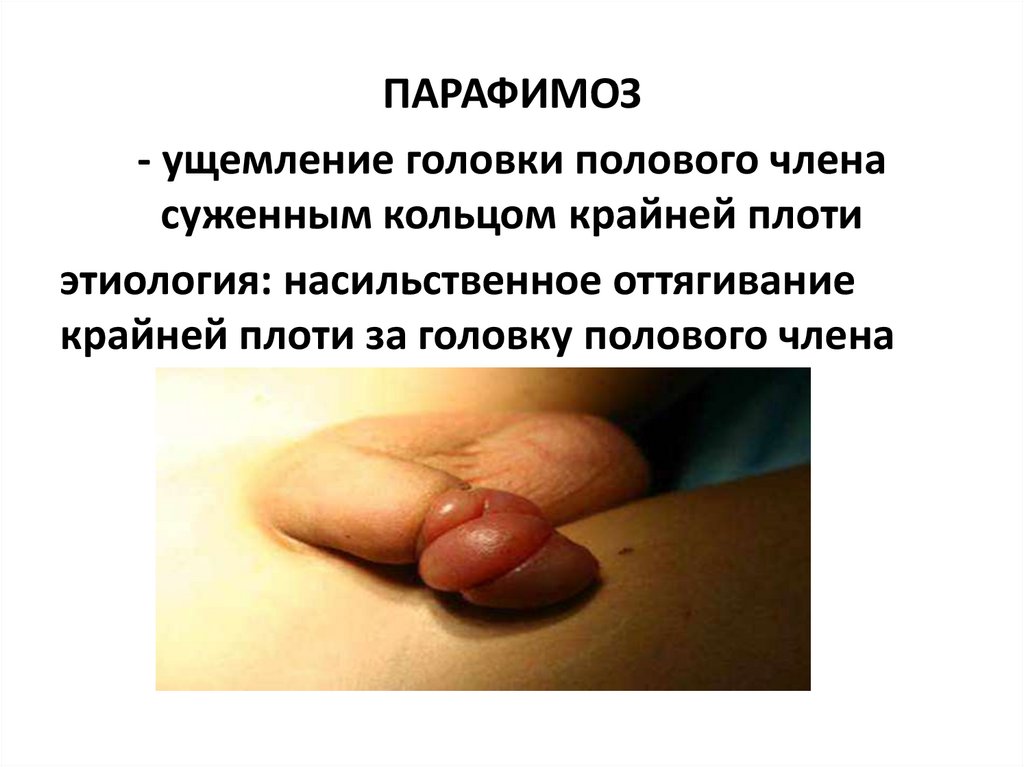
ПАРАФИМОЗ- ущемление головки полового члена
суженным кольцом крайней плоти
этиология: насильственное оттягивание
крайней плоти за головку полового члена
57.
Если своевременно не возвратитькожу крайней плоти в исходное
положение, развивается отёк
тканей, ухудшающий
кровоснабжение крайней плоти и
головки полового члена, что может
закончиться некрозом.
58.
Лечение в ранние срокизаключается в немедленном
вправлении головки под наркозом.
В более поздние сроки при
сильном отёке проводят
рассечение ущемляющего кольца и
иссечение крайней плотициркумцизио.
59.
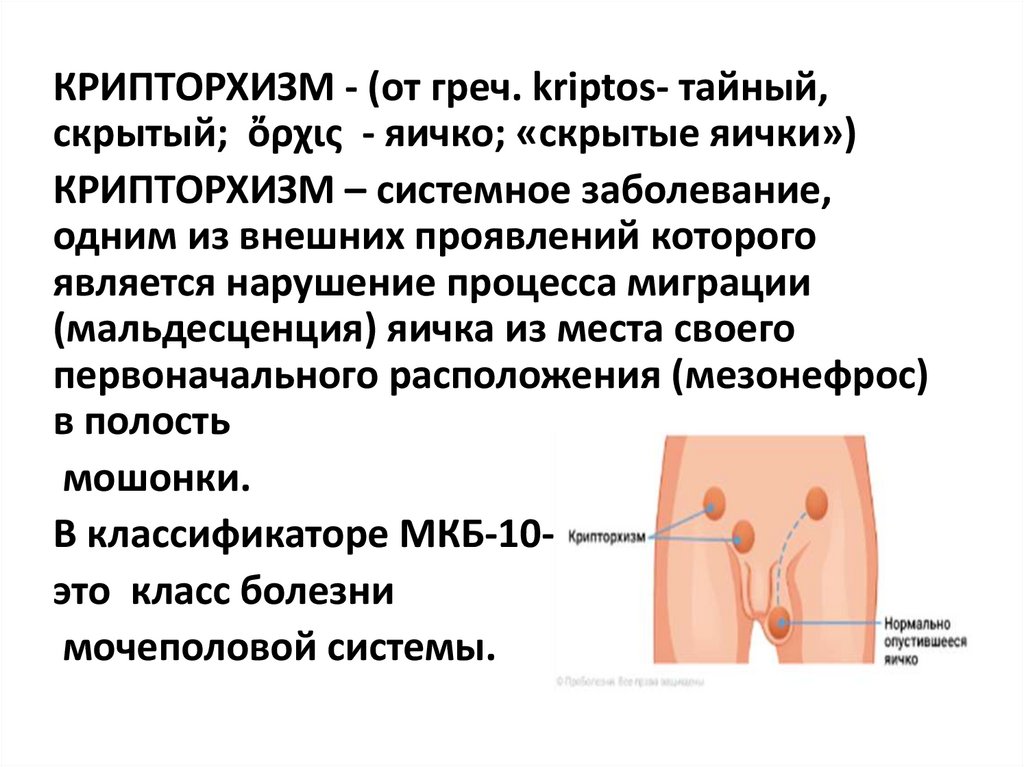
КРИПТОРХИЗМ - (от греч. kriptos- тайный,скрытый; ὄρχις - яичко; «скрытые яички»)
КРИПТОРХИЗМ – системное заболевание,
одним из внешних проявлений которого
является нарушение процесса миграции
(мальдесценция) яичка из места своего
первоначального расположения (мезонефрос)
в полость
мошонки.
В классификаторе МКБ-10это класс болезни
мочеполовой системы.
60. Крипторхизм делится на ретенцию и эктопию
РЕТЕНЦИЯ (retention - задержка) может бытьтолько паховой и брюшной.
ЭКТОПИЯ – нарушение направления миграции
яичка, может быть бедренной, лобковой, лобковопенальной, промежностной.
61.
Крипторхизм может обнаружить врачнеонатолог при первичном осмотре ребёнкасразу после рождения или педиатр во время
наблюдений новорождённого на дому
после выписки из родильного дома. Чтобы
подтвердить диагноз и определить форму
болезни, необходимо проконсультироваться
с хирургом или урологом.
62. Обследование больных с крипторхизмом состоит из нескольких этапов и должно включать в себя сбор анамнеза, осмотр пациента,
инструментальные методы диагностики,по показаниям кариотипирование
и генетический анализ
63. ЛЕЧЕНИЕ КРИПТОРХИЗМА
оптимальный возраст для начала лечения(в независимости консервативное
или оперативное) составляет 6 месяцев и
должно быть закончено
к 2 годам жизни ребенка
64. ПОСЛЕОПЕРАЦИОННОЕ НАБЛЮДЕНИЕ И ДИСПАНСЕРИЗАЦИЯ
в послеоперационном периоде ребенокнаблюдается у детского урологаандролога, эндокринолога
ежегодно проводится ультразвуковой
скрининг яичек с обязательной оценкой
кровотока в органе
обязательно проводится осмотр
эндокринолога во время препубертата и
пубертата с оценкой гормонального
профиля пациента
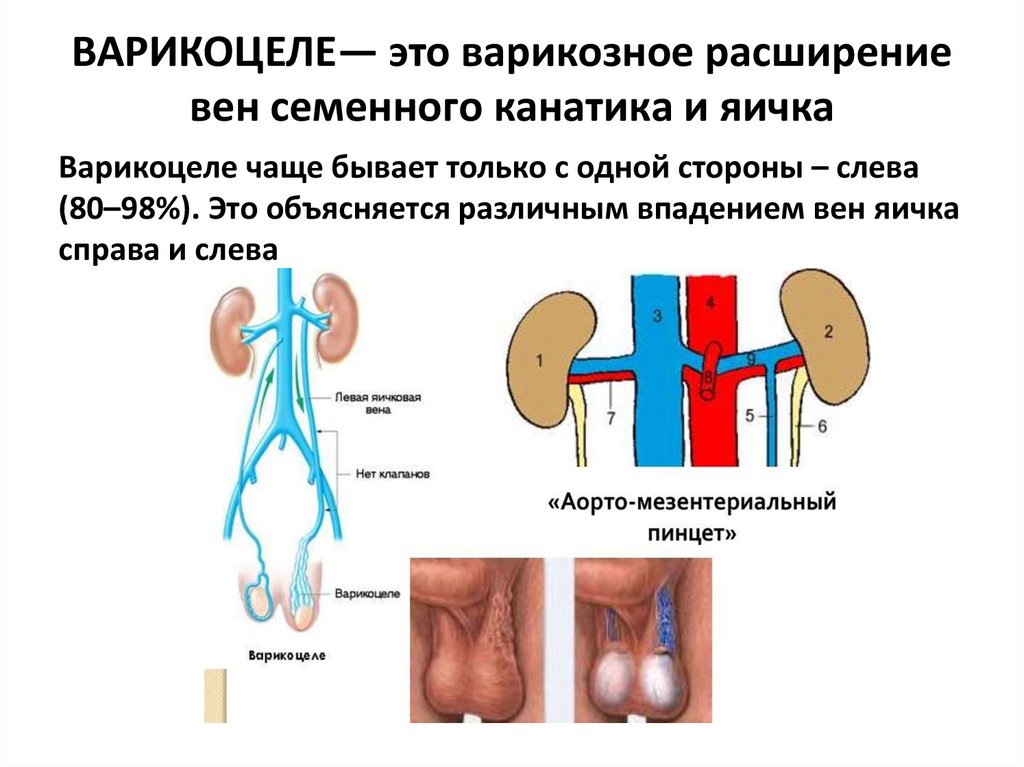
65. ВАРИКОЦЕЛЕ— это варикозное расширение вен семенного канатика и яичка
Варикоцеле чаще бывает только с одной стороны – слева(80–98%). Это объясняется различным впадением вен яичка
справа и слева
66. Заболевание начинается в период полового созревания, быстро достигает какой-то степени и больше не прогрессирует
СИМПТОМЫ: опущение половины мошонки,незначительные «тянущие» ощущения в
области яичка, мошонке и в паховой области на
стороне поражения, усиливающиеся при
ходьбе и физической нагрузке, половом
возбуждении
ДИАГНОСТИКА:УЗИ или допплерографию
мошонки, должна быть сделана
спермограмма.
67.
Оперативное лечение требуется вследующих случаях: наличие болей в
области яичка, мужское бесплодие (за счет
снижения количества, качества и
подвижности сперматозоидов),
эстетический дефект в области мошонки,
прекращение роста пораженного яичка при
половом созревании.
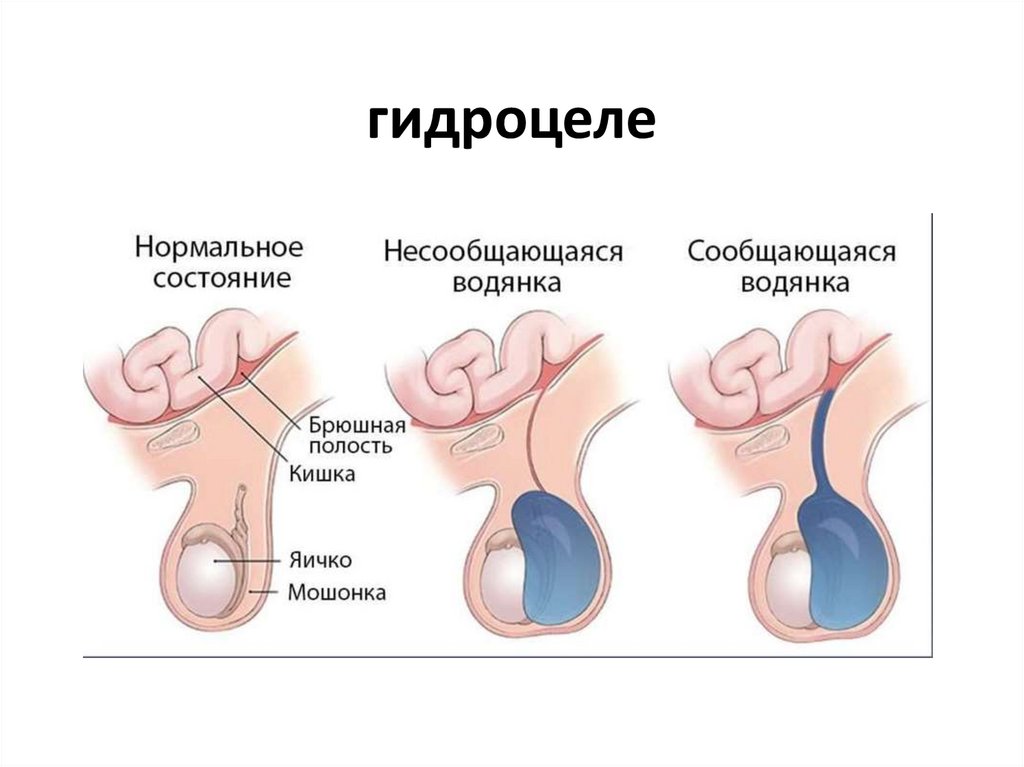
68. Гидроцеле – это избыточное скопление жидкости между париетальным и висцеральным листком влагалищной оболочки мошонки
Врожденное гидроцеле - незаращениевлагалищного отростка.
Приобретенное гидроцеле обусловлено
патологической продукцией выпота в серозную
полость мошонки.
Предрасполагающими факторами приобретенного
гидроцеле могут являться: воспалительный процесс,
травма мошонки, перенесенные оперативные
вмешательства на органах мошонки и паховой области
(варикоцелэктомия, паховое грыжесечение) ,
новообразования, филяриоз
69.
ВРОЖДЕННОЕ гидроцеле- незаращение влагалищного отростка
ПРИОБРЕТЕННОЕ гидроцеле обусловлено
патологической продукцией выпота в серозную
полость мошонки.
Предрасполагающими факторами приобретенного
гидроцеле могут являться:
- воспалительный процесс
- травма мошонки
- перенесенные оперативные вмешательства на
органах мошонки и паховой области
(варикоцелэктомия, паховое грыжесечение)
- новообразования
- филяриоз
70.
При ультразвуковом обследовании детей от8 до 36 месяцев частота выявления
гидроцеле составляет 2,8% . При
профилактических осмотрах детей и
подростков частота выявления гидроцеле
достигает 0,96%.
71. гидроцеле
72. КЛИНИКА
Отмечается увеличение одной илиобеих сторон мошонки (при
двухстороннем процессе).
Пальпация безболезненна, мошонка
имеет мягко-эластическую консистенцию.
Яичко можно пропальпировать только
при небольшом объеме гидроцеле.
Инфицированное гидроцеле
сопровождается гиперемией и отеком
мошонки, болезненное при пальпации.
73. диагностика
Гидроцеле на фоне воспалительныхзаболеваниях органов мошонки возможно
увеличение лейкоцитов.
Рекомендуется выполнение УЗИ всем
пациентам с подозрением на гидроцеле.
В случае диагностических затруднений,
значительных объемах гидроцеле,
распространении гидроцеле на
забрюшинное пространство возможно
применений МРТ.
74. лечение
Рекомендуется при диагностированииврожденного ненапряженного гидроцеле
наблюдение до 12 месяцев. Наблюдение
включает в себя осмотр, при необходимости
УЗИ органов мошонки.
Хирургическое лечение показано после 1-2
лет.
Оперативное лечение ранее 12 месяцев
может быть проведено в случае сочетании с
паховой грыжей, при напряженном или
инфицированном гидроцеле.
75. гидроцеле
Рекомендуется наблюдение пациента втечение года после операции, выполнение
УЗИ мошонки через 3 месяца – 1 год после
операции. Дальнейшее наблюдение
показано при развитии осложнений.
76. Мочека́менная боле́знь (urolithiasis) - хроническое заболевание, характеризующееся нарушением обмена веществ с образованием в
почках имочевых путях камней, формирующихся из
составных частей мочи
Заболеваемость уролитиазом выше среди мужчин,
чем среди женщин (соотношение около 3:1),
наиболее часто проявляется в возрасте 40–50 лет
77. Факторы риска камнеобразования
• семейный анамнез мочекаменной болезни;• эндемичные регионы страны;
• однообразная пища, богатая камнеобразующими
веществами;
• заболевания, связанные с камнеобразованием:
гиперпаратиреоз, гипертиреоз и др.
• лекарственные препараты, связанные с
камнеобразованием: препараты кальция,
препараты витамина D, аскорбиновая кислота идр.
• аномалии строения мочевой системы, связанные с
камнеобразованием
78. Классификация химических видов камнеобразующих веществ
● Неорганические камни:▪ при рН мочи 6,0— кальций-оксалат (вевелит,
веделит);
▪ при рН мочи 6,5— кальций-фосфат
(гидроксил-карбонат-апатит);
▪ при рН мочи 7,0— магний аммоний фосфат
(струвит).
Кальциевые камни (обнаруживают у 75–85%
больных) чаще находят у мужчин старше 20
лет.
79. Классификация химических видов камнеобразующих веществ
● Органические камни:▪ при рН мочи 5,5–6,0 —мочевая кислота, ее
соли (ураты), цистин, ксантин;
▪ при рН мочи 6,0— урат аммония.
80. В зависимости от локализации камня в мочевыделительной системе выделяют
▪ камни чашечек;▪ камни лоханки;
▪ двусторонние камни чашечек;
▪ камни верхней трети мочеточника;
▪ камни средней трети мочеточника;
▪ камни нижней трети мочеточника;
▪ камни мочевого пузыря;
▪ камни уретры.
81. Почечная колика
-острый болевой приступ, обусловленныйвнезапным нарушением пассажа мочи,
повышением внутрилоханочного давления и
почечной ишемией.
Болевой приступ может развиваться ночью, в
период сна, иногда начало почечной колики
пациенты связывают с физической нагрузкой,
тряской ездой, длительной ходьбой, после
приема мочегонных лекарств или большого
объема жидкости.
82. клиника
Боль внезапная, интенсивная и схваткообразная,длительная (от 3 до 18 ч), локализуется в поясничной
области или реберно-позвоночном углу, оттуда боль
иррадиирует по ходу мочеточника в подвздошную,
паховую области, бедро, прямую кишку; у мужчинмошонку, половой член; у женщин – влагалище ,
половые губы, промежность.
Иррадиация боли меняется при смещении камня,
который чаще останавливается в местах
физиологических сужений мочеточника
83.
Появляются повелительные позывы кмочеиспусканию, учащенное
мочеиспускание, дизурия, гематурия.
Тошнота, рвота, вздутие живота,
напряжение мышц живота, пиурия, озноб,
повышение температуры тела - симптомы
часто сопутствующие почечной колике.
84. Лечение должно проводится в урологических стационарах
ДЛТ или контактная литотрипсия, прикорралловидном нефролитиазе
проводится открытая операция.
При неосложненной почечной колике
применяют: спазмолитики,
болеутоляющие (наблюдают за пульсом,
АД, температурой тела и общим
состоянием)
85.
Камни размером 4-5 мм и неосложненномтечении при функционирующей почке
подлежат литокинетической
(камнеизгоняющей) терапии курсами по 10-12
дней с контрольным исследованием. Общая
продолжительность 1-1,5месяцев.
Фармакотерапия: папаверин, платифиллин, ношпа, дротаверин, цистон, цистенал, ависан,
олиметин, канефрон и др.
Литолиз – растворение почечных камней
происходит в 96% случаев. Фармакотерапия:
уралит-У, блемарен и др.
86.
СЕСТРИНСКИЙ УХОД ДО ОПЕРАЦИИУход при острой почечной колике:
- введение обезболивающих и спазмолитиков;
- контроль показателей жизнедеятельности;
- следует рекомендовать пациенту достаточный
прием жидкости;
- обследовать мочу, при необходимости
отослать полученный камень для анализа в
лабораторию;
- контроль температуры тела из-за риска
развития мочевой инфекции.
87.
Диагностика;- мочевой осадок, рН, посев, суточная моча, креатинин,
мочевина, тромбопластиновое время, электролиты,
общий белок, паратгормон, кальций, фосфаты, хлорид и
мочевая кислота в крови;
- обзорный снимок почек, УЗИ, внутривенная урография
после завершения колики, ретроградная урография.
СПЕЦИАЛЬНЫЙ УХОД ПОСЛЕ ОПЕРАЦИИ
Наблюдение:
-контроль цвета, количества и рН мочи;
-определение относительной плотности (нужно
стремиться к < 1015) 2 раза в сутки;
-обследовать мочу, при необходимости отослать
полученный камень для анализа в лабораторию.
88.
ПРОФИЛАКТИКА:-следует рекомендовать пациенту пить 3-4 л жидкости в сутки;
-предлагают смешанную пищу;
-пациентам следует отдавать предпочтение свежим овощам,
фруктам и зерновым препаратам и растительным жирам;
-следует избегать употребления жирной, сладкой и соленой
пищи;
-при камнях из мочевой кислоты и уратных камнях
рекомендуют питье щелочной минеральной воды, ограничить
употребление какао, кофе, черного чая и отказаться от
употребления потребления потрохов, уменьшить потребление
белка;
-при оксалатных, фосфатных и кальциевых камнях следует
пить минеральную воду с низким содержанием кальция,
отказаться от какао, уменьшить употребление молочных
продуктов, ревеня, ягод, инжира и цитрусовых.
89.
Контрольные вопросы:9М-31-32-33
1. Что означает термин ТРУЗИ?
2. С какой стороны чаще располагается варикоцеле?
9М-34-35
1. Что означает термин ПСА?
2. Напишите основной метод лечения фимоза.
9М-36-37
1.Напишите симптомы инфицированного гидроцеле
2.Что означает термин «литолиз»?
NB!При подготовки к аудиторному
практическому занятию:
напишите подготовку пациента к ТРУЗИ














































































 medicine
medicine








