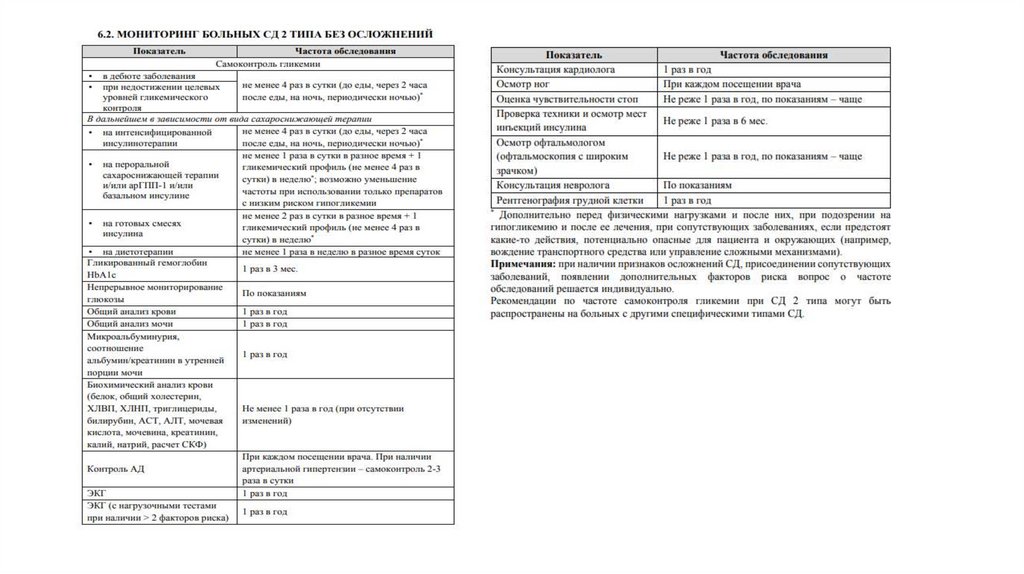
Similar presentations:
Лечение сахарного диабета 1 и 2 типа
1. Лечение сахарного диабета 1 и 2 типа
ФГБО ВО Кемеровский государственный медицинскийуниверситет
Лечение сахарного диабета
1 и 2 типа
Кафедра факультетской терапии, профессиональных болезней и
эндокринологии
Д.м.н., профессор Квиткова Л.В.
2. Цели терапии сахарного диабета 2 типа
•Предотвращение и лечение осложнений•Оптимизация качества жизни
Nuha A. ElSayed, Grazia Aleppo, Vanita R. Aroda et al., American Diabetes Association; 4. Comprehensive Medical Evaluation and Assessment of Comorbidities: Standards
of Care in Diabetes—2023. Diabetes Care 1 January 2023; 46 (Supplement_1): s49–s67.2.
3.
Основные задачи лечения больных с СД 2 типа1. Ранняя и своевременная диагностика заболевания (на стадии
нарушения гликемии натощак или нарушения толерантности к глюкозе);
2. быстрое достижение целевых показателей гликемии, путем проведения
интенсивной тактики лечения;
3. одновременная коррекция всех факторов риска развития поздних
осложнений и сердечно-сосудистых заболеваний;
4. увеличение продолжительности качественной жизни пациентов.
4. Цели лечения при сахарном диабете 2 типа ESC/EASD
• Гликемический контроль• HbA1c, ГПН, ПГ
• Липиды крови
• холестерин <4,5 ммоль/л (176 мг/дл)
• ЛПНП <2,5 ммоль/л (98 мг/дл)
• Артериальное давление
• <130/80 мм рт. ст.
• Образ жизни
• Поддержание ИМТ <25 кг/м2
• Физические упражнения 30-45 мин. в день
• Отказ от курения
• Снижение потребления соли и жиров, входящих в рацион
5. Лечение сахарного диабета 2 типа
• Основное правило современной диабетологии начиная с дебюта заболевания максимальноэффективно контролировать диабет!
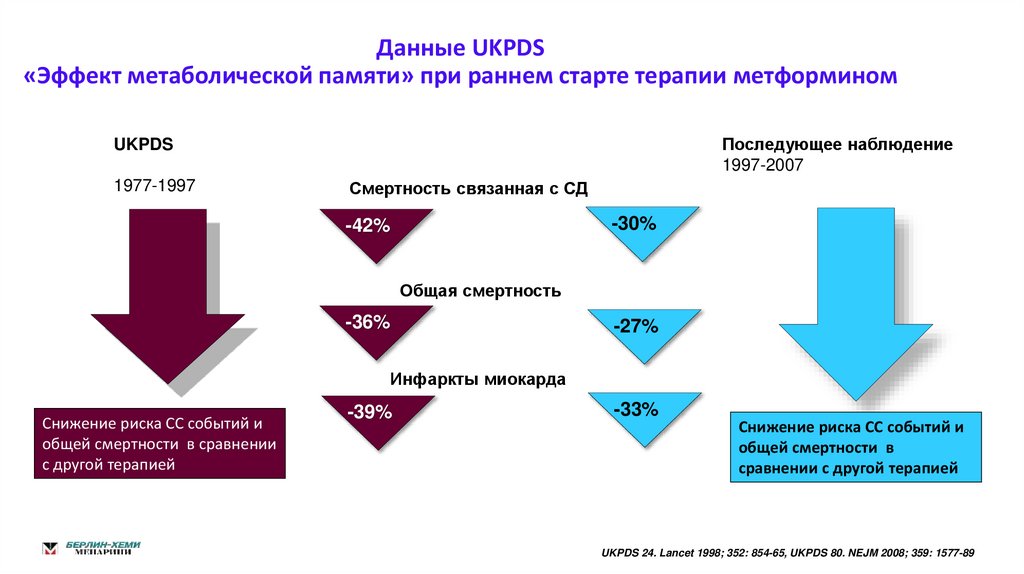
6. Данные UKPDS «Эффект метаболической памяти» при раннем старте терапии метформином
Последующее наблюдение1997-2007
UKPDS
1977-1997
Смертность связанная с СД
-30%
-42%
Общая смертность
-36%
-27%
Инфаркты миокарда
Снижение риска СС событий и
общей смертности в сравнении
с другой терапией
-39%
-33%
Снижение риска СС событий и
общей смертности в
сравнении с другой терапией
UKPDS 24. Lancet 1998; 352: 854-65, UKPDS 80. NEJM 2008; 359: 1577-89
7. ЛЕЧЕНИЕ СД 2 ТИПА
• Питание• Физическая активность
• Сахароснижающие препараты
• Самоконтроль гликемии
• Обучение принципам управления заболеванием
• Хирургическое лечение (метаболическая хирургия) при
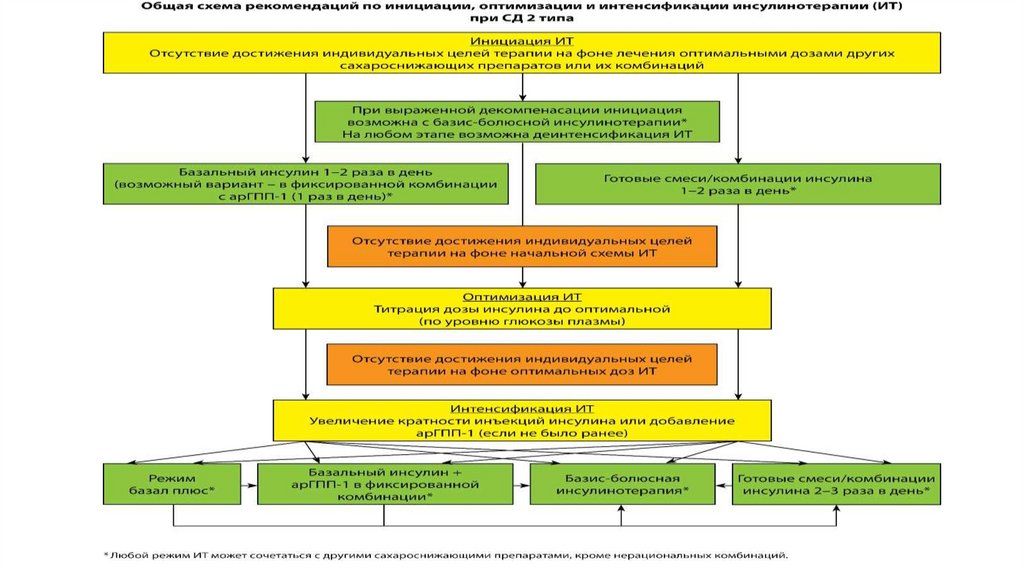
морбидном ожирении
8. РЕКОМЕНДАЦИИ ПО ПИТАНИЮ
• Питание - часть терапевтического плана и способствует достижениюметаболических
целей
при
любом варианте
медикаментозной
сахароснижающей терапии.
• Должны учитываться персональные предпочтения
• Не должны быть жесткие диетические ограничения, которые трудно
реализовать на долгосрочной основе
• Необходимо постепенно формировать стиль рационального питания,
отвечающего актуальным терапевтическим целям.
9.
Следует помнить, что:• идеального процентного соотношения калорий из белков, жиров и
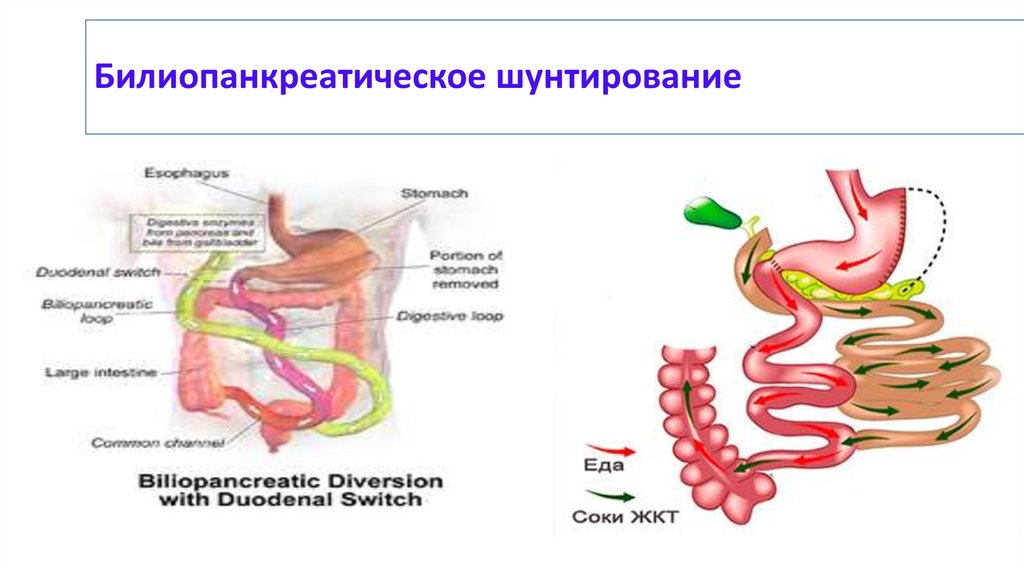
углеводов для всех пациентов с СД 2 типа не существует.
• необходимо анализировать актуальный образец питания и
метаболические цели.
• для ↓ массы тела: максимально ограничить жиры (прежде всего
животного происхождения) и сахара; умеренно ↓(в размере половины
привычной порции) – продуктов, состоящих преимущественно из сложных
углеводов (крахмалов) и белков; неограниченное потребление – продуктов с
минимальной калорийностью (богатые водой и клетчаткой овощей).
10. Что можно есть при сахарном диабете
11.
• Учет потребления углеводов важен для достижения хорошегогликемического контроля.
• При лечении пациентов с СД 2 типа ИКД (ИУКД, ИСБД), обучить
подсчету углеводов по системе ХЕ. В других случаях может быть
достаточно практически ориентированной оценки.
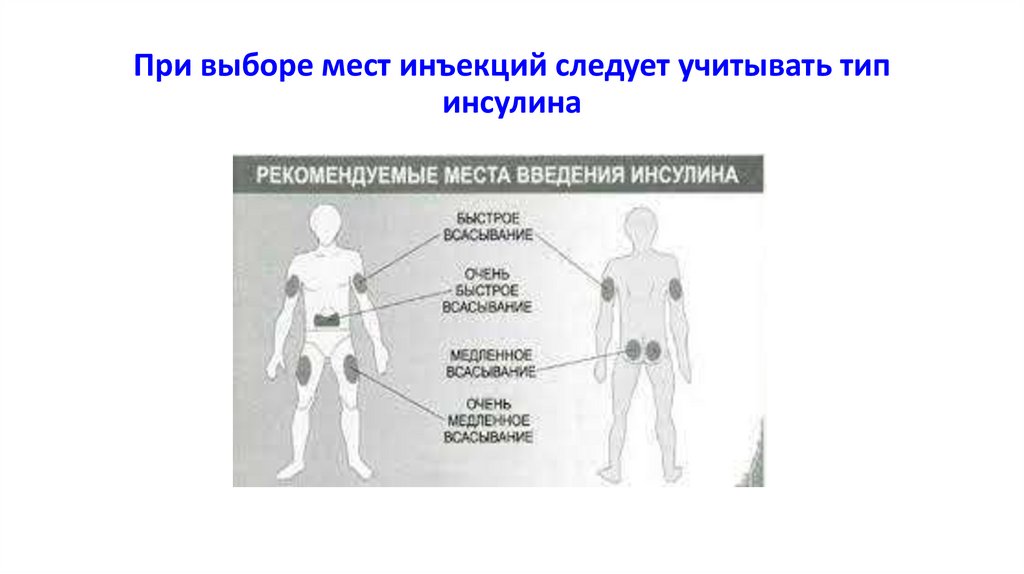
1ХЕ=10 г углеводов
12.
В рационе питания следует:•Рекомендовать потребление углеводов в составе овощей, цельнозерновых,
молочных продуктов
• Включать в рацион продукты, богатые моно- и полиненасыщенными
жирными кислотами (рыба, растительные масла).
• Не доказана польза от употребления в виде препаратов витаминов (в
отсутствие признаков авитаминоза), антиоксидантов, микроэлементов, а
также каких-либо пищевых добавок растительного происхождения при СД.
13. Нельзя пропускать завтрак
• Регулярный завтрак - важнейший компонент лечения и профилактики СД2• Пропуск завтрака 4–5 дней в неделю связан с увеличением риска СД 2 типа
на 55% , а также сердечно-сосудистой смерти, особенно смертности от
инсульта
• Завтрак с высоким содержанием белка снижает количество вечерних
перекусов по сравнению с пропуском завтрака
• Пациенты, которые употребляли напитки с фруктозой, накопили не просто в
1,5 раза больше жира, но и в 2 раза больше висцерального жира, по
сравнению с теми, кто употреблял напитки с глюкозой
14. Что можно есть при сахарном диабете 2 типа?
• хлебобулочные изделия из ржаной муки, из пшеничной муки II сорта, сотрубями;
• первые блюда преимущественно из овощей, с небольшим количеством
картофеля.
• допускается слабый и обезжиренный рыбный и мясной суп;
• нежирный сорт мяса, курица, рыба;
• маложирная молочная продукция, свежий кефир, простокваша, творог,
диетический сыр;
• злаки: гречка, пшено, овсянка, перловка;
• несладкие сорта фруктов, ягод;
• зелень, овощи: салатные листья, капуста, огурец, кабачок, томат, баклажан,
болгарский перец и пр.
• приправы, специи, в том числе и перец;
• чай, кофе (не злоупотреблять), фруктовый и овощной сок, компот.
15. Чего нельзя есть при сахарном диабете 2 типа?
• сдобное тесто, продукцию из белой муки• сахар, мед, конфеты, сладкая газировка, соки из пакетов,
• блюда из манки, макароны из белой муки высшего сорта;
• мороженое;
• насыщенный бульон из мясных или рыбных продуктов;
• колбаса, сардельки, сосиски;
• рыба, тарань, селедка;
• сыры с большой жирностью, сливки и сметана, сладкие сырки и
сырковая масса;
• соленья и маринады;
• майонез и кетчуп;
• маргарин, кондитерский жир, спред
• орешки и сухарики
16.
Сахарозаменители и алкоголь• Из меню удалить сахар, джемы, торты и пирожные.
• Допустимо умеренное потребление некалорийных сахарозаменителей:
ксилит, аспартам, сорбит.
• Фруктозу -исключить: способствует накоплению висцерального жира
• Алкогольные напитки - не более 1 условной единицы для женщин и 2 у.е.
для мужчин в сутки (но не ежедневно) при отсутствии панкреатита,
выраженной
нейропатии,
гипертриглицеридемии,
алкогольной
зависимости.
• Одна условная единица - 15 г этанола, или примерно 40 г крепких
напитков, или 140 г вина, или 300 г пива.
• Алкоголь увеличивает риск гипогликемии, в т.ч. отсроченной, у тех
пациентов, которые получают секретагоги и инсулин.
17. РЕКОМЕНДАЦИИ ПО ФИЗИЧЕСКОЙ АКТИВНОСТИ
• Регулярная ФА при СД 2 типа способствует :достижению целевых уровней гликемического контроля, ↓ и
поддержанию МТ
↓ ИР и степени АО
улучшению дислипидемии
↑ сердечно-сосудистой тренированности.
ФА подбирается индивидуально, с учетом возраста, осложнений СД,
сопутствующих заболеваний, а также переносимости
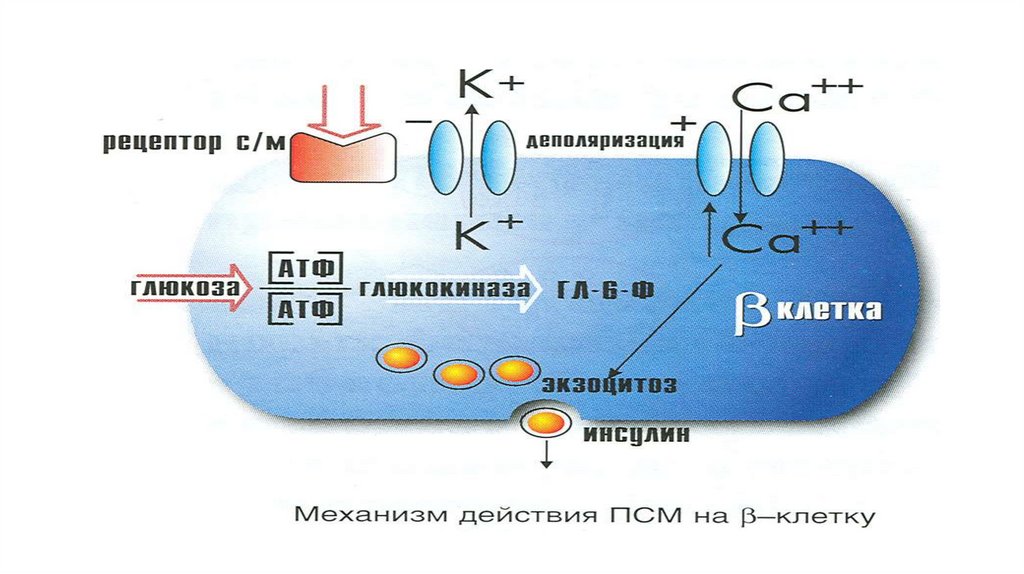
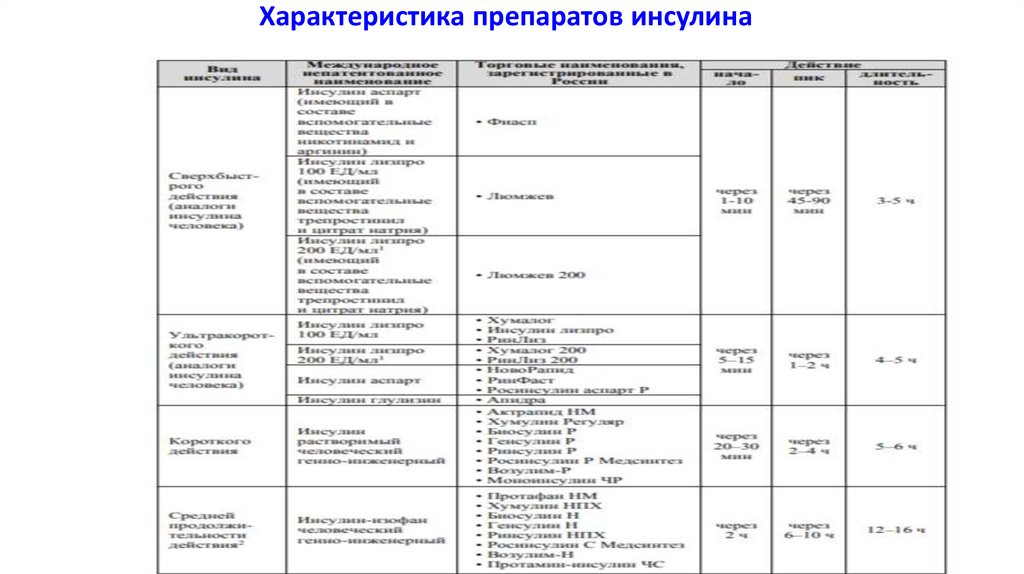
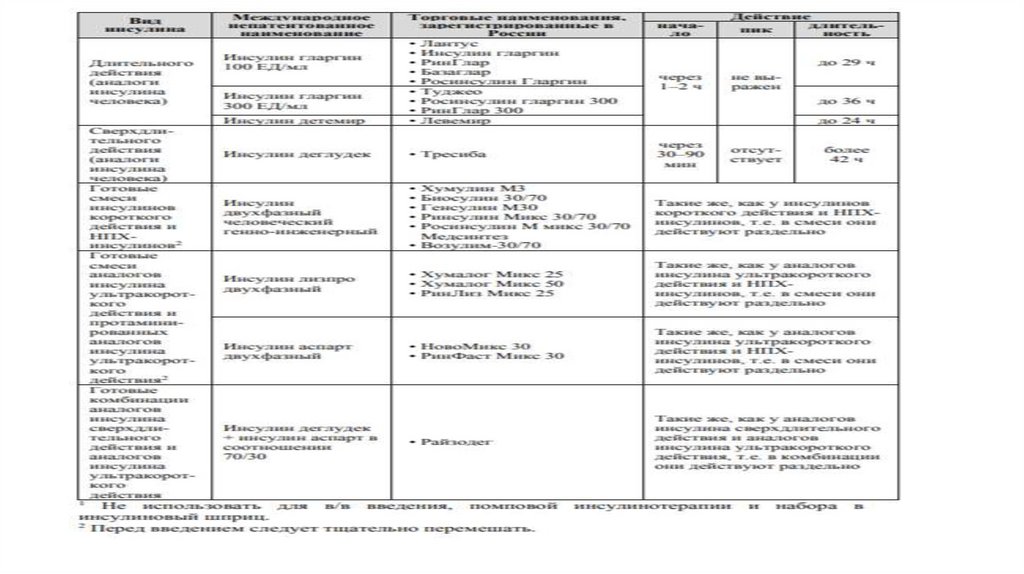
18. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ. Группы сахароснижающих препаратов и механизм их действия
● Секретогены:производные сульфанилмочевины
меглитиниды
● Воздействие на ИР:
бигуаниды
пиоглитазоны
● Ингибиторы a-глюкозидазы
● Препараты с эффектом инкретинов:
миметики и аналоги ГПП-1
ингибиторы ДПП-4
●Ингибитор SGLT2-транспортный белок, ответственный за реабсорбцию глюкозы
● Инсулины
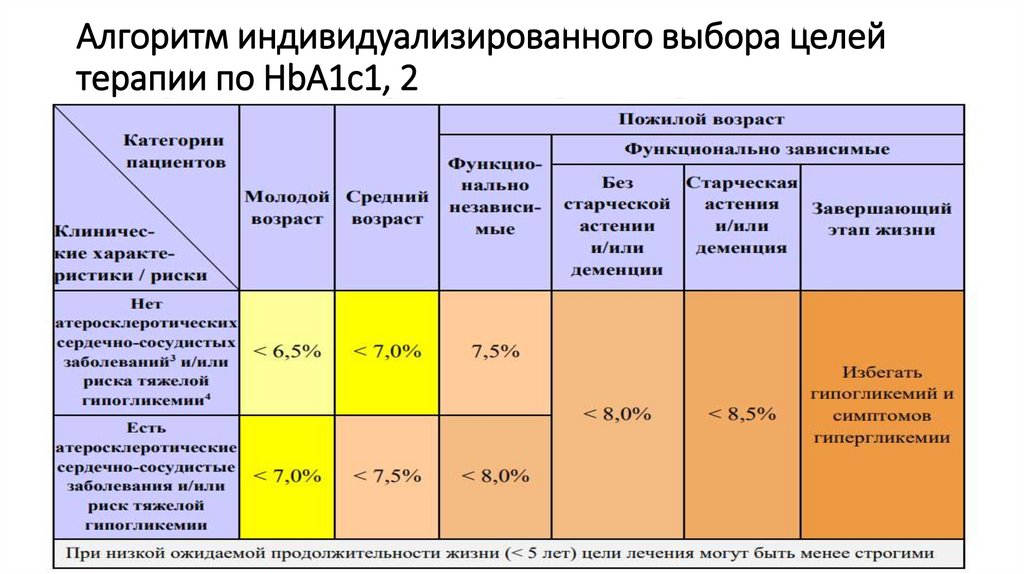
19. Алгоритм индивидуализированного выбора целей терапии по HbA1c1, 2
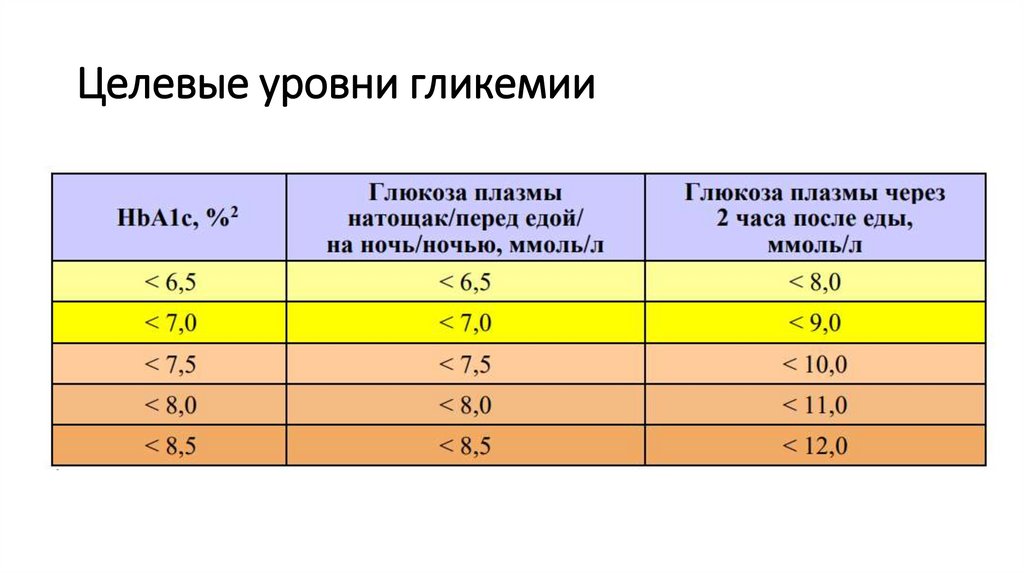
20. Целевые уровни гликемии
21. Препараты сульфанилмочевины:
Глибенкламид микронизированныйГлимепирид
Гликлазид МВ
Глипизид
Гликвидон
22.
23. Особенности действия производных сульфанилмочевины
• Снижение гликемии наступает быстро, т.к. эффект препаратовобусловлен повышением уровня инсулина в крови
• Часто гипогликемии
• Повышают массу тела
• Дают истощение бета клеток
При лечении препаратами этой группы нельзя пропускать
приемы пищи, т.к. развиваются гипогликемии!
24.
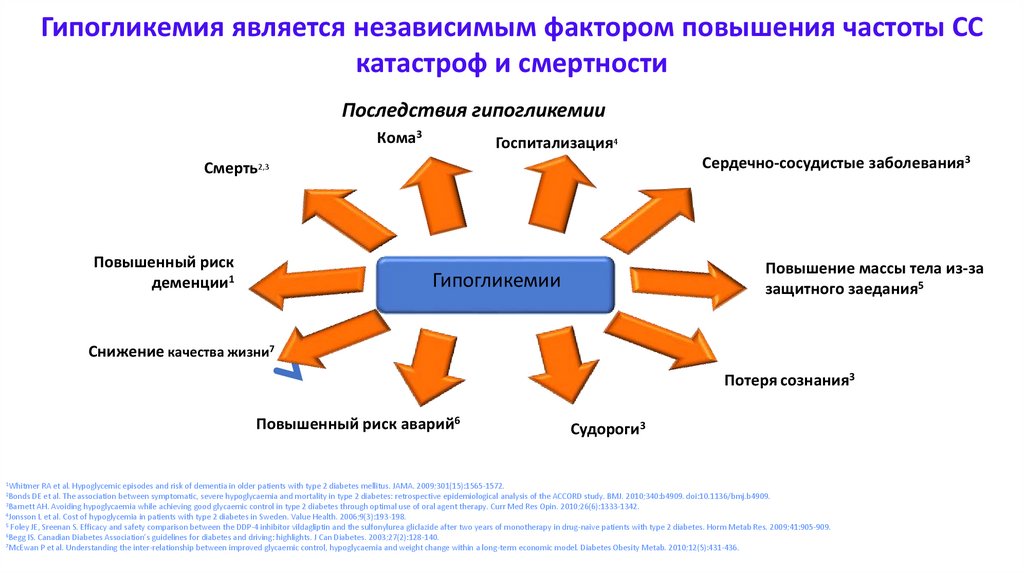
Гипогликемия является независимым фактором повышения частоты ССкатастроф и смертности
Последствия гипогликемии
Кома3
Госпитализация4
Сердечно-сосудистые заболевания3
Смерть2,3
Повышенный риск
деменции1
Повышение массы тела из-за
защитного заедания5
Гипогликемии
Снижение качества жизни7
Потеря сознания3
Повышенный риск аварий6
Судороги3
1Whitmer RA et al. Hypoglycemic episodes and risk of dementia in older patients with type 2 diabetes mellitus. JAMA. 2009;301(15):1565-1572.
2Bonds DE et al. The association between symptomatic, severe hypoglycaemia and mortality in type 2 diabetes: retrospective epidemiological analysis of the ACCORD study. BMJ. 2010;340:b4909. doi:10.1136/bmj.b4909.
3Barnett AH. Avoiding hypoglycaemia while achieving good glycaemic control in type 2 diabetes through optimal use of oral agent therapy. Curr Med Res Opin. 2010;26(6):1333-1342.
4Jonsson L et al. Cost of hypoglycemia in patients with type 2 diabetes in Sweden. Value Health. 2006;9(3):193-198.
5 Foley JE, Sreenan S. Efficacy and safety comparison between the DDP-4 inhibitor vildagliptin and the sulfonylurea gliclazide after two years of monotherapy in drug-naive patients with type 2 diabetes. Horm Metab Res. 2009;41:905-909.
6Begg IS. Canadian Diabetes Association’s guidelines for diabetes and driving: highlights. J Can Diabetes. 2003;27(2):128-140.
7McEwan P et al. Understanding the inter-relationship between improved glycaemic control, hypoglycaemia and weight change within a long-term economic model. Diabetes Obesity Metab. 2010;12(5):431-436.
25.
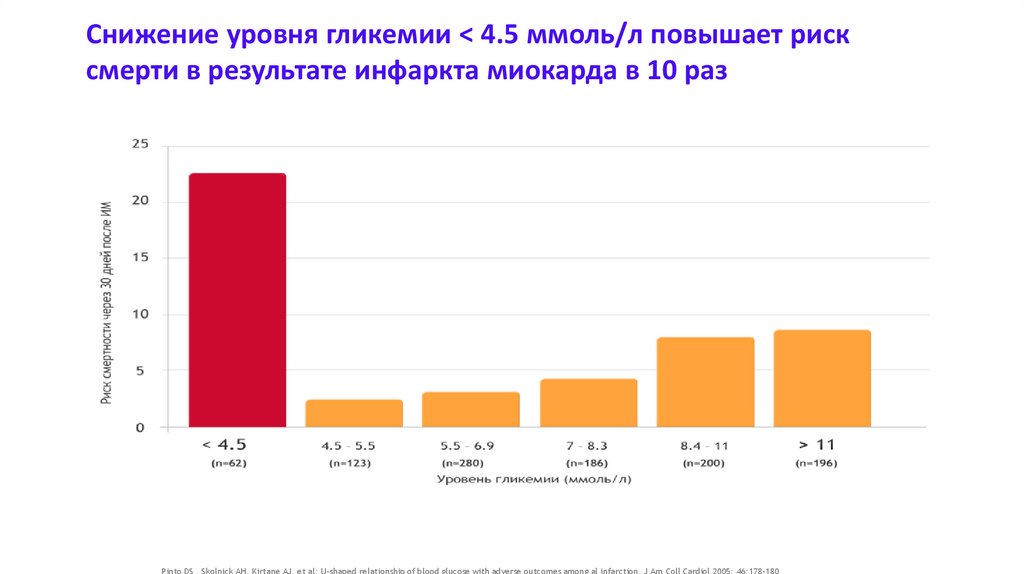
Снижение уровня гликемии < 4.5 ммоль/л повышает рисксмерти в результате инфаркта миокарда в 10 раз
Pinto DS , Skolnick AH, Kirtane AJ, et al: U-shaped relationship of blood glucose with adverse outcomes among al infarction. J Am Coll Cardiol 2005; 46:178–180
26.
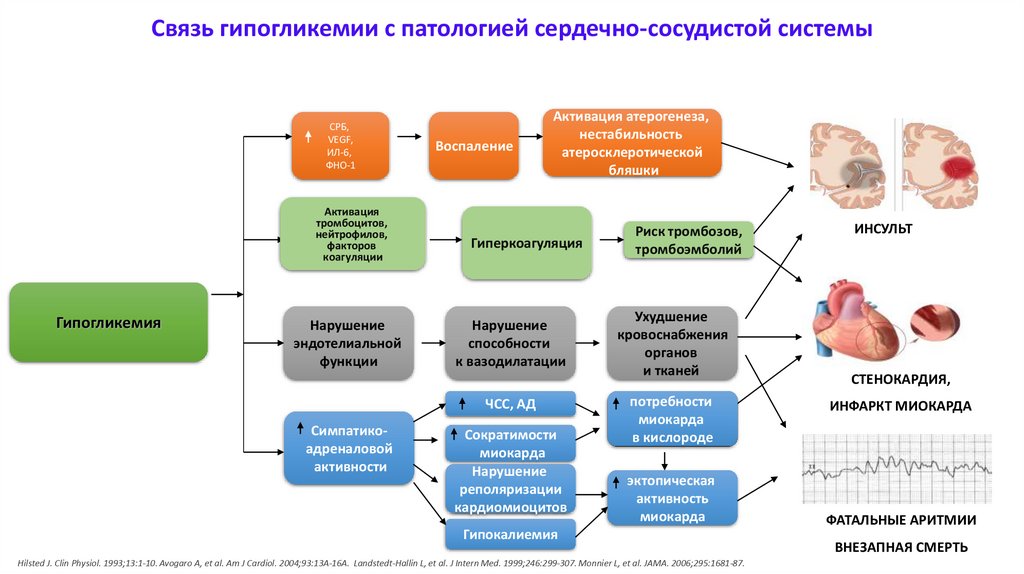
Связь гипогликемии с патологией сердечно-сосудистой системыСРБ,
VEGF,
ИЛ-6,
ФНО-1
Активация
тромбоцитов,
нейтрофилов,
факторов
коагуляции
Гипогликемия
Нарушение
эндотелиальной
функции
Воспаление
Активация атерогенеза,
нестабильность
атеросклеротической
бляшки
Гиперкоагуляция
Нарушение
способности
к вазодилатации
ЧСС, АД
Симпатикоадреналовой
активности
Сократимости
миокарда
Нарушение
реполяризации
кардиомиоцитов
Риск тромбозов,
тромбоэмболий
Ухудшение
кровоснабжения
органов
и тканей
Повышение
потребности
потребности
миокарда
миокарда
в вкислороде
кислороде
эктопическая
активность
миокарда
Гипокалиемия
Hilsted J. Clin Physiol. 1993;13:1-10. Avogaro A, et al. Am J Cardiol. 2004;93:13A-16A. Landstedt-Hallin L, et al. J Intern Med. 1999;246:299-307. Monnier L, et al. JAMA. 2006;295:1681-87.
ИНСУЛЬТ
СТЕНОКАРДИЯ,
ИНФАРКТ МИОКАРДА
ФАТАЛЬНЫЕ АРИТМИИ
ВНЕЗАПНАЯ СМЕРТЬ
27.
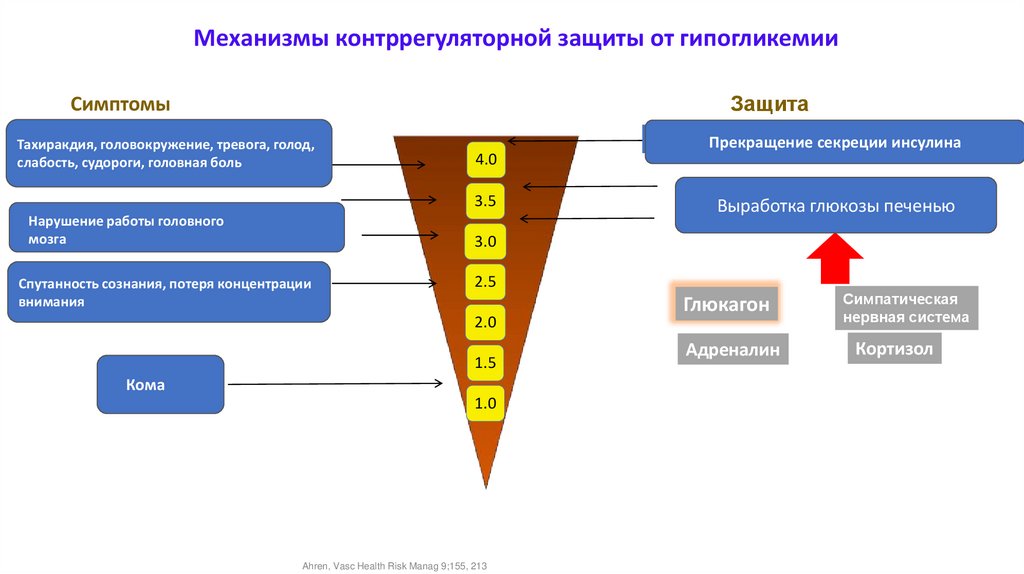
Механизмы контррегуляторной защиты от гипогликемииЗащита
Симптомы
Тахиракдия, головокружение, тревога, голод,
слабость, судороги, головная боль
4.0
3.5
Нарушение работы головного
мозга
Прекращение
секрециисекреции
инсулинаинсулина
Прекращение
Выработка глюкозы печенью
3.0
Спутанность сознания, потеря концентрации
внимания
2.5
2.0
1.5
Кома
1.0
Ahren, Vasc Health Risk Manag 9;155, 213
Глюкагон
Адреналин
Симпатическая
нервная система
Кортизол
28. Гипогликемии – основной барьер к достижению целевого контроля гликемии
Основной ограничивающий фактор к достижению интенсивногогликемического контроля у пациентов с СД 2 типа1
Риск гипогликемий удерживает врачей от интенсификации терапии для
достижения целей контроля2
1. Briscoe VJ, et al. Clin Diabetes 2006;24:115–21;
2. Cryer PE, Diabetologia 2002;45:937–48
29. Глиниды: репаглинид,
• Начало действия - через несколько минут после приема,• Короткая длительность действия-1,5 часа, восстановление 1-й
фазы секреции (прандиальные регуляторы),
• Побочный эффект- гипогликемии и прибавка массы тела
• Прием 3 раза в день перед едой, поэтому больной должен быть
хорошо обучен, иметь сохраненные когнитивные функции
• Эффект слабее, чем у сульфаниламидов
30. Проблемы секретогенов (производных сульфанилмочевины и глинидов): несмотря на хороший сахароснижающий эффект
• Вызывают гипогликемию• Вызывают увеличение массы тела
• Не могут остановить продолжающуюся
дисфункцию бета клеток
• Не могут профилактировать макрососудистые
осложнения
31.
МЕТФОРМИН32.
ADA 2023: метформинТрадиционно рекомендован в качестве первой линии
сахароснижающей терапии СД2 из-за высокой эффективности в
снижении HbA1c, минимального риска гипогликемии при
использовании в монотерапии, потенциала к снижению массы
тела, снижению риска сердечно-сосудистых событий и смерти,
низкой стоимости
По сравнению с препаратами сульфонилмочевины, метформин , в качестве первой линии терапии СД2,
оказывает высокую эффективность в снижении HbA1c, массы тела и сердечно-сосудистой смертности
Nuha A. ElSayed, Grazia Aleppo, Vanita R. Aroda et al., American Diabetes Association; 4. Comprehensive Medical Evaluation and Assessment of Comorbidities: Standards of Care
in Diabetes—2023. Diabetes Care 1 January 2023; 46 (Supplement_1): s49–s67.2.
33. Механизм действия Метформина
Увеличение чувствительности периферических тканей к инсулину уменьшаетинсулинорезистентность
снижение веса
не вызывает гипогликемии
34.
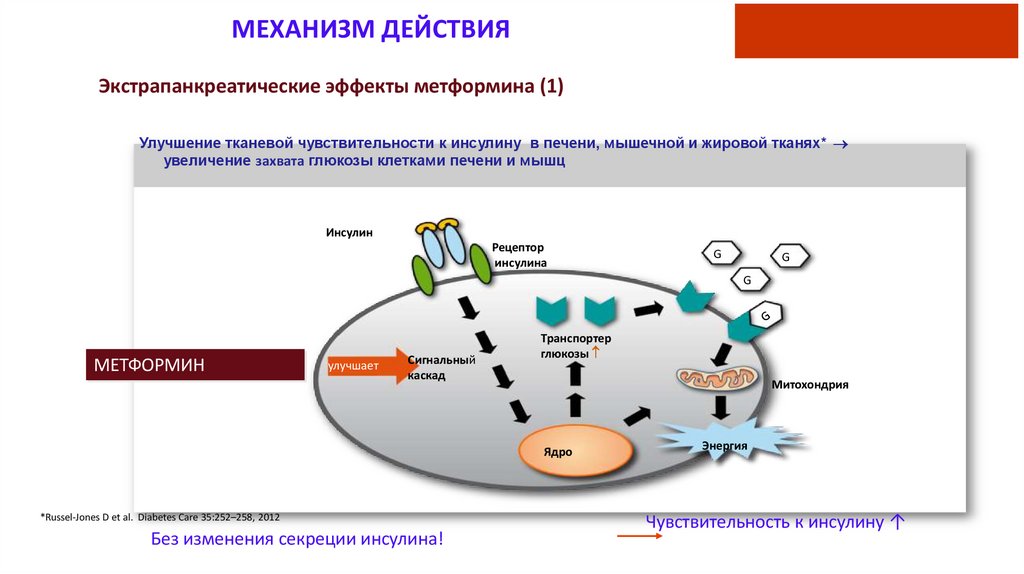
МЕХАНИЗМ ДЕЙСТВИЯЭкстрапанкреатические эффекты метформина
Улучшение тканевой чувствительности к инсулину в
печени, мышечной и жировой тканях увеличение
захвата глюкозы клетками печени и мышц
Подавление печеночной продукции глюкозы посредством
угнетения глюконеогенеза и гликогенолиза
Замедление всасывания глюкозы в ЖКТ
*Инструкции по применению препарата Сиофор® от 25.12.2017 , 19.10.2015, 21.10.15
34
35.
МЕХАНИЗМ ДЕЙСТВИЯ3. Механизм действия
Экстрапанкреатические эффекты метформина (1)
Улучшение тканевой чувствительности к инсулину в печени, мышечной и жировой тканях*
увеличение захвата глюкозы клетками печени и мышц
Инсулин
Рецептор
инсулина
G
G
G
МЕТФОРМИН
улучшает
Сигнальный
каскад
Транспортер
глюкозы
Митохондрия
Ядро
*Russel-Jones D et al. Diabetes Care 35:252–258, 2012
Без изменения секреции инсулина!
Энергия
Чувствительность к инсулину ↑
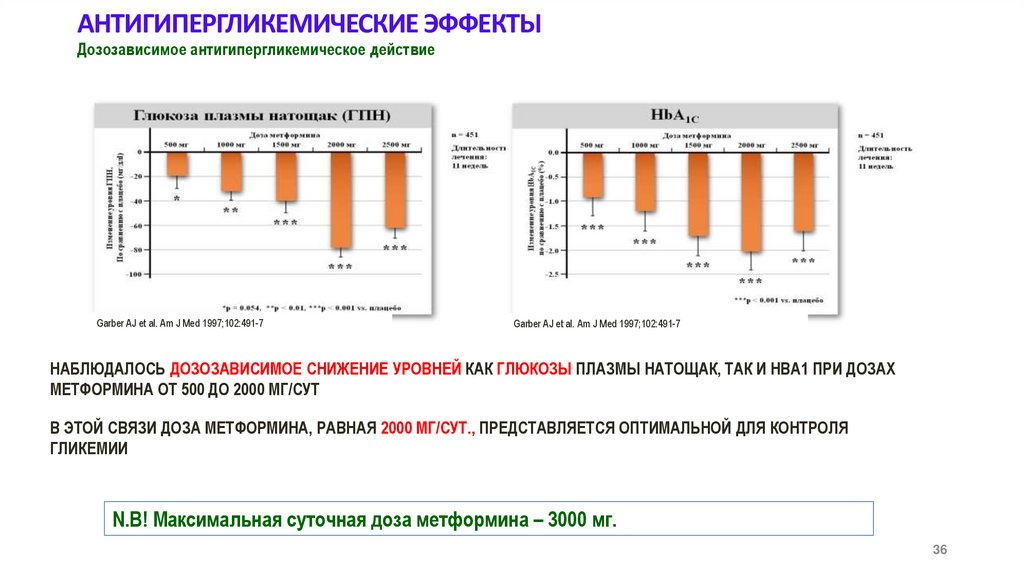
36.
АНТИГИПЕРГЛИКЕМИЧЕСКИЕ ЭФФЕКТЫДозозависимое антигипергликемическое действие
Garber AJ et al. Am J Med 1997;102:491-7
Garber AJ et al. Am J Med 1997;102:491-7
НАБЛЮДАЛОСЬ ДОЗОЗАВИСИМОЕ СНИЖЕНИЕ УРОВНЕЙ КАК ГЛЮКОЗЫ ПЛАЗМЫ НАТОЩАК, ТАК И HBA1 ПРИ ДОЗАХ
МЕТФОРМИНА ОТ 500 ДО 2000 МГ/СУТ
В ЭТОЙ СВЯЗИ ДОЗА МЕТФОРМИНА, РАВНАЯ 2000 МГ/СУТ., ПРЕДСТАВЛЯЕТСЯ ОПТИМАЛЬНОЙ ДЛЯ КОНТРОЛЯ
ГЛИКЕМИИ
N.B! Максимальная суточная доза метформина – 3000 мг.
36
37.
МЕХАНИЗМ ДЕЙСТВИЯСнижает всасывание углеводов в ЖКТ
Снижает аппетит*
ВЕС УМЕНЬШАЕТСЯ
37
*Campbell IW and Howlett HCS. Diabetes Metab Rev 1995;11:S57-62
38.
В России оригинальный метформин представлен препаратом Глюкофаж ® ЛонгВысокотехнологичная система
диффузии Gelshield
обеспечивает однократный
прием препарата
Глюкофаж® Лонг 1 раз в сутки
Timmins P et al. Clin. Pharmacokinet. 2005; 44 (7): 721–729.
39. Схема лечения СД 2 типа и синдрома инсулинорезистентности
Бигуаниды необходимо назначать уже на стадииинсулинорезистентности, что позволит предотвратить развитие тяжелых
осложнений и улучшить прогноз у пациентов с СД 2 типа
40. Новые требования к сахароснижающей терапии
•Препарат должен иметь достаточный эффект по снижению гликемии(- 0,5-1,5% HbA1c)
• Обладать минимальным/"нулевым" риском гипогликемий
• Не увеличивать количество жировой ткани в организме
•«Безопасный» в отношении сопутствующей патологии СД 2 типа
• Простым в дозировании
• Хорошо переноситься
Алгоритмы специализированной медицинской помощи больным сахарным диабетом под редакцией И.И.Дедова, М.В.Шестаковой, 7-й выпуск, Сахарный диабет. 2015;18(1S): 1-112. DOI:
10.14341/DM20151S1-112
41.
Агонисты рецепторов глюкагоноподобногопептида–1 (арГПП-1)
•Глюкозозависимая стимуляция секреции
инсулина
••Глюкозозависимое ↓ секреции глюкагона и ↓
продукции глюкозы печенью
••Замедление опорожнения желудка
•↓ потребления пищи
•↓ массы тела
Ингибиторы дипептидилпептидазы 4 (глиптины)
(иДПП-4
•Глюкозозависимая стимуляция секреции
инсулина •Глюкозозависимое подавление
секреции глюкагона
•↓ продукции глюкозы печенью
•Не влияют на моторику желудка
• Нейтральное действие на массу тела
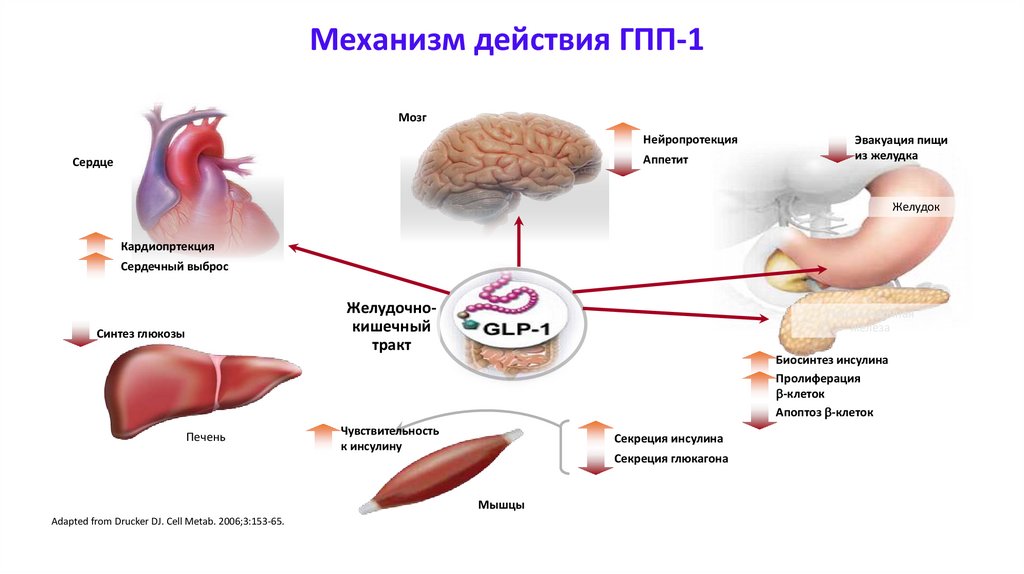
42. Механизм действия ГПП-1
МозгНейропротекция
Аппетит
Сердце
Эвакуация пищи
из желудка
Желудок
Кардиопртекция
Сердечный выброс
Желудочнокишечный
тракт
Синтез глюкозы
Печень
Поджелудочная
железа
Биосинтез инсулина
Пролиферация
-клеток
Апоптоз -клеток
Чувствительность
к инсулину
Секреция инсулина
Секреция глюкагона
Мышцы
Adapted from Drucker DJ. Cell Metab. 2006;3:153-65.
43.
Ингибиторы натрий глюкозногокотранспортера 2 типа (глифлозины)
(иНГЛТ-2)
•↓ реабсорбции глюкозы, Na в
почках
•↓ массы тела
•Инсулиннезависимый механизм
действия
Инсулины
Все механизмы, свойственные
эндогенному инсулину
44.
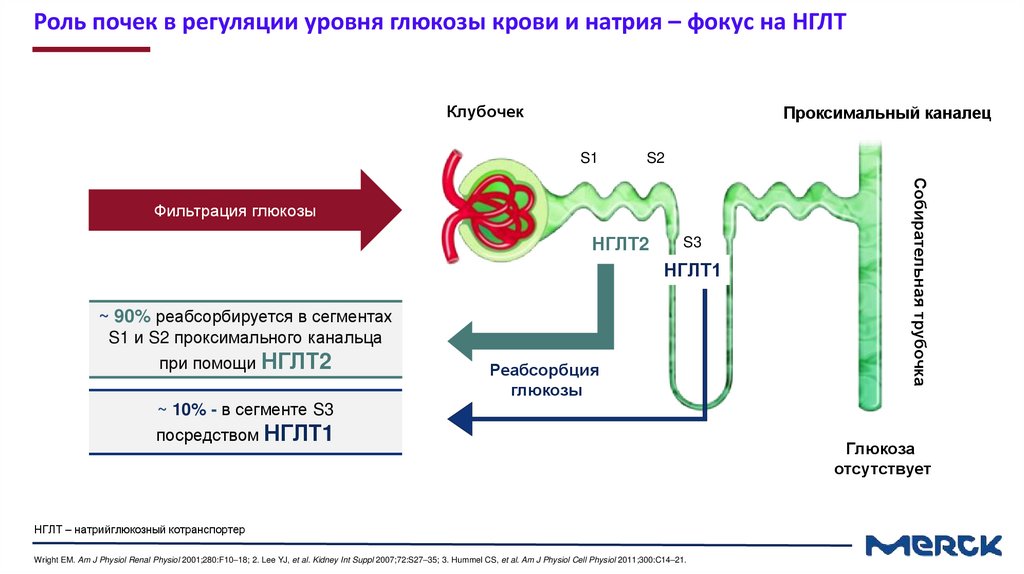
Роль почек в регуляции уровня глюкозы крови и натрия – фокус на НГЛТКлубочек
Проксимальный каналец
S1
S2
НГЛТ2
S3
НГЛТ1
~ 90% реабсорбируется в сегментах
S1 и S2 проксимального канальца
при помощи НГЛТ2
Реабсорбция
глюкозы
Собирательная трубочка
Фильтрация глюкозы
~ 10% - в сегменте S3
посредством НГЛТ1
НГЛТ – натрийглюкозный котранспортер
Wright EM. Am J Physiol Renal Physiol 2001;280:F10–18; 2. Lee YJ, et al. Kidney Int Suppl 2007;72:S27–35; 3. Hummel CS, et al. Am J Physiol Cell Physiol 2011;300:C14–21.
Глюкоза
отсутствует
45.
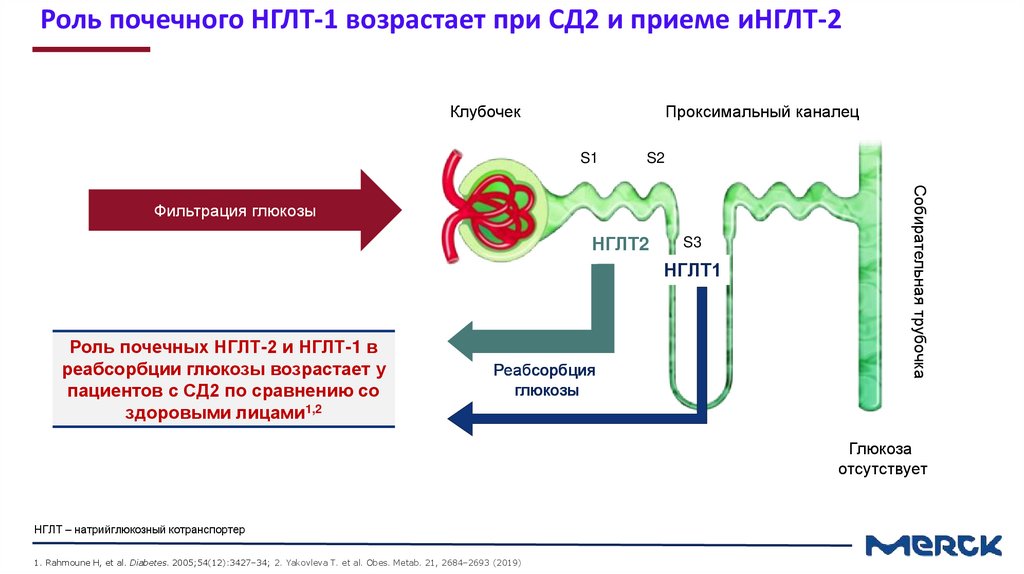
Роль почечного НГЛТ-1 возрастает при СД2 и приеме иНГЛТ-2Клубочек
Проксимальный каналец
S1
S2
НГЛТ2
S3
НГЛТ1
Роль почечных НГЛТ-2 и НГЛТ-1 в
реабсорбции глюкозы возрастает у
пациентов с СД2 по сравнению со
здоровыми лицами1,2
Реабсорбция
глюкозы
Собирательная трубочка
Фильтрация глюкозы
Глюкоза
отсутствует
НГЛТ – натрийглюкозный котранспортер
1. Rahmoune H, et al. Diabetes. 2005;54(12):3427–34; 2. Yakovleva T. et al. Obes. Metab. 21, 2684–2693 (2019)
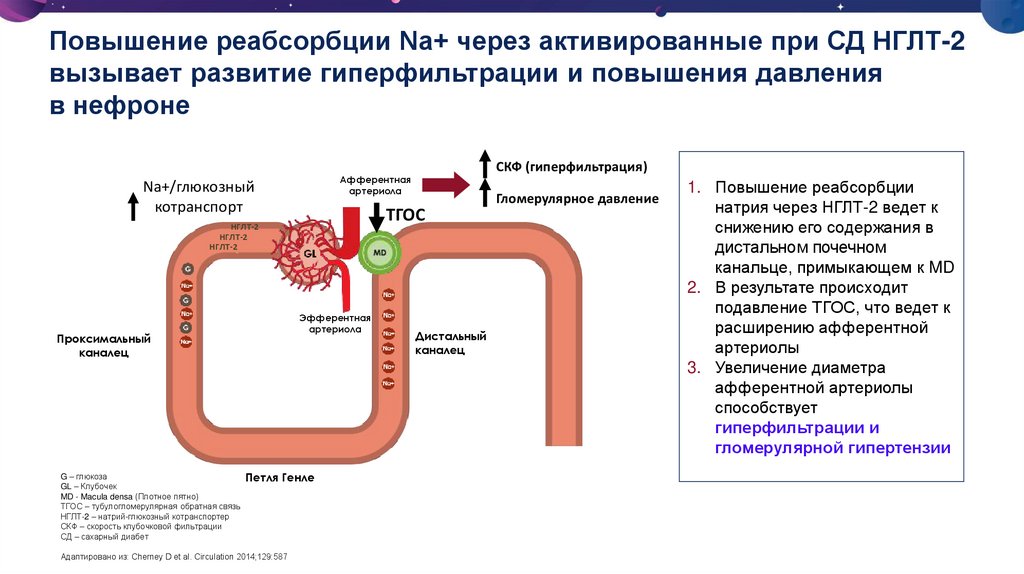
46. Повышение реабсорбции Na+ через активированные при СД НГЛТ-2 вызывает развитие гиперфильтрации и повышения давления в нефроне
Na+/глюкозныйкотранспорт
ТГОС
НГЛТ-2
НГЛТ-2
НГЛТ-2
Проксимальный
каналец
Эфферентная
артериола
G – глюкоза
Петля Генле
GL – Клубочек
MD - Macula densa (Плотное пятно)
ТГОС – тубулогломерулярная обратная связь
НГЛТ-2 – натрий-глюкозный котранспортер
СКФ – скорость клубочковой фильтрации
СД – сахарный диабет
Адаптировано из: Cherney D et al. Circulation 2014;129:587
СКФ (гиперфильтрация)
Афферентная
артериола
Дистальный
каналец
Гломерулярное давление
1. Повышение реабсорбции
натрия через НГЛТ-2 ведет к
снижению его содержания в
дистальном почечном
канальце, примыкающем к MD
2. В результате происходит
подавление ТГОС, что ведет к
расширению афферентной
артериолы
3. Увеличение диаметра
афферентной артериолы
способствует
гиперфильтрации и
гломерулярной гипертензии
47. Внутриклубочковая гипертензия
• вызывает механическое раздражение прилежащих структур клубочка,• что способствует гиперпродукции коллагена и накоплению его в области
мезангиума,
• → начальным склеротическим процессам,
• → нарушению архитектоники и проницаемости базальной мембраны
клубочка
• → альбуминурии
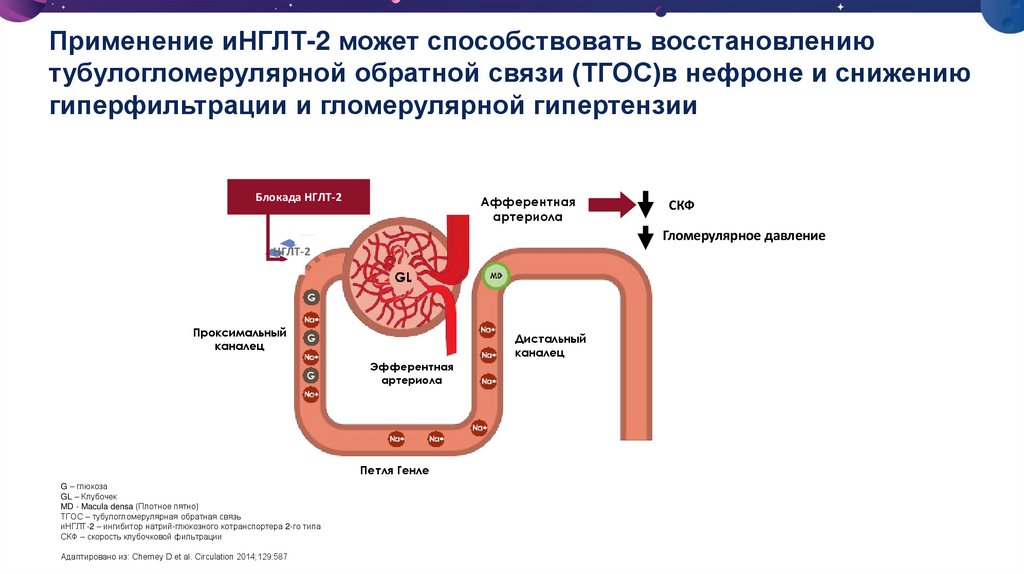
48. Применение иНГЛТ-2 может способствовать восстановлению тубулогломерулярной обратной связи (ТГОС)в нефроне и снижению
гиперфильтрации и гломерулярной гипертензииБлокада НГЛТ-2
Афферентная
артериола
Гломерулярное давление
SGLT2
НГЛТ-2
SGLT2
Проксимальный
каналец
Дистальный
каналец
Эфферентная
артериола
Петля Генле
G – глюкоза
GL – Клубочек
MD - Macula densa (Плотное пятно)
ТГОС – тубулогломерулярная обратная связь
иНГЛТ-2 – ингибитор натрий-глюкозного котранспортера 2-го типа
СКФ – скорость клубочковой фильтрации
Адаптировано из: Cherney D et al. Circulation 2014;129:587
СКФ
49. Общие принципы начала и интенсификации сахароснижающей терапии
• Индивидуальный подход к каждому пациенту• Изменение образа жизни (рациональное питание и повышение
физической активности) и обучение принципам управления
заболеванием на всем протяжении заболевания.
• При инициации терапии и далее на любом этапе лечения
оценивать индивидуальные характеристики пациента и выделять
доминирующую клиническую проблему: высокий риск АССЗ или
наличие АССЗ, ХСН, ХБП, риск гипогликемий, влияние на массу
тела.
!!!Достигать индивидуального контроля гликемии по HbA1,
уровню гликемии
50.
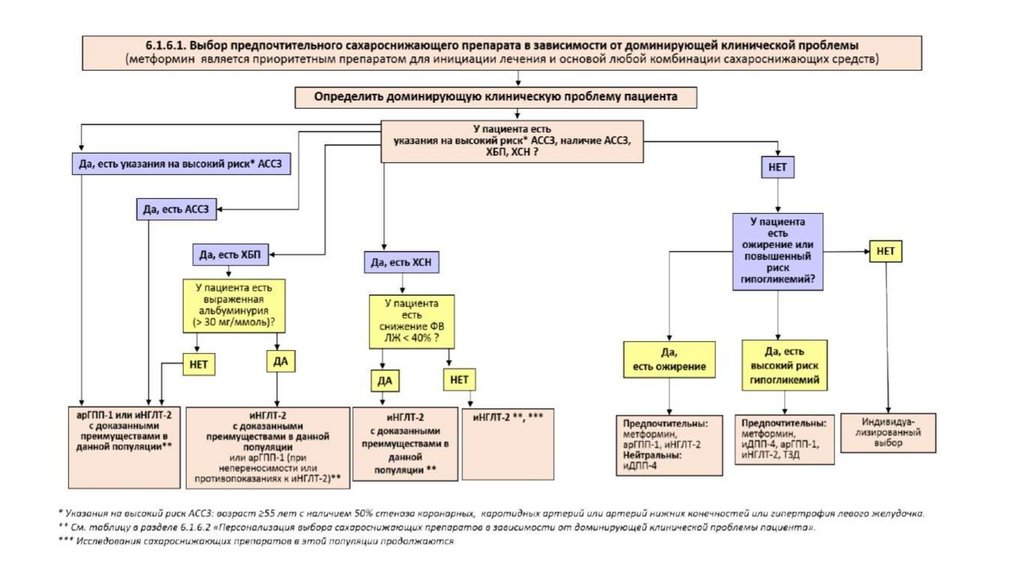
• У пациентов с высоким риском АССЗ или наличие АССЗ, ХСН, ХБП включать всхему лечения арГПП-1 или иНГЛТ-2
• если у таких пациентов целевые значения гликемического контроля были
достигнуты на других группах ССП, следует рассмотреть возможность включения в
схему лечения препаратов из групп арГПП-1 или иНГЛТ2
• У больных с высоким риском гипогликемий использовать в составе ССП препараты с
низким риском их развития: метформин, иДПП-4, арГПП-1, иНГЛТ-2, ТЗД
• Тактика медикаментозной терапии определяется и доминирующей клинической
проблемой пациента и исходным уровнем метаболического контроля (выбор моноили комбинированной терапии).
• Метформин - приоритетный препарат для инициации медикаментозной терапии у
большинства пациентов с СД 2 типа.
• Следует использовать метформин в составе ССП на всем протяжении лечения при
условии переносимости препарата и отсутствии противопоказаний.
51.
• Мониторинг эффективности сахароснижающейтерапии по уровню НbА1с осуществляется каждые 3
мес.
• Интенсификация ССП при ее неэффективности (т.е.
при отсутствии достижения индивидуальных целей
НbА1с) выполняется не позднее чем через 6 мес. У
лиц с низким риском гипогликемий целесообразно
не позже, чем через 3 мес.
52.
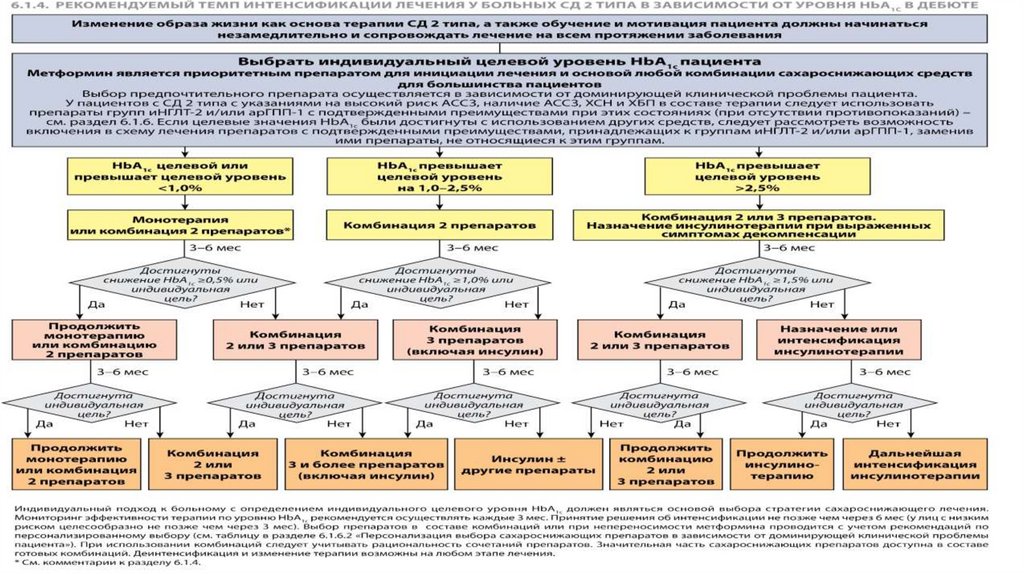
Рекомендуемый темп интенсификации лечения у больных СД 2типа в зависимости от уровня HbA1c в дебюте
• Если исходный показатель HbA1c находится в целевом диапазоне
или превышает индивидуальный целевой уровень менее чем на 1.0
%, то :
• лечение можно начинать с монотерапии ,
• приоритетный препарат -метформин при отсутствии противопоказаний,
• при непереносимости метформина или наличии противопоказаний к его
приему назначить другие препараты с учетом рекомендаций по
персонализации выбора ССП,
• предпочтительны препараты с низким риском гипогликемий. При
непереносимости или противопоказаниях к ним начинать с ПСМ/глиниды.
53.
Рекомендуемый темп интенсификации лечения у больныхСД 2 типа в зависимости от уровня HbA1c в дебюте
• Эффективный темп ↓НbA1c ≥ 0,5 % за 6 мес. наблюдения.
• У пациентов в дебюте СД 2 типа без АССЗ, ХСН и ХБП раннее назначение
комбинированной терапии преимущественно для долгосрочного удержания
гликемического контроля даже при незначительном превышении целевого
уровня HbA1c (на примере назначения комбинации препарата иДПП-4 с
метформином в дебюте заболевания по сравнению с исходной терапией
метформином с последующим присоединением иДПП-4 в исследовании VERIFY).
• Деинтенсификация и изменение терапии возможны на любом этапе лечения.
54. Если исходный показатель HbA1c превышает индивидуальный целевой уровень на 1.0-2.5%:
• на старте -комбинация 2 ССП.• принимать во внимание рациональность и персонализацию выбора ССП.
• на данном этапе предпочтительны препараты с низким риском
гипогликемий.
• эффективным считается темп снижения НbA1c ≥ 1,0 % за 6 мес. наблюдения.
55.
Если исходный показатель HbA1c превышает индивидуальныйцелевой уровень более чем на 2.5%, то:
• при выраженных клинических симптомах метаболической декомпенсации
(прогрессирующая ↓ массы тела, жажда, полиурия и др.) начинать
инсулинотерапию (или комбинацию инсулина с ПССП,
• в дальнейшем возможна отмена инсулинотерапии.
• Если в дебюте отсутствуют выраженные клинические симптомы метаболической
декомпенсации, начинать лечение с комбинации 2 или 3 ССП, воздействующих на
различные механизмы развития гипергликемии.
56.
Если исходный показатель HbA1c превышаетиндивидуальный целевой уровень более чем на 2.5%, то:
• При использовании комбинированной терапии следует принимать во
внимание ее рациональность, а также рекомендации по
персонализации выбора ССП.
• ПСМ, инсулин и арГПП-1 могут обеспечить быстрый
сахароснижающий эффект.
• иНГЛТ-2 оказывают сахароснижающий эффект независимо от наличия
инсулина в крови, однако не должны использоваться при состояниях с
выраженной инсулиновой недостаточностью.
• Эффективным считается темп снижения HbA1с ≥ 1,5% за 6 мес.
наблюдения
57.
58. Нерациональные комбинации сахароснижающих препаратов
• ПСМ +Глинид• арГПП-1 + иДПП-4
• Два ПСМ
• ТЗД + инсулин*
• ИКД (ИУКД, ИСБД) + иДПП-4, или Глинид, или ПСМ
• * За исключением подтвержденных случаев выраженной
инсулинорезистентности
59. ПЕРСОНАЛИЗАЦИЯ ВЫБОРА САХАРОСНИЖАЮЩИХ ПРЕПАРАТОВ
• необходимо руководствоваться алгоритмом выбора предпочтительного ССП итаблицей по персонализации выбора ССП
• учитывать доминирующую клиническую проблему пациента,
• учитывать данные о рекомендованных (приоритетных), нейтральных и
нерекомендованных классах и отдельных препаратах для соответствующих
клинических ситуаций.
60.
61. ИНСУЛИНОТЕРАПИЯ
• С момента установления диагноза пациенты с СД 2 типадолжны быть осведомлены о возможном назначении инсулина
с учетом прогрессирующего течения заболевания.
• Показания:
• у лиц с впервые выявленным СД 2 типа – при уровне HbA1c,
превышающем индивидуальный целевой уровень более
чем на 2.5%, и наличии выраженной клинической
симптоматики метаболической декомпенсации (возможно
временное назначение инсулинотерапии);
• у лиц с анамнезом СД 2 типа – при отсутствии достижения
индивидуальных целей гликемического контроля на фоне
лечения оптимальными дозами других ССПили их
комбинаций;
62. ИНСУЛИНОТЕРАПИЯ
• при наличии противопоказаний к назначению или непереносимостидругих ССП;
• при кетоацидозе и гиперосмолярном гипергликемическом состоянии;
• при оперативных вмешательствах, острых интеркуррентных и
обострении хронических заболеваний, сопровождающихся
нецелевыми уровнями гликемического контроля (возможен
временный перевод на инсулинотерапию).
63.
• Для пациентов с СД 2 типа препараты выбора -аналоги генно-инженерногоинсулина человека ультракороткого, сверхбыстрого, длительного и
сверхдлительного действия.
•При переводе пациента с одного инсулина на другой необходимо соблюдать
требования для наилучшего обеспечения безопасности пациента.
• Рекомендуется учитывать преимущества арГПП-1 над препаратами инсулина
у пациентов с СД 2 типа, нуждающихся в интенсификации
сахароснижающего лечения, с целью снизить риск гипогликемий и
увеличения массы тела и получения дополнительных преимуществ.
64.
• Перед плановым переводом больного наинсулинотерапию НЕОБХОДИМО:
• обучить пациента методам самоконтроля гликемии;
• предупредить о возможности гипогликемии, информировать о ее
симптомах и методах устранения и профилактики;
• пересмотреть принципы питания (учет углеводов при
использовании ИКД (ИУКД, ИСБД) или готовых смесей/комбинаций)
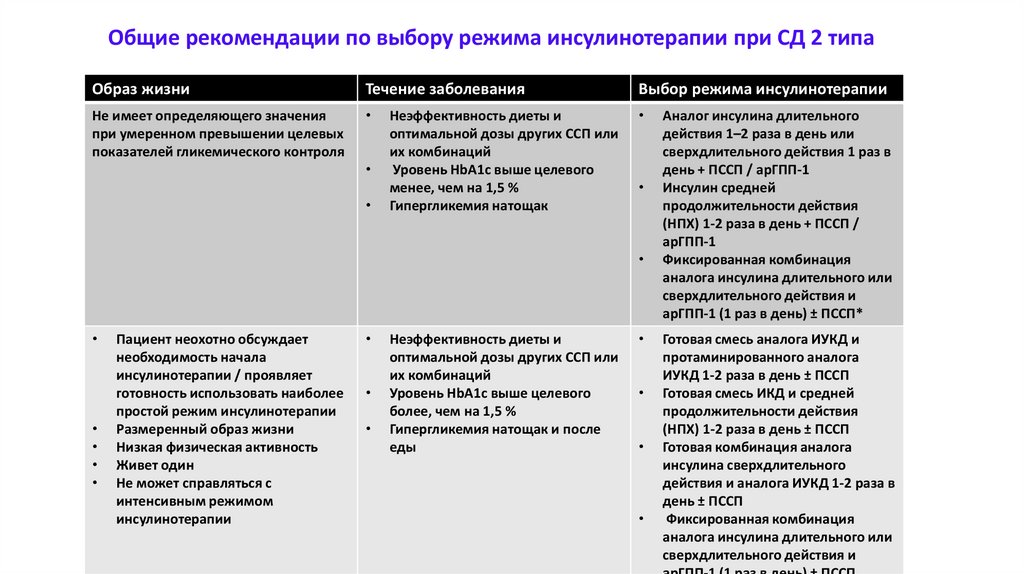
65. Общие рекомендации по выбору режима инсулинотерапии при СД 2 типа
Образ жизниТечение заболевания
Выбор режима инсулинотерапии
Не имеет определяющего значения
при умеренном превышении целевых
показателей гликемического контроля
Неэффективность диеты и
оптимальной дозы других ССП или
их комбинаций
Уровень HbA1с выше целевого
менее, чем на 1,5 %
Гипергликемия натощак
Пациент неохотно обсуждает
необходимость начала
инсулинотерапии / проявляет
готовность использовать наиболее
простой режим инсулинотерапии
Размеренный образ жизни
Низкая физическая активность
Живет один
Не может справляться с
интенсивным режимом
инсулинотерапии
Неэффективность диеты и
оптимальной дозы других ССП или
их комбинаций
Уровень HbА1с выше целевого
более, чем на 1,5 %
Гипергликемия натощак и после
еды
Аналог инсулина длительного
действия 1–2 раза в день или
сверхдлительного действия 1 раз в
день + ПССП / арГПП-1
Инсулин средней
продолжительности действия
(НПХ) 1-2 раза в день + ПССП /
арГПП-1
Фиксированная комбинация
аналога инсулина длительного или
сверхдлительного действия и
арГПП-1 (1 раз в день) ± ПССП*
Готовая смесь аналога ИУКД и
протаминированного аналога
ИУКД 1-2 раза в день ± ПССП
Готовая смесь ИКД и средней
продолжительности действия
(НПХ) 1-2 раза в день ± ПССП
Готовая комбинация аналога
инсулина сверхдлительного
действия и аналога ИУКД 1-2 раза в
день ± ПССП
Фиксированная комбинация
аналога инсулина длительного или
сверхдлительного действия и
66.
• Активный образ жизни• Физические нагрузки,
занятия спортом
• Мотивация к
самоконтролю
• Способность справляться с
требованиями к режиму
интенсифицированой
инсулинотерапии
• Неэффективность диеты и
оптимальной дозы других
сахароснижающих
препаратов или их
комбинаций
• Уровень HbА1с выше
целевого более, чем на 1,5
%
• Гипергликемия натощак и
после еды
• Аналог инсулина
длительного действия 1-2
раза в день или
сверхдлительного
действия 1 раз в день +
аналог ИУКД (ИСБД) перед
завтраком, обедом и
ужином ± ПССП
• Инсулин средней
продолжительности
действия (НПХ) 2 -3 раза в
день + ИКД перед
завтраком, обедом и
ужином ± ПССП
67.
• Обычно базальный инсулин добавляют в дозе 10 ЕД в сутки или 0,1-0,2ЕД на кг массы тела (обычно на ночь), стремимся достичь целевой
уровень гликемии утром
• титрация проводится 1 раз в 3-7 дней по 2 ЕД по уровню глюкозы
плазмы натощак.
• При высокой гликемии в обед добавляем еще 10 ед базального
инсулина и утром
• Таблетированные ССП оставляют в том же объеме, в той же дозе, том
же режиме
• При высокой постпрандиальной гликемии добавляем ИКД перед едой
и отменяем табетированные ССП, кроме метформина
• Обычно распределение ИКД (ИУКД, ИСБД) и базального инсулина при
назначении интенсифицированной инсулинотерапии составляет
50%/50%.
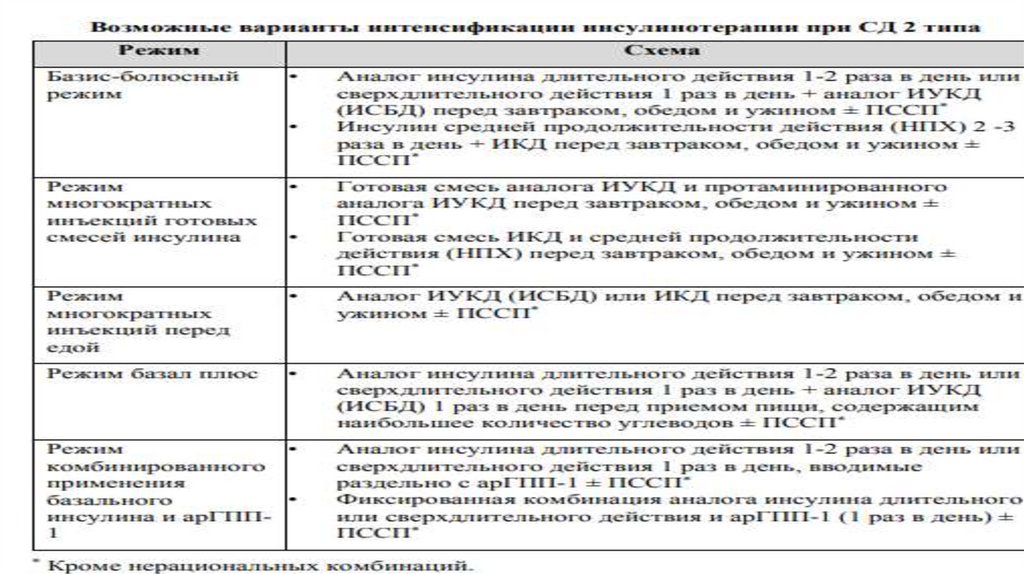
68. Показания для интенсификации инсулинотерапии при СД 2 типа:
•отсутствие достижения индивидуальных целей гликемического контроля напредшествующем режиме инсулинотерапии в течение 3–6 мес.;
• дальнейшее титрование дозы в одной инъекции ограничено из-за большой
однократной дозы (увеличение риска развития гипогликемии);
• режим питания предполагает необходимость интенсификации
инсулинотерапии
69.
70. Дозы инсулина
• Дозы инсулина индивидуальны,• ↑дозы проводится постепенно, до достижения индивидуальных целевых
показателей гликемического контроля.
• Ограничений в дозе инсулина не существует.
71.
72. ТЕХНИКА ИНЪЕКЦИЙ ИНСУЛИНОВ
• Техника инъекций инсулина не отличается от описанной для СД 1типа.
• рекомендациям по технике инъекций инсулина (относительно
длины иглы, выбора и чередования мест инъекций).
73.
74.
• Хирургическое лечение при морбидноможирении
75. Гастрошунтирование
• Гастрошунтирование – наиболее частовыполняемая бариатрическая операция
в США. Существует несколько
модификаций ГШ, но суть всех методик
сводится к уменьшению «резервуара»
для пищи и изменению всасывания в
пищеварительном тракте.
76. Билиопанкреатическое шунтирование
77. ЛЕЧЕНИЕ СД 1 ТИПА
• Инсулинотерапия• Самоконтроль гликемии
• Обучение принципам управления заболевание
•Заместительная инсулинотерапия является
единственным методом лечения СД 1 типа !!!
•Питание и физическая активность лишь учитываются
для коррекции дозы инсулина
78. Для пациентов с СД 1 типа препаратами выбора являются аналоги генно- инженерного инсулина человека
• ультракороткого,• сверхбыстрого,
• длительного и
• сверхдлительного действия
79. ИНСУЛИНОТЕРАПИЯ СД 1 ТИПА
В большинстве случаев рекомендуется интенсифицированная(базис- болюсная) инсулинотерапия в виде :
•многократных инъекций
•или непрерывной п/к инфузии (помпа)
80. Рекомендуемые режимы интенсифицированной инсулинотерапии при СД1
1. фоновый, или базальный режим- составляет 50% от суточной дозы инсулина(в среднем) и представлен инсулинами
•среднего ,
• длительного и
• сверхдлительного действия
при помповой инсулинотерапии используют
•инсулины ультракороткого действия (ИУКД) и
• сверхбыстрого действия (ИСБД);
81. Рекомендуемые режимы инсулинотерапии при СД1
2. пищевой, или прандиальный режим или болюс (на съеденныеуглеводы)
50% от суточной дозы инсулина (в среднем) представлены инсулинами
короткого действия (ИКД), ИУКД и ИСБД.
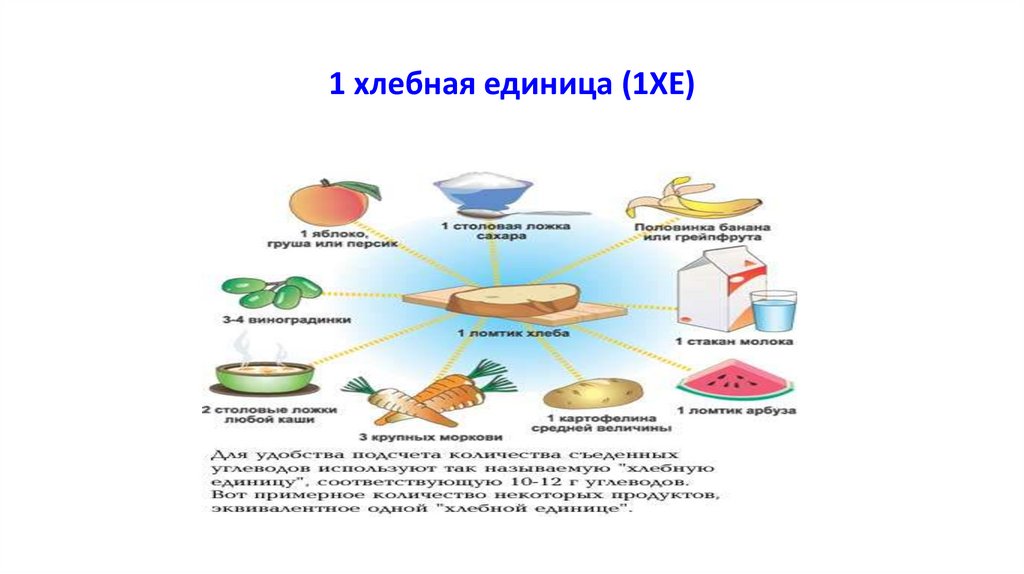
• Следует вычислить углеводной коэффициент (УК)- количество единиц
инсулина на 1 ХЕ;
•1 ХЕ=10 г углеводов
• Т. е, если Ваш УК =1 ЕД на 1 ХЕ и Вы хотите съесть 40 грамм углеводов (4 ХЕ),
то Вам надо ввести 4 ЕД инсулина (1х4=4).
82. Для расчета дозы ИКД нужно:
1) уметь определять, в каких продуктах содержатся углеводы, и их количество;2) уметь рассчитать, сколько единиц короткого инсулина надо ввести на
съеденное количество углеводов.
3) нужное количество инсулина определяется с помощью углеводных
коэффициентов.
83. 1 хлебная единица (1ХЕ)
84. У каждого человека свой УК!
У каждого человека свой УК!• УК у одного и то же человека изменяется в течение дня:
• Утром, как правило, УК выше (т.е. на 1 ХЕ надо больше инсулина);
• вечером ниже,
• в обед – среднее значение.
• Например, утром УК равен 1,1, в обед УК=1,0, вечером УК=0,8. Однако в начале
ориентировочно рассчитываем УК=1
• УК может изменяться при возникновении других заболеваний , а также без
видимой причины.
85. Необходимо понимать действие инсулина: время начала действия, пика действия, продолжительности действия
Необходимо понимать действие инсулина: время началадействия, пика действия, продолжительности действия
ИКД начинают действовать через 30-40 минут, пик – через 2-3 часа,
продолжительность основного активного действия дозы до 4 часов, отработка
(«хвост» действия) – до 5-6 часов.
ИУКД (аналоги) начинают действовать через 5-15 минут после укола, пик через 1-2 часа после укола, продолжительность активного действия – 2,5-3
часа, отработка - до 5 часов.
ИСБД- (аналоги) начинают действовать через 1-10минут после укола, пик через 45-90 минут после укола, продолжительность активного действия – 2,5-3
часа, отработка - до 5 часов.
86. Время действия инсулина может изменяться и зависит:
• от места введения (при введении в живот инсулин подействует быстрее, чемпри введении в бедро);
• времени суток (утром инсулин действует медленнее);
• дозы инсулина (чем больше доза, тем дольше действует инсулин);
• физической активности и других факторов.
• Без понимания действия инсулина компенсация
диабета невозможна
87. ТЕХНИКА ИНЪЕКЦИЙ И ИНФУЗИИ ИНСУЛИНА
При близком к нормальному уровню гликемии вводить:• ИКД за 20–30 минут до приема пищи.
• Аналог ИУКД (ИСБД) непосредственно перед приемом пищи или
сразу после приема пищи.
При повышенном уровне гликемии перед приемом пищи:
увеличивать интервал времени от инъекции ИКД (ИУКД, ИСБД) до
приема пищи.
88. ТЕХНИКА ИНЪЕКЦИЙ И ИНФУЗИИ ИНСУЛИНА
• Рекомендуемыми местами п/к инъекций и инфузии являются:• а) Живот : 1 см выше лонного сочленения, примерно 1 см ниже нижнего
ребра, примерно 1 см в сторону от пупка и латерально до средне-боковой
линии.
• Смещаться латерально по поверхности передней брюшной стенки не
рекомендуется у худых пациентов, так как толщина подкожно-жировой
клетчатки уменьшается, что повышает риск в/м введения.
89. ТЕХНИКА ИНЪЕКЦИЙ И ИНФУЗИИ ИНСУЛИНА
• б) Передне-наружная часть верхней трети бедер.• в) Верхне-наружная часть ягодиц и наружная часть поясничной
области.
• г) Средняя наружная (задняя) треть плеч.
• Обычно область плеча не рекомендуется для самостоятельных
инъекций из-за высокого риска в/м введения препарата (невозможно
сформировать складку кожи).
не следует делать инъекции/инфузию в область пупка и средней линии живота, где
подкожно-жировая клетчатка тонкая.!!!
90. При выборе мест инъекций следует учитывать тип инсулина
91. При выборе мест инъекций следует учитывать тип инсулина
• ИКД человеческий – в живот, т.к. в этом месте всасывание инсулина самоебыстрое.
•НПХ-инсулины -в ягодицу или бедро, т.к. эти места имеют более медленную
скорость всасывания.
• Готовые смеси человеческого инсулина (ИКД/НПХ-инсулин) -в живот для
↑скорости всасывания ИКД.
• Аналоги ИУКД (ИСБД), инсулина длительного и сверхдлительного действияво все рекомендуемые места инъекций.
• Инсулин должен вводиться в здоровую подкожно-жировую клетчатку;
• Следует избегать внутрикожных и в/м инъекций, а также шрамов и участков
липогипертрофии.
92. Инсулин должен вводиться п/к
• при введении в/м препарат быстрее всасывается в кровь,• тем самым вызывая резкое, порою необъяснимое, снижение
глюкозы крови (гипогликемии).
• основной причиной в/м введения инсулина является
использование игл длиннее 6 мм.
93.
ТЕХНИКА ИНЪЕКЦИЙ И ИНФУЗИИ ИНСУЛИНА• разделять относительно большие дозы инсулина (40–50 ЕД инсулина с
концентрацией 100 ЕД/мл) на 2 инъекции, которые выполняются одна за
другой в разные места.
• для инсулиновых шприц-ручек использовать 4-мм иглы /для инсулиновых
шприцев- 6-мм иглы или самые короткие доступные для минимизации
риска в/м введения.
• инъекции инсулина 4-мм иглами для инсулиновых шприц-ручек можно
делать под углом 90°, независимо от возраста, пола, ИМТ.
• при инъекциях инсулина иглами > 4 мм или шприцами понадобиться
формирование кожной складки и/или угол наклона 45°, чтобы избежать в/м
введения.
94. Дозы инсулина
Коррекция дозы инсулина до достижения индивидуальныхцелевых показателей гликемического контроля проводится
ежедневно (!) с учетом:
• самоконтроля гликемии или НМГ в течение суток и
• количества углеводов в пище и других факторов, влияющих на
гликемию,
Ограничений в дозе инсулина не существует!
95. ТЕХНИКА ИНЪЕКЦИЙ И ИНФУЗИИ ИНСУЛИНА
• Всегда чередовать места инъекций, чтобы не допустить развитиялипогипертрофии, приводящей к нарушению всасывания инсулина и
вариабельности гликемии.
• Вводить каждую последующую инъекцию на расстоянии минимум 1
см от предыдущей инъекции и использовать все возможные места для
инъекций.
• Оптимальным
методом
инъекций
является
однократное
использование игл для инсулиновых шприц-ручек и шприцев
96. ТЕХНИКА ИНЪЕКЦИЙ И ИНФУЗИИ ИНСУЛИНА
• Запас инсулина должен храниться при температуре +2-8°.• Флаконы с инсулином или шприц-ручки для ежедневных инъекций, могут
храниться при комнатной температуре (до +30°) в течение 4 недель
(инсулин детемир – 6 недель, инсулин деглудек – 8 недель);
• перед введением инсулин должен иметь комнатную температуру.
• НПХ-инсулин и готовые смеси инсулина (ИКД/НПХ-инсулин и
ИУКД/протаминированный ИУКД) перед введением следует тщательно
перемешать
97. Как оценить адекватность дозы прандиального инсулина? Доза короткого инсулина подобрана правильно, если:
Уровеньгликемии
(ммоль/л)
Перед следующими приемом пищи
(т.е. через 3-4 часа после еды)
такой же как перед предыдущим + 1
ммоль/л
Через 2 часа после приема пищи
(пищевой пик)
не > + 3 ммоль/л от исходного приема
98. Определение суточной дозы инсулина на старте
•Дебют диабета–0,5-0,6 ед/кг массы тела.
•«Медовый месяц» < 0,4 ед/кг массы тела.
• Длительный диабет
0,7 – 0,8 ед/кг массы тела.
• Декомпенсация (кетоацидоз)
1,0-1,5 ед/кг массы тела.
• Пребубертат 0,6 – 1,0 ед/кг массы тела.
• Пубертат –
1,0 – 2,0 ед/кг массы тела.
• Дети
0,2 – 0,4 ед/кг массы тела.
На базальный инсулин приходится 50% суточной дозы
На прандиальный-50%, дозу перед каждым прием определяют по ХЕ
99. Пример распределения инсулина в течение суток
• Больной 30 лет заболел СД1. Масса тела 60 кг, кетоза нет.• Суточная доза инсулина= 60*0,5=30 ед
• На базальный инсулин -50%(гларгин)- 15 единиц (вводить 1 раз в
сутки)
• На прандиальный инсулин- 50% (аспарт)- 15 единиц (вводить в 3
приема в сутки: на каждый прием пищи по ХЕ)
100. Доза инсулина
•У человека с нормальной функцией поджелудочной железы количествоинсулина соответствует количеству поступивших с пищей углеводов.
•Т.е., чем больше человек съел углеводов, тем больше выделилось инсулина.
• При инсулинотерапии надо следовать тому же принципу: количество
введенного короткого инсулина должно соответствовать количеству
съеденных углеводов.












































































 medicine
medicine








