Similar presentations:
Экстрагенитальная патология и беременность
1. Экстрагенитальная патология и беременность.
ЭКСТРАГЕНИТАЛЬНАЯПАТОЛОГИЯ И БЕРЕМЕННОСТЬ.
Александров Вадим, 211 ФШ
2.
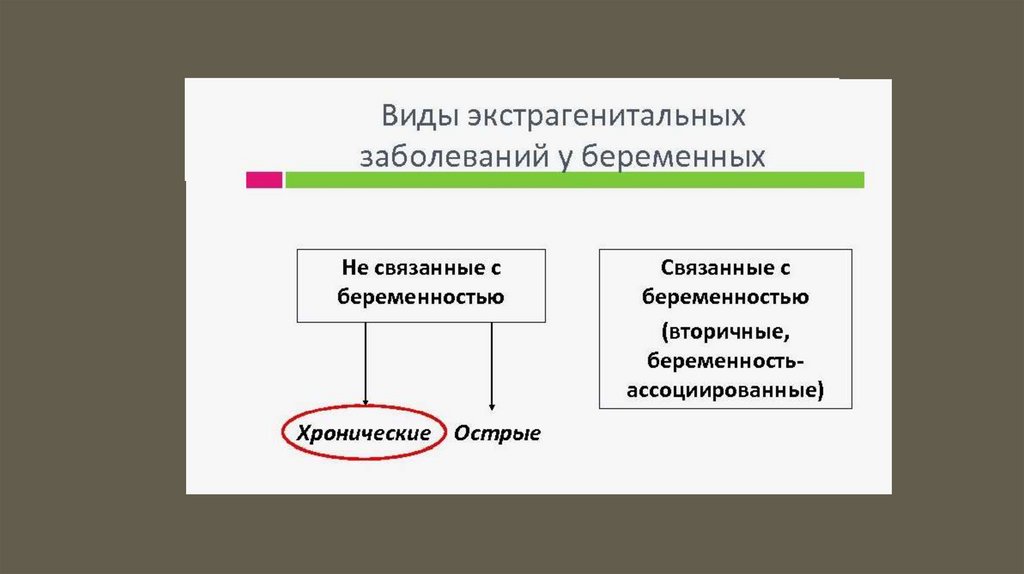
1. Экстрагенитальная патология (ЭГП) при беременности — это группахронических заболеваний, не связанных с репродуктивной системой,
которые могут осложнять течение беременности и родов.
2. К наиболее распространённым экстрагенитальным заболеваниям можно
отнести гипертоническую болезнь, пороки сердца, гипотонию, варикозное
расширение вен, аппендицит, ревматизм, анемию, туберкулёз лёгких и т. п.
3. ЭГП бывает первичной (не связанной с беременностью)
и вторичной (связанной с беременностью). Первичная делится на
хроническую (существовавшую до наступления беременности) и острую
(впервые возникшую во время беременности). Вторичная включает
состояния, этиологически связанные с беременностью и, как правило,
проходящие по её окончании.
4. ЭГП создаёт дополнительную нагрузку на организм женщины, усугубляя
осложнения, которые могут возникать в течение беременности, родов и
послеродового периода. Поэтому ведение беременности у женщин с такими
заболеваниями требует особого внимания и индивидуального подхода
3. Наиболее распространенные экстрагенитальные заболевания:
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ЭКСТРАГЕНИТАЛЬНЫЕЗАБОЛЕВАНИЯ:
1. Гипертония при беременности
Примерно 4-8% беременных сталкиваются с гипертоническими заболеваниями. Хроническая
артериальная гипертензия увеличивает риск осложнений, таких как преждевременные роды, отслойка
плаценты и эклампсия. Важно дифференцировать различные типы гипертензий и проводить
своевременное лечение.
2. Сердечно-сосудистые заболевания (ССЗ) Хотя встречаются у 1% беременных, наличие сердечной
недостаточности значительно увеличивает риски. Важно проводить диагностику и при необходимости
рекомендовать хирургическое лечение до планирования беременности.
3. Бронхиальная астма (БА)
Астма встречается у 1-8% беременных и может привести к осложнениям, таким как гестоз и
плацентарная недостаточность. Контроль астмы и поддерживающая терапия важны для
предотвращения негативных последствий.
4. Хроническая венозная недостаточность (ХВН) ХВН встречается у 7-35% беременных и может впервые
проявиться в период беременности. Это состояние требует контроля и лечения для предупреждения
тромбоэмболических осложнений.
4.
5.
1.В настоящее время число женщин, страдающих хроническими соматическими заболеваниями и желающих иметь
ребенка, неуклонно растет. Экстрагенитальная патология является неблагоприятным фоном развития беременности,
на котором усугубляются все осложнения, возникающие во время беременности, родов и послеродовом периоде.
Терапевт наблюдает беременных с самой различной экстрагенитальной патологией (ЭГП), и ему гораздо легче, чем
акушеру-гинекологу, оценить степень риска здоровья и жизни пациентки при том или ином заболевании, на фоне
которого развилась беременность или которым осложнилась.
2. Частота ЭГП довольно велика. По данным различных авторов пороки сердца наблюдаются у 2-5% беременных,
гипертоническая болезнь у 1,5-2,5%, заболевания почек у 5-6%, сахарный диабет у 1-2%, заболевания желудочнокишечного тракта и гепатобилиарной системы у1-3% и т.д. По самым скромным подсчетам у 15-20% беременных
диагностируется ЭГП. По данным отчета акушерских стационаров, 70% имеет экстрагенитальную патологию и только
30% абсолютно здоровых женщин.
Рассмотрим самые часто встречающиеся заболевания, выявляемые у беременных.
1.
Гипертоническая болезнь(ГБ) – наблюдают у 4-8% беременных. Среди беременных с ГБ приблизительно в 30%
случаев выявляют хроническую гипертонию, гестационную (возникшую во время беременности) гипертонию в 70%.
2. Предшествующая беременности, даже мягкая артериальная гипертония (АГ), увеличивает риск развития осложнений
течения беременности и родов в 2 раза ( повышен риск преждевременных родов, отслойки нормально
расположенной плаценты, отслойки сетчатки, эклампсии, массивных коагулопатических кровотечений ).
6.
1.Несмотря на существование объединенного понятия хронической артериальной гипертонии, важно своевременно дифференцировать
гипертензивные состояния. Симптоматическая гипертония почечного генеза, протекает с протеинурией и, параллельно со стабилизацией АД ,
требует лечения основного заболевания почек, а такие формы гипертонии, как феохромоцитома, реноваскулярная артериальноая гипертония,
первичный альдостеронизм, артериальные гипертонии, обусловленные врожденными пороками сердца (ВПС) и приобретёнными пороками
сердца (ППС), предусматривают хирургические методы лечения.
2.
Вегето-сосудистая дистония(ВСД) – функциональные нарушения регуляции сосудистого тонуса, приводящие к повышению артериального
давления, которые встречаются у 45% беременных.
3.
ВСД по гипертоническому типу может встречаться у беременных любого возраста. Обычно артериальное давление повышается при
отрицательных эмоциях, стрессах и легко купируется седативными средствами. Повышаются только цифры систолического давления, тогда как
диастолическое остается на прежнем месте.
4.
Легкая форма ВСД не требует медикаментозного лечения.
5.
Болезни сердечно - сосудистой системы (ССС) - встречаются у 1% беременных, это связано со снижением ревматических болезней и,
соответственно, снижением количества женщин с приобретенными пороками сердца (ППС).
6.
Если до беременности заболевания сердечно-сосудистой системы протекали бессимптомно, то пациентки хорошо переносят наступившую
беременность, при наличии же симптомов недостаточности кровообращения рекомендуется операция протезирования, а затем беременность.
7.
Большую роль при болезнях ССС имеет наличие симптомов сердечной недостаточности (СН). При I и II классах сердечно-сосудистой патологии,
когда клинические проявления заболевания и сердечная недостаточность отсутствуют или минимальны можно рожать, но возможно усиление
сердечной недостаточности в 20-34 недель, за счет волемической нагрузки. При III и IV классе велика смертность от сердечной
недостаточности при беременности.
7.
8.
1.Бронхиальная астма (БА) - заболеваемость значительно возросла в последние три десятилетия и, по заключению ВОЗ,
ее относят к числу наиболее часто встречающихся хронических болезней. Распостраненность бронхиальной астмы у
беременных варьирует от 1 до 8%. При этом доказано, что бронхиальная астма приводит к осложнению течения
беременности. Наиболее частые из них – гестозы (46.8%), угроза прерывания беременности (27.7%), фетоплацентарная
недостаточность (53.2%). К непосредственным причинам осложненного течения беременности у больных бронхиальной
астмой относят: гипоксию, иммунные нарушения, нарушения гемостаза и метаболизма.
2. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – основным симптомом является изжога и возникает, приблизительно,
½ беременных, достигая 80% по результатам отдельных обследований.
3.
Обострение гастроэзофагеальной рефлюксной болезни, рефлюкс-эзофагит, чаще возникают во второй половине
беременности. В I-ом триместре изжога и обострение гастроэзофагеальной рефлюксной болезни нередко могут быть
спровоцированы ранним гестозом - рвотой беременных. На фоне длительной изжоги нередко возникают боли за
грудиной, отрыжка воздухом, усиливается слюноотделение. Появление таких симптомов требует дообследования и
лечения, т. к. гастроэзофагеальная рефлюксная болезнь повышает у беременных риск аспирации желудочного
содержимого в родах, особенно если их проводят под анестезией.
4. Хроническая венозная недостаточность (ХВН),или хронические заболевания вен – включают варикозное расширение
вен, посттромботическую болезнь, врожденные и травматические аномалии венозных сосудов. По данным разных
авторов хронической венозной недостаточностью во время беременности страдают от 7 до 35% женщин, впервые во
время беременности хроническая венозная недостаточность развивается у 80% из них. При любых степенях
клинического проявления хроническая венозная недостаточность требует наблюдения и лечения для предупреждения
тромбоэмболических осложнений в родах.
5.
Хочется отметить, что в настоящее время при большинстве экстрагенитальных заболеваний возможно благополучно
провести беременность и роды при условиях правильного наблюдения за женщиной во время беременности и при
необходимости назначения своевременного специального лечения.
9. Ведение беременности при экстрагенитальной патологии
ВЕДЕНИЕ БЕРЕМЕННОСТИ ПРИЭКСТРАГЕНИТАЛЬНОЙ ПАТОЛОГИИ
• Каждое из перечисленных заболеваний требует тщательного наблюдения и
лечения для минимизации рисков как для матери, так и для будущего
ребенка. Специалисты, наблюдающие беременную с экстрагенитальной
патологией, назначают индивидуальные схемы лечения, которые могут
включать медикаментозную терапию, коррекцию образа жизни и
оперативные вмешательства в случае необходимости.
• Регулярные обследования, правильная диагностика и профессиональный
подход позволяют благополучно завершить беременность даже в сложных
случаях экстрагенитальных заболеваний









 medicine
medicine








