Similar presentations:
Диф. диагностика ОНМК, судорожного синдрома
1.
ДИФ. ДИАГНОСТИКА ОНМК,СУДОРОЖНОГО СИНДРОМА
ПОМИНОВА Н.С.
2.
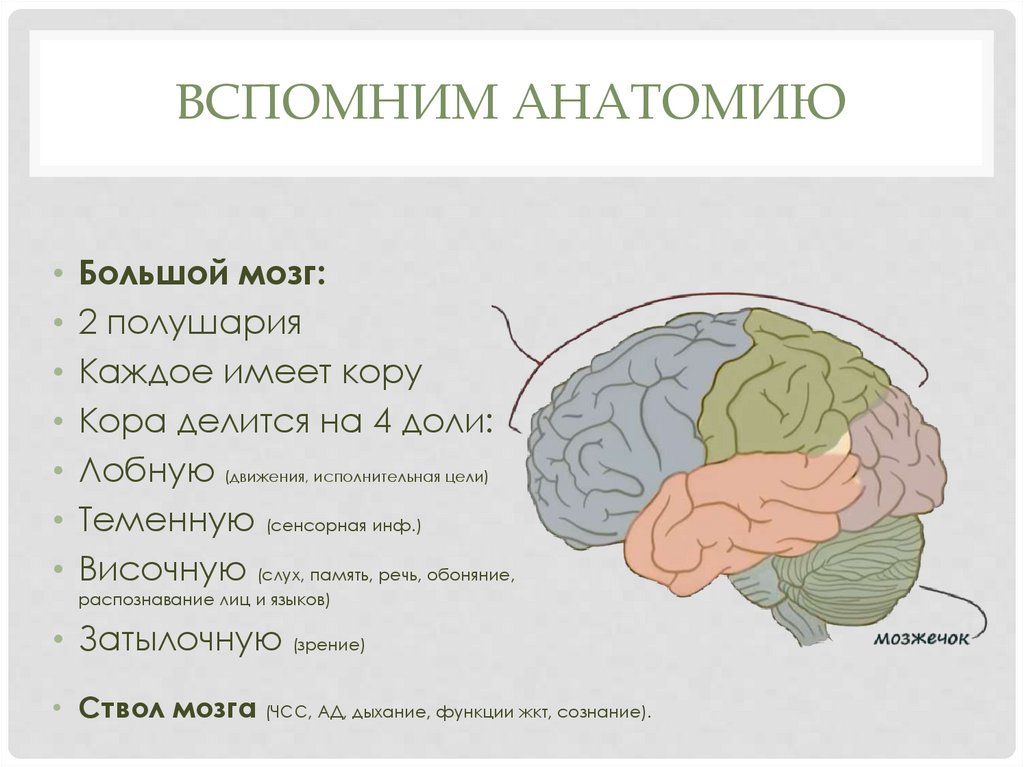
ВСПОМНИМ АНАТОМИЮ• Большой мозг:
• 2 полушария
• Каждое имеет кору
• Кора делится на 4 доли:
• Лобную (движения, исполнительная цели)
• Теменную (сенсорная инф.)
• Височную (слух, память, речь, обоняние,
распознавание лиц и языков)
• Затылочную (зрение)
• Ствол мозга (ЧСС, АД, дыхание, функции жкт, сознание).
3.
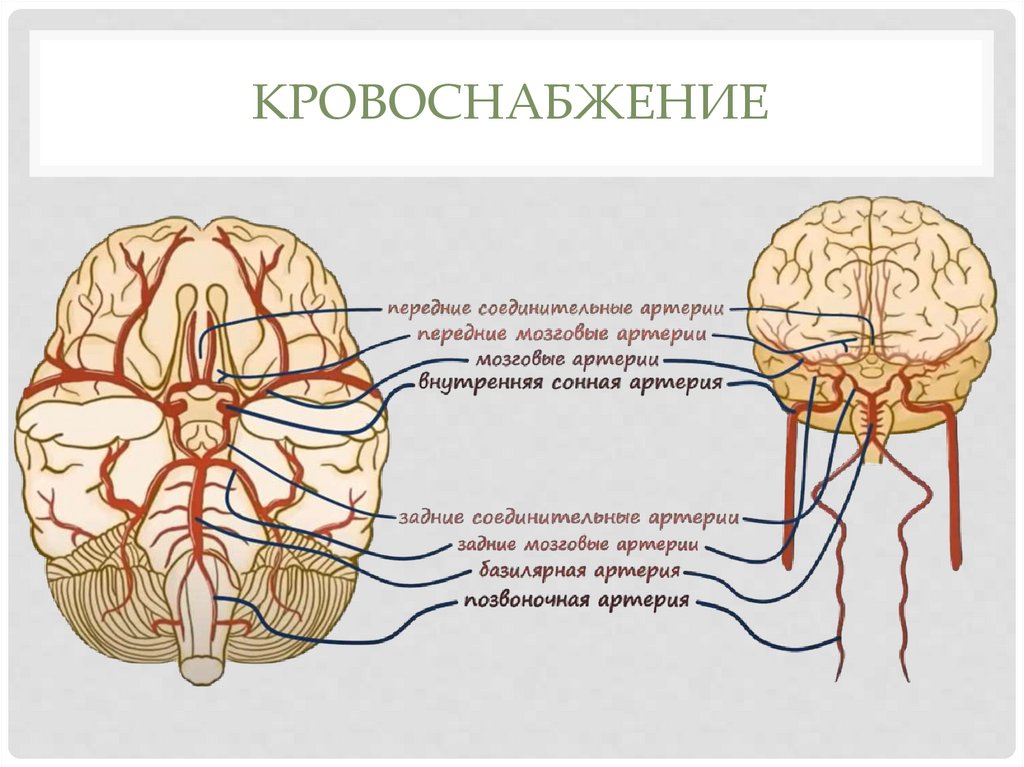
КРОВОСНАБЖЕНИЕ4.
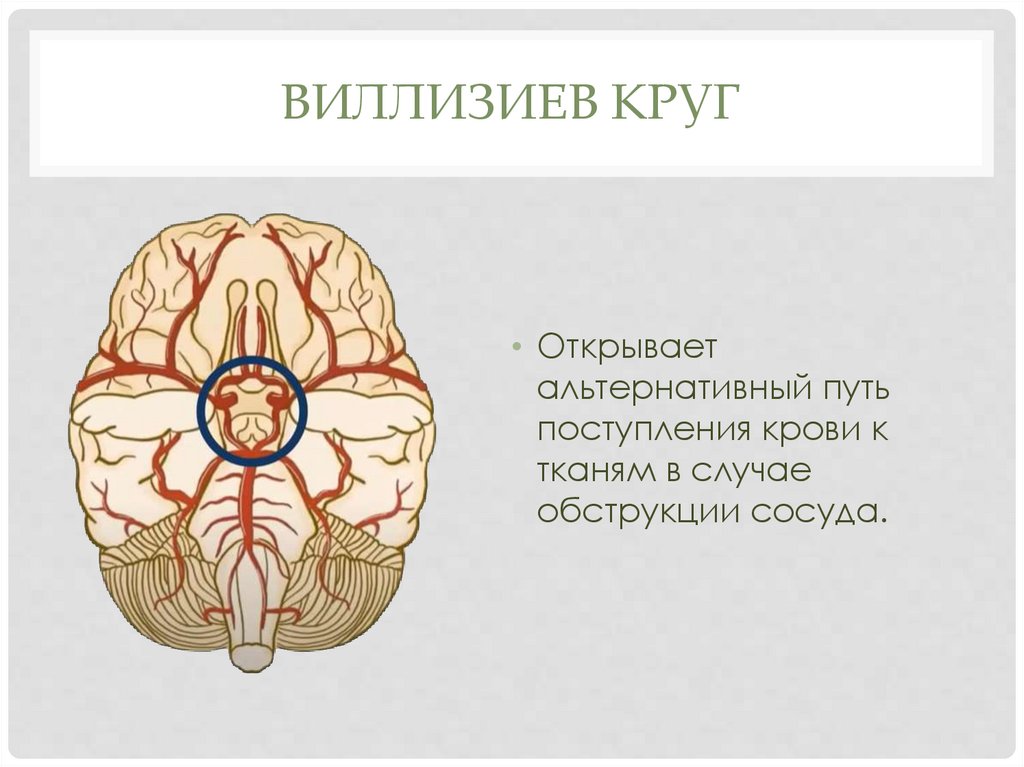
ВИЛЛИЗИЕВ КРУГ• Открывает
альтернативный путь
поступления крови к
тканям в случае
обструкции сосуда.
5.
АКТУАЛЬНОСТЬ• Цереброваскулярные болезни, или острые
нарушения мозгового кровообращения, в настоящее
время являются одними из самых тяжелых
заболеваний, приводящих к высокой летальности и
большому проценту инвалидизации лиц, перенесших
инсульт.
• По данным разных авторов, инвалидность среди
выживших пациентов составляет от 40 до 80 %, и лишь
незначительное количество переболевших
возвращаются к своей прежней профессиональной
деятельности, что очень тяжело переживается
пациентами, особенно молодого, трудоспособного
возраста.
6.
ЭТИОЛОГИЯ• 1. Атеросклероз сосудов головного мозга.
• 2. Гипертоническая болезнь.
• 3. Артериальная гипотония.
• 4. Заболевания сердца, в частности мерцательная
аритмия, инфаркт миокарда, эндокардит,
кардиомиопатия.
• 5. Заболевания крови и сосудов (васкулиты,
эритремия, коагулопатии).
• 6. Остеохондроз шейного отдела позвоночника,
приводящего к компрессии позвоночных артерий,
снабжающих кровью головной мозг.
• 7. Аневризмы сосудов головного мозга.
• 8. Сдавление сосудов извне, например каким-либо
объемным процессом
7.
ФАКТОРЫ РИСКАкурение
злоупотребление алкоголем
нарушение липидного обмена
сахарный диабет
малоподвижный образ жизни (гиподинамия)
употребление в пищу избыточного количества соли
возраст
наследственная предрасположенность
психотравмы (они являются наиболее частым
предрасполагающим фактором у молодых людей)
неблагоприятные метеофакторы (резкое изменение
атмосферного давления и температуры воздуха)
8.
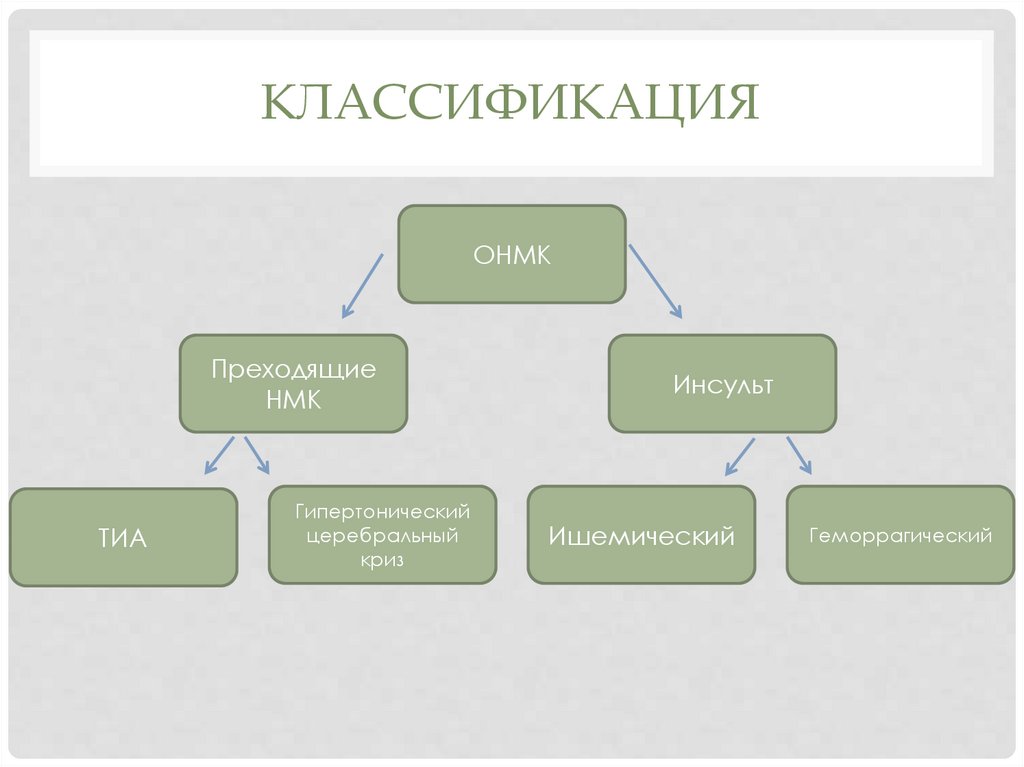
КЛАССИФИКАЦИЯОНМК
Преходящие
НМК
ТИА
Гипертонический
церебральный
криз
Инсульт
Ишемический
Геморрагический
9.
НАЧАЛЬНЫЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ КРОВОСНАБЖЕНИЯ
МОЗГА
Выявляются лишь при дополнительных методах
исследования и проявляются:
• повышением тонуса сосудов головного мозга
(на реоэнцефалографии – РЭГ)
• Снижением кровотока по церебральным
сосудам (на транскраниальной
допплерографии).
• Изменениями на глазном дне в виде извитости
сосудов (при осмотре окулиста).
• Стенозом сосудов (на ультразвуковом
сканировании).
10.
НАЧАЛЬНЫЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ КРОВОСНАБЖЕНИЯ
МОЗГА
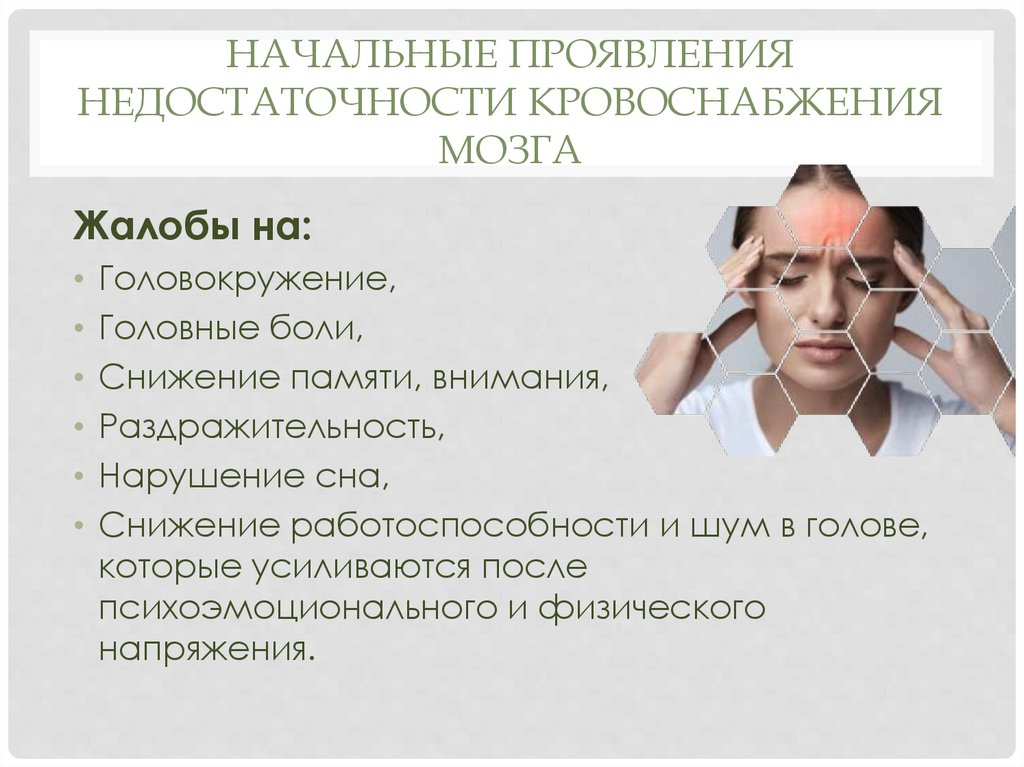
Жалобы на:
• Головокружение,
• Головные боли,
• Снижение памяти, внимания,
• Раздражительность,
• Нарушение сна,
• Снижение работоспособности и шум в голове,
которые усиливаются после
психоэмоционального и физического
напряжения.
11.
НАЧАЛЬНЫЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ КРОВОСНАБЖЕНИЯ
МОЗГА
При неврологическом осмотре:
• Небольшое пошатывание при ходьбе
• Асимметрия носогубных складок
• Оживление рефлексов
• Повышение мышечного тонуса, которые
являются преходящими
12.
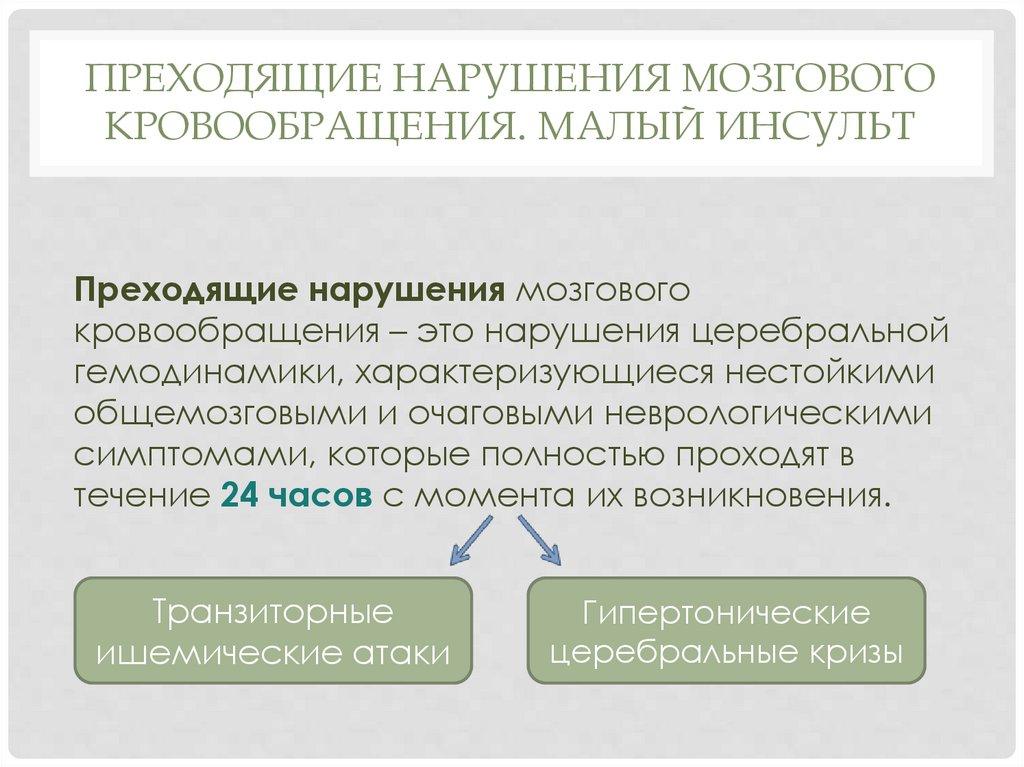
ПРЕХОДЯЩИЕ НАРУШЕНИЯ МОЗГОВОГОКРОВООБРАЩЕНИЯ. МАЛЫЙ ИНСУЛЬТ
Преходящие нарушения мозгового
кровообращения – это нарушения церебральной
гемодинамики, характеризующиеся нестойкими
общемозговыми и очаговыми неврологическими
симптомами, которые полностью проходят в
течение 24 часов с момента их возникновения.
Транзиторные
ишемические атаки
Гипертонические
церебральные кризы
13.
ТРАНЗИТОРНЫЕ ИШЕМИЧЕСКИЕАТАКИ.
• Возникают при недостаточном кровоснабжении
мозга в результате тромбоза или эмболии
мелких сосудов при заболеваниях сердца или
крови
Клиническая картина:
Симптомы делятся на общемозговые и очаговые.
• К общемозговым относятся: головная боль,
пульсирующий шум в ушах и голове, тошнота,
рвота и, в редких случаях, кратковременные
нарушения сознания.
14.
ТРАНЗИТОРНЫЕ ИШЕМИЧЕСКИЕАТАКИ.
• Характер очаговых симптомов определяется
локализацией сосудистых расстройств.
Онемение или покалывание половины языка, губ, лица,
а также руки, реже ноги, на противоположной очагу
половине тела.
Двигательные расстройства в виде слабости руки или
ноги.
В более тяжелых случаях возможен паралич по типу
гемиплегии.
При правосторонних двигательных расстройствах у
пациентов наблюдаются нарушения речи в виде
дисфазии.
Сухожильные рефлексы на стороне паретичных
конечностей повышаются, могут вызываться
патологические рефлексы Бабинского и/или
Россолимо.
15.
ТРАНЗИТОРНЫЕ ИШЕМИЧЕСКИЕАТАКИ.
• Продолжительность атаки составляет 10 – 15
минут, их периодичность разнообразна, они
могут повторяться от нескольких раз в день до
нескольких раз в год.
• Все симптомы проходят в течение 24 часов.
16.
ГИПЕРТОНИЧЕСКИЙ ЦЕРЕБРАЛЬНЫЙКРИЗ
• Гипертонические церебральные кризы
развиваются при АД свыше180 – 200 мм рт. ст.
• Наличие предвестников для криза не характерно,
и чаще он развивается на фоне полного
благополучия. Возникает внезапно и
продолжается несколько часов.
17.
ГИПЕРТОНИЧЕСКИЙ ЦЕРЕБРАЛЬНЫЙКРИЗ
• Общемозговые явления преобладают над очаговыми.
Симптомы:
• резкая головная боль, чаще затылочной локализации.
• Тошнота.
• Рвота.
• Головокружение.
• Психомоторное возбуждение.
• Мелькание мушек перед глазами.
• Полиурия.
• Чувство жара и гиперемия лица.
• В выраженных случаях может развиться картина
менингизма: ригидность затылочных мышц, положительные
симптомы Кернига и Брудзинского
18.
МАЛЫЙ ИНСУЛЬТ• Малый инсульт – это цереброваскулярные
нарушения, при которых неврологические
симптомы сохраняются от 2 суток до 3 недель.
• Клиническая картина при этом похожа на
тяжелые проявления транзиторных ишемических
атак и может развиться как при нормальном, так
и при повышенном артериальном давлении.
19.
ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ• 15%-20% от всех инсультов.
Внутримозговые
кровоизлияния
(кровоизлияния в
вещество мозга)
Субарахноидальные
кровоизлияния
(кровоизлияния в
подоболочечное
пространство)
20.
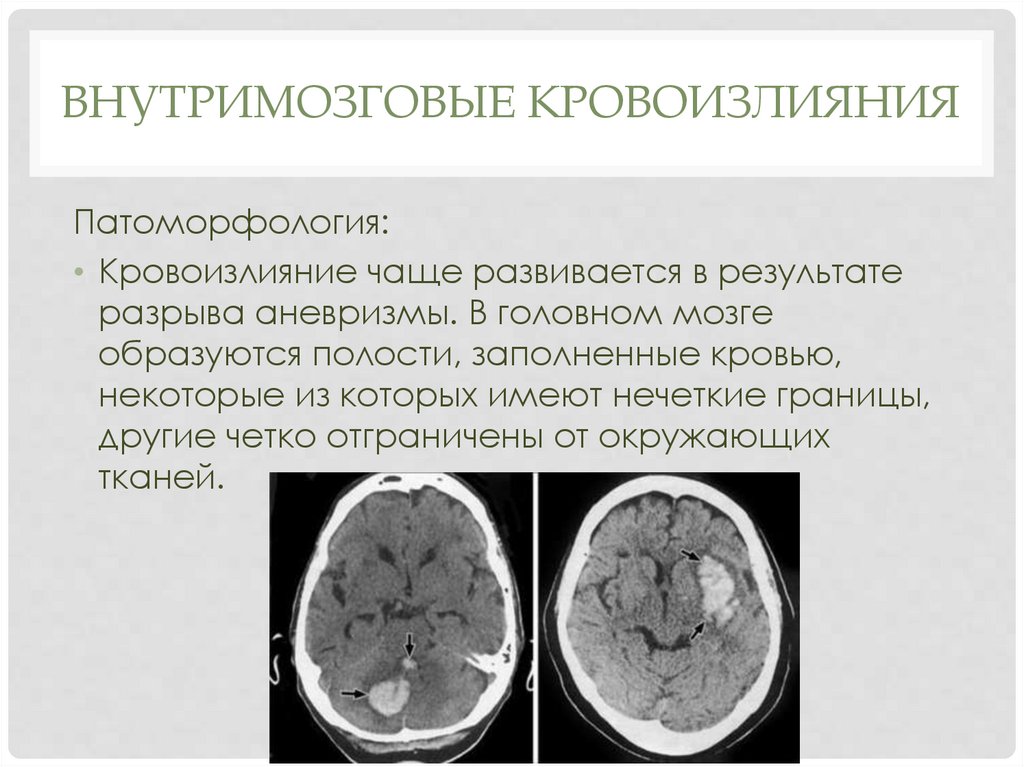
ВНУТРИМОЗГОВЫЕ КРОВОИЗЛИЯНИЯПатоморфология:
• Кровоизлияние чаще развивается в результате
разрыва аневризмы. В головном мозге
образуются полости, заполненные кровью,
некоторые из которых имеют нечеткие границы,
другие четко отграничены от окружающих
тканей.
21.
ВНУТРИМОЗГОВЫЕ КРОВОИЗЛИЯНИЯ• Клиническая картина:
• Начало внезапное, без предвестников.
• После перенапряжения, натуживания, приема
больших доз алкоголя или наркотиков
• Этот тип инсульта чаще возникает днем.
• Общемозговая симптоматика: резчайшая головная
боль (пациенты хватаются за голову), многократная
рвота, психомоторное возбуждение, затем сознание
нарушается в разной степени: от оглушенности до
комы. Артериальное давление значительно
повышается, могут появиться нестойкие
менингиальные симптомы, чаще симптом Кернига,
при полушарных кровоизлияниях – судорожные
припадки.
22.
ВНУТРИМОЗГОВЫЕ КРОВОИЗЛИЯНИЯ• Зрачки широкие, на свет не реагируют,
возможна анизокория (неравномерные зрачки)
– на стороне очага зрачок шире.
• Речевой контакт невозможен.
• Отсутствует реакция на болевые раздражения,
сухожильные рефлексы не вызываются, тонус
мышц понижен.
• Непроизвольное мочеиспускание и дефекация.
• Багрово-синюшный оттенок лица.
• Симптом «паруса», т. е. при выдохе щека
надувается.
• Гемипарез или гемиплегия.
• Гемигипестезия или гемианестезия.
• В руке тонус сгибателей, в ноге – разгибателей.
• Поза Вернике – Манна («рука просит, нога
косит»)
23.
СУБАРАХНОИДАЛЬНОЕКРОВОИЗЛИЯНИЕ
• Субарахноидальное кровоизлияние – это
кровоизлияние в подпаутинное или
субарахноидальное пространство.
• Основными причинами заболевания являются
разрыв аневризмы (в 70 % случаев), реже
атеросклероз церебральных сосудов и
гипертоническая болезнь.
24.
СУБАРАХНОИДАЛЬНОЕКРОВОИЗЛИЯНИЕ
Клиническая картина.
• Начало внезапное, чаще днем, без предвестников.
• Провоцирующими факторами являются: повышенное артериальное
давление, физическое перенапряжение.
• «кинжальная» головная боль, чаще в шейно-затылочной области
• Выраженная тошнота, повторная рвота.
• Утрата сознания (вплоть до комы),
• Психомоторное возбуждение , дезориентация.
• Менингиальная симптоматика – отмечается типичная поза на боку с
запрокинутой головой и приведенными к туловищу ногами и руками,
общая гиперестезия, ригидность затылочных мышц, симптомы
Кернига и Брудзинского.
• Сухожильные рефлексы понижаются или вовсе не вызываются, что
связано с компрессией задних корешков спинного мозга
«спустившейся» вниз кровью.
• Очаговая симптоматика наблюдается редко.
25.
ИШЕМИЧЕСКИЙ ИНСУЛЬТЭтиология:
• Артериальная гипертензия,
• Атеросклероз сосудов
головного мозга,
• Болезни сердца (в частности,
инфаркт миокарда,
эндокардит, кардиомиопатия,
ревматизм)
• Компрессия позвоночных
артерий при остеохондрозе
позвоночника.
26.
ИШЕМИЧЕСКИЙ ИНСУЛЬТФакторы, предрасполагающие к ишемии:
сахарный диабет
генетическая предрасположенность
вредные привычки
малоподвижный образ жизни
физические и психические стрессы
прием горячей ванны
кровопотери
27.
ИШЕМИЧЕСКИЙ ИНСУЛЬТВ зависимости от патогенетических механизмов:
Тромботический – возникает при образовании в
сосуде атеросклеротической бляшки с тромбом;
Кардиоэмболический – при наличии эмболии при
эмболоопасных сердечных заболеваниях;
Лакунарный – при артериальной гипертензии
Гемодинамический – при патологии артерий (стеноз
мелких сосудов) и снижении артериального давления.
28.
ИШЕМИЧЕСКИЙ ИНСУЛЬТПатоморфологическая анатомия:
В головном мозге в результате локального
дефицита кровотока образуются участки
некроза, или инфаркты.
В начальных стадиях отмечаются отек
(ведущий к повышению внутричерепного
давления) и побледнение мозгового
вещества, в последующем появляются
участки размягчения – серая крошащаяся
масса.
29.
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Начало постепенное, а при эмболии – быстрое, почти
мгновенное.
При постепенном начале появляются предвестники: онемение
половины лица, руки, кратковременная слабость в руке и/или
ноге, преходящие нарушения речи в виде дисфазии или
дизартрии, головокружение, потемнение в глазах.
АД -инорма или повышено.
Затем под утро или после дневного сна все симптомы
усиливаются.
Очаговые симптомы превалируют над общемозговыми и
зависят от локализации мозгового инфаркта.
Общемозговые симптомы выражены нерезко,
Менингиальная симптоматика не характерна.
30.
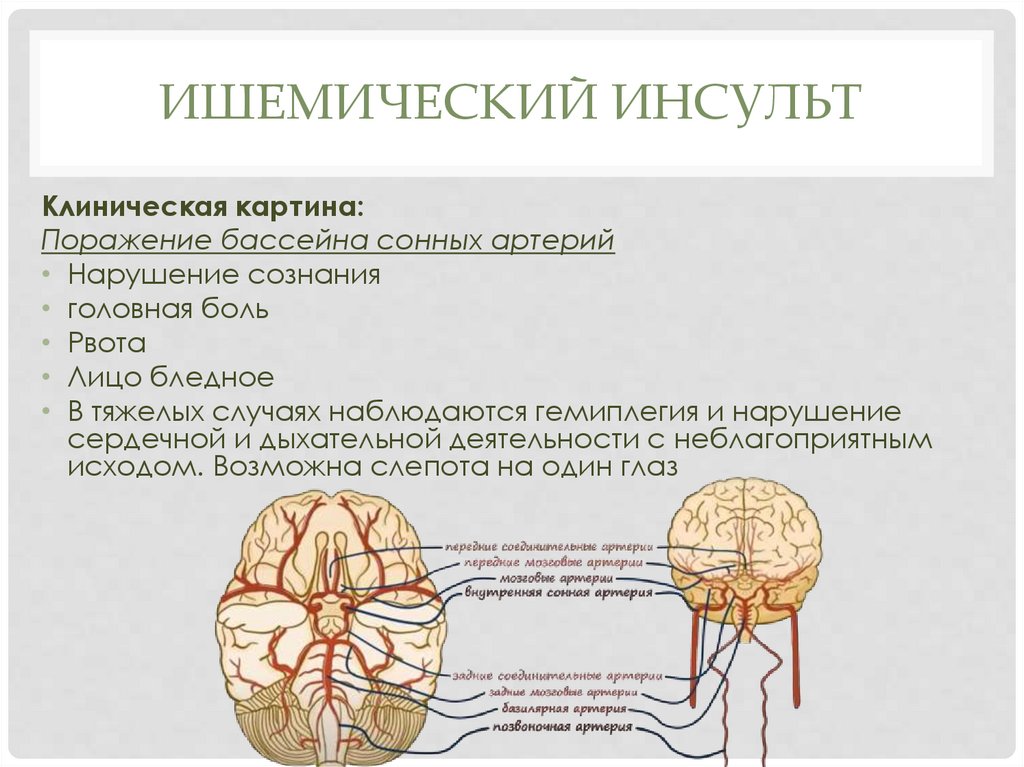
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Поражение бассейна сонных артерий
• Нарушение сознания
• головная боль
• Рвота
• Лицо бледное
• В тяжелых случаях наблюдаются гемиплегия и нарушение
сердечной и дыхательной деятельности с неблагоприятным
исходом. Возможна слепота на один глаз
31.
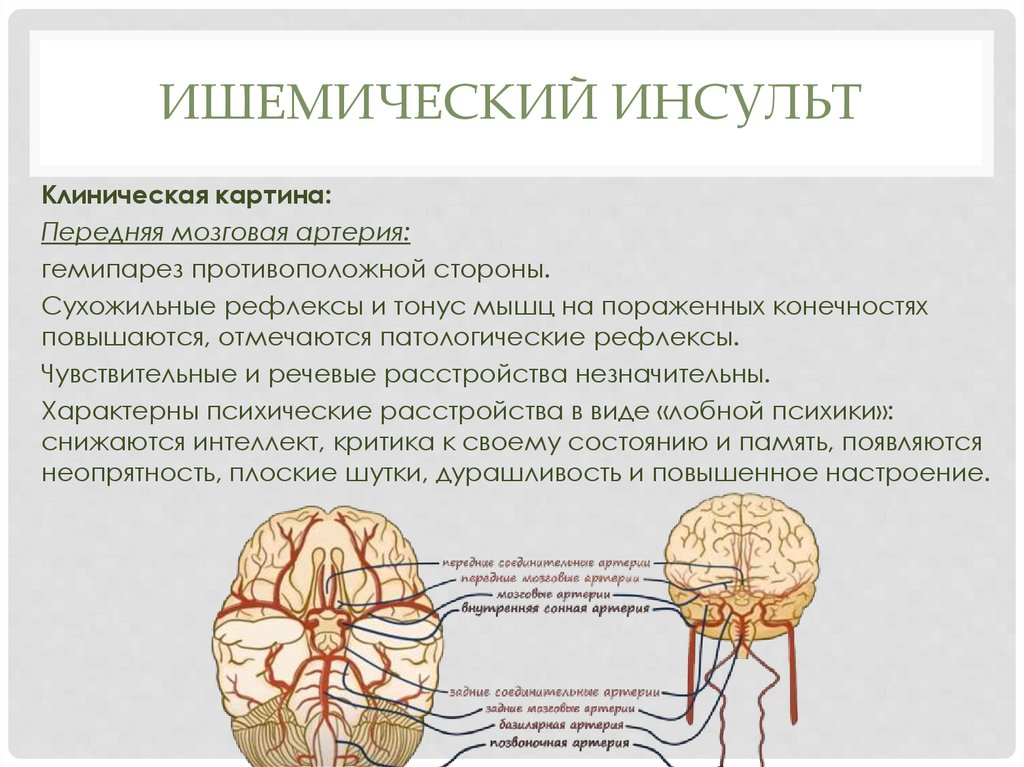
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Передняя мозговая артерия:
гемипарез противоположной стороны.
Сухожильные рефлексы и тонус мышц на пораженных конечностях
повышаются, отмечаются патологические рефлексы.
Чувствительные и речевые расстройства незначительны.
Характерны психические расстройства в виде «лобной психики»:
снижаются интеллект, критика к своему состоянию и память, появляются
неопрятность, плоские шутки, дурашливость и повышенное настроение.
32.
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Бассейн средней мозговой артерии (поражается
чаще)
• Гемиплегия (или гемипарез) и гемигипестезия на
противоположных конечностях, гемианопсия.
• В легких случаях возникает монопарез или
моноплегия руки.
• При закупорке артерии доминантного полушария
(чаще слева) отмечается тотальная афазия,
нарушение письма, чтения, счета и праксиса.
• Повышение тонуса мышц, сухожильных
рефлексов и появление патологических
рефлексов.
• В парализованных конечностях наблюдаются
трофические расстройства: цианоз, отечность и
похолодание.
33.
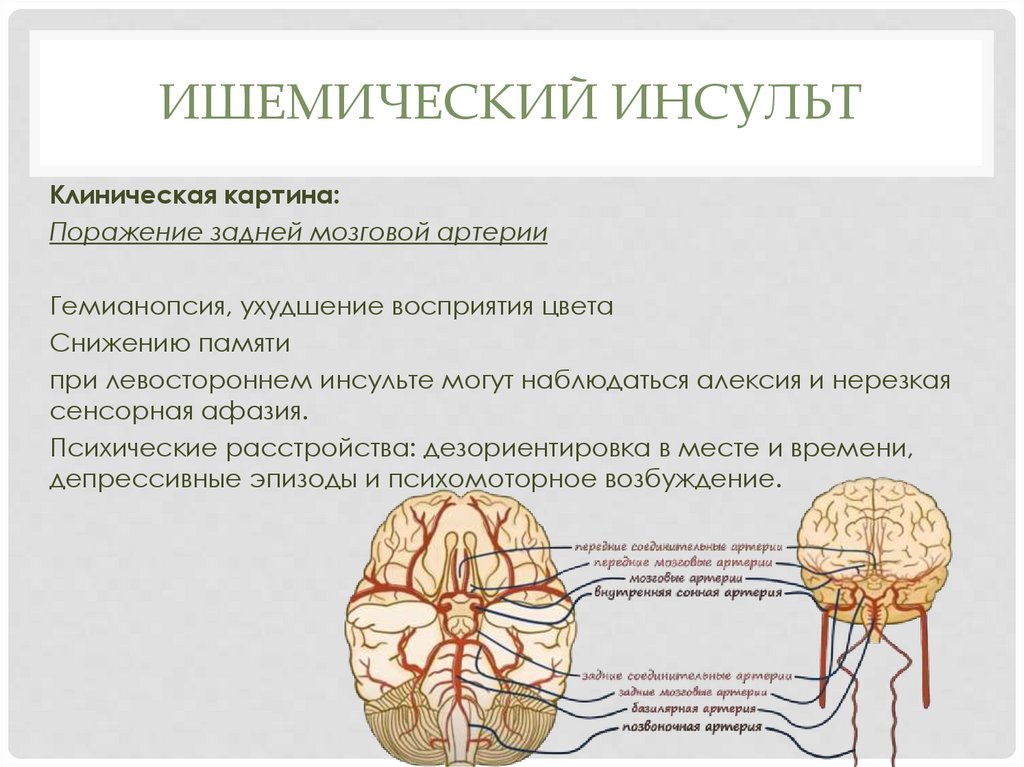
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Поражение задней мозговой артерии
Гемианопсия, ухудшение восприятия цвета
Снижению памяти
при левостороннем инсульте могут наблюдаться алексия и нерезкая
сенсорная афазия.
Психические расстройства: дезориентировка в месте и времени,
депрессивные эпизоды и психомоторное возбуждение.
34.
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Поражение позвоночной артерии
Стволовые и мозжечковые симптомы, т. е. отмечаются
головокружение, рвота, нистагм, смазанная речь,
атаксиям(нарушение согласованности движений)
Снижение мышечного тонуса
Паралич мышц глотки, гортани, мягкого нёба на стороне инфаркта,
что приводит к дисфонии и дисфагии.
В 75 % возникают альтернирующие синдромы: на стороне очага –
поражение черепных нервов, на противоположной – гемипарез и
гемианестезия.
Нарушается сердечная и дыхательная деятельность.
35.
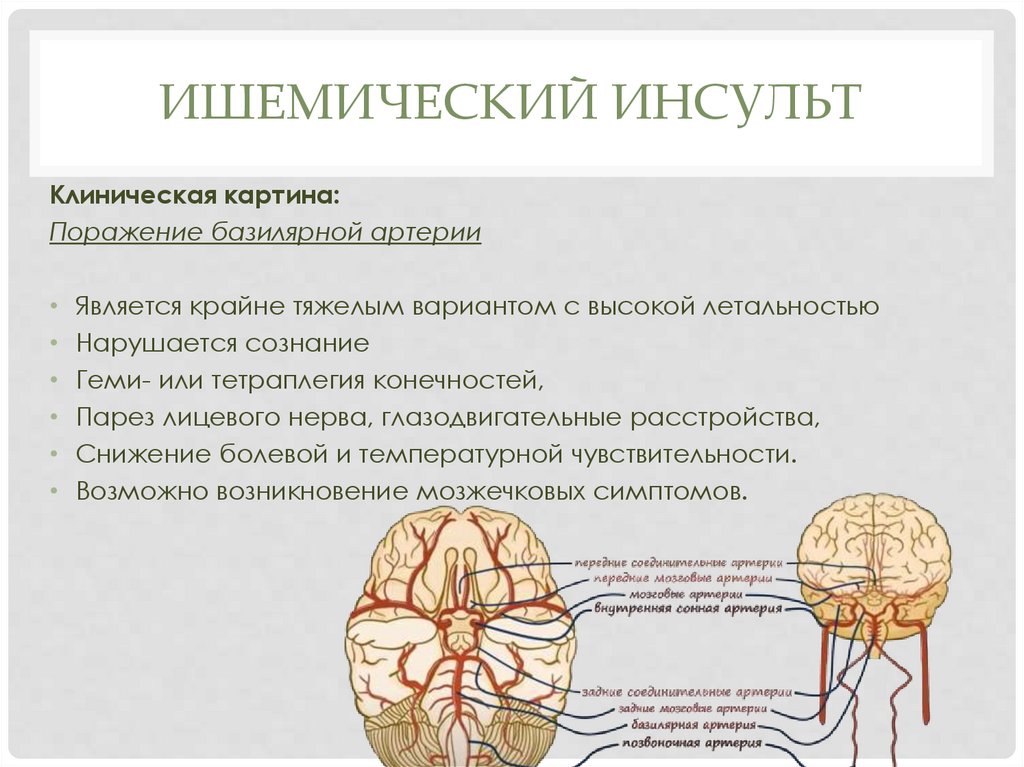
ИШЕМИЧЕСКИЙ ИНСУЛЬТКлиническая картина:
Поражение базилярной артерии
• Является крайне тяжелым вариантом с высокой летальностью
• Нарушается сознание
• Геми- или тетраплегия конечностей,
• Парез лицевого нерва, глазодвигательные расстройства,
• Снижение болевой и температурной чувствительности.
• Возможно возникновение мозжечковых симптомов.
36.
ДИАГНОСТИКА• Крайне важен анамнез с указанием на
внезапно развившийся новый неврологический
дефицит, время его развития, наличие сердечнососудистых факторов риска. Анамнез также
поможет дифференцировать инсульт от других
патологий, в том числе гипогликемии,
синкопальных состояний, мигрени
37.
ДИАГНОСТИКА• Для диагностики на догоспитальном
этапе применяется шкала FAST:
• F — face (асимметрия лица);
• A — arm (слабость в одной руке);
• S — speech (нарушение речи);
• T — time (время возникновения
симптомов).
38.
ДИАГНОСТИКАТакже применяется шкала LAMS (Лос-Анджелесская
шкала двигательного дефицита).
• Оценка лицевой мускулатуры: попросить пациента
показать зубы, поднять брови, зажмурить глаза.
Допускается демонстрация данных команд врачом.
Оценить симметричность болевой гримасы в ответ на
болевой стимул у пациентов, которые не могут понять
медицинского работника (при речевых
расстройствах):
• 0 — нет асимметрии или минимальная асимметрия лица;
• 1 — частичный или полный паралич мимической
мускулатуры в нижней трети лица с одной стороны или
полное отсутствие движений мимической мускулатуры в
верхних и нижних отделах лица с одной стороны.
39.
ДИАГНОСТИКА• Удержание рук: руки вытянуть под углом 90° (если пациент
сидит) или 45° (если пациент лежит на спине). Допускается
демонстрация выполнения приема врачом у пациентов с
афазией. Не допускается нанесение болевых стимулов:
• 0 — руки удерживаются под углом 90° или 45° без малейшего
опускания;
• 1 — одна рука медленно опускается, но производит некоторое
сопротивление силе тяжести;
• 2 — рука быстро падает без сопротивления силе тяжести.
• Сжать кисть в кулак: попросить пациента плотно сжать
указательный и средний пальцы в кулаке. Оценить силу
сжатия с двух сторон:
• 0 — сжимает симметрично, сила не снижена;
• 1 — с одной стороны сжимает слабее;
• 2 — не сжимает, движения в кисти отсутствуют, или имеют место
минимальные движения.
• Сумма баллов от 0 до 5.
40.
НЕОТЛОЖНЫЕ ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯПРИ ОСТРОМ ИНСУЛЬТЕ
• 1. Оценка адекватности оксигенации и ее
коррекция (оксигенотерапия 2– 4 л/мин
при снижении сатурации <94%, интубация
при снижении уровня сознания до комы,
тахипноэ выше 35 в минуту, брадипноэ
менее 12 в минуту, нарастание цианоза
кожи и видимых слизистых).
41.
НЕОТЛОЖНЫЕ ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯПРИ ОСТРОМ ИНСУЛЬТЕ
• 2. Оценка уровня АД, поддержание адекватного
АД. Следует воздержаться от экстренного снижения
АД, если систолическое АД не превышает 180– 200
мм рт.ст. и диастолическое АД не превышает 100–
110 мм рт.ст. При превышении указанных величин
следует снижать АД не более чем на 15– 20%
исходных, ориентируясь прежде всего на уровень
систолического АД.
42.
НЕОТЛОЖНЫЕ ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯПРИ ОСТРОМ ИНСУЛЬТЕ
• 3. Выполнение электрокардиографии (ЭКГ). При
наличии острого коронарного синдрома
необходимо проведение соответствующих
лечебных мероприятий на догоспитальном этапе
и госпитализация в многопрофильный стационар.
• 4. Купирование судорог (если они есть)
введением препаратов.
43.
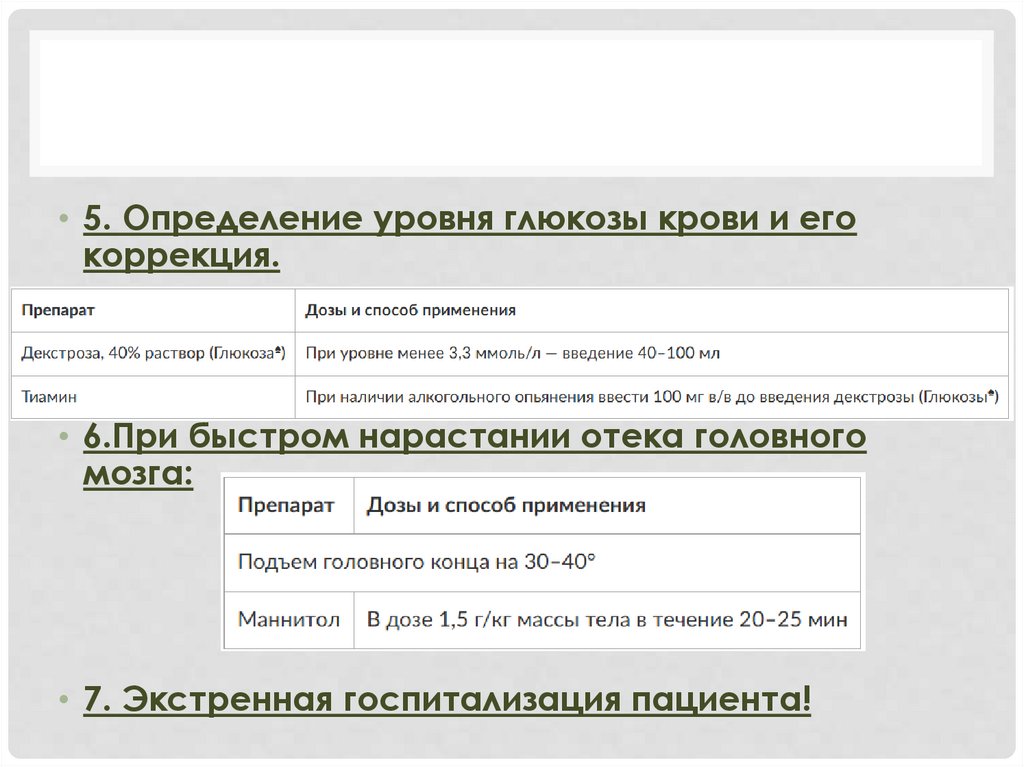
• 5. Определение уровня глюкозы крови и егокоррекция.
• 6.При быстром нарастании отека головного
мозга:
• 7. Экстренная госпитализация пациента!
44.
СУДОРОЖНЫЙ СИНДРОМ• Эпилепсия (по определению ВОЗ) – хроническое
заболевание головного мозга,
характеризующееся повторяющимися
припадками, которые возникают в результате
чрезмерных нейронных разрядов и
сопровождаются разнообразными
клиническими и параклиническими
симптомами.
45.
СУДОРОЖНЫЙ СИНДРОМ• Эпилептический (судорожный) припадок –
неспецифическая реакция головного мозга на
нарушения различной природы в виде
парциальных (фокальных, локальных) или
генерализованных судорожных приступов.
• Эпилептический статус — судорожный
припадок продолжительностью более 30 мин или
повторяющиеся припадки без полного
восстановления сознания между приступами,
опасен для жизни больного (у взрослых
смертность составляет 6—18% случаев, у детей
— 3—6%).
46.
СУДОРОЖНЫЙ СИНДРОМ• Эпилептический синдром — одна из универсальных
реакций организма на многие виды воздействий. Он
включает эпилепсию как болезнь, эпилептические
припадки и эпилептический статус, часто являющиеся
проявлением острого поражения головного мозга
различной этиологии: острое нарушение мозгового
кровообращения, менингит, энцефалит, опухоль и
абсцесс мозга, экзогенная интоксикация,
дисметаболические процессы, остро возникшая
гипоксия, эндогенная интоксикации при
полиорганных расстройствах, гипертермия,
эклампсия, внезапное прекращение лечения
противоэпилептическими препаратами.
47.
ФОРМЫ СУДОРОЖНЫХПРИПАДКОВ
• Парциальные (фокальные, локальные) — в
судороги вовлекаются отдельные мышечные
группы, сознание, как правило, сохранено.
• Генерализованные — сознание нарушено,
судороги охватывают всё тело:
первично-генерализованные - двустороннее вовлечение
коры головного мозга;
вторично-генерализованные - локальное вовлечение коры с
последующим двусторонним распространением.
48.
ХАРАКТЕР СУДОРОГ:• тонические — длительное
сокращение мышц;
• клонические — следующие сразу
друг за другом краткие сокращения
мышц;
• тонико-клонические.
49.
НАИБОЛЕЕ ХАРАКТЕРНЫЕ ПРИЧИНЫ РАЗВИТИЯСУДОРОЖНЫХ ПАРОКСИЗМОВ
ДЛЯ РАЗНЫХ ВОЗРАСТНЫХ ГРУПП
возраст
Причина
До 10 лет
Судороги на фоне лихорадки (простые или сложные)
Инфекции ЦНС
Резидуальная эпилепсия (травмы головного мозга в раннем детском
возрасте)
Идиопатическая эпилепсия
Врождённые нарушения обмена веществ
Травмы
10-25 лет
Идиопатическая эпилепсия
Резидуальная эпилепсия (травмы головного мозга в раннем детском
возрасте)
Травмы
Инфекции ЦНС
Ангиома
Опухоли головного мозга
Алкоголизм
Травмы
Опухоли головного мозга, метастазы в головной мозг
Резидуальная эпилепсия (травмы головного мозга в раннем детском
возрасте) Цереброваскулярные заболевания
Воспаление (васкулит, энцефалит)
Цереброваскулярные заболевания
Опухоли головного мозга, метастазы в головной мозг
Передозировка лекарственных средств
25—60 лет
(поздняя
эпилепсия)
Старше 60 лет
50.
НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫЭПИЛЕПТИЧЕСКОГО СТАТУСА
• прекращение или нерегулярный приём антиконвульсантов
при эпилепсии;
• алкогольный абстинентный синдром;
• инсульт;
• нарушения церебральной ликвородинамики;
• аноксия или метаболические нарушения (алкогольная
абстиненция, диабет, порфирия, острая надпочечниковая
или тиреоидная недостаточность, уремия, эклампсия, острая
гипогликемия и др.);
• воспалительные заболевания мозга и его оболочек;
• опухоль головного мозга;
• ЧМТ;
• передозировка лекарственных средств, стимулирующих
ЦНС (в частности, кокаина);
• отравления;
• общие инфекции, особенно с тяжелой интоксикацией и
гипертермией.
51.
НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫЭПИЛЕПТИЧЕСКОГО СТАТУСА:
• алкогольный абстинентный синдром;
• инсульт;
• нарушения церебральной ликвородинамики;
• аноксия или метаболические нарушения (алкогольная
абстиненция, диабет, порфирия, острая надпочечниковая
или тиреоидная недостаточность, уремия, эклампсия,
острая гипогликемия и др.);
• воспалительные заболевания мозга и его оболочек;
• опухоль головного мозга;
• ЧМТ;
• передозировка лекарственных средств, стимулирующих
ЦНС (в частности, кокаина);
• отравления;
• общие инфекции, особенно с тяжелой интоксикацией и
гипертермией.
52.
КЛИНИЧЕСКАЯ КАРТИНА• Парциальные припадки
• Сокращение отдельных мышечных групп, в некоторых случаях
только с одной стороны.
• Судорожная активность может постепенно вовлекать новые
участки тела (джексоновская эпилепсия).
• Нарушение чувствительности отдельных областей тела.
• Автоматизмы (мелкие движения кистей, чавканье,
нечленораздельные звуки и т.д.).
• Сознание чаще сохранено (нарушается при сложных
парциальных припадках).
• Пациент на 1—2 мин теряет контакт с окружающими (не
понимает речь и иногда активно сопротивляется оказываемой
помощи).
• Спутанность сознания обычно продолжается 1—2 мин после
завершения припадка.
• Могут предшествовать генерализованным припадкам
(кожевниковская эпилепсия).
• В случае нарушения сознания больной о припадке не помнит.
53.
КЛИНИЧЕСКАЯ КАРТИНА• Генерализованные припадки
• Могут начинаться с ауры (неприятные ощущения в
эпигастральной области, непроизвольные движения головы,
зрительные, слуховые и обонятельные галлюцинации и др.).
• Начальный вскрик.
• Потеря сознания.
• Падение на пол.
• Как правило, расширенные, не чувствительные к свету зрачки.
• Тонические судороги в течение 10—30 сек,
сопровождающиеся остановкой дыхания, затем клонические
судороги (1—5 мин) с ритмическими подёргиваниями рук и
ног.
• Прикусывание языка.
• В некоторых случаях непроизвольное мочеиспускание.
• В некоторых случаях пена вокруг рта.
• После припадка — спутанность сознания, завершающий
глубокий сон, нередко головная и мышечная боль. Больной о
припадке не помнит.
54.
КЛИНИЧЕСКАЯ КАРТИНА• Эпилептический статус
• Возникает спонтанно или в результате быстрой
отмены противосудорожных препаратов.
• Судорожные припадки следуют друг за другом,
сознание полностью не восстанавливается.
• У пациентов в коматозном состоянии объективные
симптомы припадка могут быть стёрты, необходимо
обратить внимание на подёргивания конечностей,
рта и глаз.
• Нередко заканчивается смертельным исходом,
прогноз ухудшается с удлинением припадка более 1
ч и у пожилых пациентов.
55.
ОБЯЗАТЕЛЬНАЯ ГОСПИТАЛИЗАЦИЯ ВСТАЦИОНАР В СЛЕДУЮЩИХ СЛУЧАЯХ:
• при впервые возникшем эпилептическом
припадке;
• при успешном купировании эпилептического
статуса;
• при серии припадков или эпилептическом
статусе;
• при клинике острой травмы головного мозга;
• при беременности (в акушерскогинекологический стационар).
56.
КУПИРОВАНИЕ ЭПИЛЕПТИЧЕСКОГОСТАТУСА
• Диазепам (седуксен, реланиум, сибазон) по 2–4
мл на 10 мл изотонического раствора. Следует
помнить, что при быстром в/в введении может
возникать угнетение дыхания и западание языка
• Конвулекс для в/в медленного болюсного
введения или для в/в инфузии рекомендуется в
дозе 0,5-1,0 мг/кг массы тела/ч.
57.
КУПИРОВАНИЕ ЭПИЛЕПТИЧЕСКОГОСТАТУСА
• Если через 10 мин после введения
противосудорожных препаратов судороги не
прекращаются, упомянутые препараты в тех же
дозах вводятся в/в повторно.
• Больным пожилого и старческого возраста для
профилактики нарушений сердечного ритма
дополнительно в/в вводится 10 мл 10% раствора
калия хлорида или 10 мл панангина на 10 мл
изотонического раствора натрия хлорида.
58.
КУПИРОВАНИЕ ЭПИЛЕПТИЧЕСКОГОСТАТУСА
• Если статус не купируется спустя 15 мин после
назначения препаратов «второй очереди»
приходится прибегать к использованию
мероприятий «третьей очереди», к которым
относятся ингаляционное введение кислорода и
натрия тиопентала.














































 medicine
medicine