Similar presentations:
Принципы лечения сосудистых заболеваний ЦНС: ОНМК
1.
Областное государственное автономноепрофессиональное образовательное учреждение
«Старооскольский медицинский колледж»
ПМ. 02 Лечебная деятельность, МДК. 02.01. Лечение пациентов
терапевтического профиля
Раздел 4. Лечение пациентов неврологического профиля
Лекция № 5
ТЕМА: «Принципы лечения сосудистых заболеваний
ЦНС: ОНМК»
Подготовили преподаватели
Поливанова Л.В.
Сурова О.И.
г. Старый Оскол
2.
Студенты освоят следующие компетенции и достигнут следующих личностныхрезультатов по программе воспитания:
ПК 2.1.Определять программу лечения пациентов различных возрастных групп.
ПК 2.2.Определять тактику ведения пациента.
ПК 2.3.Выполнять лечебные вмешательства.
ПК 2.4.Проводить контроль эффективности лечения.
ПК 2.5.Осуществлять контроль состояния пациента.
ПК 2.6.Организовывать специализированный сестринский уход за пациентом.
ПК 2.7.Организовывать оказание психологической помощи пациенту и его окружению.
ПК 2.8. Оформлять медицинскую документацию
ОК1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый
интерес
ОК2.Организовывать собственную деятельность, выбирать типовые методы и способы выполнения
профессиональных задач, оценивать их эффективность и качество
ОК3.Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность
ОК4.Осуществлять поиск и использование информации, необходимой для эффективного выполнения
профессиональных задач, профессионального и личностного развития.
ОК5. Использовать информационно-коммуникационные технологии в профессиональной деятельности
ОК6.Работать в коллективе и в команде, эффективно общаться с коллегами, руководством, потребителями.
ОК7.Брать на себя ответственность за работу членов команды (подчиненных), за результат выполнения заданий
ОК8.Самостоятельно определять задачи профессионального и личностного развития, заниматься
самообразованием, осознанно планировать повышение квалификации
ОК9. Ориентироваться в условиях частой смены технологий в профессиональной деятельности.
ОК12. Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии,
инфекционной и противопожарной безопасности.
ЛР 4. Проявляющий и демонстрирующий уважение к людям труда, осознающий ценность собственного труда.
Стремящийся к формированию в сетевой среде личностно и профессионального конструктивного «цифрового
следа».
ЛР 6. Проявляющий уважение к людям старшего поколения и готовность к участию в социальной поддержке и
волонтерских движениях.
ЛР 7. Осознающий приоритетную ценность личности человека; уважающий собственную и чужую
уникальность в различных ситуациях, во всех формах и видах деятельности.
ЛР 9. Соблюдающий и пропагандирующий правила здорового и безопасного образа жизни, спорта;
предупреждающий либо преодолевающий зависимости от алкоголя, табака, психоактивных веществ, азартных
игр и т.д. Сохраняющий психологическую устойчивость в ситуативно сложных или стремительно меняющихся
ситуациях.
ЛР 10. Заботящийся о защите окружающей среды, собственной и чужой безопасности, в том числе цифровой.
3.
Источники учебной информации:1. Спринц, А.М. Нервные болезни: Учебник для
фельдшеров / А.М Спринц. - 4-е изд. - 35 35 35 СПб.:
СпецЛит, 2018. - 407с.
2. Лечение пациентов терапевтического профиля: учебник /
В. М. Нечаев и др. - М.: ГЭОТАР-Медиа, 2020 – 880с.
3. Неврология. Национальное руководство. Краткое издание
/ под ред. Е. И. Гусева, А. Н. Коновалова, А. Б. Гехт. – М.:
ГЭОТАРМедиа, 2018. — 688с.
4. http://kingmed.info/
5. https://meduniver.com/Medical/Neurology/
• http://www.stmedcollege.ru/elektronnye-obrazovatelnyjresursy
4.
План лекции:• 1.ОНМК: этиология, классификация, клиника, диагностика.
• 2.Принципы лечения больных с острыми нарушениями мозгового
кровообращения (догоспитальный этап, лечение в стационаре, амбулаторнополиклинический этап).
• 3.Порядок оказания медицинской помощи.
• 4.Неотложная помощь при острых нарушениях мозгового кровообращения.
• 5.Особенности транспортировки пациентов.
• 6.Недифференцированная и дифференцированная терапия инсультов
согласно клиническим рекомендациям и стандартам медицинской помощи.
• 7.Контроль состояния пациента, контроль и оценка эффективности лечения.
• 8.Психологическая помощь пациенту и его окружению.
• 9.Принципы лечения пациентов
с остаточными явлениями ОНМК в
восстановительном периоде (медикаментозная и немедикаментозная
терапия).
• 10.Задача для закрепления знаний.
• 11. Рефлексия.
• 12.Домашнее задание.
5.
Актуальность проблемы• В мире около 9 млн чел. страдают цереброваскулярными
болезнями
• Заболеваемость инсультами на 1000 населения составляет
3,52 – 3,28 случаев
• Летальность при ОНМК в остром периоде – 23% (при
геморрагическом инсульте 50% в первые 2 суток)
• Сосудистые заболевания головного мозга занимают 1
место по инвалидизации пациентов
• К труду после ОНМК возвращаются 20% заболевших
• На 1 вызов с ОИМ приходится 3 вызова с ОНМК (данные
по Москве)
6.
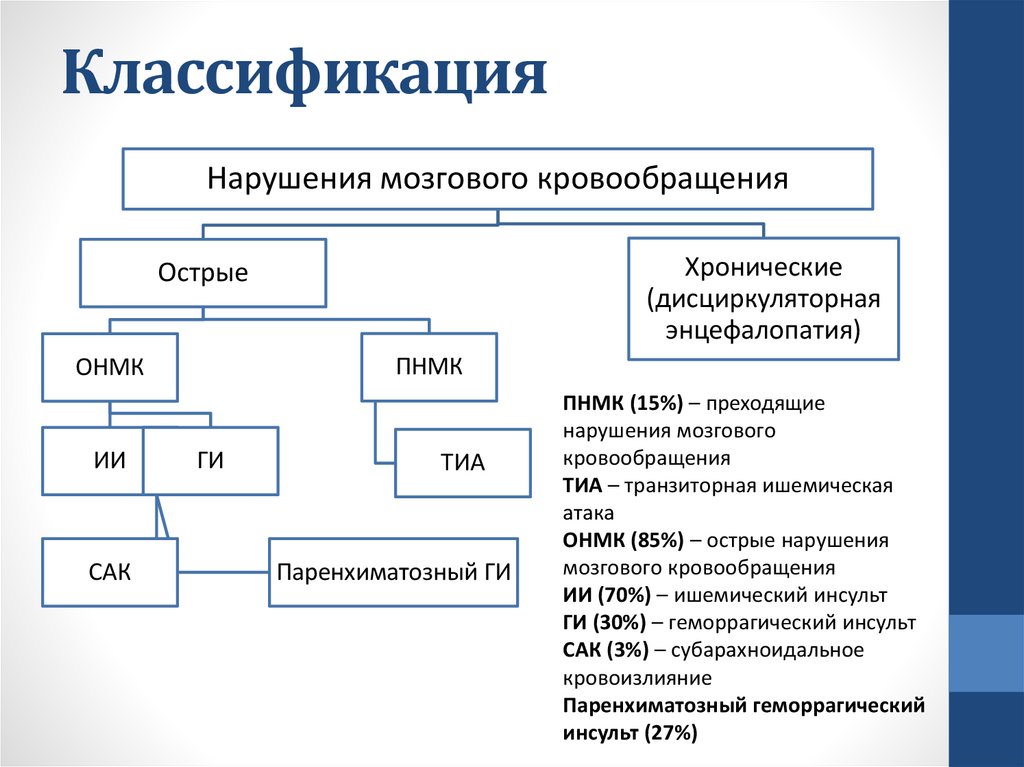
КлассификацияНарушения мозгового кровообращения
Хронические
(дисциркуляторная
энцефалопатия)
Острые
ПНМК
ОНМК
ИИ
САК
ГИ
ТИА
Паренхиматозный ГИ
ПНМК (15%) – преходящие
нарушения мозгового
кровообращения
ТИА – транзиторная ишемическая
атака
ОНМК (85%) – острые нарушения
мозгового кровообращения
ИИ (70%) – ишемический инсульт
ГИ (30%) – геморрагический инсульт
САК (3%) – субарахноидальное
кровоизлияние
Паренхиматозный геморрагический
инсульт (27%)
7.
Преходящее нарушение мозговогокровообращения
• 1. Транзиторная ишемическая атака
(симптомы исчезают в течении 24 часов)
преходящие эпизоды неврологической
дифункции, обусловленные региональной
ишемией ткани мозга или сетчатки, но не
приводящие к развитию инфаркта
ишемизированного участка.
• В первые часы заболевания уточнение НМК как
ОНМК или ТИА возможно только при
нейровизуализации (МСКТ или МРТ ГМ)
8.
2. Гипертензивный церебральныйкриз (симптомы исчезают в
течении 24 часов)
• Причина : гипертоническая болезнь и атеросклероз
сосудов головного мозга
• Клиника: острое начало с выраженными общемозговыми
симптомами ( сильная головная боль, сонливость, тошнота,
рвота, шум в ушах и голове, головокружение) +
вегетативные симптомы ( красное или бледное лицо,
сухость во рту, гипергидроз, учащенное мочеиспускание,
психомоторное возбуждение и др.) + незначительная
очаговая симптоматика ( нистагм, зрительные расстройства
и др.)
• ИСХОДЫ: выздоровление (компенсация),
дисциркуляторная энцефалопатия, развитие ишемического
и гемморагического инсульта.
9.
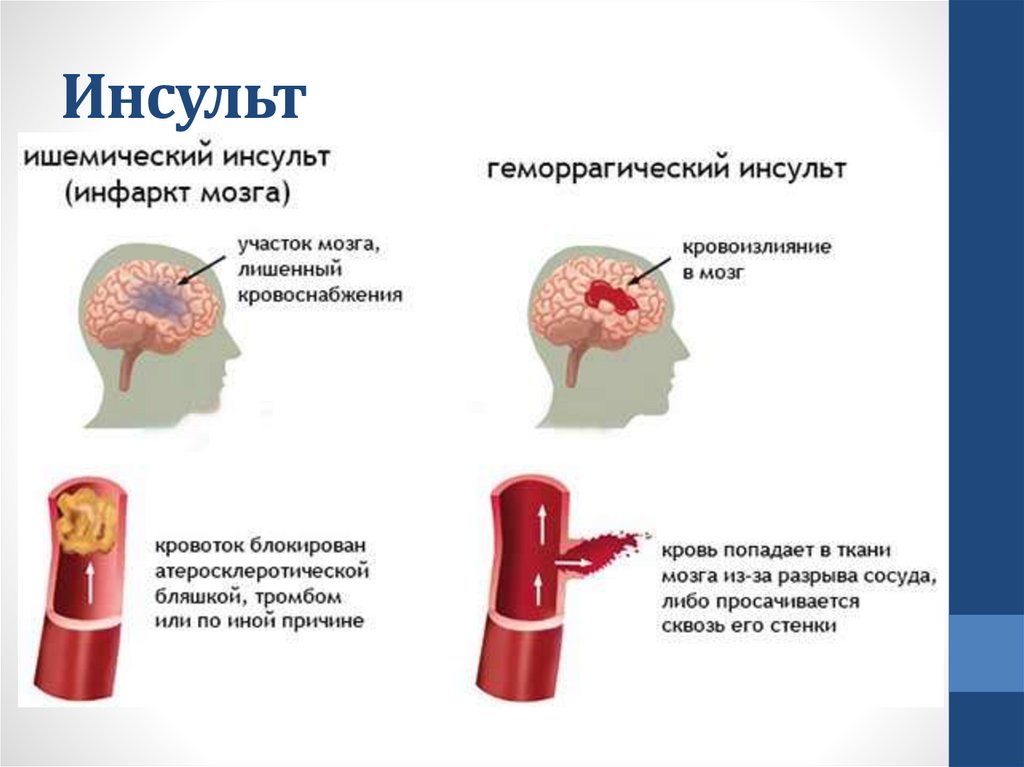
Инсульт• Инсульт – острые нарушения мозгового
кровообращения, характеризующиеся внезапным (в
течение минут, реже – часов) появлением очаговой
неврологической симптоматики (двигательных,
чувствительных, речевых, координаторных,
зрительных и других нарушений) и общемозговых
нарушений (изменение сознания, головная боль,
рвота и др.), которые сохраняются свыше 24 часов
или приводят к смерти больного в короткий
промежуток времени вследствие причины
цереброваскулярного происхождения (ишемия или
кровоизлияние)
10.
Инсульт11.
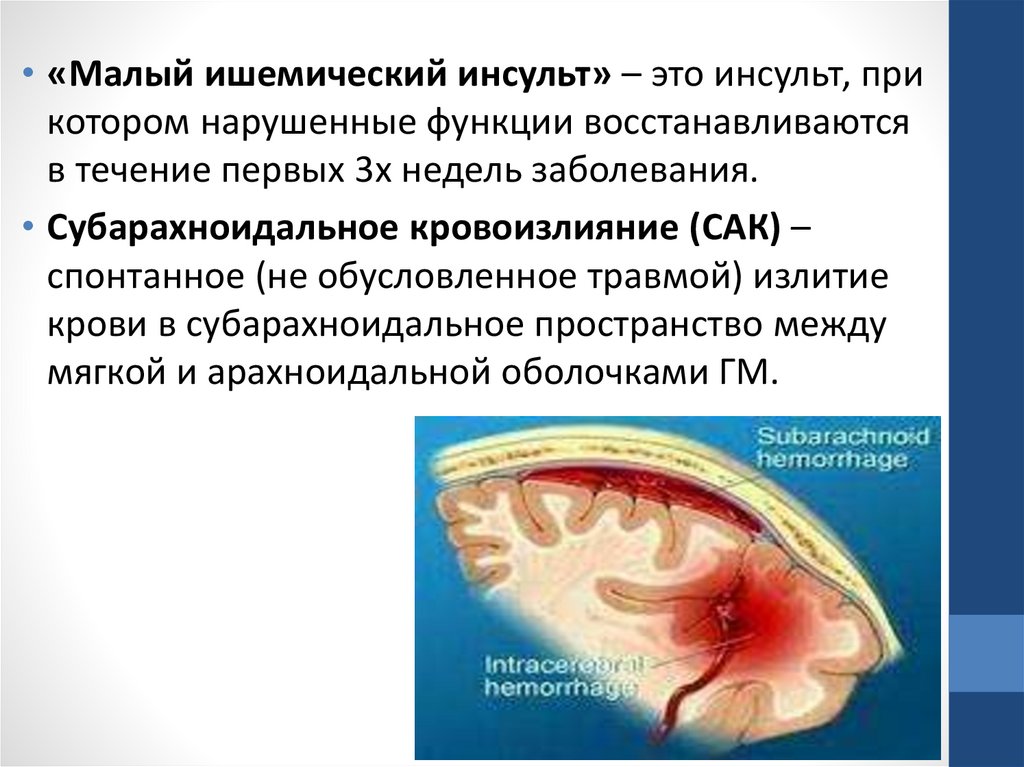
• «Малый ишемический инсульт» – это инсульт, прикотором нарушенные функции восстанавливаются
в течение первых 3х недель заболевания.
• Субарахноидальное кровоизлияние (САК) –
спонтанное (не обусловленное травмой) излитие
крови в субарахноидальное пространство между
мягкой и арахноидальной оболочками ГМ.
12.
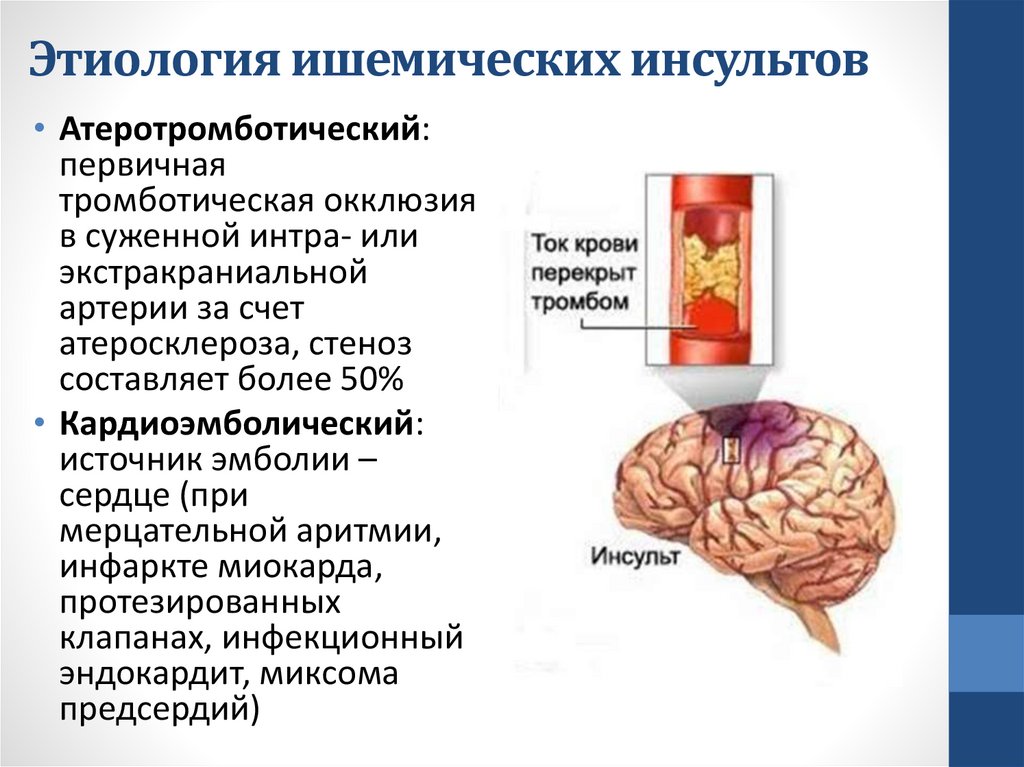
Этиология ишемических инсультов• Атеротромботический:
первичная
тромботическая окклюзия
в суженной интра- или
экстракраниальной
артерии за счет
атеросклероза, стеноз
составляет более 50%
• Кардиоэмболический:
источник эмболии –
сердце (при
мерцательной аритмии,
инфаркте миокарда,
протезированных
клапанах, инфекционный
эндокардит, миксома
предсердий)
13.
Этиология ишемическихинсультов
• Гемодинамический: стеноз/окклюзия магистральных
артерий головы + нестабильность системной
гемодинамики падение АД ниже нижней границы
ауторегуляции МК, в связи с чем возникает
гипоперфузия ГМ
• Факторы, провоцирующие гипотензию:
• передозировка гипотензивных препаратов
• глубокий сон
• резкий подъём из горизонтального положения
• инфаркт миокарда с развитием кардиогенного шока
• нарушение сердечного ритма
• кровотечение
14.
Этиология ишемическихинсультов
• Гемореологический: ситуации, когда патологические
процессы приводят к гиперкоагуляционому синдрому,
тромбозам
• заболевания системы крови – полицитемия,
тромбоцитофилия, антифосфолипидный синдром,
гемобластозы, тромбоцитоз, симптоматический
эритроцитоз, ДВС синдром
• прием пероральных контрацептивов, особенно в
сочетании с курением
• кокаиновая наркомания
• гипергликемия (сахарный диабет)
• курение
15.
Этиология ишемическихинсультов
• Инсульт неуточнённой этиологии: когда
присутствуют 2 и более этиологических фактора,
или факторы не выявлены, или пациент не
дообследован
16.
Факторы риска ишемическихинсультов
Корригируемые:
• АД, курение, алкоголизм, ожирение, гиподинамия, стресс
• Фибрилляция предсердий
• Инфекционный эндокардит
• Стеноз митрального клапана
• Стенотические поражения магистральных артерий головы
• Прием оральных контрацептивов
• Нарушения липидного обмена
Потенциально корригируемые:
• Гипергликемия
• Гомоцистеинемия
• Патология свертываемости крови
• Почечная недостаточность
Некорригируемые:
• Возраст, пол
• Наследственность, генетические факторы
17.
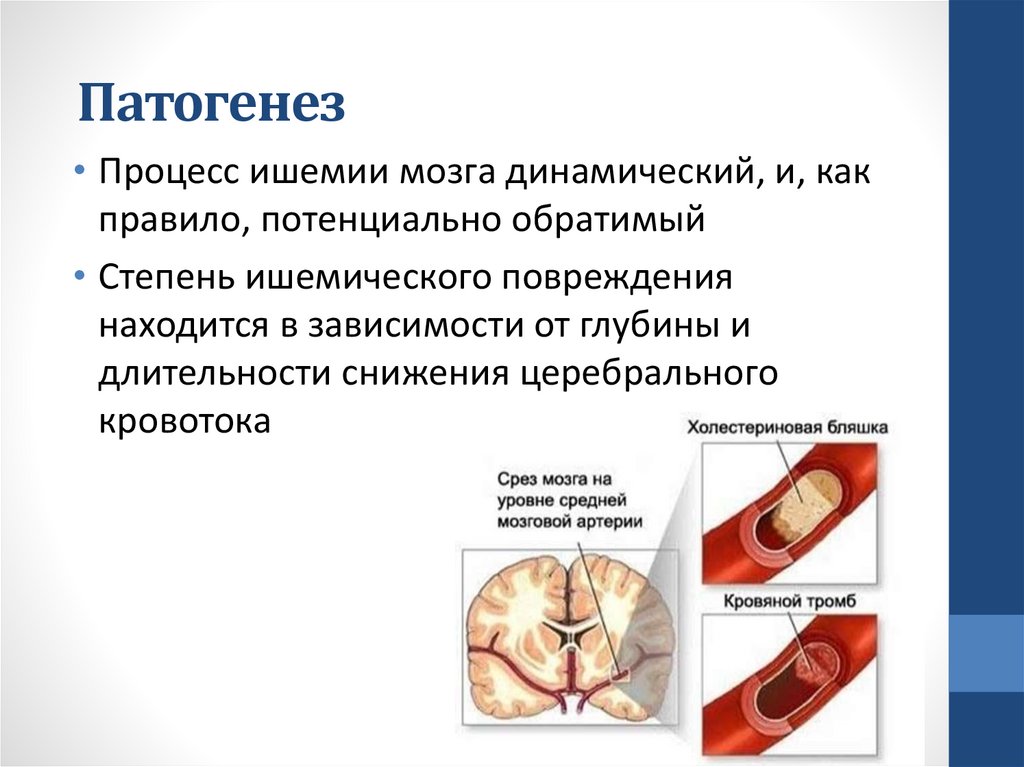
Патогенез• Процесс ишемии мозга динамический, и, как
правило, потенциально обратимый
• Степень ишемического повреждения
находится в зависимости от глубины и
длительности снижения церебрального
кровотока
18.
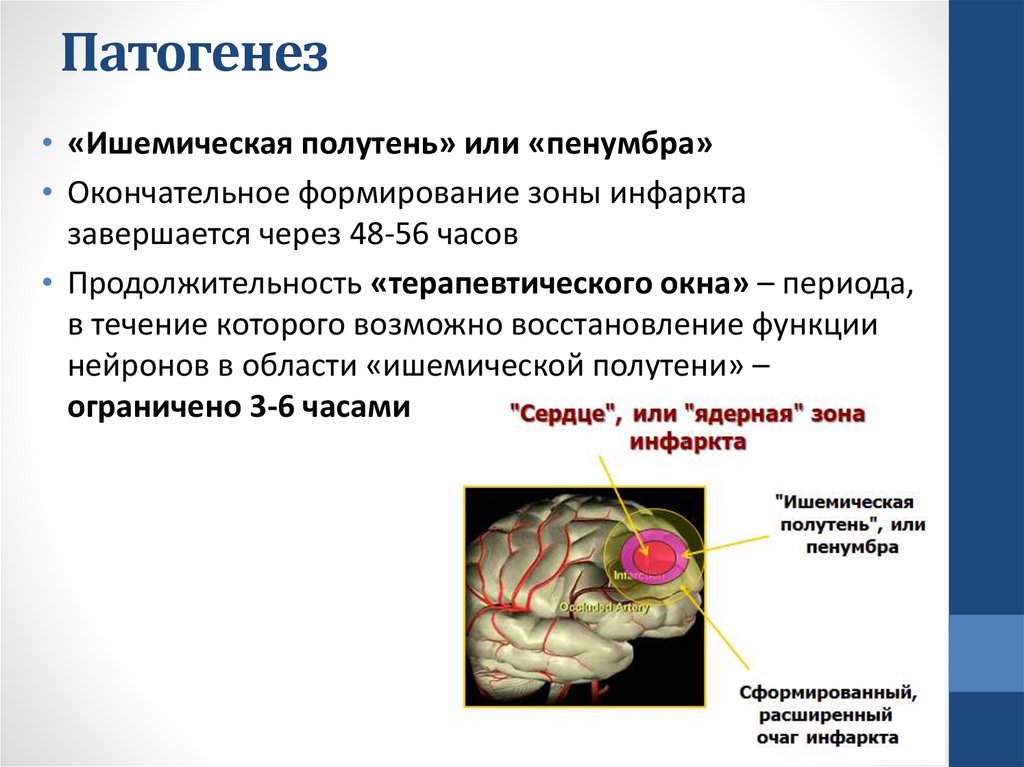
Патогенез• «Ишемическая полутень» или «пенумбра»
• Окончательное формирование зоны инфаркта
завершается через 48-56 часов
• Продолжительность «терапевтического окна» – периода,
в течение которого возможно восстановление функции
нейронов в области «ишемической полутени» –
ограничено 3-6 часами
19.
Патогенез• Ишемические процессы в ткани мозга
сопровождаются отёком мозга.
• Отёк головного мозга развивается через
несколько минут после развития локальной
ишемии, его выраженность напрямую зависит
от размеров инфаркта мозга.
20.
Клиническая картинаишемического инсульта
• Ишемический инсульт по типу тромбоза сосудов головного мозга развивается постепенно. Для него характерны предвестники, которые ощущаются больными за
несколько часов, суток и даже месяцев до начала инсульта
в виде парестезии, кратковременных парезов,
зрительных, речевых и других расстройств.
• Нередко инсульт развивается во время сна. Проснувшись,
больные ощущают слабость, онемение конечностей,
головокружение. При этом сознание сохраняется, АД в
пределах нормы, кожные покровы бледные или обычной
окраски.
• Неврологическая симптоматика нарастает в течение
нескольких минут или часов и зависит от локализации
пораженных сосудов.
21.
Эмболический инсульт развивается внезапно.Больные теряют сознание, однако кома обычно
недлительная и неглубокая. Очаговые симптомы чаще
всего связаны с повреждением левого полушария, так
как эмболы, как правило, заносятся в левую среднюю
мозговую артерию, являющуюся продолжением внутренней и общей сонной артерии, отходящей
непосредственно от аорты.
Ишемический инсульт нередко имеет тяжелое
течение, хотя летальность при нем ниже, чем при
кровоизлияниях в мозг (20-30%). После стабилизации
очаговых симптомов начинается восстановительный
период, который длится месяцы и годы и сменяется
периодом остаточных явлений (резидуальным).
22.
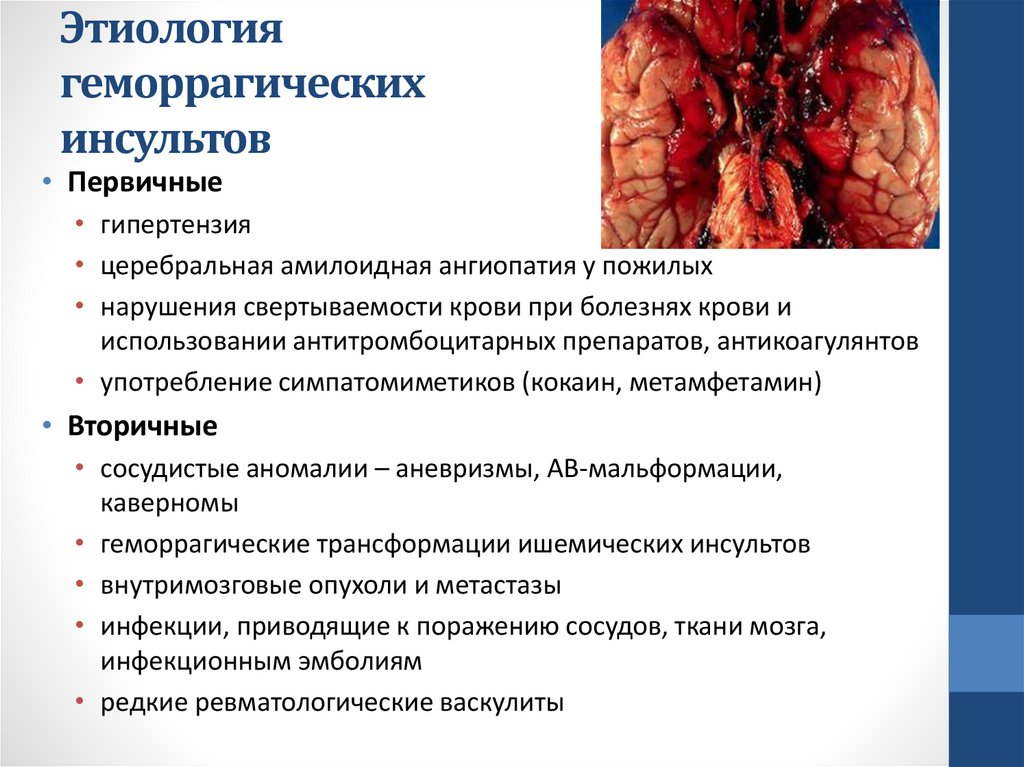
Этиологиягеморрагических
инсультов
• Первичные
• гипертензия
• церебральная амилоидная ангиопатия у пожилых
• нарушения свертываемости крови при болезнях крови и
использовании антитромбоцитарных препаратов, антикоагулянтов
• употребление симпатомиметиков (кокаин, метамфетамин)
• Вторичные
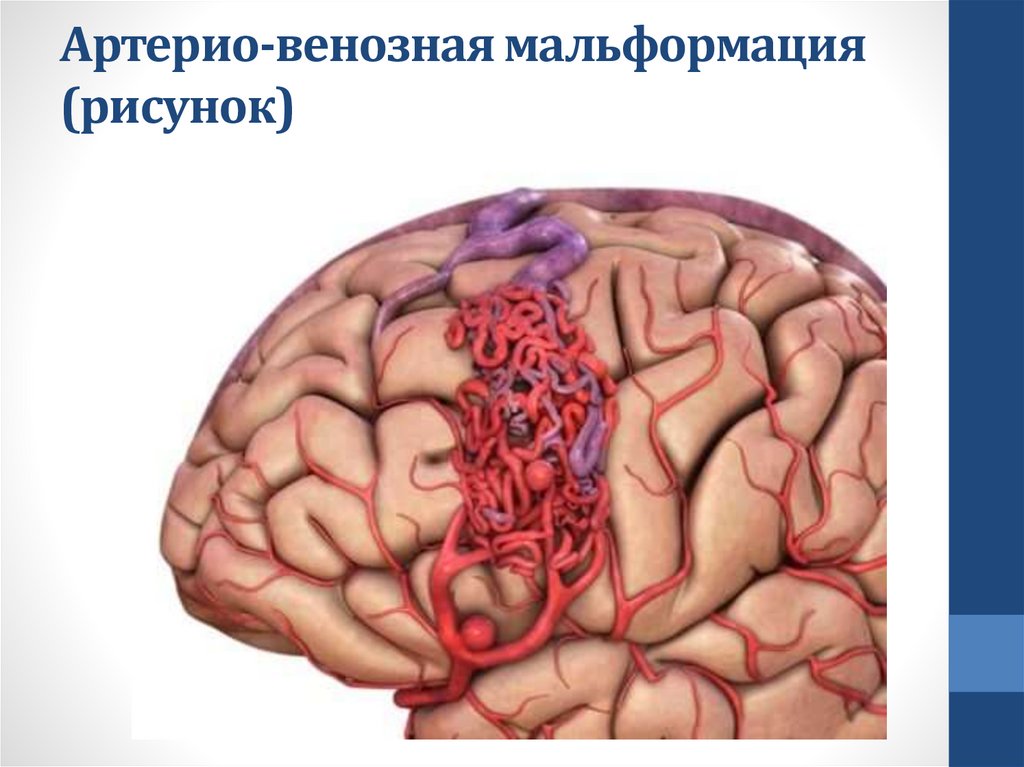
• сосудистые аномалии – аневризмы, АВ-мальформации,
каверномы
• геморрагические трансформации ишемических инсультов
• внутримозговые опухоли и метастазы
• инфекции, приводящие к поражению сосудов, ткани мозга,
инфекционным эмболиям
• редкие ревматологические васкулиты
23.
Факторы рискагеморрагических
инсультов
• АГ
• Курение
• Возраст
• Аномалии сосудов (аневризмы)
• Употребление алкоголя, наркомания
• Лечение дезагрегантами,
антикоагулянтами
24.
Патогенез геморрагическогоинсульта
• В результате повреждения целостности стенки
сосуда, который снабжает мозг, кровь
изливается в его ткани или под оболочки,
сдавливая нейроны.
• Происходит отек мозга с нарушениями
основных функций организма,
подконтрольных пострадавшему участку.
• Развивается ишемия прилежащих участов
мозга, может развиться дислокация мозга.
25.
Клиническая картинагеморрагического инсульта
• Заболевание начинается остро (апоплектиформно), без
предвестников, в момент физического или
эмоционального напряжения. Больной ощущает сильную
головную боль, падает, теряет сознание, развивается
кома. При этом артериальное давление повышено, пульс
напряжен, дыхание хрипящее, шумное, зрачки на свет не
реагируют, позывы на рвоту, лицо багрово-красное,
голова и глаза больного повернуты в противоположную
параличу сторону («больной смотрит на очаг»). На
стороне паралича носогубная складка сглажена, угол рта
опущен, щека «парусит», стопа ротирована наружу. При
осмотре больного выявляют гемиплегию, тонус мышц
снижен, парализованные конечности падают «как плети»,
замечается симптом Бабинского, возможны
менингеальные симптомы.
• Уже в первые-вторые сутки температура тела может
подняться до 41 °С, на вторые-третьи сутки развивается
пневмония или отек легких, появляются пролежни.
26.
Клиническая картинавентрикулярного (желудочкового)
кровоизлияния
• Протекает особенно тяжело.
• Ему свойственны внезапное начало, потеря сознания,
кома, шумное дыхание типа Чейн— Стокса;
• пульс учащен, напряжен;
• температура тела повышена до 40 °С;
• выявляются ознобоподобный тремор, обильное
потоотделение;
• кровь в ликворе.
• Очень типичны приступы тонического напряжения
мышц, сменяющиеся гипотонией. Почти все больные
умирают в первые 2-3 дня.
27.
Клиническая картинасубарахноидального кровоизлияния
• Развивается преимущественно у лиц молодого возраста.
• Основная причина — разрыв аневризмы сосудов головного
мозга. Разрыву аневризмы способствует физическое и
эмоциональное напряжение, травма головы.
• Для начала заболевания характерны внезапные, сильные
головные боли, психимоторное возбуждение (больной
мечется, кричит, хватается руками за голову), лицо
гиперемировано, температура тела повышена.
• Определяются ригидность затылочных мышц, симптомы
Кернига и Брудзинского.
• В ликворе определяется примесь свежей крови и повышенное
давление.
• Летальный исход наступает в 30% случаев. Возможны
рецидивы кровоизлияния.
28.
ЭТАПЫ ОКАЗАНИЯПОМОЩИ ПРИ ОНМК
29.
Этапы оказания помощи приОНМК
1. Догоспитальный этап
2. Госпитальный этап (ОРИТ\БИТ;
отделение ранней реабилитации)
3. Этап продолженной реабилитации
(амбулаторный реабилитационный
центр; санаторно-курортное лечение)
30.
Догоспитальный этап• Цель: быстрая диагностика и доставка
пациента для адекватного патогенетического
лечения (борьба за зону пенумбры, при
ишемии каждую минуту погибает 1,9 млн.
нейронов)
31.
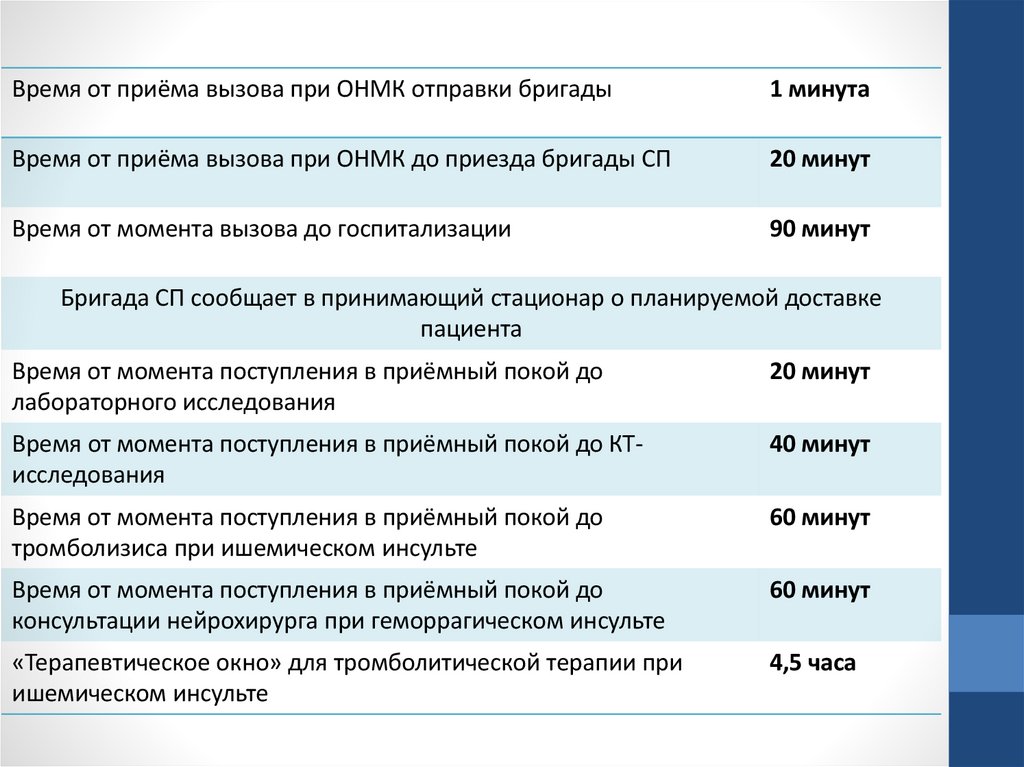
Время от приёма вызова при ОНМК отправки бригады1 минута
Время от приёма вызова при ОНМК до приезда бригады СП
20 минут
Время от момента вызова до госпитализации
90 минут
Бригада СП сообщает в принимающий стационар о планируемой доставке
пациента
Время от момента поступления в приёмный покой до
лабораторного исследования
20 минут
Время от момента поступления в приёмный покой до КТисследования
40 минут
Время от момента поступления в приёмный покой до
тромболизиса при ишемическом инсульте
60 минут
Время от момента поступления в приёмный покой до
консультации нейрохирурга при геморрагическом инсульте
60 минут
«Терапевтическое окно» для тромболитической терапии при
ишемическом инсульте
4,5 часа
32.
Диагностика на догоспитальном этапе• Сбор анамнеза (уточнение точного времени начала
заболевания, последовательности появления
симптомов,фоновой патологии, факторов риска, применения
медикаментов, наличия подобных событий в прошлом,
выраженность неврологического дефицита при предыдущем
ОНМК (очаговых и когнитивных нарушений))
• Физикальный осмотр (оценка соматического статуса, АД, ЧСС,
ЧД, Т тела)
• Неврологический осмотр (общемозговой синдром, очаговый
синдром, менингеальный синдром, нарушение высших
психических функций, дислокационный синдром)
• Инструментальные и лабораторные исследования (на
догоспитальном этапе: ЭКГ, пульсоксиметрия, глюкометрия,
термометрия).
• Определение показаний к тромболизису при ишемическом
инсульте (госпитализация желательна в присутствии
родственника, который может помочь в сборе анамнеза)
33.
КЛИНИКА ОНМК34.
Общемозговые симптомы• Нарушения и помрачение сознания
• Головная боль
• Тошнота или рвота
• Головокружение
• Боль в глазных яблоках, усиливающаяся
при движении глаз
• Судороги
35.
Общемозговые симптомы• Нарушение сознания
• Степени нарушения сознания:
• Ясное сознание – полная ориентировка в окружающем и
себе
• Оглушение – ограничен словесный контакт, угнетение
сознания
• Сопор – глубокое угнетение сознания, сохранены
• координированные защитные реакции, открывание глаз
• Кома 1 – сохранены реакции на болевые раздражители
• Кома 2 – отсутствие реакции на болевые раздражители,
сохранены дыхание и сердечно-сосудистая деятельность
• Кома 3 – атоническая, нарушение всех витальных
функций
36.
Общемозговые симптомыПомрачение сознания
• Делирий – возникают галлюцинации и иллюзии при
осознании собственной личности и опасностей
• Сумеречные состояния – глубокая дезориентировка в
• окружающем с сохранностью автоматизированных
действий
• Акинетический мутизм – больные осознают окружающую
действительность, следят глазами за происходящим, но не
могут двигаться и говорить
• «Синдром запертого человека» – из-за паралича и потери
речи человек не может двигаться и говорить, но имеет
сохранённое сознание и чувствительность, общение с ним
возможно путём движения глаз
37.
Очаговые симптомыпоражения головного мозга
1. Поражение черепно-мозговых нервов:
• Асимметрия лица (сглаженность носогубной
складки)
• Тест: попросить пациента улыбнуться
• У пациента в бессознательном состоянии
«парусит щека»
38.
Очаговые симптомыпоражения головного
мозга (2)
1. Поражение черепно-мозговых нервов:
• Глазодвигательные нарушения (парез взора в
сторону, насильственное отведения глазных
яблок в сторону, анизокория – разница
размеров зрачков (грозное осложнение,
возникает при дислокации структур головного
мозга))
• Тест: попросить пациента последить за
движущимся предметом, осветить зрачки
фонариком
39.
Очаговые симптомы пораженияголовного мозга
1. Поражение черепно-мозговых нервов:
• Нарушение зрения (выпадения полей зрения: полное
отсутствие зрения с одной стороны – амавроз (при
тромбозе глазной артерии), выпадение половины
поля зрения – гемианопсия (при поражении
проводящих путей между сетчаткой и корой
головного мозга)
• Тест: попросить пациента закрыть один глаз, второй
зафиксировать на предмете перед глазным яблоком.
Пациент отмечает видимость движущейся метки,
которую исследователь подносит от периферии к
центру поля зрения
40.
Очаговые симптомыпоражения головного мозга
1. Поражение черепно-мозговых нервов:
• Бульбарный синдром – грозный признак поражения
ствола головного мозга в области продолговатого мозга,
риск вовлечения в процесс жизненно важных центров
регуляции дыхания, сердечно-сосудистой деятельности,
риск вклинения головного мозга в большое затылочное
отверстие
• Включает дисфагию — нарушение глотания , дизартрию
(смазанная речь, «каша во рту»), дисфонию (нарушение
звонкости речи из-за пареза голосовых складок)
• Тест: попросить пациента произнести собственное имя,
простую фразу. Попросить проглотить чайную ложку
воды
41.
Очаговые симптомыпоражения головного
мозга
2. Нарушение двигательной активности:
• Односторонние в руке и/или ноге парезы
(снижение мышечной силы) или параличи
(отсутствие мышечной силы)
• Тест: попросить пациента удержать вытянутую
конечность (при парезе конечность опускается
быстрее здоровой , при параличе – не может
пошевелить конечностью)
42.
Очаговые симптомы пораженияголовного мозга
3. Нарушения чувствительности:
• Односторонние в руке и/или лице, ноге
нарушения болевой чувствительности
• Тест: наносить симметричные уколы,
сравнивая чувствительность с 2-х сторон, при
патологии – ощущения снижены или не
определяются
43.
Очаговые симптомы пораженияголовного мозга
4. Мозжечковые расстройства:
• Нарушение координации, походки,
атаксия конечности на поражённой
стороне
• Тест: провести координаторные
пробы (попросить попасть
указательным пальцем вытянутой
руки в нос или лёжа пяткой
вытянутой ноги в колено другой
ноги). При патологии попадание в
цель затруднено, отмечаются
размашистые подёргивания в
конечности)
44.
Менингеальныйсиндром
• Синдром раздражения оболочек головного мозга
• Тесты: оценка ригидности затылочных мышц (пассивное
сгибание головы затруднено в связи с напряжением мышц
шеи
• Симптом Кернига (невозможность разогнуть в коленном
суставе ногу, согнутую в тазобедренном и коленном суставе
до 90 градусов)
• Симптом Брудзинского (сгибание ног при сгибании головы)
• Так же пациент отмечает интенсивную головную боль,
фото-, фонофобию, отмечаются тошнота, рвота, лихорадка,
могут быть нарушения сознания, судороги, кожные
высыпания
45.
Нарушение высших психическихфункций
• Сенсорная афазия – нарушение
понимания речи
• Моторная афазия – нарушение
способности строить собственную речь
при сохранении артикуляции
• Тест: попросить пациента произнести
собственное имя, простую фразу
46.
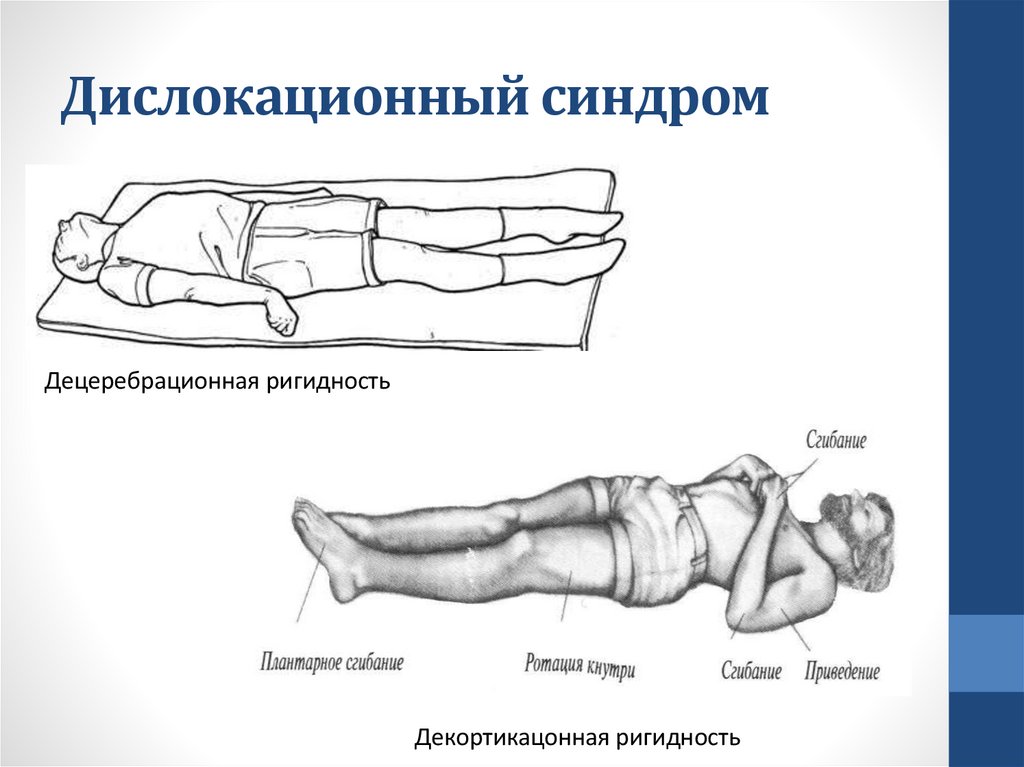
Дислокационный синдром• Смещение структур мозга относительно структур костей
черепа при повышении внутричерепного давления при
отёке мозга и кровоизлиянии
• Клинические признаки:
• прогрессирующее снижение сознания
• анизокория зрачков
• парез взора вверх
• децеребрационая ригидность при обширном
поражении полушарий (разгибание верхних и нижних
конечностей,
• гипертензия с брадикардией)
• декортикационная ригидность при поражении ствола
мозга (сгибание верхних и разгибание нижних
конечностей)
47.
Дислокационный синдромДецеребрационная ригидность
Декортикацонная ригидность
48.
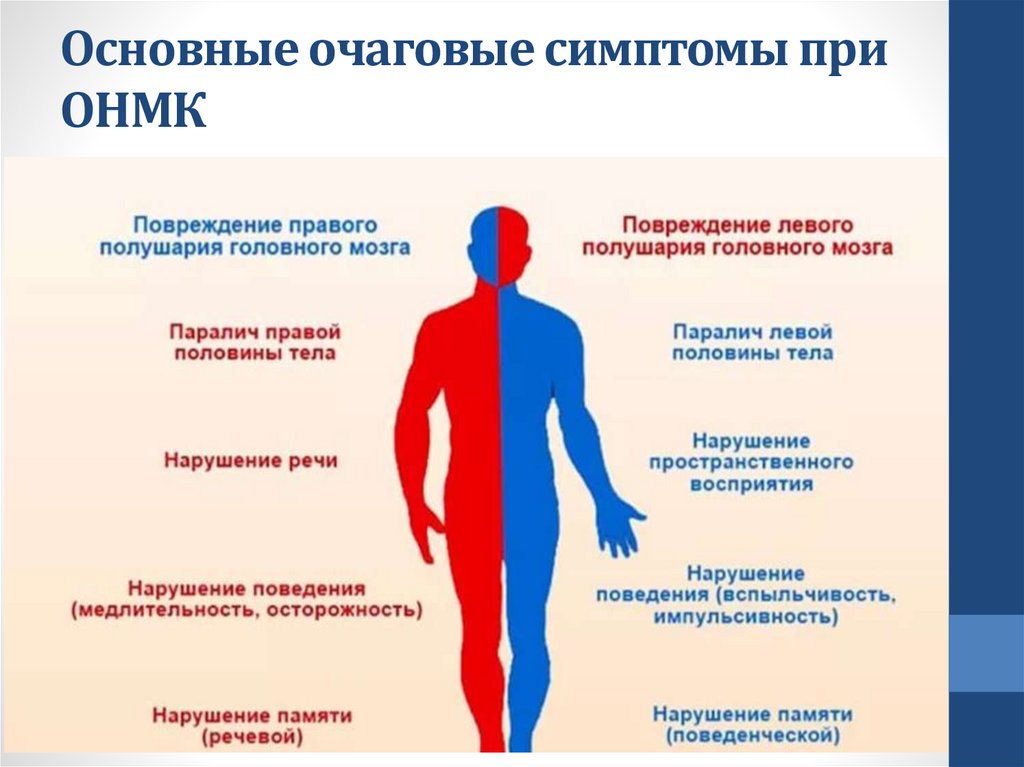
Основные очаговые симптомы приОНМК
49.
Поражение ствола головного мозга• Нарушение моторики или чувствительности
во всех 4-х конечностях
• Альтернирующие синдромы (признаки
поражения ЧМН с одной стороны, силы мышц
лица и чувствительности на лице и нарушения
моторики или чувствительности в конечностях
с противоположной стороны)
• Бульбарные расстройства (дисфагия,
дизартрия, дисфония)
50.
• При глубинных, некрупных, «лакунарных» очагахвстречаются изолированные очаговые симптомы:
• только нарушение моторики или чувствительности
с одной стороны, или в одной конечности, или
только дизартрия, или гемипарез с атаксией
51.
ПОМОЩЬ ПРИ ОНМК НАДОГОСПИТАЛЬНОМ ЭТАПЕ
52.
• Обеспечить венозный доступ (катетеризацияпериферической вены)
• Мониторинг АД, ЧСС, ЭКГ, глюкозы крови,
• Sр О2, Т тела
• Начать регидратацию (для поддержания
адекватного водно-электролитного баланса
стартовый раствор 0,9% NaCl)
• Купировать судорожный синдром
• Заполнение опросника для определения
показаний и противопоказаний для
тромболизиса при ишемическом инсульте
53.
• В первые сутки инфаркта мозга рекомендованоснижение АД при показателях выше 220/120
мм рт.ст. не более, чем на 15-20% (например
при исходном АД 220/120 мм рт.ст. снижение
его на 15-20% результат — 180/100 мм рт.ст.).
• Повышенное АД обеспечит адекватный
кровоток в стенозированном сосуде или при
повышенном внутричерепном давлении.
• АД более агрессивно необходимо снижать при
декомпенсации сопутствующей патологии
(острый коронарный синдром, отёк лёгких,
расслаивающая аневризма аорты), при
геморрагическом инсульте.
54.
• Препараты для купирования высокого АД(используются парентеральные формы):
• урапидил (эбрантил) – блокатор а-1-адренорецепторов
2,5-5 мл 0,5% р-ра в/в в течение 5 мин.,
• бета-адреноблокаторы –пропранолол 2-4 мл-0,25% р-ра
в\в на физиол. растворе,
• ИАПФ (ингибиторы аденозинпревращающего
фермента) – эналаприлат (в/в медленно 1,25 мг каждые
6 часов,
• нитропруссид натрия, сернокислая магензия
• Противопоказаны: нифедипин, дибазол, но-шпа,
папаверин (вызывают грубое или неконтролируемое
снижение АД), фуросемид (вызывает
гиперкоагуляцию)
55.
• Мониторинг глюкозы крови – для головного мозга приОНМК более фатальна гипогликемия, чем
гипергликемия
• Гипогликемия констатируется при глюкозе
крови менее 3,3 ммоль/л, корригируется р-ром 20-40
мл 40% р-ра глюкозы
• Гипергликемия требует коррекции инсулином при
глюкозе крови 10 ммоль/л и более только на
стационарном этапе
• ЭКГ – позволяет исключить признаки ишемии
миокарда, нарушения ритма и проводимости, при
возникновении которых требуется соответствующее
лечение.
• Пульсоксиметрия — контроль SaО2 (при сатурации
кислорода менее 95% показана кислородотерапия)
56.
• Мониторинг Т тела — гипертермия приводит кувеличению очага поражения, снижение Т требуется
при показателях 37,5°С и выше. Применяют
парацетамол или физические методы охлаждения
• Купирование судорожного синдрома – диазепам 2 мл
на 10 мл 0,9% физраствора в/в струйно
(некупированный судорожный синдром приводит к
отеку головного мозга)
• Борьба с отёком головного мозга (проявляется
прогрессированием нарушения сознания, нарастанием
головной боли) – используют физические методы
(подъем головного конца кровати, купирование
гипертермии (на догоспитальном этапе),
использование гиперосмолярных растворов(на
госпитальном этапе))
57.
На догоспитальном этапенеобходимо избегать
• Использования дезагрегантов, антикоагулянтов (аспирин,
клопидогрель, гепарин и др.), т.к. без нейровизуализации
неизвестен характер ОНМК (ишемия? кровоизлияние?), а
также может потребоваться тромболитическая терапия при
ишемическом инсульте
• В/м инъекций, пероральных препаратов
• Резкого снижения АД (усугубление ишемии)
• Применения фуросемида (повышение вязкости крови усугубление ишемии), дексаметазона, преднизолона с
противоотечной целью (не снимают отёк головного мозга
при инсульте)
• Применения глюкозы в/в с целью регидратации (связывает
тромболитик)
• Применения пирацетама (возбуждение, снижает
судорожную готовность)
58.
Ошибки на догоспитальном этапе• Несвоевременная диагностика ОНМК
• Отказ от госпитализации пациентов с ТИА
• Отсутствие информирования стационара о транспортировке
пациента для возможного проведения тромболизиса
• Отсутствие сосудистого доступа и начатой инфузионной
терапии
• Резкое снижение АД
• Применения антиагрегантов и антикоагулянтов
(противопоказаны перед тромболизисом, при
геморрагическом инсульте)
• Использование викасола, хлористого кальция,
аминокапроновой кислоты, аскорбиновой кислоты при
подозрении на геморрагический инсульт
• Применение нерекомендованных препаратов (дибазол,
папаверин,нифедипин, но-шпа, фуросемид,
кортикостероиды, ноотропы, эуфиллин,пирацетам,
инстенон)
59.
Транспортировка больных синсультом
Противопоказания к госпитализации в РСЦ:
• Агональное состояние.
• Терминальное состояние онко- и соматических
заболеваний (терапия ближайшая)
Транспортировку больных с инсультом любой
степени тяжести необходимо проводить только в
положении лежа, с приподнятым до угла в 30 °
головным концом, независимо от тяжести
состояния больного.
60.
ПОМОЩЬ ПРИ ОНМК НАГОСПИТАЛЬНОМ ЭТАПЕ
61.
Диагностика1. Нейровизуализация (в течение 60 минут от момента поступления)
• КТ (компьютерная томография)
• Преимущество: непродолжительное время исследования, раннее
выявление гематом, переломов костей, возможность исследования
при наличии кардиостимулятора, металлических имплантов, при
клаустрофобии у пациента, не требуется специальная аппаратура для
обеспечения ИВЛ и инфузионной поддержки)
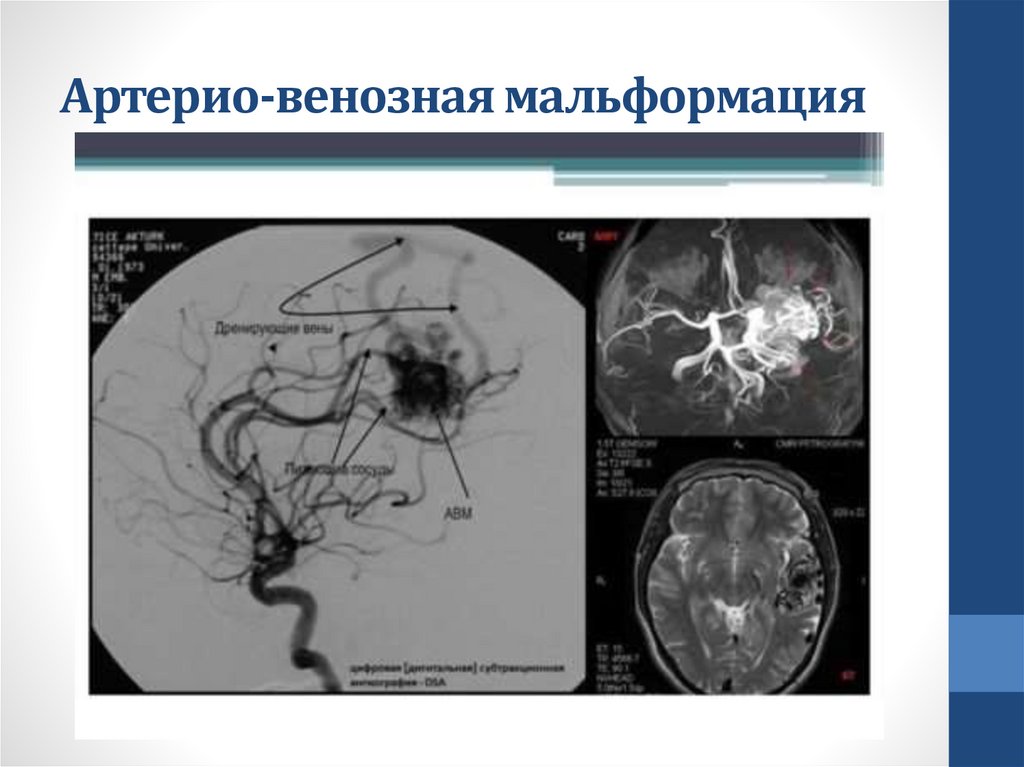
• МРТ (магнитно-резонансная томография) – ещё более
чувствительный метод на ранних стадиях ишемии (позволяет
визуализировать мелкие очаги ишемии на ранних этапах, патологию
сосудов (аневризма, А-В мальформации)
НО:
• более продолжительное исследование, позднее выявление гематом,
сложность обеспечения ИВЛ и инфузии, динамическая нерезкость
при беспокойстве пациента, относительно противопоказание при
клаустрофобии, беременности, абсолютные противопоказания:
наличие кардиостимуляторов и металлических имплантов
магнитонесовместимых
62.
Диагностика2. Люмбальная пункция – если нет возможности провести
нейровизуализацию (для выявления геморрагического
ликворного синдрома и при отсутствии дислокационного
синдрома)
3. Неинвазивное исследование экстракраниальных артерий –
экстракраниальная и транскраниальная допплерография
позволяет выявить стенозирующие поражения внутри- и
внечерепных артерий, спазм мозговых сосудов при САК,
эмбологенные сигналы при эмболиях
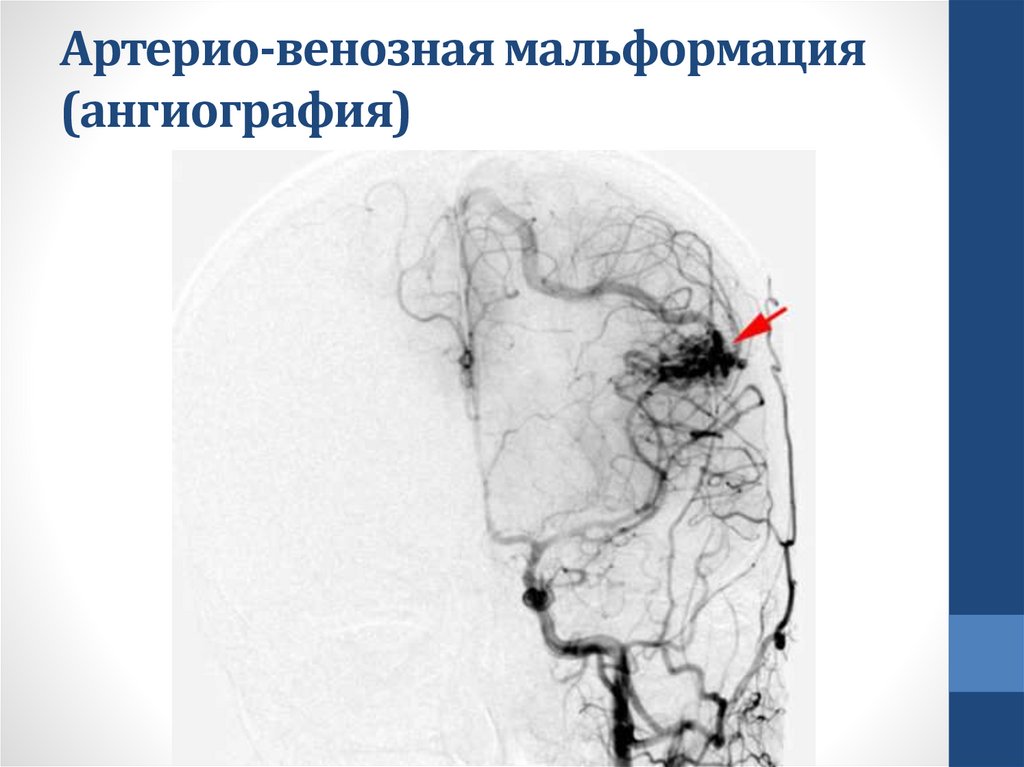
4. Церебральная ангиография – контрастное исследование
церебральной сосудистой системы – наиболее чувствительный
метод для оценки степени сосудистого стеноза, оценки
коллатерального кровообращения, выявления аневризм
артерий
63.
Артерио-венозная мальформация(ангиография)
64.
Артерио-венозная мальформация(рисунок)
65.
Артерио-венозная мальформация66.
Диагностика5. Лабораторная диагностика (общий анализ крови,
количество тромбоцитов, мочи, биохимический
анализ крови (гематокрит, осмолярность плазмы,
коагулограмма (АЧТВ и МНО), мочевина, креатинин,
глюкоза крови, электролиты, билирубин, АЛТ, АСТ,
общий анализ мочи)
6. ЭЭГ (электроэнцефалография)– для определения
причин нарушений сознания (исключение
эпистатуса), подбора противосудорожной терапии,
диагностика ишемии мозга при субарахноидальном
кровоизлиянии, подтверждения смерти мозга
67.
Базисное лечение1. Коррекция системной гемодинамики. В первые
сутки инфаркта мозга рекомендовано снижение АД при
показателях выше 220/120 мм рт.ст.
• При подготовке к проведению тромболизиса АД снижают ниже
185/110 мм рт.ст.
• При субарахноидальном кровоизлиянии систолическое АД
снижают ниже 160 мм рт.ст.
• При геморрагическом инсульте систолическое АД быстро
снижают ниже 140 мм рт ст.
• При гипотонии и гиповолемии — проводят инфузионную
терапию. Стартовый раствор 0,9% натрия хлорид. Далее в
стационаре используются полиионные растворы (реамберин,
ионостерил, плазма-лит 148)
• Не рекомендованы растворы декстрозы, гипотонические и
гипоосмолярные жидкости, большие дозы альбумина
• Не рекомендованы аналептики (кордиамин, сульфокамфокаин),
сердечные гликозиды и глюкокортикостероиды
68.
Базисное лечение2. Поддержание водно-электролитного баланса.
• Физиологическая потребность в жидкости –30мл/кг/сут
• Необходимо поддерживать показатели: гематокрит на
уроне 0,35-0,4, осмолярность плазмы 280-300мосм/л ,
уровень натрия 135-145 ммоль/л, уровень калия 3,5-5,5
ммоль/л
3. Обеспечение адекватного газообмена (кислородотерапия
показана при снижении Sa O2 менее 95%)
4. Коррекция гликемии (целевой уровень 6-8 ммоль\л.
Гипергликемию выше 11 ммоль\л корригируют инъекциями
простого инсулина 4-6 ед 4-6 раз\сут.и диетой №9.
Гипогликемию менее 3,3 ммоль\л - 5% или 40% р-ром
глюкозы)
69.
Базисное лечение5.Нормализация Т тела – парацетамол,
физические методы охлаждения (рутинная
антибиотикотерапия при гипертермии не
показана, необходим поиск очага инфекции при
лихорадке)
6. Профилактика судорог путём нормализации
гемодинамики, гликемии, Т тела, водноэлектролитного баланса, борьба с отёком мозга
• Профилактически противосудорожные
препараты не назначаются
70.
Базисное лечение7. Борьба с синдромом внутричерепной гипертензии
(опасность дислокации головного мозга!!!)
• Клинические признаки:
• прогрессирующее снижение сознания
• анизокория зрачков
• парез взора вверх
• децеребрационая ригидность при обширном поражении
полушарий (разгибание верхних и нижних конечностей,
гипертензия с брадикардией)
• декортикационная ригидность при поражении ствола мозга
(сгибание верхних и разгибание нижних конечностей)
• Лечение ВЧГ (ступенчатая терапия): подъем головного конца
кровати до 30 град.,, аналгезия, седация при болевом и
судорожном синдроме , дренаж ликвора, гиперосмолярные
растворы (10% р-р глицерола, маннитол, 7,5% хлорид натрия),
гипервентиляция, гипотермия, барбитураты
• Глюкокортикостероиды не рекомендуются
71.
Базисное лечение8. Лечение сопутствующей соматической патологии (инфекции,
хроническая сердечная недостаточность и др.)
9. Использование нейропротекторов (магнезия, цитофлавин,
мексидол), статинов, дезагрегантов (при ишемическом инсульте)
10. Нутритивная поддержка
11. Профилактика пролежней, мышечных контрактур
12. Контроль тазовых функций
13. Предупреждение тромбоза глубоких вен у лежачих больных и
профилактика тромбоэмболии легочной артерии. Возможно
недлительное назначение небольших доз гепарина под контролем
реологических свойств крови, эластическое бинтование нижних
конечностей
14. Реабилитационные мероприятия – ранняя пассивная
лечебная физкультура у лежачих пациентов, ранняя активизация
пациентов с негрубыми двигательными расстройствами, занятия с
логопедом (лечение дисфагии и нарушений речи)
72.
Дифференцированная терапиягеморрагического инсульта
• Индивидуальный сестринский пост. К голове холод.
• Устранение психомоторного возбуждения (радепур, Элениум)
• Нормолизация АД
• Регуляция функции сердечно-сосудистой системы: - при
гипертонических кровоизлияниях оптимизация АД имеет
патогенетическое значение, - в ряде случаев больные нуждаются в
проведении длительной управляемой артериальной гипотензии.
Средством выбора для данного метода лечения является нитропруссид
натрия, который вводится через инфузомат при непрерывном
мониторинге АД.
• применение мембраностабилизаторов (дексазон по 4-8 мг в/м 4 раза в
сутки),
• Устранение спазма мозговых сосудов (новодрин, лидокаин, Нимотоп)
• Гемостатические мероприятия: увеличение свёртываемости крови
(аминокапроновая кислота, контрикал) и уменьшение проницаемости
сосудистой стенки (рутин, аскорбиновая кислота)
• Борьба с отёком мозга и высоким ВЧД
73.
Дифференцированная терапияишемического инсульта
• уложить горизонтально, слегка приподняв голову.
• При верификации инсульта вследствие обтурации
приводящей артерии (атеротромботический, в том числе
вследствие артерио-артериальной эмболии,
кардиоэмболический инфаркт) при поступлении больного
в первые 3-6 часов от начала заболевания и отсутствии
изменений при КТ-исследовании головы (геморрагические
изменения, масс-эффект), при стабильном АД не выше
185/100 мм рт.ст. возможно проведение
медикаментозного тромболизиса: рекомбинантный
тканевой активатор плазминогена (альтеплаза).
Тромболитическая терапия проводится только в условиях
специализированного отделения.
74.
Гемодилюция реополиглюкин, реомакродексАнтиагреганты: ацетилсалициловая кислота 100 мг в сутки
(тромбо АСС, кардиомагнил, кардиАСК, аспирин кардио); плавикс
(клопидогрель) 75 мг в сутки
Антикоагулянты при мерцательной аритмии:(варфарин, эликвис,
прадакса)
Вазоактивные средства (ницерголин, инстенон, эуфиллин)
Гепарин (строго по показаниям, под контролем времени
кровотечения и протромбина)
Нативная или свежезамороженная плазма (в сопровождение
гепаринотерапии, под контролем антитромбина-3) ПЕРВЫЕ 3
ЧАСА! 0,9 мг/кг в/в.
Антигипоксанты (мексидол, витамин Е и др.)
Нейропротекторы (церебролизин, глицин, актовегин, семакс и др.)
Экстракорпоральные методы (гемосорбция,
ультрагемофильтрация, лазерное облучение крови),
Гравитационные методы ( плазмаферез).
Хирургические методы рециркуляции: наложение
экстраинтракраниального микроанастомоза, тромбэктомия,
реконструктивные операции на артериях.
75.
КОНСУЛЬТАЦИЯ НЕЙРОХИРУРГА И РЕШЕНИЕ ВОПРОСА ОНЕОБХОДИМОСТИ ОПЕРАТИВНОГО ЛЕЧЕНИЯ
Субарахноидальное кровоизлияние
Кровоизлияние в мозжечок
Полушарные гематомы при нарастании
нарушений сознания
Медиальные полушарные гематомы,
осложненные гидроцефалией
Инфаркты мозжечка, осложненные отеком мозга,
блоком ликворных путей, окклюзионной
гидроцефалией.
Длительная стабилизация среднетяжелого и
тяжелого состояния без какого-либо регресса
неврологических симптомов, а также стойкий
гипертензионный синдром, особенно с
психическими нарушениями
76.
РЕШИТЕ ЗАДАЧУБольная 45 лет. В анамнезе гипертоническая болезнь с
высокими цифрами артериального давления. Заболела остро,
когда на фоне головной боли и повышения артериального
давления до 220/100 мм рт. ст. обратила внимание на
асимметрию лица: перестал закрываться левый глаз, возникла
неловкость при жевании, нарушились вкусовые ощущения. При
поступлении общемозговых и менингеальных симптомов нет.
Артериальное давление - 200/100 мм рт. ст. Движения глазных
яблок в полном объеме, зрачки D=S с сохранной реакцией на
свет, лагофтальм, сглажена левая носогубная складка,
выраженная асимметрия оскала. Больная не может наморщить
лоб слева, надуть щеки. Язык расположен по средней линии.
Глотание и фонация сохранены. Чувствительность на лице
сохранена, на языке определяется гипестезия болевой и
вкусовой чувствительности слева. Симптомов пирамидной
недостаточности, нарушений чувствительности и координации
нет. При МРТ головного мозга патологических изменений не
выявлено
77.
1.Поставьте диагноз.2.Какие причины привели к данному заболеванию у этой
больной?
3.Какие причины могут привести к данному состоянию?
78.
Ответ1. Невропатия лицевого нерва.
2. Ишемическая невропатия.
3. Другие причины развития:
вирусное поражение лицевого нерва в канале
височной кости, заболевания среднего и
внутреннего
уха
и
состояния
после
радикальных операций на этой области,
паротит, ятрогенное поражение.
79.
ИНСУЛЬТ ЭТО:1. Неполная потеря сознания
2. Полная потеря сознания
3. Острое нарушение мозгового
кровообращения
4. Полнокровие мозга
5. Ступор
ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ ВОЗНИКАЕТ
ИЗ-ЗА:
1. Тромбоза сосудов мозга
2. Эмболии сосудов мозга
3. Спазма сосудов мозга
4. Кровоизлияния в мозг
5. Размягчения мозга
ИШЕМИЧЕСКИЙ ИНСУЛЬТ ВОЗНИКАЕТ
ИЗ-ЗА:
1. Тромбоза сосудов мозга
2. Эмболии сосудов мозга
3. Спазма сосудов мозга
4. Кровоизлияния в мозг
5. Размягчения мозга
80.
Остались вопросы.Доработаю дома !
81.
Домашнее задание:Изучить самостоятельно тему: «Принципы лечения эпилепсии.
Неотложная помощь при судорожном синдроме.».
Источники учебной информации:
1. Спринц, А.М. Нервные болезни: Учебник для фельдшеров / А.М
Спринц. - 4-е изд. - 35 35 35 СПб.: СпецЛит, 2018. - 407с.
2. Лечение пациентов терапевтического профиля: учебник / В. М.
Нечаев и др. - М.: ГЭОТАР-Медиа, 2020 – 880с.
3. Неврология. Национальное руководство. Краткое издание / под ред.
Е. И. Гусева, А. Н. Коновалова, А. Б. Гехт. – М.: ГЭОТАРМедиа,
2018. — 688с.
4. http://kingmed.info/
5. https://meduniver.com/Medical/Neurology/
6. http://www.stmedcollege.ru/elektronnye-obrazovatelnyj-resursy
82.
Спасибо завнимание!





































































 medicine
medicine