Similar presentations:
Воспалительные заболевания органов брюшной полости. Синдром «острый живот»
1.
БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕУЧРЕЖДЕНИЕ ОМСКОЙ ОБЛАСТИ
«МЕДИЦИНСКИЙ КОЛЛЕДЖ»
(БПОУ ОО «МК»)
Тема 8. Воспалительные
заболевания органов брюшной
полости. Синдром «острый
живот».
Преподаватель: Пащенко Н.В. Бартоломей А.В.
2.
Цель - изучить теоретическийматериал о воспалительных
заболеваниях органов брюшной
полости, синдроме «острый живот».
3.
План лекции:1.Синдром «острого живота»
2.Перитонит
3.Аппендицит
4.Острая кишечная непроходимость (ОКН).
5.Грыжи.
6.Понятие дренирование.
7.Виды дренажей.
8.Основные правила сестринского ухода за
пациентами с дренажами.
4.
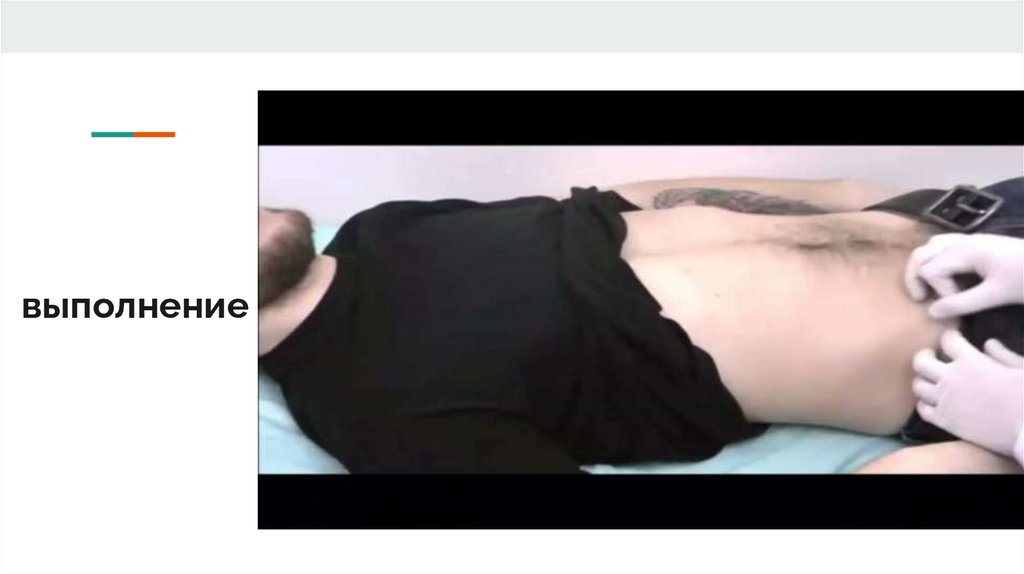
Техника выполнения: Щёткина Блюмберга.Синдром
«острого живота»
Клиническими симптомами «острого
живота» являются: внезапные сильные
боли в животе, симптомы
раздражения брюшины, симптомы
интоксикации и мышечной защиты
(напряжение мышц передней
брюшной стенки).
Медленно надавливают на брюшную
стенку, затем резко отпускают кисть руки. В
этот момент боль усиливается
Выражен: острый перитонит; острый
аппендицит; прободная язва желудка. Слабо
выражен: острый холецистит; острый
панкреатит
5.
выполнение6.
СиндромВоскресенского
(Рубашки)
Левой рукой натягивают рубаху больного, а
кончиками ΙΙ – ΙV пальцев правой руки с
умеренным надавливанием на брюшную
стенку выполняют быстрое скользящее
движение по рубашке из подложечной
области в правую подвздошную, не отрывая
скользящую кисть от брюшной стенки.
Усиливается боль в правой подвздошной
области.
7.
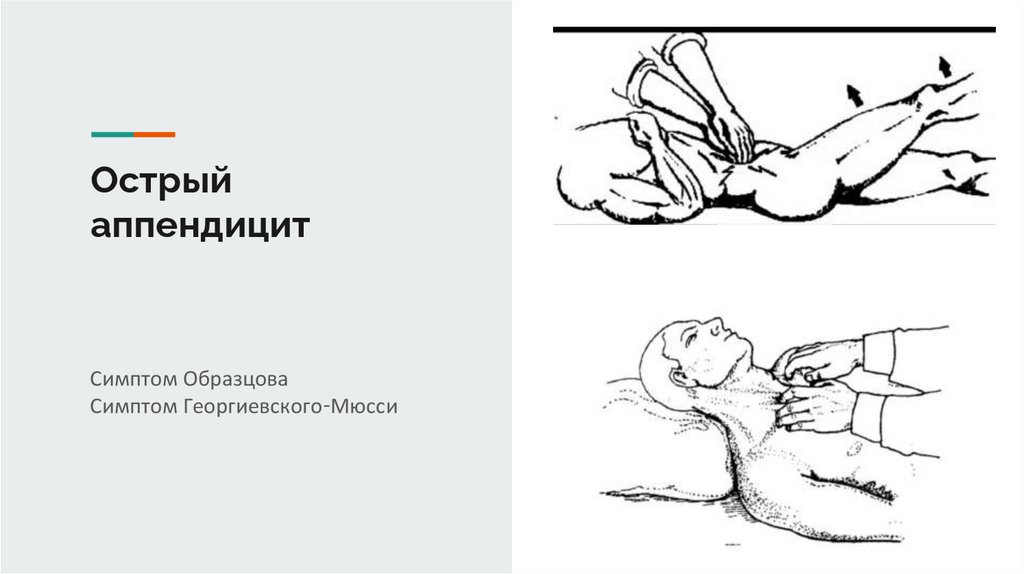
Острыйаппендицит
Симптом Образцова
Симптом Георгиевского-Мюсси
8.
Лечение острого животатолько хирургическое!
9.
Больному нельзя:1 ⃣ давать еду и питьё;
2 ⃣ давать обезболивающие;
3 ⃣ ставить клизмы;
4 ⃣ промывать желудок;
5 ⃣ использовать грелки.
10.
Рекомендации по сбору анамнеза1.Выслушать жалобы больного (боли, стул, рвота и др.).
2.Собрать анамнез болезни: начало заболевания (острое или
постепенное); сколько времени прошло с момента заболевания;
изменились ли симптомы за этот период.
3.Выяснить обстоятельства, предшествующие заболеванию:
травма, нарушение диеты, обморок и др.
4.Выяснить, есть ли у больного хирургические заболевания
живота: язва желудка, холецистит, грыжа и др.
5.Выяснить, были ли подобные приступы раньше.
6.Оценить боли: их наличие, локализацию, характер,
интенсивность, иррадиацию.
7.Оценить рвоту: ее наличие, частоту, наличие примесей (крови
и др.), приносит ли облегчение.
11.
Рекомендации по осмотру1.Оценить общее состояние больного (сознание, пульс,
температуру): удовлетворительное, средней тяжести, тяжелое.
2.Провести внешний осмотр: положение (вынужденное или нет),
цвет и состояние кожи и слизистых (бледные, жёлтые; сухость).
3.Оценить состояние языка: влажный или сухой, чистый или с
налетом (цвет налета), наличие трещин.
4.Провести внешний осмотр живота: оценить его форму (есть ли
вздутие, асимметрия), наличие выпячивания, участие в дыхании.
5.Провести пальпацию живота: определить болезненность (какова
ее локализация, сила), напряжение передней брюшной стенки
(локализация, сила), проверит симптом Щеткина—Блюмберга и
другие симптомы раздражения брюшины, оценить перистальтику
(отсутствует или усилена).
12.
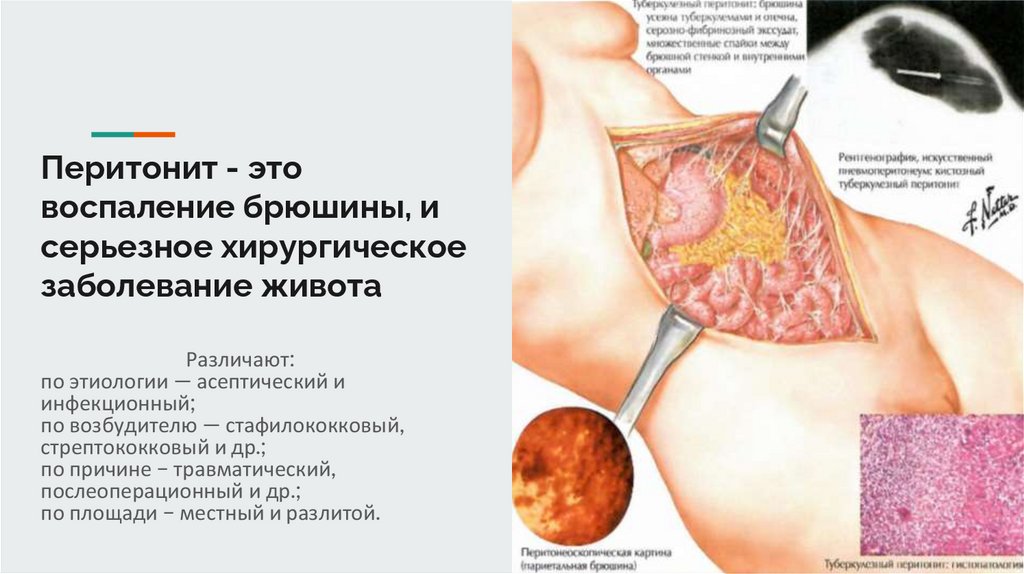
Перитонит - этовоспаление брюшины, и
серьезное хирургическое
заболевание живота
Различают:
по этиологии — асептический и
инфекционный;
по возбудителю — стафилококковый,
стрептококковый и др.;
по причине – травматический,
послеоперационный и др.;
по площади – местный и разлитой.
13.
Клиническая картина состоит из общих и местныхсимптомов.
К общим относятся: вид больного, его поведение,
показатели температуры тела, боль и её характер,
характеристика пульса, показатели АД, данные
анализа крови и др.
К местным – состояние брюшной стенки, результат
её пальпации, болевые очки, данные о метеоризме и
перистальтике.
14.
Выделяют 3 стадии:⚛
⚠
Реактивная Токсическая
Терминальная
☢
15.
Лечение-
госпитализация
Экстренная операция с ревизией органов брюшной полости и
дренирование
Инфузионная терапия
Антибактериальная терапия
Борьба с метиоризмом и парезами
Парентеральное питание
Гормональные и СС препараты
Гемосорбция
Витаминотерапия
16.
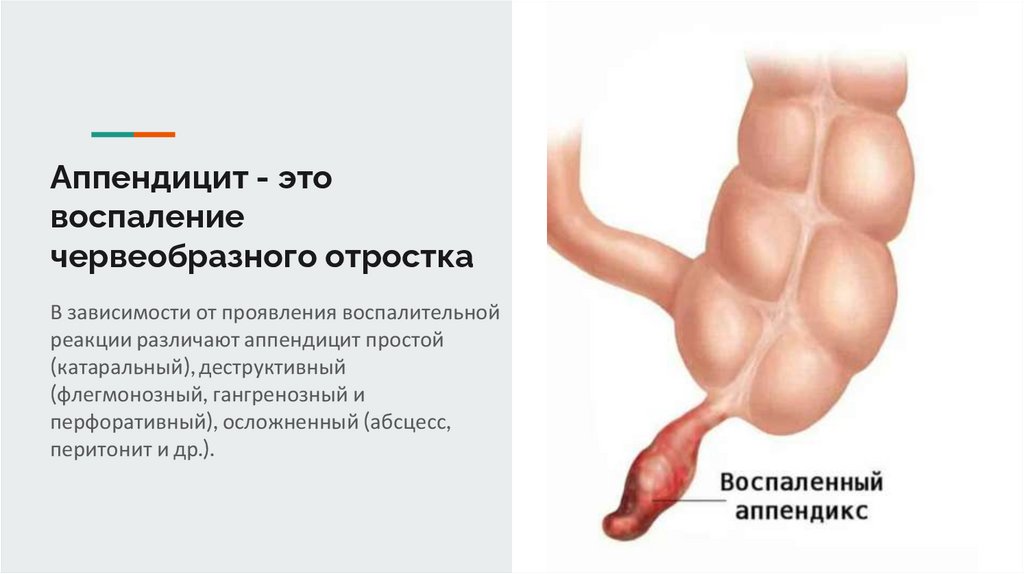
Аппендицит - этовоспаление
червеобразного отростка
В зависимости от проявления воспалительной
реакции различают аппендицит простой
(катаральный), деструктивный
(флегмонозный, гангренозный и
перфоративный), осложненный (абсцесс,
перитонит и др.).
17.
Симптомы. Ведущим клиническим симптомом является внезапно возникающая
боль умеренной силы, но нарастающая и постоянного характера.
Она может возникнуть в любой части живота или не иметь
определенной локализации, чаще боли начинаются в
эпигастральной области. Но через 4-8 ч боль концентрируется в
правой подвздошной области. Рвота чаще однократная, язык
обложен белым налетом, сначала влажный, потом сухой.
18.
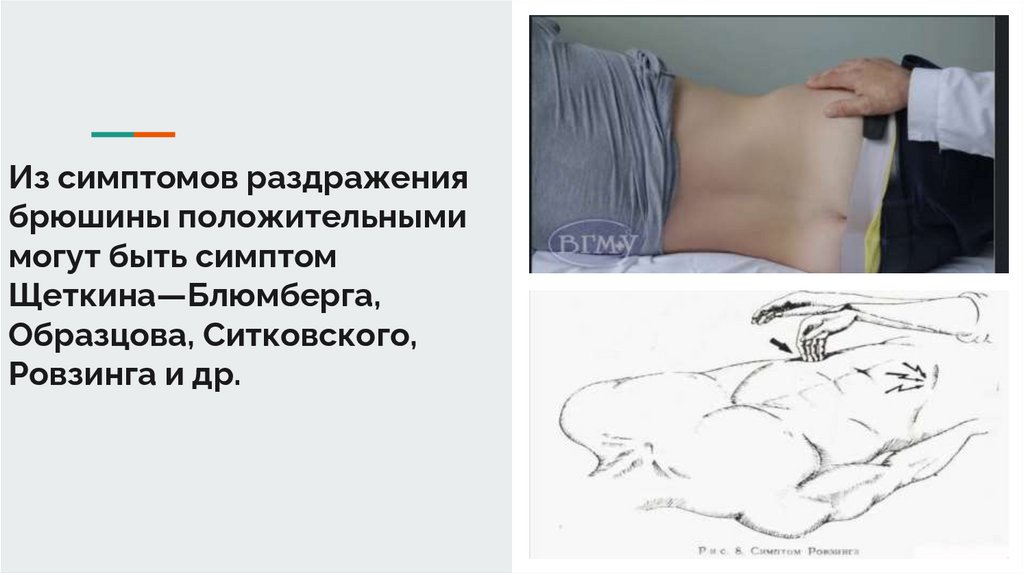
Из симптомов раздражениябрюшины положительными
могут быть симптом
Щеткина—Блюмберга,
Образцова, Ситковского,
Ровзинга и др.
19.
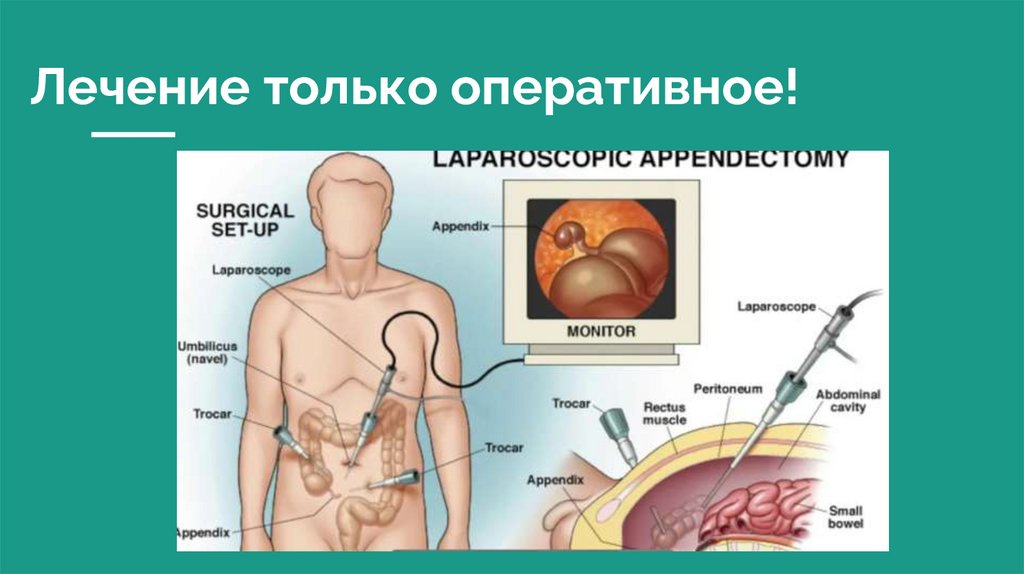
Лечение только оперативное!20.
Проблемы больного после операции: диета(полужидкая на 2 4 ч), возможно, дренаж в
брюшной полости (на 2 дня). Ходить разрешают
рано, но передвигаться он должен осторожно.
Необходимо исключить нагрузку на живот
(нельзя поднимать руки вверх и др.).
К осложнениям острого аппендицита
относятся:
образование аппендикулярного инфильтрата.
21.
Острый панкреатит асептическоевоспалительнонекротическое поражение
поджелудочной железы,
которое развивается в
результате ее
самопереваривания
22.
СимптомыНачало заболевания всегда острое, оно проявляется сильными болями, которые могут возникнуть
ночью, после употребления накануне обильной пищи и алкоголя. Эту связь необходимо выявлять
при сборе анамнеза. Боли локализуются в эпигастральной области. Они носят постоянный
характер, опоясывающие, то есть с иррадиацией в левое и правое подреберье, а также в поясницу.
Иррадиация вправо может говорить о сочетании с холециститом. Еще симптомом является рвота.
Обычно она многократная, не приносящая облегчения, с примесью желчи, а затем и с «кофейной
гущей», из-за чего ошибочно думают о желудочном кровотечении. Больные жалуются на
слабость, сухость во рту, икоту, потливость. При осмотре кожа бледная с мраморным рисунком,
холодный пот, цианоз всего туловища, особенно живота. Возможно развитие желтухи,
температура сначала нормальная, затем незначительно повышается, пульс учащается до 120
уд/мин и не соответствует температуре. АД снижается из-за токсемии.Живот в начале
заболевания не изменен, но быстро наступает вздутие его в эпигастрии, а потом уже и всего
живота из-за пареза кишечника
23.
Инструментально лабораторно:При лабораторном исследовании в анализе крови
обнаруживаются симптомы воспаления, в анализе мочи белок, цилиндры, эритроциты и нарастающая амилаза
мочи. Из инструментальных методов исследования
применяются УЗИ, ФГС и лапароскопия.
24.
Лечение● Госпитализация
● Холод, голод и покой
● Обезболивающие, спазмолитики, антигистаминные
и антиферментые препараты
● Инфузионная терапия
● Хирургическое лечение
25.
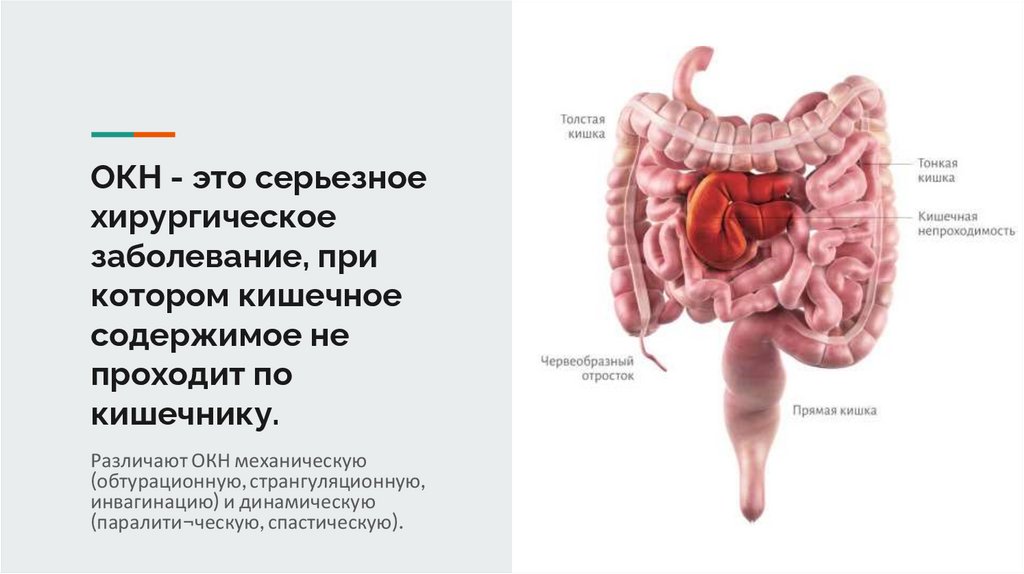
ОКН - это серьезноехирургическое
заболевание, при
котором кишечное
содержимое не
проходит по
кишечнику.
Различают ОКН механическую
(обтурационную, странгуляционную,
инвагинацию) и динамическую
(паралити¬ческую, спастическую).
26.
Динамическая острая непроходимость кишечника:паралитическая вызвана
отсутствием перистальтики
кишечника в результате травмы
живота, перитонита, аппендицита,
панкреатита, почечной колики или
операции на органах брюшной
полости и др.;
спастическая редкая форма, при
которой происходит раздражение
слизистой кишечника язвочкой или
инородным телом. В ответ на
раздражение возникает длительный
спазм кишки, выше которого
перистальтика усилена, а кишечное
содержимое не продвигается.
27.
Симптомы:● Схваткообразные боли в животе (боль не «привязана» к
приёму пищи).
● Запоры.
● Повышенное газообразование, вздутие живота.
● Рвота (часто, но не всегда – при толстокишечной
непроходимости может отсутствовать).
● Частый пульс.
● Бледность кожных покровов.
28.
ЛечениеПри ОКН очень важно не затягивать с решением об операции. Поэтому
консервативное лечение проводится очень кратковременное и при уверенности
в обтурационной ОКН. В этом случае, применяют зондирование и промывание
желудка, паранефральную новокаиновую блокаду, спазмолитики (атропин, ношпа), гормоны (преднизолон, гидрокортизон), сифонную клизму, стимуляторы
перистальтики
(прозерин,
противошоковые средства.
питуитрин),
инфузионную
терапию
(до
2-3
л),
29.
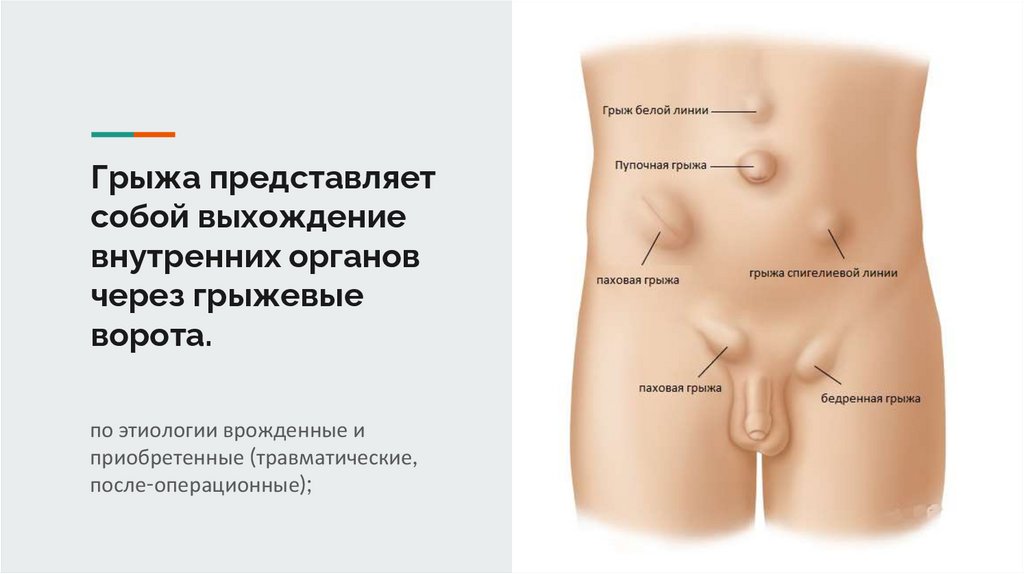
Грыжа представляетсобой выхождение
внутренних органов
через грыжевые
ворота.
по этиологии врожденные и
приобретенные (травматические,
после-операционные);
30.
Симптомы:● Образование бугорка в месте смещения внутреннего
органа. При паховой грыже в пахово-подвздошной области
появляется небольшое шарообразное выпячивание.
● Болевые ощущения.
● Покраснение кожи, повышение локальной температуры.
● Икота, тошнота, рвота.
● Нарушение функции органа, который попал в грыжевой
мешок.
31.
насильно вправлять грыжунельзя!
32.
Лечение:- оперативное
33.
Острый холецистит воспалениежелчного пузыря
по этиологии: острый калькулезный
холецистит (простой и обтурационный),
острый бескаменный холецистит;
по воспалительным проявлениям:
катаральный, флегмонозный,
гангренозный и перфоративный.
34.
СимптомыХарактерны приступообразные боли в левом подреберье, могут
иррадиировать в правое плечо, лопатку
Тошнота, рвота
Повышение температуры тела до 38-38,5 С с ознобом
Появление желтушности склер, кожи, зуд
Ортнера, Мерфи, Георгиевского- Мюсси
35.
ЛечениеПри множественных камнях удаляют желчный пузырь - холецистэктомия.
К оперативному лечению прибегают и в случае, если интенсивная терапия
в течение 24-48 ч не дает облегчения.
После операции необходима дезинтоксикационная, антибактериальная
терапия, профилактика пневмонии, наблюдение за возможными
симптомами пареза кишечника. Необходимо следить за диетой пациента!
Для улучшения функции печени назначают глюкозу с инсулином.
Результат лечения хороший.
36.
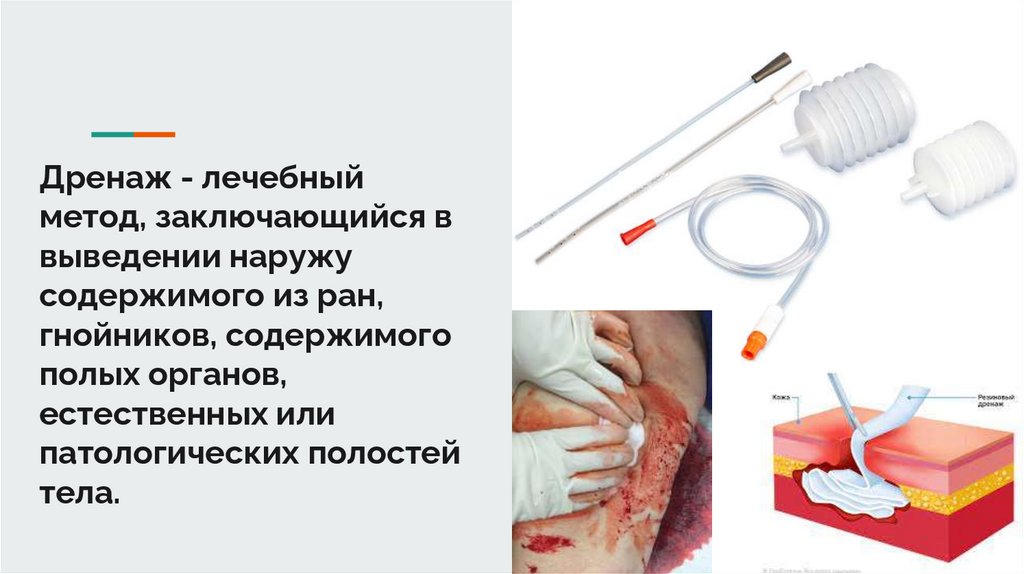
Дренаж - лечебныйметод, заключающийся в
выведении наружу
содержимого из ран,
гнойников, содержимого
полых органов,
естественных или
патологических полостей
тела.
37.
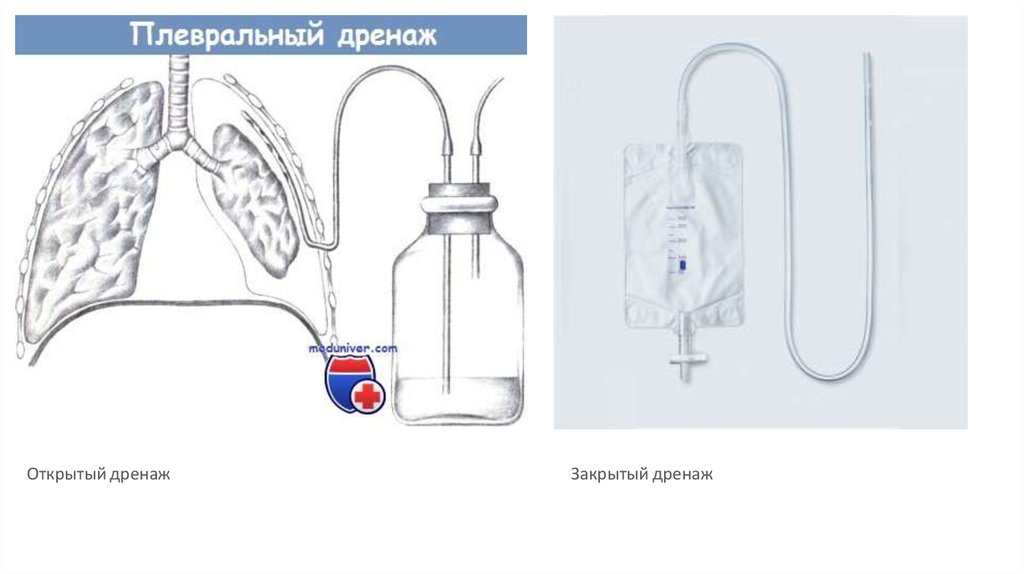
Открытый дренажЗакрытый дренаж
38.
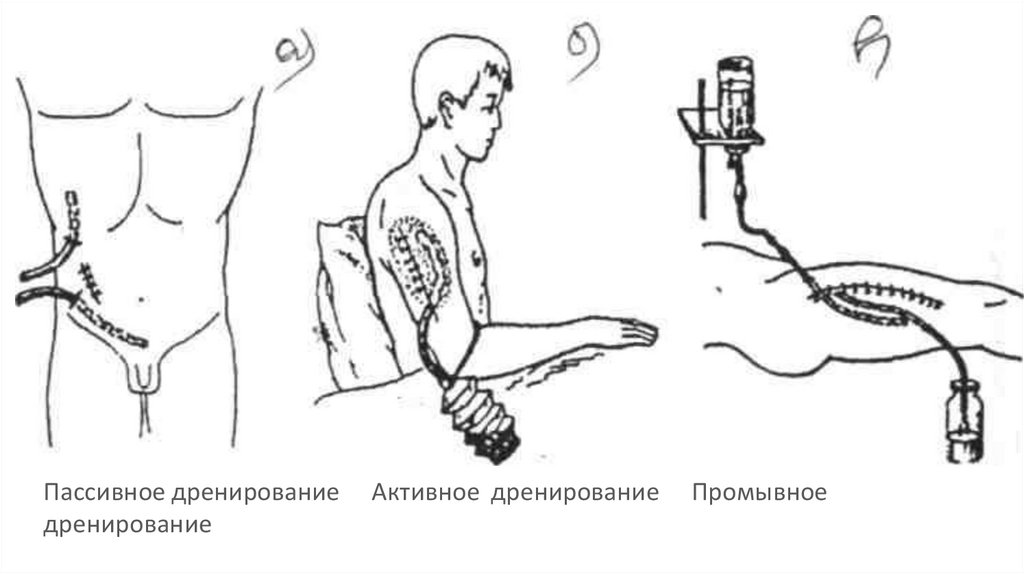
Пассивное дренированиедренирование
Активное дренирование
Промывное
39.
Показания к дренированиюплевральной полости:
Показания к дренированию плевральной полости:
1.
устранение пневмоторакса, являющегося причиной
дыхательной недостаточности и сниженного венозного возврата к
сердцу, вызывающих ухудшение вентиляции лёгких, увеличение
работы дыхания, гипоксию и гиперкапнию;
2.
эвакуация плеврального выпота.
40.
Дренирование плевральной полости:41.
Осложнения:● инфекция;
● кровотечение возникает при перфорации одного из крупных сосудов во
время выполнения процедуры. Если оно продолжается, то необходима
консультация больного хирургом;
● повреждение нерва. Введение пункционной иглы по верхнему краю
ребра поможет избежать травмы межреберного нерва;
● травма лёгкого. Никогда не прикладывать усилий при введении трубки
в плевральную полость.
42.
Дренирование брюшной полости:43.
Дренирование мочевого пузыря:44.
СУ за пациентом с дренажной системой1)
Пациента укладывают в постель таким образом, чтобы легко можно
было осуществлять уход и наблюдение за дренажом, и придают ему положение,
способствующее свободному оттоку отделяемого по дренажу (под действием
силы тяжести).
2)
Чтобы не загрязнять постель, на матрац укладывают клеенку, на нее
простыню или пеленку, меняя их по мере загрязнения.
3)
Дренажные трубки при необходимости удлиняют с помощью
дополнительных трубок и переходников. Конец их или присоединяют к системе
для аспирации или опускают в градуированные сосуды (емкости), подвешенные
к кровати.
45.
СУ за пациентом с дренажной системой4)
Для того чтобы дренажная трубка не выпала, ее фиксируют к коже
швами и полосками лейкопластыря. Сверху накладывается стерильная повязка.
5)
Для профилактики инфекции 1-2 раза в день проводят перевязки раны
вокруг дренажа с соблюдением всех правил асептики и меняют наружную часть
дренажной системы (удлинитель) и емкости для сбора отделяемого на новые
стерильные.
6)
Если трубчатый дренаж открытый и сбор отделяемого проводится в
открытую емкость, то в нее наливается раствор антисептика в количестве 100150 мл, например: 0,02% водный раствор хлоргексидина биглюконата.
46.
СУ за пациентом с дренажной системой7)
Медсестра должна следить за функционированием дренажа,
характером отделяемого и его количеством. Количество отделяемого по
дренажу она подсчитывает и документирует в лист наблюдения или в историю
болезни пациента в соответствии с правилами, принятыми в отделении,
например: каждый час (в отделениях реаниматологии), каждые 8 или 12 часов.
Обязательно подсчитывается количество отделяемого за сутки.
8)
Медсестра должна внимательно следить за положением дренажа.
Выпавшие дренажи нельзя пытаться вставить самостоятельно, необходимо
срочно вызвать врача.
47.
СУ за пациентом с дренажной системой9)
Если выделения по трубчатому дренажу прекратились, то это может
быть вызвано либо отсутствием отделяемого, либо закупоркой дренажа, либо
перегибом и сдавлением трубки. Медсестра должна проверить, нет ли перегиба
и сдавления дренажа, если причина нарушения оттока неясна, необходимо
срочно вызвать врача.
10)
Под руководством врача медсестра может проводить промывание
дренажа с помощью стерильного шприца растворами антисептиков.
48.
СУ за пациентом с дренажной системой11)
Если по дренажу начинает выделяться большое количество крови, это
может свидетельствовать о внутреннем кровотечении. Медсестра должна
срочно вызвать врача.
12)
Если врачом назначено введение лекарственных средств в дренаж или
микроирригатор, медсестра проводит его по правилам выполнения инъекций.
13)
При активном дренировании ран и дренировании плевральной
полости медсестра должна следить за герметичностью системы. Нарушение
герметичности приводит к прекращению функционирования дренажа и может
вызвать тяжелые осложнения, например, развитие пневмоторакса.
49.
СУ за пациентом с дренажной системой14)
При транспортировке пациента с дренажом можно перекрыть конец
дренажной трубки зажимом и фиксировать его к одежде. Или пациент может
транспортироваться вместе с емкостью для сбора отделяемого. При
перекладывании таких пациентов надо быть очень внимательным и
осторожным, чтобы случайно не удалить дренаж. Емкость для сбора
содержимого должна находиться ниже раны или полости, для предупреждения
обратного тока жидкости.
15)
По коротким дренажам и тампонам отток отделяемого идет в повязку,
которая может промокать. Уход за такой повязкой осуществляется по общим
правилам. По мере промокания такая повязка подлежит регулярной смене.





































 medicine
medicine