Similar presentations:
Ахалазия пищевода
1. АХАЛАЗИЯ ПИЩЕВОДА
2.
Ахалазия кардии (Esophagealachalasia) — это болезнь, при
которой плохо сокращается
средний отдел пищевода, а
его нижний сфинктер
(кардия) не может
рефлекторно расслабиться
при глотании и открывается
механически, под давлением
скопившейся пищи.
3.
Ахалазия кардии встречается редко. Распространённость болезнисоставляет 10 случаев на 100 тыс. населения, заболеваемость колеблется от
0,1 до 1 случая на 100 тыс. населения. Однако в последние 16 лет в США
увеличилось количество госпитализированных пациентов с ахалазией, не
достигших 65 лет. Также выросло число людей, у которых ахалазия
возникла после того, как они получили травму спинного мозга (обычно
травму шейных и грудных отделов позвоночника).
Ахалазия кардии встречается одинаково часто среди мужчин и женщин.
Возраст пациентов колеблется от 20 до 50 лет, среди детей, не достигших 16
лет, частота заболеваемости менее 2–5 %
4. Причины
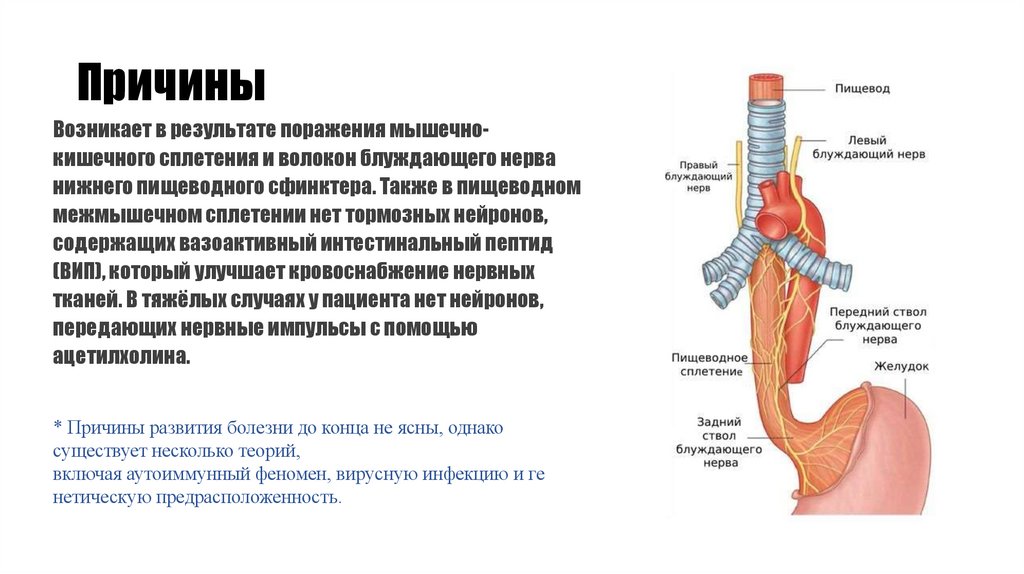
Возникает в результате поражения мышечнокишечного сплетения и волокон блуждающего нерванижнего пищеводного сфинктера. Также в пищеводном
межмышечном сплетении нет тормозных нейронов,
содержащих вазоактивный интестинальный пептид
(ВИП), который улучшает кровоснабжение нервных
тканей. В тяжёлых случаях у пациента нет нейронов,
передающих нервные импульсы с помощью
ацетилхолина.
* Причины развития болезни до конца не ясны, однако
существует несколько теорий,
включая аутоиммунный феномен, вирусную инфекцию и ге
нетическую предрасположенность.
5. Патогенез
Пищевод не только транспортирует пищевой комок изо рта в желудок, он такжепредотвращает его обратный заброс. Это происходит благодаря скоординированным
сокращениям глотки и пищевода в сочетании с расслаблением верхнего и нижнего
пищеводных сфинктеров.
Парасимпатические пути возбуждения и торможения связаны с гладкой мускулатуой
нижнего пищеводного сфинктера. Давление и расслабление сфинктера координируют
нейромедиаторы. Такие медиаторы делятся на два типа:
• возбуждающие — субстанция Р и ацетилхолин;
• тормозные — ВИП и оксид азота.
У людей с ахалазией отсутствуют тормозные клетки, но возбуждающие нейроны остаются
незатронутыми, что приводит к дисбалансу передачи тормозных и возбуждающих
нервных импульсов. В результате сфинктер пищевода находится в постоянном
напряжении
6. Классификация
В зависимости от эндоскопических изменений выделяют четыре стадии АК (ГаллингерЮ.И., Гаджелло Э.А., 1999):
Стадии АК
Эндоскопическая характеристика
I
определяется нестойкий, непостоянный кардиоспазм без расширения просвета пищевода
II
определяется сомкнутая кардия, раскрывающаяся при инсуфляции воздухом, с
расширением просвета пищевода до 3-4 см
III
определяется эксцентрично расположенная, сомкнутая кардия с расширением просвета
пищевода до 5-7 см
IV
определяется девиация кардиального жома, расширение пищевода до 10 см и более с
остатками пищи в его просвете
7. Симптомы
При ахалазии пищевода и кардии выделяют три основныхсимптома:
• дисфагию — нарушение глотания;
• регургитацию — движение жидкостей и газов в обратную
сторону, так называемый заброс;
• боль за грудиной.
К другим немаловажным симптомам ахалазии кардии
относят снижение веса, которое встречается примерно у 60 %
пациентов, и икоту (8 %)
8. Анамнез
Больной отмечает эпизодическую задержку пищи в пищеводе (загрудиной) с последующим проваливанием ее в желудок. По мере
прогрессирования патологии случаи задержки учащаются. В поздних
стадия развивается более стойкая и длительная задержка (эти ощущения
зачастую возникают в случае сильной тревоги, волнения или психического
нарушения).
Больше половины пациентов длительно находится под наблюдением
психиатра с диагнозом «истерический комок» (globus hystericus), т.е. чувство
образующего «комка в горле».
9. Диагностика
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:·
ОАК;
·
ОАМ (для определения признаков сопутствующих патологии почек);
·
биохимический анализ крови (общий белок, альбумин, мочевина, креатинин, билирубин, АЛТ,
АСТ, глюкоза);
·
ЭКГ для исключения сердечной патологии;
·
УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка,
почки).
·
обзорная рентгенография органов грудной клетки;
·
контрастная рентгенография (рентгеноскопия) пищевода и желудка с барием (в положении стоя);
·
эндоскопическая фиброэзофагогастроскопия (ЭФЭГС).
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
·
анализ крови на онкомаркер СА 19-9 (при подозрении на онкопроцесс);
·
эндоскопическая фиброэзофагогастроскопия (ЭФЭГС) с биопсией слизистой нижней трети
пищевода (при подозрении на малигинизацию);
·
эзофагоманометрия (для оценки перистальтической активности в дистальных отделах пищевода и
состояния НЭС);
·
КТ органов грудной клетки и средостения (для уточнения размеров расширенного пищевода и
сдавлений соседних органов);
·
эхокардиография
10. Диагностика
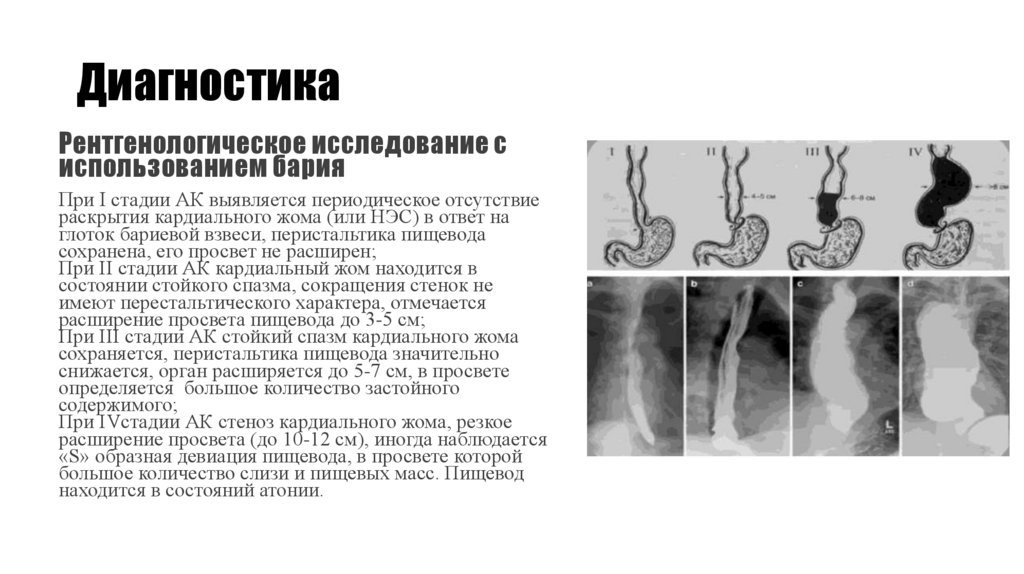
Рентгенологическое исследование сиспользованием бария
При I стадии АК выявляется периодическое отсутствие
раскрытия кардиального жома (или НЭС) в ответ на
глоток бариевой взвеси, перистальтика пищевода
сохранена, его просвет не расширен;
При II стадии АК кардиальный жом находится в
состоянии стойкого спазма, сокращения стенок не
имеют перестальтического характера, отмечается
расширение просвета пищевода до 3-5 см;
При III стадии АК стойкий спазм кардиального жома
сохраняется, перистальтика пищевода значительно
снижается, орган расширяется до 5-7 см, в просвете
определяется большое количество застойного
содержимого;
При IVстадии АК стеноз кардиального жома, резкое
расширение просвета (до 10-12 см), иногда наблюдается
«S» образная девиация пищевода, в просвете которой
большое количество слизи и пищевых масс. Пищевод
находится в состояний атонии.
11. Диагностика
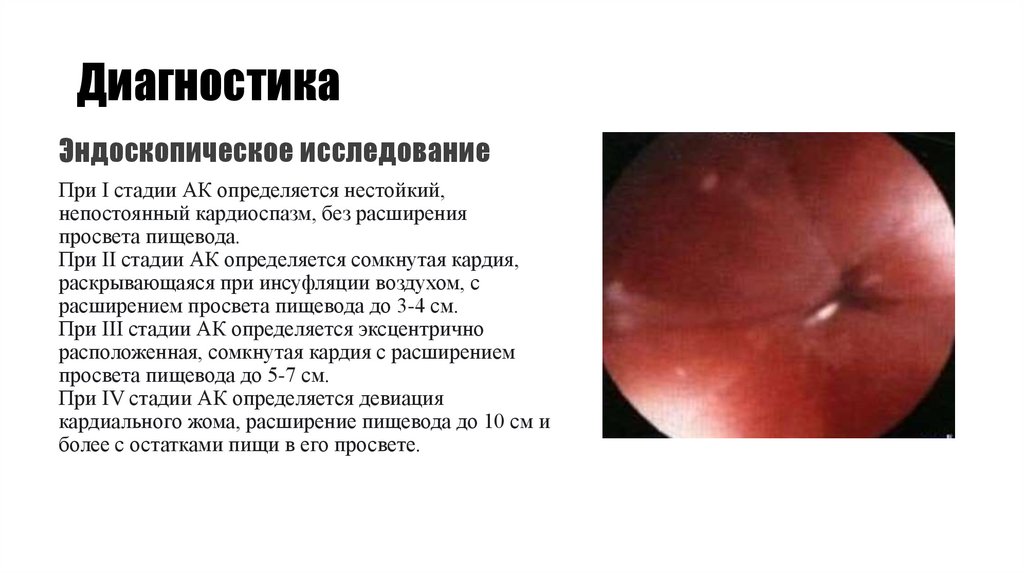
Эндоскопическое исследованиеПри I стадии АК определяется нестойкий,
непостоянный кардиоспазм, без расширения
просвета пищевода.
При II стадии АК определяется сомкнутая кардия,
раскрывающаяся при инсуфляции воздухом, с
расширением просвета пищевода до 3-4 см.
При III стадии АК определяется эксцентрично
расположенная, сомкнутая кардия с расширением
просвета пищевода до 5-7 см.
При IV стадии АК определяется девиация
кардиального жома, расширение пищевода до 10 см и
более с остатками пищи в его просвете.
12. Диагностика
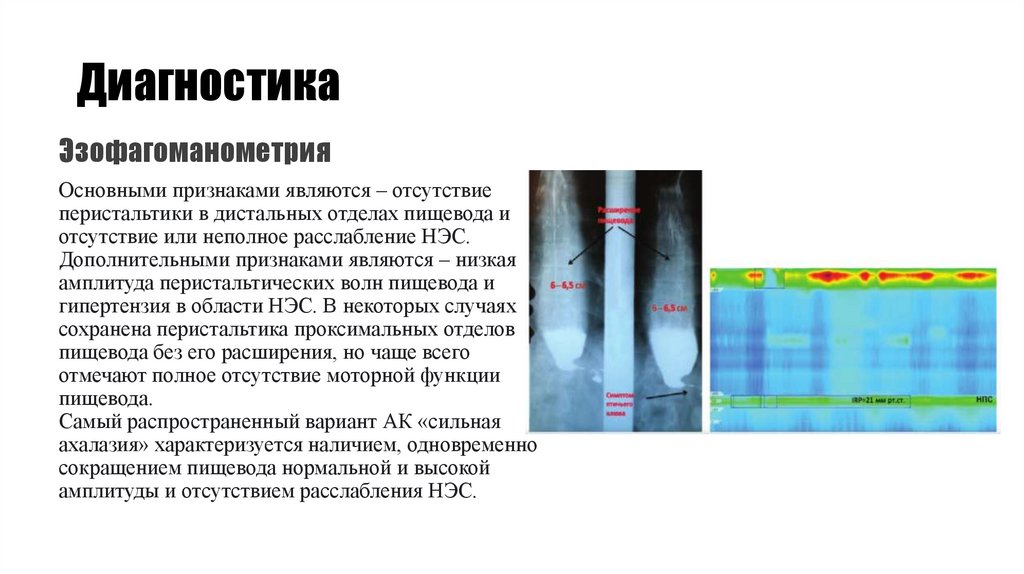
ЭзофагоманометрияОсновными признаками являются – отсутствие
перистальтики в дистальных отделах пищевода и
отсутствие или неполное расслабление НЭС.
Дополнительными признаками являются – низкая
амплитуда перистальтических волн пищевода и
гипертензия в области НЭС. В некоторых случаях
сохранена перистальтика проксимальных отделов
пищевода без его расширения, но чаще всего
отмечают полное отсутствие моторной функции
пищевода.
Самый распространенный вариант АК «сильная
ахалазия» характеризуется наличием, одновременно
сокращением пищевода нормальной и высокой
амплитуды и отсутствием расслабления НЭС.
13. Диф диагностика
Послеожоговый рубцовыйстеноз
Признаки
АК
Анамнез заболевания
Больной отмечает
эпизодическую задержку
пищи в пищеводе (за
грудиной) с последующим
проваливанием ее в
Больной указывает, что
Больной замечает, что
желудок. По мере
дисфагии предшествовал
дисфагии предшествовала
прогрессирования патологии факт приема внутрь кислоты,
потеря в весе, с
случаи задержки учащаются. щелочи или др. химического
последующим нарастающим
В поздних стадия
или термического агента
нарушением проходимости
развивается более стойкая и случайно или суицидальной
пищи через пищевод.
длительная задержка (эти
целью.
ощущения зачастую
возникают в случае сильной
тревоги, волнения или
психического расстройства).
Морфологическое
исследование биоптата
Отсутствие опухолевых
клеток
Отсутствие опухолевых
клеток
Рак пищевода
Наличие опухолевых
клеток: аденокарциномы
или плоскоклеточного рака
14. Диф диагностика
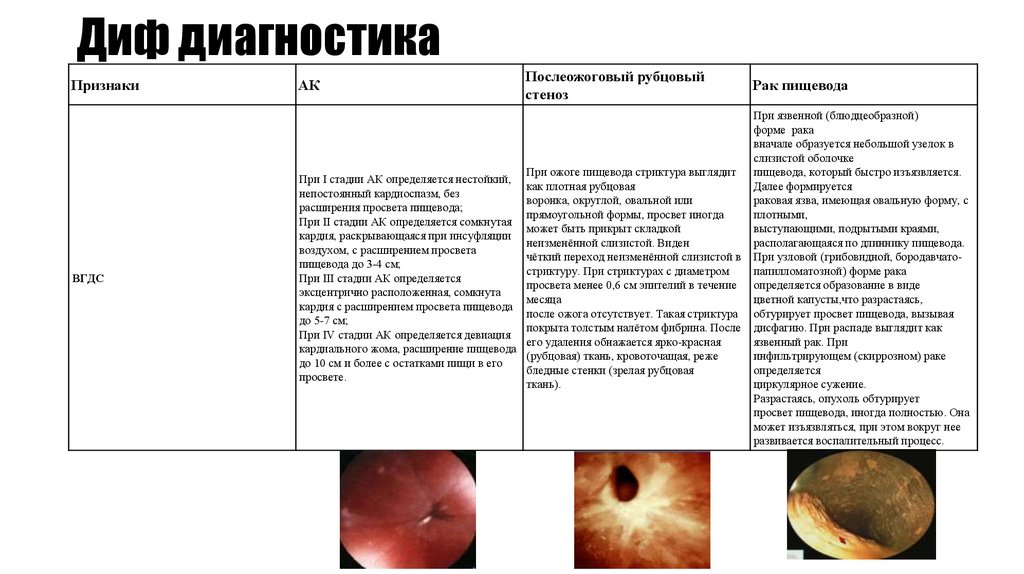
ПризнакиВГДС
АК
При I стадии АК определяется нестойкий,
непостоянный кардиоспазм, без
расширения просвета пищевода;
При II стадии АК определяется сомкнутая
кардия, раскрывающаяся при инсуфляции
воздухом, с расширением просвета
пищевода до 3-4 см;
При III стадии АК определяется
эксцентрично расположенная, сомкнута
кардия с расширением просвета пищевода
до 5-7 см;
При IV стадии АК определяется девиация
кардиального жома, расширение пищевода
до 10 см и более с остатками пищи в его
просвете.
Послеожоговый рубцовый
стеноз
Рак пищевода
При ожоге пищевода стриктура выглядит
как плотная рубцовая
воронка, округлой, овальной или
прямоугольной формы, просвет иногда
может быть прикрыт складкой
неизменённой слизистой. Виден
чёткий переход неизменённой слизистой в
стриктуру. При стриктурах с диаметром
просвета менее 0,6 см эпителий в течение
месяца
после ожога отсутствует. Такая стриктура
покрыта толстым налётом фибрина. После
его удаления обнажается ярко-красная
(рубцовая) ткань, кровоточащая, реже
бледные стенки (зрелая рубцовая
ткань).
При язвенной (блюдцеобразной)
форме рака
вначале образуется небольшой узелок в
слизистой оболочке
пищевода, который быстро изъязвляется.
Далее формируется
раковая язва, имеющая овальную форму, с
плотными,
выступающими, подрытыми краями,
располагающаяся по длиннику пищевода.
При узловой (грибовидной, бородавчатопапилломатозной) форме рака
определяется образование в виде
цветной капусты,что разрастаясь,
обтурирует просвет пищевода, вызывая
дисфагию. При распаде выглядит как
язвенный рак. При
инфильтрирующем (скиррозном) раке
определяется
циркулярное сужение.
Разрастаясь, опухоль обтурирует
просвет пищевода, иногда полностью. Она
может изъязвляться, при этом вокруг нее
развивается воспалительный процесс.
15. Диф диагностика
Послеожоговый рубцовыйстеноз
Признаки
АК
логическое исследование
При I стадии отмечается периодическое
отсутствие раскрытия кардиального жома
(НЭС) в ответ на глоток бариевой взвеси,
перистальтика пищевода сохранена, его
просвет не расширен;
Определяется сужение воронкообразной
При II стадии кардиальный жом
формы с гладкими контурами. Стриктуры
находится в состоянии стойкого спазма,
бывают короткими (до 3 см) и длинными
сокращения стенок не имеют
(более 3 см) захватывающими нередко
перестальтического характера, отмечается
пищевод на всем протяжении (тотальное
расширение просвета пищевода до 3-5 см;
поражение). Степень сужения
При III стадии стойкий спазм
определяется по диаметру бариевой
кардиального жома сохраняется,
струйки, а также по быстроте
перистальтика пищевода значительно
прохождения контраста и длительности
снижается, орган расширяется до 5-7 см, в
задержки его над местом сужения. Выше
просвете определяется большое
места стриктуры в зависимости от
количество застойного содержимого;
длительности ее существования
При IVстадии отмечается стеноз
развивается супрастенотичес-кое
кардиального жома, резкое расширение
расширение.
просвета (до 10-12 см), иногда
наблюдается «S» образная девиация
пищевода, в просвете которой большое
количество слизи и пищевых масс.
Пищевод находится в состояний атонии.
Рак пищевода
Отмечается потеря эластичности стенки
пищевода в зоне расположения
новообразования. Здесь определяется
неровность контуров с небольшим
краевым дефектом наполнения и
деформация продольных складок
пищевода. На более поздних стадиях
заболевания наблюдается значительное
сужение просвета пищевода, в виде
извитого и ригидного канала с
изъеденными контурами.
Выше опухоли развивается
супрастенотическое расширение, степень
которого зависит от длительности и
прогрессирования опухолевого процесса.
16. Осложнения ахалазии пищевода и кардии
• Перфорацию пищевода — повреждение стенокпищевода. Сама по себе болезнь встречается редко,
но при ахалазии кардии риск развития возрастает.
Это связано со скоплением пищи в пищеводе,
которая постоянно воздействует на его стенки.
Проявлениями этого осложнения являются
многократная рвота, боль за грудиной, иногда
повышается потоотделение, появляются одышка и
симптомы общей интоксикации.
• Гастроэзофагеальную рефлюксную болезн
(ГЭРБ) — хроническая болезнь, при которой
содержимое желудка и двеннадцатиперстной
кишки забрасывается в пищевод. Пациенты
жалуются на изжогу, отрыжку с кислым привкусом
и боль за грудиной, которая распространяется на
область между лопатками, нижнюю челюсть, шею
и левую половину груди. Сразу после приёма пищи
появляется жжение в груди, оно также возникает,
когда пациент наклоняется или ложится.
17. Осложнения ахалазии пищевода и кардии
• Вздутие живота — субъективное ощущение, которое связанно со скоплением газа иличувством давления и растяжения. Для него характерно увеличение и урчание живота,
болезненные спазмы и схваткообразные приступы, внезапные отрыжки, тошнота,
неконтролируемое выхождение газов с неприятным запахом, тяжесть, частое расстройство
стула.
• Застойный эзофагит — воспаление слизистой оболочки пищевода. При застойном
эзофагите пациент чувствует дискомфорт, жжение и боль за грудиной, у пациента
появляется ощущение комка, застрявшего в горле, могут возникнуть изжога, тошнота, рвота
и отрыжка с чувством горечи или кислоты. Долгое течение и отсутствие лечения может
привести к формированию раковых клеток
18. Лечение
• Главная цель лечения — облегчить симптомы и уменьшить сопротивление оттоку пищи,которая скапливается в пищеводе из-за постоянно возбуждённого нижнего пищеводного
сфинктера.
Консервативное лечение
• Чтобы снизить давление в нижнем пищеводном сфинктере, пациенту с ахалазией пищевода
и кардии назначают нитраты, блокаторы кальциевых каналов и ингибиторы
фосфодиэстеразы-5. Блокаторы кальциевых каналов задерживают поступление кальция в
клетки и блокируют сокращение гладкой мускулатуры. Противопоказаниями к применению
являются гипотензия, отёк стопы, головная боль, быстрое привыкание к лекарству и
неполное улучшение симптомов. Нитраты увеличивают концентрацию оксида азота в
гладких мышцах, что приводит к их расслаблению.
• Медикаментозное лечение характеризуется слабой эффективностью и обеспечивает лишь
кратковременное облегчение симптомов. Как правило, его используют пациенты, которые
ожидают или отказались от более радикальной терапии, например пневматического
расширения (дилатации) сфинктера или хирургического вмешательства. Если пациент
отказался от этих способов лечения, лекарства необходимо принимать постоянно. При этом
они будут частично устранять симптомы, но полное излечение не наступит.
19. Лечение
Эндоскопическую инъекцию ботулинического токсина используют при лечении ахалазиикардии или её рецидива после операции (миотомии). Ботулинический токсин — это мощный
биологический нейротоксин, который блокирует высвобождение ацетилхолина на уровне
нижнего пищеводного сфинктера. Такое лечение полезно для пациентов, которые не могут
сделать операцию или дилатацию, или они используют этот метод в качестве перехода к более
радикальной терапии. Однако эффективность инъекции со временем снижается:
• в течение месяца эффективность составляет 80 %;
• через 3 месяца — 70 %;
• через 6 месяцев — около 50 %;
• через год — 40 %.
Это приводит к тому, что иногда пациенту требуется повторная инъекция ботулотоксина.
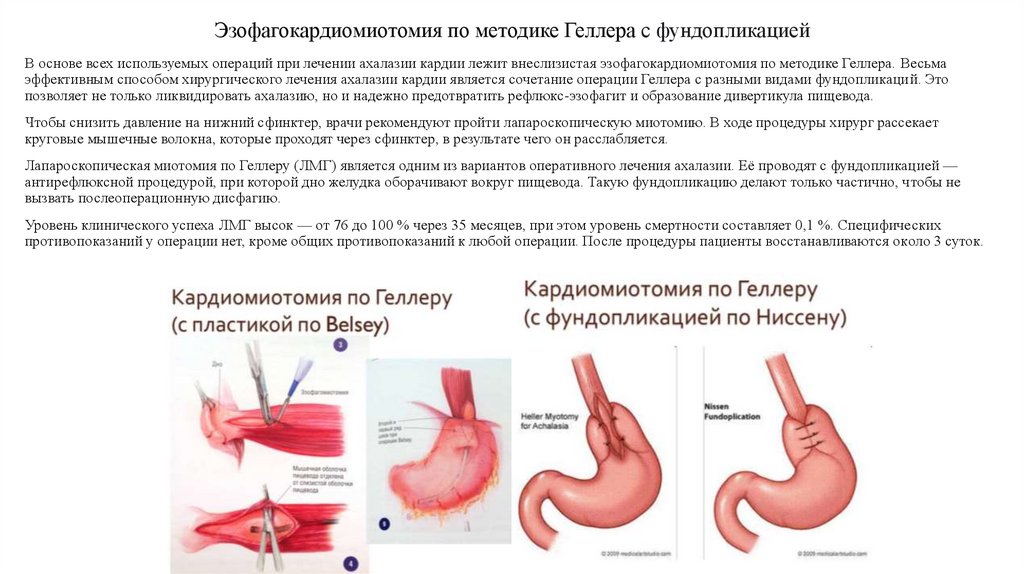
20. Эзофагокардиомиотомия по методике Геллера c фундопликацией
В основе всех используемых операций при лечении ахалазии кардии лежит внеслизистая эзофагокардиомиотомия по методике Геллера. Весьмаэффективным способом хирургического лечения ахалазии кардии является сочетание операции Геллера с разными видами фундопликаций. Это
позволяет не только ликвидировать ахалазию, но и надежно предотвратить рефлюкс-эзофагит и образование дивертикула пищевода.
Чтобы снизить давление на нижний сфинктер, врачи рекомендуют пройти лапароскопическую миотомию. В ходе процедуры хирург рассекает
круговые мышечные волокна, которые проходят через сфинктер, в результате чего он расслабляется.
Лапароскопическая миотомия по Геллеру (ЛМГ) является одним из вариантов оперативного лечения ахалазии. Её проводят с фундопликацией —
антирефлюксной процедурой, при которой дно желудка оборачивают вокруг пищевода. Такую фундопликацию делают только частично, чтобы не
вызвать послеоперационную дисфагию.
Уровень клинического успеха ЛМГ высок — от 76 до 100 % через 35 месяцев, при этом уровень смертности составляет 0,1 %. Специфических
противопоказаний у операции нет, кроме общих противопоказаний к любой операции. После процедуры пациенты восстанавливаются около 3 суток.
21.
Эндоскопическая интрамуральная инъекция ботулинического токсинаПрименение ботулинического токсина при нейромышечных заболеваниях пищевода началось в 1993 г.,
когда P. J. Pasricha в экспериментальном исследовании продемонстрировал, что локальное введение
препарата приводит к снижению тонуса нижнего пищеводного сфинктера.
Основной механизм действия ботулотоксина заключается в блокировании на уровне пресинапса
поступления ацетилхолина, который выделяется в ответ на электрический импульс в межсинаптическую
щель. Поскольку при лечении ахалазии кардии вводят небольшое количество препарата, то эффекта со
стороны скелетной мускулатуры не отмечается
Несмотря на простоту, данный метод лечения обладает существенным недостатком — короткой
продолжительностью действия. Большинство исследователей сообщают о рецидиве болезни в течение 12
месяцев, потребовавшем повторения процедуры
22. Лечение
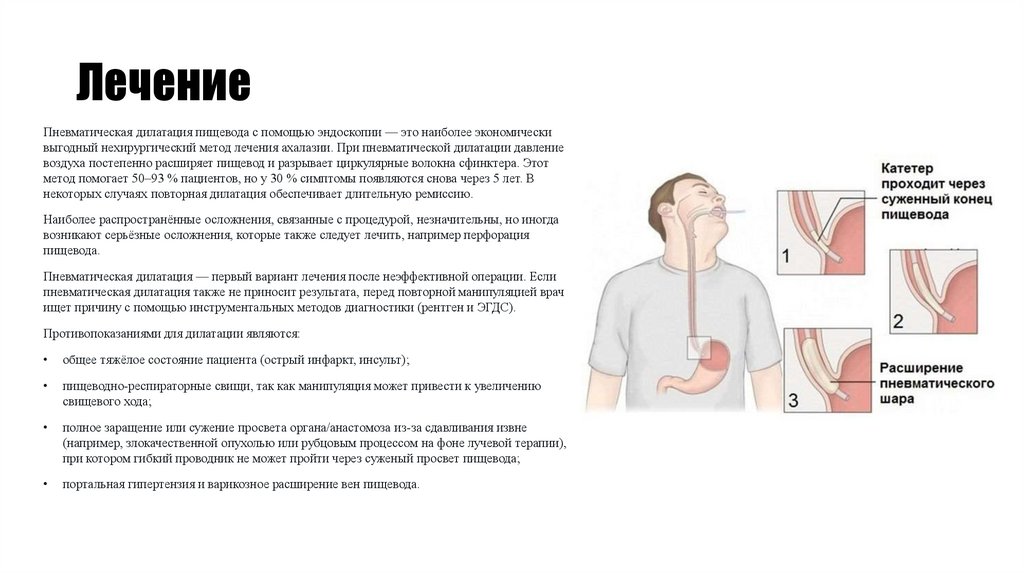
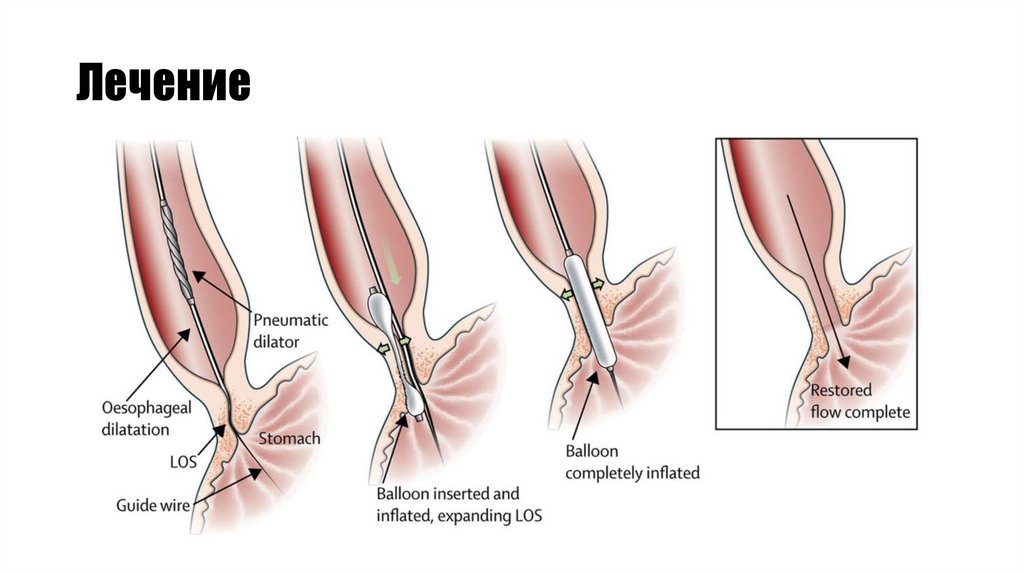
Пневматическая дилатация пищевода с помощью эндоскопии — это наиболее экономическивыгодный нехирургический метод лечения ахалазии. При пневматической дилатации давление
воздуха постепенно расширяет пищевод и разрывает циркулярные волокна сфинктера. Этот
метод помогает 50–93 % пациентов, но у 30 % симптомы появляются снова через 5 лет. В
некоторых случаях повторная дилатация обеспечивает длительную ремиссию.
Наиболее распространённые осложнения, связанные с процедурой, незначительны, но иногда
возникают серьёзные осложнения, которые также следует лечить, например перфорация
пищевода.
Пневматическая дилатация — первый вариант лечения после неэффективной операции. Если
пневматическая дилатация также не приносит результата, перед повторной манипуляцией врач
ищет причину с помощью инструментальных методов диагностики (рентген и ЭГДС).
Противопоказаниями для дилатации являются:
общее тяжёлое состояние пациента (острый инфаркт, инсульт);
пищеводно-респираторные свищи, так как манипуляция может привести к увеличению
свищевого хода;
полное заращение или сужение просвета органа/анастомоза из-за сдавливания извне
(например, злокачественной опухолью или рубцовым процессом на фоне лучевой терапии),
при котором гибкий проводник не может пройти через суженый просвет пищевода;
портальная гипертензия и варикозное расширение вен пищевода.
23. Лечение
24. Лечение
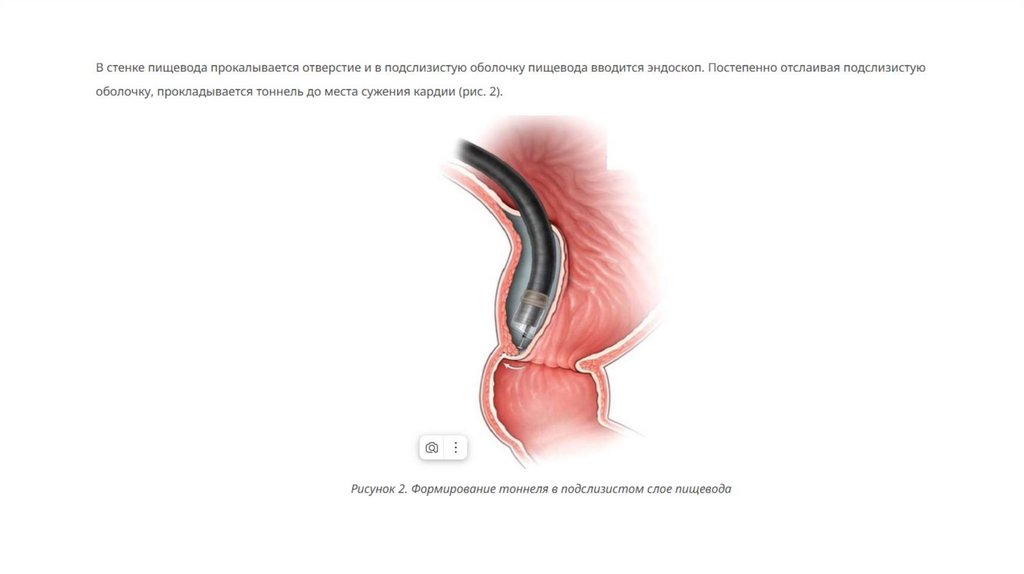
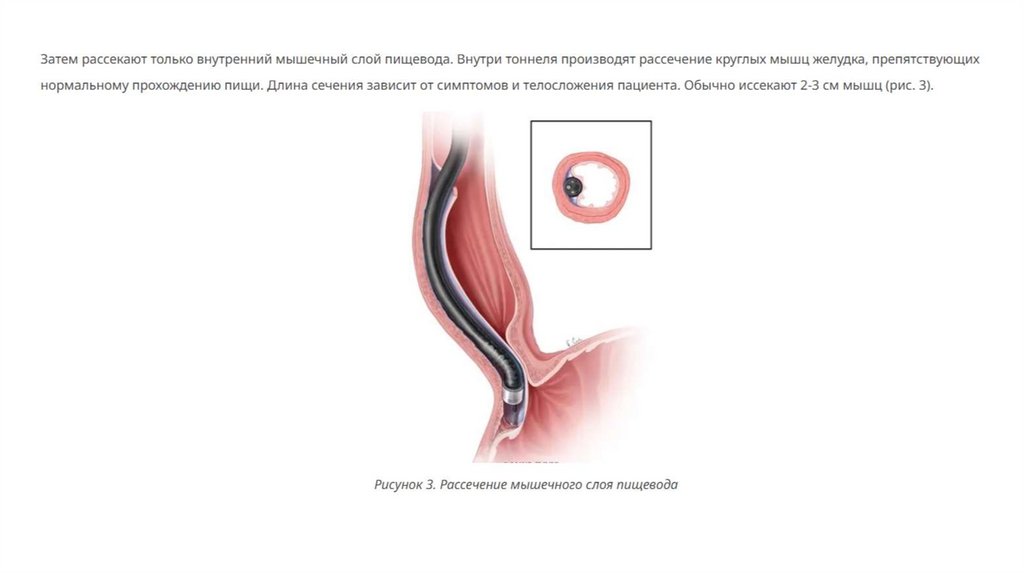
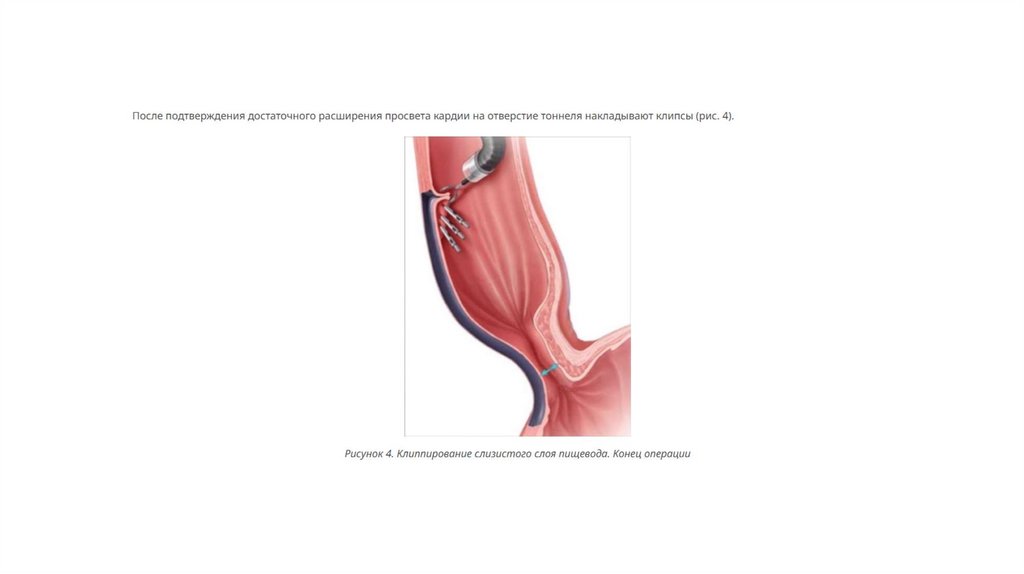
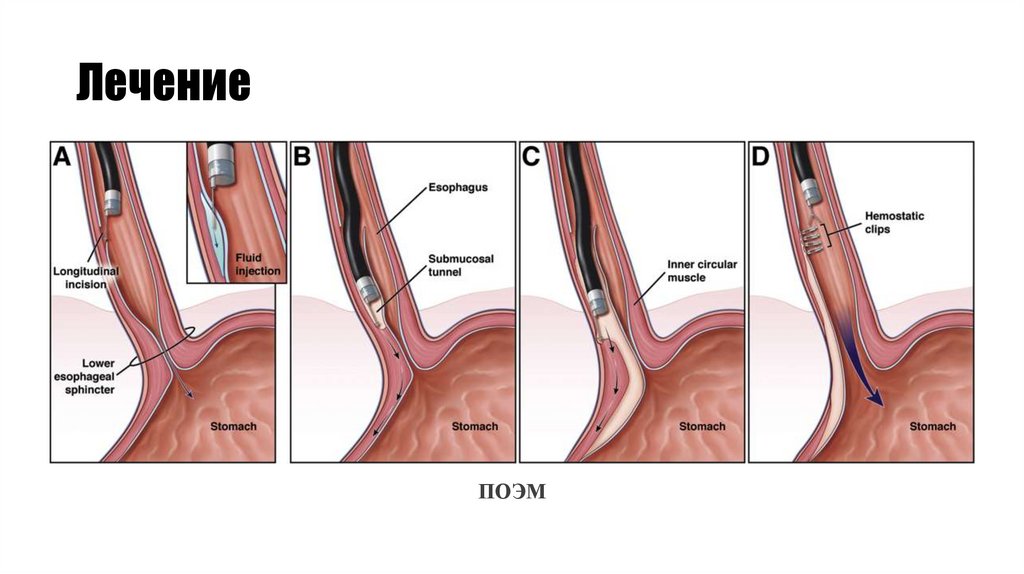
Пероральная эндоскопическая миотомия (ПОЭМ) — альтернатива ЛМГ с минимальным вмешательством внутрь организма.Её используют для лечения ахалазии в ограниченных очагах. С помощью эндоскопа врач рассекает циркулярные волокна
нижнего сфинктера и расслабляет его. Однако в этом случае повышается риск развития гастроэзофагеального рефлюкса,
поскольку операция не включает в себя антирефлюксную процедуру. Восстановление после операции длится около 2 дней.
25.
26.
27.
28. Лечение
ПОЭМ29. Прогноз. Профилактика
Сегодня нет такого метода лечения ахалазии кардии, который давал бы 100%-й результатвыздоровления. Поэтому важно соблюдать все рекомендации врача, направленные на
предупреждение рецидива: следить за весом, отказаться от острой, кислой, сильно солёной,
жареной и копчёной пищи, исключить газированные напитки, не есть твёрдую еду перед
сном. Принимать пищу нужно в вертикальном положении или под углом в 45°.
Несмотря на эффективность лечения и устранение симптомов, всегда остаётся высокая
вероятность рецидива, поэтому пациенту необходимо раз в год проходить осмотр у
гастроэнтеролога.
Чтобы минимизировать риск развития ахалазии, следует:
•нормализовать режим питания — принимать пищу 5–6 раз в день, но небольшими
порциями;
•соблюдать специальную диету – отказаться от фастфуда, острой, солёной, жирной и жареной
пищи;
•тщательно пережёвывать еду, прежде чем глотать;
•отказаться от вредных привычек (употребления алкоголя и курения);
•заниматься физкультурой;
•больше гулять на свежем воздухе;
•соблюдать режим труда и отдыха;
•избегать физического и эмоционального перенапряжения.
30. Заключение
•Ахалазия пищевода (кардии) — редкое, но значимое заболевание, требующее своевременнойдиагностики и лечения.
•Современные методы лечения (эндоскопические и хирургические) позволяют значительно
улучшить качество жизни пациентов.
•Ранняя диагностика и междисциплинарный подход — ключевые аспекты в предотвращении
осложнений.
СПАСИБО ЗА ВНИМАНИЕ
















 medicine
medicine








