Similar presentations:
Кашель у пациентов детского возраста. Причины, противовоспалительная терапия
1.
Кашель у пациентов детского возраста. Причины,противовоспалительная терапия.
Заместитель главного врача по медицинской части
ГАУЗ «ДГКБ №1г.Челябинск»,
главный внештатный специалист детский
пульмонолог по Челябинскому городскому округу,
Челябинск
2.
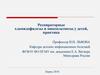
Этиологические причины респираторных заболеваний и их осложненийНачало
заболевания
Возникновение
осложенений
• Streptococcus pneumoniae
• Haemophilus influenzae
• Streptococcus pyogenes
• Moraxella catarrhalis
• Mycoplasma sp.
• Chlamydiophila sp.
Вирусы
Бактерии4,5
В большинстве случаев возбудителем
острой респираторной инфекции являются
вирусы1
Большинство осложнений РИ вызываются
бактериями или ассоциацией возбудителей
Развитие симптомов ОРВИ:
температура, кашель, боль в горле,
ринорея и т.д.
Осложнения: отит, гайморит, синусит,
бронхит, пневмония2, 3
1.
2.
3.
4.
5.
Савенкова М.С., Афанасьева А.А., Абрамова Н.А. Иммунотерапия: лечение и профилактика вирусных инфекций у часто и длительно болеющих взрослых и детей//Аллергология и иммунология,
3/2012, с. 20-27.
Marom T et al Acute Bacterial Sinusitis Complicating Viral Upper Respiratory Tract Infection in Young Children// Pediatr Infect Dis J. 2014; 33(8): 803–808.
О. А. Мельников, Л. В. Аверкиева. Современные препараты для лечения ОРВИ и гриппа.// Лечащий Врач №08/2004
Клинические рекомендации. Острый синусит/ Национальная медицинская ассоциация оториноларингологов, 2016
Ю.Л. Мизерницкий, Е.В. Сорокина Современные подходы к антибактериальной терапии инфекций нижних дыхательных путей у детей// Трудный пациент, 2009
3.
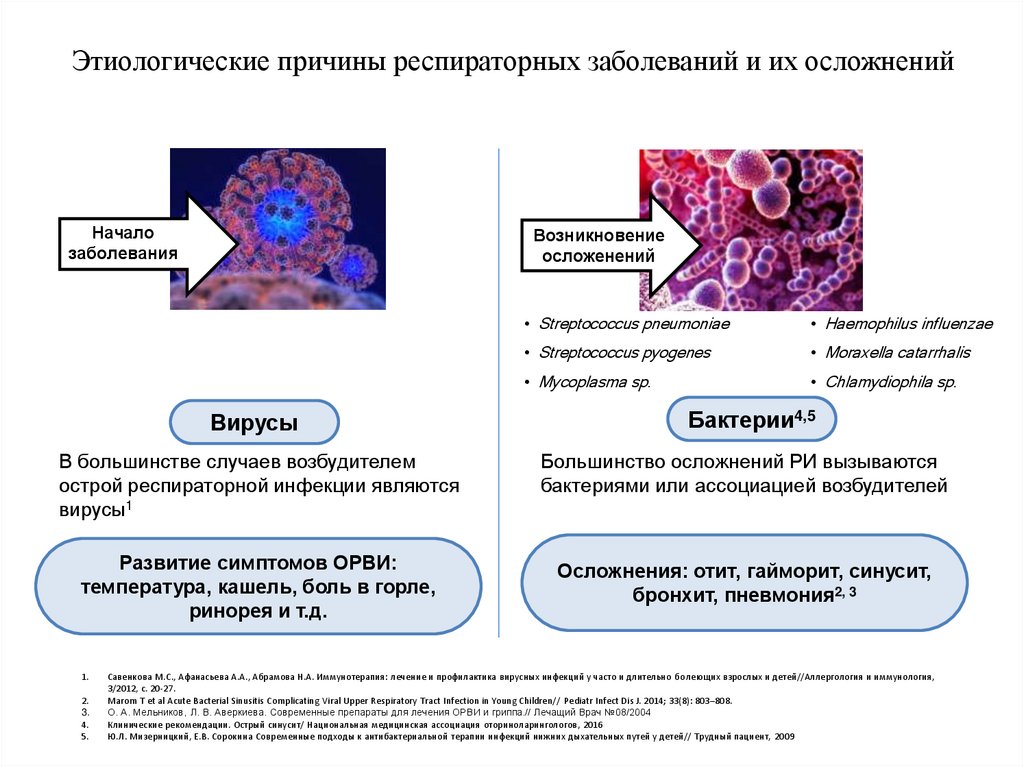
Острые инфекцииВДП
Острые инфекции
НДП
J00- Острый назофарингит
[насморк]
J18 Пневмония
J01 Острый синусит
J20 Острый бронхит
Хронические
инфекции
J40 – Хронический бронхит
J35 – Хронические болезни
миндалин и аденоидов
J35.0 – Хронический тонзиллит
J02 Острый фарингит
J03 Острый тонзиллит [ангина]
J 35.2 – Гипертрофия
аденоидов
J04 Острый ларингит и трахеит
J06 Острые инфекции верхних дыхательных путей
множественной и неуточненной локализации
Инфекции дыхательных путей
(МКБ-10)
МКБ-10
4.
5.
6.
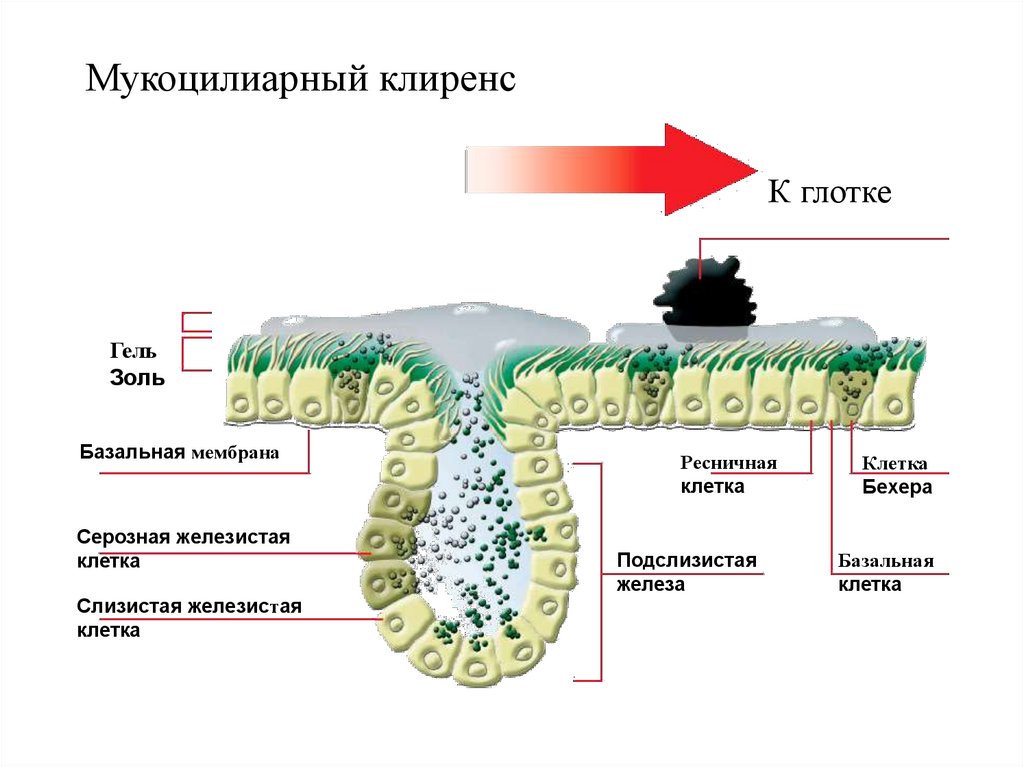
Очищение трахеобронхиального дерева: 2физиологических механизма
Мукоцилиарный
клиренс
Кашлевой клиренс
7.
Актуальное в этом сезоне –микоплазменные пневмонии
Карантинные мероприятия в детских
коллективах
Внутрисемейные очаги
Стойкая длительная клиника респираторных
нарушений
Значительные объемы поражения легочной
ткани у пациентов
Длительное течение заболеваний
Большое количество требующих госпитализации
пациентов
8.
ИсторияДолгие годы возбудитель не удавалось обнаружить микроскопически и
культивировать на питательных средах. Впервые в 1898 г. в лаборатории
Пастера (Nocard и др.) удалось выделить патогенный агент, известный
сейчас как Mycoplasma mycoides и впоследствии отнесенный к группе
плевропневмония-подобных организмов. Выяснилось, что возбудитель
способен проходить через асбестовые фильтры, а его культивирование
возможно лишь на богатых питательных средах, содержащих сыворотку
крови.
Первые клинические случаи атипичной пневмонии, резистентной к
лечению сульфаниламидами, опубликовал врач H. A. Reimann в 1938 г. в
журнале Американской медицинской ассоциации (JAMA). Описанные в
Филадельфии заболевания наблюдались у взрослых и начинались как
легкая инфекция с развитием в дальнейшем тяжелой диффузной
пневмонии и признаками энцефалита у двух пациентов.
9.
ИсторияВ 1943 г. Peterson c коллегами впервые отметил увеличение титров
холодовой агглютинации у лиц, имеющих симптомы, сопоставимые с
проявлениями первичной атипичной пневмонии, что побудило его
первым предложить использовать данное исследование как
диагностический тест.
В 1944 г. M. D. Eaton c коллегами опубликовал уникальные результаты
многолетних исследований, в ходе которых удалось получить 3 штамма
инфекционного агента атипичной пневмонии путем инокуляции мокроты
пациентов с первичной атипичной пневмонией куриным эмбрионам.
Этот инфекционный агент проходил через фильтры, задерживающие
обычные бактерии, и был первоначально обозначен как вирус первичной
атипичной пневмонии, впоследствии в течение многих лет известный как
агент Итона (Eaton agent).
10.
ИсторияКульминацией явилась публикация R. M. Chanock в 1963 г., в которой он
совместно с коллегами из ведущих университетов США,
Великобритании, Дании, Нидерландов и Австралии заявил, что организм,
первоначально известный как агент Итона, не относится к вирусам, а
является членом рода Mycoplasma. Учитывая характерные биологические
свойства и антигенные различия агента атипичной пневмонии, было
предложено его классифицировать как разновидность микоплазмы,
назвав Mycoplasma pneumoniae.
В 1995 г. C. M. Fraser с коллегами секвенировал геном Mycoplasma
genitalium, самой маленькой среди микоплазм — наименьших
микроорганизмов, способных к самостоятельному существованию.
11.
Микоплазмы-самые маленькие из свободно живущих и самореплицирующихся
микроорганизмов
-сапрофиты, условно-патогенные и патогенные организмы, которые
являются самыми частыми микробными загрязнителями биоматериалов
- ведут паразитическое существование, поскольку имеют маленький
геном и ограниченную биосинтетическую способность, которая ставит
их в постоянную зависимость от клеток хозяина
12.
Mycoplasma pneumoniaeОдним из основных факторов вирулентности Mycoplasma pneumoniae
считается клеточная адгезия.
Уже через 24 ч после заражения начинается прилипание микоплазмы
к эпителию дыхательного тракта.
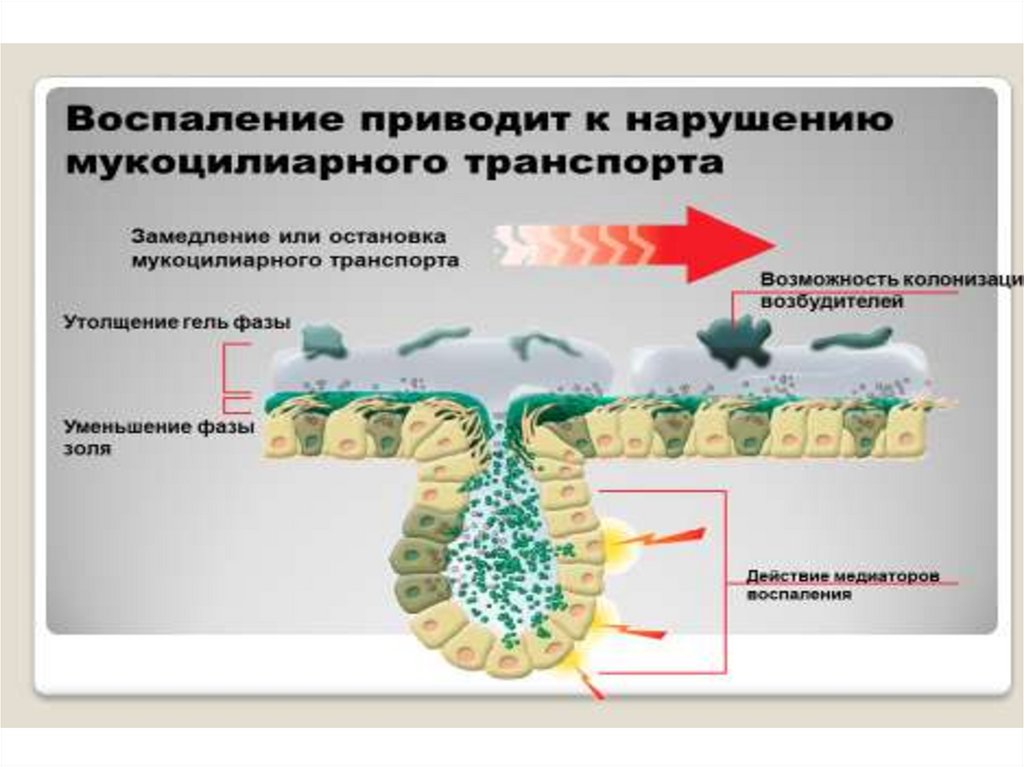
Этот механизм защищает микоплазму от действия мукоцилиарного
клиренса и считается началом болезни.
Микоплазма имеет специализированную «органеллу прикрепления»,
которая не только плотно связывает ее с клеткой хозяина, но и
обеспечивает скользящие движения
Погружаясь между ресничками, она вызывает слущивание
эпителиальных клеток.
Микоплазма прочно прикрепляется к эпителиальным клеткам, однако,
когда теряет способность к клеточной адгезии, легко удаляется из
организма хозяина
13.
Мукоцилиарный клиренсК глотке
Гель
Золь
Базальная мембрана
Серозная железистая
клетка
Слизистая железистая
клетка
Ресничная
клетка
Подслизистая
железа
Клетка
Бехера
Базальная
клетка
14.
15.
Mycoplasma pneumoniaeПосле клеточной адгезии Mycoplasma pneumoniae образует пероксидные
и супероксидные радикалы, которые совместно с эндогенными
молекулами токсического кислорода, выделяемого клетками хозяина для
индуцирования окислительного стресса, оказывают повреждающее
действие.
Дополнительно супероксидные анионы, продуцируемые микоплазмой,
угнетают каталазу в клетках организма, тем самым уменьшая
ферментативный распад пероксидов, продуцируемых эндогенно
возбудителем, что делает клетки хозяина более восприимчивыми к
окислительному повреждению
16.
Mycoplasma pneumoniaeПри проникновении в нижние дыхательные пути микоплазма
опсонизируется системой комплемента и антителами. Происходит
активация макрофагов, хемотаксис лимфоцитов, плазмоцитов и
моноцитов.
Микоплазма непосредственно индуцирует синтез ряда цитокинов (ИЛ-6,
ИЛ-8, ИЛ-1β, ФНО-α, ФНО-β, ИЛ-12, ИЛ-23 и т. д.) лейкоцитами,
эпителиальными клетками респираторного тракта и макрофагами.
В результате микоплазма, присоединяясь к эпителиальным клеткам,
индуцирует цитопатический эффект, вызванный перекисью водорода и
различными цитокинами.
17.
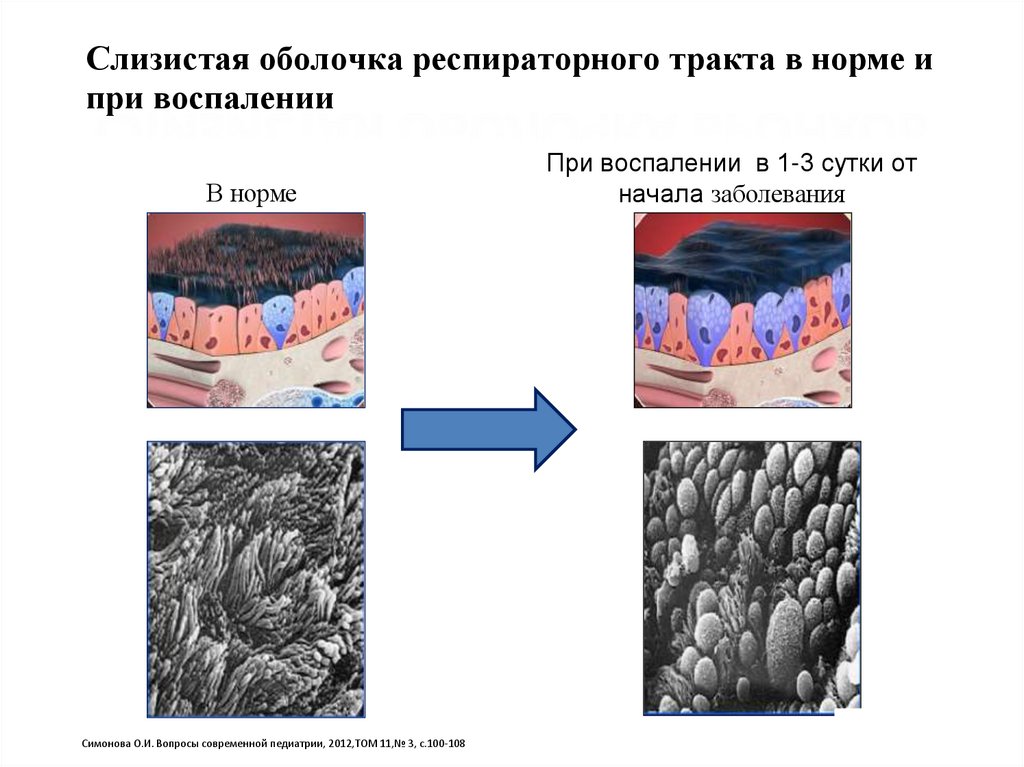
Слизистая оболочка респираторного тракта в норме ипри воспалении
СЛИЗИСТАЯ ОБОЛОЧКА БРОНХОВ
В норме
Симонова О.И. Вопросы современной педиатрии, 2012,ТОМ 11,№ 3, с.100-108
При воспалении в 1-3 сутки от
начала заболевания
18.
Mycoplasma pneumoniaeВнеклеточный патоген, однако он способен к внутриклеточной
репликации и персистенции, что приводит к скрытой или хронической
инфекции, позволяет уклоняться от иммунной системы хозяина.
Слияние клеточной мембраны с мембраной клетки хозяина вызывает
высвобождение различных гидролитических ферментов, синтезируемых
микоплазмой, и повреждение клетки.
Сходство бактериальных антигенов микоплазмы — гликопротеинов и
гликолипидов — с клетками человека может приводить к
иммунологическому ответу с образованием аутоантител и иммунных
комплексов
19.
Mycoplasma pneumoniaeвыделяет экзотоксин, известный как токсин внебольничного
респираторного дистресс-синдрома (CARDS TX от англ.
communityacquired respiratory distress syndrome toxin). CARDS-токсин
обладает АДФриболизирующей и вакуолизирующей активностью, имеет
гомологию с S1-субъединицей коклюшного токсина и высокую
тропность к поверхностному белку А клеток человека (SP-A).
CARDS-токсин связывается с белком SP-A на эпителиальных клетках
респираторного тракта и интернализуется им, что приводит к
вакуолизации клеток и последующей гибели
20.
Гипотезы развития фульминантной микоплазменнойпневмонии вследствие формирования
гипериммунного ответа
• на внедрение микоплазмы в легкие в результате повторяющихся
микоплазменных инфекций в детстве;
• из-за нарушения эрадикации микоплазмы из легких при первичной
микоплазменной инфекции, приводящей к длительной персистенции;
• в результате активации макрофагов при взаимодействии
Толлподобных рецепторов 2 и 6 (TLR2, TLR6), расположенных на
клетках респираторного эпителия, с липопротеинами микоплазмы
21.
Пневмонияострое инфекционное заболевание, различное по этиологии
(преимущественно бактериальное), характеризующееся очаговыми
поражениями легких с внутриальвеолярной экссудацией, что проявляется
выраженными в различной степени интоксикацией, респираторными
нарушениями, локальными физикальными изменениями со стороны
легких и наличием инфильтративной тени на рентгенограмме грудной
клетки
22.
ПневмонияОстрое инфекционное заболевание легочной паренхимы,
диагностируемое по синдрому дыхательных расстройств и/или
физикальным данным, а также инфильтративным изменениям на
рентгенограмме
Такое определение предполагает диагноз пневмонии только
в «рентгенположительных» случаях инфекций нижних дыхательных
путей – клинико-рентгенологический диагноз
23.
ЭпидемиологияИсточниками инфекции являются:
– больной человек, в том числе с бессимптомными формами;
– здоровые носители; – реконвалесценты, в том числе после курса
антимикробной терапии. Возможно длительное асимптомное носительство
Mycoplasma pneumoniae у детей и взрослых, которое способствует
распространению инфекции и сохранению ее в дыхательных путях в течение
нескольких недель или месяцев, а у иммуносупрессивных пациентов — в течение
нескольких лет после первичной инфекции.
Механизм передачи может быть:
– капельным (основной); – контактным (возможен);
– гемоконтактным (возможен).
Пути передачи:
– воздушно-капельный (при кашле, чихании, разговоре);
– воздушно-пылевой (менее распространен, Mycoplasma pneumoniae быстро
погибает в высушенном состоянии);
– контактно-бытовой (через загрязненные руки и предметы пациента); –
вертикальный (трансплацентарно и интранатально)
24.
КлассификацияКлассификация
Характеристика классифицирующих признаков
По рентгенологической картине
Очаговая
Один или несколько очагов инфильтрации размером 1—2 см
Очагово-сливная
Неоднородная массивная инфильтрация, состоящая из нескольких очагов
Сегментарная
Пневмония, ограниченная одним анатомическим сегментом легочной ткани
Полисегментарная
Пневмоническая инфильтрация в нескольких сегментах легких
Долевая
Воспалительный процесс охватывает долю легкого
Интерстициальная
Выраженные, иногда преобладающие, изменения в интерстиции легких
(преимущественно у больных с вирусной и пневмоцистной этиологией ВП)
По степени тяжести
Тяжелая пневмония
Кашель или одышка + хотя бы один из следующих симптомов:
•центральный цианоз или SpO2< 90% (по данным пульсоксиметрии);
•ДН II и более степени;
•системные опасные признаки (неспособность сосать грудное молоко или пить;
нарушение микроциркуляции; нарушения сознания; судороги)
Наличие осложнений (деструктивная пневмония, плеврит и пр.)
Нетяжелая пневмония
Нет ДН или ДН I степени
Неосложненное течение пневмонии
25.
26.
27.
ОсложненияЛегочные осложнения
Плеврит или эмпиема плевры
Пневмоторакс, пиопневмоторакс
Абсцесс легкого
Бронхоплевральная фистула
Некротизирующая, деструктивная пневмония
Острый респираторный дистресс
Системные осложнения
Системный воспалительный синдром (SIRS) или сепсис
Гемолитико-уремический синдром
28.
Дыхательная недостаточностьТахипноэ, частота дыханий в минуту:
•Дети 0—2 мес > 60
•Дети 2—12 мес > 50
•Дети 1—5 лет > 40
•Дети старше 5 лет > 20
Одышка, затрудненное дыхание
Втяжения уступчивых мест грудной клетки на вдохе
Кряхтящее/стонущее дыхание
Раздувание крыльев носа при дыхании
Апноэ
Нарушение сознания
ПоказателиSpO2 < 90% при дыхании комнатным воздухом
29.
Дыхательная недостаточностьСтепени Характеристика
ДН
I
Одышка, тахикардия, периоральный цианоз и напряжение крыльев носа при малейшей
физической нагрузке. САД-нормальное, рО2=65-80 мм рт.ст. SрО2=90 – 95%
II
Одышка, тахикардия, ↑САД, периоральный, акроцианоз и бледность кожи в покое;
усиливаются при физ. нагрузке. Ребенок возбужден и беспокоен, либо вялый. рО2=51-64 мм
рт.ст., рСО2≤50 мм рт.ст. SрО2<90%. Кислородотерапия улучшает состояние и нормализует
газовый состав крови.
Выраженная одышка, дыхание с участием вспомогательной мускулатуры, диспноэ, вплоть до
апноэ, тахикардия, ↓САД. Соотношение ЧД:ЧСС близка к 1:2. Кожа бледная, могут быть
разлитой цианоз, мраморность кожи, слизистых. Ребенок заторможенный, вялый. рО2≤50 мм
рт.ст., рСО2=75-100 мм рт.ст., SрО2<<90%. Кислородотерапия неэффективна.
III
IV
Гипоксическая кома. Землистая окраска кожи, синюшность лица, синюшно-багровые пятна на
туловище и конечностях. Сознание отсутствует. Дыхание судорожное с длительными
остановками дыхания. ЧД близка к 8-10 в минуту. Пульс нитевидный, ЧСС ускорена или
замедлена. САД значительно снижено или не определяется. рО2<50 мм рт.ст., рСО2>100 мм рт.
ст. SрО2 не определяется.
30.
Клинические проявленияКашель является самым характерным признаком болезни и присутствует
в 100 % случаев.
При микоплазменной инфекции сначала он сухой, редкий или в виде
покашливания, постепенно в течение 3–5 дней становится частым,
назойливым, изнуряющим, непродуктивного характера, приводит к
болям за грудиной и в эпигастральной области, может быть
спазматическим, коклюшеподобным, заканчиваться рвотой, но без
реприз.
Кашель усиливается в вечернее и ночное время, носит упорный характер.
На второй неделе заболевания он становится малопродуктивным,
наблюдается выделение слизистой или слизисто-гнойной мокроты,
иногда с прожилками крови.
Длительность кашля составляет от нескольких недель до нескольких
месяцев
31.
Особенности клиники-Симптомы интоксикации чаще отсутствуют или слабо выражены.
-Не характерно развитие дыхательной недостаточности, даже на
фоне обширной инфильтрации в легких, за исключением случаев
бронхиальной обструкции
-В течение первой недели болезни аускультативные изменения в
легких могут отсутствовать.
-Выслушивается ослабленное или жесткое дыхание, рассеянные,
сухие, локализованные, влажные хрипы в легких (могут быть
разнокалиберные, но преимущественно мелко- и
среднепузырчатые),крепитация.
При плеврите отмечается шум трения плевры.
-Хрипы могут сохраняться длительно до нескольких недель.
-У ряда пациентов хрипы в легких могут отсутствовать на
протяжении всего заболевания.
32.
Симптомы ВП, вызванных M.pneumoniae1. Частота увеличивается с возраста 5 лет
стойкая лихорадка в отсутствии интоксикационного синдрома
общее состояние пациентов страдает умеренно -позднее обращения (на 6-9 день фебрилитета)
2. Разнокалиберные влажные асимметричные хрипы
признаки обструкции
3.Экстрапульмональные симптомы: тошнота/рвота, кожные сыпи, миалгии, боль в горле, головная
боль, катаральный конъюнктивит, фотофобия
Симптомы и признаки
Вызванные
возбудителями
типичными Вызванные микоплазмой
Возраст
Все возраста, чаще до 5 лет
В основном, старше 5 лет
Лихорадка
Да, часто с ознобом
Да, чаще без озноба
Признаки тяжести
Присутствуют
Нет, несмотря на стойкую Т°
Конъюнктивит
Нет
Да
(конънктива
гиперемированная)
Хрипы
Непостоянные, мелкие
Обильные, асимметричные
Маркеры воспаления
Повышены
Не повышены
Инфильрат на снимке
Гомогенный, плотный
Негомогенный, неплотный
Ответ на ß-лактамы
Быстрый, за 48-72 ч
Отсутствует
сухая
33.
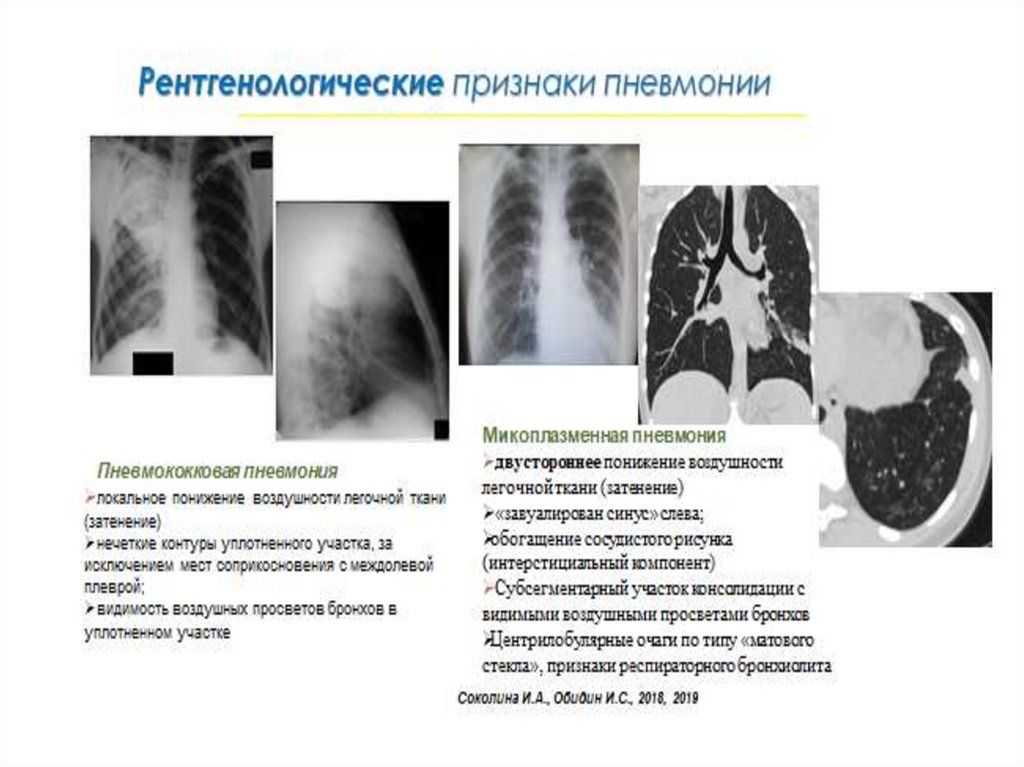
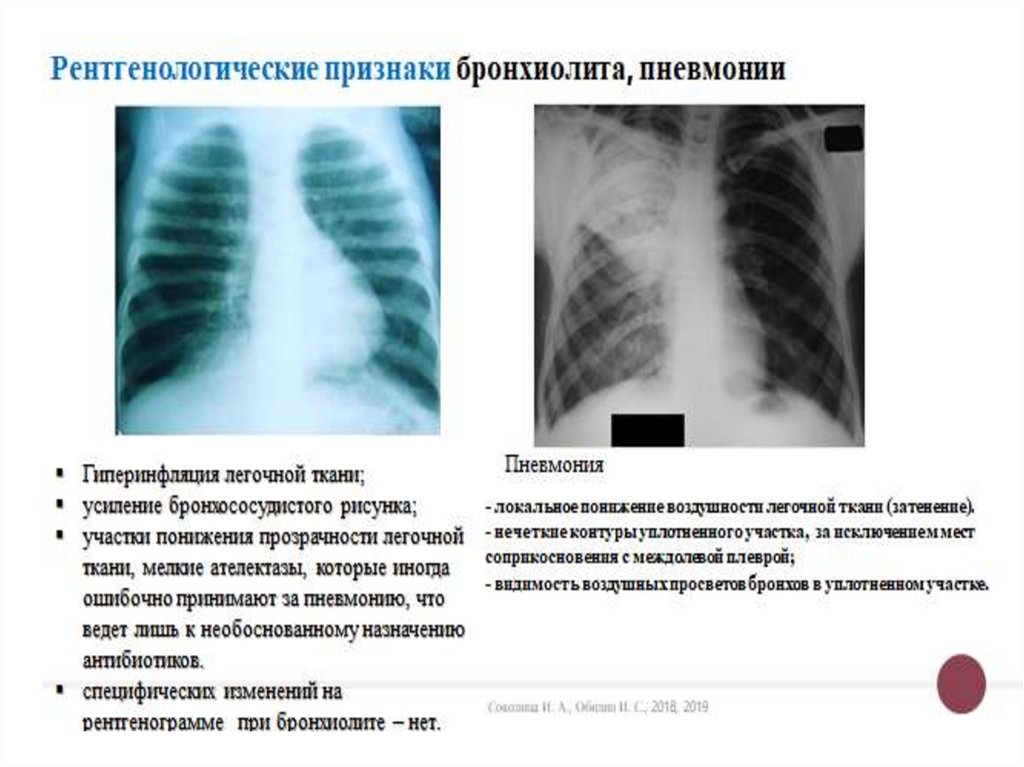
Рентгенологические особенностиЧаще поражаются нижние доли, особенно правого легкого.
Инфильтрация легочной ткани негомогенная, с нечеткими контурами, в
большинстве случаев неинтенсивная, может быть двусторонней.
Характерна перибронхиальная инфильтрация и усиление легочного
рисунка. Возможно вовлечение в процесс плевры как в виде сухого
плеврита, так и с появлением небольшого выпота, интерлобита
34.
Тяжелое течениеХарактеризуется появлением дыхательной недостаточности на 5–21-й
день (в среднем, на 11-й день) от начала болезни на фоне диффузной
инфильтрации легких или аномального интерстициального рисунка на
рентгенограмме органов грудной клетки.
Клиническая картина представлена непродуктивным кашлем,
лихорадкой, одышкой и признаками гипоксии.
При осложненном течении клиника соответствует характеру поражения
35.
Внелегочные проявления, обусловленныеинфекцией Mycoplasma
pneumonia
Сердечно-сосудистые: перикардит, эндокардит, миокардит и характеризуются болью в
груди, нарушением ритма и проводимости, развитием застойной сердечной
недостаточности. В странах Азии нередки случаи болезни Кавасаки, ассоциированной с
микоплазменной инфекцией.
Неврологические:энцефалит с ранним началом, при котором неврологическая
симптоматика появляется в первые 7 сут от начала лихорадки, и энцефалит с поздним
началом и развитием симптоматики на 8-й день болезни и позже
Сердечно-сосудистые: перикардит, эндокардит, миокардит и характеризуются болью в
груди, нарушением ритма и проводимости, развитием застойной сердечной
недостаточности
Внелегочными проявлениями: гемолитическая анемия, тромбоцитопеническая пурпура,
апластическая анемия, синдром диссеминированного внутрисосудистого свертывания
крови, мононуклеозоподобный синдром, ассоциированный с Mycoplasma pneumoniae
поражение
слизистых оболочек полости рта в виде эрозий, язв, везикулезнобуллезных высыпаний,
у некоторых лиц наблюдалось вовлечение всей слизистой оболочки с денудацией
(потерей поверхностного слоя), урогенитальные мукозиты (63 %), представленные в
виде эрозий, везикулезно-буллезных поражений вульвы, влагалища, полового члена,
мошонки
36.
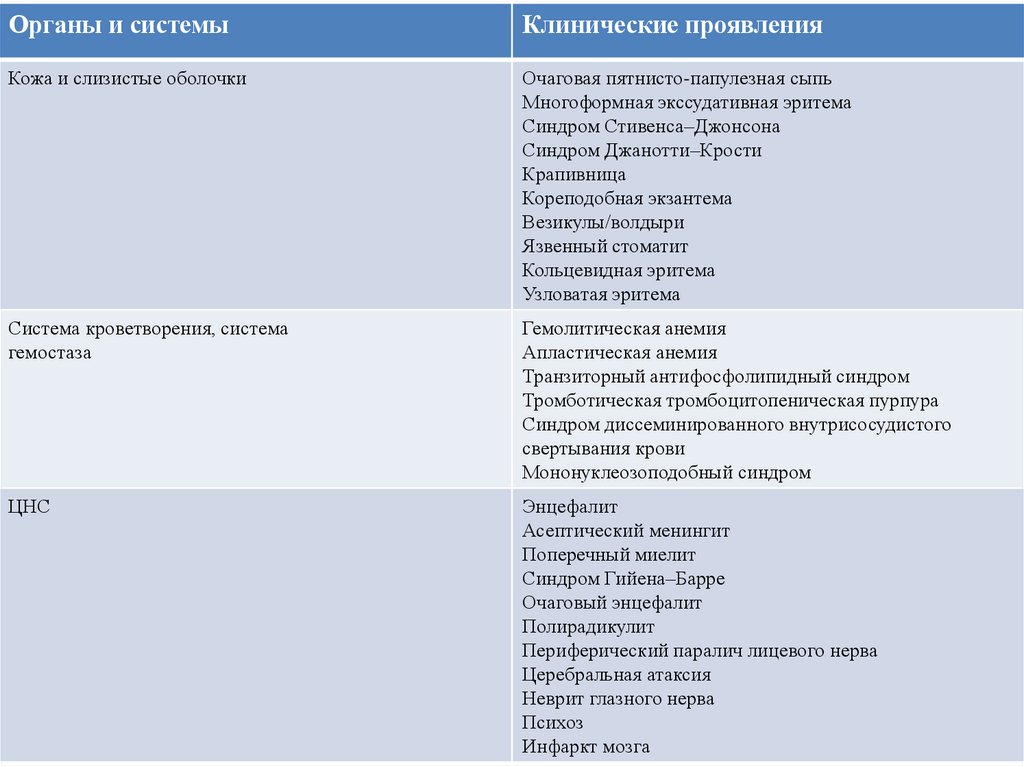
Органы и системыКлинические проявления
Кожа и слизистые оболочки
Очаговая пятнисто-папулезная сыпь
Многоформная экссудативная эритема
Синдром Стивенcа–Джонсона
Синдром Джанотти–Крости
Крапивница
Кореподобная экзантема
Везикулы/волдыри
Язвенный стоматит
Кольцевидная эритема
Узловатая эритема
Система кроветворения, система
гемостаза
Гемолитическая анемия
Апластическая анемия
Транзиторный антифосфолипидный синдром
Тромботическая тромбоцитопеническая пурпура
Синдром диссеминированного внутрисосудистого
свертывания крови
Мононуклеозоподобный синдром
ЦНС
Энцефалит
Асептический менингит
Поперечный миелит
Синдром Гийена–Барре
Очаговый энцефалит
Полирадикулит
Периферический паралич лицевого нерва
Церебральная атаксия
Неврит глазного нерва
Психоз
Инфаркт мозга
37.
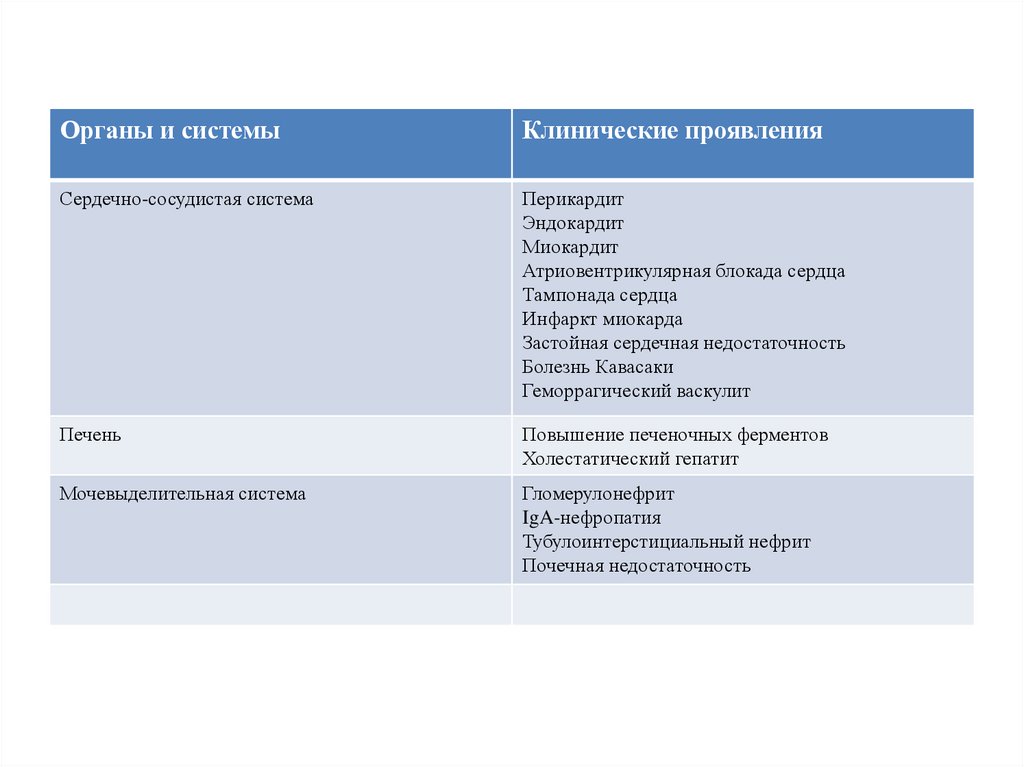
Органы и системыКлинические проявления
Сердечно-сосудистая система
Перикардит
Эндокардит
Миокардит
Атриовентрикулярная блокада сердца
Тампонада сердца
Инфаркт миокарда
Застойная сердечная недостаточность
Болезнь Кавасаки
Геморрагический васкулит
Печень
Повышение печеночных ферментов
Холестатический гепатит
Мочевыделительная система
Гломерулонефрит
IgA-нефропатия
Тубулоинтерстициальный нефрит
Почечная недостаточность
38.
Диагностика микоплазменнойинфекции
• Бактериологический метод — золотой стандарт диагностики
микоплазменной инфекции, который при 100%-ной специфичности
имеет невысокую чувствительность до 60 %, даже при соблюдении
всех требований. Этот метод трудоемкий, длительный и
дорогостоящий, малоинформативный
• Иммунологические методы диагностики направлены на определение
специфических антител или антигенов микоплазмы
• ПЦР
39.
ИФАПри первичной микоплазменной инфекции специфические IgM появляются через 7–10
дней после заражения, исчезают, как правило, к 6–8-й нед. болезни, но в ряде случаев
после инфицирования могут сохраняться длительно — до 1 года (двух и более лет).
IgG появляются через 2–3 нед. от начала заболевания и сохраняются в течение 12 и
более лет.
При повторной инфекции быстро нарастает уровень IgG, могут появляться IgM, но не
всегда. У взрослых и подростков продукция IgM может быть минимальной и
недостаточной для определения существующими методами
IgА появляются рано, уже в первые дни после инфицирования, их определение
большой диагностической значимости в педиатрической практике в настоящее время не
имеет, поскольку метод обнаружения IgА у новорожденных и школьников обладает
меньшей чувствительностью, чем выявление IgМ.
Наиболее достоверным методом, или золотым стандартом, является определение IgM
и/или IgG в парных сыворотках с интервалом в 2–4 нед.
Ложноположительные результаты: перекрестные реакции с аденовирусом, легионеллой,
герпесвирусами и другими микоплазмами.
Лица с иммунодефицитами:данный метод исследования подходит только для пациентов
с сохранным гуморальным иммунитетом
40.
Критерии госпитализации пациентов смикоплазменной пневмонией
Внелегочные осложнения, вызванные Mycoplasma pneumoniae.
Возраст ребенка менее 2 месяцев вне зависимости от тяжести и распространенности процесса.
Возраст ребенка до 3 лет при лобарном характере поражения легких.
Поражение 2 и более долей легких (вне зависимости от возраста).
Тяжелая энцефалопатия любого генеза.
Неблагоприятный преморбидный фон у детей в возрасте до 6 мес.: гипотрофия 2–3-й степени, рахит,
недоношенность,родовая травма.
6. Неблагоприятный фон у детей всех возрастных групп: органические поражения центральной
нервной системы, врожденные пороки развития.
7. Признаки тяжести процесса: температура тела выше 39 °С, выраженные признаки интоксикации;
одышка с частотой дыхания у детей: ≥ 50 в 1 мин в возрасте до 1 года, ≥ 40 в 1 мин в возрасте 1–3 лет, ≥
30 в 1 мин в возрасте 3–18 лет; асимметрия хрипов; лейкоцитоз либо лейкопения; нейтрофилез со
сдвигом лейкоцитарной формулы влево, СОЭ > 20 мм/ч., снижение сатурации
8. Хронические заболевания (хронические заболевания легких, включая бронхолегочную дисплазию,
бронхиальную астму, заболевания сердечно-сосудистой системы, нефриты, онкогематологические
заболевания).
9. Иммунокомпрометированные пациенты (длительно применявшие для лечения глюкокортикоиды,
цитостатики).
10. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях
(социально неблагополучные семьи, плохие социально-бытовые условия содержания (общежития,
поселения беженцев, вынужденных переселенцев и т.п.), религиозные воззрения родителей и т.п.).
11. Затяжное течение заболевания свыше 2 нед.
1.
2.
3.
4.
5.
6.
41.
Лечение микоплазменныхпневмоний
1.Этиотропная терапия с учетом основного возбудителя и микст флоры:
макролиды +
Наиболее эффективным является этиотропное лечение, начатое в
первые 3–4 дня заболевания
2.Патогенетическая терапия:
- инфузионная терапия глюкозо-солевыми растворами с целью
дезинтоксикации и/или регидратации.
3.Симптоматическая терапия:
- мукоактивная
- противрвоспалительная
- бронхолитическая
- кислородотерапия
4.Терапия осложнений
42.
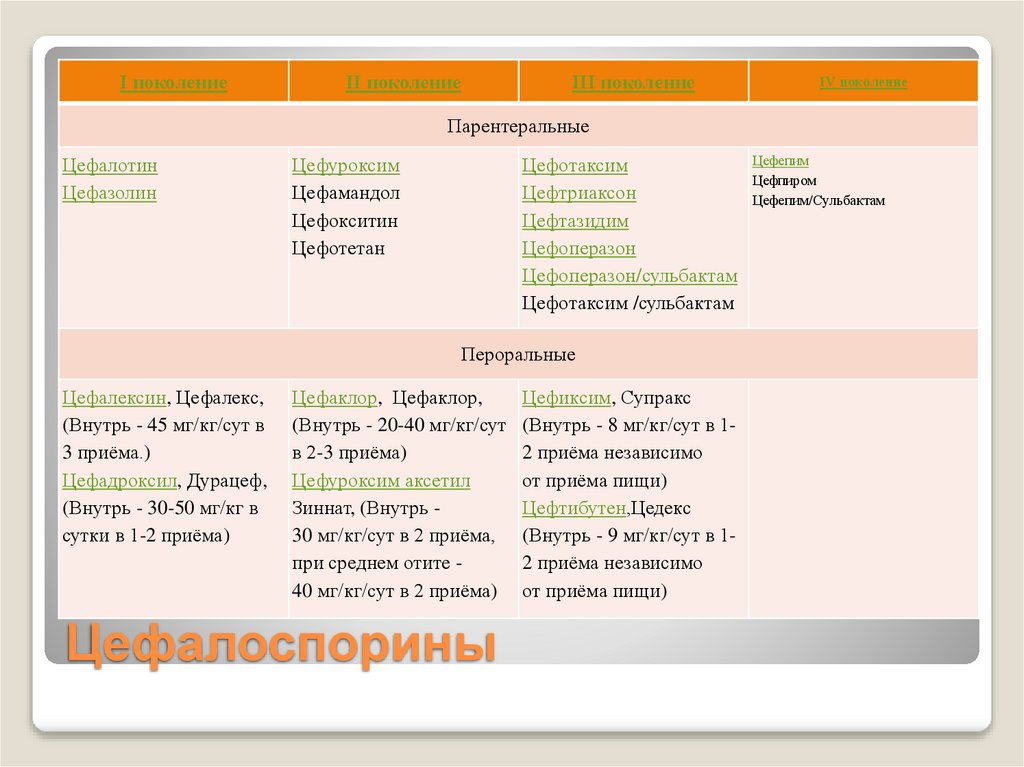
I поколениеII поколение
III поколение
IV поколение
Парентеральные
Цефалотин
Цефазолин
Цефуроксим
Цефамандол
Цефокситин
Цефотетан
Цефотаксим
Цефтриаксон
Цефтазидим
Цефоперазон
Цефоперазон/сульбактам
Цефотаксим /сульбактам
Пероральные
Цефалексин, Цефалекс,
(Внутрь - 45 мг/кг/сут в
3 приёма.)
Цефадроксил, Дурацеф,
(Внутрь - 30-50 мг/кг в
сутки в 1-2 приёма)
Цефаклор, Цефаклор,
(Внутрь - 20-40 мг/кг/сут
в 2-3 приёма)
Цефуроксим аксетил
Зиннат, (Внутрь 30 мг/кг/сут в 2 приёма,
при среднем отите 40 мг/кг/сут в 2 приёма)
Цефалоспорины
Цефиксим, Супракс
(Внутрь - 8 мг/кг/сут в 12 приёма независимо
от приёма пищи)
Цефтибутен,Цедекс
(Внутрь - 9 мг/кг/сут в 12 приёма независимо
от приёма пищи)
Цефепим
Цефпиром
Цефепим/Сульбактам
43.
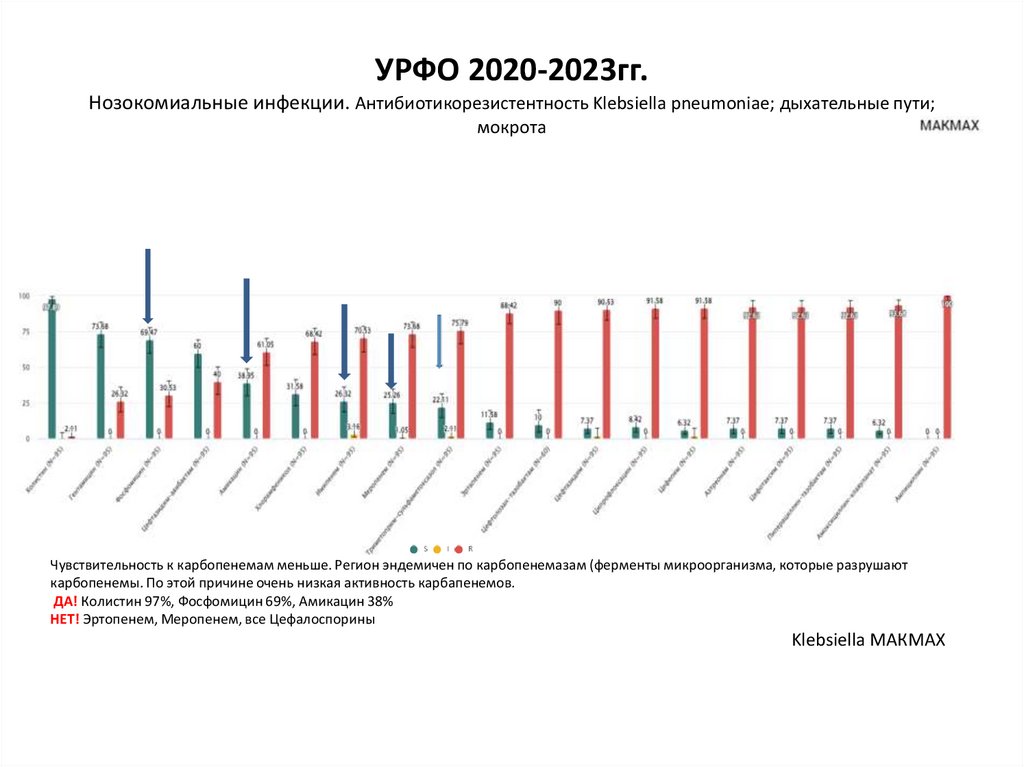
УРФО 2020-2023гг.Нозокомиальные инфекции. Антибиотикорезистентность Klebsiella pneumoniae; дыхательные пути;
мокрота
Чувствительность к карбопенемам меньше. Регион эндемичен по карбопенемазам (ферменты микроорганизма, которые разрушают
карбопенемы. По этой причине очень низкая активность карбапенемов.
ДА! Колистин 97%, Фосфомицин 69%, Амикацин 38%
НЕТ! Эртопенем, Меропенем, все Цефалоспорины
Klebsiella МАКМАХ
44.
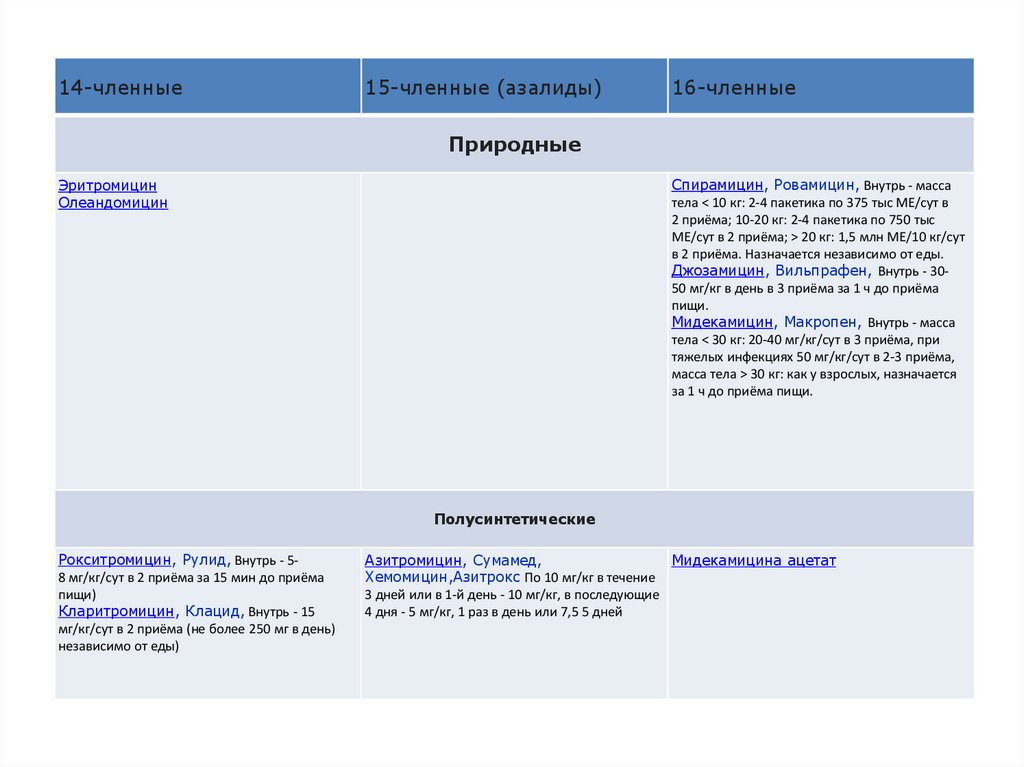
14-членныеМакролиды
15-членные (азалиды)
16-членные
Природные
Спирамицин, Ровамицин, Внутрь - масса
тела < 10 кг: 2-4 пакетика по 375 тыс МЕ/сут в
2 приёма; 10-20 кг: 2-4 пакетика по 750 тыс
МЕ/сут в 2 приёма; > 20 кг: 1,5 млн МЕ/10 кг/сут
в 2 приёма. Назначается независимо от еды.
Джозамицин, Вильпрафен, Внутрь - 3050 мг/кг в день в 3 приёма за 1 ч до приёма
пищи.
Мидекамицин, Макропен, Внутрь - масса
тела < 30 кг: 20-40 мг/кг/сут в 3 приёма, при
тяжелых инфекциях 50 мг/кг/сут в 2-3 приёма,
масса тела > 30 кг: как у взрослых, назначается
за 1 ч до приёма пищи.
Эритромицин
Олеандомицин
Полусинтетические
Рокситромицин, Рулид, Внутрь - 58 мг/кг/сут в 2 приёма за 15 мин до приёма
пищи)
Кларитромицин, Клацид, Внутрь - 15
мг/кг/сут в 2 приёма (не более 250 мг в день)
независимо от еды)
Азитромицин, Сумамед,
Мидекамицина ацетат
Хемомицин,Азитрокс По 10 мг/кг в течение
3 дней или в 1-й день - 10 мг/кг, в последующие
4 дня - 5 мг/кг, 1 раз в день или 7,5 5 дней
45.
Оценка эффективностиантибактериальной терапии пневмоний
Полный эффект
Частичный эффект
Отсутствие эффекта
Падение температуры ниже 38 ºС через 24–48 ч
при неосложненной и
через 3–4 сут при
осложненной
пневмонии на фоне улучшения состояния и
аппетита, исчезновение
одышки.
В эти сроки нет отрицательной динамики
рентгенологической
картины
Сохранение фебрильной
температуры через 24–48 ч при
неосложненной и через
3–4 сут при осложненной
пневмонии на фоне
снижения степени
токсикоза, уменьшения
одышки, улучшения
аппетита, при отсутствии
отрицательной рентгенологической динамики.
Смена антибиотика не
требуется
Сохранение лихорадки
при ухудшении состояния
и/или нарастании патологических изменений в
легких или плевральной
полости (увеличение объема выпота и его цитоза),
нарастание одышки и гипоксемии. Требуется смена антибиотика
46.
Уровень обоснованности данных:– I — данные тщательно спланированных проспективных контролируемых исследований в соответствующей группе детей;
– II — данные небольших проспективных исследований, в которых
препараты сравнивались либо с другими препаратами, либо с плацебо,
или
приемлемые данные ретроспективных исследований у детей, или же
данные, полученные в других возрастных группах (например, у
взрослых);
– III — данные отраслевых клинических наблюдений, согласительных рекомендаций либо мнение экспертов в тех случаях, когда
надежные
данные не имеются
47.
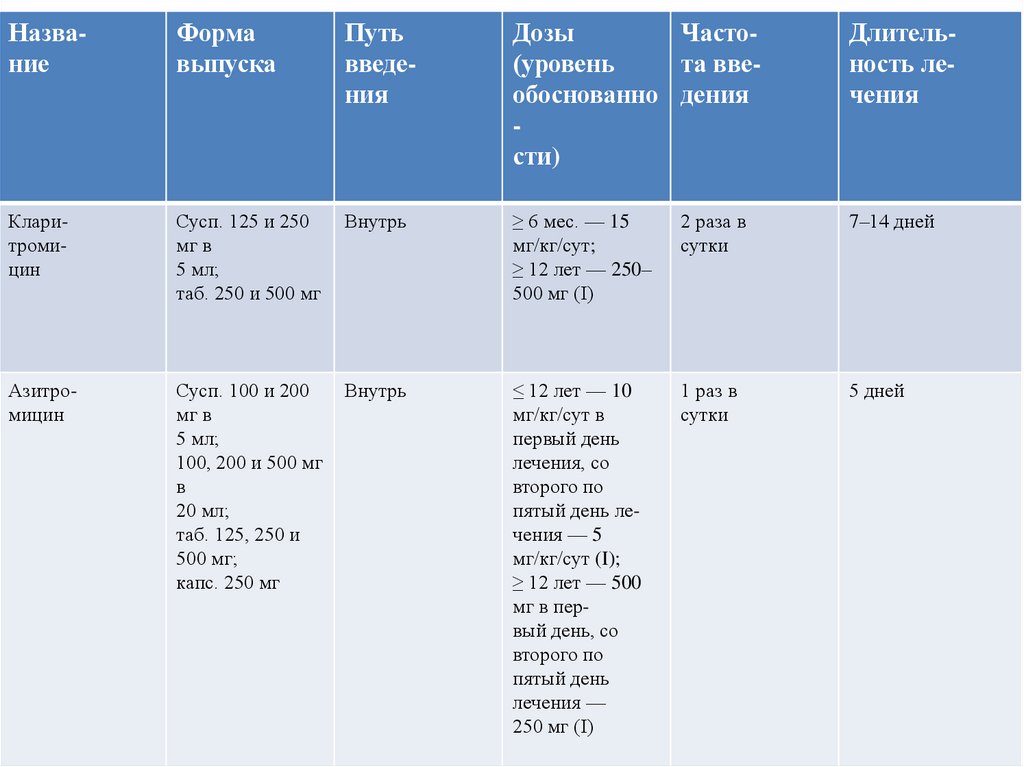
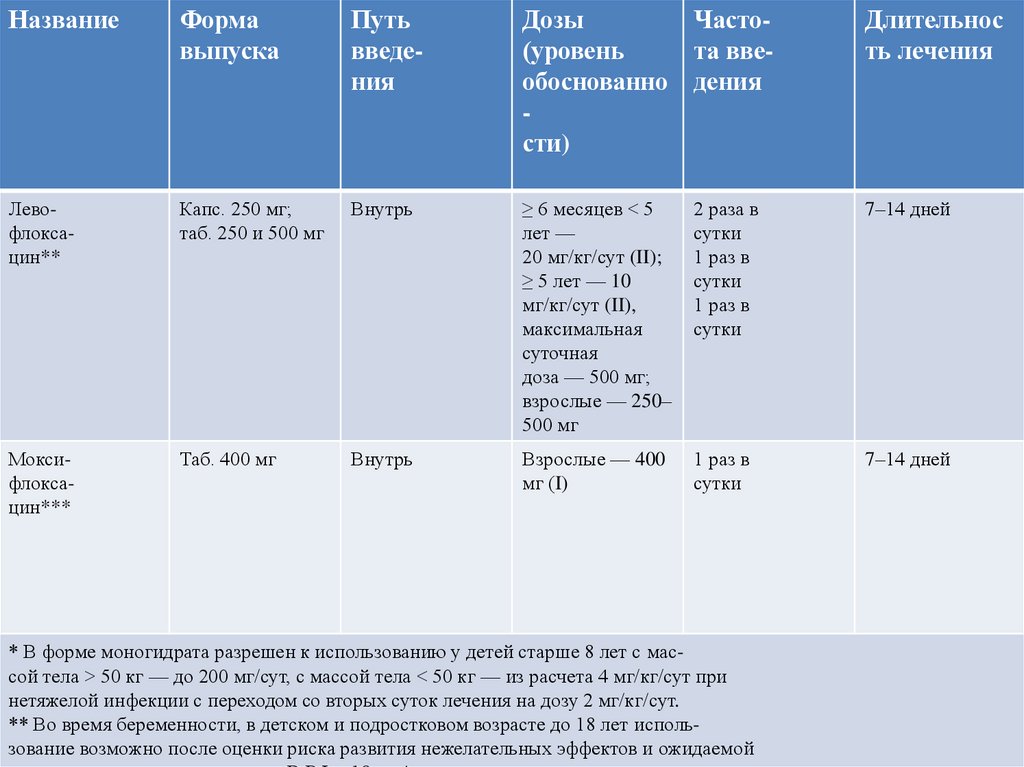
НазваниеФорма
выпуска
Путь
введения
Дозы
Часто(уровень
та ввеобоснованно дения
сти)
Длительность лечения
Кларитромицин
Сусп. 125 и 250
мг в
5 мл;
таб. 250 и 500 мг
Внутрь
≥ 6 мес. — 15
мг/кг/сут;
≥ 12 лет — 250–
500 мг (I)
2 раза в
сутки
7–14 дней
Азитромицин
Сусп. 100 и 200
мг в
5 мл;
100, 200 и 500 мг
в
20 мл;
таб. 125, 250 и
500 мг;
капс. 250 мг
Внутрь
≤ 12 лет — 10
мг/кг/сут в
первый день
лечения, со
второго по
пятый день лечения — 5
мг/кг/сут (I);
≥ 12 лет — 500
мг в первый день, со
второго по
пятый день
лечения —
250 мг (I)
1 раз в
сутки
5 дней
48.
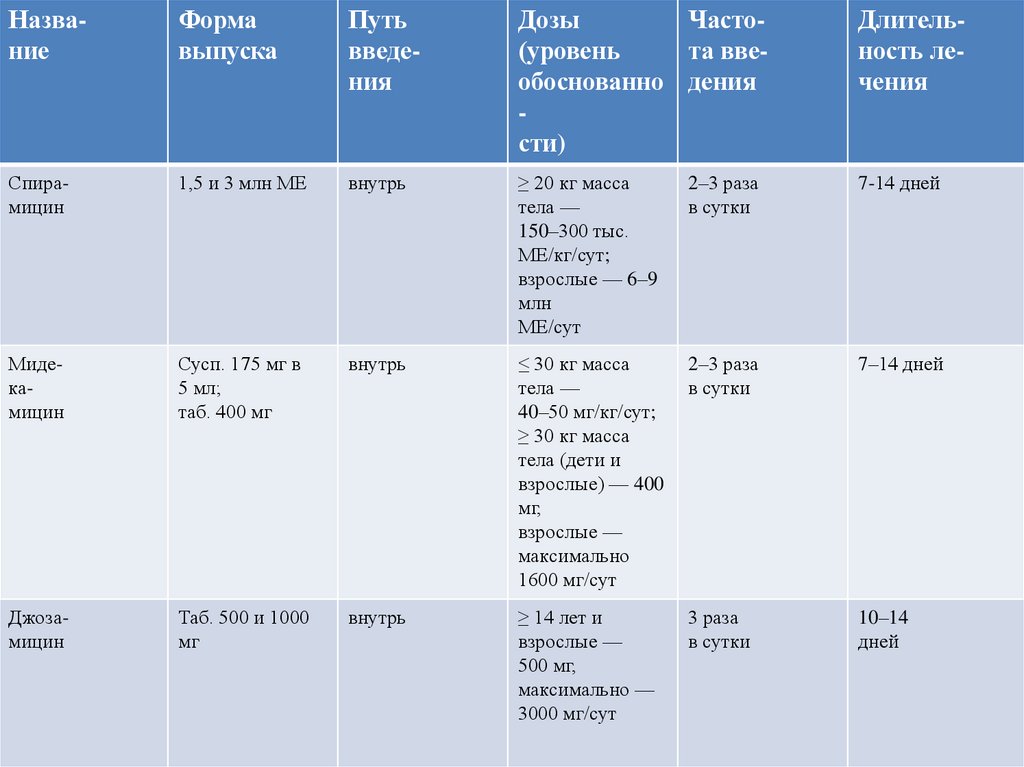
НазваниеФорма
выпуска
Путь
введения
Дозы
Часто(уровень
та ввеобоснованно дения
сти)
Длительность лечения
Спирамицин
1,5 и 3 млн МЕ
внутрь
≥ 20 кг масса
тела —
150–300 тыс.
МЕ/кг/сут;
взрослые — 6–9
млн
МЕ/сут
2–3 раза
в сутки
7-14 дней
Мидекамицин
Сусп. 175 мг в
5 мл;
таб. 400 мг
внутрь
≤ 30 кг масса
тела —
40–50 мг/кг/сут;
≥ 30 кг масса
тела (дети и
взрослые) — 400
мг,
взрослые —
максимально
1600 мг/сут
2–3 раза
в сутки
7–14 дней
Джозамицин
Таб. 500 и 1000
мг
внутрь
≥ 14 лет и
взрослые —
500 мг,
максимально —
3000 мг/сут
3 раза
в сутки
10–14
дней
49.
НазваниеФорма
выпуска
Путь
введения
Дозы
Часто(уровень
та ввеобоснованно дения
сти)
Длительнос
ть лечения
Левофлоксацин**
Капс. 250 мг;
таб. 250 и 500 мг
Внутрь
≥ 6 месяцев < 5
лет —
20 мг/кг/сут (II);
≥ 5 лет — 10
мг/кг/сут (II),
максимальная
суточная
доза — 500 мг;
взрослые — 250–
500 мг
2 раза в
сутки
1 раз в
сутки
1 раз в
сутки
7–14 дней
Моксифлоксацин***
Таб. 400 мг
Внутрь
Взрослые — 400
мг (I)
1 раз в
сутки
7–14 дней
* В форме моногидрата разрешен к использованию у детей старше 8 лет с массой тела > 50 кг — до 200 мг/сут, с массой тела < 50 кг — из расчета 4 мг/кг/сут при
нетяжелой инфекции с переходом со вторых суток лечения на дозу 2 мг/кг/сут.
** Во время беременности, в детском и подростковом возрасте до 18 лет использование возможно после оценки риска развития нежелательных эффектов и ожидаемой
50.
Резистентность к макролидам.• В последние годы широкомасштабное использование макролидов
привело к росту резистентности Mycoplasma pneumoniaе к этим
лекарственным средствам во всем мире.
• Так, доля резистентности возбудителя в Азии составляет от 10–20 до
90–96 % в некоторых частях Китая, в Европе и США — от 0 до 15 %.
• Данных по РФ в настоящий момент нет
• Резистентная к макролидам Mycoplasma pneumoniaе более
распространена среди детей.
• Сохранение лихорадки у пациентов на фоне лечения макролидами в
течение 48 ч и более свидетельствует об устойчивости микоплазмы к
макролидам либо наличии смешанной флоры.
В этих случаях в терапию рекомендуют включать альтернативные
лекарственные средства
51.
Мукоактивные средства впедиатрической практике
Муколитики
Мукорегуляторы
Мукокинетики
Отхаркивающие
разжижение вязкого
секрета
изменение состава
продуцируемого
секрета
стимуляция
активности
мерцательного
эпителия
рефлекторная и
резорбтивная
стимуляция секреции
и перистальтики
Классические:
Ацетилцистеин,
Эрдостеин
Карбоцистеин,
Лизиновая соль
карбоцистеина
Амброксол
Секретомоторные
средства,
Гипертонические
растворы,
Гвайфеназин,
Фитопрепараты
Пептидные:
Дорназа альфа
Комбинированные препараты
Гвайфенезин + сальбутамол + бромгексин
Адаптировано по: Геппе Н.А., Малахов А.Б., Зайцева О.В., Дегтярева М.В., Ильенкова Н.А., Калюжин О.В., Карпова Е.П., Ковригина Е.С., Колосова Н.Г.,
Симонова О.И., Сорока Н.Д., Шуляк И.П., Эткина Э.И. Спорные и нерешенные вопросы в терапии кашля у детей в амбулаторной прак-тике. Педиатрия (Прил.
к журн. Consilium Medicum). 2017; 4
52.
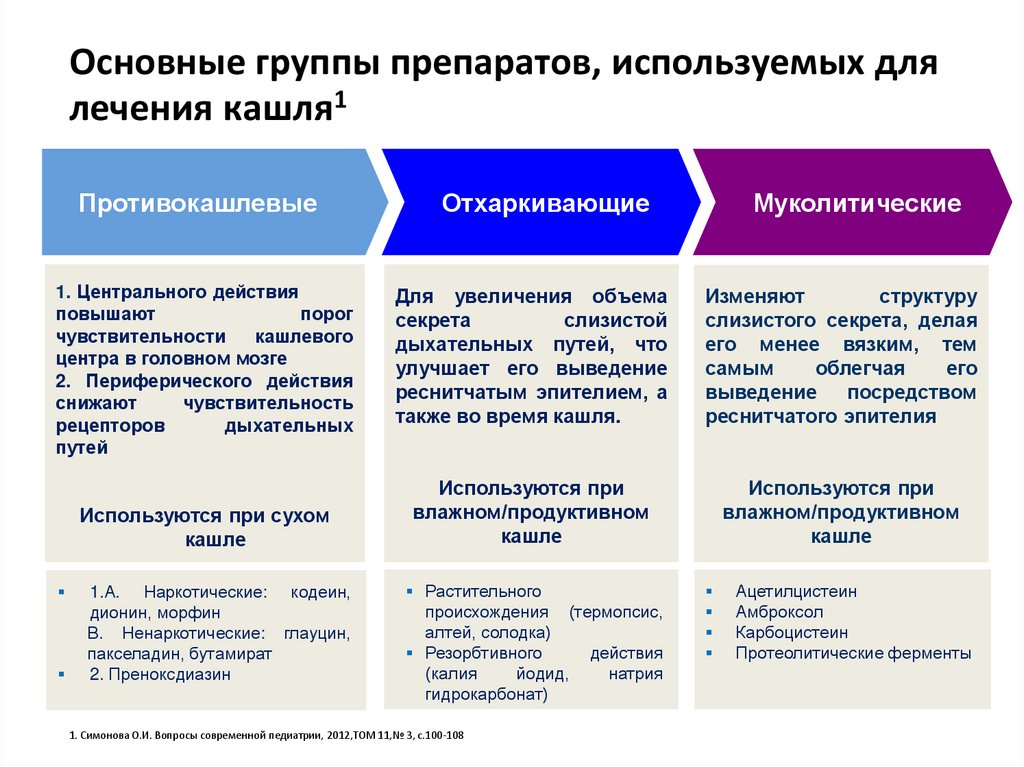
Основные группы препаратов, используемых длялечения кашля1
Противокашлевые
1. Центрального действия
повышают
порог
чувствительности
кашлевого
центра в головном мозге
2. Периферического действия
снижают
чувствительность
рецепторов
дыхательных
путей
Используются при сухом
кашле
1.А. Наркотические: кодеин,
дионин, морфин
В. Ненаркотические: глауцин,
пакселадин, бутамират
2. Преноксдиазин
Отхаркивающие
Муколитические
Для увеличения объема
секрета
слизистой
дыхательных путей, что
улучшает его выведение
реснитчатым эпителием, а
также во время кашля.
Изменяют
структуру
слизистого секрета, делая
его менее вязким, тем
самым
облегчая
его
выведение
посредством
реснитчатого эпителия
Используются при
влажном/продуктивном
кашле
Используются при
влажном/продуктивном
кашле
Растительного
происхождения (термопсис,
алтей, солодка)
Резорбтивного
действия
(калия
йодид,
натрия
гидрокарбонат)
1. Симонова О.И. Вопросы современной педиатрии, 2012,ТОМ 11,№ 3, с.100-108
Ацетилцистеин
Амброксол
Карбоцистеин
Протеолитические ферменты
53.
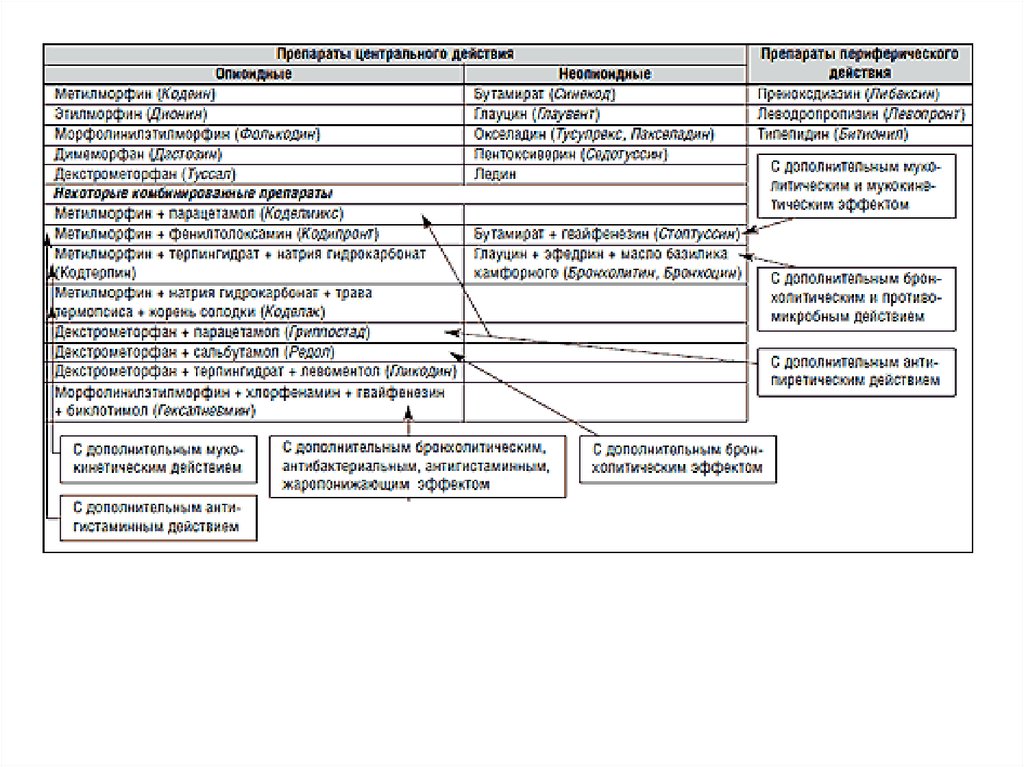
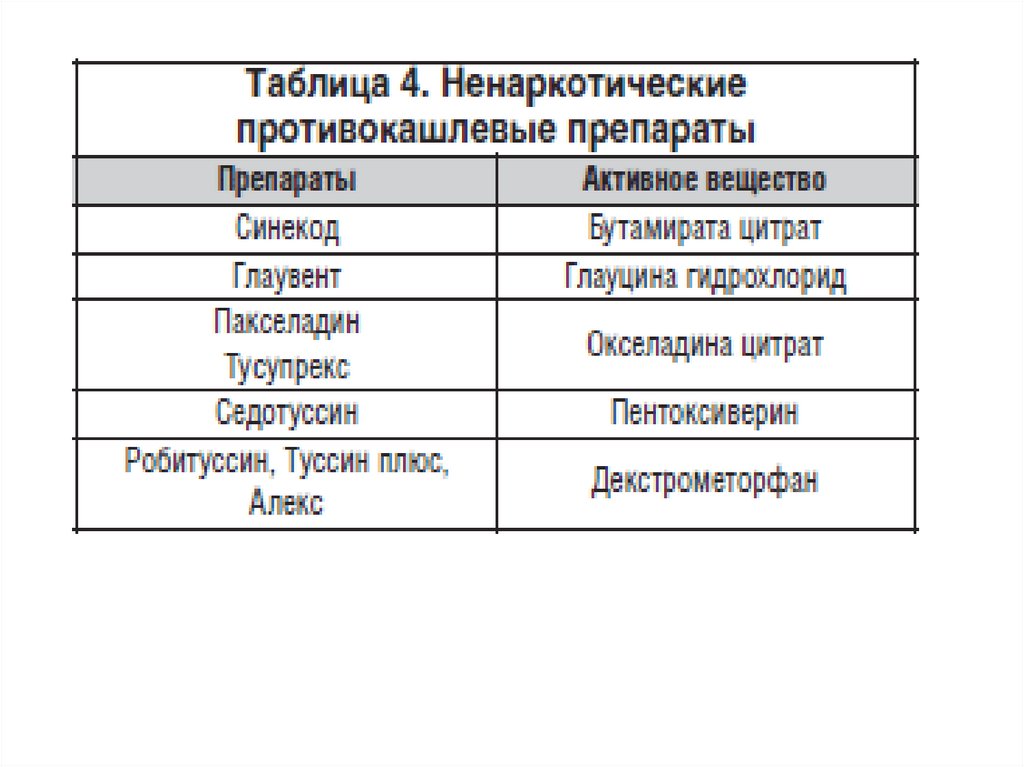
Противокашлевые средства54.
Торговые названия55.
Вопросы к тактикеОтсутствие профилактических мер в очаге
Недооценка анамнеза
Недооценка эпидемиологических данных
Недооценка степени тяжести
Несвоевременная диагностика
Антибактериальная терапия не по профилю с формированием
резистетных микст штаммов
• Неконтролируемое применине ГКС в терапии
• Отсутствие индивидуального подхода к пациентов с
компроментированным состоянием дыхательных путей
• Недооценка потенциальной тяжести инфекции, потенциальных
осложнений и исхода заболевания
56.
Профилактика• Специфическая профилактика не разработана.
• Неспецифическая профилактика включает соблюдение режима дня,
полноценный сон, прогулки на свежем воздухе (не менее 2 ч в день),
рациональное питание с достаточным количеством свежих овощей и
фруктов,полиненасыщенных жирных кислот.
• В очаге микоплазменной инфекции проводится влажная уборка и
проветривание. Необходимо избегать скученности людей, исключить активное и пассивное табакокурение.
• Химиопрофилактика заключается в назначении макролидов
или доксициклина лицам из группы риска по развитию тяжелого
заболевания, имевшим близкий контакт с заболевшим микоплазменной
инфекцией.
О. Ф. РОМАНОВСКАЯ, А. А. АСТАПОВ, О. Н. РОМАНОВА
57.
58.
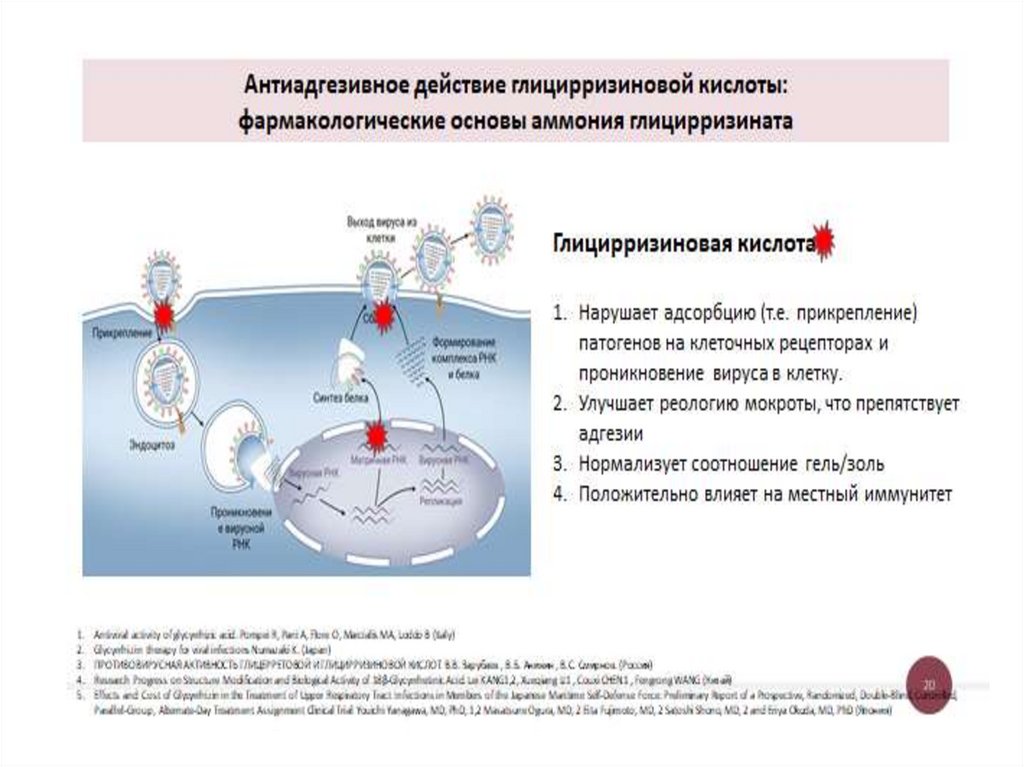
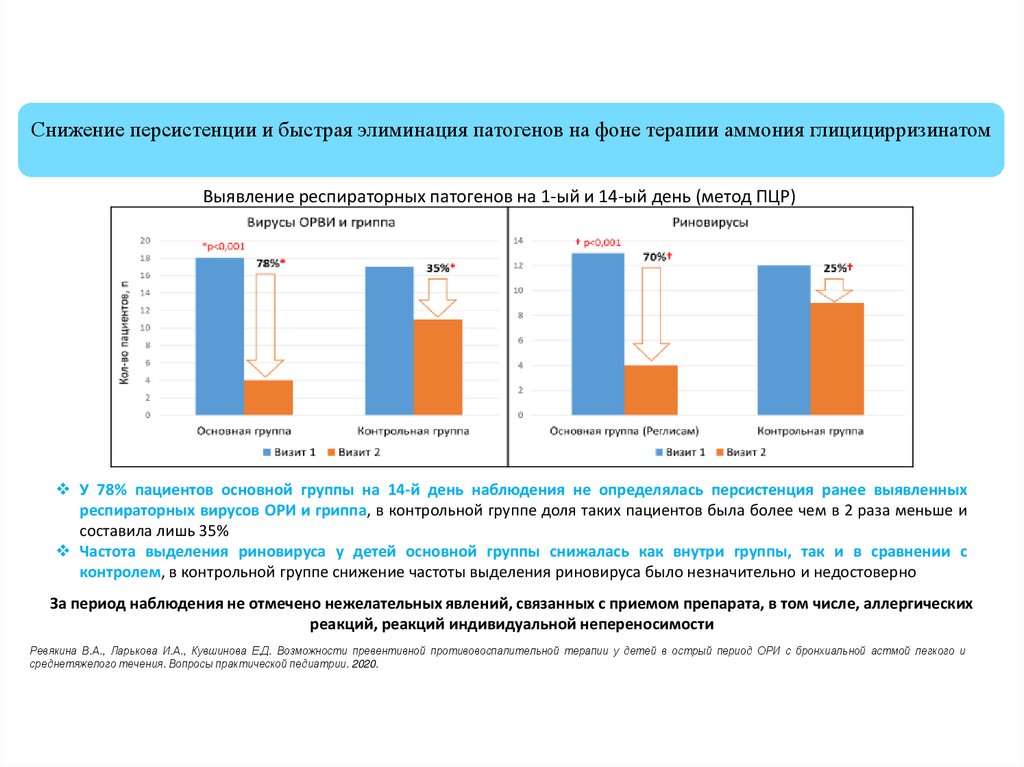
Снижение персистенции и быстрая элиминация патогенов на фоне терапии аммония глицицирризинатомВыявление респираторных патогенов на 1-ый и 14-ый день (метод ПЦР)
У 78% пациентов основной группы на 14-й день наблюдения не определялась персистенция ранее выявленных
респираторных вирусов ОРИ и гриппа, в контрольной группе доля таких пациентов была более чем в 2 раза меньше и
составила лишь 35%
Частота выделения риновируса у детей основной группы снижалась как внутри группы, так и в сравнении с
контролем, в контрольной группе снижение частоты выделения риновируса было незначительно и недостоверно
За период наблюдения не отмечено нежелательных явлений, связанных с приемом препарата, в том числе, аллергических
реакций, реакций индивидуальной непереносимости
Ревякина В.А., Ларькова И.А., Кувшинова Е.Д. Возможности превентивной противовоспалительной терапии у детей в острый период ОРИ с бронхиальной астмой легкого и
среднетяжелого течения. Вопросы практической педиатрии. 2020.
59.
Уменьшение частоты и длительности ОРИ и потребности в антибиотиках на фоне терапииаммония глицицирризинатом
Средняя длительность одного эпизода ОРИ (дни)
Уменьшение частоты эпизодов ОРИ на 37%
в сравнении с контрольной группой
Дни
• Уменьшение средней продолжительности
одного эпизода ОРИ на 2,5 дня, а также
случаев ее затяжного течения (>14 дней)
<0,05
Реглисам
Контроль
• На треть уменьшить долю пациентов,
нуждающихся
в
системной
антибактериальной терапии при ОРИ
Камаев А.В., Трусова О.В., Макарова И.В., Коростовцев Д.С. Исследование клинической эффективности аммония глицирризината у детей дошкольного возраста из
группы высокого риска формирования бронхиальной астмы. Вопросы практической педиатрии. 2018; 13(4): 104–111.
60.
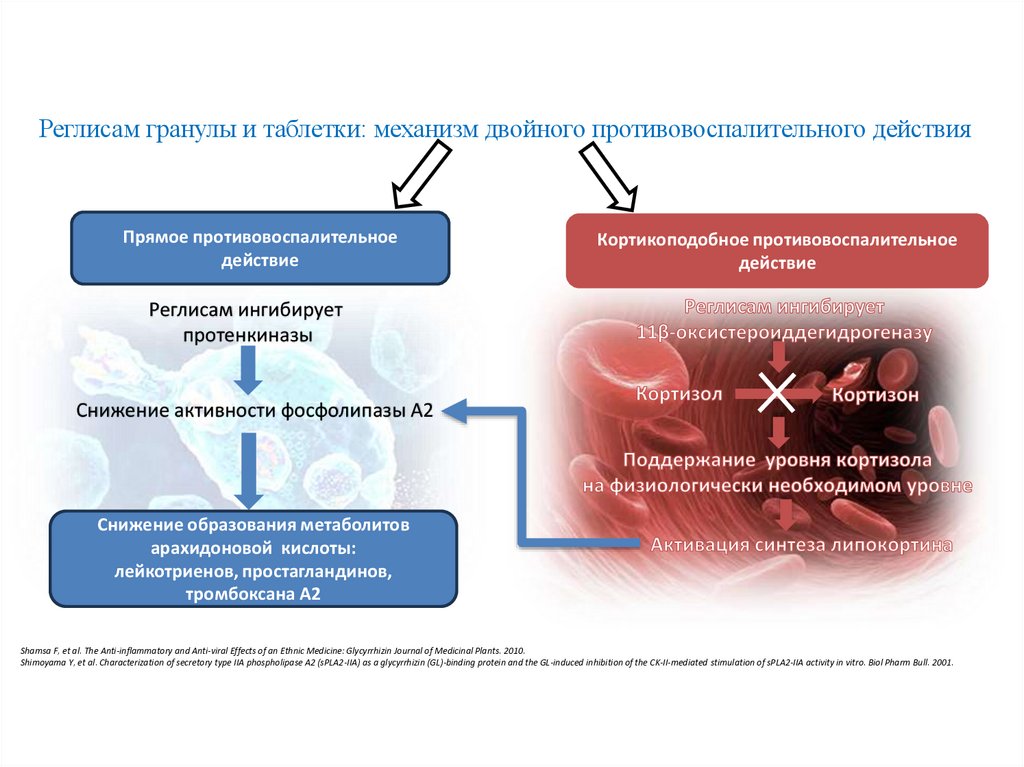
Реглисам гранулы и таблетки: механизм двойного противовоспалительного действияПрямое противовоспалительное
действие
Кортикоподобное противовоспалительное
действие
Реглисам ингибирует
протенкиназы
Снижение активности фосфолипазы А2
Снижение образования метаболитов
арахидоновой кислоты:
лейкотриенов, простагландинов,
тромбоксана А2
Shamsa F, et al. The Anti-inflammatory and Anti-viral Effects of an Ethnic Medicine: Glycyrrhizin Journal of Medicinal Plants. 2010.
Shimoyama Y, et al. Characterization of secretory type IIA phospholipase A2 (sPLA2-IIA) as a glycyrrhizin (GL)-binding protein and the GL-induced inhibition of the CK-II-mediated stimulation of sPLA2-IIA activity in vitro. Biol Pharm Bull. 2001.
61.
62.
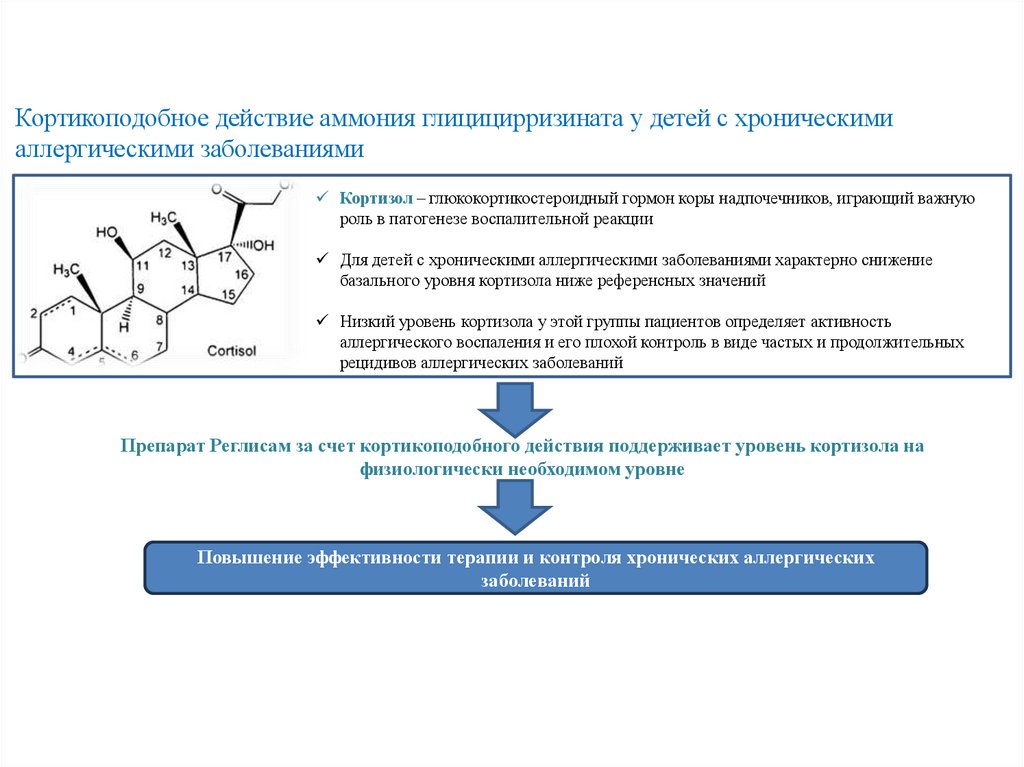
Кортикоподобное действие аммония глицицирризината у детей с хроническимиаллергическими заболеваниями
Кортизол – глюкокортикостероидный гормон коры надпочечников, играющий важную
роль в патогенезе воспалительной реакции
Для детей с хроническими аллергическими заболеваниями характерно снижение
базального уровня кортизола ниже референсных значений
Низкий уровень кортизола у этой группы пациентов определяет активность
аллергического воспаления и его плохой контроль в виде частых и продолжительных
рецидивов аллергических заболеваний
Препарат Реглисам за счет кортикоподобного действия поддерживает уровень кортизола на
физиологически необходимом уровне
Повышение эффективности терапии и контроля хронических аллергических
заболеваний
63.
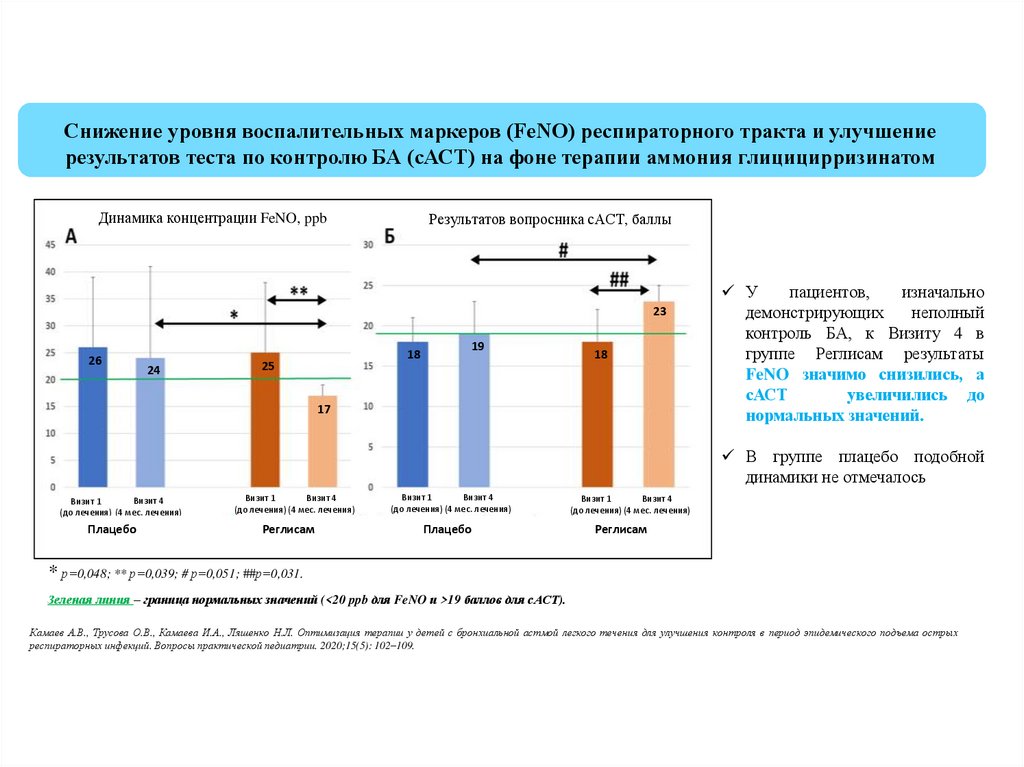
Снижение уровня воспалительных маркеров (FeNO) респираторного тракта и улучшениерезультатов теста по контролю БА (сАСТ) на фоне терапии аммония глицицирризинатом
Динамика концентрации FeNO, ppb
Результатов вопросника сАСТ, баллы
23
26
24
18
25
19
18
17
У
пациентов,
изначально
демонстрирующих
неполный
контроль БА, к Визиту 4 в
группе Реглисам результаты
FeNO значимо снизились, а
сАСТ
увеличились до
нормальных значений.
В группе плацебо подобной
динамики не отмечалось
Визит 4
Визит 1
(до лечения) (4 мес. лечения)
Плацебо
Визит 1
Визит 4
(до лечения) (4 мес. лечения)
Визит 1
Визит 4
(до лечения) (4 мес. лечения)
Реглисам
Плацебо
Визит 1
Визит 4
(до лечения) (4 мес. лечения)
Реглисам
* р=0,048; ** р=0,039; # р=0,051; ##р=0,031.
Зеленая линия – граница нормальных значений (<20 ppb для FeNO и >19 баллов для сАСТ).
Камаев А.В., Трусова О.В., Камаева И.А., Ляшенко Н.Л. Оптимизация терапии у детей с бронхиальной астмой легкого течения для улучшения контроля в период эпидемического подъема острых
респираторных инфекций. Вопросы практической педиатрии. 2020;15(5): 102–109.
64.
Возможности превентивной противовоспалительной терапии в острый период ОРИ у детей сбронхиальной астмой легкого и среднетяжелого течения
Исследование: открытое проспективное сравнительное одноцентровое
Исследовательский центр: ФГБУН «ФИЦ питания и биотехнологии» отделение аллергологии, г. Москва
Исследователи: Ревякина В.А., Ларькова И.А., Кувшинова Е.Д
Цель исследования: оценка эффективности препарата Реглисам у детей с БА в острый период ОРИ
В исследование включены 42 ребенка в возрасте от 6-ти до 10-ти лет с установленным диагнозом БА легкого и
среднетяжелого течения, в острый период ОРИ (1-2 сутки от начала клинических проявлений), из них:
20 пациентов (основная группа), из которых 65% получали базисную терапию БА (ИГКС, или
ИГК+ДДБА, или монтелукаст), остальные были без базисной терапии БА. Всем пациентам этой группы
назначался Реглисам в течение 14 дней и симптоматическое лечение ОРИ.
22 пациента (контрольная группа) из которых 64% получали базисную терапию БА (ИГКС, или
ИГК+ДДБА, или монтелукаст), остальные были без базисной терапии БА, все дети получали только
симптоматическое лечение ОРИ.
Период наблюдения: 14 дней
Ревякина В.А., Ларькова И.А., Кувшинова Е.Д. Возможности превентивной противовоспалительной терапии у детей в острый период ОРИ с бронхиальной астмой легкого и
среднетяжелого течения. Вопросы практической педиатрии. 2020.
65.
66.
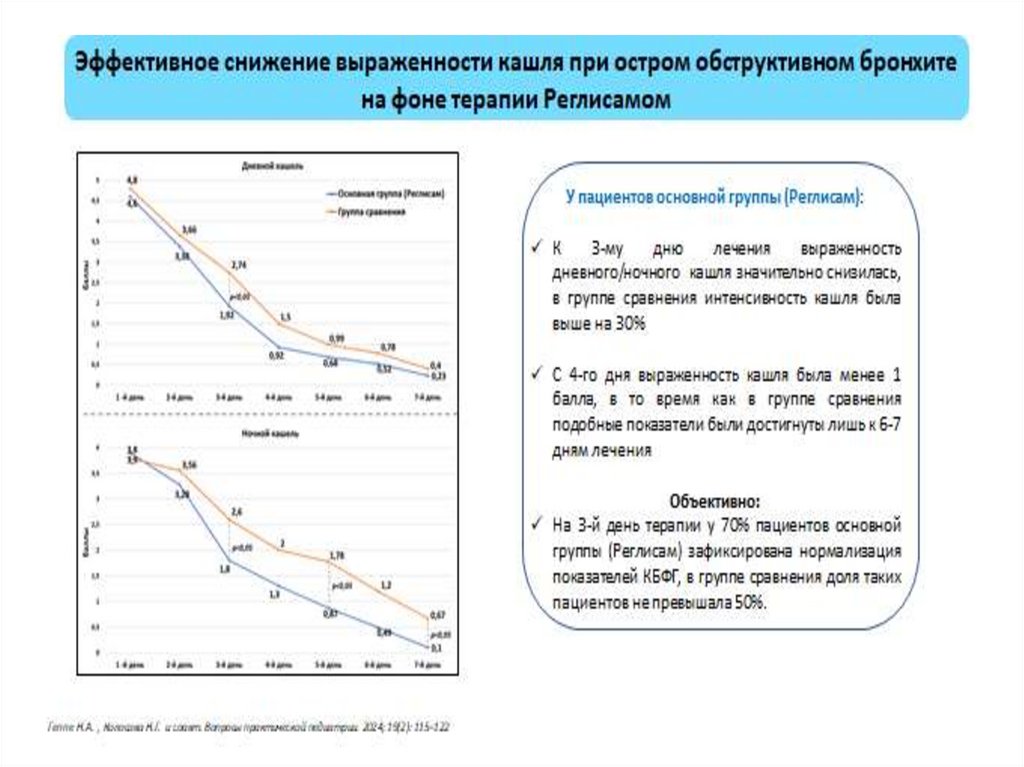
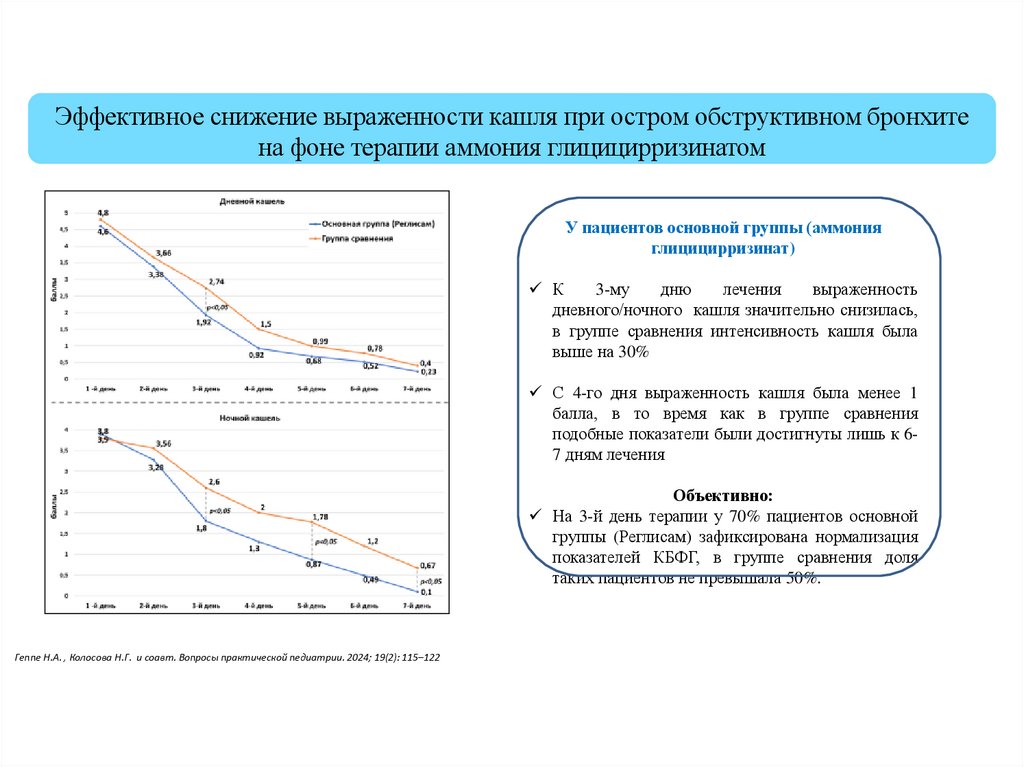
Эффективное снижение выраженности кашля при остром обструктивном бронхитена фоне терапии аммония глицицирризинатом
У пациентов основной группы (аммония
глицицирризинат)
К
3-му
дню
лечения
выраженность
дневного/ночного кашля значительно снизилась,
в группе сравнения интенсивность кашля была
выше на 30%
С 4-го дня выраженность кашля была менее 1
балла, в то время как в группе сравнения
подобные показатели были достигнуты лишь к 67 дням лечения
Объективно:
На 3-й день терапии у 70% пациентов основной
группы (Реглисам) зафиксирована нормализация
показателей КБФГ, в группе сравнения доля
таких пациентов не превышала 50%.
Геппе Н.А. , Колосова Н.Г. и соавт. Вопросы практической педиатрии. 2024; 19(2): 115–122
67.
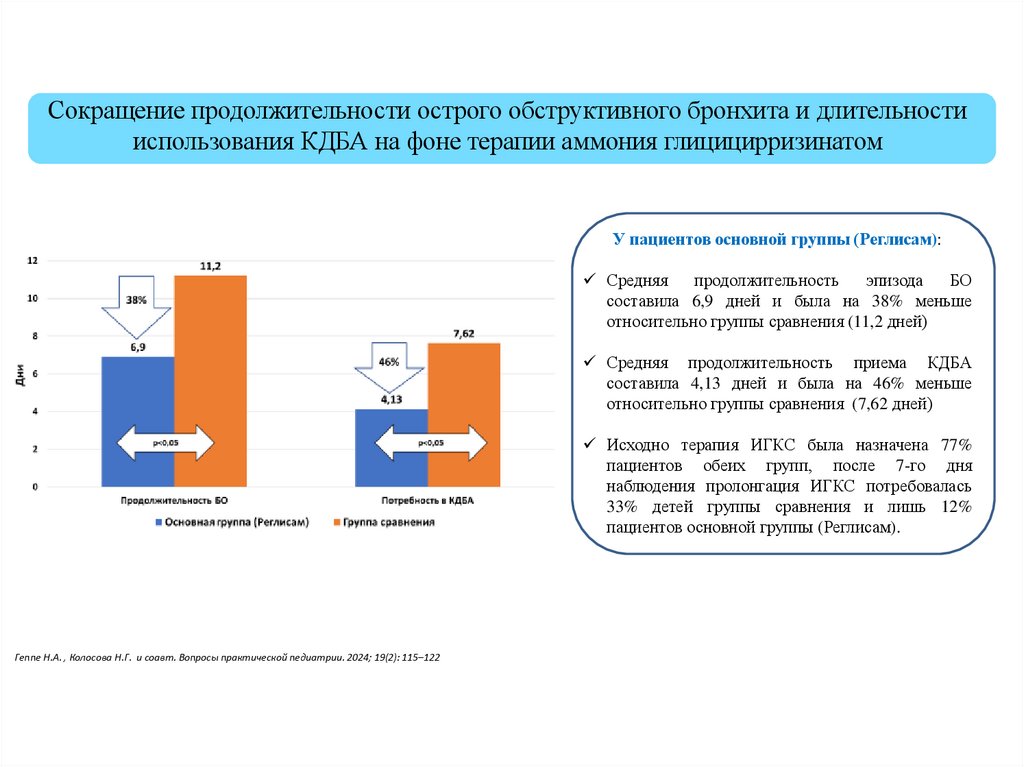
Сокращение продолжительности острого обструктивного бронхита и длительностииспользования КДБА на фоне терапии аммония глицицирризинатом
У пациентов основной группы (Реглисам):
Средняя
продолжительность
эпизода
БО
составила 6,9 дней и была на 38% меньше
относительно группы сравнения (11,2 дней)
Средняя продолжительность приема КДБА
составила 4,13 дней и была на 46% меньше
относительно группы сравнения (7,62 дней)
Исходно терапия ИГКС была назначена 77%
пациентов обеих групп, после 7-го дня
наблюдения пролонгация ИГКС потребовалась
33% детей группы сравнения и лишь 12%
пациентов основной группы (Реглисам).
Геппе Н.А. , Колосова Н.Г. и соавт. Вопросы практической педиатрии. 2024; 19(2): 115–122
68.
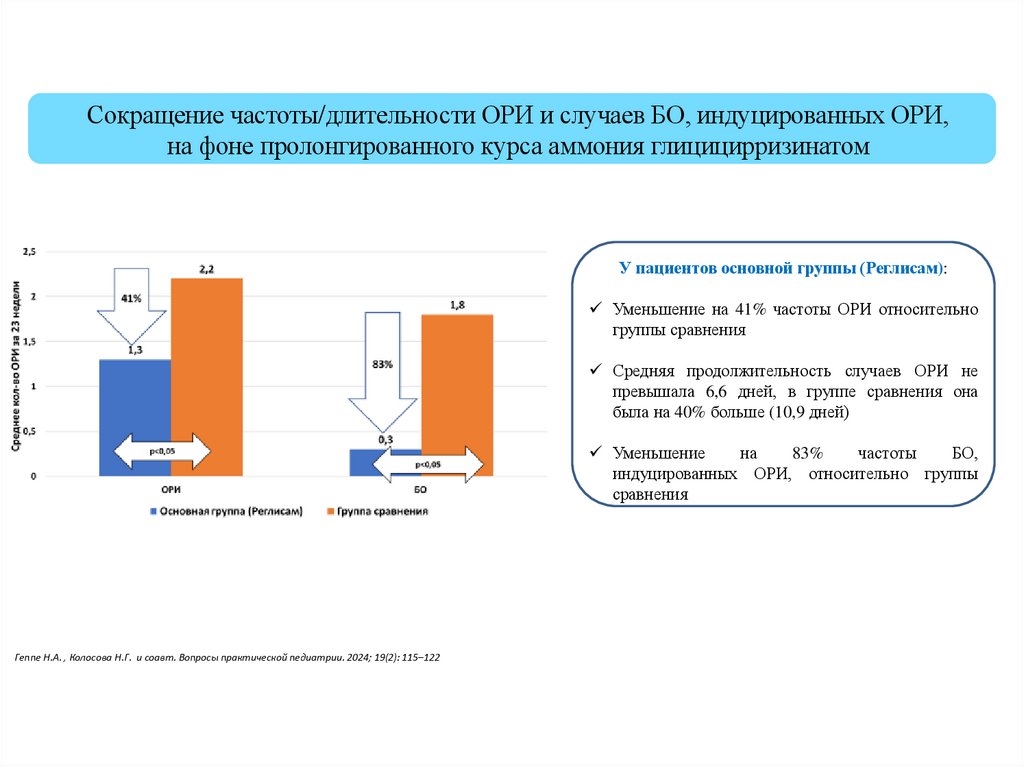
Сокращение частоты/длительности ОРИ и случаев БО, индуцированных ОРИ,на фоне пролонгированного курса аммония глицицирризинатом
У пациентов основной группы (Реглисам):
Уменьшение на 41% частоты ОРИ относительно
группы сравнения
Средняя продолжительность случаев ОРИ не
превышала 6,6 дней, в группе сравнения она
была на 40% больше (10,9 дней)
Уменьшение
на
83%
частоты
БО,
индуцированных ОРИ, относительно группы
сравнения
Геппе Н.А. , Колосова Н.Г. и соавт. Вопросы практической педиатрии. 2024; 19(2): 115–122
69.
Негормональный противовоспалительный препарат Реглисам при добавлении к базисной терапиибронхиальной астмы в период эпидемического подъема ОРИ улучшает контроль над течением
заболевания:
Сокращает частоту обострений БА на фоне ОРИ
В 1,5 раза уменьшает длительность и частоту эпизодов ОРИ у пациентов с БА на пике
эпидемического подъема заболеваемости
На 26% сокращает объем дополнительной терапии иГКС, используемой для купирования
обострений БА на фоне ОРИ
На 32% снижает уровень воспалительных маркеров (FeNO) респираторного тракта у пациентов с
неполным контролем бронхиальной астмы
Камаев А.В., Трусова О.В., Камаева И.А., Ляшенко Н.Л. Оптимизация терапии у детей с бронхиальной астмой легкого течения для улучшения контроля в период эпидемического
подъема острых респираторных инфекций. Вопросы практической педиатрии. 2020;15(5): 102–109.
70.
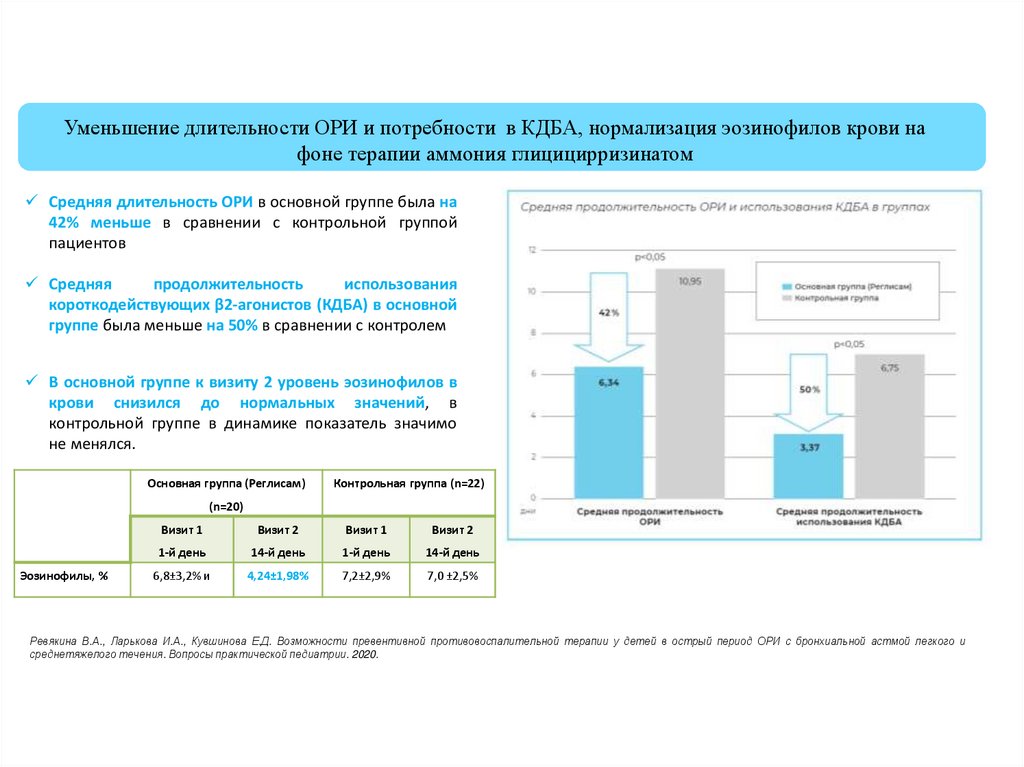
Уменьшение длительности ОРИ и потребности в КДБА, нормализация эозинофилов крови нафоне терапии аммония глицицирризинатом
Средняя длительность ОРИ в основной группе была на
42% меньше в сравнении с контрольной группой
пациентов
Средняя
продолжительность
использования
короткодействующих β2-агонистов (КДБА) в основной
группе была меньше на 50% в сравнении с контролем
В основной группе к визиту 2 уровень эозинофилов в
крови снизился до нормальных значений, в
контрольной группе в динамике показатель значимо
не менялся.
Основная группа (Реглисам)
Контрольная группа (n=22)
(n=20)
Эозинофилы, %
Визит 1
Визит 2
Визит 1
Визит 2
1-й день
14-й день
1-й день
14-й день
6,8±3,2% и
4,24±1,98%
7,2±2,9%
7,0 ±2,5%
Ревякина В.А., Ларькова И.А., Кувшинова Е.Д. Возможности превентивной противовоспалительной терапии у детей в острый период ОРИ с бронхиальной астмой легкого и
среднетяжелого течения. Вопросы практической педиатрии. 2020.
71.
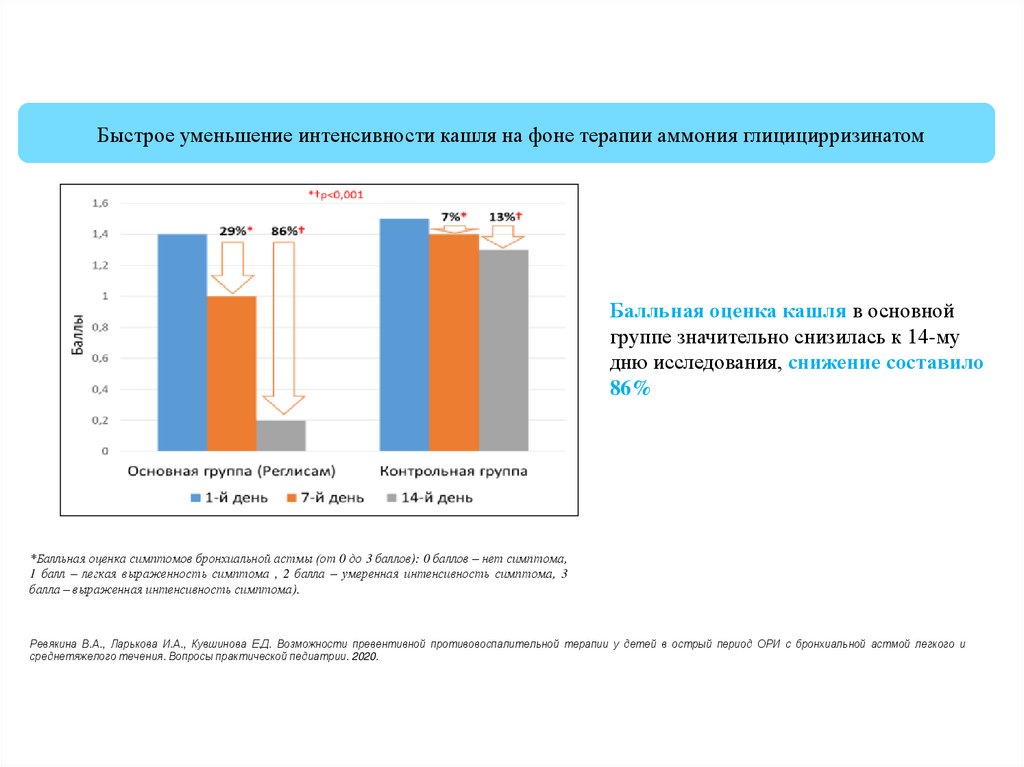
Быстрое уменьшение интенсивности кашля на фоне терапии аммония глицицирризинатомБалльная оценка кашля в основной
группе значительно снизилась к 14-му
дню исследования, снижение составило
86%
*Балльная оценка симптомов бронхиальной астмы (от 0 до 3 баллов): 0 баллов – нет симптома,
1 балл – легкая выраженность симптома , 2 балла – умеренная интенсивность симптома, 3
балла – выраженная интенсивность симптома).
Ревякина В.А., Ларькова И.А., Кувшинова Е.Д. Возможности превентивной противовоспалительной терапии у детей в острый период ОРИ с бронхиальной астмой легкого и
среднетяжелого течения. Вопросы практической педиатрии. 2020.
72.
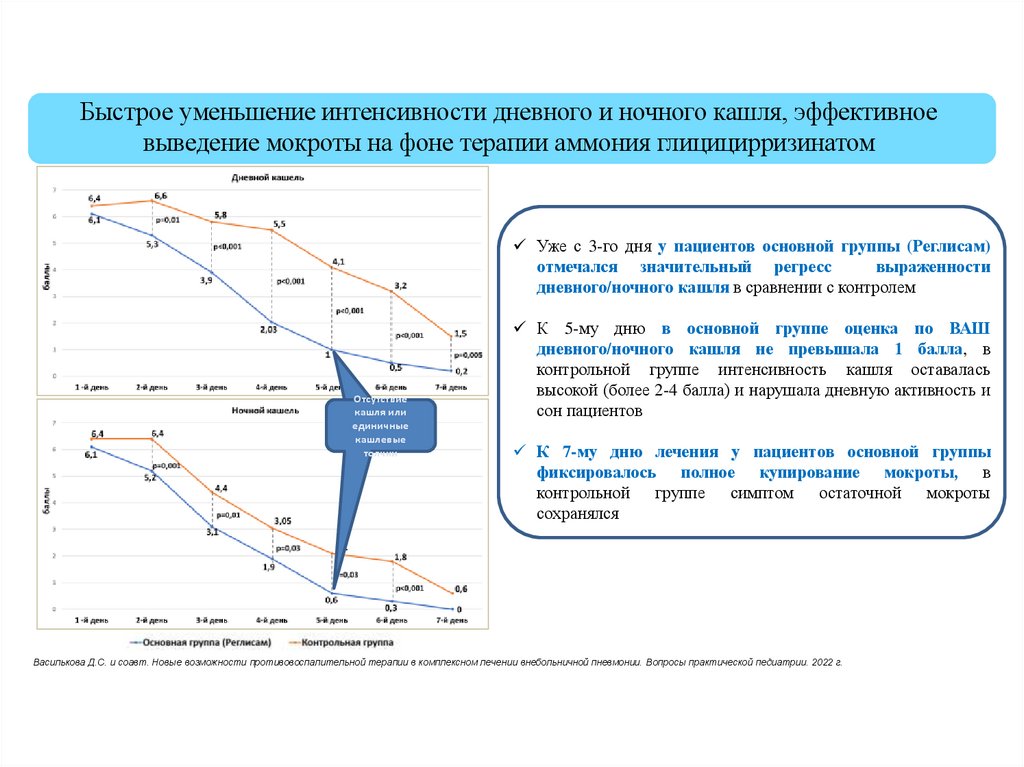
Быстрое уменьшение интенсивности дневного и ночного кашля, эффективноевыведение мокроты на фоне терапии аммония глицицирризинатом
Уже с 3-го дня у пациентов основной группы (Реглисам)
отмечался значительный регресс
выраженности
дневного/ночного кашля в сравнении с контролем
Отсутствие
Отсутствие
кашля или
кашля или
единичные
единичные
кашлевые
кашлевые толчки
толчки
К 5-му дню в основной группе оценка по ВАШ
дневного/ночного кашля не превышала 1 балла, в
контрольной группе интенсивность кашля оставалась
высокой (более 2-4 балла) и нарушала дневную активность и
сон пациентов
К 7-му дню лечения у пациентов основной группы
фиксировалось полное купирование мокроты, в
контрольной группе симптом остаточной мокроты
сохранялся
Василькова Д.С. и соавт. Новые возможности противовоспалительной терапии в комплексном лечении внебольничной пневмонии. Вопросы практической педиатрии. 2022 г.
73.
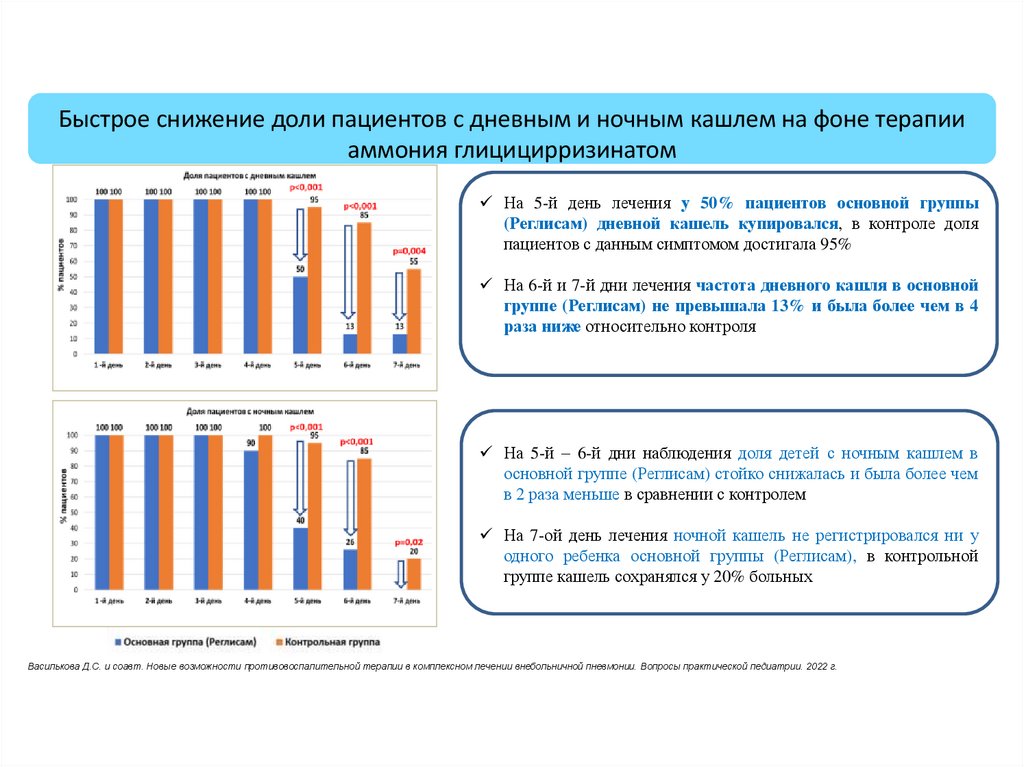
Быстрое снижение доли пациентов с дневным и ночным кашлем на фоне терапииаммония глицицирризинатом
На 5-й день лечения у 50% пациентов основной группы
(Реглисам) дневной кашель купировался, в контроле доля
пациентов с данным симптомом достигала 95%
На 6-й и 7-й дни лечения частота дневного кашля в основной
группе (Реглисам) не превышала 13% и была более чем в 4
раза ниже относительно контроля
На 5-й – 6-й дни наблюдения доля детей с ночным кашлем в
основной группе (Реглисам) стойко снижалась и была более чем
в 2 раза меньше в сравнении с контролем
На 7-ой день лечения ночной кашель не регистрировался ни у
одного ребенка основной группы (Реглисам), в контрольной
группе кашель сохранялся у 20% больных
Василькова Д.С. и соавт. Новые возможности противовоспалительной терапии в комплексном лечении внебольничной пневмонии. Вопросы практической педиатрии. 2022 г.
74.
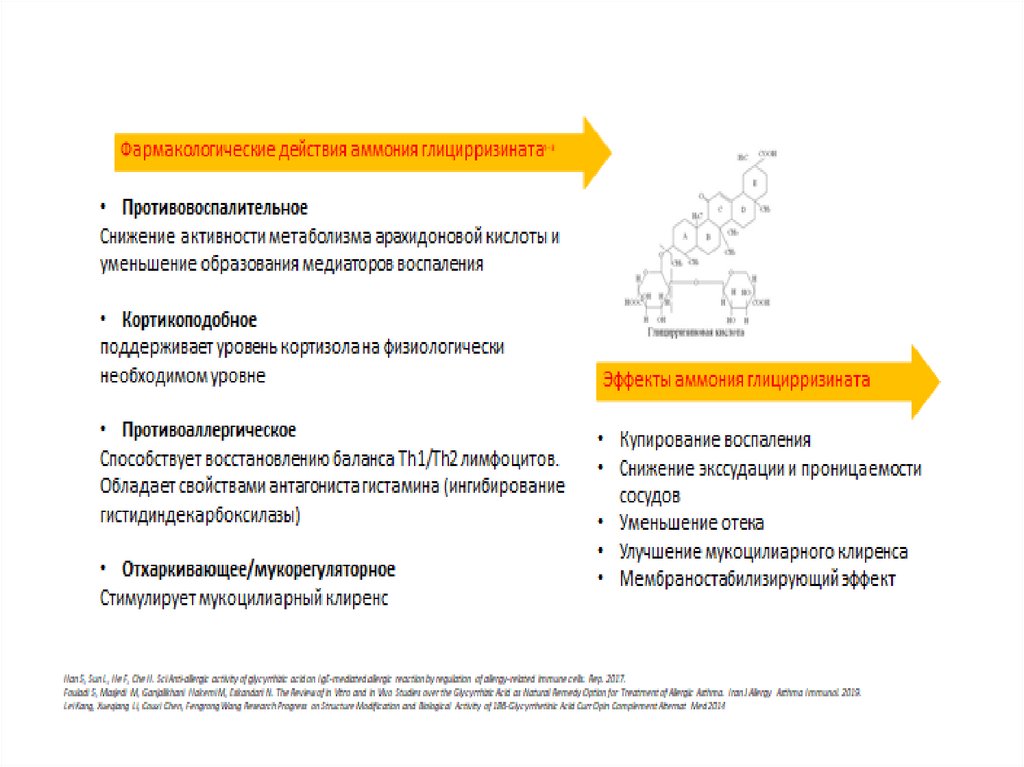
Реглисам гранулы и таблетки: основная информацияФармакологические действия аммония глицирризината¹¯³
• Противовоспалительное
Снижение активности метаболизма арахидоновой кислоты и
уменьшение образования медиаторов воспаления
• Кортикоподобное
поддерживает уровень кортизола на физиологически
необходимом уровне
• Противоаллергическое
Способствует восстановлению баланса Th1/Th2 лимфоцитов.
Обладает свойствами антагониста гистамина (ингибирование
гистидиндекарбоксилазы)
• Отхаркивающее/мукорегуляторное
Стимулирует мукоцилиарный клиренс
Эффекты аммония глицирризината
• Купирование воспаления
• Снижение экссудации и проницаемости
сосудов
• Уменьшение отека
• Улучшение мукоцилиарного клиренса
• Мембраностабилизирующий эффект
Han S, Sun L, He F, Che H. Sci Anti-allergic activity of glycyrrhizic acid on IgE-mediated allergic reaction by regulation of allergy-related immune cells. Rep. 2017.
Fouladi S, Masjedi M, Ganjalikhani Hakemi M, Eskandari N. The Review of in Vitro and in Vivo Studies over the Glycyrrhizic Acid as Natural Remedy Option for Treatment of Allergic Asthma. Iran J Allergy Asthma Immunol. 2019.
Lei Kang, Xueqiang Li, Couxi Chen, Fengrong Wang Research Progress on Structure Modification and Biological Activity of 18β-Glycyrrhetinic Acid Curr Opin Complement Alternat Med 2014
75.
ДОЗИРОВКИ ПРЕПАРАТА РЕГЛИСАМОстрые воспалительные заболевания
от 10-14 дней до 1 месяца
Рецидивирующие воспалительные
и аллергические заболевания
Короткий курс с 1-го дня ОРИ
на 14 дней или
Пролонгированный курс З-6
месяцев
76.
89823005998,Алиева Татьяна Феликсовна, заместитель главного
врача по медицинской части ГАУЗ «ДГКБ № 1
г.Челябинск»
СПАСИБО ЗА ВНИМАНИЕ!











































 medicine
medicine