Similar presentations:
Пульмонология. Наблюдение и уход за больными с патологией органов дыхания
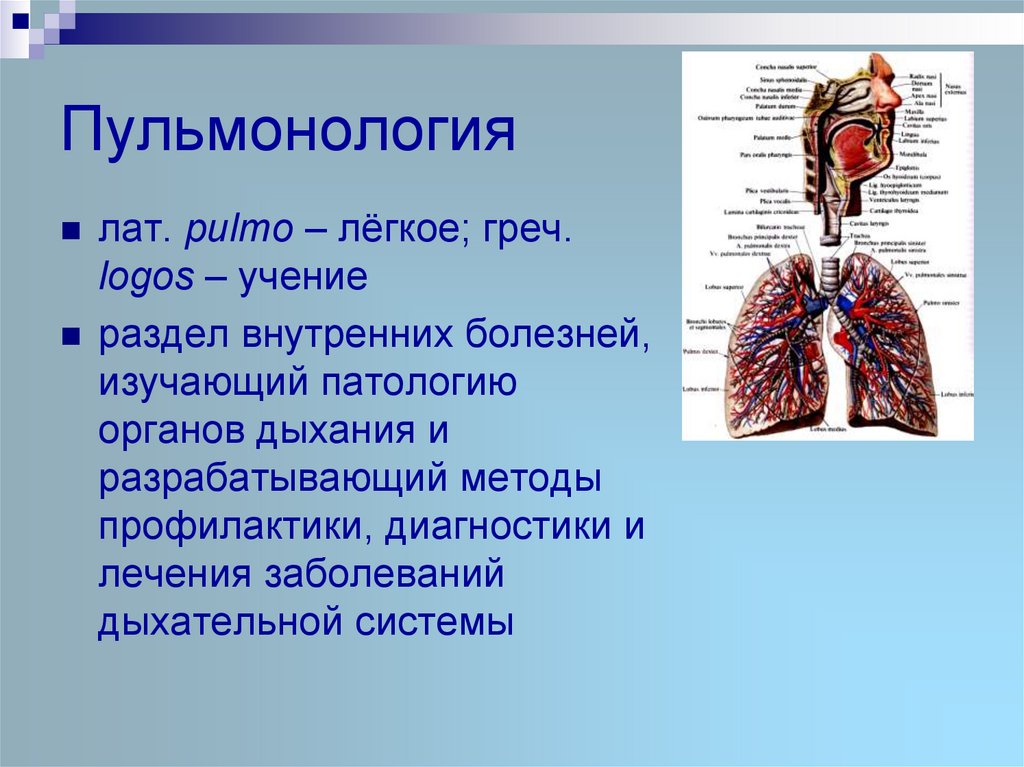
1. Пульмонология
лат. pulmo – лёгкое; греч.logos – учение
раздел внутренних болезней,
изучающий патологию
органов дыхания и
разрабатывающий методы
профилактики, диагностики и
лечения заболеваний
дыхательной системы
2. Наблюдение и уход за больными с патологией органов дыхания
Общие мероприятия: мероприятия понаблюдению и уходу, в которых нуждаются
пациенты с любыми заболеваниями
различных органов и систем: наблюдение за
общим состоянием больного, термометрия,
наблюдение за пульсом и АД, заполнение
температурного листа, обеспечение личной
гигиены больного, подача судна и др.
Специальные мероприятия: мероприятия по
наблюдению и уходу, направленные на
помощь больным с симптомами,
характерными для заболеваний органов
дыхания, – одышкой, кашлем,
кровохарканьем, болью и др.
3. Основные жалобы при патологии дыхательной системы
Боль в грудной клеткеКашель
Мокрота
Кровохарканье
Одышка, диспноэ
Удушье, астма
4. Боль в грудной клетке – пекталгия (лат. pectus – грудь)
Патология легких и плевры (пневмония,бронхит, абсцесс легкого, пневмоторакс,
инфаркт легкого, опухоли легкого,
мезотелиома плевры и др.)
Плевральные боли
5. Плевральные боли
Бóльшая часть болевых рецепторовлокализована в плевре раздражение или
растяжение плевры боль
Острый (м.б. кинжальный) характер
Связь с актом дыхания (вдох, кашель, чихание)
Связь с положением тела (усиление при наклонах
тела в здоровую сторону, ослабление при
иммобилизации грудной клетки или положении
больного лежа на стороне поражения)
После появления жидкости в плевральной
полости боль уменьшается или исчезает
6. Плевральные боли
Сухой плевритСубплеврально расположенный
патологический процесс в легких:
крупозная пневмония, опухоль, инфаркт
легкого
Спаечный процесс (перенесенный
плеврит)
Пневмоторакс
Перикардит (распространение воспаления
на висцеральную плевру)
7. Кашель (tussis)
Сложный рефлекторный акт, обусловленныйраздражением рецепторов дыхательных путей и
плевры
Толчкообразный форсированный звучный выдох,
направленный на очищение трахеобронхиального
дерева от слизи, гноя, крови и инородных тел
Кашлевой рефлекс возникает при стимуляции
рецепторов дыхательных путей различными
факторами: слизь, инороднее тело, бронхоспазм,
сухость слизистых, структурные изменения
дыхательных путей
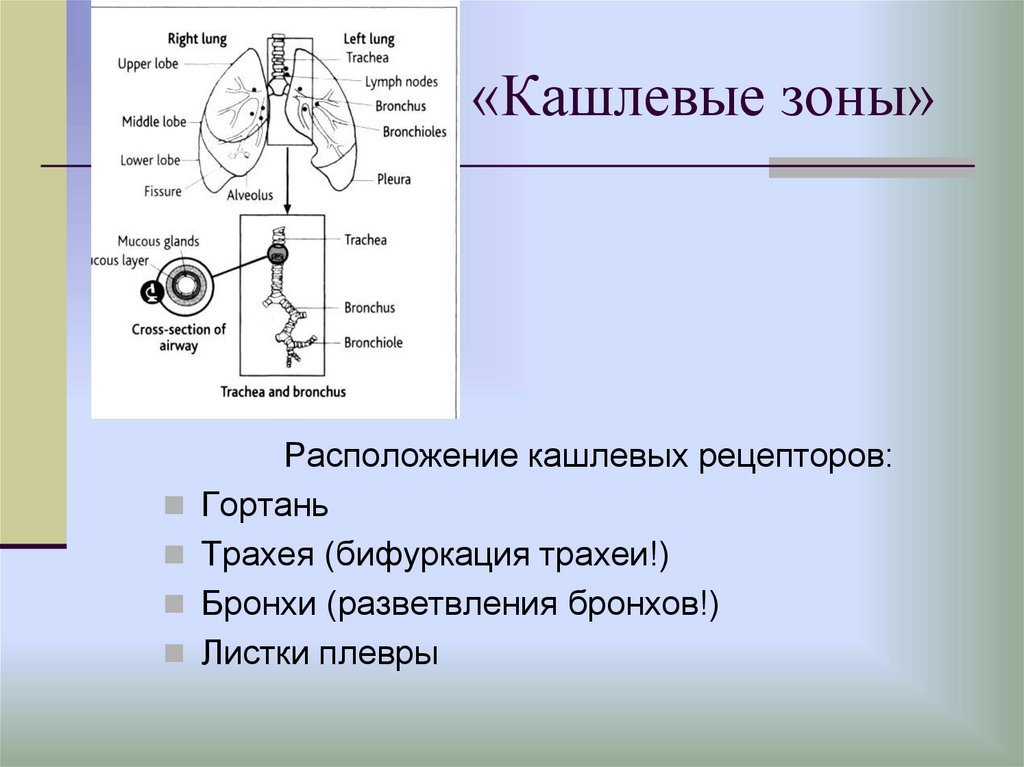
8. «Кашлевые зоны»
Расположение кашлевых рецепторов:Гортань
Трахея (бифуркация трахеи!)
Бронхи (разветвления бронхов!)
Листки плевры
9. Основные причины возникновения кашля
Воспалительные заболевания органов дыхания(ларингит, трахеит, бронхит, бронхиолит, бронхиальная
астма, пневмония, абсцесс легкого и др.)
Иммунные реакции в ответ на поступление в организм
аллергенов (пыльца растений, пылевые клещи,
стиральные порошки и др.)
Заболевания сердечно-сосудистой системы с застоем
в малом круге кровообращения (пороки сердца, ИБС,
дилатационная кардиомиопатия и др.)
Механическое раздражение (пневмокониозы - группа
профессиональных болезней легких, обусловленных
длительным вдыханием производственной пыли;
нарушение проходимости бронхов вследствие сдавления
их опухолью, инородные тела, увеличенная щитовидная
железа)
10. Основные причины возникновения кашля (продолжение)
Химическое раздражение (сигаретный дым, слишкоминтенсивный запах духов, экологически неблагоприятная
обстановка – загрязнение воздуха, боевые отравляющие
вещества, бытовой газ и др.; рефлюкс-эзофагит, когда
содержимое желудка попадает в гортань и трахею)
Термическое раздражение (вдыхание очень горячего или
очень холодного воздуха)
Ятрогенные факторы (развитие фиброза легких после
химиотерапии и лучевой терапии; побочное действие
препаратов, например, из группы ингибиторов
ангиотензинпревращающего фермента (АПФ)
Рефлекторные факторы – рефлекс, не имеющий
защитного характера (раздражение плевры, перикарда;
раздражение рефлексогенных зон в области задненижней
стенки наружного слухового прохода)
Психогенные факторы
11. Мокрота (sputum)
Мокрота – выделяемый при отхаркивании патологически измененныйсекрет слизистых оболочек трахеи, бронхов и легких с примесью слюны
и секрета слизистой оболочки полости носа и околоносовых пазух.
Характеристика мокроты:
– количество (от нескольких мл при хроническом бронхите до 1-1,5 л
при бронхоэктатической болезни, прорыве абсцесса легкого в бронх,
гангрене легкого);
– консистенция (жидкая, густая, вязкая – в зависимости от количества
в ней слизи),
– вид, цвет (желтый – эозинофилы при аллергии; серый, черный – у
шахтеров при вдыхании угольной пыли; желтовато-зеленый и пр.)
– запах (гнилостный запах характерен для анаэробной и/или
стрептококковой инфекции, распада легочной ткани),
– наличие примесей (кровь, гной и др.),
– слоистость (трехслойная – гной, серозная жидкость, слизь –
гангрена легочной ткани),
– цитологическое исследование
12. Кровохарканье (haemoptoe)
Кровохарканье - выделение крови или мокроты спримесью крови из дыхательных путей при кашле.
Источник кровотечения: сосуды системы легочной
артерии или бронхиальные сосуды.
При т.н. «ложном» кровохарканье источниками
являются кровоточащие десны, а также затекание
крови при носовых кровотечениях.
Кровохарканье является показанием для экстренной
госпитализации в стационар, так как при появлении
крови в мокроте не исключена возможность развития
легочного кровотечения.
13. Легочное кровотечение
Выделение через дыхательные пути значительногоколичества крови (с кашлем или непрерывной
струей) – более 50 мл – называется легочным
кровотечением.
Массивное легочное кровотечение – более 240 мл
выделенной крови в течение 24-48 ч.
Наиболее частые причины легочного кровотечения:
туберкулез легких, рак легкого, бронхоэктазы,
абсцесс легкого, муковисцидоз и др.
Легочное кровотечение нередко приводит к
затеканию крови в нижние отделы легкого и
развитию аспирационной пневмонии.
14. Одышка, диспноэ (греч. dys – затруднение, pnoē – дыхание)
Одышка - нарушение частоты, ритма и глубиныдыхания или повышение работы дыхательных
мышц, проявляющиеся, как правило,
субъективными ощущениями недостатка
воздуха или затруднения дыхания.
Одышка:
- собственно легочного,
- сердечного,
- неврогенного происхождения.
15. Виды нарушения дыхания зависимости от частоты дыхательных движений
Тахипноэ – учащенное поверхностное дыхание(свыше 20 дыхательных движений в минуту):
- при поражении легких (напр., при пневмонии),
- при лихорадке,
- при болезнях крови (напр., при анемии),
- при истерии частота дыхательных движений
(ЧДД) до 60-80 в минуту – «дыхание загнанного
зверя».
16. Виды нарушения дыхания зависимости от частоты дыхательных движений
Брадипноэ – патологическое урежение дыхания (менее 16ЧДД в минуту).
- при заболеваниях головного мозга и его оболочек
(кровоизлияние в мозг, опухоль мозга),
- при длительной и тяжелой гипоксии (напр., при сердечной
недостаточности),
- при сахарном диабете, диабетической коме (угнетение
дыхательного центра вследствие накопления в крови кислых
продуктов обмена веществ (ацидоз).
17. Удушье, астма (греч. asthma – тяжелое короткое дыхание)
Общее название остро развивающихся приступоводышки различного происхождения. Приступ
крайней степени одышки, когда все параметры
дыхания (частота, ритм, глубина) нарушены в
максимальной степени.
Бронхиальная астма - приступ удушья легочного
происхождения вследствие спазма бронхов
Сердечная астма - при острой левожелудочковой
недостаточности (застой крови в малом круге
кровообращения)
18. АПНОЭ
Временная остановка дыханияУ тучных людей во время сна,
сопровождается сильным храпом
Пикквикский синдром
Возникает при отсутствии первичной
болезни легких, связано с глубокой
гиповентиляцией альвеол вследствие
крайне выраженного ожирения
19. Нормальное дыхание
У взрослых частотадыхания приблизительно
составляет 16-20 в минуту,
у детей она может
достигать 44 в минуту.
Соотношение между
частотой дыхания и
пульсом обычно 1 к 4.
20. При появлении у больного одышки или удушья медсестра должна:
немедленно сообщить врачу свои наблюдения захарактером одышки, частотой дыхания
придать больному возвышенное («полусидячее»)
положение
освободить от стесняющей одежды и тяжелых
одеял
увеличить приток свежего воздуха в помещение
(открыть дверь, окно, форточку)
при наличии соответствующего назначения врача –
дать больному карманный ингалятор и объяснить,
как им пользоваться
при необходимости (по назначению врача)
провести оксигенотерапию
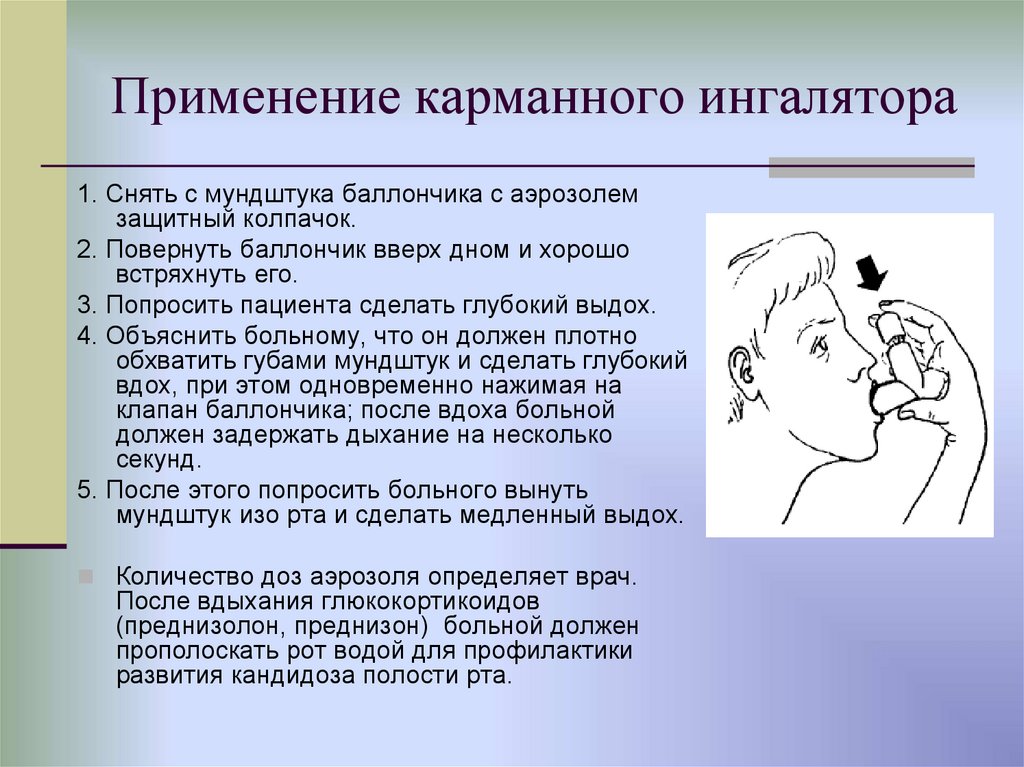
21. Применение карманного ингалятора
1. Снять с мундштука баллончика с аэрозолемзащитный колпачок.
2. Повернуть баллончик вверх дном и хорошо
встряхнуть его.
3. Попросить пациента сделать глубокий выдох.
4. Объяснить больному, что он должен плотно
обхватить губами мундштук и сделать глубокий
вдох, при этом одновременно нажимая на
клапан баллончика; после вдоха больной
должен задержать дыхание на несколько
секунд.
5. После этого попросить больного вынуть
мундштук изо рта и сделать медленный выдох.
Количество доз аэрозоля определяет врач.
После вдыхания глюкокортикоидов
(преднизолон, преднизон) больной должен
прополоскать рот водой для профилактики
развития кандидоза полости рта.
22. Оксигенотерапия
лат. oxygenium – кислород; греч. therapeia –лечение: применение кислорода в лечебных
целях
при выраженной степени дыхательной
недостаточности
использование кислорода оказывает ощутимую
помощь больным с тяжёлой одышкой, особенно с
одышкой в покое
перед применением кислорода необходимо
убедиться в проходимости дыхательных путей!
23. Оксигенотерапия: показания
острая или хроническая дыхательнаянедостаточность, сопровождающаяся:
цианозом (синюшным оттенком кожи и
слизистых оболочек),
тахикардией (сердцебиением),
снижением парциального давления
кислорода в крови
24. Оксигенотерапия
Для лечения применяют кислороднуюсмесь, содержащую от 40 до 80%
кислорода
Нельзя использовать чистый кислород, так
как он может угнетать дыхательный центр,
вызвать ожог дыхательных путей и, кроме
того, оказать токсическое действие на
организм человека,проявляющееся
сухостью во рту, болью в грудной клетке,
судорогами, потерей сознания
25. Подача кислорода из кислородной подушки
чаще в домашних условияхв стационарах – в тех случаях, когда нет возможности обеспечить
больного подачей кислорода из баллона
кислородная подушка: прорезиненный мешок ёмкостью от 10 до 75
л, снабжённый резиновой трубкой с краном и мундштуком
объёма кислородно-воздушной смеси в подушке ёмкостью 10–25 л
хватает, как правило, на 5–7 минут
при подаче больному кислородной подушки следует обернуть
мундштук 2–3 слоями смоченной в воде марли для увлажнения
кислорода
26. Подача кислорода через носовые катетеры
кислород подаётся из хранящегося вспециальном помещении баллона со
сжатым кислородом по системе
металлических трубок, проведённых в
палату (так называемая централизованная
подача кислорода)
для увлажнения кислород пропускают через
воду с помощью аппарата Боброва
кислородный баллон ёмкостью в 40 л и
давлением в 150 атм. окрашен в синий цвет
и имеет надпись «Кислород медицинский».
больному кислород подают под давлением
2–3 атм, поэтому к баллону присоединён
специальный редуктор с двумя
манометрами, один из которых
показывает давление в баллоне, второй –
давление кислорода на выходе из
редуктора, т.е. давление кислорода,
подаваемого пациенту
27. Подача кислорода через маску
при накладывании на лицо маскадолжна закрывать рот и нос.
маска имеет вдыхательный и
выдыхательный каналы. Тубус
вдыхательного канала соединён с
дыхательным мешком из тонкой
резины, в котором во время выдоха
накапливается кислород, а при вдохе
кислород активно засасывается
лёгкими.
для увлажнения кислород пропускают
через воду с помощью аппарата
Боброва
28. Другие способы подачи кислорода
Подача кислорода через аппарат искусственной вентиляции лёгких(ИВЛ): подачу кислорода осуществляют посредством
интубационной трубки.
Гипербарическая оксигенация, или оксигенобаротерапия (греч.
barys – тяжёлый), – лечебно-профилактический метод насыщения
организма кислородом под повышенным давлением.
Сеансы гипербарической оксигенации проводят в специальных
барокамерах.
Барокамера – герметически закрывающееся помещение, в
котором может быть создано искусственно повышенное давление
воздуха (газов).
29. Сестринская помощь при наличии мокроты
обеспечить соблюдение чистоты исвоевременности опорожнения
плевательниц
необходимо следить, чтобы больной
регулярно принимал дренажное положение,
способствующее отделению мокроты,
несколько раз в день по 20–30 минут =
постуральный дренаж
постуральный дренаж (лат. positura –
положение; франц. drainage – осушение):
дренирование путём придания больному
положения, при котором жидкость (мокрота)
оттекает под действием силы тяжести.
30. Придание больному дренажного положения
Цель: облегчение отхождения мокроты при бронхитах, абсцесселёгкого, бронхоэктатической болезни и т.д.
Подготовка к процедуре:
заполнить ёмкость для мокроты (плевательницу) дезинфицирующим
раствором (5% раствором хлорамина Б) на треть её объёма,
поставить плевательницу рядом с больным, чтобы ему легко было
дотянуться до неё,
по окончании процедуры помочь больному принять удобное
положение, провести дезинфекцию мокроты и плевательницы и
сделать запись в истории болезни о выполнении процедуры и
реакции на неё пациента.
Если ни в одном из дренажных положений мокрота не отходит, их
применение неэффективно.
31. Дренажное положение: вариант 1
Из исходного положения пациента наспине постепенно поворачивать вокруг оси
его тела на 360°.
Переворачивая пациента на 45°, каждый
раз просят его сделать глубокий выдох и
при появлении кашля дают ему
возможность хорошо прокашляться.
Процедуру необходимо повторить 3–6 раз.
32. Дренажное положение: вариант 2 («поза молящегося мусульманина»)
Просят больного встать на колени инаклониться вперёд (принять коленнолоктевое положение).
Просят больного повторить наклон 6–8
раз, сделать паузу на 1 мин, затем опять
повторить наклон 6–8 раз (всего не более
6 циклов).
Следят, чтобы данную процедуру больной
проводил 5–6 раз в день.
33. Дренажное положение: вариант 3
Объясняют больному, что ему необходимо6–8 раз поочерёдно (лёжа то на правом, то
на левом боку) свешивать голову и руки с
кровати (поза поиска тапочек под
кроватью).
Следят, чтобы данную процедуру пациент
проводил 5–6 раз в день.
34. Дренажное положение: вариант 4 (положение Квинке)
Поднимают ножной конец кровати, накоторой лежит больной, на 20–30 см выше
уровня головного конца.
Данную процедуру проводят несколько раз
по 20–30 мин с перерывом по 10–15 мин.
35. Сестринская помощь при наличии у пациента мокроты
Необходимо проветривать помещение, в которомнаходится пациент, не менее 4 раз в сутки и
поддерживать температуру воздуха в пределах
18–22 °C.
Необходимо следить за выполнением пациентом
предписаний врача.
Больной должен быть обеспечен достаточным
количеством жидкости: во избежание образования
камней в почках при приёме антибиотиков и
сульфаниламидов нужно давать ему больше пить.
36. С целью профилактики заражения окружающих медицинская сестра должна научить больного правильно обращаться с мокротой:
Не кашлять в непосредственной близости отздоровых людей.
Прикрывать рот рукой или платком при кашле.
Не сплёвывать мокроту на пол, т.к., высыхая, она
может превратиться в частицы пыли и заразить
других.
Собирать мокроту в специальную плевательницу
с плотной крышкой, на дно которой должно быть
налито небольшое количество 0,5% раствора
хлорамина Б.
37. С целью профилактики заражения окружающих:
Плевательницы необходимо ежедневно опорожнять(предварительно отметив количество мокроты за день в
температурном листе) и дезинфицировать их раствором
хлорамина Б, осветлённым раствором хлорной извести.
Мокроту больных туберкулёзом сжигают либо сливают в
канализацию после предварительного обеззараживания в
течение 2 ч сухой хлорной известью из расчёта 20 г на 1 л
мокроты.
В некоторых странах плевки в общественных местах
считают административным правонарушением,
например в Сингапуре принят закон, согласно которому
плевки на пол (на тротуар на улице) наказываются
штрафом в 500 долларов США.
38. Уход за больным с кровохарканьем
обеспечение полного покояпридание пациенту принять удобного положения в кровати
(полусидя с наклоном в поражённую сторону во избежание
попадания крови в здоровое лёгкое)
на больную половину грудной клетки – пузырь со льдом
лёд также дают проглатывать, что приводит к рефлекторному
спазму сосудов и уменьшению кровенаполнения лёгких
если сильный кашель усиливает кровотечение – противокашлевые
средства (по назначению врача)
пища дается только в холодном полужидком виде (воздействие
высоких температур может привести к лёгочному кровотечению)
до осмотра врачом больной не должен двигаться и разговаривать
При кровохарканье и угрозе развития лёгочного кровотечения
больному категорически противопоказаны: принятие горячей ванны
или душа, постановка банок, горчичников, грелок и горячих
компрессов на грудную клетку.
39. Уход за больными с плевральными болями
помощь больному в принятии удобногоположения, ограничивающего дыхательные
движения (на больном боку),
выполнение по назначению врача простейших
физиотерапевтических процедур (постановка
горчичников и др.),
нанесение йодной сетки на пораженную область,
применение обезболивающих препаратов (по
назначению врача).
При повышении у больного температуры тела выше
38 °C любые физиотерапевтические процедуры
противопоказаны.


































 medicine
medicine








