Similar presentations:
Рак легкого
1.
РАК ЛЕГКОГО2.
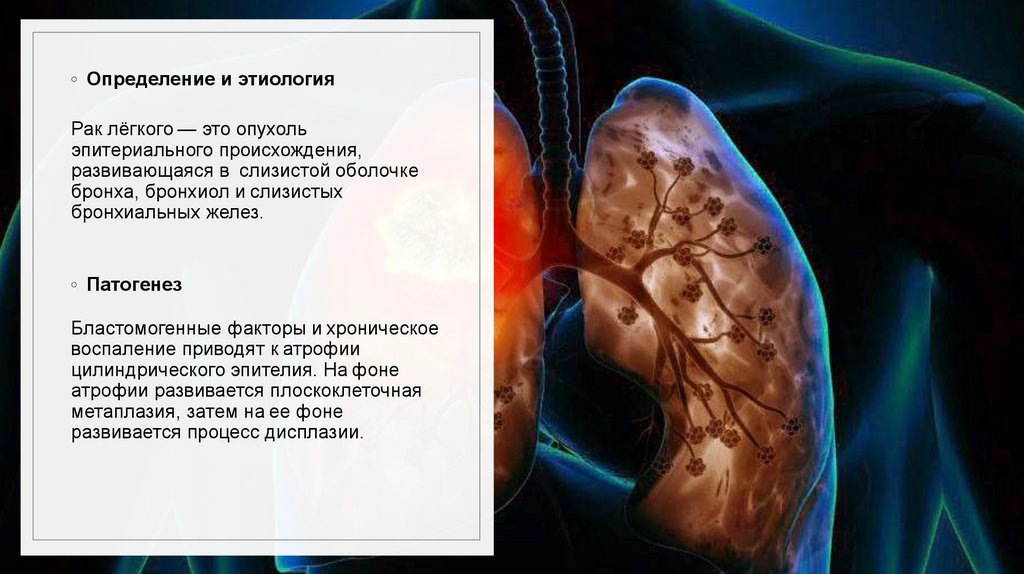
◦ Определение и этиологияРак лёгкого — это опухоль
эпитериального происхождения,
развивающаяся в слизистой оболочке
бронха, бронхиол и слизистых
бронхиальных желез.
◦ Патогенез
Бластомогенные факторы и хроническое
воспаление приводят к атрофии
цилиндрического эпителия. На фоне
атрофии развивается плоскоклеточная
метаплазия, затем на ее фоне
развивается процесс дисплазии.
3.
Статистика заболеваемости раком легкого◦
Рак лёгкого наиболее распространённый в мире злокачественное образование.
◦
Число впервые в жизни установленных диагнозов рака легкого в России за 2022 г - 43907 случаев.
◦
Практически во всех странах заболеваемость мужчин в 3−10 раз превышает заболеваемость
женщин. Ежегодно раком лёгкого в России заболевает свыше 63 тысяч человек и умирает около 40
тысяч. В структуре онкологической заболеваемости мужчин рака лёгкого занимает первое место,
имеется в виду Россию.
◦
Средний возраст больных с впервые в жизни установленным диагнозом злокачественного
новообразования в России в 2022 г.-66,4года
4.
• Курение табака — это введение в организм целого комплексаканцерогенов, таких сильных канцерогенов, как 3,4бензапирен, бензантрацен, полоний-210 и другие.
Экзогенные
бластомогенные
факторы
• Загрязнение атмосферы канцерогенными веществами,
в первую очередь такими как асбест, 3,4-бензпирен, так же
бензантрацен и тяжелые металлы, в том числе привязанные к
промышленным предприятиям.
• Естественный радиационный фон — это радон в жилых
помещениях, который гораздо тяжелее
воздуха. На определенных видах почвы уровень
радиационного фактора, то есть уровень радона выше, чем
на других видах почв. И вот в этих территориях радон может
скапливаться в подвальных помещениях, в помещениях
первого этажа, в плохо проветриваемых помещениях и также
оказывает свое канцерогенное воздействие на легкие.
5.
• Хронические неспецифические заболевания лёгкиххроническая пневмония, хронический бронхит, пневмосклерози туберкулёз.
Факторы
риска
• Возраст больных более 40лет, известно, что риск развития
рака лёгкого прямо пропорционален возрасту. Чем старше
человек, тем больше риск развития рака лёгкого.
• Мужской пол
• Вредные привычки
• Профессиональные вредности- это работа в
нефтеперерабатывающей и металлургической
промышленности, добыча урана и ещё некоторые другие.
6.
Классификация рака легкогоОсобенности кодирования заболевания или состояния (группы заболеваний или
состояний) по Международной статистической классификации болезней и проблем,
связанных со здоровьем
Злокачественное новообразование бронхов и легкого (C34)
C34.0 Злокачественное новообразование главных бронхов, киля трахеи, корня легкого
C34.1 Злокачественное новообразование верхней доли, бронхов или легкого
C34.2 Злокачественное новообразование средней доли, бронхов или легкого
C34.3 Злокачественное новообразование нижней доли, бронхов или легкого
C34.8 Поражение бронхов или легкого, выходящее за пределы одной и более
вышеуказанных локализаций
C34.9 Злокачественное новообразование бронхов или легкого неуточненной локализации
7.
Классификация рака легкогоФОРМЫ РАКА ЛЕГКОГО (ПО А.И.САВИЦКОМУ)
I. ЦЕНТРАЛЬНЫЙ(из крупных бронхов)
а) эндобронхиальный(рост опухоли в просвете бронха);
б) узловой перибронхиальный(рост опухоли в сторону легочной паренхимы);
в) диффузный перибронхиальный(рост опухоли вдоль стенки бронха).
II. ПЕРИФЕРИЧЕСКИЙ(из субсегментарных бронхов, их ветвей, бронхиол и альвеол)
а) шаровидный;
б) пневмониеподобный;
в) рак Пенкоста.
III. АТИПИЧЕСКИЕ
а) медиастенальная;
б) костная;
в) мозговая;
г) печеночная.
8.
Классификация рака легкогоГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ (ВОЗ, 1981 г.)
I. Плоскоклеточный рак (эпидермоидный)
II. Мелкоклеточный рак:
а) овсяноклеточный рак;
б) рак из клеток промежуточного типа;
в) комбинированный овсяноклеточный рак.
III. Аденокарцинома:
а) ацинарная аденокарцинома;
б) папиллярная аденокарцинома;
в) бронхиолоальвеолярный рак;
г) солидный рак с образованием слизи.
IV. Крупноклеточный рак:
а) гигантоклеточный рак;
б) светлоклеточный рак.
V. Железисто-плоскоклеточный рак.
VI. Карциноидная опухоль.
VII. Рак бронхиальных желез: а) аденокистозный рак; б) мукоэпидермоидный рак; в) другие типы.
9.
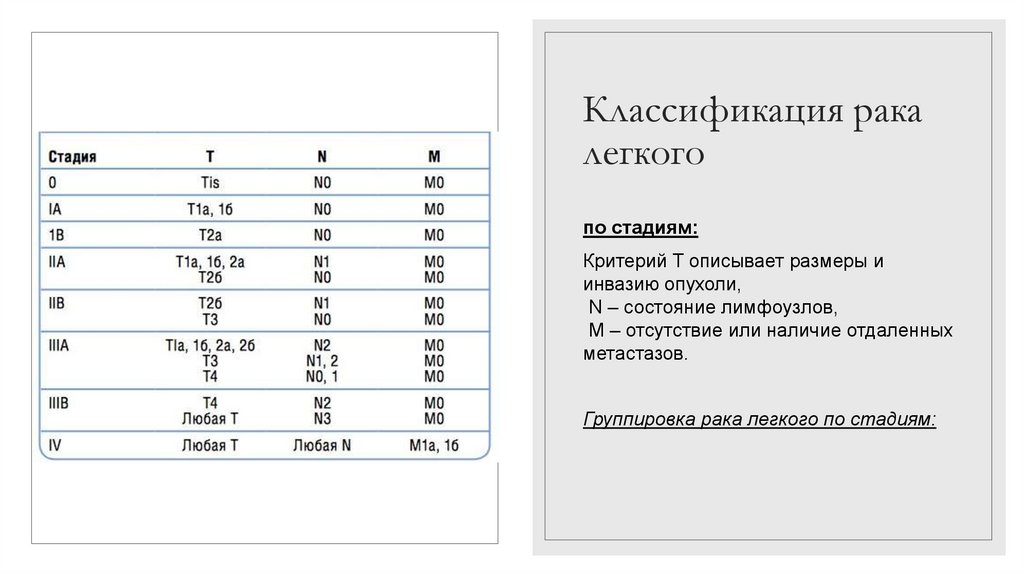
Классификация рака легкогопо стадиям:
Критерий T описывает размеры и инвазию опухоли,
N – состояние лимфоузлов,
M – отсутствие или наличие отдаленных метастазов.
Стадирование по критерию T:
ТX – первичная опухоль не может быть оценена или опухоль верифицирована путем обнаружения
злокачественных клеток в мокроте или лаваже, при этом опухоль не визуализируется при бронхоскопии.
Т0 – первичная опухоль не определяется.
Tis – карцинома in situ.
Т1 – опухоль достигает 30 мм в диаметре или менее в наибольшем измерении, окружена легочной
паренхимой или висцеральной плеврой, нет признаков инвазии проксимальнее долевого бронха при
бронхоскопии (это значит, что опухоль не расположена в главном бронхе).
Т1mi – минимально инвазивная аденокарцинома.
T1а – опухоль 10 мм в диаметре или менее в наибольшем измерении.
T1b – опухоль от 10 до 20 мм в диаметре в наибольшем измерении.
Т1с – опухоль от 20 до 30 мм в диаметре в наибольшем измерении.
10.
Классификация рака легкогопо стадиям:
Критерий T описывает размеры и инвазию опухоли,
N – состояние лимфоузлов,
M – отсутствие или наличие отдаленных метастазов.
Стадирование по критерию T:
Т2 – опухоль от 31 до 50 мм в диаметре в наибольшем измерении или опухоль в сочетании с вовлечением главного
бронха, независимо от расстояния до карины, но без ее поражения; с поражением висцеральной плевры; с
ателектазом или обструктивным пневмонитом, который располагается в прикорневых отделах, вовлекает часть или
все легкое.
Т2а – опухоль от 31 до 40 мм в диаметре в наибольшем измерении или опухоль, размер которой не может быть
определен (например, если опухоль неотделима от ателектаза).
Т2b – опухоль от 41 до 50 мм в диаметре в наибольшем измерении.
Т3 – опухоль от 51 до 70 мм в диаметре в наибольшем измерении или прямая инвазия в грудную стенку (включая
париетальную плевру и опухоли верхней борозды), диафрагмальный нерв, париетальный перикард, а также
метастатические узлы (узел) в той же доле.
Т4 – опухоль более 70 мм в диаметре в наибольшем измерении или поражение диафрагмы, средостения,
сердца, крупных сосудов, трахеи, возвратного гортанного нерва, пищевода, тела позвонка,
бифуркации трахеи, висцерального перикарда, а также метастатические узлы (узел) в других
ипсилатеральных долях.
11.
Классификация рака легкогопо стадиям:
Критерий T описывает размеры и инвазию опухоли,
N – состояние лимфоузлов,
M – отсутствие или наличие отдаленных метастазов.
Стадирование по критерию N:
Nx – невозможно дать оценку регионарных лимфатических узлов.
N0 – нет метастазов в регионарных лимфатических узлах.
N1 – метастазы в ипсилатеральных перибронхиальных и/или ипсилатеральных корневых
лимфатических узлах или метастазы во внутрилегочных лимфатических узлах, включая прямое
поражение лимфатических узлов.
N2 – метастазы в ипсилатеральных медиастинальных и/или субкаринальных лимфатических
узлах.
N3 – метастазы в контралатеральных медиастинальных, контралатеральных корневых,
ипсилатеральных или контралатеральных любых лестничных или надключичных лимфатических
узлах.
12.
Классификация рака легкогопо стадиям:
Критерий T описывает размеры и инвазию опухоли,
N – состояние лимфоузлов,
M – отсутствие или наличие отдаленных метастазов.
Стадирование по критерию М:
М0 – нет отдаленных метастазов.
М1 – отдаленные метастазы есть.
М1а – опухолевые узлы в контралатеральном легком, опухолевое узелковое поражение плевры,
метастатический плевральный или перикардиальный выпот.
M1b – одиночный отдаленный опухолевый узел.
М1с – множественные внелегочные метастазы в одном или нескольких органах.
13.
Классификация ракалегкого
по стадиям:
Критерий T описывает размеры и
инвазию опухоли,
N – состояние лимфоузлов,
M – отсутствие или наличие отдаленных
метастазов.
Группировка рака легкого по стадиям:
14.
СимптоматикаРанние признаки РМЖ женщина может выявить при самодиагностике. Чаще всего первым симптомом заболевания является уплотнение в груди.
Оно может быть плотным, безболезненным, иметь неровные очертания. Обратиться к врачу нужно сразу же после обнаружения уплотнения.Не всегда
присутствуют все симптомы, и не обязательно они свидетельствуют о злокачественном процессе. Однако при их появлении необходимо посетить врача
для своевременной постановки диагноза и назначения лечения любой патологии.
Другими ранними симптомами рака груди являются:
◦ отечность железы целиком или ее части, деформация груди вследствие отека;
◦ асимметрия молочных желез, сосков;
◦ втянутая, напоминающая апельсиновую корку, кожа в области груди;
◦ боли в области соска, всей железы;
◦ втянутость соска;
◦ изменение окраски, плотности кожи груди, соска, появление сухости, шелушений;
◦ выделения из соска.
Иногда первым проявлением рака молочной железы становится увеличение близлежащих лимфатических узлов (подмышечных, располагающихся
возле ключицы) еще до появления всех вышеописанных признаков. Поэтому любое увеличение лимфоузлов, их болезненность также должны стать
поводом для обращения к врачу.
◦ На поздних стадиях, когда РМЖ дает метастазы в лимфоузлы и отдаленные органы, могут присоединяться общие симптомы:
◦ слабость, вялость;
◦ симптоматика со стороны органов и систем, пораженных метастазами;
◦ отсутствие аппетита, тошнота, рвота, нарушения стула;
◦ истощение;
◦ болевой синдром.
15.
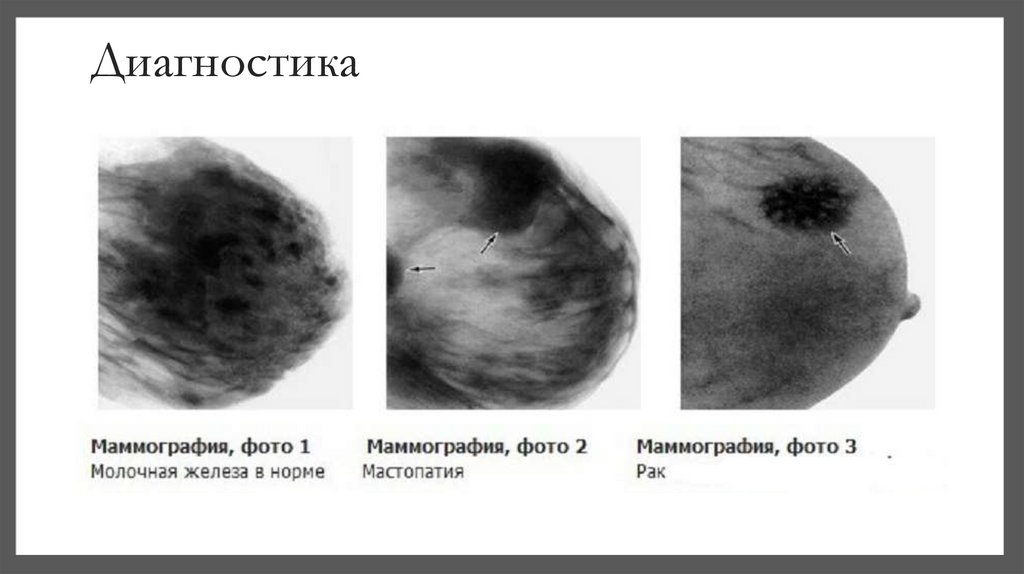
Диагностика◦
Сбор анамнеза.
◦
Сбор физикальных данных - состояние кожи, слизистых, измерение веса пациентки, а также пальпация молочных желез и
лимфоузлов.
Затем доктор назначит необходимые анализы и обследования. В их список входят:
◦
ОАК, ОАМ, БХАК;
◦
анализ крови на онкомаркер РМЖ;
◦
УЗИ, маммография или МРТ молочных желез – для подтверждения наличия опухоли, определения ее размера;
◦
галактография, дуктография – для оценки состояния протоков железы;
◦
ЭКГ, рентген, УЗИ различных областей тела, ПЭТ-сканирование – для выявления метастатических поражений, оценки состояния
органов и систем.
Окончательный диагноз рака молочной железы устанавливается только по результатам исследования биоптата. Он может быть получен
разными способами:
◦
тонкоигольная биопсия под контролем маммографии или УЗИ;
◦
трепанобиопсия (CORE-биопсия) – забор ткани с помощью толстой полой иглы;
◦
стереотаксическая вакуум-биопсия с помощью инструмента Bard Magnum и вакуум-аппарата;
◦
эксцизионная биопсия при проведении хирургического вмешательства;
◦
сентинель-биопсия – исследование иссеченного сторожевого лимфоузла.
16.
Диагностика17.
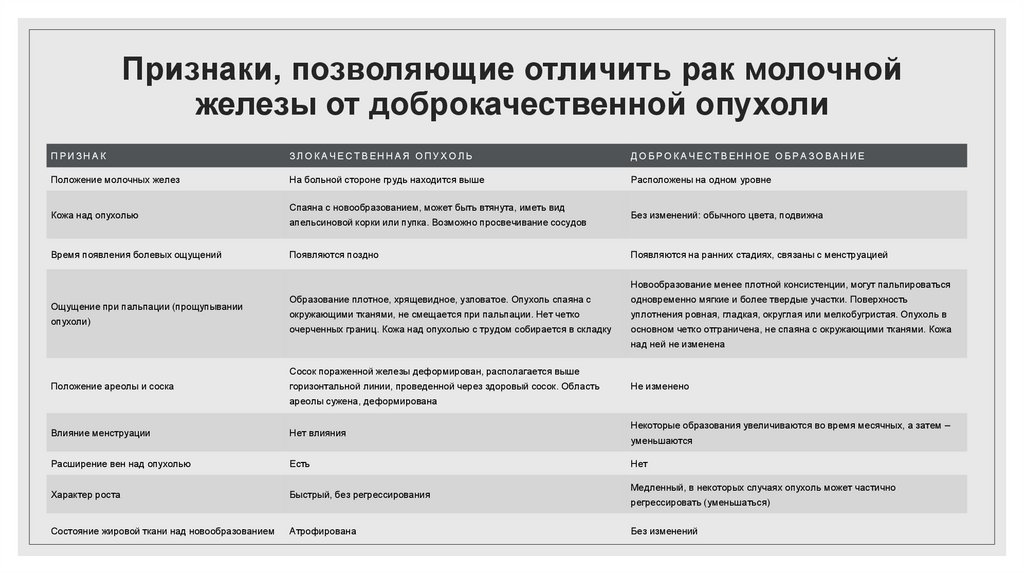
Признаки, позволяющие отличить рак молочнойжелезы от доброкачественной опухоли
ПРИЗНАК
ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ
ДОБРОКАЧЕСТВЕННОЕ ОБРАЗОВАНИЕ
Положение молочных желез
На больной стороне грудь находится выше
Расположены на одном уровне
Кожа над опухолью
Время появления болевых ощущений
Спаяна с новообразованием, может быть втянута, иметь вид
апельсиновой корки или пупка. Возможно просвечивание сосудов
Появляются поздно
Без изменений: обычного цвета, подвижна
Появляются на ранних стадиях, связаны с менструацией
Новообразование менее плотной консистенции, могут пальпироваться
Ощущение при пальпации (прощупывании
опухоли)
Образование плотное, хрящевидное, узловатое. Опухоль спаяна с
одновременно мягкие и более твердые участки. Поверхность
окружающими тканями, не смещается при пальпации. Нет четко
уплотнения ровная, гладкая, округлая или мелкобугристая. Опухоль в
очерченных границ. Кожа над опухолью с трудом собирается в складку
основном четко отграничена, не спаяна с окружающими тканями. Кожа
над ней не изменена
Сосок пораженной железы деформирован, располагается выше
Положение ареолы и соска
горизонтальной линии, проведенной через здоровый сосок. Область
Не изменено
ареолы сужена, деформирована
Влияние менструации
Нет влияния
Расширение вен над опухолью
Есть
Характер роста
Быстрый, без регрессирования
Состояние жировой ткани над новообразованием
Атрофирована
Некоторые образования увеличиваются во время месячных, а затем –
уменьшаются
Нет
Медленный, в некоторых случаях опухоль может частично
регрессировать (уменьшаться)
Без изменений
18.
Методы леченияОперативное лечение
Основной метод лечения РМЖ in situ или на ранних стадиях опухолевого процесса – хирургическое вмешательство. При раке in
situ зачастую достаточно иссечения опухоли в пределах здоровых тканей с сохранением молочной железы. При I-III стадиях
показаны органосохраняющие операции – лампэктомия, квадрантэктомия, сегментарная, частичная мастэктомия, или тотальная
мастэктомия одной или обеих желез с последующей маммопластикой. После органосохраняющих операций требуется
проведение лучевой или химиотерапии.
При подозрении на распространение процесса в регионарные лимфоузлы выполняется сентинель-биопсия и, при
подтверждении метастазов в лимфоузлах, – тотальная лимфодиссекция.
На IV стадии по показаниям проводятся паллиативные операции: удаление крупных первичных очагов для облегчения
симптоматики, по возможности – иссечение крупных метастазов. Однако при запущенном процессе хирургическое лечение
показано и возможно далеко не всегда.
Лучевая терапия
Лучевая терапия входит в состав комбинированного лечения РМЖ. Может выполняться до и(или) после органосохраняющих
операций, а также после мастэктомии.
19.
Методы леченияХимиотерапия(использование цитостатиков)
Применяется в комплексной терапии рака молочной железы до и/или после оперативного лечения – при нечувствительности
опухоли к гормонотерапии, неэффективности или невозможности выполнения таргетной терапии, для уменьшения размеров
первичного очага, метастазов в лимфоузлы, предотвращения рецидивов.
Гормональная терапия(блокирование эффектогв эстрогенов)
Показана при гормонозависимых видах РМЖ. Гормональная терапия делится на неоадъювантную – назначается до операции
для уменьшения размера опухоли, и адъювантную – применяется после оперативного лечения с целью окончательного
уничтожения раковых клеток. Также она применяется для предотвращения рецидивов опухоли и при метастатическом раке.
Таргетная терапия( точечное специфическое воздействие на опухолевые антигены и онкогены)
Один из наиболее современных методов лечения рака молочной железы. Назначается после молекулярно-генетического
исследования клеток опухоли и определения их чувствительности к тому или иному препарату. Поскольку средства таргетной
терапии прицельно воздействуют на раковые клетки, она имеет меньше побочных эффектов, чем химио- или лучевая терапия.
Таргетная терапия показана при неэффективности химиотерапии либо в дополнение к ней.
20.
ПрогнозПятилетняя выживаемость без лечения при раке молочной железы, обнаруженном на I-II стадии,
составляет 10-15 %. Ухудшают прогноз общие факторы (возраст, сопутствующие заболевания),
негативные типы злокачественного новообразования – к гормонам, HER-2-негативный РМЖ, трижды
негативный рак.
При начатом вовремя лечении (на I-II стадиях) около 80 % пациенток преодолевают рубеж пятилетней
выживаемости. На III стадии показатель значительно снижается – примерно до 40 %.
При IV стадии рака груди пятилетняя выживаемость при условии проводимой терапии составляет
около 22 %. Изредка – примерно у 2 % пациентов – наступает стойкая ремиссия. Без лечения
пятилетняя выживаемость на IV стадии колеблется от 0 до 10 %, десятилетняя – от 0 до 5 %.
Рак молочной железы способен рецидивировать, поэтому женщины, даже успешно завершившие
лечение, должны состоять на диспансерном учете у онколога и периодически проходить обследование.
















 medicine
medicine