Similar presentations:
Профилактика профессионального заражения ВИЧ-инфекцией
1.
ПРОФИЛАКТИКАПРОФЕССИОНАЛЬНОГО ЗАРАЖЕНИЯ
ВИЧ-ИНФЕКЦИЕЙ
Врач-эпидемиолог
О.А. Краюшкина
Екатеринбург, 2024 г.
2.
Глобальная эпидемия ВИЧ-инфекции- 38%
2022
Глобально
+14%
39 млн.
по сравнению
с_____________________
2010
Людей живущих
с ВИЧ
Новых случаев
(1,3 млн в 2022)
ежегодно
по сравнению
с 2010
- 51%
Смертей
ежегодно
по сравнению
с 2010
Source: UNAIDS/WHO estimates
3.
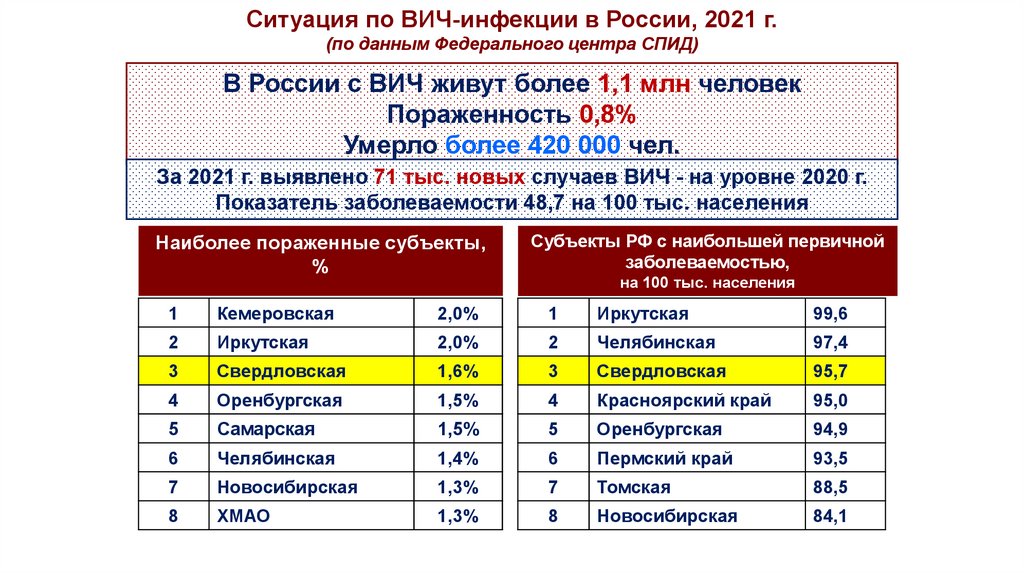
Ситуация по ВИЧ-инфекции в России, 2021 г.(по данным Федерального центра СПИД)
В России с ВИЧ живут более 1,1 млн человек
Пораженность 0,8%
Умерло более 420 000 чел.
За 2021 г. выявлено 71 тыс. новых случаев ВИЧ - на уровне 2020 г.
Показатель заболеваемости 48,7 на 100 тыс. населения
Наиболее пораженные субъекты,
%
Субъекты РФ с наибольшей первичной
заболеваемостью,
на 100 тыс. населения
1
Кемеровская
2,0%
1
Иркутская
99,6
2
Иркутская
2,0%
2
Челябинская
97,4
3
Свердловская
1,6%
3
Свердловская
95,7
4
Оренбургская
1,5%
4
Красноярский край
95,0
5
Самарская
1,5%
5
Оренбургская
94,9
6
Челябинская
1,4%
6
Пермский край
93,5
7
Новосибирская
1,3%
7
Томская
88,5
8
ХМАО
1,3%
8
Новосибирская
84,1
4.
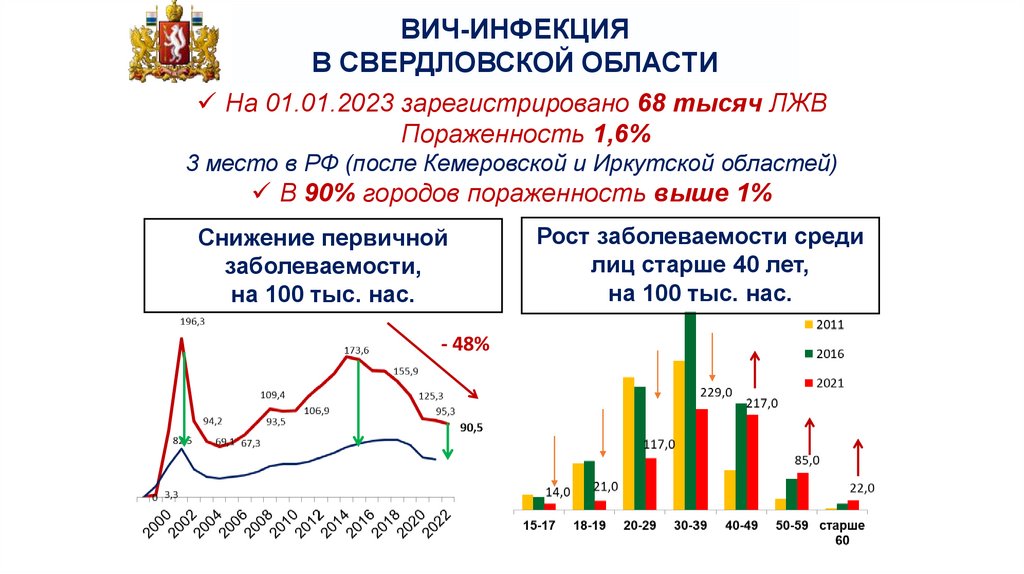
ВИЧ-ИНФЕКЦИЯВ СВЕРДЛОВСКОЙ ОБЛАСТИ
На 01.01.2023 зарегистрировано 68 тысяч ЛЖВ
Пораженность 1,6%
3 место в РФ (после Кемеровской и Иркутской областей)
В 90% городов пораженность выше 1%
Снижение первичной
заболеваемости,
на 100 тыс. нас.
- 48%
Рост заболеваемости среди
лиц старше 40 лет,
на 100 тыс. нас.
5.
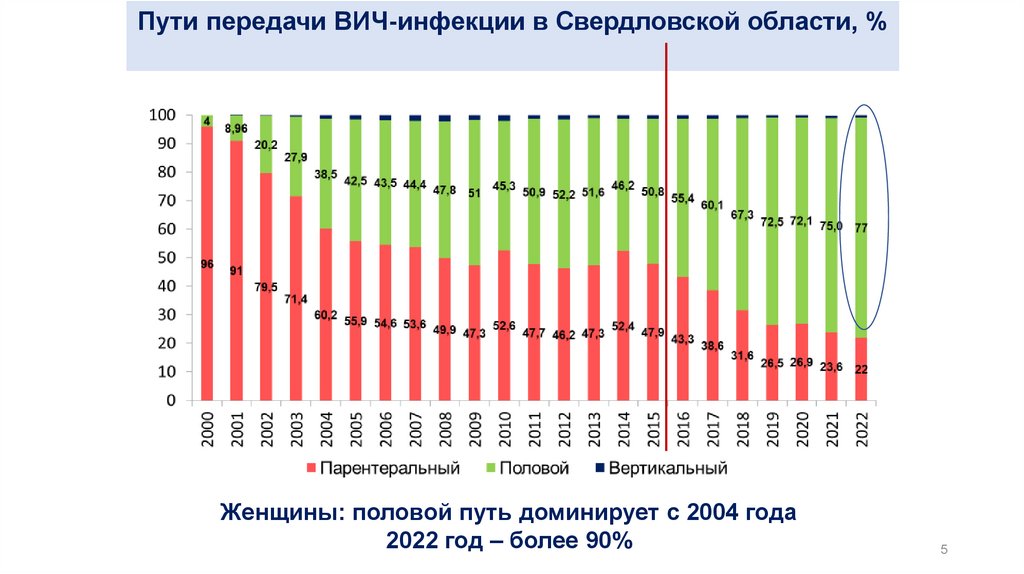
Пути передачи ВИЧ-инфекции в Свердловской области, %Женщины: половой путь доминирует с 2004 года
2022 год – более 90%
5
6.
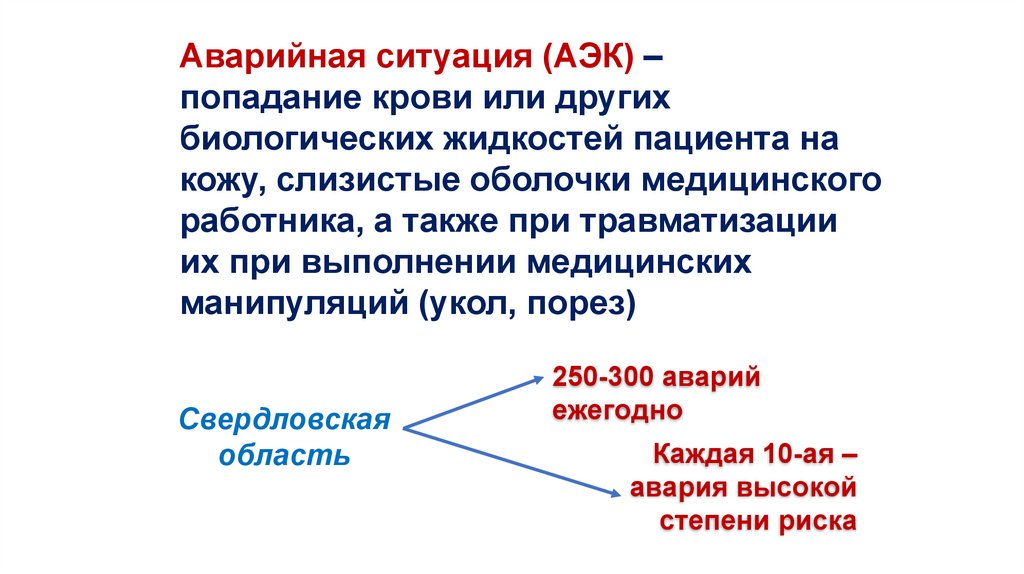
Аварийная ситуация (АЭК) –попадание крови или других
биологических жидкостей пациента на
кожу, слизистые оболочки медицинского
работника, а также при травматизации
их при выполнении медицинских
манипуляций (укол, порез)
Свердловская
область
250-300 аварий
ежегодно
Каждая 10-ая –
авария высокой
степени риска
7.
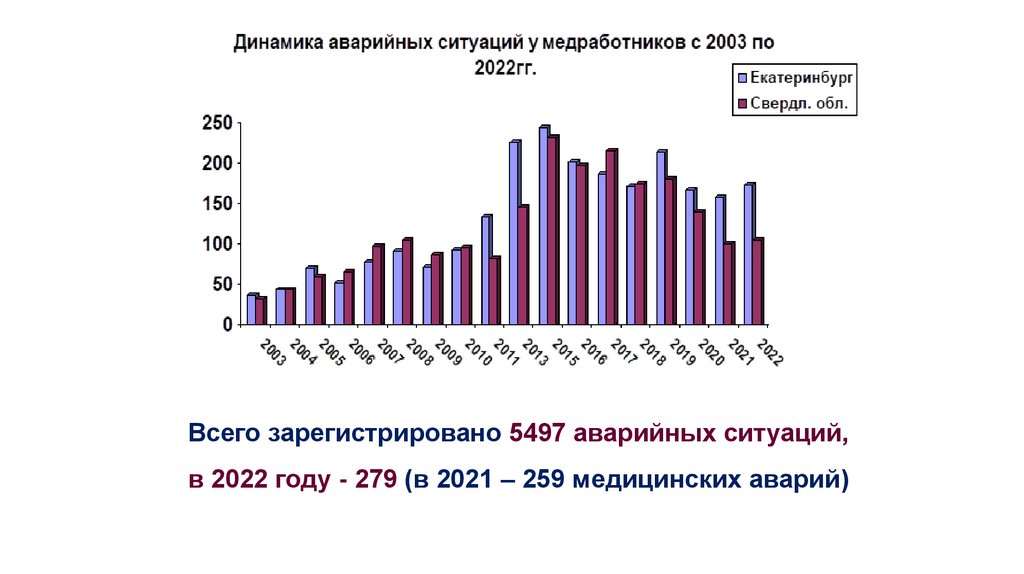
Всего зарегистрировано 5497 аварийных ситуаций,в 2022 году - 279 (в 2021 – 259 медицинских аварий)
8.
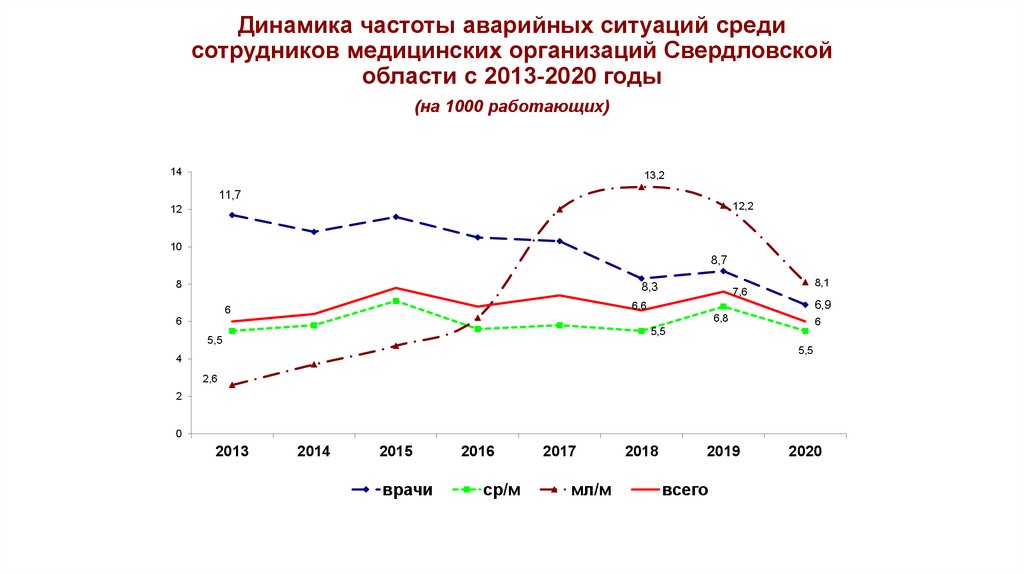
Динамика частоты аварийных ситуаций средисотрудников медицинских организаций Свердловской
области с 2013-2020 годы
(на 1000 работающих)
14
13,2
11,7
12,2
12
10
8,7
8
8,3
6,9
6,6
6
6
8,1
7,6
6,8
6
5,5
5,5
5,5
4
2,6
2
0
2013
2014
2015
врачи
2016
ср/м
2017
мл/м
2018
2019
всего
2020
9.
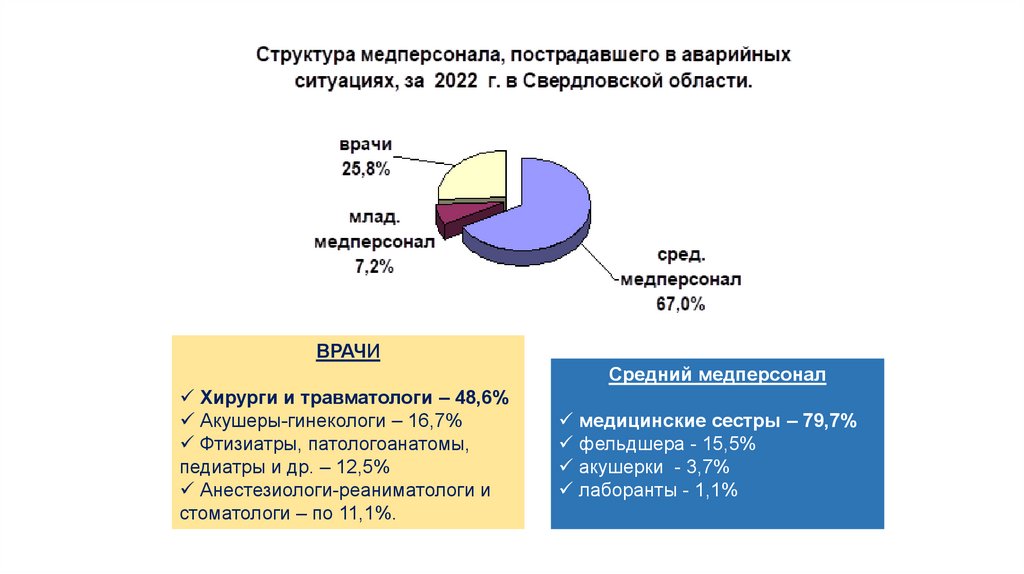
ВРАЧИСредний медперсонал
Хирурги и травматологи – 48,6%
Акушеры-гинекологи – 16,7%
Фтизиатры, патологоанатомы,
педиатры и др. – 12,5%
Анестезиологи-реаниматологи и
стоматологи – по 11,1%.
медицинские сестры – 79,7%
фельдшера - 15,5%
акушерки - 3,7%
лаборанты - 1,1%
10.
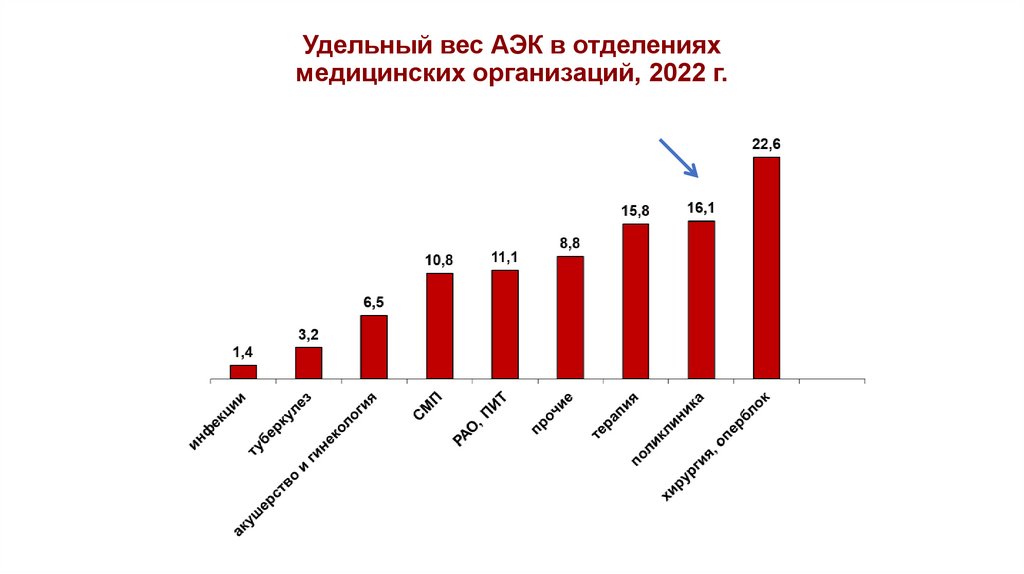
Удельный вес АЭК в отделенияхмедицинских организаций, 2022 г.
11.
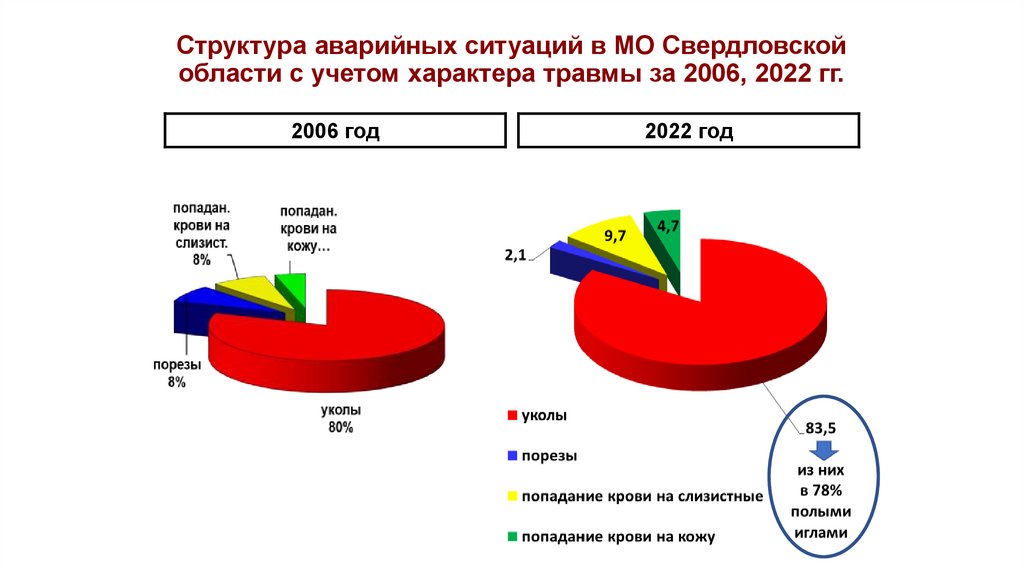
Структура аварийных ситуаций в МО Свердловскойобласти с учетом характера травмы за 2006, 2022 гг.
2006 год
2022 год
12.
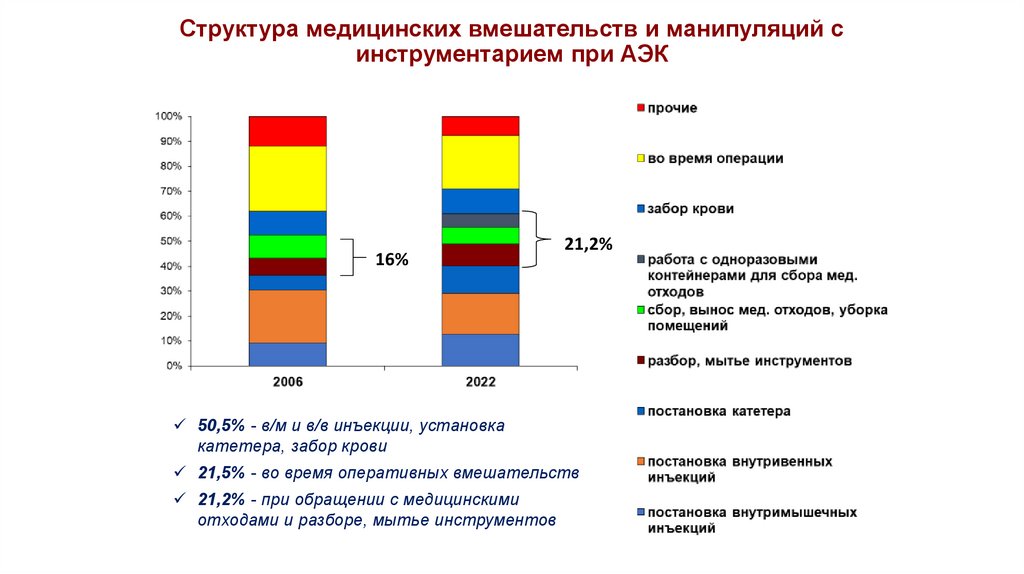
Структура медицинских вмешательств и манипуляций синструментарием при АЭК
16%
21,2%
50,5% - в/м и в/в инъекции, установка
катетера, забор крови
21,5% - во время оперативных вмешательств
21,2% - при обращении с медицинскими
отходами и разборе, мытье инструментов
13.
Алгоритм действиямедицинских работников
при «аварийных
ситуациях»
14.
Общие требования по организации профилактикипрофессионального инфицирования ВИЧ-инфекцией,
гемоконтактными гепатитами В и С медицинских работников
Все медицинские работники, осуществляющие любые
манипуляции, а также младший медицинский персонал МО независимо от
формы собственности должны быть привиты против гепатита В
(вакцинальный комплекс, состоящий из 3х прививок, далее решение о
ревакцинации после серологического исследования).
Приказом руководителя (главного врача) учреждения
здравоохранения определяется ответственное лицо (или несколько лиц)
за раздел работы по профилактике профессионального инфицирования,
места хранения экспресс тест-систем и АРВП (запас), к которым должен
быть обеспечен круглосуточный доступ, в том числе в выходные и
праздничные дни.
Каждый медицинский работник должен быть ознакомлен с
приказом под личную подпись и пройти техучебу по профилактике
профессионального инфицирования со сдачей зачета с записью в
журнале техучеб. Медицинские работники, не прошедшие обучение к
работе не допускаются.
- далее техучеба ежеквартально
15.
Алгоритм действия медицинских работниковпри «аварийных» ситуациях
1. ОБРАБОТАТЬ МЕСТО ПОВРЕЖДЕНИЯ
В ЗАВИСИМОСТИ ОТ ВИДА «АВАРИИ»
1.1. Загрязнение кожных покровов
Причины
• Работа без перчаток (некачественные перчатки)
• Работа без масок
• Работа в спецодежде с коротким рукавом
• Использование спецодежды не в полном объеме
• Работа с незаклеенными микротравмами, царапинами и т.д.
Контакт неповрежденной кожи с биоматериалом,
содержащим ВИЧ, не представляет риска инфицирования
Попадание крови и других биологических жидкостей пациента на халат, одежду
медперсонала не связано с риском профессионального инфицирования ВИЧ (если не
произошло загрязнение кожных покровов и (или) слизистых оболочек).
При загрязнении биологическими жидкостями рабочей одежды необходимо: снять
рабочую одежду и погрузить в дезинфицирующий раствор или в бикс (бак) для
автоклавирования.
Место загрязнения обработать 70% спиртом,
обмыть водой с мылом и повторно обработать
70%-м спиртом
16.
1.2. Загрязнение слизистых оболочек глаз,носа, полости рта
• Работа без средств защиты глаз, рта и носа
• Работа в некачественных, неудобных для работы
средствах защиты глаз, рта и носа
При
попадании
крови
или
других
биологических жидкостей на слизистые оболочки
глаз, носа и рта - их сразу же обильно промыть
водой (не тереть!)
17.
18.
1.3. ПроколыПричины
Надевание колпачка на иглу
Транспортировка использованных систем с неснятыми иглами
Небрежность во время медицинских манипуляций
Нарушение технологии медицинской манипуляции: неправильная
передача инструмента от врача медсестре
• Небрежность при разборке использованного инструмента
• При неаккуратном обращении с отходами (в т.ч. неудобные емкости)
1.4. Порезы
Причины
Нарушение технологии проведения медицинских манипуляций (передача
инструментов из рук в руки при оперативных вмешательствах и др.)
• Бой стеклянных предметов, загрязненных биоматериалом (в
лабораторной службе и у постовых медицинских сестер
При уколах и порезах немедленно снять перчатки,
вымыть место повреждения проточной водой с
мылом, обработать 70% спиртом и 5% спиртовой
настойкой йода
19.
Алгоритм действия медицинских работниковпри «аварийных» ситуациях
2. Обследовать пациента на антитела к ВИЧ и гепатиты В и С (с
проведением до- и послетестового консультирования и
получением информированного согласия).
Обследование на антитела к ВИЧ проводят методом экспресстестирования, с обязательным направлением образца из той же
порции крови (2 пробы)
→ для стандартного тестирования на ВИЧ и гепатиты методом ИФА
(в скрининговую лабораторию) – код 125.б
→ для хранения в течение 12 месяцев в лабораторию ГАУЗ СО «ОЦ
СПИД» - с указанием в направлении «на хранение»
3. Незамедлительно сообщить об аварийной ситуации
руководителю подразделения, его заместителю или
вышестоящему руководителю.
Вне зависимости от статуса пациента
4. При положительном (сомнительном) результате обследования
пациента на ВИЧ-инфекцию – как можно быстрее начать прием
антиретровирусных препаратов в целях постконтактной
профилактики заражения
20.
Алгоритм действия медицинских работниковпри «аварийных» ситуациях
5. При отрицательном результате в экспресс
тесте необходимо оценить степень
опасности пациента, как источника
инфекции, по данным анамнеза . При
высокой степени вероятности нахождения
пациента в серонегативном окне и
отрицательном результате обследования
необходимо начать прием
антиретровирусных препаратов.
«…В течение нескольких месяцев после заражения ВИЧ
(до 3 месяцев), результат обследования может быть
отрицательным. Серонегативным окном является
период между заражением и появлением антител к ВИЧ»
21.
Алгоритм действия медицинских работниковпри «аварийных» ситуациях
6. Зарегистрировать аварию в Журнале учёта аварийных
ситуаций при проведении медицинских манипуляций.
7. Обследовать пострадавшего медработника на
антитела к ВИЧ (экспресс тест и ИФА) и вирусным
гепатитам В и С (метод ИФА) с проведением до- и
послетестового консультирования и получением
информированного согласия – код 125.а
8. Если пострадавший медработник – женщина,
необходимо провести экспресс тест на беременность
(моча) и выяснить возможное наличие грудного
вскармливания.
22.
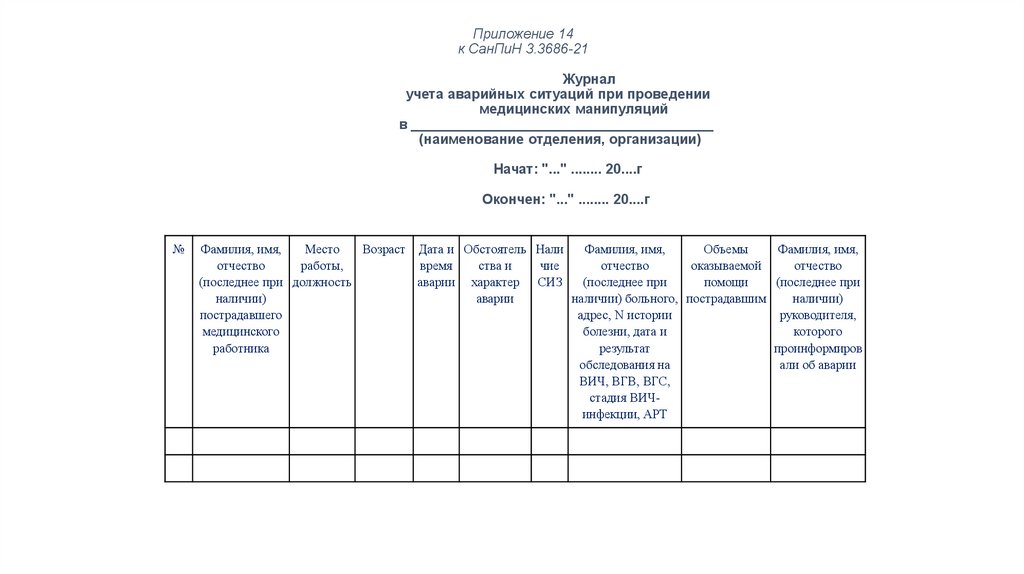
Приложение 14к СанПиН 3.3686-21
Журнал
учета аварийных ситуаций при проведении
медицинских манипуляций
в _______________________________________
(наименование отделения, организации)
Начат: "..." ........ 20....г
Окончен: "..." ........ 20....г
№
Фамилия, имя,
Место
Возраст Дата и Обстоятель Нали
Фамилия, имя,
Объемы
Фамилия, имя,
отчество
работы,
время
ства и
чие
отчество
оказываемой
отчество
(последнее при должность
аварии характер СИЗ
(последнее при
помощи
(последнее при
наличии)
аварии
наличии) больного, пострадавшим
наличии)
пострадавшего
адрес, N истории
руководителя,
медицинского
болезни, дата и
которого
работника
результат
проинформиров
обследования на
али об аварии
ВИЧ, ВГВ, ВГС,
стадия ВИЧинфекции, АРТ
23.
• Рекомендуется раннее начало антиретровируснойпрофилактики (в первые 2 часа после аварийной ситуации).
Если с момента возможного инфицирования прошло более 72
часов, начинать профилактику нецелесообразно
• Стандартная схема постконтактной профилактики заражения
ВИЧ (3-мя и более АРВП) в течение 4 нед. – 2 НИОТ + ИИ (ИП)
TDF + 3TC
+ DTG (или ATV/r, DRV/r, LPV/r, RAL)
или TDF + FTC
Н-р: зидовудин/ламивудин (комбивир) + лопинавир/ритонавир (калетра)
Клинические рекомендации «ВИЧ-инфекция у взрослых», 2020 г.
Назначать ПКП
ПКП не требуется
при контакте с кровью, окрашенной кровью
слюной, грудным молоком, выделениями из
половых органов, спинномозговой,
амниотической, перитонеальной,
синовиальной, плевральной и
перикардиальной жидкостями;
- при доказанном положительном ВИЧстатусе контактного лица;
- при доказанном ВИЧ-отрицательном
статусе источника;
- при контакте с биологическими
жидкостями, не представляющими
существенного риска: слезная жидкость,
слюна без примеси крови, моча, пот
при следующих типах контакта:
через слизистые оболочки (попадание брызг
в глаза, нос или полость рта) и
парентеральный.
24.
9. Оформить «Акт о медицинской аварии в учреждении»в 2-х экземплярах (1 – в ОЦ СПИД, его филиалы или
кабинет инфекциониста, 2 – хранится в подразделении МО)
Приложение 15 к СанПиН 3.3686-21
10. Для организации диспансерного наблюдения (в течение 1
года) и корректирования схем химиопрофилактики ВИЧ,
пострадавшие в день обращения должны быть
направлены в Центр СПИДа, его филиалы (в случае их
отсутствия – к инфекционисту КИЗ, КДК)
ИФА после «аварии», далее через 3, 6, 12 мес.
Пострадавший медицинский работник должен быть
предупрежден о том, что он может быть источником
инфекции в течение всего периода наблюдения
(максимально возможного инкубационного
периода) и поэтому ему надлежит соблюдать
меры предосторожности, чтобы избежать
возможной передачи ВИЧ (в течение 12 мес.
он не может быть донором, половые контакты
у него должны быть только защищенные).
25.
УКЛАДКА ЭКСТРЕННОЙ ПРОФИЛАКТИКИПАРЕНТЕРАЛЬНЫХ ИНФЕКЦИЙ
Приказ МЗ РФ от 09.01.2018 г. №1н «Об утверждении требований к комплектации
лекарственными препаратами и медицинскими изделиями укладки экстренной
профилактики парентеральных инфекций для оказания первичной медикосанитарной помощи, скорой медицинской помощи, специализированной медицинской
помощи и паллиативной медицинской помощи»
1) 70% спирт этиловый (100 мл)
2) 5% спиртовый раствор йода
3) Лейкопластырь бактерицидный
(не менее 1,9 см × 7,2 см) – не менее 3 шт.
4) Ножницы
5) Салфетка марлевая медицинская стерильная
(не менее 16 см × 14 см, №10) – не менее 1 уп.
6) Бинт марлевый медицинский стерильный
(5 м × 10 см) – не менее 2 шт.
26.
Сегодня в условияхгенерализованной эпидемии
ВИЧ-инфекции медицинские
работники должны активно
участвовать в выявлении
ВИЧ-инфекции
Все чаще приходится оказывать помощь ВИЧинфицированным пациентам
Медицинские работники должны уметь
защитить себя от профессионального
заражения и обязаны соблюдать
МЕРЫ УНИВЕРСАЛЬНОЙ ПРЕДОСТОРОЖНОСТИ
и относится к каждому пациенту как
потенциально инфицированному!!!
27.
28.
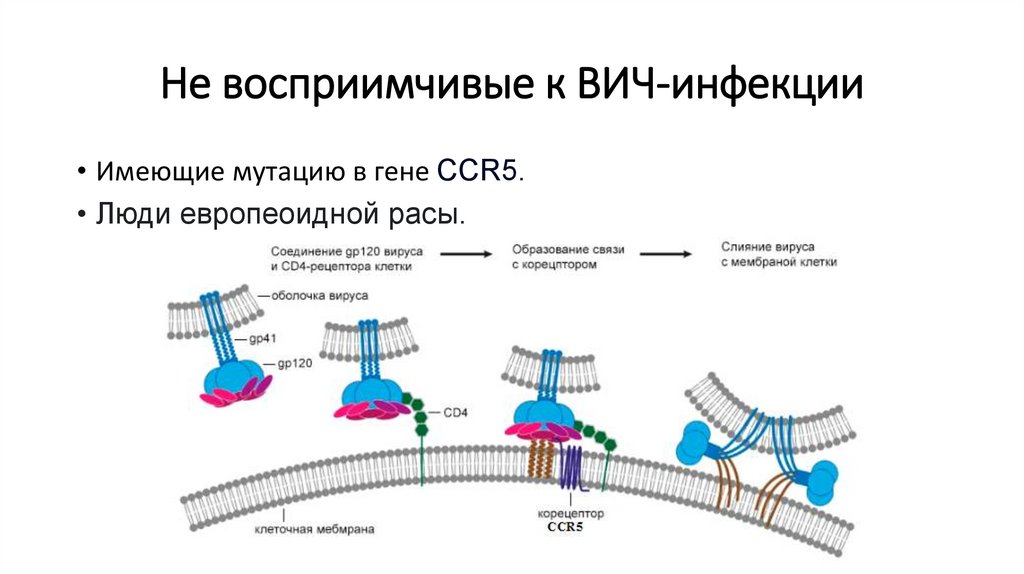
Не восприимчивые к ВИЧ-инфекции• Имеющие мутацию в гене CCR5.
• Люди европеоидной расы.
















 medicine
medicine