Similar presentations:
ЭКГ. Нарушения ритма
1.
ЭКГНарушения
ритма.
Наджелудочковая
тахикардия.
Фибрилляция
предсердий.
2.
ОпределениеАритмии сердца - изменения нормальной частоты, регулярности
и источника возбуждения сердца, а также расстройства
проведения импульса, нарушения связи и (или)
последовательности между активацией предсердий и
желудочков.
Патогенетическую основу аритмий составляют различные
изменения основных электрофизиологических свойств сердца:
автоматизма, возбудимости и проводимости.
3.
4.
Проводящая система сердца5.
6.
7.
8.
9.
10.
11.
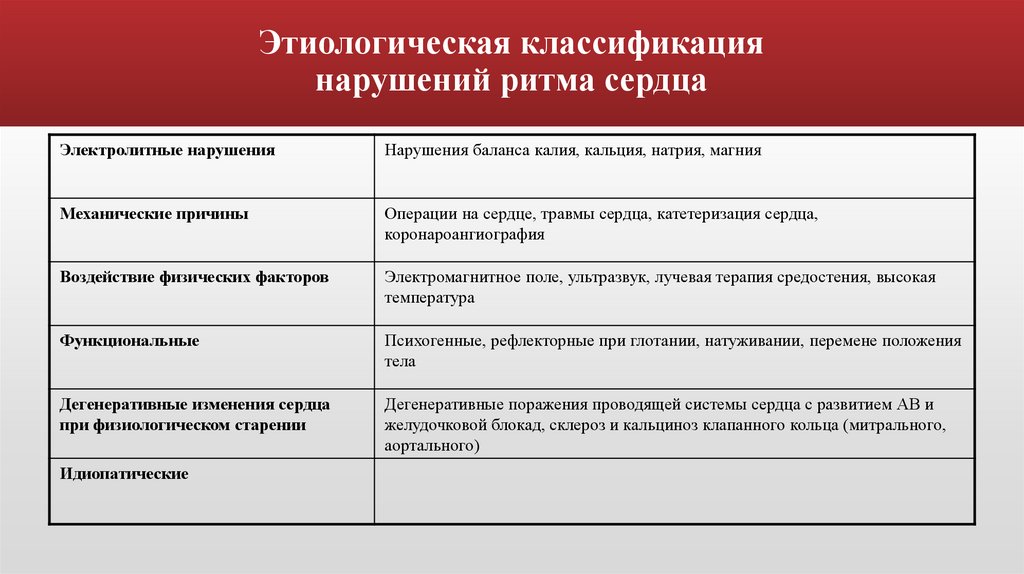
Этиологическая классификациянарушений ритма сердца
Электролитные нарушения
Нарушения баланса калия, кальция, натрия, магния
Механические причины
Операции на сердце, травмы сердца, катетеризация сердца,
коронароангиография
Воздействие физических факторов
Электромагнитное поле, ультразвук, лучевая терапия средостения, высокая
температура
Функциональные
Психогенные, рефлекторные при глотании, натуживании, перемене положения
тела
Дегенеративные изменения сердца
при физиологическом старении
Дегенеративные поражения проводящей системы сердца с развитием АВ и
желудочковой блокад, склероз и кальциноз клапанного кольца (митрального,
аортального)
Идиопатические
12.
13.
14.
15.
16.
17.
18.
19.
20.
21.
22.
23.
24.
25.
Классификация аритмийI. Нарушение образования импульса
Нарушение автоматизма СА-узла (номотопные аритмии)
1. синусовая тахикардия
2. синусовая брадикардия
3. синусовая аритмия
4. синдром слабости синусового узла
Эктопические ритмы, обусловлены механизмом повторного входа волны возбуждения
1. экстрасистолия
2. пароксизмальная тахикардия
3. мерцания (фибрилляция) предсердий
4. трепетание и мерцание желудочков
26.
Классификация аритмийII. Нарушения проводимости
1. синоатриальная блокада
2. внутрипредсердная блокада
3. атриовентрикулярная блокада I, II, III степени
4. внутрижелудочкавая блокада
a) монофасцикулярная
b) бифасцикулярная
c) трифасцикулярная
5. синдромы предвозбуждения желудочков
a) синдром укорочения PQ
b) синдром WPW (Вольф-Паркинсон-Уайта)
III. Комбинированные нарушения
27.
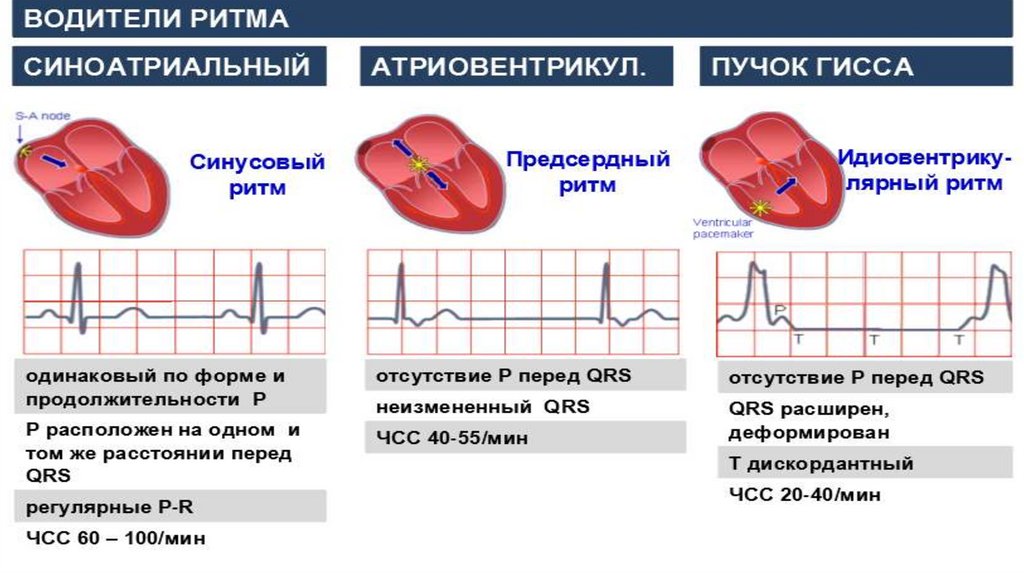
Синусовый ритм – единственно правильныйПризнаки на ЭКГ
Нормальная полярность зубца р
положительный р в отведениях I, II, aVF, V4,V5,V6;
отрицательный р в отведении aVR;
одинаковая длительность интервалов PQ;
для констатации синусового ритма особое внимание необходимо уделять наличию
зубца р и адекватности его формы в отведении aVF.
28.
29.
Классификация аритмийНарушения образования импульса:
А. Номотопные нарушения ритма:
Синусовая тахикардия (экстракардиальные причины, ХСН, НЦД, беременность и др);
Синусовая брадикардия (ваготония, СССУ, заболевания головного мозга и его сосудов
с внутричерепной гипертензией и др);
Синусовая аритмия;
Миграция источника водителя ритма.
30.
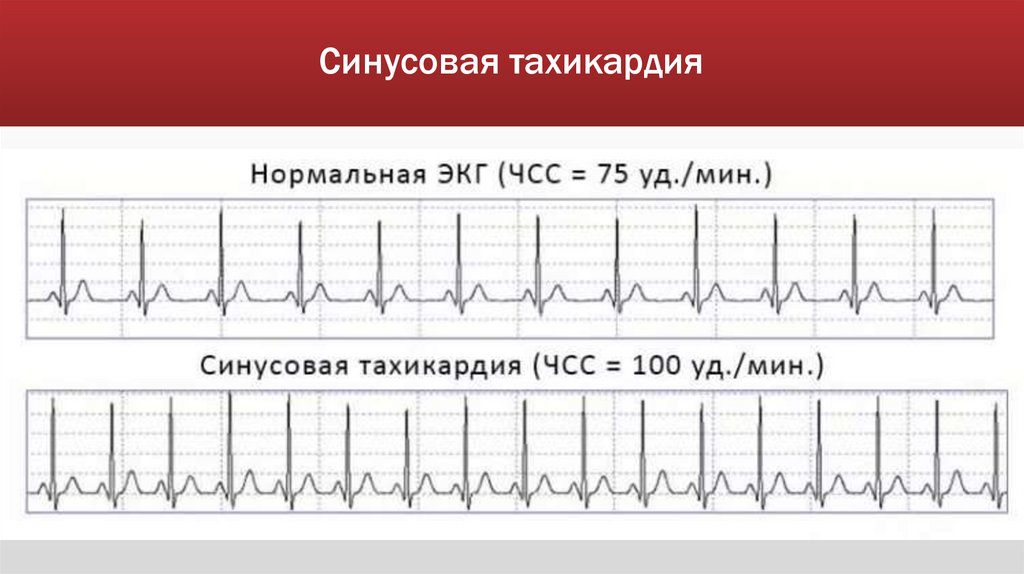
Синусовая тахикардияПричины:
Синусовая тахикардия - это
увеличение ЧСС больше 90 уд/мин
при сохранении синусового ритма
Механизмы повышения
автоматизма СА –узла:
1. увеличение тонуса СНС;
2. органическое поражение
СА-узла;
3. токсическое влияние на
СА-узел.
1.
Экстракардиальная СТ:
физическая нагрузка
эмоциональное напряжение
лихорадка
тиреотоксикоз
НЦД
дыхательная недостаточность
2. Интракардиальная СТ (миогенные):
хроническая сердечная недостаточность;
острый ИМ
стенокардия
миокардит
31.
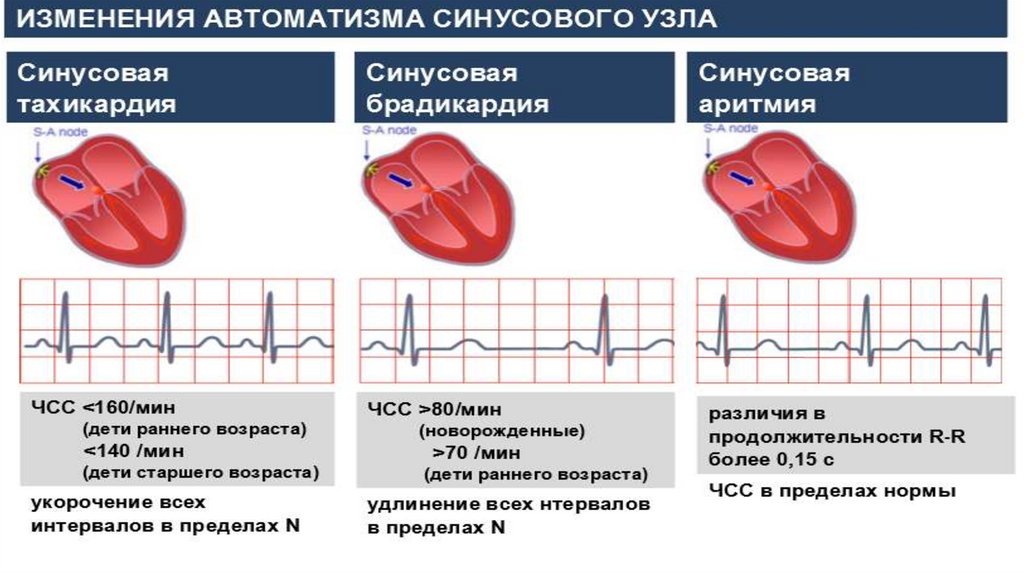
Синусовая тахикардияПризнаки на ЭКГ
ЧСС больше 90/мин;
зубец р синусового происхождения (синусовый ритм);
укорочение интервала ТР (от конца зубца Т до начала зубца р);
комплекс QRS не изменен;
тенденция к ригидности ритма;
В случае выраженной синусовой тахикардии:
укорочение PQ (не менее 0,12 с) и QT;
увеличение амплитуды зубца Р I, II, aVF;
увеличение или снижение амплитуда зубца Т;
косовосходящая депрессия сегмента ST (не более 1,0 мм).
32.
Синусовая тахикардия33.
Лечение синусовой тахикардииОбычно не требует специфической терапии
Лечение должно быть направлено на устранение причины
аритмии
Седативная терапия
При необходимости медикаментозной терапии: б-блокатры
(метопролол, пропроналол, меторопол), антогонисты кальция
(верапамил, дилтиазем), ивабрадин
34.
Синусовая брадикардия – урежение ЧССменьше 60 уд/мин (не менее 40 уд/мин)
при сохранении синусового ритма
Механизмы понижения
автоматизма СА –узла:
1. повышения тонуса ПСНС;
2. воспалительные или
дегенеративные повреждения
СУ;
3. токсическое влияние на САузел.
Причины:
1.
Экстракардиальные причины:
ваготония у спортсменов;
сон;
гипотериоз;
повышение внутричерепного давления;
НЦД;
передозировка медикаментов ß-адреноблокаторы,
сердечные гликозиды и др.)
2. Кардиальные причины:
атеросклероз и постинфарктный кардиосклероз;
острый ИМ;
миокардиты.
35.
Синусовая брадикардияПризнаки на ЭКГ.
ЧСС 59 - 40 уд/мин
зубец р синусового происхождения
сохранение правильного синусового
ритма
удлинение интервала ТР(от конца
зубца Т до начала зубца Р)
комплекс QRS не изменен
36.
Лечение синусовой брадикардииНеобходимо исключить внесердечные причины брадикардии
Асимптомная брадикардия не требует терапии
Только если доказано, что она вызывает стенокардию,
артериальную
гипотонию,
обмороки,
сердечную
недостаточность, желудочковые аритмии, при выраженном
снижении ЧСС
АТРОПИН 0,6-2,0 мг в/в, эуфиллин – временные средства (до
нормализации (увеличения) ЧСС
ЭКС – в случае СССУ, симптомной брадикардии
37.
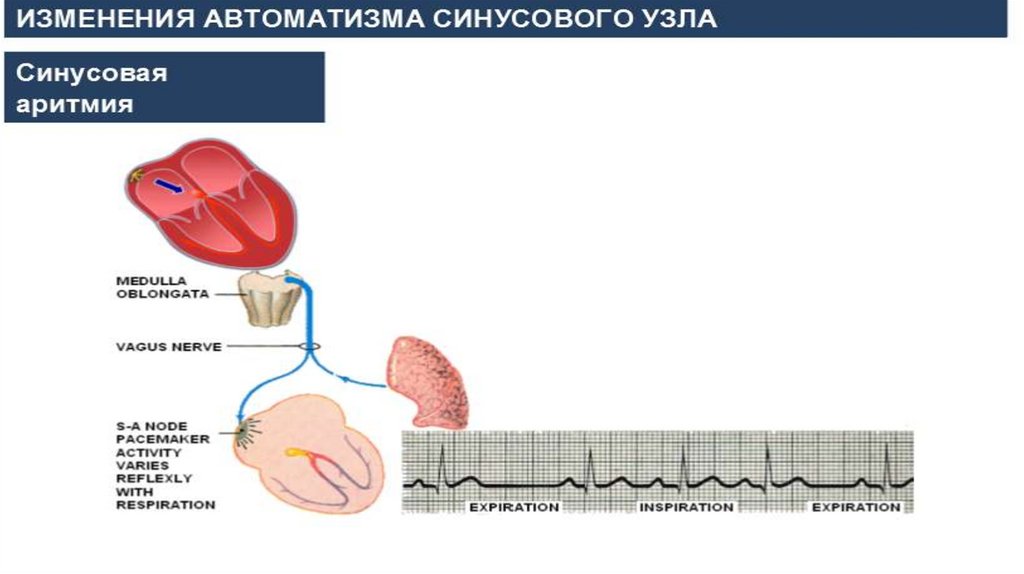
Синусовая аритмияПризнаки на ЭКГ:
зубец р синусового происхождения
(синусовый ритм);
неправильный синусовый ритм
(выраженная изменчивость
интервалов RR более 0,15c);
комплекс QRS не изменен.
Причины:
Дыхательная аритмия - у здоровых, в
молодом возраста и у детей, в
период выздоровления
Не дыхательная – при повреждение
СА узла (ХИБС, ИМ)
Как правило, специфической
терапии не требует
Лечение сопутствующих
заболевания
38.
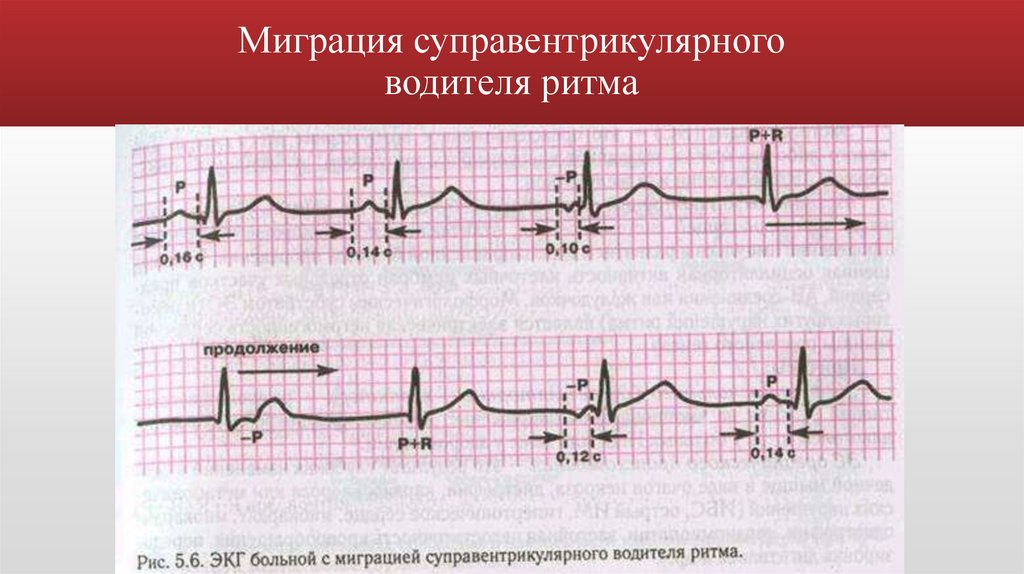
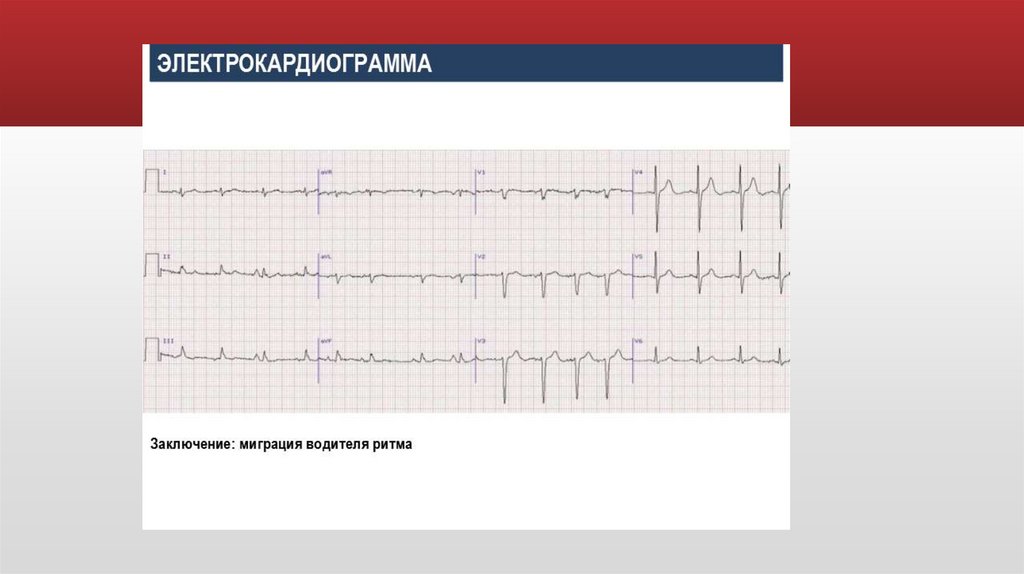
Миграция суправентрикулярноговодителя ритма
Признаки по ЭКГ:
постепенное изменение формы
и полярности зубца р
Изменение продолжительности
интервала pq (в зависимости от
локализации водителя ритма
Небольшие колебания
интервала RR
Этиология:
Ваготония у здоровых, НЦД
ИБС, ВПС, ППС, миокардиты
Интоксикация дигиталисом
Часто является проявлением
СССУ
39.
Миграция суправентрикулярноговодителя ритма
40.
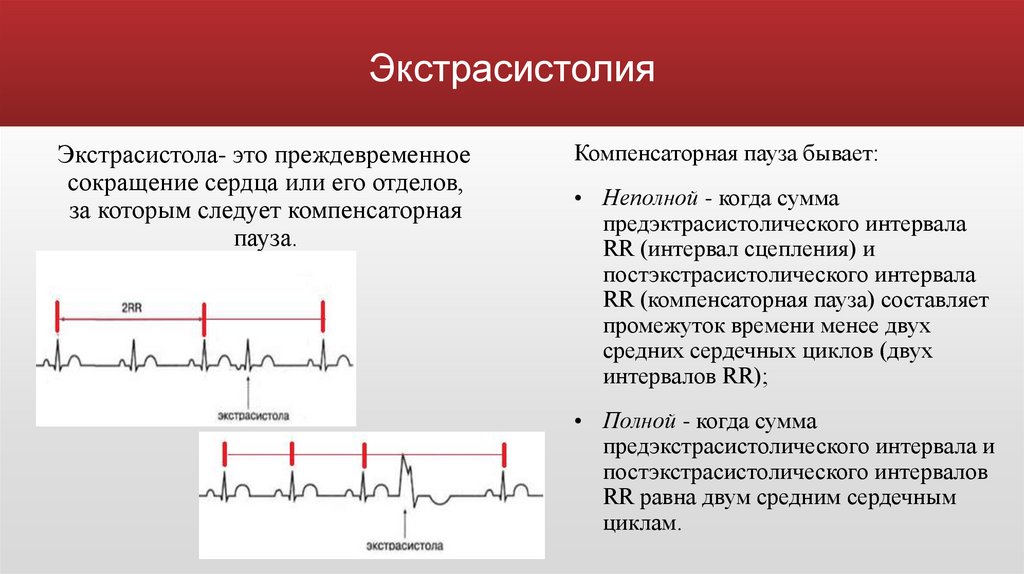
ЭкстрасистолияЭкстрасистола- это преждевременное
сокращение сердца или его отделов,
за которым следует компенсаторная
пауза.
Компенсаторная пауза бывает:
• Неполной - когда сумма
предэктрасистолического интервала
RR (интервал сцепления) и
постэкстрасистолического интервала
RR (компенсаторная пауза) составляет
промежуток времени менее двух
средних сердечных циклов (двух
интервалов RR);
• Полной - когда сумма
предэкстрасистолического интервала и
постэкстрасистолического интервалов
RR равна двум средним сердечным
циклам.
41.
Классификация экстрасистолПо локализации: предсердные, из АВ-соединения; желудочковые.
По частоте возникновения: редкие экстрасистолы (менее 30 в час); частые
экстрасистолы (более 30 в час).
По сгруппированности ЭС бывают: одиночные, парные (куплет, триплет,
групповые (пароксизм тахикардии), аллоритмия (бигеминия, тригеминия,
квадртгеминия и т.д.)
По времени возникновения: сверхранние экстрасистолы (зубец R на вершине зубца
Т), ранние экстрасистолы (зубец R сразу за зубцом Т), средние экстрасистолы,
поздние экстрасистолы (ближе к середине диастолы).
42.
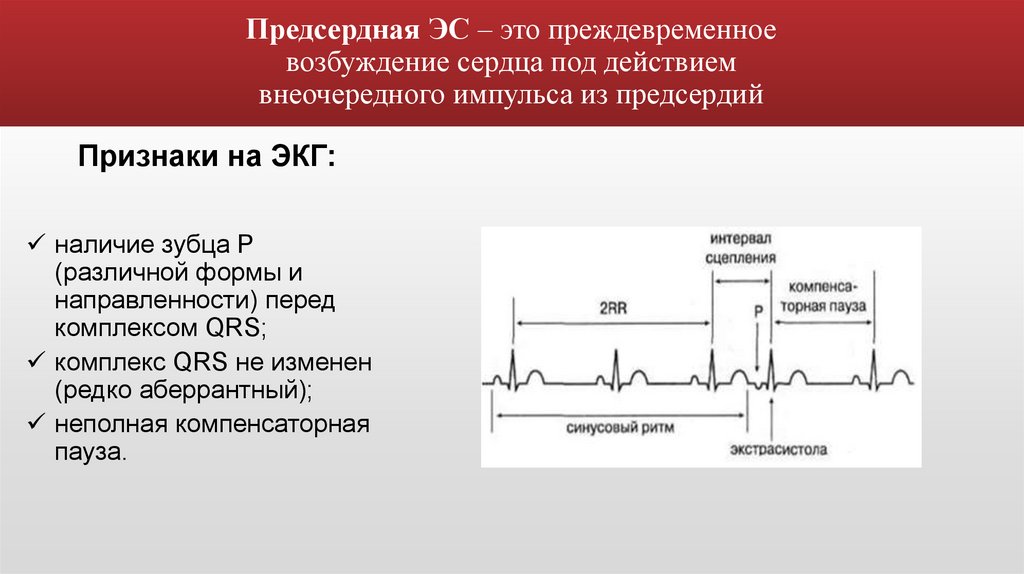
Предсердная ЭС – это преждевременноевозбуждение сердца под действием
внеочередного импульса из предсердий
Признаки на ЭКГ:
наличие зубца Р
(различной формы и
направленности) перед
комплексом QRS;
комплекс QRS не изменен
(редко аберрантный);
неполная компенсаторная
пауза.
43.
Предсердная эксрасистолия44.
Экстрасистола из АВ-соединения –это преждевременное возбуждение сердца под действием
внеочередного импульса из АВ-узла
Признаки на ЭКГ:
отсутствие зубца Р перед
комплексом QRS или зубец
Р после комплекса QRS;
Узкий комплекс QRS (реже
аберрантный широкий – за
счет блокады ножек пучка
Гиса);
неполная или полная
компенсаторная пауза.
45.
46.
Классификация антиаритмических препаратов1 класс. Блокаторы быстрых Na каналов клеточных мембран
Подкласс IА. Уменьшают максимальную скорость деполяризации и увеличивают продолжительность
потенциала действия. Хинидин, новокаинамид, дизопиридамид, аймалин.
Подкласс IВ. Не влияют на скорость деполяризации и укорачивают потенциал действия. Лидокаин,
тримекаин, мексилетин.
Подкласс IС. Уменьшают максимальную скорость деполяризации и минимально удлиняют
потенциал действия. Флекаинид, этацизин, этмозин, аллапинин, ритмонорм.
II класс. Б-блокаторы. Метопролол, бисопролол, карведилол.
III класс. Блокаторы калиевых каналов, увеличивающие продолжительность потенциала действия.
Амиодарон, соталол.
IV класс. Блокаторы медленных кальциевых каналов. Верапамил дилтиазем.
Неклассифицированные антиаритмические препараты: сердечные гликозиды, аденозин (АТФ),
препараты магния, препараты калия
47.
Лечение наджелудочковых экстрасистолийВ большинстве случаев специфической антиаритмической терапии при
экстрасистолии не требуется.
НЖЭ – чаще доброкачественные, не требуют лечения. Устранение провоцирующих
факторов. Терапия – при плохой переносимости, сочетании с органическими
заболеваниями сердца, частая НЖЭ.
Возможно применение седативных средств (препараты пустырника, Новопассит)
Препараты для терапии: б-блокаторы (анаприлин 30-60 мг/сут, метопролол 25100 мг/сут), антогонисты кальция (верапамил 120-480 мг/сут, аллапинин 25-50
мг* 3 раза в день, сотагексал 80-160мг/сут, пропафенон 600-900 мг/сут, этацизин
100-200 мг/сут, возможна комбинированная ААТ, амиодарон – только при
неэффективности остальной терапии.
48.
Ускоренные эктопические ритмы(непароксизмальная тахикардия)
Непароксизмальное увеличение
ЧСС до 90-130 в мин., вызванное
импульсами из предсердий, АВсоединения, желудочков
Этиология
ИБС
Миокардиты
интоксикация дигиталисом
Признаки на ЭКГ
Неприступообразное постепенное
увеличение ЧСС до 90-130 в мин
Правильный ритм
Наличие в каждом комплексе
pQRSt признаков несинусового
водителя ритма (предсердного, из
АВ-соединения, желудочкового)
49.
Ускоренные эктопические ритмы(непароксизмальная тахикардия)
50.
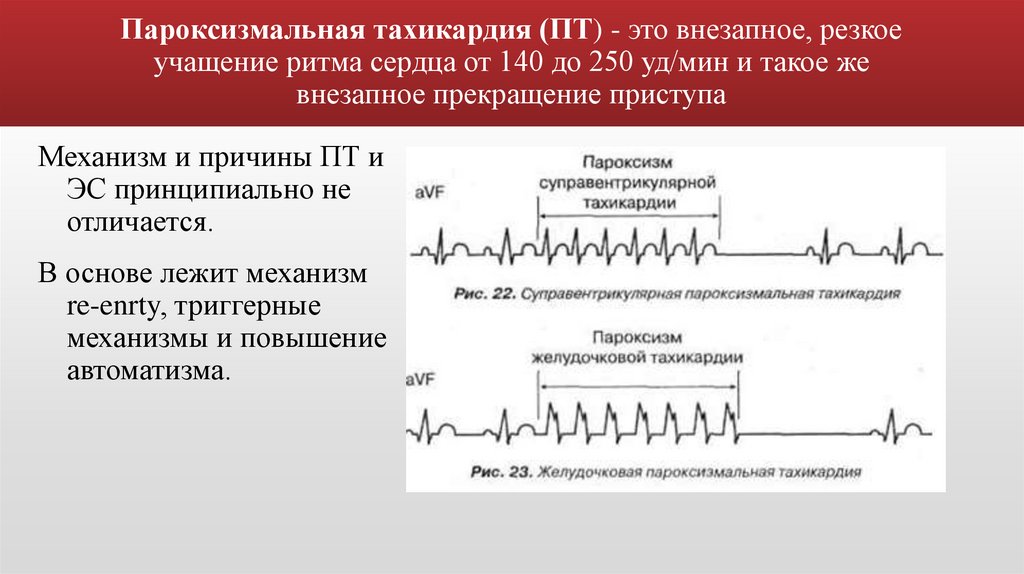
Пароксизмальная тахикардия (ПТ) - это внезапное, резкоеучащение ритма сердца от 140 до 250 уд/мин и такое же
внезапное прекращение приступа
Механизм и причины ПТ и
ЭС принципиально не
отличается.
В основе лежит механизм
re-enrty, триггерные
механизмы и повышение
автоматизма.
51.
Классификация наджелудочковых тахикардий1. Реципрокная синусовая тахикардия (редкая форма).
2. Пароксизмальная предсердная тахикардия (эктопическая или
реципрокная)
3. Многофокусная предсердная тахикардия
4. АВ узловая тахикардия (без участия дополнительных путей
проведения – ДПП)
5. АВ узловая тахикардия (с участием ДПП): ортодромная,
антидромная
6. АВ узловая эктопическая тахикардия
52.
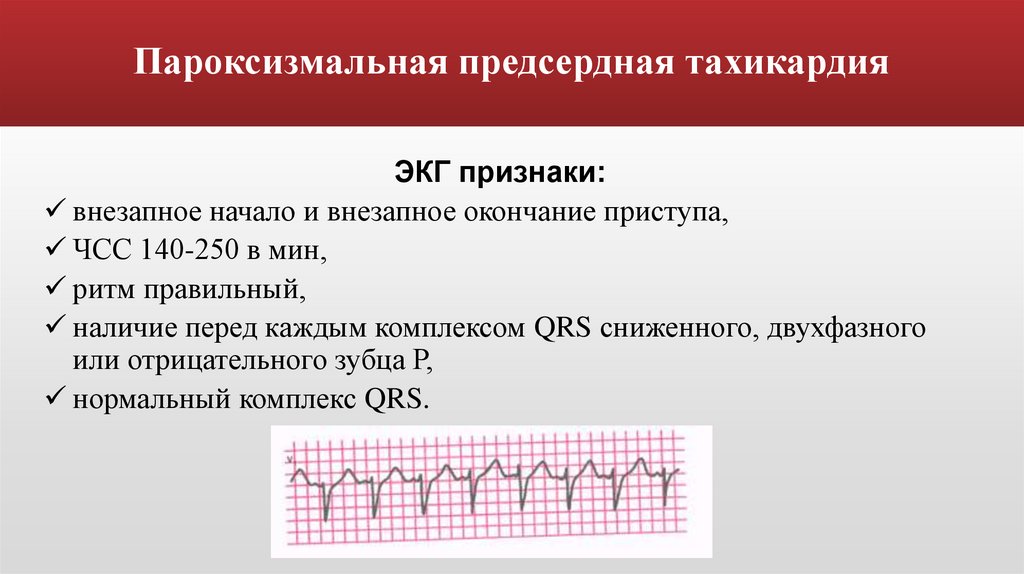
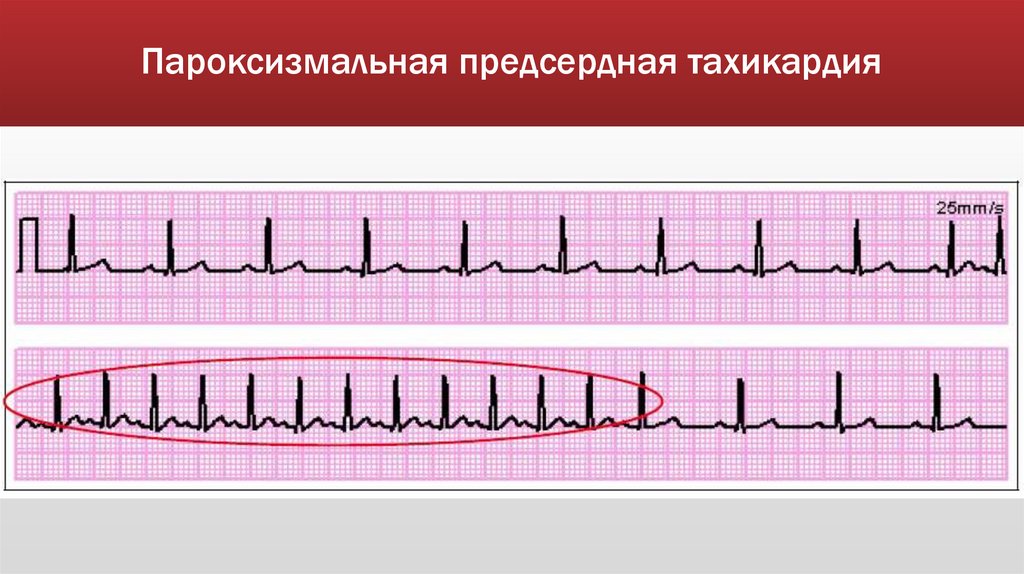
Пароксизмальная предсердная тахикардияЭКГ признаки:
внезапное начало и внезапное окончание приступа,
ЧСС 140-250 в мин,
ритм правильный,
наличие перед каждым комплексом QRS сниженного, двухфазного
или отрицательного зубца Р,
нормальный комплекс QRS.
53.
Пароксизмальная предсердная тахикардия54.
Пароксизмальная тахикардияиз АВ-соединения
ЭКГ признаки:
внезапное начало и внезапное окончание приступа,
ЧСС 140-220 /мин,
ритм правильный,
наличие в отведении II, III, b avF (-) зубца Р, расположенного позади комплекса
QRS или сливается с ним и не регистрируется на ЭКГ,
нормальный комплекс QRS.
55.
Пароксизмальная АВ узловая тахикардия56.
Купирование наджелудочковых тахикардийВагусные пробы:
задержка дыхания
кашель
резкое натуживание после глубокого вдоха (проба Вальсальвы) 20-30с
вызванная рвота
погружение лица в ледяную воду
Так называемая проба Ашоффа (надавливание на глазные яблоки не
рекомендуется).
Массаж каротидного синуса допустим только при уверенности в отсутствии
недостаточности кровоснабжения головного мозга – с одной стороны.
Надавливание на область солнечного сплетения малоэффективно, а удар в эту же
область небезопасен.
57.
Анатомия каротидного синуса58.
Купирование наджелудочковой тахикардии1. АТФ 10-20 мг в/в без разведения в течении 2-5с. При отсутствии эффекта –
повторное введение АТФ 20 мг в/в через 2 минуты
2. Б-блокаторы (беталок в/в 1мг/мин (не более 3-5мг)
3. Верапамил 5-10 мг в/в не быстрее, чем за 2 минуты (в случае СН и гипотонией
верапамил менее предпочтителен, чем АТФ)
4. Новокаинамид (10мл 10% р/ра) в/в струйно медленно, пропафенон 1мг/кг в/в
струйно, дизопирамид (ритмилен 15мл 1% р/ра +10мл физ. р-ра)
5. При отсутствии эффекта – ЭИТ
6. При гемодинамической нестабильности – ЭИТ
59.
Фибрилляция предсердий (ФП) – это частое (350-700)беспорядочное возбуждение и сокращение отдельных
мышечных волокон предсердий
Классификация по форме:
Пароксизмальная
Персистирующая (более
7 суток, даже более 1 года
в случае принятии
решения стратегии
контроля ритма)
Постоянная
Классификация по форме:
Нормосистолия
Тахисистолия
Брадисостолия
Механизм
Ремоделирование тканей
предсердий
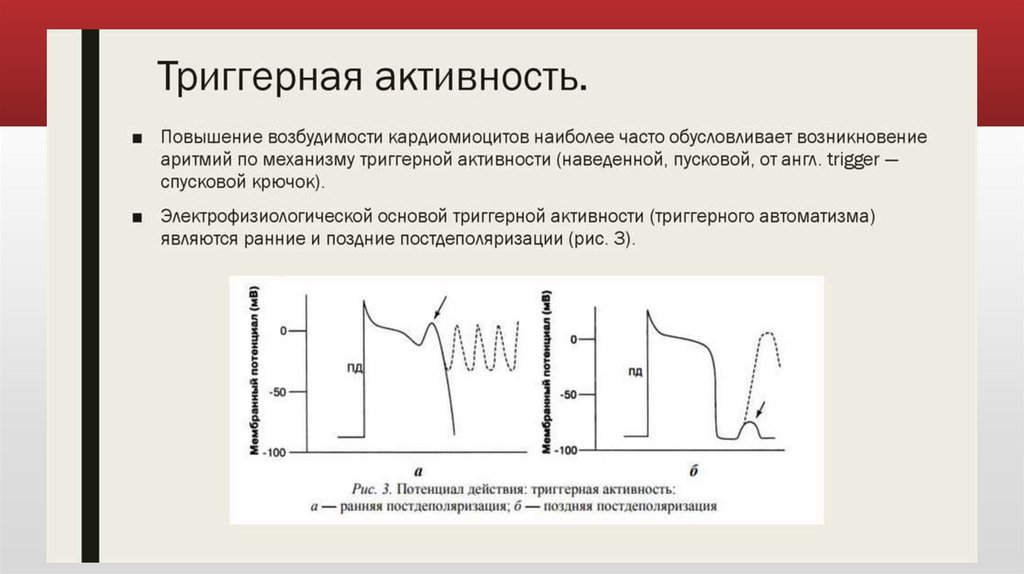
триггерная активность
локальные механизмы re-entry
60.
Фибрилляция предсердийПризнаки на ЭКГ:
частота сокращений
предсердий от 350 до 700 в
минуту;
дезорганизованная
предсердная активность;
желудочки сокращаются
аритмично;
зубцы Р на ЭКГ
обозначают буквой «f»
61.
Когда можно купировать пароксизм фибрилляциипредсердий?
В течение первых 2-х суток после начала пароксизма
При отсутствии брадикардии (ЧСС 50-60) и пауз
При отсутствии предшествующий нарушений проводимости
сердца (АВ, СА блокады)
При отсутствии непереносимости ААТ
62.
Купирование фибрилляции предсердийБ-блокаторы и антогонисты кальция, дигоксин для купирования малоэффективные и
небезопасны
Пропафенон (внутрь или в/в) 2мг/кг за 10-15 минут. 450-600 мг – per os. Для пациентов без
структурной патологии сердца. Но - можно при стабильной ИБС (при отсутствии ХСН)
Новокаинамид 10-15 мл 10% р-ра медленно в/в или капельно (при необходимости с мезатоном).
(1000-1200 мг развести в 2-10 раз физ.р-ром) (вводить 20-30 минут – не более 50 мг/мин).
Прекращение введения при расширении комплекса QRS более, чем на 25%
Амиодарон 300-450 в/в медленно на 5% р/ре глюкозы (заболевания ЩЖ не случат
противопоказанием для купирования) Показан для пациентов со структурной патологией сердца.
При ФВ менее 40% и при ОКС.
Сохранение пароксизма к концу вторых суток – ЭИТ (также в случае нестабильности
гемодинамики)
NB!!!!У пациентов с синдромом WPW и пароксизмом ФП - пропафенон, новокаинамид.
Амиодарон – с осторожностью. Нельзя верапамил, дигоксин, б-блокатры, лидокаин!!!
63.
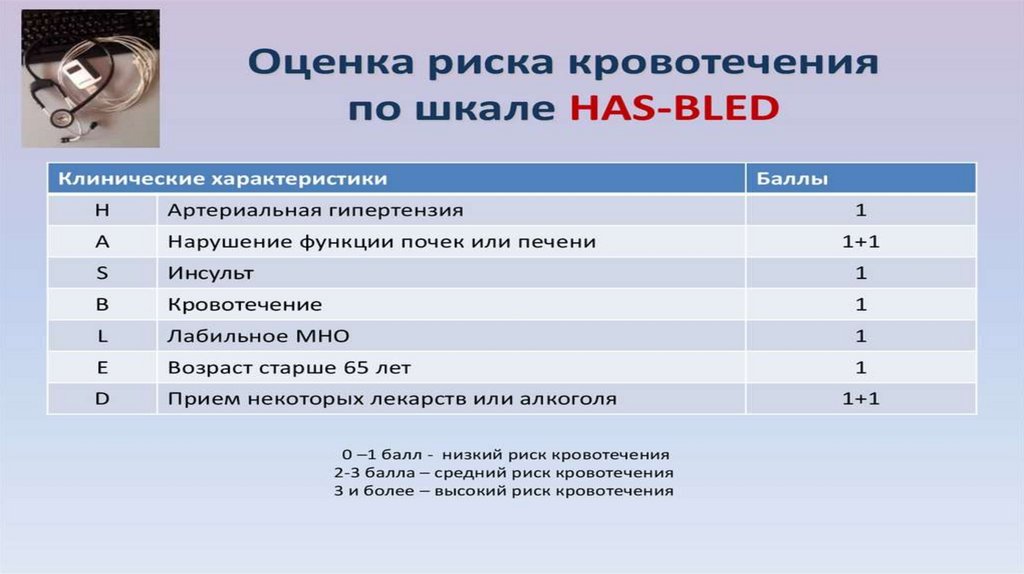
Лечение ФП, ТПАНТИКОАГУЛЯНТЫ (сначала рассчитать риск по
шкалам)
Рассчитать риск по CHA2DS2Vasc (риск ОНМК)
Рассчитать риск кровотечений HAS - BLED
64.
Шкала CHA2DS2Vasc (риск развитияинсульта)
65.
66.
Этиологическая классификациянарушений ритма сердца
Нарушения ритма при
органических заболеваниях сердца и
других состояниях
сопровождающихся поражением
миокарда
Острая и хроническая ИБС, миокардиты, дилатационная и гипертрофическая
кардиомиопатии, аритмогенная дисплазия желудочков, врожденные и
приобретенные пороки сердца, гипертрофии миокарда при артериальной
гипертензии и хроническом легочном сердце, метастазы в перикард и др.опухоли
сердца, закрытые травмы сердца.
Некардиальная патология
Сахарный диабет, заболевания щитовидной железы, амилоидоз, саркоидоз,
гемохроматоз, интоксикации (алкогольная, ртутью, мышьяком, кобальтом, хлор- и
фосфорорганическими соединениями, прием ЛС)
Врожденные поражения синусового
узла и проводящей системы сердца
Дополнительные проводящие пути (например, синдром WPW), аномалия
Эбштейна, нарушение строения электролитных каналов кардиомиоцитов синдром удлиненного QТ, синдром Бругада; наследственные
склеродегенеративные поражения сердца и его проводящей системы – болезнь
Ленегра и др., катехоламинергическая полиморфная желудочковая тахикардия и
др.
67.
Антикоагулянты:- пероральные (новые: Прадакса,
Ривароксабан, Эликвис). Варфарин.
- парентеральные (гепарин,
эноксапарин)
68.
Особенности проведения ЭИТИсходный разряд с мощностью 120 Дж при синхронизированном
дефибрилляторе, 200 Дж – при несинхронизированном.
При отсутствии эффективности первого разряда – увеличение
мощности несинхронизированного дефибриллятора до 360 и 400
Дж.
В случае наличия ЭКС или ИКД у пациента электроды
дефибриллятора следует расположить на расстоянии не менее 810 см от батареи водителя ритма. Проверка работы ЭКС или
ИКД после обязательна.
69.
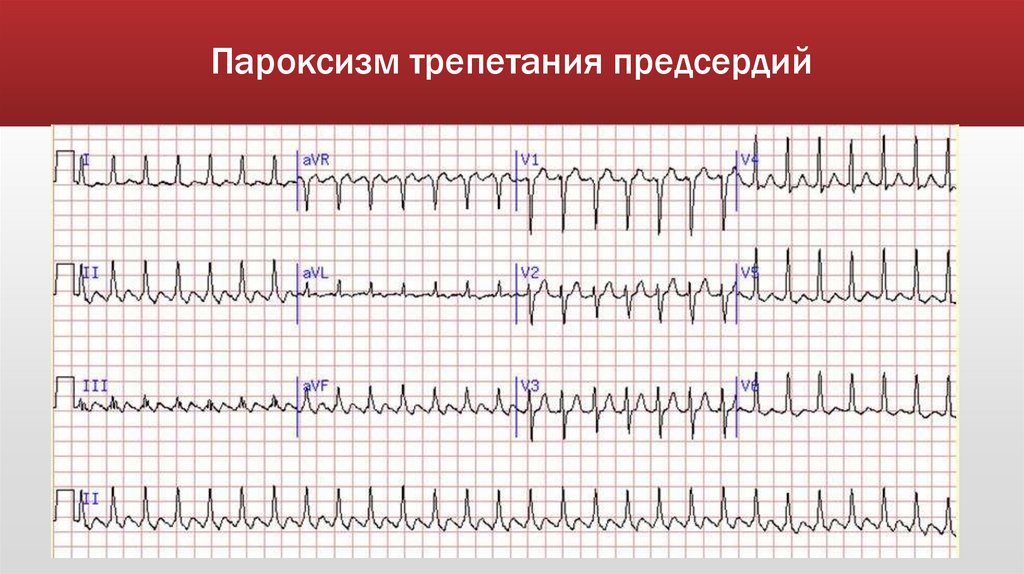
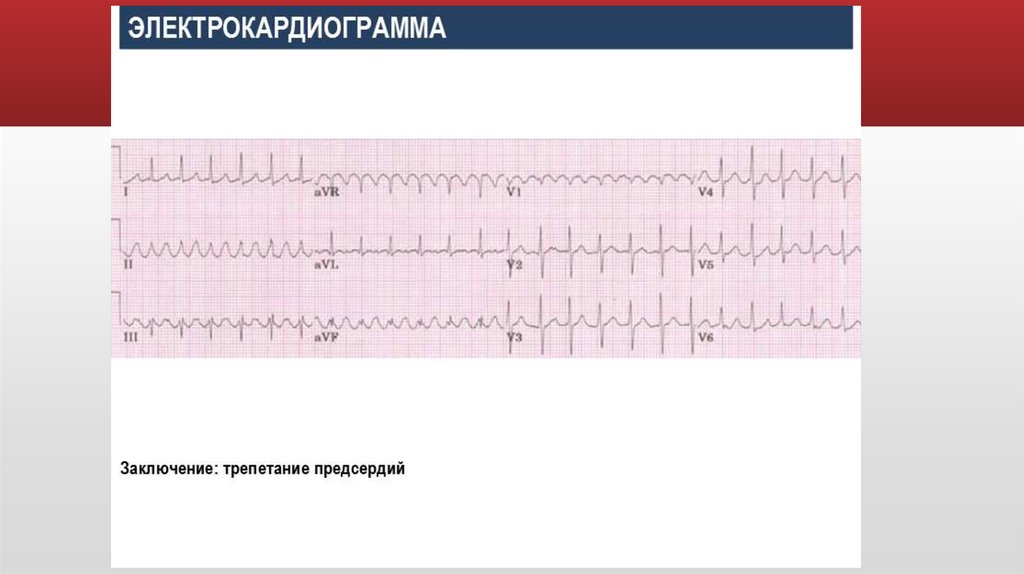
Трепетание предсердий (ТП) – это значительное учащениесокращений предсердий (200-400) чаще при сохранении
правильного предсердного ритма
Развивается по механизму «повторного входа» (re-entru).
Причиной слу;ит наличие патологического очага в предсердиях или органическое
заболевание сердца.
Признаки на ЭКГ:
частота сокращений предсердий (зубцов Р) до 200-400в минуту;
отсутствие изолинии между зубцами Р(пилообразный зубец Р);
сокращения желудочков(комплексы QRS) обычно учащены, но ритмичны;
кратность желудочковых сокращений по отношению к предсердным сокращениям может
составлять 1:2, 1:3, 1:4;
зубцы Р па ЭКГ обозначают буквой «F»
70.
Трепетание предсердий71.
Пароксизм трепетания предсердий72.
Купирование пароксизма ТПНаиболее эффективный способ купирования – ЧПСС.
ЭИТ – при нестабильности гемодинамики
Новокаинамид 10-15 мл 10% р-ра медленно в/в или капельно. (1000-1200 мг
развести в 2-10 раз физ.р-ром) (вводить 20-30 минут – не более 50 мг/мин).
Прекращение введения при расширении комплекса QRS более, чем на 25%.
Пропафенон (внутрь или в/в) 2мг/кг за 10-15 минут. 450-600 мг – per os. Можно
при стабильной ИБС (при отсутствии ОКС, ХСН, ОСН)
Амиодарон 300-450 в/в медленно на 5% р/ре глюкозы (заболевания ЩЖ не
случат противопоказанием для купирования). Показан для пациентов со
структурной патологией сердца. При ФВ менее 40% и при ОКС.
73.
74.
Синдромы предвозбуждения желудочков1.
Наиболее распространен - WPW синдром
(наличие ДПП – пучка Кента).
2.
Характеризуется наличием дельта (пологая
волна на восходящей части QRS, небольшим
расширением и деформацией комплекса QRS,
укорочением интервала pq.
3.
Проявляется: АВ узловой реципрокной ПНТ,
пароксизмами фибрилляции или трепетания
предсердий
Купирование
ЭИТ – при нестабильности гемодинамике
Васусные приемы, новокаинамид (10мл 10%
р/ра), пропафенон 1 мг/кг/ в/в струйно,
амиодарон (с осторожностью).
Нельзя – верапамил, б-блокаторы, дигоксин































































 medicine
medicine








