Similar presentations:
Профилактика нарушений здоровья в детском возрасте (Антенатальный период, период новорожденности)
1.
Профилактика нарушенийздоровья в детском возрасте
(Антенатальный период, период
новорожденности)
Лекция №4
2.
Цели занятия:Дать представление об антенатальном периоде, периоде
новорожденности и факторах, определяющих здоровье будущего ребенка
Познакомить с ролью медицинской сестры в организации дородовых
патронажей, патронаже новорожденного
Роль медицинской сестры в организации профилактической работы в
антенатальном и периоде новорожденности
3.
План изложения материала:1.
Периоды детского возраста (длительность и этапы внутриутробного периода,
периода новорожденности)
2.
Критические периоды в развитии эмбриона и плода, тератогенные факторы,
влияющие на здоровье будущего ребенка
3.
Организация профилактической работы медицинской сестры детской
поликлиники с беременной женщиной. Сроки и цели дородовых патронажей к
беременной женщине
4.
Характеристика периода новорожденности, признаки доношенного
новорожденного, переходные (транзиторные) состояния новорожденного
5.
Первичный туалет новорожденного. Шкала АПГАР. Ежедневный утренний
туалет новорожденного
6.
Организация обслуживания новорожденного медсестрой детской поликлиники
на дому (сроки и цели патронажей)
4.
Периоды детского возрастаДля дифференцированного подхода к ребенку выделяют несколько период
детского возраста.
1.
Внутриутробный этап- антенатальный период(от зачатия до рождения в срок,
т.е. на 38-40 недели беременности)
2.
Интранатальный этап- период родов
3.
Внеутробный этап – постнатальный период с момента рождения:
1)
Период новорожденности= неонатальный период (от рождения до 28 дня)
2)
Период грудного возраста= младенчества (с 28 дня до 12 месяцев)
3)
Преддошкольный период- период раннего детства ( от 1 до 3 лет)
4)
Дошкольный период- период первого детства (3-7 лет)
5)
Младший школьный период- препубертатный= период второго детства
6)
(7-11 лет)
7)
Старший школьный период = пубертатный- период полового созревания ( с 11
до 17-18 лет)
5.
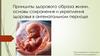
Антенатальный период или период внутриутробного развития – этопервый и наиболее значимый этап в жизни любого человека. Именно в это
время
закладываются
основные
органы
и
системы
ребенка,
и
определяется качество его здоровья.
Внутриутробный этап от момента зачатия до рождения продолжается в
среднем 270 дней, но на практике расчет обычно ведут на 280 дней (10
лунных месяцев), начиная счет с первого дня последнего менструального
цикла. Срочными родами считаются роды, происходящие на 37-40 неделе
беременности, преждевременными - ранее 37 недели и запоздалыми –
при сроке 42 недели и более.
6.
Сейчас принято выделять несколькопериодов внутриутробного развития:
Герминальный, или собственно зародышевый период. Он начинается от
момента
оплодотворения
образовавшегося
яйцеклетки
бластоцита
в
и
заканчивается
слизистую
оболочку
имплантацией
матки.
Его
продолжительность – 1 неделя.
Период имплантации. Продолжается около 40 часов, т.е. около 2 суток. Эти
два периода иногда объединяются, т.к. медико-биологическое значение их
велико. В это время 50 – 70% оплодотворенных яйцеклеток не развивается, а
тератогенные (неблагоприятно влияющие на плод) факторы, особенно
относящиеся к группе сильных, вызывают патологию, несовместимую с
выживанием зародыша (аплазия и гипоплазия), или формирует тяжелые
пороки развития вследствие хромосомных аббераций или мутантных генов.
7.
В настоящее время тератогенные факторы можно разделить на 3 группы:Экзогенные
Генетические
ионизирующая радиация (более
0,6-0,8 Гй), которая вызывает
гибель клеток или мутации
генов
ряд вирусных инфекций —
краснуха, в меньшей степени
грипп, энтеровирусная
инфекция, вирусный гепатит,
цитомегалия и другие
фармакологические препараты
— цитостатики, стероиды,
салицилаты в больших дозах
некоторые промышленные и
сельскохозяйственные ядовитые
вещества, хозяйственные яды —
пестициды, гербициды
некоторые пищевые продукты —
особенно испорченный
картофель, зараженный грибком
мутантные гены, вызывающие
пороки развития с доминантным
или рецессивным типом
наследования (семейные случаи
с расщеплением верхней губы,
поли- или синдактилией)
хромосомные абберации
(числовые и структурные) —
если имеют место абберации,
то возникающие пороки
развития чаще несовместимы с
жизнью (60% спонтанных
абортов до 3 месяцев
обусловлены хромосомной
абберацией), и только
относительно небольшое число
детей, например, с болезнью
Дауна, жизнеспособны.
Сочетанные
Складываются из
первых двух групп
8.
Эмбриональный период. Он длится 5-6 недель. Питание зародышапроисходит из желточного мешка. Важнейшей особенностью периода
является закладка и органогенез почти всех внутренних органов будущего
ребенка.
Поэтому
эмбриопатии,
воздействие
которые
тератогенных
представляют
собой
факторов
наиболее
вызывает
грубые
анатомические и диспластические пороки развития.
Неофетальный или эмбриофетальный период. Продолжается 2 недели,
когда формируется плацента, что совпадает с окончанием формирования
большинства внутренних органов (кроме ЦНС и эндокринной системы).
Этот период имеет важное значение, т.к. правильное формирование
плаценты, а следовательно и плацентарного кровообращения определяет
дальнейшую интенсивность роста плода.
9.
Фетальный период. Продолжается от 9 недели до рождения. Он характеризуется тем, чторазвитие плода обеспечивается гемотрофным питанием. В фетальном периоде целесообразно
выделить два подпериода: ранний и поздний.
Ранний фетальный подпериод (от начала 9 недели до конца 28 недели) характеризуется
интенсивным
ростом
и
тканевой
дифференцировкой
органов
плода.
Воздействие
неблагоприятных факторов обычно уже не приводит к формированию пороков строения, оно
может
проявляться
задержкой
роста
и
дифференцировки
(гипоплазии)
органов
или
нарушением дифференцировки тканей (дисплазии). Поскольку иммунитет только начинает
формироваться,
то
ответ
на
инфекции
выражается
соединительнотканными
и
пролиферативными реакциями, приводящими к циррозам и фиброзам. Однако возможно и
рождение незрелого, недоношенного ребенка. Совокупность изменений плода, возникающих в
этом периоде, называется общим термином — «ранние фетопатии».
Поздний фетальный подпериод начинается после 28 недели беременности и длится до
начала родов. Поражения плода в этом периоде уже не влияют на процессы формирования
органов и дифференцировки тканей, но могут вызвать преждевременное прекращение
беременности с рождением маловесного и функционально незрелого ребенка. При сохранении
беременности может иметь место недостаточность питания плода (внутриутробная гипотрофия)
или общее недоразвитие новорожденного ребенка.
10.
Поздний фетальный подпериод. Продолжение.Особенность повреждающего действия инфекции в этом периоде является совершенно
определенная
специфичность
повреждения,
т.е.
возникновение
уже
настоящего
инфекционного процесса с морфологическими и клиническим признаками заболевания,
характерного для данного возбудителя. Наконец, поздний фетальный период обеспечивает
процессы депонирования многих компонентов питания, которые не могут быть в достаточном
количестве введены ребенку с материнским молоком. Так, депонированные соли кальция,
железа, меди и витамин В12 могут в течение нескольких месяцев поддерживать баланс
питания грудного ребенка. Кроме того, в последние 10-12 недель беременности достигается
высокая степень зрелости и защиты функций жизненно важных органов плода от возможных
нарушений оксигенации и травматизма в родах, а накопленные при трансплантационной
передаче иммуноглобулины матери обеспечивают высокий уровень пaccивного иммунитета.
В последние недели беременности также осуществляется созревание «сурфактанта»,
обеспечивающего нормальную функцию легких и эпителиальных выстилок дыхательного и
пищеварительного трактов. Поэтому рождение ребенка даже с соотносительно малой
степенью
недоношенности
очень
существенно
сказывается
на
возможностях и риске возникновения самых различных заболеваний.
его
адаптационных
11.
12.
Критические периоды в развитии плода-
периоды, в течение которых плод особенно чувствителен к воздействиям
различных факторов.
Основными критическими периодами для зародыша и плода человека
являются:
Конец предимплантационного периода и период имплантации (первая
неделя после зачатия)
Период образования зачатков органов (органогенез) — 3-6 неделя
беременности
Период плацентации – 9-12 неделя беременности
Период фетогенеза - 18-20 и 22-24 недели беременности, когда возникают
качественные изменения в биоэлектрической активности головного мозга,
рефлекторных реакциях, гемопоэзе, продукции некоторых гормонов и
организм плода как бы переходит в новое качественное состояние.
13.
Организация профилактической работымедсестры детской поликлиники с
беременной женщиной
Нормальное развитие плода может быть обеспечено при условии раннего наблюдения за течением
беременности, состоянием здоровья женщины, условиями ее жизни, т.к. именно в первые недели
беременности эмбрион наиболее чувствителен к различным воздействиям внешней и внутренней
среды. Поэтому один из важнейших аспектов антенатальной охраны плода — по возможности более
раннее взятие беременной на учет.
У женщин, которые были взяты под наблюдение в ранние сроки беременности, перинатальная
гибель плодов и новорожденных была в 2-2,5 раза ниже этих показателей в целом.
Диспансерное наблюдение за здоровьем беременной осуществляется женской консультацией.
При проведении мероприятий по антенатальной охране плода и новорожденного необходима
преемственность в работе между женскими консультациями и детскими поликлиниками.
Патронажная медсестра детской поликлиники проводит за период беременности два дородовых
патронажа к беременной женщине.
14.
Скрининг во время беременностиНазначается врачом акушером-гинекологом
Основная задача пренатального скрининга — вовремя заподозрить, что
ребенок может родится больным, и предоставить женщине возможность
принять решение: проводить уточняющие исследования или не проводить;
продолжать вынашивать эту беременность или прервать.
Первый скрининг — самый главный. Проводится в сроке беременности от
10 недель 6 дней до 13 недель 6 дней. Скрининг включает УЗИ и
биохимическое исследование крови.
Второй скрининг — на сроке от 18 до 20 недели. (Размеры плода,
количество околоплодных вод, расположение плаценты)
Третий скрининг – 30-34 неделя беременности. Выявление
фетоплацентарной недостаточности, недостаточный прирост высоты
матки, обвитие пуповины
15.
Первый дородовый патронажосуществляется по возможности на ранних сроках беременности с целью
установления тесного контакта между будущей матерью и персоналом
детской поликлиники, обеспечения благоприятных условий жизни плоду.
При проведении патронажа медсестра знакомится с беременной женщиной,
бытовыми
и
санитарно-гигиеническими
условиями
проживания,
психологическим климатом семьи, собирает информацию о состоянии
здоровья беременной, акушерском и семейном анамнезе, выявляя
перинатальные факторы риска.
16.
Второй дородовый патронажпроводится обычно на сроке беременности 30-32 недели и его целью
является, помимо контроля за состоянием здоровья беременной, выявление
и решение ее проблем, подготовка молочных желез к лактации и проведение
беседы, касающейся организации детской комнаты и приобретения детского
"приданого".
17.
Во время беременности женщина должна категорически исключить употреблениеспиртных напитков, курение, прием каких бы то ни было лекарственных препаратов без
консультации с врачом.
Рекомендуется ограничить жареное, жирное, соленое, копченое, острое, приправы,
консервы,
кофе,
крепкий
чай.
В
рационе
желательны
натуральные,
свежеприготовленные блюда. Имеет значение ограничение продуктов, содержащих
обликатные аллергены: мед, цитрусовые, клубника, малина, помидоры, красная рыба,
яйца, шоколад. Особенно это важно для беременных, имеющих неблагоприятный
аллергоанамнез.
Калорийность суточного рациона беременной несомненно должна увеличиться в
зависимости от срока на 20-50%. Очень полезны продукты, богатые животным белком,
так как именно из аминокислот идет основное строительство клеток плода. Мясомолочные продукты, рыба должны быть ежедневно в рационе беременной (мясо или
рыба 200 граммов, творог 150 граммов, сыр 50 граммов, молоко или кисломолочные
продукты 500 мл). Очень полезны так же продукты, богатые витаминами, растительной
клетчаткой (свежие овощи и фрукты). Принимать пищу желательно чаще, небольшими
порциями (не реже 4 раз в день). В первую половину беременности употребление
жидкости не ограничивают. Во второй половине беременности жидкость и соль
ограничиваются. Целесообразность применения поливитаминов и препаратов кальция
необходимо обсудить с лечащим врачом.
18.
Очень важным моментом проведения второго дородового патронажа являетсяобсуждение с беременной женщиной вопроса подготовки молочных желез к
лактации. За период беременности молочные железы увеличиваются в размерах,
поэтому очень важно подобрать лифчик, который бы не нарушал кровоснабжения
железы. Во второй половине беременности у некоторых женщин возможно
выделение из молочных желез молозивообразной жидкости. Это является
физиологичным. Крайне важным моментом профилактики заболеваний молочной
железы является тщательное соблюдение гигиенических правил ухода за ней.
Улучшает кровообращение ткани молочной железы, а значит и ее трофику душ,
массаж, которые могут быть рекомендованы. Частой проблемой, особенно
первородящих женщин, являются трещины и потертости соска, которые могут
возникнуть с первых дней грудного вскармливания и значительно затруднить его.
Для профилактики подобных осложнений стоит использовать искусственные
способы «огрубления соска».
19.
Проблемы беременной женщиныДефицит знаний о рациональном питании в первой и второй половине
беременности
Дефицит знаний о факторах, возможно неблагоприятно влияющих на плод
Дефицит знаний о правильной организации распорядка дня в период
беременности
Дефицит знаний об организации детской комнаты, приобретении вещей
для будущего ребенка, детской аптечки, подготовке молочных желез к
лактации
20.
Сестринские вмешательства:При проведении первого и второго дородового патронажа восполнить дефицит
знаний у беременной в вопросах организации рационального питания, режима
и распорядка дня, характера физической нагрузки, рациональной одежды,
приобретения детских вещей, аптечки, организации детской комнаты,
способах стимуляции лактации
Провести беседу с беременной о необходимости избегать стрессовых
ситуаций, контактов с инфекционными больными, табакокурения и
употребления алкогольных напитков, возможных профессиональных
вредностях
При возникновении у беременной физиологических или психологических
проблем срочно обратиться за помощью к врачу-гинекологу
Осуществлять контроль за регулярным посещением беременной женщиной
женской консультации
21.
Характеристика периодановорожденности
Доношенным – считается ребенок, родившийся на сроке
беременности от 38 до 40 недели гестации, морфологически
и функционально зрелый.
Неонатальный период (новорожденности) начинается с
момента рождения ребенка и длится до 28 дня жизни.
Первые семь дней внеутробной жизни (ранний неонатальный
период) характеризуется приспособлением (адаптацией)
ребенка к новым окружающим условиям. В организме
происходят многочисленные переходные (транзиторные)
изменения. В этом периоде для новорожденного характерна
функциональная незрелость всех органов и систем,
особенно ЦНС, преобладают процессы торможения –
новорожденный непрерывно спит. В позднем неонатальном
периоде с 8 по 28 день внеутробной жизни продолжается
процесс дальнейшей адаптации. Ребенок активно сосет
грудь матери, начинает прибавлять в массе и росте.
22.
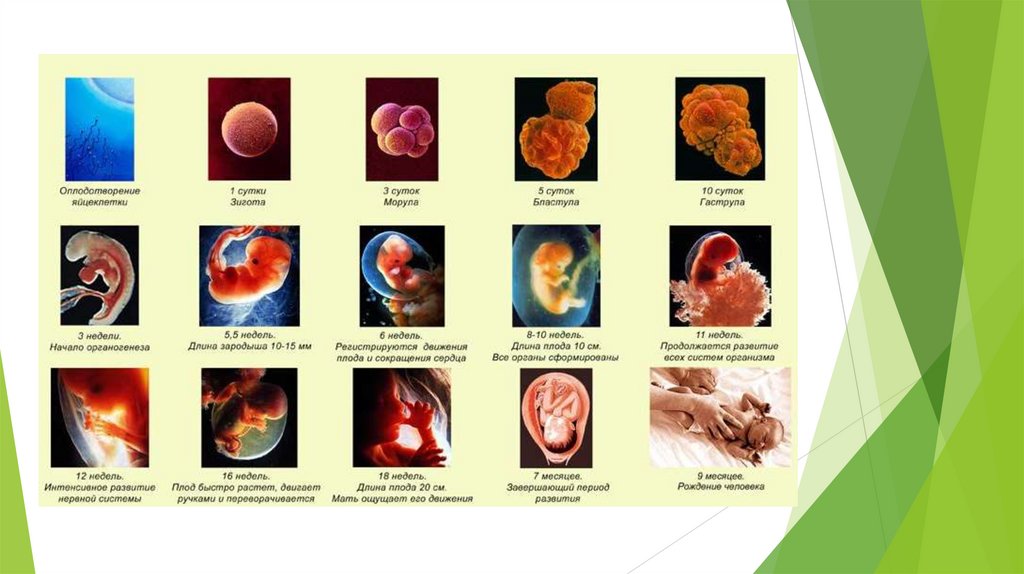
Признаки доношенного ребенкаПризнак
Масса при рождении
Длина тела
Окружность головы
Окружность груди
Головка
Лицевой череп
Кости черепа
Кожа
характеристика
3200-3500 гр.
50-52 см.
34-36 см.
32-34 см.
Составляет 1\4 роста тела по
высоте
Относительно мал по сравнению с
мозговой частью, в первые часы
после родов лицо несколько
отечное, веки припухлые
Плотные,
швы
сомкнуты,
определяется большой родничок
ромбовидной формы (малый) только в 25% случаев. Иногда
выявляется родовая опухоль на
головке вследствие пропитывания
мягких тканей серозной жидкостью
(быстро рассасывается)
Бархатистая, розовая, покрыта
первородной смазкой, пушковыми
волосами (лануго), потовые железы
не функционируют до 3-4 месяцев,
кожа сухая, легкоранимая.
23.
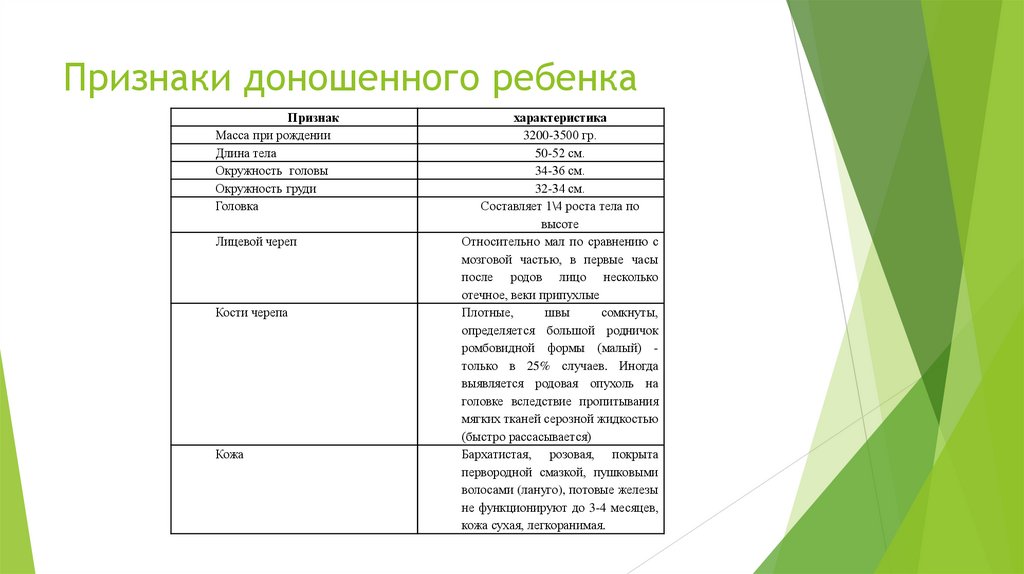
Грудная клеткаМышечный тонус
Живот
Ягодичные складки
Наружные половые органы
Короткая, округлая, малоподвижная
Хорошо выражен, особенно мышц сгибателей
(гипертонус)
Округлый, выступает пупочный остаток
(культя).
Средняя
точка
по
длине
располагается на уровне пупка (у взрослых в
области лобкового сочленения)
Симметричны, ноги прижаты к животу, колени
на одном уровне, при разведении бедер в
норме «симптом щелчка» в тазобедренных
суставах не определяется.
У мальчиков яички в мошонке, у девочек
большие половые губы прикрывают малые.
Крик
Громкий, эмоциональный требовательный
Дыхание
Ритмичное, диафрагмальное или брюшное, 40
- 60 в минуту. Новорожденный дышит носом,
необходимо постоянно следить за частотой
ВДП.
120-140 в минуту. В первые 12 часов жизни,
возможна синюшность кистей и стоп из-за
медленного перефирического кровотока
Сердцебиение
Желудочно-кишечный тракт
В кишечнике новорожденного содержится
первородный кал меконий (темно-зеленый
вязкий без запаха). Состоит из проглоченных
околоплодных вод, слущенного эпителия,
секретов пищеварительного тракта. После
начала кормления меняется – желтого цвета,
кашецеобразный, 3-4 раза в сутки.
24.
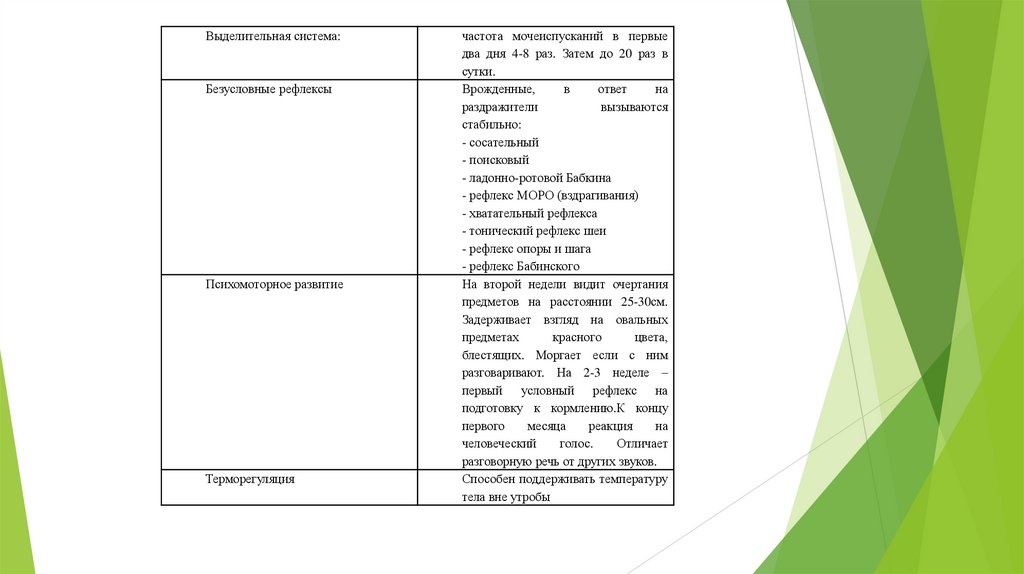
Выделительная система:Безусловные рефлексы
Психомоторное развитие
Терморегуляция
частота мочеиспусканий в первые
два дня 4-8 раз. Затем до 20 раз в
сутки.
Врожденные,
в
ответ
на
раздражители
вызываются
стабильно:
- сосательный
- поисковый
- ладонно-ротовой Бабкина
- рефлекс МОРО (вздрагивания)
- хватательный рефлекса
- тонический рефлекс шеи
- рефлекс опоры и шага
- рефлекс Бабинского
На второй недели видит очертания
предметов на расстоянии 25-30см.
Задерживает взгляд на овальных
предметах
красного
цвета,
блестящих. Моргает если с ним
разговаривают. На 2-3 неделе –
первый условный рефлекс на
подготовку к кормлению.К концу
первого
месяца
реакция
на
человеческий
голос.
Отличает
разговорную речь от других звуков.
Способен поддерживать температуру
тела вне утробы
25.
26.
Первичный туалет новорожденногоГлавное правила ухода за новорожденными- все, что касается
новорожденного должно быть стерильным. Акушерка перед первичным
туалетом новорождённого моет руки с одним из кожных антисептиков,
высушивает их, надевает стерильные перчатки, покрывает стерильной
пеленкой пеленальный стол с обогревом. Температура воздуха в
родильном зале 22-24 градуса. Для приема новорожденного используют
индивидуальный стерильный комплект (два зажима Кохера, ножницы,
скобка на пуповину, марлевые салфетки, ватные шарики, сантиметровая
лента, два клеенчатых браслета и клеенчатый медальон.)
27.
Этапы туалета:- при рождении головки удаление слизи из ВДП отсосом или резиновым баллончиком
- обработка глаз, с одновременной профилактикой гонобленореи (закапывание по одной
капле 30 % раствора сульфацила натрия) помимо этого девочкам закапывают 2 капли
этого раствора в половую щель. Повторная профилактика через два часа.
- отделение ребенка от матери путем пересечения пуповины, смазанной 5% спиртовым
раствором йода, ножницами между двумя зажимами Кохера, на расстоянии 10 см. от
пупочного кольца.
- прикладывание новорожденного к материнской груди в первые 20-30 минут его жизни,
заворачивание в стерильную пеленку.
- формирование культи пуповины (наложение стерильной скобки на расстоянии 0,5 см.
от кожного края пупочного кольца, отсечение ножницами, обработка среза 5% раствором
перманганата калия, а весь остаток 96% раствором спирта.)
- первичная обработка кожи – стерильной салфеткой, смоченной в масле снимают слизь,
кровь.
- антропометрия новорожденного (масса, длина тела, грудь голова)
- заполнение клеенчатых браслетов на запястье новорожденного (ФИО матери, дата, час
родов, пол, масса, длина, номер истории родов)
-пеленание в теплые пеленки, байковое одеяло, прикрепление медальона с данными на
браслете, оформление истории развития новорожденного
- через два часа после родов родильница с новорожденным переводится в отделение
совместного пребывания.
28.
Шкала АПГАРДля комплексной оценки функционального состояния новорожденного и
его способностей адаптироваться к внеутробной жизни состояние
новорожденного оценивается по шкале Апгар сразу после родов, через 5 и
30 минут после рождения.
Признаки шкалы: ЧСС, дыхательные движения, мышечный тонус,
рефлексы, окраска кожных покровов.
29.
Ежедневный утренний туалетноворожденного
Проводит медицинская сестра детского отделения перед первым кормлением в послеродовой
палате. Начинается с измерения массы, температуры тела, данные заносятся в историю
развития новорожденного. В последующие дни родильница активно привлекается к уходу за
новорожденным.
Этапы:
- умывание лица стерильным тампоном теплой кипяченой водой.
- туалет глаз отдельными стерильными тампонами кипяченой водой от наружного угла к
внутреннему.
- туалет носа отдельными турундами, смоченными стерильным маслом на глубину 1,5 см.
- наружные слуховые проходы сухими ватными турундами не чаще 1 раз в неделю.
- слизистая полости рта осматривается, не обрабатывается
- подмывание под проточной водой (девочек спереди назад), обсушивание пеленкой. Для
профилактики опрелостей естественные складки кожи обрабатывают тампоном, смоченным
стерильным растительным маслом (можно использовать специальные детские кремы и масла)
- пуповинный остаток тушируют 70% этиловым спиртом, 5% раствором перманганатом калия.
Отпадение пуповинного остатка происходит на 4-5 день жизни. Заживление пупочной ранки
наступает на 7-10 день. Подсыхающая культя пуповины не является противопоказанием к
выписке новорожденного домой. В первые сутки на новорожденного одевают стерильную
рубашку и пеленают в стерильные пеленки и байковое одеяло, прикрывая голову. Со второго
дня показано свободное пеленание. Голову оставляют открытой.
30.
ВакцинацияВакцинация – всех здоровых доношенных новорожденных в первый день
прививают вакциной против гепатита В (последующая вакцинация через
месяц после первой). На 3-4 сутки перед выпиской из родильного дома –
против туберкулеза. Ослабленная живая вакцина БЦЖ внутрикожно в
плечо, реакция на вакцинацию отмечается участковой медсестрой
поликлиники на третьей неделе, 3-ем месяце и в 6 месяцев (рубчик).
31.
Неонатальный скринингНеонатальный скрининг (скрининг новорожденных) – это
анализ крови, который провести раннюю диагностику
приблизительно 50 врожденных заболеваний.
В настоящий момент является самым точным способом
ранней диагностики патологий, обусловленных
генетической предрасположенностью. По рекомендации
ВОЗ неонатальный скрининг включен в перечень
обязательных медицинских тестов для детей.
Аудиологический скрининг – самый ранний этап
диагностики слуха. Это исследование слуховой функции
ребенка, начиная с третьего дня жизни. По данным ВОЗ,
трое из тысячи детей рождаются с патологией слуха или
приобретают ее в первые месяцы жизни, поэтому
процедура раннего выявления нарушений слуха является
основной задачей специалистов во всем мире.
32.
Организация обслуживанияноворожденного на дому
Роль детской поликлиники возрастает с каждым годом, что связано с ранней
выпиской детей из родильных домов. Основная задача диспансеризации
новорожденных – обеспечить оптимальные условия для роста и развития
ребенка в семье.
- родильный дом сообщает о выписке новорожденного по телефону в детскую
поликлинику по месту регистрации матери, оформляется обменная карта
- первичный врачебно-сестринский патронаж новорожденного на дому
осуществляется в первые два дня после выписки из родильного дома. Цель –
осмотр, оценка состояния, особое внимание пупочной ранке, советы по
организации вскармливания, режима, ухода, прогулок.
- повторное посещение педиатра на 14-21 день жизни. Повторное посещение
медицинской сестры не реже одного раза в неделю, поочередно с врачом
(7,14,21,28 день жизни). Цель – оценка состояния, осмотр, особо пупочная
ранка, обучение и помощь в уходе, организации режима, закаливания,
необходимости сохранения грудного вскармливания.
Данные патронажей заносятся в форму 112 история развития ребенка в
детской поликлинике.


























 medicine
medicine