Similar presentations:
Приобретенные пороки сердца
1. ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА
Клинические проявления порока сердца1. Синдром клапанного поражения (прямые признаки) – симптомы,
обусловленные нарушением функционирования патологически
измененного клапана и измененным вследствие этого кровотоком.
Основные методы их выявления аускультация и ЭхоКГ.
2. Косвенные (непрямые) симптомы, обусловленные
компенсаторной гипертрофией или дилатацией отделов сердца и
нарушением кровообращения.
3. Синдром патологического процесса, вызвавшего порок
(ревматический процесс, эндокардит, сифилис и т.д.)
2. Митральный стеноз
В норме площадь митрального отверстия составляет 4–6 см2. Уменьшениеплощади отверстия до 4 см2 и менее создает препятствие диастолическому
току крови из левого предсердия в левый желудочек (так называемый “первый
барьер”).
Степени митрального стеноза:
легкий — площадь отверстия 2,0 - 4,0 см2;
умеренный — площадь отверстия 1,0 -2,0 см2;
тяжелый — площадь отверстия меньше 1,0 см2
3.
Венозная” (“пассивная”) легочная гипертензия.«Первый барьер» может быть преодолен только при повышении давления в левом
предсердии до 20–25 мм рт. ст. и выше (в норме — около 5–7 мм рт. ст.), что затрудняет
венозный кровоток в малом круге кровообращения. Повышенное давление в легочных
венах гидравлически передается через капилляры на легочную артерию, и развивается так
называемая “венозная”, или “пассивная”, легочная гипертензия.
“Артериальная” (“активная”) легочная гипертензия.
Чрезмерное повышение давления в левом предсердии (более 25–30 мм рт. ст.) повышает
риск разрыва легочных капилляров и отека легких. Для предотвращения этого возникает
защитный рефлекторный спазм легочных артериол (рефлекс Китаева). В результате
уменьшается приток крови к легочным капиллярам из правого желудочка, но
одновременно резко возрастает давление в легочной артерии (легочная артериальная, или
“активная” гипертензия).
“Второй барьер”. Длительное существование легочной гипертензии приводит к развитию
необратимых пролиферативных и склеротических процессов в стенке артериол малого
круга кровообращения, их облитерации.
Гипертрофия и дилатация правого желудочка —развивается в результате длительного
существования легочной артериальной гипертензии и повышенной нагрузки
сопротивлением на правый желудочек .
В дальнейшем при снижении сократительной способности развивается
правожелудочковая недостаточность с застоем крови в венозном русле большого круга
кровообращения.
4. Прямые признаки митрального стеноза
Хлопающий (усиленный) I тон возникает из-за:увеличения скорости сокращения ЛЖ (сокращается «пустой» ЛЖ),
быстрого смыкания и резкого напряжения клапана в период сокращения ЛЖ,
склерозирования створок клапана.
Тон (щелчок) открытия митрального клапана возникает в момент открытия
склерозированного митрального клапана сильной струей крови, поступающей
в желудочек. Появляется через 0,1 сек после II тона.
Диастолическое дрожание и диастолический шум на верхушке
убывающий характер с тенденцией к пресистолическому усилению,
выслушивается на верхушке сердца в горизонтальном положении больного, особенно
в положении на левом боку, не проводится.
ЭхоКГ признаки:
уплощение кривой движения
передней створки митрального клапана;
однонаправленное движение передней
и задней створок митрального клапана;
диастолическое выбухание передней
створки митрального клапана в полость
ЛЖ, признаки дилатации и гипертрофии
ЛП и ПЖ
5. Косвенные признаки митрального стеноза
ЛевопредсердныеРентгенологические,
ЭКГ и ЭхоКГ признаки гипертрофии
левого предсердия
Легочные
Одышка при нагрузке, приступы сердечной астмы
Выбухание ствола и расширение ветвей
легочной артерии
Правожелудочковые
Эпигастральная пульсация,
застой в большом круге
Рентгенологические, ЭКГ и ЭхоКГ
признаки гипертрофии правого желудочка
6. ЭКГ-изменения гипертрофия левого предсердия
ЭКГ признаки гипертрофии правого желудочка7.
Рентгенологические признаки гипертрофии отделов сердца примитральном стенозе
• Ранние признаки дилатации ЛП:
выбухание заднего края тени сердца и сужение ретрокардиального пространства при
исследовании с контрастированным пищеводом
тень контрастированного пищевода в правой передней косой проекции отклоняется по
дуге малого радиуса (3–6 см).
• Позже – митральная конфигурация сердца
Рентгенологически признаки венозного застоя в легких
На начальной стадии : выраженный периваскулярный отек и перераспределение
кровотока преимущественно в верхушечные отделы легких, значительное расширение
легочных вен.
При присоединении легочной артериальной гипертензии выявляются следующие
признаки:
интенсивное гомогенное затемнение и расширение корней легких,
обеднение легочного сосудистого рисунка на периферии обоих легких;
расширение вен, преимущественно в верхних долях или во всех отделах легких;
расширение и усиленная пульсация ствола ЛА.
8.
Митральная недостаточностьПричины органической недостаточности
митральной недостаточности:
ревматизм (около 75% случаев);
инфекционный эндокардит;
атеросклероз; системные заболевания
соединительной ткани.
Функциональная митральная
недостаточность :
артериальная гипертония;
аортальные пороки сердца;
дилатационная кардиомиопатия (ДКМП);
ИБС, особенно постинфарктный
кардиосклероз и др.
Степени митральной регургитации:
1 – менее 15 % УО ЛЖ,
2 – 15-30 % УО,
3 – 30-50 % УО,
4 – более 50 % УО
9.
В результате неполного смыкания створок митрального
клапана кровь во время систолы левого желудочка
устремляется не только в аорту, но и в левое предсердие.
Во время диастолы в левом желудочке возвращается
избыточный объем крови, происходит развитие
эксцентрической гипертрофии левого предсердия
и желудочка.
Снижение эффективного сердечного выброса —
определенное количество крови “бесцельно” циркулирует между ЛЖ и ЛП, вызывая
только их объемную перегрузку. В результате эффективный СВ снижается и
уменьшается перфузия внутренних органов и периферических тканей. Объем
митральной регургитации зависит не только от размеров клапанного дефекта, но и от величины
ОПСС. При повышении сосудистого сопротивления (например, при значительном подъеме АД
у больных с сопутствующей АГ) объем митральной регургитации увеличивается.
Развитие застоя крови в легких повышается давление в ЛП и венах малого круга
кровообращения. с появлением соответствующей клинической симптоматики. Обычно
давление в ЛП и МКК повышается незначительно. Происходит значительное увеличение объема
ЛП, тогда как уровень давления в нем может оставаться нормальным или слегка повышенным.
При выраженной гипертрофии и дилатации левых отделов сердца постепенно
формируется левожелудочковая недостаточность, с дальнейшим развитием легочной
артериальной гипертензии и формированием гипертрофии и дилатации ПЖ. При
тяжелом течении появляются признаки правожелудочковой недостаточности
с застоем крови в большом круге кровообращения.
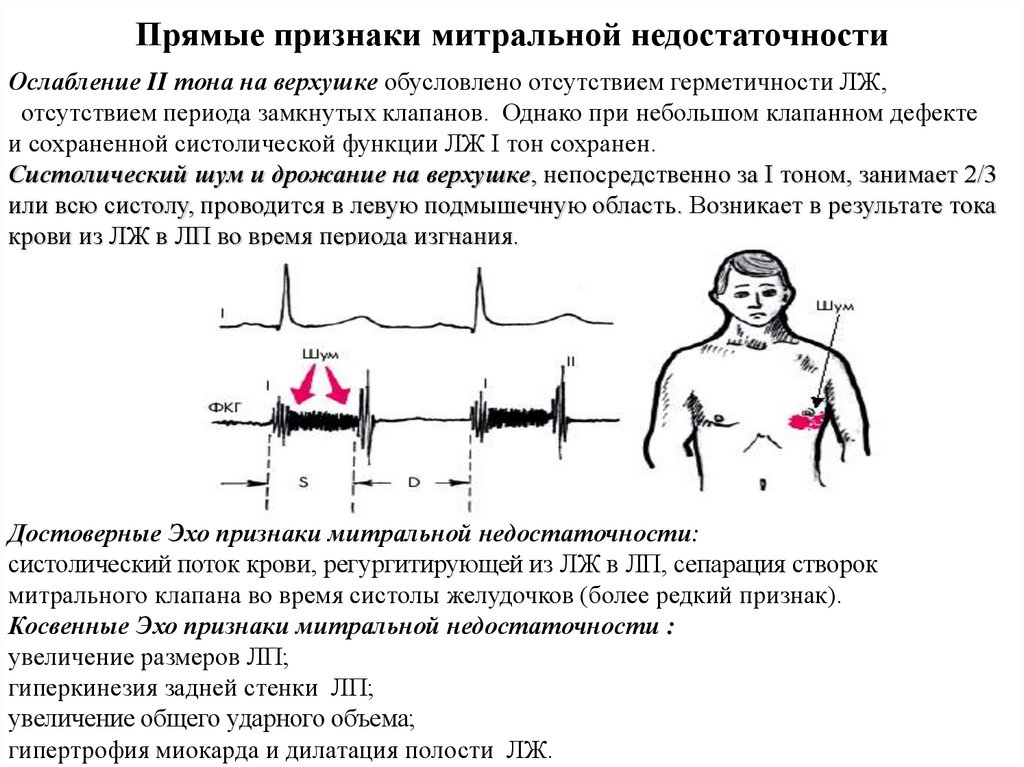
10. Прямые признаки митральной недостаточности
Ослабление II тона на верхушке обусловлено отсутствием герметичности ЛЖ,отсутствием периода замкнутых клапанов. Однако при небольшом клапанном дефекте
и сохраненной систолической функции ЛЖ I тон сохранен.
Систолический шум и дрожание на верхушке, непосредственно за I тоном, занимает 2/3
или всю систолу, проводится в левую подмышечную область. Возникает в результате тока
крови из ЛЖ в ЛП во время периода изгнания.
Достоверные Эхо признаки митральной недостаточности:
систолический поток крови, регургитирующей из ЛЖ в ЛП, сепарация створок
митрального клапана во время систолы желудочков (более редкий признак).
Косвенные Эхо признаки митральной недостаточности :
увеличение размеров ЛП;
гиперкинезия задней стенки ЛП;
увеличение общего ударного объема;
гипертрофия миокарда и дилатация полости ЛЖ.
11.
Косвенные признаки митральной недостаточностиКлинические, ЭКГ, рентгенологические, ЭхоКГ признаки увеличения левого желудочка
ЭКГ, рентгенологические и ЭхоКГ увеличение левого предсердия
Верхушечный толчок усиленный, разлитой и смещается влево, кнаружи от левой
срединно-ключичной линии (ГЛЖ).
При дилатации правого желудочка (редко)- усиленный и разлитой сердечный толчок, в III–
IV межреберье слева от грудины, а также эпигастральная пульсация
Смещение левой границы относительной тупости сердца влево за счет дилатации ЛЖ ,
верхней – вверх при дилатации ЛП, митральная конфигурация сердца.
Акцент II тона на легочной артерии выявляется лишь в поздних стадиях.
Пульс слабого наполнения и напряжения, низкое систолическое и пульсовое давление
12. Сужение устья аорты и затруднение оттока крови приводит к росту систолического градиента давления между левым желудочком
Аортальный стенозСужение устья аорты и затруднение оттока крови приводит к
росту систолического градиента давления между левым
желудочком и аортой до 50 мм рт. ст. и больше. Значительное
и длительное увеличение постнагрузки приводит к
концентрической гипертрофии ЛЖ (полость желудочка
не увеличивается в размерах). Гипертрофированный долго
обеспечивает нормальный сердечный выброс.
Диастолическая дисфункция - вследствие нарушения
податливости мышечной массы желудочка, сопровождается
ростом КДД в ЛЖ и давления наполнения
Фиксированный ударный объем - неспособность ЛЖ к адекватному увеличению УО во
время нагрузки, появляются признаки нарушения перфузии органов и тканей.
Нарушения коронарной перфузии обусловлено выраженной ГЛЖ и относительным
преобладанием мышечной массы над количеством капилляров (относительная
коронарная недостаточность); повышением КДД и уменьшением диастолического
градиента между аортой и желудочком, под действием которого во время диастолы и
осуществляется коронарный кровоток; сдавлением субэндокардиальных сосудов.
Декомпенсация сердца обычно развивается на поздних стадиях заболевания, картина
левожелудочковой недостаточности
13. Прямые признаки аортального стеноза
Ослабление 2 тона над аортой преимущественно, за счет уменьшения подвижностисросшихся и уплотненных створок аортального клапана
Систолический шум и дрожание на аорте (в точке Боткина и 2 м\р справа от грудины),
проводится на сосуды шеи, а в отдельных случаях — в проекции грудной аорты
(межлопаточное пространство) или брюшной аорты, интенсивный громкий. Иногда
приобретает “дистанционный” характер. может занимать всю систолу имеет
ромбовидную форму. Шум, не сливаясь ни с І тоном, ни со II тоном.
Эхо признаки. Уменьшение степени расхождения створок АК во время систолы ЛЖ,
выраженная ГЛЖ при отсутствии существенной дилатации его полости,
постстенотическое расширение аорты, выраженный кальциноз створок аортального
клапана и корня аорты
14.
Косвенные признаки аортального стеноза:Объективные, Рентген, ЭКГ-признаки ГЛЖ
В стадии компенсации (концентрическая ГЛЖ ) -резко усиленный
концентрированный и мало смещенный верхушечный толчок. Границы относительной
турости сердца не изменены.
В стадии декомпенсации - дилатация полости ЛЖ. Усиленный верхушечный толчок,
смещен влево и вниз. “Аортальной конфигурации” с подчеркнутой “талией” сердца.
Малый, редкий низкий пульс и низкое систолическое и пульсовое давление.
15.
АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬНеплотное смыкание створок АК приводит
к регургитации крови из аорты в ЛЖ во время
диастолы. Обратный ток крови начинается сразу после
закрытия полулунных клапанов и может продолжаться
в течение всей диастолы. Увеличение диастолического
наполнения ЛЖ кровью приводит к объемной
перегрузке и увеличению КДО, развивается
эксцентрическая ГЛЖ.
• Сердечная декомпенсация - снижение систолической
функции ЛЖ.
• Особенности заполнения кровью артериального
русла большого круга:
снижение диастолического давления в аорте, что
объясняется регургитацией части крови (иногда
значительной) в ЛЖ.
выраженное увеличение ПД в аорте, крупных
артериальных сосудах, а при тяжелой
недостаточности аортального клапана артериолах.
Возникает в результате значительного увеличения
УО ЛЖ и быстрого возврата части крови в ЛЖ
16.
“Фиксированный” сердечный выброс. В покое ЛЖ может обеспечивать изгнаниев аорту увеличенного систолического объема крови, который полностью
компенсирует избыточное диастолическое наполнение ЛЖ. При физической нагрузке
компенсаторно увеличенной насосной функции ЛЖ оказывается недостаточно для
того, чтобы “справиться” с еще больше возросшей объемной перегрузкой желудочка,
и происходит снижение сердечного выброса.
Нарушение перфузии периферических органов и тканей - несмотря на резкое
увеличение сердечного выброса наблюдается снижение перфузии периферических
органов и тканей.
17. Клапанные признаки аортальной недостаточности
В зависимости от этиологии порока II тон может или усиливаться, или ослаблятьсявплоть до исчезновения. Деформация и укорочение створок клапана вследствие
ревматизма или инфекционного эндокардита способствует ослаблению II тона на аорте
или его исчезновению. Сифилитическое поражение аорты характеризуется усиленным
II тоном с металлическим оттенком (“звенящий” II тон).
Диастолическое шум над аортой
лучше выслушивается во II межреберье
справа от грудины и в III–IV межреберье
у левого края грудины и проводится на
верхушку сердца, начинается в прото
диастолический период, т.е. сразу после
II тона, ослабевая на протяжении диастолы.
ЭхоКГ признаки. Диастолическое дрожание передней створки митрального клапана;
несмыкание створок аортального клапана в диастолу (относительно редкий признак),
значительное расширение ЛЖ.
18.
Периферические прямые признакиаортальной недостаточности
Усиленная пульсация сонных артерий (“пляска каротид”), над областью поверхностно
расположенных крупных артерий (плечевой, лучевой, височной др.);
симптом Мюссе — ритмичное покачивание головы вперед и назад в соответствии с фазами
сердечного цикла (в систолу и диастолу);
симптом Квинке (“капиллярный пульс”, точнее — “прекапиллярный пульс”) —
попеременное покраснение (в систолу) и побледнение (в диастолу) ногтевого ложа
у основания ногтя при достаточно интенсивном надавливании на его верхушку.
симптом Ландольфи — пульсация зрачков в виде их сужения и расширения;
симптом Мюллера — пульсация мягкого неба
Симптом Дюрозье (двойной шум Дюрозье) над бедренной артерией в паховой области.
Двойной тон Траубе — на крупной артерии (например, бедренной) выслушиваются (без
сдавления сосуда) два тона.
АД - САД высокое, ДАД низкое. Артериальный пульс скорый, высокий, большой
и быстрый
19.
Непрямые левожелудочковыепризнаки
Признаки гипертрофии левого желудочка
(объективные, ЭКГ, рентген, ЭхоКГ)
Верхушечный толчок значительно усилен, разлитой
(“куполообразный”), смещен влево и вниз
(дилатация ЛЖ).
Перкуторно – резкое смещение относительной
тупости сердца влево, аортальная конфигурация
сердца.
20.
Принципы лечения пороков1. Хирургическая коррекция порока (при наличии показаний)
2. Профилактика ревматизма и инфекционного эндокардита
3. Лечение сердечной недостаточности, нарушений ритма
4. Профилактика тромбозов и тромбоэмболий Антикоагулянты (в частности
варфарин с поддержанием МНО на уровне 2,0 – 3,0). Они рекомендуются во всех
случаях митрального стеноза или недостаточности, осложненного мерцательной
аритмией, артериальными эмболиями, а также при значительном увеличении левого
предсердия.
21. Митральный стеноз
ОСОБЕННОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ• Диуретики в умеренных дозах, так как избыточный диурез может привести к
уменьшению трансмитрального градиента давления, гиповолемии, падению СВ,
• Сердечные гликозиды. Не влияют на гемодинамику и обычно недостаточно
эффективны, поскольку сократительная способность левого желудочка в подобных
случаях не страдает (дигоксин обоснован при МА, нарастании правожелудочковой
недостаточности);
• Бета-адреноблокаторы. Их используют для уменьшения тахиаритмии, что препятствует
повышению давления в ЛП при нагрузке.
• Антагонисты Са (дилтиазем или верапамил). Они показаны при тахиаритмиях в
случаях, если бета-адреноблокаторы противопоказаны;
• ИАПФ при выраженном МС мало эффективны и могут вызвать падение АД из-за
невозможности увеличения СВ в ответ на уменьшение ОПСС и снижение давления в
малом круге кровообращения. Имеется положительный опыт применения ИАПФ у
пациентов после митральной комиссуротомии.
• Периферические артериолярные (гидралазин, празозин, дигидропиридины) и венозные
(нитраты) вазодилататоры противопоказаны, так как они вызывают падение АД из-за
невозможности увеличения СВ в ответ на уменьшение ОПСС, а также усиливают
застой в легких вследствие рефлекторного повышения тонуса симпатической нервной
системы и повышения давления в ЛП.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Абсолютные показания к операции определяются при митральном стенозе:III, IV ФК по
NYHA, градиент диастолического давления более 12мм рт.ст.
Относительные показания: II ФК по NYHA или градиент диастолического давления 5–12
мм рт.ст.).
22. Митральная недостаточность
ОСОБЕННОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ• ИАПФ в небольших дозах для предупреждения дилатации и замедления развития
дисфункции левого желудочка,
• Периферические вазодилататоры снижают ОПСС, уменьшают объем регургитации и
повышая СВ. Предпочтение отдается длительно действующим дигидропиридиновым
производным (амлодипин).
• При декомпенсации - диуретики и сердечные гликозиды.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
• Пациенты без симптомов или с минимальными клиническими проявлениями
нуждаются в динамическом наблюдении и ЭхоКГ каждые 6–12 месяцев. Оптимальным
для проведения хирургического лечения считают состояние больных, когда ФВ
составляет 50–55%.
• Больных с тяжелой МН необходимо своевременно направлять на хирургическое
лечение (протезирование или аннулопластику).
23. Аортальный стеноз
ОСОБЕННОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ• Сердечные гликозиды (дигоксин) показаны больным с дилатацией и сниженной
сократительной способностью левого желудочка. При тенденции к брадикардии
назначение дигоксина следует избегать.
• Диуретики применяют для устранения застойных явлений, но крайне осторожно, так
как развивающееся при этом уменьшение давления наполнения левого желудочка
может вызвать снижение сердечного выброса и АД.
• Нитраты при тяжелом аортальном стенозе назначать не рекомендуется, так как они
уменьшают давление наполнения ЛЖ и могут резко снизить АД.
• Применение ИАПФ и артериолярных вазодилататоров сопряжено с риском развития
гипотонии вследствие отсутствия адекватного увеличения СВ.
• Бета-адреноблокаторы и верапамил могут вызвать атриовентрикулярную блокаду.
Хирургическое лечение аортального стеноза показано при площади аортального
отверстия 0,8 см2 и появлении клинических симптомов (стенокардия, одышка,
).
обмороки
24. Аортальная недостаточность
ОСОБЕННОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ:• Контролируют клинические проявления ХСН диуретики, дигоксин, ингибиторы
АПФ.
• Вазодилататоры (нифедипин).
Показания к хирургическому лечению:
• тяжелая аортальная недостаточность с нормальной функцией ЛЖ, независимо от
наличия симптомов заболевания;
• аортальная недостаточность III и IV стадии с клинической симптоматикой,
соответствующей ХСН III и IV ФК по NYHA.
До развития клинической картины ХСН хирургическое лечение порока становится
средством выбора, если имеются:
• критическое увеличение КДР больше 55 мм и снижение ФВ меньше 45%;
• увеличение регургитации до 50% и более ударного объема и возрастание
диастолического давления в левом желудочке до 15 мм рт.ст. и выше;
• кардиомегалия, возрастание пульсового давления выше 70% по отношению к САД,
ЭКГ-признаки перегрузки левого желудочка.























 medicine
medicine








