Similar presentations:
Менингококковая инфекция. Клиника, дифференциальная диагностика, лечение, оказание неотложной помощи
1. Менингококковая инфекция. Клиника, дифференциальная диагностика, лечение, оказание неотложной помощи на догоспитальном и
госпитальномэтапах. Противоэпидемические
мероприятия.
2.
Менингококковая инфекция включает группу заболеваний,вызываемых менингококком, протекающих с различной
клинической картиной - от легких изменений (назофарингит) до
тяжелейших менингитов и генерализованных процессов
(менингококцемия); сюда же относится и носительство
менингококка.
Возбудитель менингококковой инфекции - менингококк
Neisseria meningitidis представляет собой грамотрицательный
диплококк. Он хорошо окрашивается анилиновыми красителями,
располагается большей частью внутриклеточно парно, в виде
кофейных зерен.
Менингококк неустойчив, во внешней среде быстро гибнет. В
связи с этим материал, направленный от больных на
исследование, при транспортировке должен быть предохранен
от высыхания и охлаждения; желателен посев на среды сразу же
после взятия. Менингококк паразитирует исключительно среди
людей и культивируется на средах, содержащих человеческий
белок.
3. Возбудитель инвазивной менингококковой инфекции: Neisseria meningitidis
• Менингококки – грам-отрицательныедиплококки, окруженные
полисахаридной капсулой1
Neisseria
meningitidis
– Полисахаридная капсула определяет
серогруппу патогена
– Шесть (A, B, C, Y, X, и W*) из 12 известных
серогрупп вызывают большинство
случаев инвазивной менингококковой
инфекции во всем мире3
Полисахаридная капсула1,4
4.
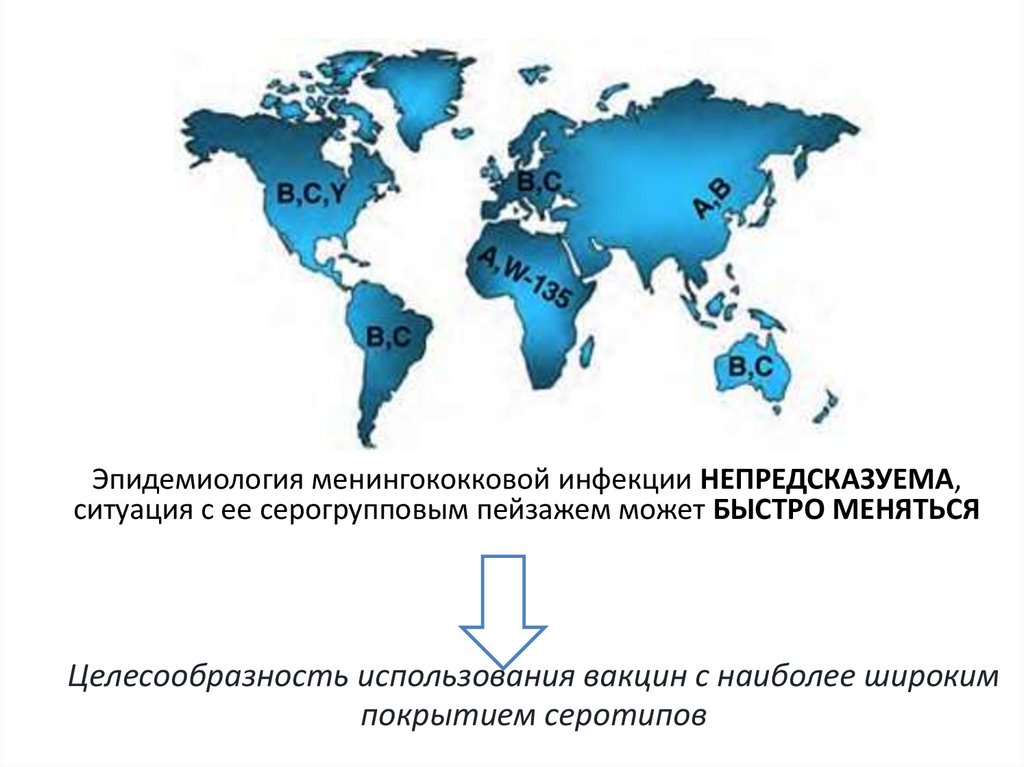
Эпидемиология менингококковой инфекции НЕПРЕДСКАЗУЕМА,ситуация с ее серогрупповым пейзажем может БЫСТРО МЕНЯТЬСЯ
Целесообразность использования вакцин с наиболее широким
покрытием серотипов
5.
Антигенная структура неоднородна, они подразделяются на рядсерологических типов: A, В, С, D и др. Доминирующими являются
серотипы А и B, наиболее патогенен менингококк типа А, он обычно
встречается в разгаре эпидемии, в конце ее появляется тип В.
Менингококк содержит эндотоксин, который обладает высокой
токсичностью и играет большую роль в патогенезе болезни.
Менингококкцемия встречается с частотой 1 на 25000
бактерионосителей. В большинстве случаев на месте внедрения
менингококка имеет место так называемое «здоровое носительство».
В 10–15% случаев на месте внедрения возбудителя появляются
воспалительные
изменения
с
формированием
клиники
менингококкового назофарингита. В единичных случаях (1–2%)
менингококк может преодолевать гематоэнцефалитический барьер и
вызывать клинику гнойного менингита.
Источниками инфекции являются только люди:
1) больные менингитом и менингококцемией,
2) больные назофарингитом
3) здоровые носители.
6. Факторы риска менингококковой инфекции
Отсутствиебактерицидных
антител в
сыворотке1
Иммунодефи
цит2,3
Раздражение
слизистой
носоглотки3
Дети первых
лет жизни
Дефицит
комплемента
Гуморальные
иммунодефициты
Курение
Инфекция
дыхательных
путей
Аспления
ВИЧ-инфекция/
СПИД
Социальные
факторы3,4
Близкий контакт с
заболевшим
Медицинские
работники
Члены семьи
Скученность
Студенты
Военнослужащие
Паломники
Поцелуи
Посещение
баров/дискотек
я
В большинстве случаев менингококковая инфекция возникает
у ранее здоровых лиц без установленных факторов риска
Поездки в эндемичные регионы3
1. Rosenstein NE et al. N Eng J Med. 2001; 344:1378-1388 2. Figueroa JE et al. Clin Microbiol Rev. 1991; 4:359-395
3. Bilukha OO et al. MMWR Recomm Rep. 2005; 54:1-21 4. Imrey PB et al. J Clin Microbiol. 1995; 33:3133–3137.
Медицинские
работники3
7. Летальность при менингококковой инфекции в сравнении с другими вакциноуправляемыми инфекциями
Менингококковая инфекция поражает людей любого возраста ихарактеризуется высокой летальностью
Тяжесть течения и быстрота развития менингококковой инфекции
обусловливает целесообразность ее вакцинопрофилактики
Уровень летальности (%)
15
10
5
0
1. Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases. Hamborsky J, Kroger A, Wolfe S, eds. 13th ed. Washington D.C. Public Health Foundation, 2015.
2. Taubenberger JK, et al. Emerg Infect Dis 2006;12:15-22;
3. Pandemic H1N1 2009 overview. CIDRAP website. http://www.cidrap.umn.edu/cidrap/content/influenza/swineflu/biofacts/h1n1_panview.html (по состоянию на 09.2017)
4. Gerba CP et al. Wat Res 1996; 30:2929-2940
5. Stephens DS et al. Lancet 2007; 369:2196-2210; 2. Van de Beek D. Lancet 2012; 380:1623-1624; 3. Keyserling H et al. Arch Pediatr Adolesc Med 2005; 159:907-913
Фотография воспроизводится с разрешения: 4. Schoeller. N Engl J Med 2001; 344:1372 © 2001 Massachusetts Medical Society
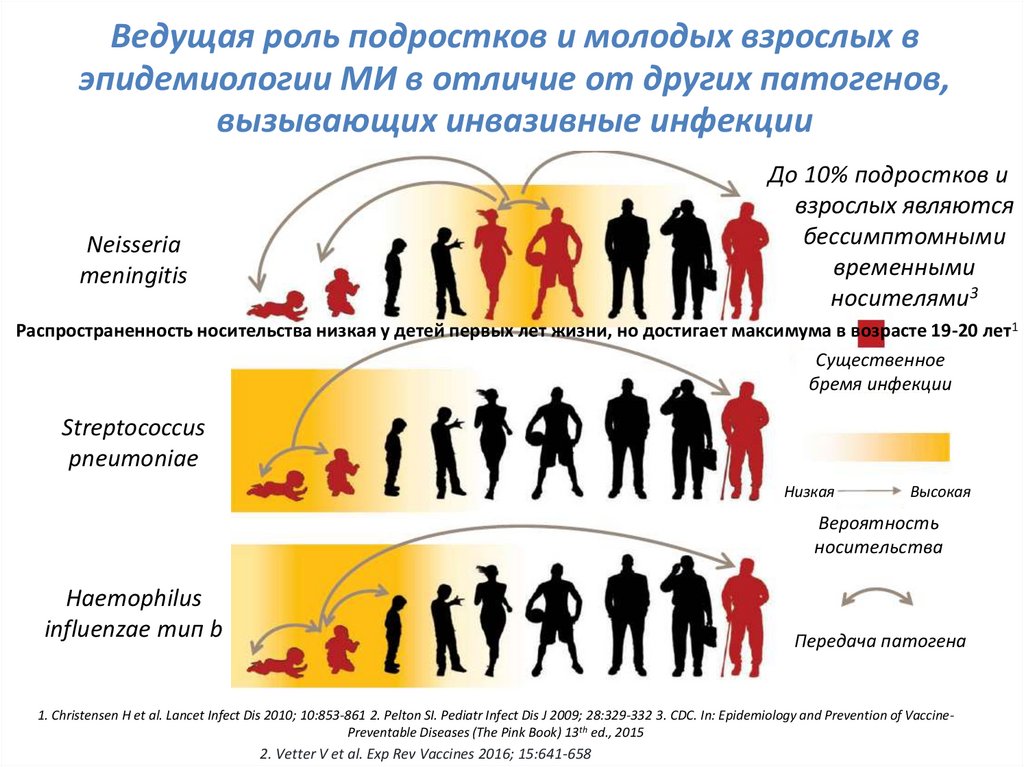
8. Распространенность носительства низкая у детей первых лет жизни, но достигает максимума в возрасте 19-20 лет1
Ведущая роль подростков и молодых взрослых вэпидемиологии МИ в отличие от других патогенов,
вызывающих инвазивные инфекции
До 10% подростков и
взрослых являются
бессимптомными
временными
носителями3
Neisseria
meningitis
Распространенность носительства низкая у детей первых лет жизни, но достигает максимума в возрасте 19-20 лет1
Существенное
бремя инфекции
Streptococcus
pneumoniae
Низкая
Высокая
Вероятность
носительства
Haemophilus
influenzae тип b
Передача патогена
1. Christensen H et al. Lancet Infect Dis 2010; 10:853-861 2. Pelton SI. Pediatr Infect Dis J 2009; 28:329-332 3. CDC. In: Epidemiology and Prevention of VaccinePreventable Diseases (The Pink Book) 13th ed., 2015
2. Vetter V et al. Exp Rev Vaccines 2016; 15:641-658
9.
Больные менингитом и менингококцемией выделяют большоеколичество наиболее вирулентных и патогенных возбудителей.
Больные назофарингитом выделяют преимущественно менее
вирулентного возбудителя, но выявляются и изолируются не всегда,
часто поздно и поэтому являются основными распространителями
инфекции.
Здоровые носители выделяют в основном маловирулентные
штаммы, но количество носителей очень велико, период носительства
может быть длительный и контакт с окружающими тесный, поэтому
значение их как источников инфекции тоже достаточно велико; при
наличии хронических процессов в носоглотке носительство может
продолжаться 5-6 мес.
Количество носителей в сотни раз превышает число больных: в
годы спорадических заболеваний среди взрослого населения оно
составляет 4-5- 7%, при повышении заболеваемости увеличивается до
20% и более, в очагах инфекции может достигать 40 - 50%, а в
закрытых коллективах-100%.
10.
Клиника менингококковой инфекцииИнкубационный период составляет 2-10 дней (чаще 2-3 дня).
Менингококковая инфекция в основном проявляется в трех формах:
менингококцемия или менингококковый сепсис, менингит,
назофарингит. В настоящее время принята следующая классификация
менингококковой инфекции (В. И. Покровский).
1. Локализованные формы:
а) менингококконосительство.
б) острый назофарингит.
2. Генерализованные формы:
а) менингококцемия: типичная, молниеносная, хроническая.
б) менингит.
в) менингоэнцефалит.
г) смешанная (менингит и менингококцемия).
3. Редкие формы:
а) менингококковый эндокардит,
б) менингококковый артрит (синовит). полиартрит,
в) менингококковая пневмония.
г) менингококковый иридоциклит.
11.
Головная боль – основной и постоянный симптом менингита,появляется в начале болезни и держится почти все время, бывает
диффузной или локализованной, преимущественно в области лба или
затылка. Степень выраженности головной боли различна, особенно
резкая при туберкулезном менингите. Резкие движения, шум, свет
усиливают ее.
Для грудных детей характерен так называемый гидроцефальный
крик. Головная боль, перкуторная болезненность черепа, возникают
вследствие раздражения чувствительных окончаний тройничного нерва,
а также парасимпатических и симпатических волокон, иннервирующих
оболочки головного мозга и их сосуды.
Рвота – основной симптом, который обычно сопровождает головную
боль, сочетаясь с головокружением. Возникает она без напряжения и
тошноты вне приема пищи, имеет «фонтанирующий» характер.
Наступает при перемене положения тела, при вставании.
Рвота, тошнота, нарушение функции кишечника объясняются
раздражением рецепторов блуждающего нерва, заложенных в пределах
мозговых оболочек, или его ядер.
Рефлекторное тоническое напряжение мышц. Характерна поза
больного в положении лежа: запрокинута голова, выгнутое туловище,
«ладьевидный» втянутый живот, руки прижаты к груди, ноги подтянуты
к животу (менингеальная поза).
12.
Симптом Кернига – ранний и характерный симптомраздражения оболочек.
Ригидность мышц затылка. Ребенку, лежащему на спине,
врач левой рукой фиксирует грудь, слегка прижимая ее. Правую
руку подводит под голову больного и совершает несколько
пассивных сгибаний головы кпереди. Ригидность затылочных
мышц затрудняет это движение и делает его болезненным.
Симптомы Брудзинского (верхний, средний, нижний).
Исследуются в положении лежа на спине с вытянутыми
конечностями. Верхний симптом заключается в том, что при
пассивном сгибании головы ребенка спереди происходит
рефлекторное сгибание ног в коленях, тазобедренных суставах.
Такое же сгибание ног происходит при надавливании в области
лобка (средний симптом). Нижний симптом Брудзинского
вызывается сильным пассивным сгибанием одной ноги в коленом
и тазобедренном суставах. Ответная реакция выражается
рефлекторным сгибанием другой ноги.
13.
Симптом «подвешивания» Лессажа. Если ребенкавзять под мышки и поднять над опорой, он подтягивает
ноги к животу. Определенное диагностическое значение
у детей раннего возраста имеет симптом Флатау расширение зрачка при быстром наклоне головы вперед.
Следует помнить, что у новорожденных и детей первых
месяцев жизни менингеальные симптомы трудно
диагностируются из-за физиологического общего
повышения тонуса мышц. В связи с этим важное
значение приобретает у детей 1 года жизни состояние
большого родничка – напряжение или выбухание.
Двигательные нарушения – проявление у некоторых
больных судорог, нарушений функций некоторых
черепных нервов, особенно при локализации процесса
на основании мозга.
14.
Нарушения чувствительности - общая гиперестезия,гиперестезия органов чувств: резкий свет, громкие
разговоры раздражают больных.
Вегетативные нарушения проявляются аритмией,
диссоциацией между пульсом и температурой тела,
нарушением ритма дыхания, вазомоторной
лабильностью с появлением на коже красных и белых
пятен, кожных высыпаний в виде петехий.
Возможны психические нарушения в виде вялости,
адинамии, оглушенности, иногда появления иллюзий,
галлюцинаций, ослабления памяти на текущие события.
15.
У новорожденных и детей первых месяцев жизни, при слабойвыраженности менингеального синдрома, на первый план
нередко выступают напряжение большого родничка, резкое
двигательное беспокойство, судороги, тремор конечностей
либо вялость, нарушение сознания.
В связи с этим показаниями к спинномозговой пункции в
раннем возрасте, помимо менингеальных симптомов,
являются рвота, высокая температура тела, плохой
аппетит, измененное сознание, непрерывный крик ребенка и
смена возбуждения потерей сознания, судороги, напряженный
родничок, параличи глазодвигательных мышц, плохо
подающиеся лечению отиты с повышенной температурой
тела.
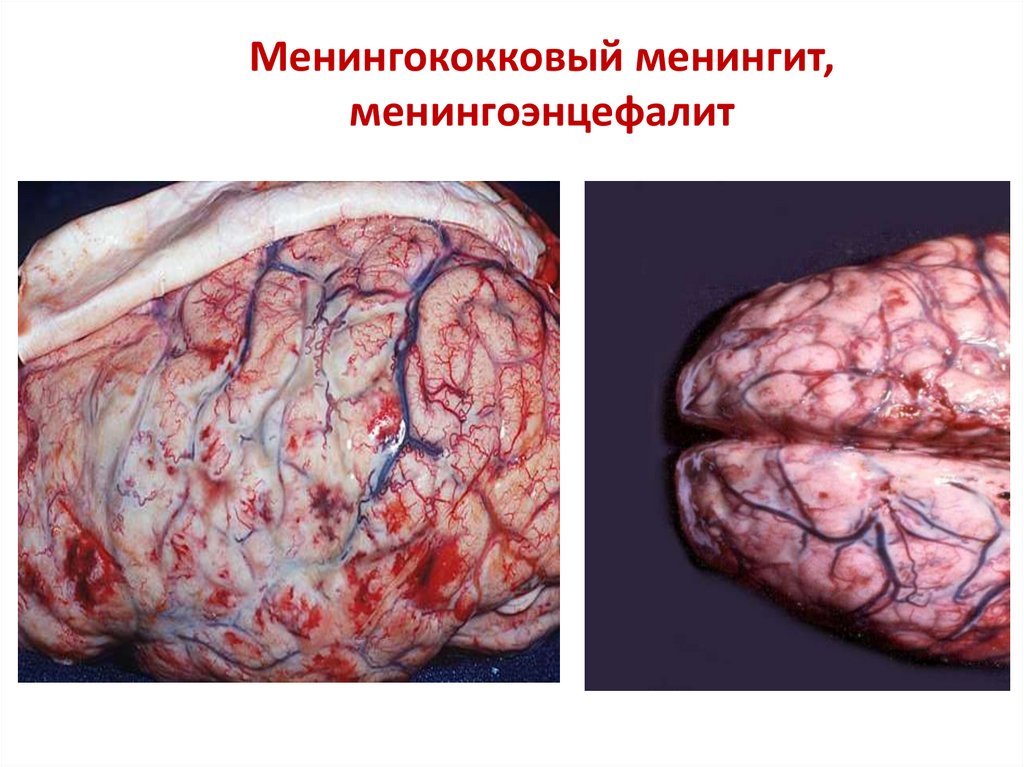
16. Менингококковый менингит, менингоэнцефалит
17.
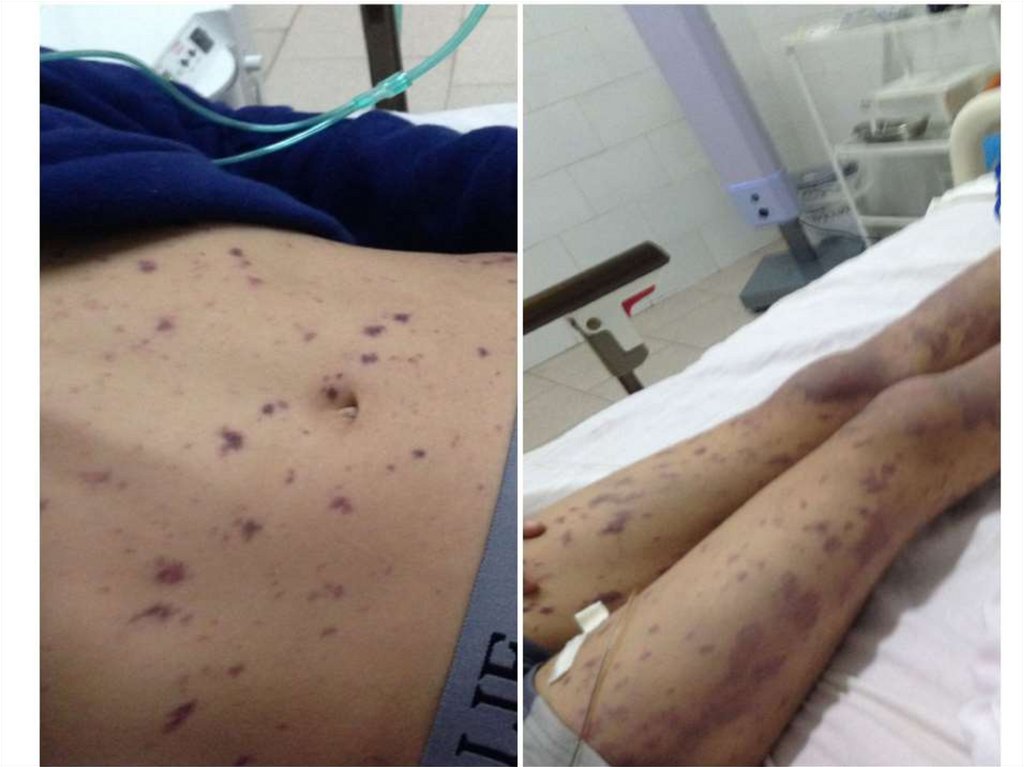
18. Сыпь при менингококкемии
19.
МИ протекает с ИТШШок I степени (компенсированный) — общее состояние тяжелое,
но сознание ясное. Отмечаются возбуждение, двигательное беспокойство.
Больные жалуются на боли в мышцах, животе, суставах. Бледность кожных
покровов, цианоз губ и акроцианоз, гиперестезия кожных покровов.
Умеренная одышка, тахикардия, артериальное давление в пределах нормы
или повышено. Диурез снижен.
Шок II степени (субкомпенсированный) — больной перестает
жаловаться, развиваются заторможенность, безразличие, эйфория.
Нарастают бледность, гиперестезия, цианоз становится разлитым.
Температура тела снижается до нормальной. Пульс слабый, усиливается
тахикардия, тоны сердца глухие, артериальное давление значительно
снижается (80—60 мм рт. ст.). Олигурия или анурия.
Шок III степени (декомпенсированный) — сознание может быть
сохранено, но возможны бред и галлюцинации. При отеке мозга потеря
сознания, судороги. Тотальный цианоз, гипотермия, анестезия. Глубокий
коллапс: пульс на лучевой артерии отсутствует или нитевидный,
артериальное давление может не определяться. Анурия.
20. ЛАБОРАТОРНАЯ ДИАГНОСТИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
• Бактериологический метод – посев крови, слизи из носоглотки иликвора с целью выделения культуры. Эффективность - 30-60%.
• Факторы влияющие на результаты бактериологического
исследования: - применение антибиотиков до забора крови и
ликвора.
• - доставка в лабораторию исследуемого материала сразу после
забора без возможного охлаждения
- качества питательных сред.
• Реакция латекс-агглютинации – обнаружение антигена менингококка
в ликворе или крови. Эффективность 45-70%
• ПЦР –эффективность 90%. Предварительное использование
антибиотиков не снижает частоту положительных результатов.
• Серологические исследования возможны (РПГА), но для клинической
диагностики не применяются. Антитела к менингококку появляются
на 5-6 день, достоверное значение имеет только парное
исследование материала.
21.
Диагноз менингококковой инфекции у детейКлиническая диагностика менингита в наиболее выраженных случаях не
представляет особых затруднений. Характерны острое начало болезни, высокая
температура, головная боль, рвота, гиперестезия и симптомы раздражения мозговых
оболочек. Однако нередко болезнь развивается менее демонстративно,
менингеальные симптомы появляются не сразу; применение антибиотиков смягчает
типичные проявления. Трудна диагностика у детей грудного возраста, особенно у детей
первых месяцев жизни. Наиболее часты ошибки в диагнозе у новорожденных.
Решающее значение в диагностике имеет люмбальная пункция, которую следует
делать даже при малейшем подозрении на менингит.
Диагностика и дифференциальная диагностика менингококцемии в типичных
случаях проста. Основное значение имеет острое начало болезни с лихорадкой,
возможно с поражением суставов и сосудистой оболочки глаз, главное же - типичная
звездчатая сыпь. Сочетание менингококцемии с менингитом облегчает диагностику.
Менингококцемия без менингита иногда принимается за капилляротоксикоз, за
аллергические проявления. Основное диагностическое значение имеет весь ход
болезни, в котором, помимо острого начала, температуры, имеются и изменения
крови. При малейшем подозрении необходимо прибегать к бактериологическому,
бактериоскопическому обследованию. Уточнению диагноза может способствовать и
терапия: введение пенициллина в массивных дозах приводит к быстрому улучшению
состояния.
Диагностическое значение имеет наличие менингококков, отрицательные
результаты исследования не исключают менингококковую инфекцию.
Следует учитывать, что под влиянием этиотропной терапии частота
бактериологических
находок
снижается.
22.
23.
.24.
.25.
Генерализованнаяформа
менингококковой
инфекции у
взрослых
26. ЛЕЧЕНИЕ
• Назофарингит• 1. Этиотропные средства: макролиды (сумамед),
пенициллин - в обычных дозах-5 дней,
рифампицин (детям из расчета 10мг/кг/сут.)per os,
ципрофлоксацин (взрослым)по 500мг х 2 раза в
день от 3-5 дней per os.
• 2. Полоскание носоглотки бактерицидными
растворами.
• 3. Усиленное питье (дезинтоксикация).
• 4. Жаропонижающие.
27. Генерализованные формы на догоспитальном этапе
Генерализованные формы на догоспитальном этапе (главнымявляется инфузионная и заместительная гормонотерапия, начиная на
дому и продолжая их при транспортировке в стационар):
1) преднизолон (5 – 10 мг/кг) в/в или дексаметазон 0,5-1мг в/в.
2) противосудорожные (по показаниям
3) жаропонижающие (литическая смесь: анальгин 50% - 0,1 – 0,2
мл/год жизни, димедрол 1%)
Подача увл.О2, через маску или носовые катетеры.
4) введение физ. р-ра со скоростью 20 мл/кг за 40 минут,
цефтриаксон либо цефотаксим после гормонов до 50мг/кг/разовая
доза в/м – при относительной стабилизации гемодинамики, при
невозможности проведения инфузионной терапии на
догоспитальном этапе от введения антибиотиков следует
воздержаться. При указаниях на тяжелые аллергические реакции
на бета-лактамные антибиотики, допустимо введение
левомицетина сукцината натрия (хлорамфеникола) - разовая доза
-25 мг/кг).
28.
Прогноз менгококковой инфекции у детейВ настоящее время при раннем и правильном лечении
летальность относительно невысока. Она остается значительной у
детей первых месяцев жизни, у новорожденных; у них же
неблагоприятным может быть прогноз и в отношении отдаленных
последствий. У детей старшего возраста плохой исход отмечается
при молниеносных, сверхострых формах с синдромом Уотерхауса
- Фридериксена.
Последствием
перенесенных
менингитов
являются:
цереброастенический
синдром, судорожный синдром,
гипертензионный синдром, тугоухость, потеря слуха, нарушение
зрения, геми -, моно- и парапарезы, парезы двигательных
черепных нервов. Указанные последствия чаще отмечаются при
менингитах пневмококковой, стафилококковой и при позднем
лечении гемофильной этиологии, в значительной мере зависят от
ранней диагностики и адекватного лечения.
29.
ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ 13 июля 2023 г. № 113При выявлении случая менингококковой инфекции, в том числе в организованных детских коллективах,
проводятся следующие санитарнопротивоэпидемические мероприятия:
- запрещение в течение 10 календарных дней с момента изоляции последнего заболевшего или
бактерионосителя приема новых и временно отсутствовавших лиц, а также перемещение детей и работников
из группы (класса, отряда, отделения и других аналогичных образований), в которой выявлен заболевший, в
другие группы (классы, отряды, отделения и другие аналогичные образования);
установление ежедневного медицинского наблюдения за контактными лицами в течение 10 календарных
дней с момента изоляции последнего лица с заболеванием менингококковой инфекцией или
бактерионосителя, с обязательным осмотром носоглотки, кожных покровов и термометрией. Первый
медицинский осмотр контактных лиц проводят в первые сутки с момента изоляции лица с заболеванием
менингококковой инфекцией или бактерионосителя с обязательным участием врача-оториноларинголога и
врача-инфекциониста;
- выполнение текущей дезинфекции в течение 10 календарных дней в порядке, установленном
законодательством в области санитарно-эпидемиологического благополучия населения;
- лабораторному обследованию на менингококковую инфекцию подлежат контактные лица: по месту
пребывания (квартира, комната (блок) общежития, палата отделения и другие); дети, а также взрослые,
занятые непосредственным обслуживанием заболевших в группе (классе, отделении и других) в учреждениях
дошкольного образования, санаторно-курортных и оздоровительных организациях, организациях
здравоохранения; учащиеся и педагогические работники класса в учреждениях общего среднего образования;
учащиеся класса, группы, отделения, в том числе находящихся в одном спальном помещении (проживающие,
пребывающие совместно с заболевшим), а также педагогические работники и другие контактные лица в
учреждениях с круглосуточным режимом пребывания детей; обучающиеся и педагогические работники в
учреждениях образования, реализующих образовательные программы профессионально-технического,
среднего специального и высшего образования. При регистрации случая заболевания менингококковой
инфекцией среди обучающихся на первом курсе в учреждениях высшего образования, лабораторному
обследованию подлежат обучающиеся и педагогические работники из числа профессорскопреподавательского состава всего потока, на втором и последующих курсах – контактные лица по учебной
группе и комнате (блоку) общежития.
30.
У всех контактировавших детей и взрослых проводят бактериологическоеобследование
слизи
носоглотки.
Носители менингококка подлежат лечению антибиотиками по той же схеме, что и
больные назофарингитом. После санации носители допускаются в коллектив после
двукратного бактериологического обследования с отрицательным результатом,
производимого после окончания курса лечения антибиотиком с интервалом в 3 дня.
Наиболее действенной мерой ограничения очага инфекции в коллективе является
разуплотнение, разделение детей вплоть до роспуска из детских учреждений на 7-10
дней. Разрабатываются методы активной иммунизации
Вакцинация
В целях предупреждения распространения МИ необходимо проводить вакцинацию
детей повышенного риска заражения в возрасте от 1,5 лет: посещающих детские
дошкольные учреждения; находящихся в учреждениях с круглосуточным пребыванием
(дома ребенка, детские дома); учащихся 1–2 классов общеобразовательных школ и
школ–интернатов.
31. Позиция ВОЗ по менингококковым вакцинам1
• В странах с годовой заболеваемостью <2 на 100 тыс.населения вакцинация против менингококковой
инфекции рекомендуется в определенных группах риска,
таких как:
– дети и молодые взрослые в закрытых коллективах (напр.,
школах-интернатах, военных лагерях, общежития, казармах)
– работники бактериологических лабораторий с риском
экспозиции к менингококкам
– лица, путешествующие в высокоэндемичные регионы мира,
должны быть привиты против распространенных в данных
регионах серогрупп.
• Также вакцинация против менингококковой инфекции
должна быть предложена всем лицам, имеющим:
– Иммуносупрессивное состояние
– асплению
– дефицит терминальных компонентов системы комплемента
– ВИЧ-инфекцию на поздних стадиях
1. WHO. Meningococcal vaccines: WHO position paper, November 2011. Wkly Epidemiol Rec 2011; 86:521-539
1. Иммунопрофилактика менингококковой инфекции у детей [Клинические рекомендации для
педиатров/Союз педиатров России, Научный центр здоровья детей]. М.: ПедиатрЪ, 2016 г.
32. Менактра [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W), конъюгированная с дифтерийным анатоксином]
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ•Профилактика инвазивной менингококковой инфекции, вызываемой
meningitidis серогрупп A, C, Y и W у лиц в возрасте от 9 мес до 55 лет.
N.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
•Вакцинация проводится одной дозой 0,5 мл.
•Вакцину следует вводить внутримышечно, принимая во внимание возраст и массу
прививаемого: детям в возрасте от 9 до 12 мес. – в передне-боковую область бедра;
детям в возрасте от 12 мес. и старше – в дельтовидную мышцу плеча
•У детей в возрасте от 9 до 23 мес. курс вакцинации вакциной Менактра состоит из 2
инъекций по одной дозе вакцины (0,5 мл) с интервалом не менее 3 мес.
•У лиц в возрасте от 2 до 55 лет вакцинация проводится однократно в дозе 0,5 мл.
33. Менактра [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W), конъюгированная с дифтерийным анатоксином]
ПРОТИВОПОКАЗАНИЯ•Известная гиперчувствительность с системными проявлениями к любому компоненту
вакцины, включая дифтерийный анатоксин, или на предыдущее введение других
вакцин, включающих те же компоненты.
•Острые инфекционные и неинфекционные заболевания, обострение хронических
заболеваний (в этих случаях вакцинацию проводят после выздоровления или в стадии
ремиссии).
ОСОБЫЕ УКАЗАНИЯ
Вакцинация особо показана следующим группам с высоким риском заболевания
менингококковой инфекцией:
•лицам, которые имели непосредственный контакт с пациентами, инфицированными
менингококками серогрупп А, С, Y или W (в семье или учреждениях закрытого типа)
•лицам с дефицитом пропердина и компонентов комплемента
•лицам с функциональной или анатомической аспленией
•туристам и лицам, выезжающим в гиперэндемичные по менингококковой инфекции зоны, такие
как страны Африки, расположенные к югу от Сахары
•сотрудникам […] лабораторий, регулярно подвергающихся воздействию N. meningitidis,
находящейся в растворах, способных образовывать аэрозоль
•студентам вузов и, особенно, проживающих в общежитиях или в гостиницах квартирного типа
•призывникам и новобранцам
34. Менактра может вводиться одновременно с ПКВ и вакциной против кори-паротита-краснухи-ветряной оспы*
Сохранение высокой иммуногенности при одновременном введениис ПКВ или КПКВ
a
a
a
Участники исследования были привиты только Менактрой в возрасте 9 мес., а в возрасте 12 мес. были привиты 2-й дозой Менактры с одновременным
введением ПКВ/ККПВ или без одновременного введения ПКВ/ППКВ
aПривитые по протоколу. КПКВ=корь-паротит-краснуха-ветряная оспа; ПКВ=пневмококковая конъюгированная вакцина.
чБАС = бактерицидная активность сыворотки с человеческим комплементом
1. Pina LM et al. Pediatr Infect Dis J 2012; 31:1173-1183
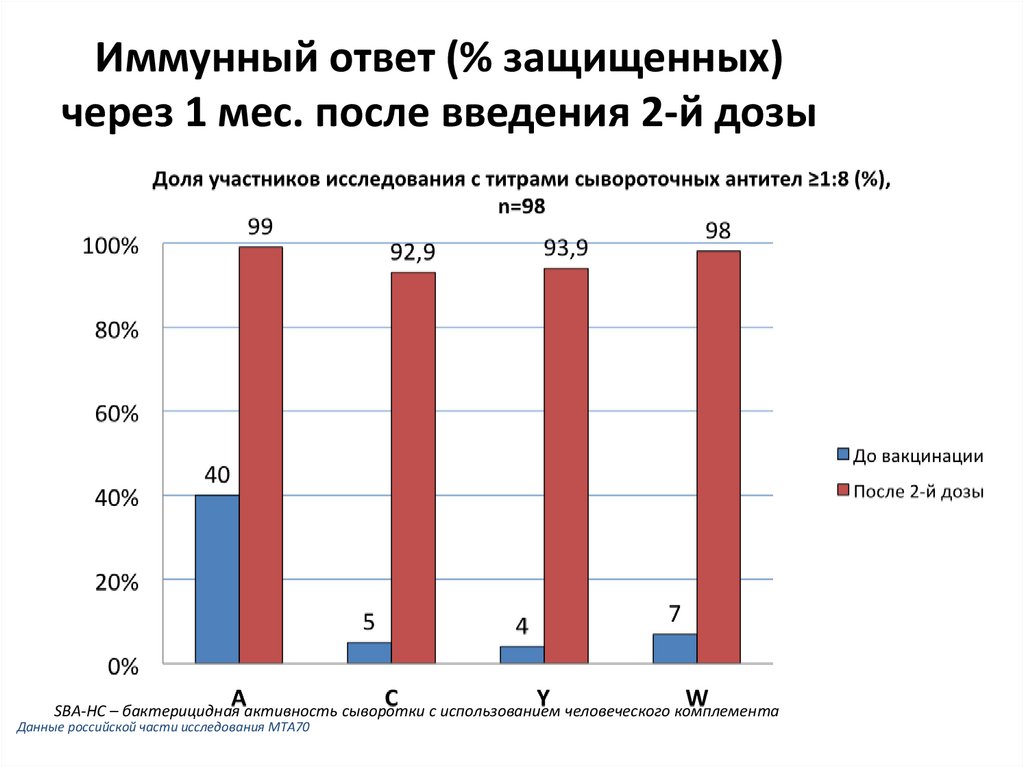
35. Иммунный ответ (% защищенных) через 1 мес. после введения 2-й дозы
SBA-HC – бактерицидная активность сыворотки с использованием человеческого комплементаДанные российской части исследования MTA70
36.
С.П., 16 летзаболела остро 29.02.24 около 4.00 с повышения Т до 39, 6, самостоятельно приняла
ибуклин, рвота после приема, вызвала бригаду СМП, введена литическая смесь, от
госпитализации отказалась. Через несколько часов Т снова выросла до 38,5,
самостоятельно обратилась в инфекционное отделение БОКБ, госпитализирована.
01.03.24 состояние резко ухудшилось: на фоне сохраняющейся Т появилось нарушение
сознания – отвечает на простые вопросы, быстро истощаема, дезориентирована во
времени и пространстве. Клинически усилилась ригидность мышц затылка, в связи с
чем переведена в ОАР3.
02.03.24 утром прогрессивное ухудшение состояния: нарастает ригидность, ухудшение
неврологического статуса до сопора, сходящееся косоглазие, нарушение дыхания, в
связи с чем переведена на ИВЛ.
Транспортирована реанимационной бригадой в ОАИР1 ГДИКБ минуя п/о. Состояние
тяжелое, обусловлено неврологической симптоматикой, ДН3. Д-з: Генерализованная
вир.-бакт. инф неуточн. Острый менингоэнцефалит неуточненный. ДН3ст. Лечение:
меропенем, ацикловир, симптоматическая терапия, ИТ
04.03.24 Д-з: Генерализованная менингококковая инфекция (ДНК N/meningitidis в крови
+): менингококцемия+менингит. ДН3. АГ.



























![Менактра [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W), конъюгированная с дифтерийным анатоксином] Менактра [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W), конъюгированная с дифтерийным анатоксином]](https://cf4.ppt-online.org/files4/slide/d/D27MNsvSIgmQ8zfjZLuwFdhbEXy6nYqrtolJKB/slide-31.jpg)
![Менактра [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W), конъюгированная с дифтерийным анатоксином] Менактра [вакцина менингококковая полисахаридная (серогрупп А, С, Y и W), конъюгированная с дифтерийным анатоксином]](https://cf4.ppt-online.org/files4/slide/d/D27MNsvSIgmQ8zfjZLuwFdhbEXy6nYqrtolJKB/slide-32.jpg)


 medicine
medicine








