Similar presentations:
Дифференциальная диагностика при заболеваниях печени, современные подходы к лечению гепатитов
1. Дифференциальная диагностика при заболеваниях печени, современные подходы к лечению гепатитов.
Профессор кафедры госпитальной терапииЕ.И. Кашкина
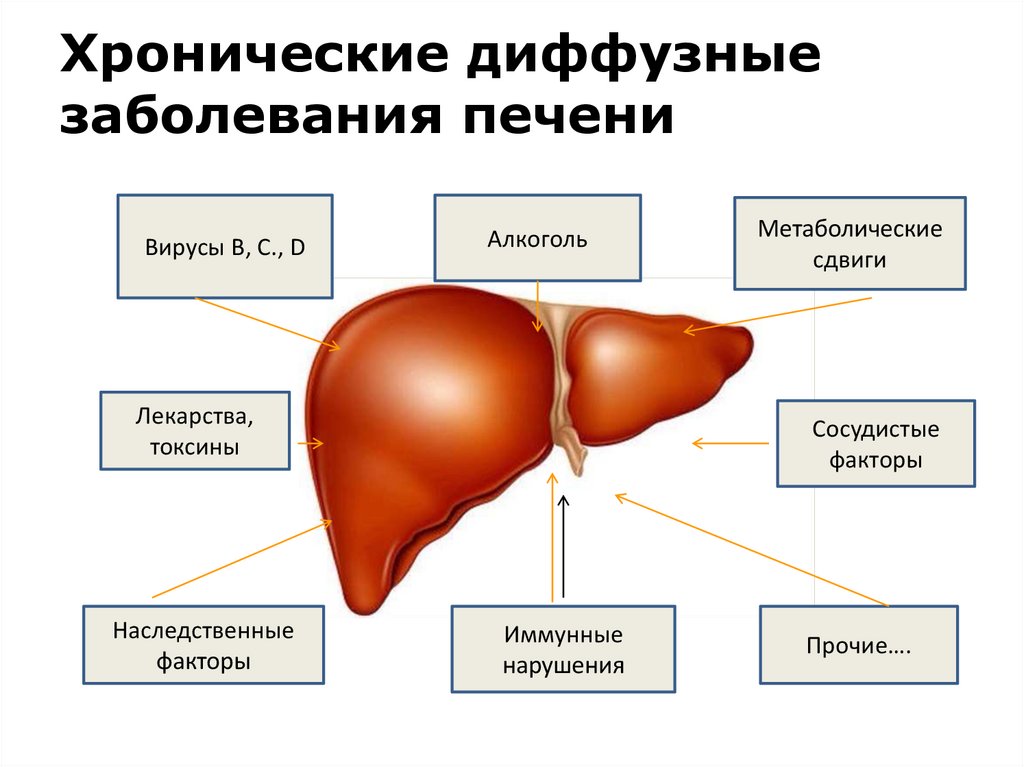
2. Хронические диффузные заболевания печени
Вирусы В, С., DАлкоголь
Лекарства,
токсины
Наследственные
факторы
Метаболические
сдвиги
Сосудистые
факторы
Иммунные
нарушения
Прочие….
3. Хронический гепатит
полиэтиологическийдиффузный воспалительный
процесс в печени,
протекающий с персистенцией
некрозов и сохранением
дольковой структуры, по
меньшей мере, в течение
6 месяцев
4. Классификация хронического гепатита (Лос-Анджелес, 1994г.)
Аутоиммунный гепатитХронический вирусный гепатит В
Хронический вирусный гепатит В с дельтаагентом или хронический вирусный
гепатит D
Хронический вирусный гепатит С
Хронический вирусный гепатит, не
классифицируемый как вирусный или
аутоиммунный
Хронический лекарственный гепатит
5. Классификация хронического гепатита (Лос-Анджелес, 1994г.)
Другие заболевания печени,имеющие клинические и
гистологические черты ХГ
Первичный билиарный цирроз
Первичный склерозирующий
холангит
Болезнь Вильсона-Коновалова
Болезнь печени, вызванная
недостаточностью альфа-1антитрипсина
6. Клиническое значение лабораторных показателей в диагностике основных заболеваний печени
Лабораторныепоказатели
Уровни в
крови
Клиническая интерпретация
Билирубин
Некрозы гепатоцитов, холестаз
АСТ, АЛТ
Некрозы гепатоцитов
АСТ, АЛТ
N
Отсутствие некрозов или низкая
активность процесса
ЩФ, ГГТП, холестерин
Холестаз на уровне внутри- или
внепеченочных желчных протоков
ГГТП
Токсическое поражение, в том
числе алкогольное
Альбумины,
протромб. индекс
Гепатоцеллюлярная
недостаточность
Гаммаглобулины
Иммунные
Сывороточное
железо, ферритин
Некрозы гепатоцитов
(гемахроматоз, вторичное
накопление железа в печени)
7. Индекс гистологической активности (система METAVIR)
«Ступенчатый»некроз
Дольковый
некроз
Индекс
активности
0 (нет)
0 (нет)
А0
0
1 (умеренный)
А1
0
2 (тяжелый)
А2
1 (мягкий)
0, 1
А1
1
2
А2
2 (умеренный)
0, 1
А2
2
2
А3
3 (тяжелый)
0, 1, 2
А3
8. Стадия ХГ определяется выраженностью фиброза, определяемой по системе METAVIR
ОписаниеИндекс фиброза
Нет фиброза
F0
Фиброз портальных трактов
без образования септ
F1
Фиброз портальных трактов с
единичными септами
F2
Многочисленные септы
F3
Цирроз
F4
9. Патогенез HBV/HCV инфекции
Регенерациягепатоцитов
неинфицированные
гепатоциты
Ре-инфекция
Инфекция
ИММУННЫЙ
ОТВЕТ
Вирусинфицированные
гепатоциты
Воспаление
и некроз
Хронический гепатит
РЕПЛИКАЦИЯ
ВИРУСА
10.
Факторы прогрессированияхронического вирусного гепатита
Лечение
стероидами
Алкоголь
Химиотерапия
ВИЧинфекция
ИММУНОСУПРЕССИЯ
Почечная
недостаточность
HBV, HCV
Воспаление
Фиброз
ЦИРРОЗ
11. Клиника хронического вирусного гепатита
астенический синдром (слабость,утомляемость, нервозность)
снижение массы тела
транзиторная желтуха
геморрагический синдром
боль в правом подреберье
диспепсический синдром (вздутие
живота, неустойчивый стул)
гепатомегалия (не всегда!), иногда
болезненность при пальпации
печени, возможна спленомегалия
12. Внепеченочные проявления вирусных гепатитов
Cуставной синдром (артриты, артралгии)Синдром Шегрена
Васкулиты (узелковый полиартериит при
HBV)
Криоглобулинемия
Гематологические (цитопении, анемии)
Кожные (дерматиты, порфирия, плоский
лишай, витилиго, крапивница)
Неврологические (нейропатии)
Нефрологические
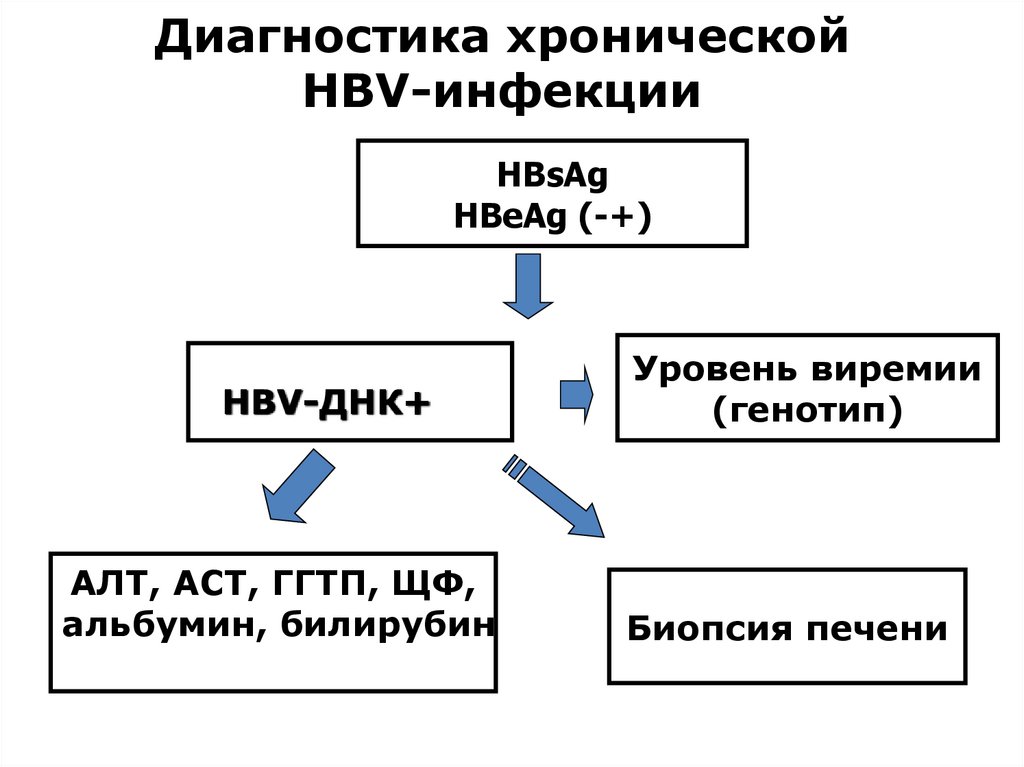
13. Диагностика хронической HВV-инфекции
НВsAgНВеAg (-+)
HBV-ДНК+
АЛТ, АСТ, ГГТП, ЩФ,
альбумин, билирубин
Уровень виремии
(генотип)
Биопсия печени
14. Диагностика хронической HCV-инфекции
Anti-HCV+HCV-РНК+
АЛТ, АСТ, ГГТП, ЩФ,
альбумин, билирубин
Генотип HCV,
уровень виремии
Биопсия печени
15. Морфологические данные при ХГВ
Специфические (прямые) тканевыепризнаки хронической HBVинфекции: «матовостекловидные»
гепатоциты – клетки печени, в
цитоплазме которых содержится
HBsAg и «песочные ядра» - клетки
печени, в ядре которых содержится
HBcAg
Неспецифические признаки гепатита
16. Морфологические данные при ХГС
Неспецифическиевоспалительно-некротические
изменения
Сочетание жировой и
гидропической дистрофии
Образование
лимфоидных фолликулов
17. Противовирусные препараты для лечения хронических вирусных гепатитах В и С
HBVПрепараты интерферона
стандартный ИФН/ 2
ПегИФН/ 2a и ПегИФН/ 2b
Нуклеозидные/нуклеотидные
аналоги
ламивудин
телбивудин
эмтрицитабина
энтекавир
адефовир
тенофовир
HCV
Нуклеозиды и нуклеотиды
рибавирин
Ингибиторы протеазы
асунапревир
боцепревир
паритапревир
симепревир
телапревир
Ингибиторы РНК-полимеразы
дасабувир
ритонавир
софосбувир
Ингибитор репликазы
даклатасвир
ледипасвир
омбитасвир
18. Аутоиммунный гепатит
хроническое воспалительноезаболевание печени
неизвестной этиологии,
имеющее множество системных
проявлений
Может быть диагностирован до
истечения 6 мес заболевания
19. Эпидемиология АИГ
Пациенты с АИГ составляют почти20% всех пациентов с ХГ
Соотношение женщин и мужчин
с АИГ – 8:1
В Европе и Северной Америке
заболеваемость от 50 до 200
на 1.000.000
20. Типы аутоиммунного гепатита
Для 1-го типа характерно наличиеантинуклеарных аутоантител (ANA) и
антител к гладкомышечным элементам
печени (SMA), к растворимому
печеночному антигену (анти-SLA) и
печеночно-панкреатическому антигену
(анти-LP)
Для 2-го типа – наличие аутоантител к
микросомам клеток печени и почек (антиLKM-1)
21. Клиника АИГ
Чащеразвивается у женщин
Имеет два пика
заболеваемости: пубертатный
возраст и 40-60 лет
Характеризуется широким
спектром клинических
проявлений: от бессимптомного
до тяжелого фульминантного
гепатита
22. Клиника АИГ
При первом обследованииклинические признаки цирроза
обнаруживают у 25% больных
При первой пункционной
биопсии цирроз выявляется у
85% больных
23. Дебют АИГ
У ¼ больных – картина острого вирусногогепатита: резкая слабость, анорексия,
тошнота, желтуха, лихорадка. Возможно
развитие фульминантной печеночной
недостаточности
Типичное, постепенное начало с
появлением слабости, снижения
работоспособности, желтушность кожи и
склер
Латентное начало заболевания - диагноз
устанавливается случайно, иногда на
стадии цирроза
С преобладанием внепеченочных
проявлений
24. Внепеченочные (системные) проявления (наблюдаются и преобладают у 48% больных АИГ)
ЛихорадкаРевматологические (кожные васкулиты,
суставной синдром: артриты, артралгии,
миалгии, полимиозит, лимфаденопатия,
«маски» СКВ, ревматоидного артрита)
Легочные (пневмонит, фиброзирующий
альвеолит, плеврит)
Кардиальные (перикардит, миокардит)
Эндокринные (тиреоидит, сахарный
диабет)
Нефрологические (гломерулонефрит,
тубулоинтерстициальный нефрит)
Гематологические (гемолитическая
анемия, тромбоцитопения,
гиперэозинофильный синдром)
25. Лабораторные данные
ЦитопенииЭозинофилия (частота от 9 до 48%)
Положительная проба Кумбса
Положительный LE-клеточный тест
Гиперпротеинемия, гипер-гаммаглобулинемия
Увеличение IgG
Положительный ревматоидный
фактор (возможен)
26. Морфологические данные при АИГ (характерны, но неспецифичны)
Перипортальный или ступенчатыйнекроз, преимущественно
лимфоплазмоцитарная
инфильтрация с центропортальным
мостовидным некрозом или без
него)
Отсутствие плазматических клеток в
портальных инфильтратах не
исключает АИГ
27. Критерии определенного диагноза АИГ
отсутствие в анамнезе гемотрансфузий,приема гепатотоксических лекарств,
злоупотребления алкоголем
отсутствие сывороточных маркеров
активной вирусной инфекции
уровни -глобулинов и IgG, более чем в
1,5 раза превышают норму
титры ANA, SMA и LKM-1 для взрослых
1:80 и выше, у детей 1:20
значительное повышение активности
АсАТ, АлАТ и менее выраженное щелочной фосфатазы
28. Дифференциальная диагностика в первую очередь должна проводиться с болезнью Вильсона-Коновалова
Всем больным до 30 летрекомендуется исследование
роговицы с помощью щелевой
лампы на наличие кольца
Кайзера-Флейшера
Определение меди и
церулоплазмина в сыворотке
Определение концентрации
меди в суточной моче
29. Лечение АИГ
ГКС: преднизолон в начальной дозе 3040 мг (при высокой активности болеевысокие дозы)
Альтернатива – будесонид
(буденофальк) - топический ГКС,
быстро метаболизирующийся в печени
в неактивные метаболиты
Азатиоприн: 50 мг постоянно после 1-й
недели лечения ГКС
При резистентности к ГКС –
циклоспорин, 6-меркаптопурин
При наличии холестаза – препараты
урсодезоксихолевой кислоты
Трансплантация печени
30. Лекарственные поражения печени
становятся все болеераспространенной патологией в
связи с либерализацией доступа
населения к медикаментам
вследствие появления в продаже
большого количества
безрецептурных средств, часто
сопровождающихся агрессивной
рекламой при отсутствии адекватной
информации о возможных побочных
действиях
31. Лекарственные поражения печени
являются причиной:-
-
остро развившейся желтухи в 2,5-3% случаев в
США, в 3-4% - в Европе
40% гепатитов у лиц старше 40 лет
фульминантной печеночной недостаточности в 2528% случаев, занимая второе место после
вирусных заболеваний
СМЕРТНОСТЬ ПРИ ОСТРЫХ ЛЕКАРСТВЕННЫХ
ПОРАЖЕНИЯХ – 10-50%
32. Факторы риска развития лекарственных поражений печени
Токсическийпотенциал
лекарства
-реактивные метаболиты
-митохондриальные
эффекты и т.д.
Генетические
факторы
-метаболизм лекарства
-детоксификация
-транспорт и т.д.
Факторы окружающей
среды
-прием других лекарств
-алкоголь, возраст
-сопутствующие заб-я
33. Клиническая картина лекарственных поражений печени
может имитироватьпрактически любую
патологию печени!
34. Острый гепатит изониазид, индометацин, фенитоин, сульфаниламиды и др.
Фульминантная печеночнаянедостаточность
Парацетамол, кетоконазол,
флуконазол, изониазид, метилдофа,
никотиновая кислота,
нитрофурантоин, пропилтиоурацил,
вальпроевая кислота и др.
35. Внутрипеченочный холестаз амитриптилин, ампициллин, карбамазепин, аминазин, Н2-гистаминоблокаторы, каптоприл, эстрогены,
Внутрипеченочный холестазамитриптилин, ампициллин,
карбамазепин, аминазин, Н2гистаминоблокаторы, каптоприл,
эстрогены, триметопримсульмометаксозол и др.
Смешанные (воспалительнохолестатические)
Хлорпропамид, диклофенак,
напроксен, сулиндак,
фенилбутазон, фенитоин и др.
36. ВЕНООККЛЮЗИОННАЯ БОЛЕЗНЬ
повреждение мелких печеночныхвен, которые чувствительны к
токсичным агентам.
Вызывается приемом
азатиоприна, циклофосфана,
цитостатиков-производных
мочевины, травяным чаем
(Crotalaria, Heliotropium genera) –
«болезнь чайного ямайского куста»
37. Диагностика лекарственных поражений печени
Исключение других возможностейповреждения печени (вирусные
гепатиты, аутоиммунный гепатит,
механическая желтуха, первичный
склерозирующий холангит)
Тщательная оценка результатов
морфологического исследования
печеночного биоптата, часто «не
вписывающихся» в рамки
«классического»
(нелекарственного) хронического
диффузного заболевания печени
38. Лечение лекарственных поражений печени
Специфическая терапияотсутствует (при интоксикации
парацетамолом – введение
ацетилцистеина, связывающего
токсические радикалы и
снижающего расход глютатиона)
Прекращение приема препарата
39. Лечение лекарственных поражений печени
Дезинтоксикационная терапияГлюкокортикостероиды при
умеренном и выраженном цитолизе
При отсутствии холестаза –
эссенциальные фосфолипиды
При наличии холестаза – препараты
урсодезоксихолевой кислоты 10-15
мг/кг массы тела/cутки; адеметеонин
40. Метаболические заболевания печени
Обусловленные генными нарушениями – болезнинакопления (тезаурисмозы)
- гемохроматоз
- болезнь Вильсона-Коновалова
- болезнь Гоше
- гликогенозы
- болезнь Ниманна-Пика
- порфирии
- дефицит альфа-1-антитрипсина
Обусловленные метаболическими расстройствами,
действием экзогенных и эндогенных ксенобиотиков,
нарушениями питания и другими факторами
- жировая болезнь печени (алкогольный и неалкогольный стеатозы и
стеатогепатиты)
41. В клинической практике наиболее значимые метаболические поражения печени
Неалкогольные стеатозы и стеатогепатитыАлкоголь-индуцируемые поражения
объединяемые общностью патогенеза - накоплением
липидов в гепатоците и усилением процессов
свободнорадикального окисления липидов с
накоплением продуктов ПОЛ и развитием некрозов
печеночных клеток
42. Гепатит, развившийся в рамках какого-либо заболевания
Не является самостоятельнойнозологической формой, НО ИМЕЕТ
ВЫСОКИЙ УДЕЛЬНЫЙ ВЕС В СТРУКТУРЕ
ПАТОЛОГИИ ПЕЧЕНИ
Включается в структуру заболевания,
наряду с другими органными
поражениями
ПРИМЕР: Алкогольная болезнь: гепатит,
панкреатит, полинейропатия
43. Определения
Стеатоз (жировая дистрофия) появление крупнокапельных, режемелкокапельных жировых
включений в ткани печени
Стеатогепатит - это патологические
изменения печени,
характеризующиеся развитием
воспалительной инфильтрации на
фоне жировой дистрофии
гепатоцитов
Морфологические изменения при
алкогольном и неалкогольном
жировом поражении печени сходны
44. Факторы риска развития стеатоза и стеатогепатита
АлкогольИнсулинорезистентность
Висцеральный тип ожирения
Женский пол
Старший возраст
Быстрое уменьшение массы
тела
Острое голодание
Полное парентеральное
питание
Гастропластика по поводу
ожирения
45. СТЕАТОЗ ПЕЧЕНИ
ЖАЛОБЫ: тупые боли в правом подреберье,анорексия, тошнота
ДАННЫЕ ОБЪЕКТИВНОГО ОБСЛЕДОВАНИЯ:
печень увеличена, гладкая, с закругленным краем
При алкогольной болезни - признаки хронической
алкогольной интоксикации у 20-30% больных
(контрактура Дюпюитрена, гинекомастия,
телеангиэктазии)
ДАННЫЕ ЛАБОРАТОРНО-ИНСТРУМЕНТАЛЬНОГО
ОБСЛЕДОВАНИЯ: биохимические показатели без
существенных отклонений от нормы, при УЗИ картина «опалесцирующей печени»
ДАННЫЕ МОРФОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ:
крупнокапельное ожирение (макровезикулярный
стеатоз) без некрозов и воспалительной
инфильтрации
46. СТЕАТОГЕПАТИТ
ЖАЛОБЫ:ноющие боли в правом подреберье,
повышенная утомляемость, слабость
ДАННЫЕ ОБЪЕКТИВНОГО ОБСЛЕДОВАНИЯ:
гепатомегалия, реже- спленомегалия
ДАННЫЕ ЛАБОРАТОРНО-ИНСТРУМЕНТАЛЬНОГО
ОБСЛЕДОВАНИЯ:
повышение уровней трансфераз, ГГТП,
холестерина
ДАННЫЕ МОРФОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ:
различные варианты микро- и
макровезикулярного стеатоза, мезенхимальная
реакция, некроз гепатоцитов
47. ОСТРЫЙ АЛКОГОЛЬНЫЙ ГЕПАТИТ
Латентная форма: самостоятельной клиники нет,повышение АЛТ, АСТ. Необходима биопсия
печени.
Желтушная форма: боль в правом подреберье,
тошнота, рвота, диарея, желтуха, лихорадка,
увеличение печени.
Холестатическая форма: кожный зуд, желтуха,
лихорадка, изменения печени
Фульминантная форма: быстрое течение с
летальным исходом
48. ОСТРЫЙ АЛКОГОЛЬНЫЙ ГЕПАТИТ
ЛАБОРАТОРНЫЕ ДАННЫЕ: лейкоцитоз,повышение СОЭ, макроцитоз,
гипербилирубинемия, увеличение
трансаминаз, соотношение АСТ/АЛТ выше
2, увеличение ГГТП и ЩФ.
МОРФОЛОГИЯ: баллонная и жировая
дистрофия (микровезикулярный стеатоз),
в цитоплазме гепатоцитов алкогольный
гиалин (тельца Мэллори).
49. Лечение неалкогольных и алкогольных стеатозов и стеатогепатитов
Воздействие на этиологический фактор(снижение массы тела, лечение сахарного
диабета, исключение приема алкоголя)
Прием гепатопротекторов
При остром алкогольном гепатите – ГКС
50. Классификация тяжести цирроза печени по Child- Turcotte-Pugh
Классификация тяжести цирроза печени поБаллы Turcotte-Pugh
ChildПоказатель
1
2
3
асцит
нет
небольшой
умеренный/больш
ой
энцефалопатия
нет
небольшая/умерен умеренная/выраж
ная
енная
уровень билирубина,
мг/дл
<2,0
2-3
>3,0
уровень альбумина,
г/дл
>3,5
2,8 – 3,5
<2,8
удлинение
протромбинового
времени, сек
1 -3
4-6
>6
0,3-0,4 см
>0,5 см
Варикозное
<0,2 см
расширение вен
пищевода(модифика
ция А.И.Хазанова)
51.
Норма билирубина определяетсяпреимущественно в двух
единицах: мкмоль/л и мг/дл. Правильнее
использовать определение нормы
билирубина в единицах СИ – то есть в
мкмоль на литр. Перевести норму с мг/дл в
мкмоль/л просто, достаточно умножить на
17,1. В среднем в крови человека в норме
содержится 8,89 мкмоль/л билирубина. У
женщин его концентрация несколько
меньшая, чем у мужчин.
52.
53. КЛИНИЧЕСКАЯ КАРТИНА ЦИРРОЗА ОПРЕДЕЛЯЕТСЯ наличием
Портальной гипертензии («головамедузы», спленомегалия, асцит (в том
числе спонтанный бактериальный
перитонит), варикозное расширение
вен пищевода)
Печеночной энцефалопатии
Печеночно-клеточной недостаточности
Гепаторенального синдрома
Гепатопульмонального синдрома
Возможностью развития
гепатоцеллюлярной карциномы
54. Трансплантация печени
«Мысль о трансплантации печенинастолько привлекательна, что
приходит на ум всегда, когда идет
речь о фатальном заболевании
печени, как последней
возможности помочь пациенту»
T.E. Starzl, 1989





















































 medicine
medicine