Similar presentations:
Вільна трансплантація тканин в ЩЛД
1.
Одеський національний медичний університетКафедра хірургічної стоматології
Вільна трансплантація
тканин в ЩЛД.
Лекція 5 курс №6 частина 1
2.
Пластичні операції відрізняються тим, що їхтехніку часто описати значно важче, ніж
зобразити у вигляді примітивної схеми. З
цього приводу Ю. К. Шимановський в
своєму керівництві писав: «Так як не всякий
хірург -живописець, то навряд чи один опис,
хоча б самий дріб'язковий і до стомливості
докладний, може бути досить для того, щоб
усвідомити ідею, яку потрібно собі уявити
пластично ».
3.
Саме широке застосування при відновлювальних іпластичних лор-операціях має аутопластичний
матеріал, тобто тканини тієї жлюдини, якій
проводиться операція: на першому місці стоїть
шкіра, потім хрящ, кістка і рідше жир.
Пересадка тканин від трупа або від однієї людини до
іншої - гомопластика, застосовується дуже рідко, так
як досвід показав, що приживлення такого матеріалу,
в силу відмінності біогенетичних властивостей тканин
і організму в цілому, майже не буває.
4.
Вільна трансплантація тканин заснована наздатності різних живих тканин продовжувати
своє життя навіть за умови їх відділення від
організму.
Експериментальні дані показали, що різні
тканини при їх ізольованому стані можуть
зберігати своє життя неоднаково. Так, наприклад,
найменшою стійкістю відрізняється нервова
тканина і найбільш життєздатні шкіра, потім
слизова оболонка, окістя, хрящ і кістку.
5.
Всі види шкірної пластики можнарозділити на два види:
1) Вільна шкірна пластика;
2) Невільна шкірна пластика.
6.
Вільна шкірна пластикапідрозділяється на вільну
васкуляризировану і
неваскулярізіровану.
7.
Вільна васкулярізована шкірна пластикапов'язана із застосуванням мікрохірургічного
інструментарію і шовного матеріалу,
операційного хірургічного мікроскопа.
Заміщення дефектів шкірного покриву
виконується пересадкою складних клаптів, в
яких зберігається своя судинна мережа, яка
під час операції анастомизує з судинами
ураженої кінцівки.
8.
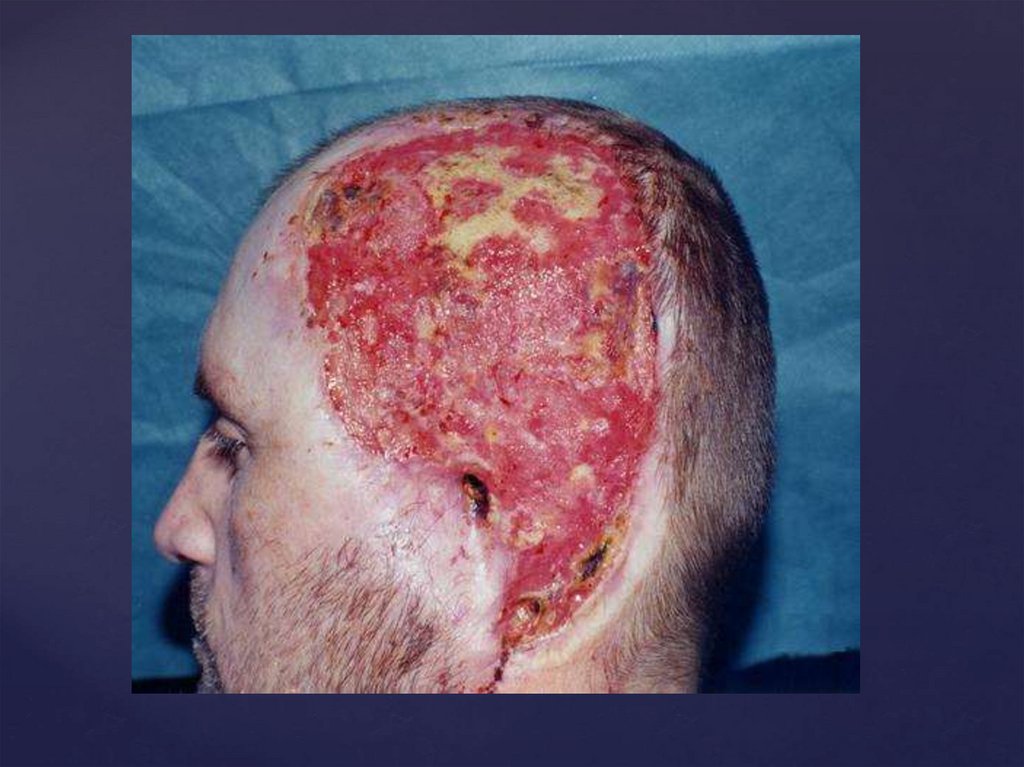
Вільна неваскулярізірована шкірна пластика історичнопочалася із застосування дрібних епідермальних
шматочків, що в даний час рідко застосовується. Надалі
з винаходом дерматоми виявилося можливим
пересадка великих за площею шматків. Ці клапті
можуть бути на всю глибину дерми і тоді говорять про
повнослойні клаптя, або містити тільки поверхневі
шари епідермісу, такий клапоть називають
розщепленим. Після взяття повнослойного клаптя
донорське місце доводиться закривати вторинною
пластикою, донорське місце після забору розщепленого
клаптя епітелізіруется самостійно за рахунок
збережених придатків шкіри.
9.
Невільну шкірну пластику можна розділити на двавиди: 1) закриття рани шляхом використання
прилеглої шкіри з додатковими розрізами або без
них; 2) закриття рани за допомогою переміщення
шкірного клаптя на ніжці, взятого поблизу від рани
або з віддалених ділянок тіла. Перша група дуже
обширна, найбільш давно застосовується, але має
обмежені можливості у випадках обширних
пошкоджень. Друга група - клапті на живильній
ніжці, можуть застосовуватися при великих
пошкодженнях, але пов'язані з багатоетапними
операціями і досить болісні для хворого
10.
Клапті даної групи поділяється на триосновних підгрупи:
а) острівкові клапті;
б) плоскі клапті;
в) трубчасті клапті.
11.
ВІЛЬНЕ ПЕРЕСАДЖУВАННЯШКІРИ
12.
Вільна пересадка шкіри вперше виконана в 1823році Biinger C. H. (Марбург), проте широке
застосування даної операції стало можливим
тільки після появи методів антисептики і
асептики. У 1869 р Reverdin J.-L. (Женева)
повідомив про спосіб пересадки дрібних
шматочків епідермісу на гранулюючі рани.
Російські хірурги вже в 1870-1871 рр. інтенсивно
працювали над вивченням і удосконаленням
методів вільної пересадки шкіри (А. С. Яценко,
М. В. скоро, С. М. Янович-Чайнскій і ін.)
13.
А. С. Яценко в 1870 р вперше справив вільнупересадку дрібних шматочків шкіри на рани після
вогнепальних ушкоджень військового часу
(Франко-Прусська війна). Перша операція вільної
пересадки шкіри в Російській імперії була
здійснена в 1870 р С. М. Янович-Чайнскім, через 8
місяців після того, як вона була запропонована
Реверденом. Необхідно вказати, що хірурги А. С.
Яценко, С. М. Янович-Чайнскій, П. Я. Пясецький
не тільки повторювали операцію Ревердена, але
багато зробили для її вдосконалення.
14.
Розробка техніки вільної пересадки доситьзначних за площею тонких шкірних клаптів,
що містять лише епітелій з елементами
сосочкового шару шкіри, зазвичай зв'язується
з ім'ям Лейпцігського хірурга Thiersch`а, K.
(1886). У Російській імперії цей метод успішно
застосовувався вже в 1890 р І. Я. Фоміним.
15.
У 1875 році Wolfe J. R. (Глазго) розробив технікувільної пересадки шкіри на всю товщу і
показання до її застосування. Його послідовники:
Zehender (Берн, 1877); Esmarch (Кіль, 1885); Ceci
(Генуя, 1892); Н. Д. Кузнецов (Москва, 1894);
Enderlen (Базель, 1897); Marchand (Лейпциг, 1901).
У 1893 році Krause F. V. (Берлін) повідомив про
успішну вільної пересадки клаптів розміром 8 X
25 см в асептичних умовах. Підкреслював
важливість негайної пересадки клаптя відразу ж
після його взяття.
16.
Віхою розвитку вільної пересадки шкіриз'явився 1930 рік, Padgett, E. С. (Канзас) за
участю канзаського інженера Hood G. J.
конструює спеціальне пристосування для
зрізання шкірних клаптів - дерматом
барабанного
17.
Класифікуються шкірні трансплантати восновному по товщині: від 0,25-0,5 мм до 0,7
мм середньої товщини - розщеплені, від 0,8
до 1,1 мм - повношщарові. Тонкі
трансплантати (менше 0, 2 мм)
використовувати практично неможливо.
18.
Трансплантати середньої товщини (розщеплені) маютьнаступні переваги:
- клапті можна брати швидко і просто;
- трансплантат має всюди однакову товщину, поверхня
зрізу гладка;
- трансплантат невибагливий, надійне приживання
навіть на інфікованому ложе;
- можна пересаджувати трансплантати необмежених
розмірів;
- донорська рана заживає спонтанно і швидко;
- донорська ділянка через 1-2 місяці може бути знову
використана для взяття клаптя.
Недоліками розщеплених клаптів є:
- трансплантат більш схильний до сморщування
(приблизно на 30%);
- не можна заздалегідь визначити колір трансплантата
(можлива як гіпер-, так і гіпопігментація).
19.
Переваги повношарових трансплантатів:- трансплантат менш зморщується;
- краще чинить опір механічному навантаженню;
- під трансплантатом утворюється підшкірний
шар, він стає більш пухким, і його можна збирати
в складку;
- трансплантат зберігає первісне забарвлення.
недоліки:
-трансплантат вельми примхливий, приживання
тільки в асептичних умовах, на що сприймає ложе
з хорошим кровопостачанням
-можно пересаджувати лише невеликі
трансплантати;
- донорську рану потрібно вшивати або закривати
за допомогою пластичної операції.
20.
Найбільшою перевагою вільної пересадки шкірнихтрансплантатів середньої товщини є те, що можна
пересаджувати великі клапті шкіри без
функціональних і навіть косметичних порушень на
місці донорської рани, оскільки там відбувається
швидка спонтанна епітелізація за рахунок
епітеліального вистилання решти елементів шкіри.
Необхідною умовою цього є неускладнене загоєння
донорської рани, що забезпечується її відкритим
веденням.
21.
22.
23.
Пластика місцевими тканинами.24.
Найбільш простим варіантом місцевої шкірноїпластики є закриття рани шляхом зшивання
мобілізованих із її окраїн без будь-яких додаткових
розрізів, тобто так званий вторинний шов рани. Шов
можна накладати на рани через кілька днів після
поранення, якщо рановий процес протікає без
запальних явищ; це буде так званий первинновідстрочений шов. При більш пізньої операції
вторинного шва (через 15-20 днів) останній
накладається або прямо на гранулюючу рану, або після
видалення грануляцій шляхом зіскоблювання або
висічення.
25.
26.
У більш пізні періоди, коли краї рани роблятьсярубцевими, просте зшивання останньої стає
неможливим. У цих випадках може бути
зроблено тільки повне висічення рани і
накладення швів на нову рану, отриману при
висічення.
27.
При використанні різних видів шкірної пластикислід дотримуватися двох основних правил: краї
рани повинні мобілізуватися до тих пір, поки не
вийде зіставити їх без натягу; зіставляючи края
рани, слід визначити правильний напрямок ліній
швів, які повинні відповідати напрямку силових
ліній.
28.
Закриття рани шляхом зближення шкірнихклаптів, вирізаних безпосередньо біля краю рани,
добре здійснимо при пластиці невеликих вад
обличчя, але майже зовсім непридатне при ранах і
рубцях на кінцівках, де зазвичай доводиться
зустрічати рани і виразки що довго не загоюються .
При менш сприятливих умовах кровообігу, які є на
кінцівках, і при наявності інфекції в рані, слід
уникати великої отсепаровки шкіри близько рани і
переміщення клаптів з деяким натягом, так як
результати таких операцій нерідко бувають
незадовільними.
29.
30.
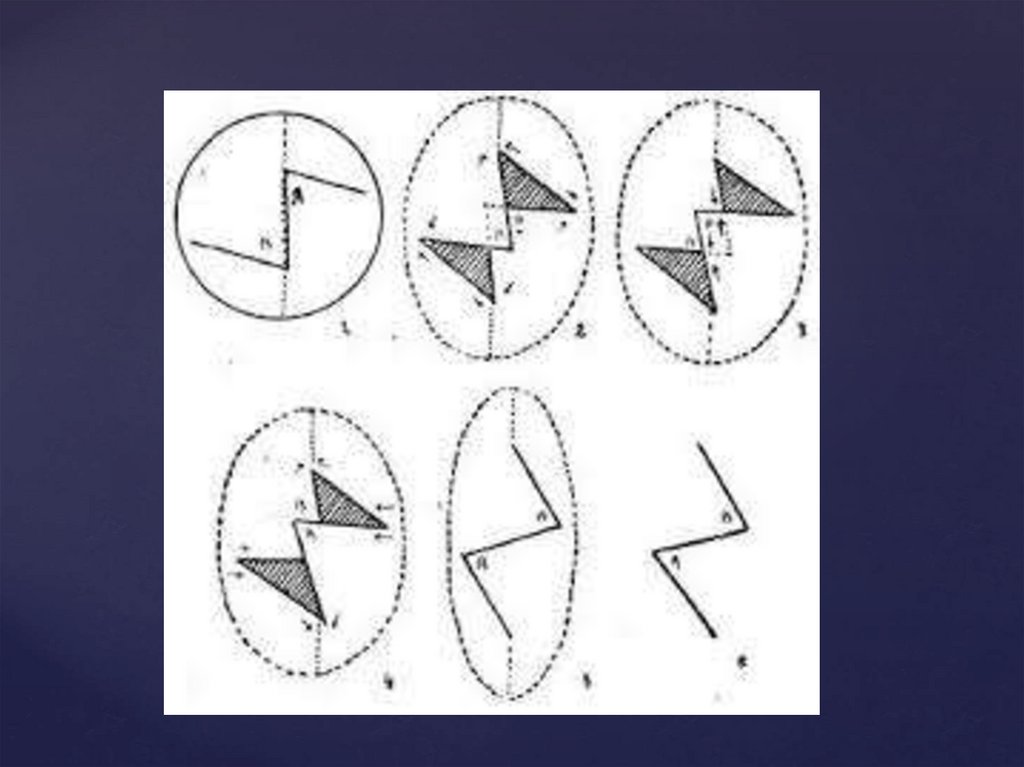
Найбільш ефективними операціями місцевої шкірноїпластики є переміщення клаптя за принципом
зустрічних трикутників. Суть методу переміщення
зустрічних трикутних шкірних клаптів, зводиться до
наступного якщо провести розріз шкіри лінійної
форми і два додаткових розрізу під кутом до першого,
т. е. утворити два трикутних клаптя на ніжці,
звернених вершинами в різні боки, і поміняти ці
клапті місцями, то при цьому відбувається певне
переміщення тканин, що дає збільшення їх у
напрямку основного розрізу і відповідне зменшення у
напрямку, перпендикулярному основному розрізу.
31.
Ступінь цього переміщення тканин залежить відвеличини кутів, під якими проведені додаткові бічні
розрізи по відношенню до основного розрізу. Чим
більше ці кути, тим більше буде переміщення
тканин. Однак збільшувати кут можна лише до
певних меж. А. А. Лімберг вважає, що схема
зустрічних трикутників з гострим кутом від 30 ° до 60
° практично мало ефективна. Найбільш
практичними є середні схеми з кутами від 60 ° до 8090 °. Схеми з кутами більше 80-90 ° А. А. Лімберг
вважає форсованими, в більшості випадків
нездійсненними на практиці.
32.
33.
34.
Переміщення зустрічних трикутних клаптів вельмидоцільно при рубцевих тяжах, що створюють
деформацію особи або контрактури суглобів
кінцівок. Зміна напрямку натягу шкіри і отримання
додаткових шкірних ресурсів у напрямку, де є
недолік шкіри, що, дає можливість в більшості
випадків отримати необхідний результат.
35.
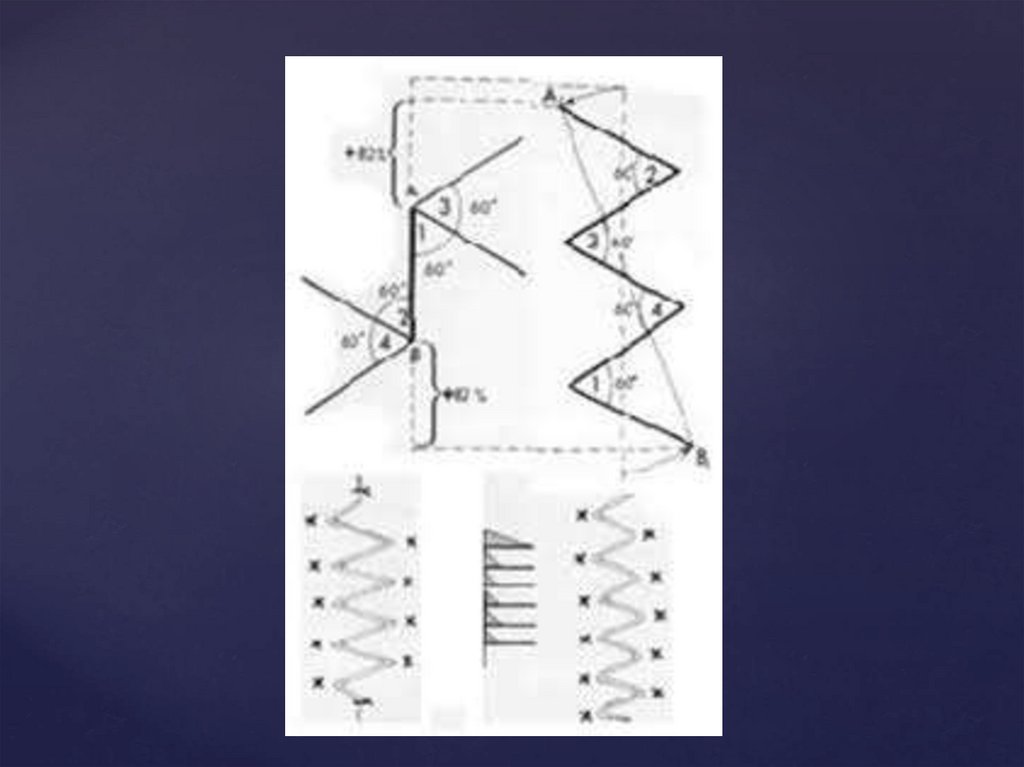
Z-пластика - найпоширеніший метод пластичноїхірургії. Принципову основу цього методу складає
наступне: якщо з кінцевих точок прямого розрізу під
однаковим кутом провести по одному розрізу однакової
довжини, а потім після обміну отриманих трикутних
клаптів вшити їх, то напрямок початкової прямої
зміниться і довжина її збільшиться. Основні показання
до проведення Z-пластики такі: переміщення рубця
неправильного напряму, переломлення прямого рубця,
подовження шкіри в певному напрямку, переміщення
різних утворень, переміщення здорових тканин в область
рубця.
36.
37.
38.
Іншим видом місцевої пластики шкіри єзастосування різних переміщенних
(транспозіціонних) клаптів. Суть методу полягає в
викроюванні близько дефекту шкіри різних за
формою шкірно-жирових клаптів з подальшим їх
переміщенням в ділянку вади шкіри з наступним
заміщенням донорського місця місцевими
тканинами або розщепленим трансплантатом.
39.
Вільна пересадкаваскулярізованих
аутотрансплантатів
40.
У 1972 р D.MeLeah і Н. Buncke вперше виконаливільну васкуляризовану пересадку в клініці,
успішно закривши частиною великого сальника
оголені в результаті травми кістки черепа
людини. В даний час використання
мікрохірургічної техніки дозволяє виконувати
вільні пересадки різноманітних комплексів
тканин практично в будь-яку ділянку людського
тіла і дасть в руки фахівців принципово нові
можливості.
41.
Однією з основних особливостей операційцього типу є технічна складність, що вимагає від
хірурга володіння елементами мікрохірургічної
і загальнохірургічної техніки. Другою важливою
особливістю вільних пересадок комплексів
тканин є їх трудомісткість і тривалість від 5 до
14 год. (В середньому 8-9 ч.).
42.
Пересадку кровозабезпечується ауготрансплантатіввважають показаної лише в тих випадках, коли
конкретна хірургічна завдання не може бути
достатньо ефективно вирішена іншим, більш
простим шляхом. Невиправдане розширення
показань до операцій даного типу може привести до
того, що хворому буде виконано значно тяжче і
ризиковане втручання. В даний час є повідомлення
про пересадку кровозабезпечується комплексів
тканин пацієнтам у віці від 9 років до 91 року.
Операції даного класу вимагають ретельного
планування. Хірургічний авантюризм в цій області
може призвести до найсумніших наслідків.
43.
Вибір трансплантата. Правильний вибіртрансплантата для закриття певного дефекту у
конкретного хворого - складний і важливий питання.
При його вирішенні враховують: 1) об'єктивні
вимоги, що пред'являються до тканин, в нормі що
створює пошкоджену у пацієнта зону; 2) конкретні
характеристики різних донорських областей; 3)
об'єктивну і суб'єктивну (хворим) оцінку ймовірного
донорського дефекту; 4) стать, вік пацієнтів і їх
індивідуальні вимоги. Як показує досвід, достатня
свобода вибору забезпечується в тих випадках, коли
хірург володіє пересадкою 15-20 різних видів
трансплантатів.
44.
Вибір певного трансплантата, його розміри і формачасто залежать від того, до яких судин його
планується підключити в зоні дефекту. При
наявності вибору хірург повинен прагнути до того,
щоб калібр реципієнтних судин і судин
трансплантата істотно не відрізнявся, щоб їх це не
вимагало пластики і щоб перемикання
реципієнтного пучка на трансплантат (при
зшиванні судин по тину «кінець в кінець») не
привело до значного порушення кровообігу на
периферії кінцівки.
45.
Взяття трансплантата. У багатьох випадках, колирозміри і форма трансплантата заздалегідь точно
відомі, його взяття може бути виконано окремою
бригадою хірургів одночасно з втручанням на
вогнищі ураження. При взятті комплексу тканин з
віддалених від кореня кінцівки областей його
виділення на судинній ніжці часто полегшується
при знекровленні операційного поля за
допомогою джгута чи пневматичної манжети.
46.
Вільна пересадка хряща47.
Пересадка хряща з метою контурної або опорної пластики впрактиці відновлювальної хірургії широко застосовують хрящ
.Хрящ є хорошим пластичним матеріалом, так як легко
обробляється ножем і має особливі біологічні властивості (це
безсудинних тканину, що харчується шляхом дифузії тканинних
соків) .Обмінні процеси в хрящі малоактивні, і він досить стійкий
до інфекції
До пластиці хрящем вдаються для усунення сідлоподібної
деформації спинки носа, дефекту нижнього краю очниці, для
контурної пластики обличчя і т. Д.
Як правило, використовують реберний хрящ, краще з VII ребра,
так як він більш доступний для взяття і має величину до 8-12 см.
Хороший ефект дає пересадка трупного хряща. Він володіє
маловираженим антигенними властивістю і тому рідко
розсмоктується Заморожені і ліофілізовані (висушені у вакуумі)
хрящі розсмоктуються кілька частіше
48.
Кісткова пластика щелеп49.
Кісткова пластика щелеп, особливо нижньої,представляє певні труднощі. Це пов'язано з наступними
особливостями: 1) нижня щелепа - це найрухоміша
кістка, має тонкодіфференціровані функції, вона бере
участь в розмові, подиху, жуванні, міміці, 2) у неї
найбільш складні рухи шарнірні і зворотно поступальні,
3) щелепи є носіями зубів, які пов'язані з ними і з
зовнішнім середовищем. Тому розвиток патологічних
процесів в їх області посилює післяопераційний перебіг.
Найчастіше роблять кісткову пластику нижньої щелепи.
Залежно від термінів проведення розрізняють первинну і
вторинну кісткову пластику.
За допомогою первинної кісткової пластики заміщають
дефект відразу після травми або видалення доброякісної
пухлини нижньої щелепи.
50.
Вторинну кісткову пластику здійснюють черезпевний термін після утворення дефекту, як
правило, не раніше ніж через 6-8 міс.
При кістковій пластиці необхідні аналіз дефекту і
чітке планування його усунення. Після аналізу
дефекту слід вирішити, звідки буде взято
трансплантат і якої величини, який спосіб
фіксації буде використаний.
51.
Найважливішим моментом в успіху кістковоїпластики є надійність фіксації трансплантата до кінців
фрагментів власної щелепи. Для цього в кінцях
фрагментів і в трансплантаті випилюють різні
«замки». Трансплантат може бути також покладений
внакладку, враспор і т. д. закріплюють фрагменти, як
правило, кістковим швом або за допомогою
накісткового пластин і гвинтів.
Важливим фактором успішної кісткової пластики є
ізоляція трансплантата від порожнини рота.
Аутотрансплантат повинен бути взятий відповідно до
форми і розміром дефекту. Прийнято вважати
найбільш доцільними два місця взяття трансплантата:
ребро (V, VI, VII) і гребінець клубової кістки. Ребро
беруть або на всю товщу, або розщеплений
(полегшений) саджанець. Якщо потрібен вигин в
області підборіддя, то краще брати гребінець клубової
кістки.
52.
Після приживлення трансплантата в ньомувідбуваються біологічна перебудова і регенеративні
процеси. Ступінь останніх залежить від функції
трансплантата. Через 15 днів після пересадки
починається деструкція кістки, що досягає апогею до
кінця 2-го місяця, потім починають переважати
регенеративні процеси. Кістковий трансплантат
ущільнюється і потовщується.
При аутопересадці кістки є такі недоліки: 1) не
завжди вдається отримати масивний трансплантат; 2)
важко змоделювати трансплантат потрібної форми; 3)
наноситься додаткова травма хворому.


















































 medicine
medicine








