Similar presentations:
Методи діагностики інфекційних хвороб
1. Методи діагностики інфекційних хвороб.
2. План
Принципи діагностики інф. захв.Особливості сучасної діагностики.
Значення діагностики.
Загальні поняття про діагностику.
Діагноз, види діагнозів.
Діагностична техніка:
а) основні методи діагностики інфекц. хвороб (клінічні).
б) додаткові методи діагностики інфекц. хвороб (параклінічні).
Семіологія :
а) види гарячок та типи темпер. кривих;
б) висипка та елементи висипки
Поняття про симптоми та їх групи.
Поняття про синдроми.
Основні симптоми інфекційних хвороб
3. Принципи діагностики інфекційних хвороб
Здійснюється з урахуваннямепід.анамнезу.
Обстеження має бути комплексне!!!
Діагностика має бути не тільки
клінічною, а й протиепідемічною,
профілактичною ( тобто діагноз повинен
бути встановлений якомога раніше).
Передбачає запобігання подальшого
поширення хвороби.
Передбачає специфічне лікування.
При зоонозних захворюваннях
передбачає знання ознак хвороби у
тварин. (слайд - тільки ознайомитися)
4. Особливості сучасної діагностики інфекційних хвороб
безперервне удосконалення ужевідомих
прийомів
і
методів
розпізнання збудників;
пошук нових, ефективніших, у
тому числі швидких (експресних)
методів діагностики.
(слайд – ознайомитися)
5. Необхідність подальшої розробки методів діагностики інфекційних хвороб зумовлена:
зміною патогенезу і клінічної картиниінфекційних хвороб;
тенденцією до збільшення кількості як
стертих, так і тяжких, а також атипових форм
інфекційних хвороб із затяжним перебігом;
збільшенням
кількості
змішаних
захворювань,
спричинених
одночасно
декількома
видами
бактерій,
вірусів,
найпростіших чи грибів;
виявленням
нових,
раніше
невідомих
інфекційних
хвороб,
таких
як
ВІЛінфекція/СНІД, синдром хронічної втоми,
пріонові хвороби.
(слайд –ознайомитися)
6. Значення діагностики інфекційних хвороб
основа для проведення раціонального таефективного лікування хворого;
дозволяє
в
більшості
випадків
передбачити
можливі
варіанти
подальшого перебігу захворювання та його
наслідки;
дає змогу провести своєчасні та адекватні
протиепідемічні й профілактичні заходи.
7. Загальні поняття про діагностику
Діагностика – це розділ мед. науки, якийрозкриває методи дослідження для
розпізнавання захворювання з метою
призначення необхідного лікування та
профілактичних заходів.
Діагностика як медична дисципліна
складається з двох розділів:
а) діагностичної техніки – вивчення
основних та додаткових методів обстеження
хворих;
б) семіології – вивчення діагностичного
значення симптомів.
(записати)
8. Діагностична техніка
Основу діагностики інфекційниххвороб становить комплексне клініко епідеміологічне обстеження хворого,
яке доповнюється даними
інструментальних та лабораторних
методів.
9. Діагноз - це коротке лікарське заключення про суть захворювання та стан хворого.
Види діагнозів:А) по методу побудови:
Діагноз прямий або по аналогії
Диференціальний діагноз – діагноз
шляхом виключення
Синтетичний діагноз або повний
Діагноз шляхом спостереження
Діагноз по лікувальному ефекту
10.
Б) За часом виявлення хвороби:Ранній діагноз
Пізній
Ретроспективний
Посмертний.
В) За ступенем обгрунтованості:
Попередній (гіпотетичний)
Заключний(обгрунтований)
Діагноз неуточнений.
11. Основні методи діагностики (клінічні)
Суб’єктивний (анамнестичний) метод –опитування хворого (за схемою): скарги
хворого, анамнез захворювання, анамнез
життя, епідеміологічний та
географічний анамнез;
Об’єктивний – огляд хворого з
використанням пальпації, перкусії,
аускультації (за схемою).
На підставі даних цих методів ставиться
попередній діагноз.
12. Додаткові методи(параклінічні):
Інструментальні методи – використаннядіагностичної
апаратури
(УЗД,
рентгенологічний,
радіологічний,
ендоскопічний тощо).
Лабораторні методи:
а) загально – клінічні (загальний аналіз
крові, сечі, біохімічний аналіз крові та
ін.);
б) спеціальні методи:
13. Додаткові методи (параклінічні):
б) спеціальні методи:Прямі – виявляється збудник хвороби
Мікроскопічний
Бактеріологічний
Не прямі:
Серологічний (імунологічний)
Алергологічний
Біологічний.
Молекулярно-біологічний
ПЛР та ін.
14. Скарги хворого
Потрібно збирати ретельно, бо це в багатьох випадках даєзмогу запідозрити ту чи іншу інфекційну хворобу.
Анамнез хвороби:
необхідно збирати детально й активно,
не можна обмежуватись лише розповіддю хворого, треба
додатково розпитувати його,
потрібно з’ясувати особливості початку хвороби, що
допомагає в її розпізнанні,
дізнатись, як у подальшому розвивалась хвороба, в якій
послідовності і коли з’являлись основні її ознаки,
обов’язково з’ясовують, яке лікування хворий отримував
у домашніх умовах, тому що воно могло суттєво змінити
клінічну картину.
15. Епідеміологічний анамнез
дозволяє встановити можливе джерело збудника, шлях зараженнята ймовірну сприйнятливість людини, яка захворіла.
Необхідно з’ясувати можливі контакти з хворими з подібними
клінічними ознаками;
Вияснити можливі контакти з тваринами (догляд за свійськими
тваринами та випадки захворювання серед них, наявність щурів і
мишей тощо).
Отримати відомості про споживання харчових продуктів, з якими
міг передатися збудник хвороби (при кишкових інфекціях).
З’ясувати умови водопостачання, якість питної води і санітарний
стан місцевості, де проживає хворий.
Важливе значення для діагностики мають: професія хворого, його
вік, стан здоров’я до захворювання, пора року, географічні та
кліматичні умови.
Необхідно запитати хворого, на які інфекційні хвороби він хворів
у минулому та які отримував профілактичні щеплення.
Ретельно зібраний анамнез дає можливість виключити чи
підтвердити ймовірність виникнення тієї чи іншої інфекційної
хвороби.
16. Географічний анамнез
Виясняють, чи за останні 2 рокипацієнт не виїзджав за кордон, де
міг заразитися на екзотичні
хвороби (малярія, геморагічні
гарячки)
17. Алергологічний анамнез
Виясняють, чи немає алергічнихреакцій на що-небудь
18. Об’єктивне обстеження органів і систем
огляд (оцінка загального стану хворого,кольору
та
еластичності
шкіри,
визначення тургору м’яких тканин,
температури тіла, наявність висипки);
Огляд язика, мигдаликів, слизової
ротоглотки;
пальпація;
перкусія;
аускультація.
19. Семіологія
Симптом – ознака хвороби, якавиявляється під час обстеження.
Синдром – сукупність симптомів,
поєднаних спільністю патогенезу.
Наприклад:
Ботулізм – порушення зору, мови, ковтання.
Правець –тризм, сардонічна посмішка,
опістотонус.
20. Діагностична цінність клінічних симптомів (А.Ф. Білібін)
загальні(навідні,
симптоми
неспецифічні) -
можуть бути при багатьох захворюваннях:
підвищення Т тіла, збільшення печінки,
збільшення лімфатичних вузлів і т.д
21.
Опірніабо факультативні
симптоми - характерні для певної
хвороби, але можуть зустрічатися при
деяких інших інфекційних хворобах, дають
можливість обмежити коло підозрюваних
захворювань: менінгеальні ознаки, певна
висипка і т.д.
22.
Вирішальнісимптоми
-
(патогномонічні або специфічні),
симптоми,
властиві конкретній
хворобі, (наприклад, плями КоплікаФілатова при кору; тризм при правці).
23. Основні симптоми інфекційних хвороб
Гарячка.Висипка (розеола, петехія, пляма, еритема,
геморагія, папула, горбик, вузол, міхур, пухир,
пухирець, пустула).
Симптоми інтоксикації.
Респіраторний синдром.
Жовтяниця.
Менінгеальні явища.
Лімфаденопатія та ін.
24. Гарячка
субфебрильна 37,7-37,9 °С, помірна 38,0-38,9 °С, висока 39,040,9 °С, надвисока 41 °С і більше.За тривалістю:
гостра (до 2-х тиж.), підгостра (від 2 до 6 тиж.), хронічна
(понад 6 тиж.).
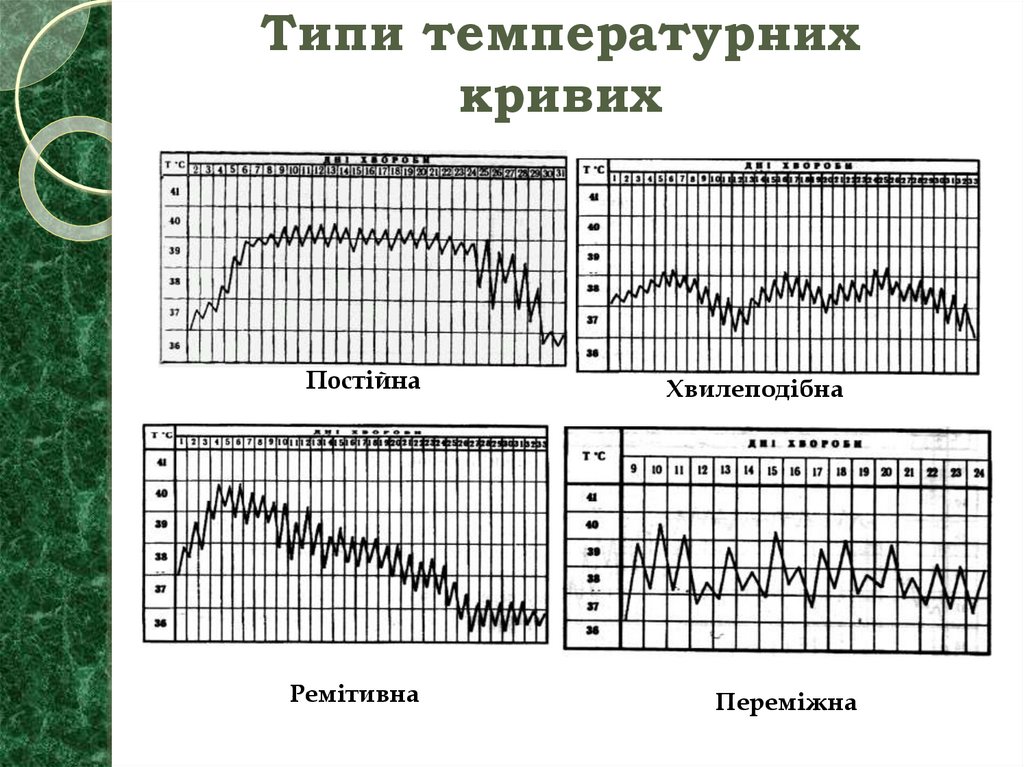
Залежно від характеру температурної кривої:
постійна (febris continua) – коливання між ранковою і
вечірньою температурами в межах 1°С (черевний тиф, чума);
ремітивна або послаблена (febris remittens) – коливання
між ранковою і вечірньою температурами не перевищують 1-2
°С (паратиф А, гарячка Ку);
інтермітивна або переміжна (febris intermittens) –
коливання між ранковою і вечірньою температурами
перевищують 2-3 °С (малярія);
септична (febris septica) – добові коливання перевищують
3 °С;
хвилеподібна (febris undulans) –
температури йде хвиля нижчої.
за хвилею високої
25. Типи температурних кривих
ПостійнаХвилеподібна
Ремітивна
Переміжна
26. Висипка
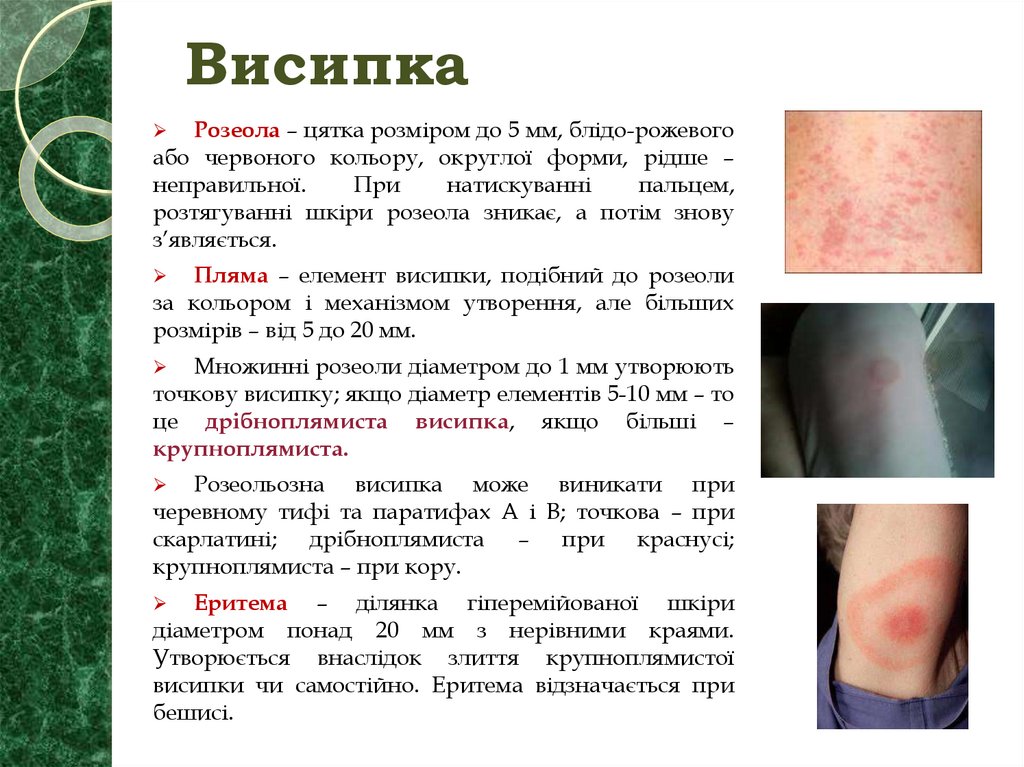
Розеола – цятка розміром до 5 мм, блідо-рожевогоабо червоного кольору, округлої форми, рідше –
неправильної.
При
натискуванні
пальцем,
розтягуванні шкіри розеола зникає, а потім знову
з’являється.
Пляма – елемент висипки, подібний до розеоли
за кольором і механізмом утворення, але більших
розмірів – від 5 до 20 мм.
Множинні розеоли діаметром до 1 мм утворюють
точкову висипку; якщо діаметр елементів 5-10 мм – то
це дрібноплямиста висипка, якщо більші –
крупноплямиста.
Розеольозна висипка може виникати при
черевному тифі та паратифах А і В; точкова – при
скарлатині; дрібноплямиста – при краснусі;
крупноплямиста – при кору.
Еритема – ділянка гіперемійованої шкіри
діаметром понад 20 мм з нерівними краями.
Утворюється внаслідок злиття крупноплямистої
висипки чи самостійно. Еритема відзначається при
бешисі.
27.
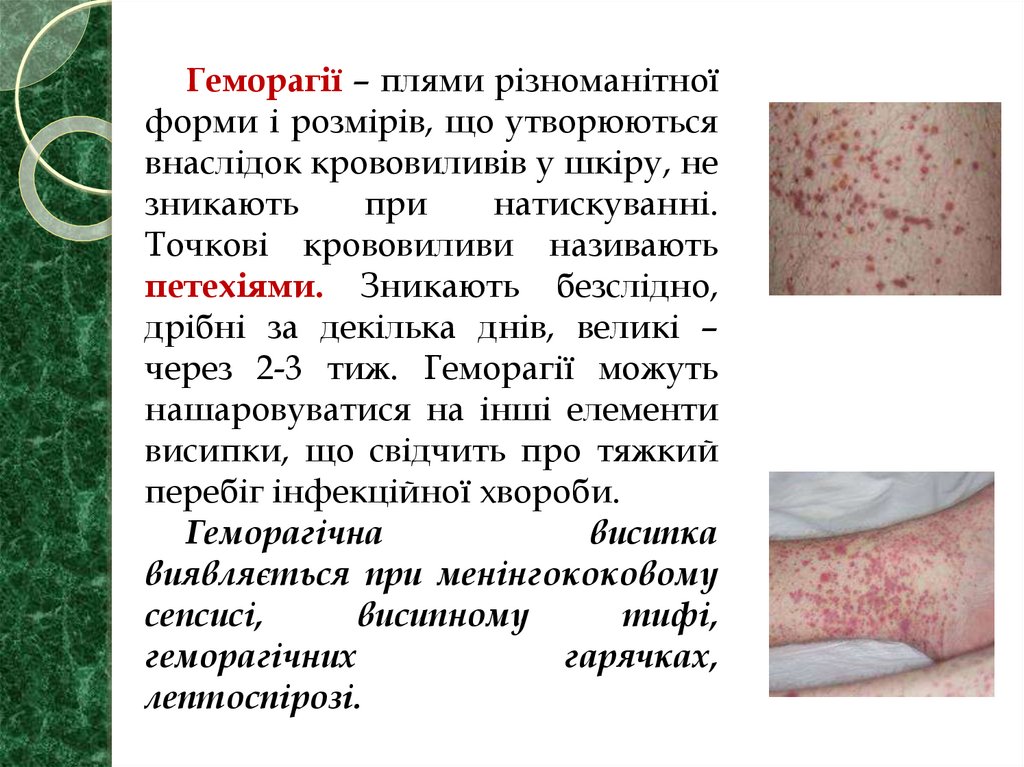
Геморагії – плями різноманітноїформи і розмірів, що утворюються
внаслідок крововиливів у шкіру, не
зникають
при
натискуванні.
Точкові крововиливи називають
петехіями. Зникають безслідно,
дрібні за декілька днів, великі –
через 2-3 тиж. Геморагії можуть
нашаровуватися на інші елементи
висипки, що свідчить про тяжкий
перебіг інфекційної хвороби.
Геморагічна
висипка
виявляється при менінгококовому
сепсисі,
висипному
тифі,
геморагічних
гарячках,
лептоспірозі.
28.
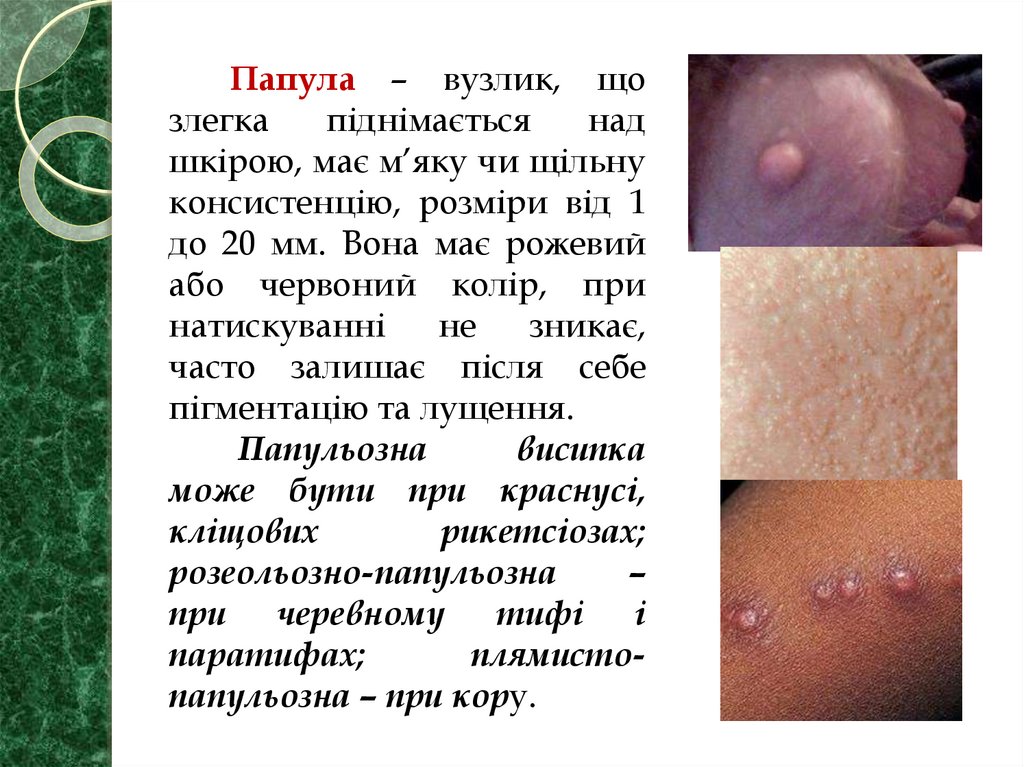
Папула – вузлик, щозлегка
піднімається
над
шкірою, має м’яку чи щільну
консистенцію, розміри від 1
до 20 мм. Вона має рожевий
або червоний колір, при
натискуванні
не
зникає,
часто залишає після себе
пігментацію та лущення.
Папульозна
висипка
може бути при краснусі,
кліщових
рикетсіозах;
розеольозно-папульозна
–
при черевному тифі і
паратифах;
плямистопапульозна – при кору.
29.
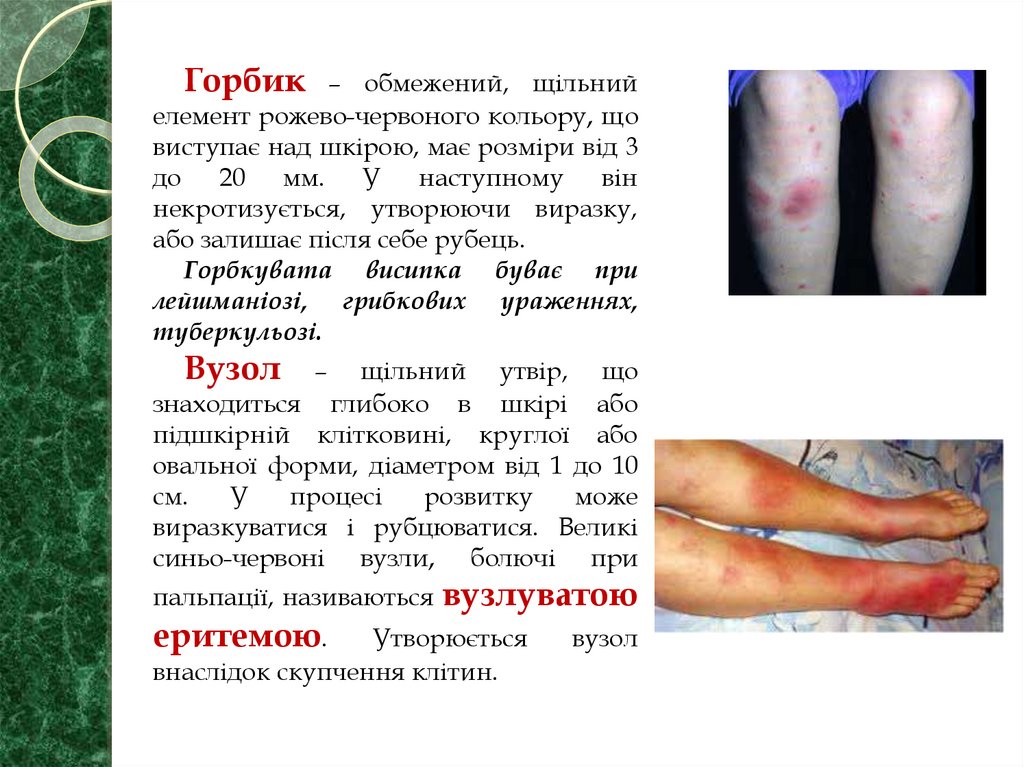
Горбик – обмежений, щільнийелемент рожево-червоного кольору, що
виступає над шкірою, має розміри від 3
до 20 мм. У наступному він
некротизується, утворюючи виразку,
або залишає після себе рубець.
Горбкувата висипка буває при
лейшманіозі, грибкових ураженнях,
туберкульозі.
Вузол
–
щільний утвір, що
знаходиться глибоко в шкірі або
підшкірній клітковині, круглої або
овальної форми, діаметром від 1 до 10
см.
У
процесі
розвитку
може
виразкуватися і рубцюватися. Великі
синьо-червоні вузли, болючі при
пальпації, називаються вузлуватою
еритемою.
Утворюється
внаслідок скупчення клітин.
вузол
30.
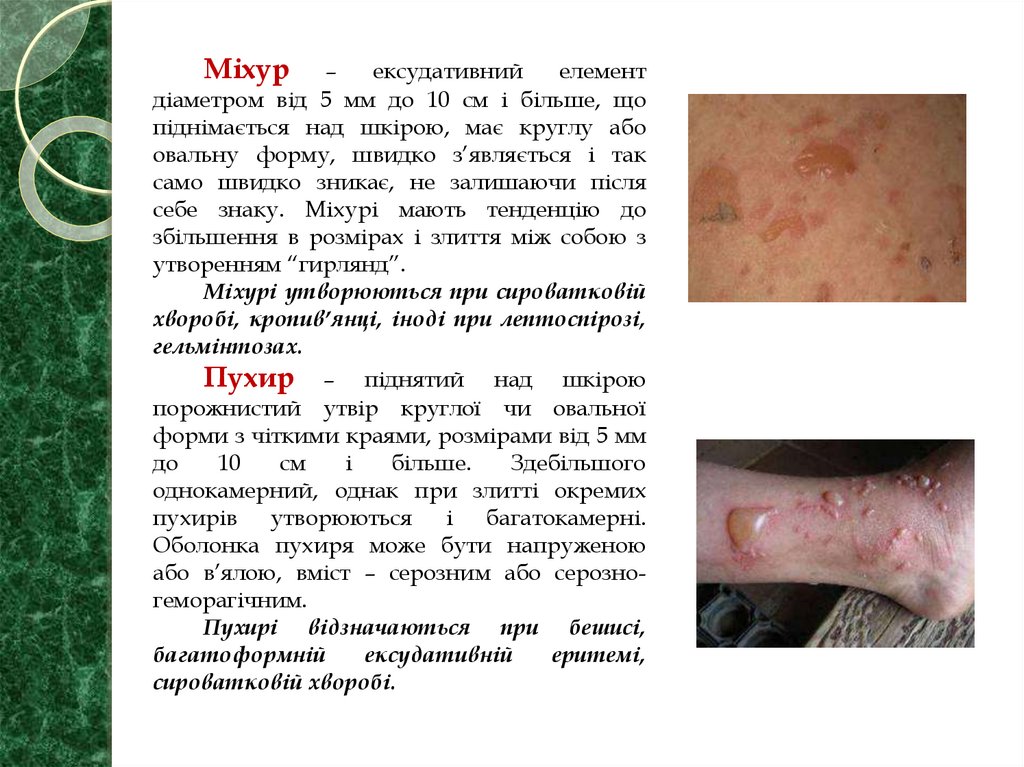
Міхур–
ексудативний
елемент
діаметром від 5 мм до 10 см і більше, що
піднімається над шкірою, має круглу або
овальну форму, швидко з’являється і так
само швидко зникає, не залишаючи після
себе знаку. Міхурі мають тенденцію до
збільшення в розмірах і злиття між собою з
утворенням “гирлянд”.
Міхурі утворюються при сироватковій
хворобі, кропив’янці, іноді при лептоспірозі,
гельмінтозах.
Пухир – піднятий над шкірою
порожнистий утвір круглої чи овальної
форми з чіткими краями, розмірами від 5 мм
до
10
см
і
більше.
Здебільшого
однокамерний, однак при злитті окремих
пухирів утворюються і багатокамерні.
Оболонка пухиря може бути напруженою
або в’ялою, вміст – серозним або серозногеморагічним.
Пухирі відзначаються при бешисі,
багатоформній
ексудативній
еритемі,
сироватковій хворобі.
31.
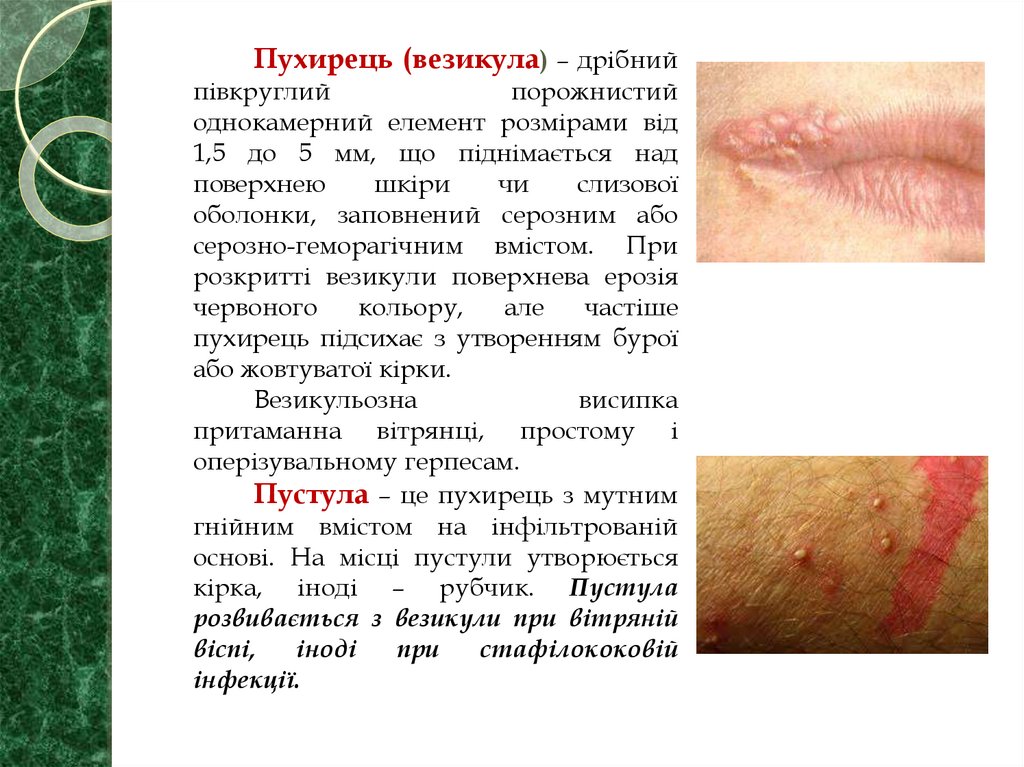
Пухирець (везикула) – дрібнийпівкруглий
порожнистий
однокамерний елемент розмірами від
1,5 до 5 мм, що піднімається над
поверхнею
шкіри
чи
слизової
оболонки, заповнений серозним або
серозно-геморагічним вмістом. При
розкритті везикули поверхнева ерозія
червоного
кольору,
але
частіше
пухирець підсихає з утворенням бурої
або жовтуватої кірки.
Везикульозна
висипка
притаманна вітрянці, простому і
оперізувальному герпесам.
Пустула – це пухирець з мутним
гнійним вмістом на інфільтрованій
основі. На місці пустули утворюється
кірка, іноді – рубчик. Пустула
розвивається з везикули при вітряній
віспі,
іноді
при
стафілококовій
інфекції.
32. Наслідки елементів висипу
Пігментація – нагромадження пігменту меланіну вклітинах базального шару епідермісу або утворення кров’яного
пігменту гемосидерину. Має буре забарвлення різної
інтенсивності.
Лусочка – з’являється внаслідок відторгнення клітин
рогового шару епідермісу. Лущення може бути висівкоподібне
(розміри лусочок до 1 мм), пластинчасте (1-5 мм) або
листоподібне (понад 5 мм). Лусочки мають блідо-жовтий або
блідо-сірий колір. З’являється лущення в період видужання від
кору, скарлатини, псевдотуберкульозу тощо.
Кірка – утворюється при висиханні ексудату пухирців,
пустул або виділень з виразок. Розрізняють кірки серозні, гнійні
та геморагічні. Утворюються вони при вітрянці, герпесі.
Виразка – глибокий дефект шкіри, що часом поширюється і
на підлеглі тканини. Загоюється завжди з утворенням рубця.
Виразка може розвиватися при туляремії, сибірці.
Рубець – утворюється внаслідок розростання сполучної
тканини на місці дефекту шкіри. Свіжі рубці рожево-червоні,
блискучі, старі – депігментовані або гіперпігментовані.
33.
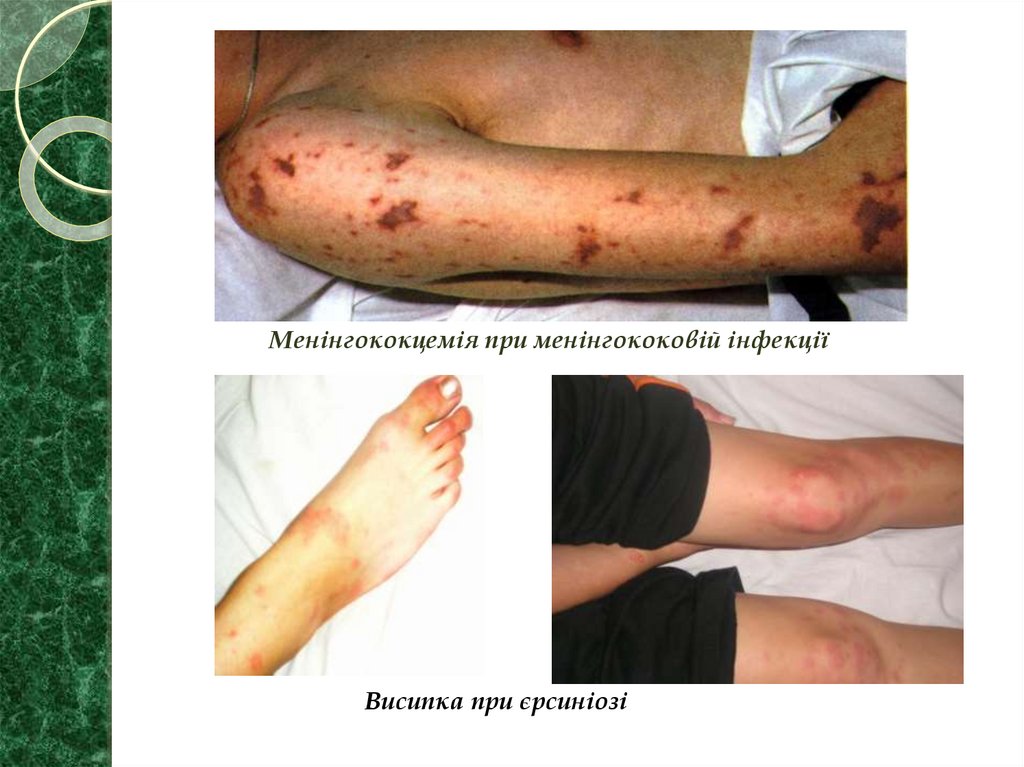
Менінгококцемія при менінгококовій інфекціїВисипка при єрсиніозі
34.
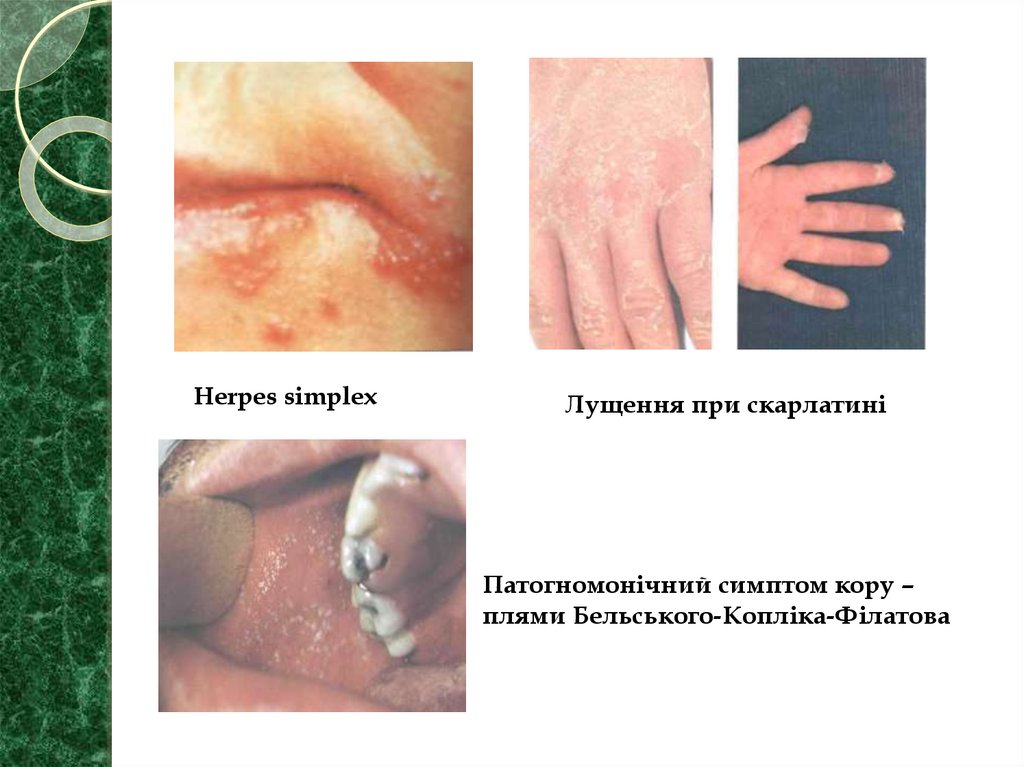
Herpes simplexЛущення при скарлатині
Патогномонічний симптом кору –
плями Бельського-Копліка-Філатова
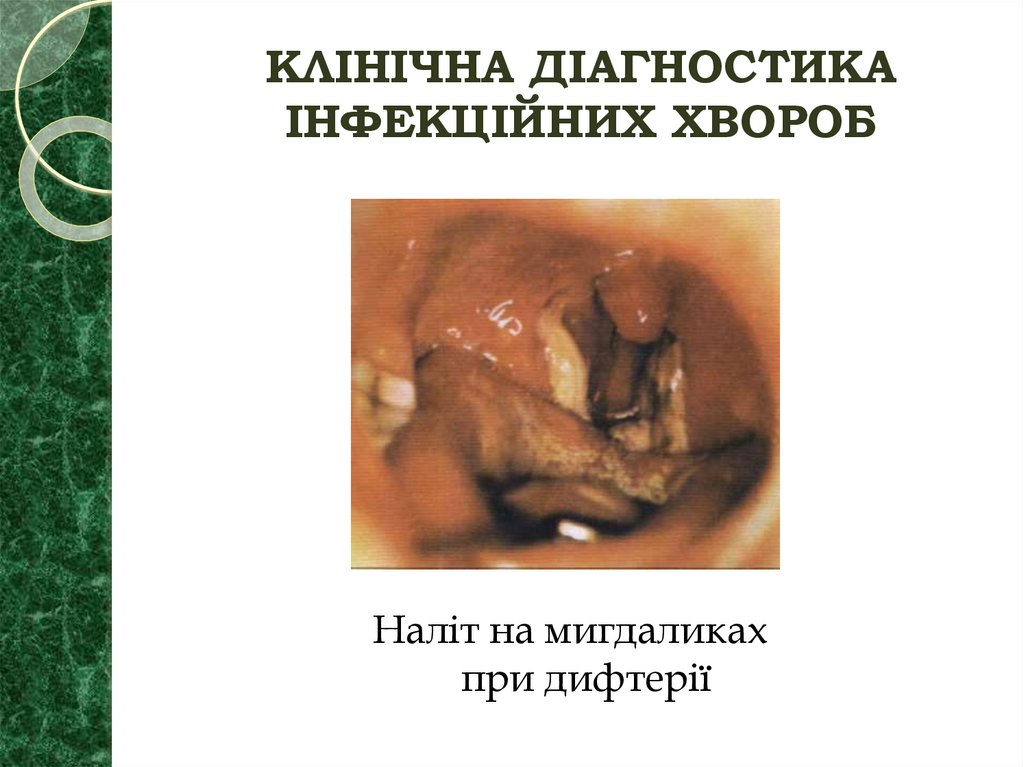
35. КЛІНІЧНА ДІАГНОСТИКА ІНФЕКЦІЙНИХ ХВОРОБ
Наліт на мигдаликахпри дифтерії
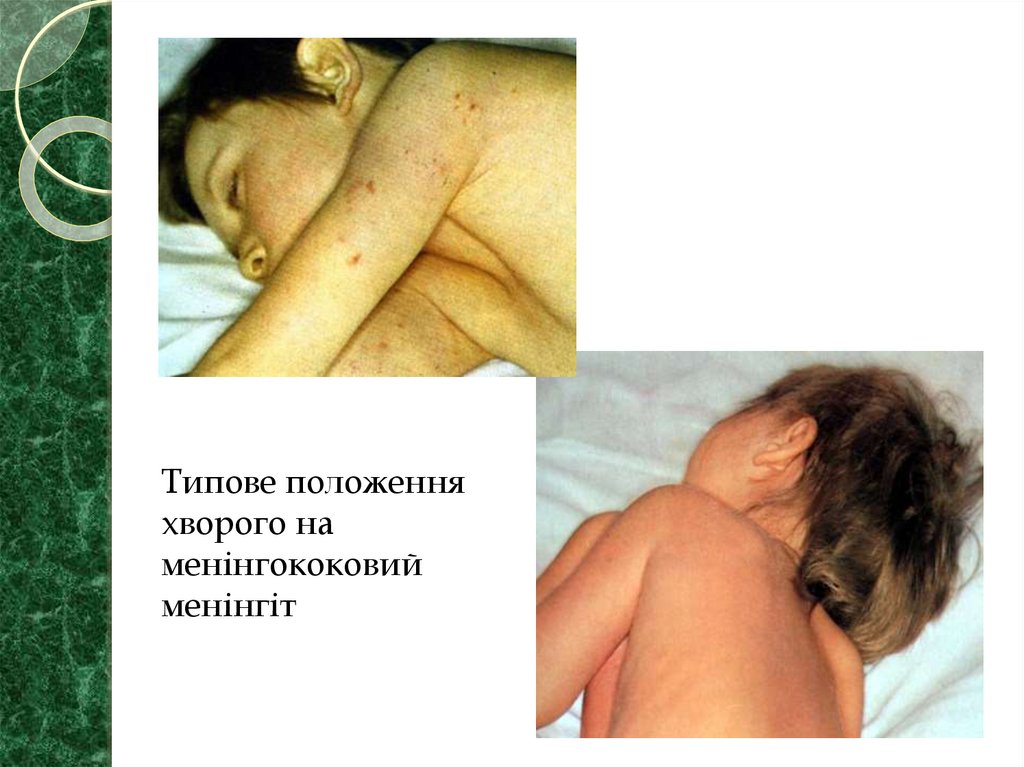
36.
Типове положенняхворого на
менінгококовий
менінгіт
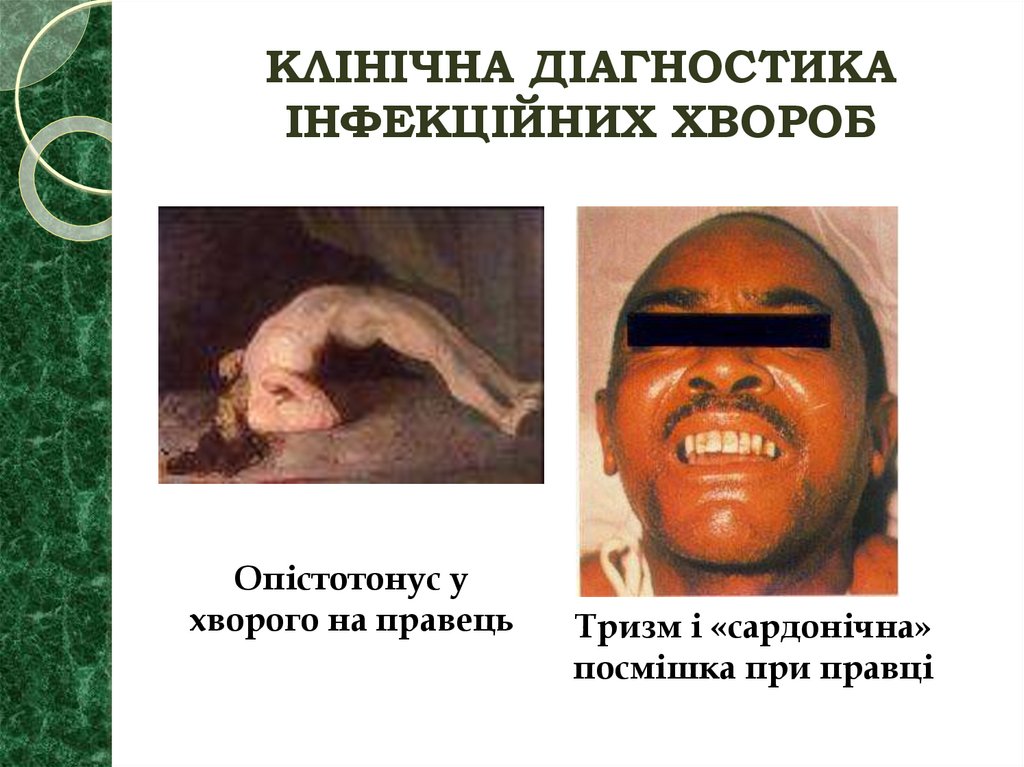
37. КЛІНІЧНА ДІАГНОСТИКА ІНФЕКЦІЙНИХ ХВОРОБ
Опістотонус ухворого на правець
Тризм і «сардонічна»
посмішка при правці
38.
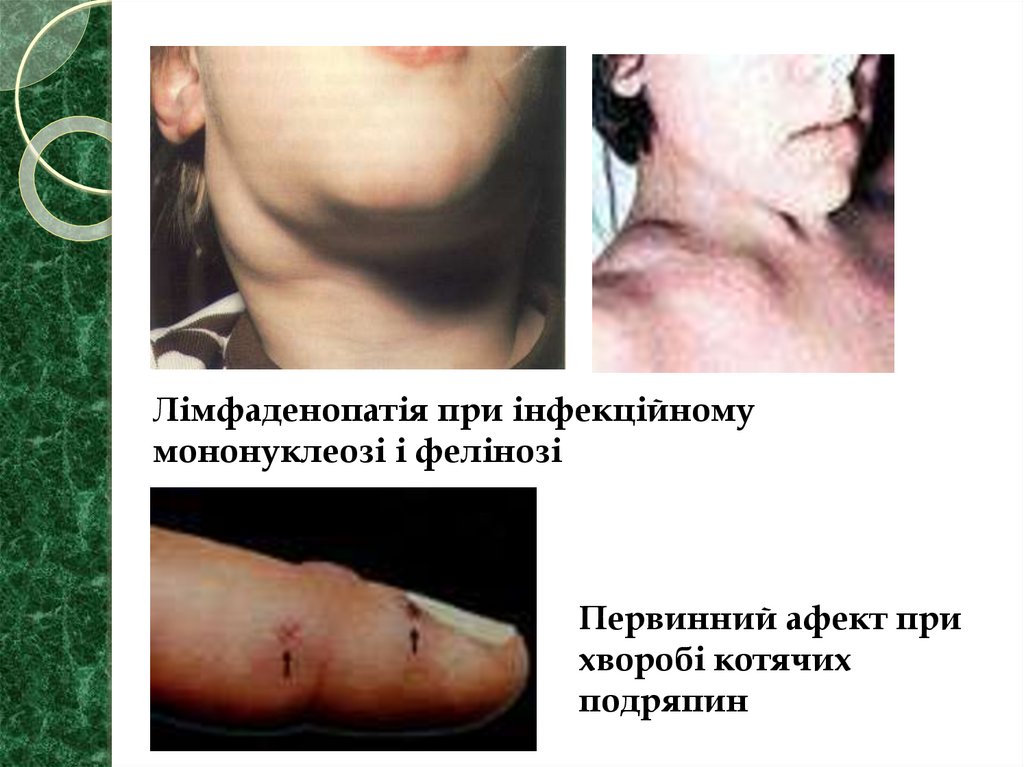
Лімфаденопатія при інфекційномумононуклеозі і фелінозі
Первинний афект при
хворобі котячих
подряпин
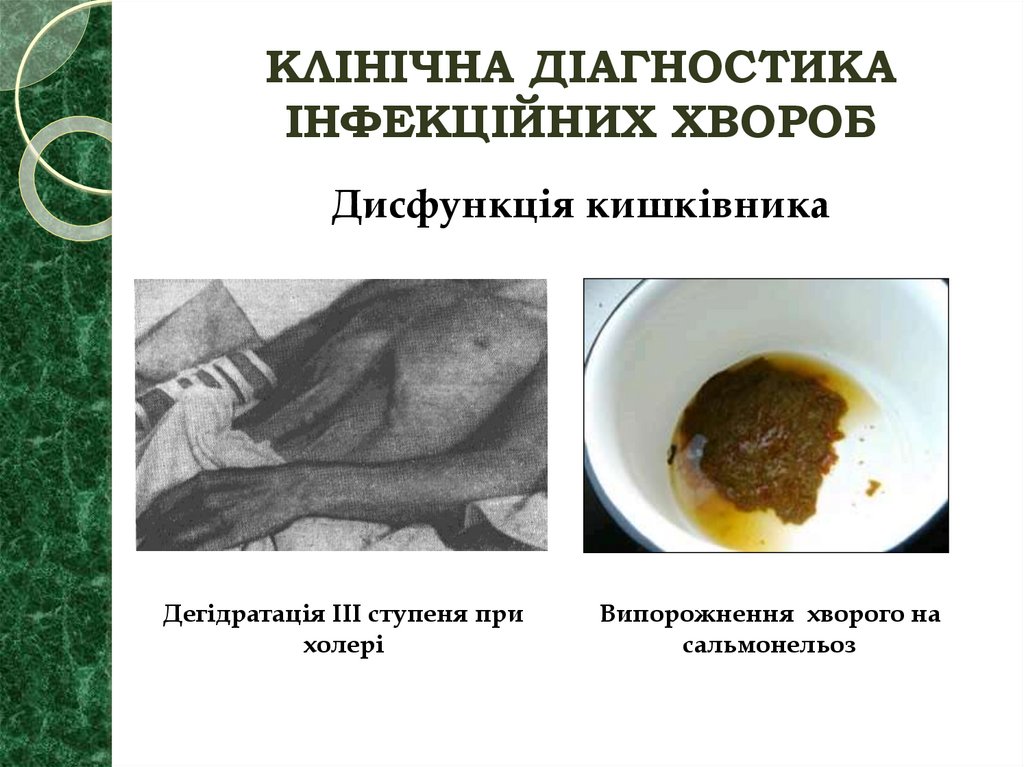
39. КЛІНІЧНА ДІАГНОСТИКА ІНФЕКЦІЙНИХ ХВОРОБ
Дисфункція кишківникаДегідратація III ступеня при
холері
Випорожнення хворого на
сальмонельоз
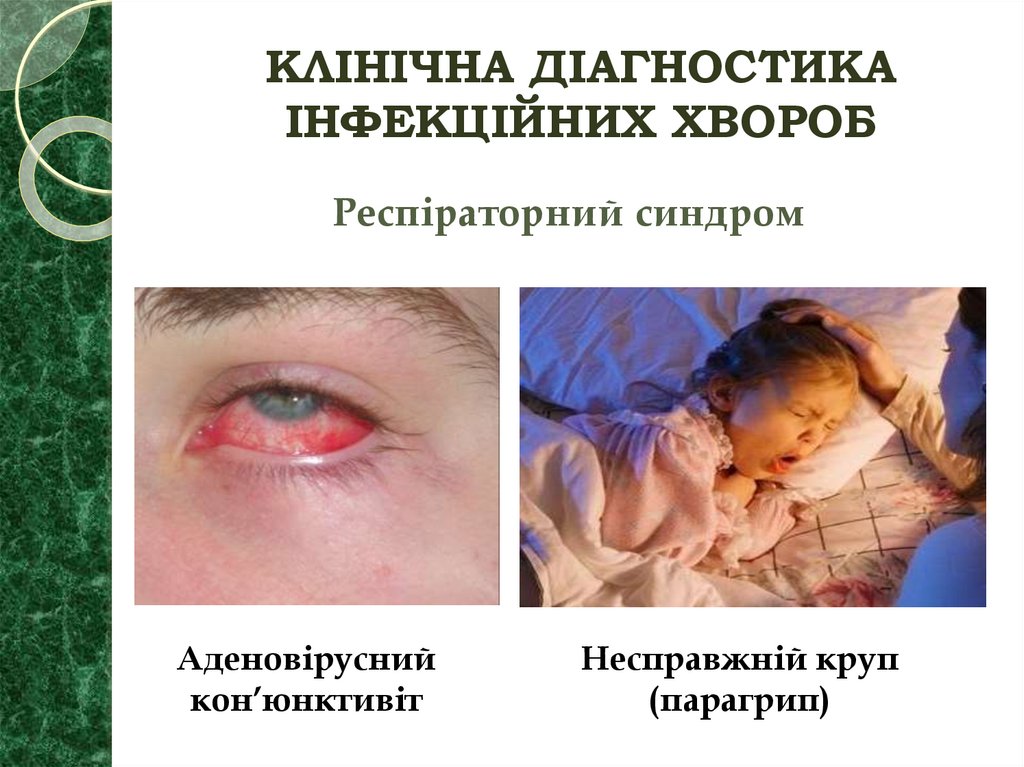
40. КЛІНІЧНА ДІАГНОСТИКА ІНФЕКЦІЙНИХ ХВОРОБ
Респіраторний синдромАденовірусний
кон’юнктивіт
Несправжній круп
(парагрип)
41. Специфічні методи діагностики (знати!)
1. Прямі методи – за їх допомогоювиявляються збудники інфекц.хвороб.
Мікроскопічний (вірусологічний)
бактеріологічний
(паразитологічний)
2. Непрямі методи - не можна
виявити самого збудника інф.хв.
алергологічний
біологічний
серологічний
(імуноферментний)
ПЛР
(полімеразно-ланцюгова
реакція) та ін.
42. ЛАБОРАТОРНА ДІАГНОСТИКА ІНФЕКЦІЙНИХ ХВОРОБ(прочитати)
Відбірматеріалу для дослідження :
кров, мазки чи змиви зі слизових оболонок
порожнини рота і носа, сеча, виділення з
уретри, випорожнення, спинномозкова рідина,
слина, харкотиння, гній з карбункулів чи
фурункулів тощо.
Терміни збору матеріалу (гострий період,
специфічна симптоматика, патогенетична
стадія).
Терміни отримання відповіді (експресдіагностика, мікроскопія,
посів крові на
гемокультуру, виділення дифтерійної палочки
та ін., серологічні дослідження, ПЛР).
43.
44. Мікроскопічний метод
Дає змогу виявити збудника безпосередньо в матеріалівід хворого, користуючись світловим мікроскопом, часом
можна досить точно визначити його вид.
Матеріалом для дослідження можуть бути: кров,
кістковий мозок, мазки чи змиви зі слизових оболонок
порожнини рота і носа, сеча, виділення з уретри,
випорожнення, спинномозкова рідина, слина, харкотиння,
гній з карбункулів чи фурункулів тощо.
У бактеріологічну лабораторію матеріал подають разом з
письмовим направленням, де вказують прізвище, ім’я, по
батькові пацієнта, попередній діагноз, дату захворювання,
назву матеріалу, дату і час забору матеріалу, дату і час
відправлення його в лабораторію. Цю інформацію завіряє
підписом медичний працівник, який проводив забір
матеріалу.
45. Мікробіологічне (бактеріологічне чи вірусологічне) дослідження
Досліджують випорожнення хворого, блювотиння,промивні води шлунка, жовч, сечу, кров, спинномозкову
рідину, виділення з ран, мазки зі слизових оболонок, а також
матеріал, отриманий під час операції чи секції (шматочки
печінки, селезінки, кишки, мезентеріального лімфовузла,
червоподібного відростка, вміст кишок), залишки
продуктів харчування, що були ймовірними факторами
передачі збудника. Посів на живильне середовище!
Бактеріологічне дослідження проводять також для
контролю ефективності лікування хворого, виявлення
реконвалесцентного бактеріоносійства, джерела збудника
хвороби в епідемічному осередку, обстеження осіб, які
належать до декретованих груп.
46. ПРАВИЛА ЗАБОРУ МАТЕРІАЛУ
Матеріал потрібно збирати допочатку лікування.
Посуд, в який збирається матеріал,
повинен бути стерильний і не містити
щонайменшої кількості дезінфекційних
речовин.
Матеріал відразу засівають на
живильне середовище або поміщають у
спеціальну консервувальну суміш.
Під
час
забору
матеріалу
користуватися засобами індивідуального
захисту.
Доставка матеріалу до лабораторії –
не пізніше 2 годин
47. Випорожнення(прочитати)
для дослідження необхідно брати відразу післядефекації. Забір проводять із пелюшки, судна, горщика,
спеціального лотка чи іншого посуду, які ретельно
продезінфіковано фізичним методом.
Для
дослідження доцільно брати матеріал без
патологічних домішок. Забір проводять стерильним
дерев’яним шпателем чи скляною паличкою. Якщо немає
дефекації, матеріал забирають безпосередньо з прямої
кишки ватним або ватно-марлевим тампоном, закріпленим
на дерев’яній паличці чи дротяній петлі.
Застереження! Для дослідження відбирають пробу калу,
що не містить домішок крові та гною, бо вони згубно
діють на патогенні мікроорганізми і зменшують частоту
їх висіву.
Випорожнення, що поміщають у рідину-консервант, не
повинні перевищувати 1/3 її об’єму.
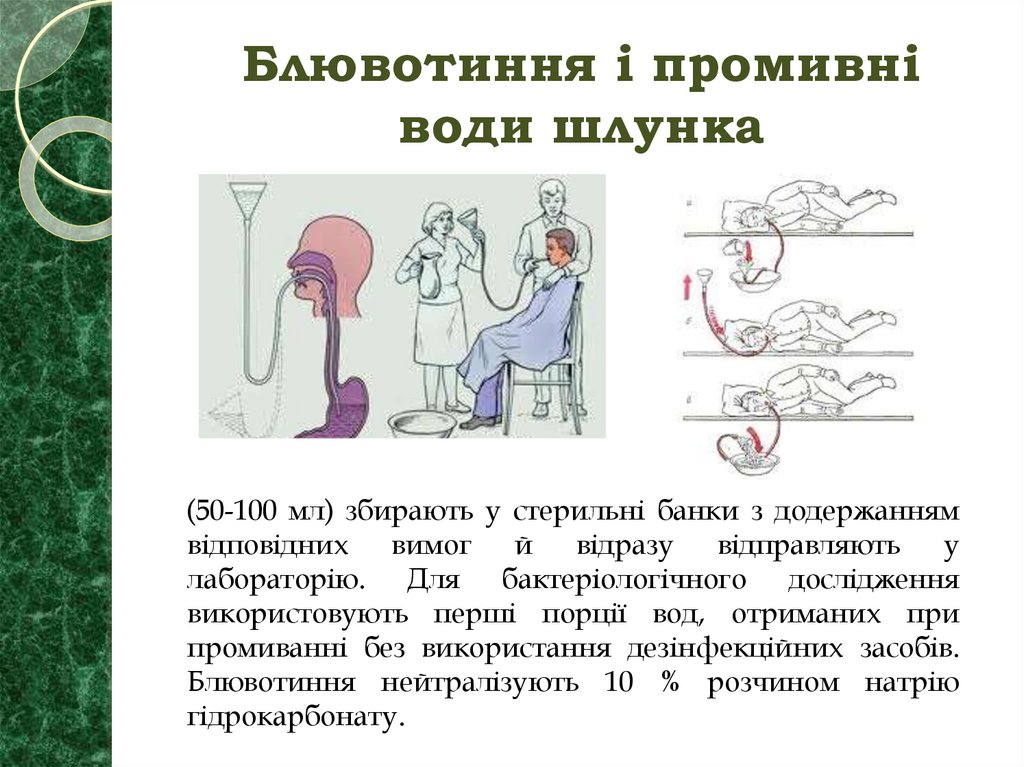
48. Блювотиння і промивні води шлунка
(50-100 мл) збирають у стерильні банки з додержаннямвідповідних
вимог
й
відразу
відправляють
у
лабораторію. Для бактеріологічного дослідження
використовують перші порції вод, отриманих при
промиванні без використання дезінфекційних засобів.
Блювотиння нейтралізують 10 % розчином натрію
гідрокарбонату.
49. Жовч (дуоденальний вміст)
досліджуютьдля
виявлення
бактеріоносіїв, а також з діагностичною метою
за наявності відповідних клінічних показань.
Беруть матеріал при дуоденальному
зондуванні. В окремі стерильні пробірки
збирають дуоденальний вміст, міхурову жовч і
печінкову жовч (жовчних протоків). Слід
звертати
увагу
на
зовнішній
вигляд
отриманого матеріалу і перевіряти його рН за
допомогою індикаторних папірців.
Застереження! Кисла реакція порції
жовчі, білуватий відтінок рідини, наявність
пластівців, що свідчать про домішок
шлункового
соку,
роблять
матеріал
непридатним для дослідження на наявність
ентеробактерій.
50. Сеча
підлягає бактеріологічному дослідженню при захворюваннях, щосупроводжуються бактеріємією чи ураженням нирок і сечовивідних
шляхів.
Після миття з милом зовнішніх статевих органів і ополіскування
стерильним ізотонічним розчином натрію хлориду чи кип’яченою
водою ділянку зовнішнього отвору уретри висушують стерильним
марлевим тампоном або серветкою, випускають першу порцію сечі, а
середню (10-20 мл) збирають у стерильну баночку (флакон). У жінок
сечу краще забирати за допомогою катетера.
Кров
для бактеріологічного дослідження беруть стерильним шприцом у
кількості 5-10 мл і відразу вносять у флакон із середовищем
(Раппопорта, жовчний бульон, цукровий бульон)
Забір проводять при захворюваннях, що супроводжуються бактеріємією
або клінічними ознаками генералізації інфекції. Чим раніше
здійснюється посів, тим більша ймовірність отримати позитивний
результат.
Для підвищення частоти виділення гемокультури доцільно проводити
повторні посіви крові протягом усього періоду гарячки.
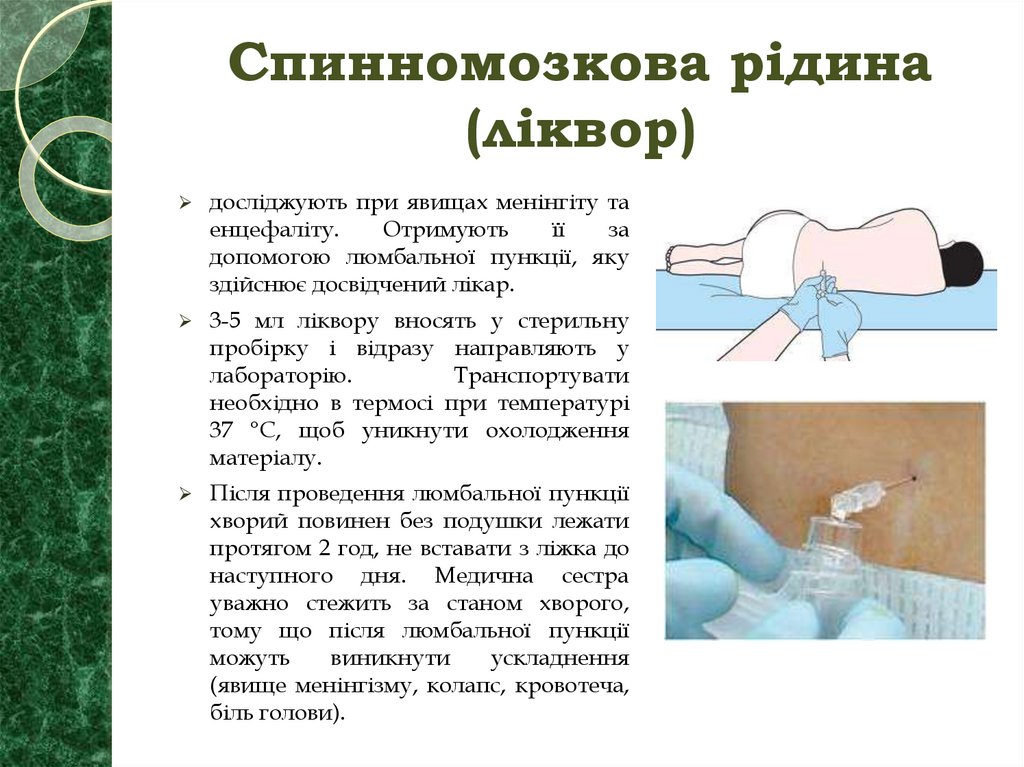
51. Спинномозкова рідина (ліквор)
досліджують при явищах менінгіту таенцефаліту.
Отримують
її
за
допомогою люмбальної пункції, яку
здійснює досвідчений лікар.
3-5 мл ліквору вносять у стерильну
пробірку і відразу направляють у
лабораторію.
Транспортувати
необхідно в термосі при температурі
37 °С, щоб уникнути охолодження
матеріалу.
Після проведення люмбальної пункції
хворий повинен без подушки лежати
протягом 2 год, не вставати з ліжка до
наступного дня. Медична сестра
уважно стежить за станом хворого,
тому що після люмбальної пункції
можуть
виникнути
ускладнення
(явище менінгізму, колапс, кровотеча,
біль голови).
52. Вірусологічний метод
Дослідження проводять у спеціальних вірусологічнихлабораторіях, використовуючи замість живильних середовищ
культури різних клітин: курячі ембріони, клітини тканин
людини чи тварин тощо. Матеріал необхідно доставляти в
лабораторію в сумках-холодильниках.
(віруси розмножуються лише всередині живих клітин)
Біологічний метод
полягає у відтворенні інфекційної хвороби на тваринах. Для
цього матеріалом від хворого найчастіше заражають білих мишей,
гвінейських (морських) свинок. Оскільки хвороби людини
повністю дуже рідко відтворюються на
експериментальних тваринах, вивчають
специфічні зміни в певних органах,
що спричинені дією мікроба, вірусу чи
токсину. Застосовують цей метод
здебільшого для підтвердження
діагнозу ботулізму, лептоспірозу, сказу тощо.
53. Імунологічний (серологічний) метод дослідження (знати!)
Заснований на специфічній взаємодії антигену з антитілом.Виявлення в організмі хворих специфічних
рівноцінне виділенню самого збудника. (знати!)
антигенів
Матеріал для дослідження — сироватка крові (знати!)
Кров для дослідження беруть з вени в об’ємі 3-5 мл у сухі
стерильні пробірки. Сироватку крові після відстоювання чи
центрифугування переносять в іншу пробірку і зберігають при
температурі +4 °С. У сироватці визначають вид і рівень антитіл.
(знати!)
Застереження! Для запобігання руйнуванню еритроцитів
(гемоліз) насмоктувати кров шприцом недоцільно. Краще ввести у
вену голку з достатнім просвітом і збирати в пробірку кров, яка
сама витікає під тиском.
Переконливі дані можна отримати переважно при дослідженні
парних сироваток, взятих у перші дні хвороби і через деякий час (710 днів і більше). Діагностичне значення має чотириразове і більше
підвищення титру антитіл у другій пробі і наступних.
54. Алергологічний метод
ґрунтується на виявленні підвищеної чутливості (алергії,гіперсенсибілізації) при введенні в організм специфічних алергенів.
Алергени здебільшого вводять внутрішньошкірно чи наносять
на шкіру, рідше – на слизову оболонку ока.
Для постановки внутрішньошкірної проби використовують
туберкуліновий чи інсуліновий шприц. Тонкою голкою зрізом
доверху вводять 0,1 мл алергену в шкіру внутрішньої поверхні
передпліччя. Вводити препарат починають після того, як зріз голки
повністю ввійде в шкіру. Якщо маніпуляція виконана правильно, на
місці введення алергену утворюється невеликий білуватий щільний
пухирчик, що нагадує лимонну кірку. Він зникає через 10-15 хв.
При захворюванні (наявності специфічної алергії) через 24-72 год
на місці введення алергену виникає реакція у вигляді інфільтрації з
гіперемією. Алергічні реакції стають позитивними з 8-10-го дня
захворювання. Найчастіше їх застосовують для діагностики
туберкульозу (реакція Манту), бруцельозу (реакція Бюрне),
туляремії, токсоплазмозу, орнітозу.
55. Молекулярно-біологічний метод (знати!)
Полягає у виявленні в досліджуваному матеріалі генетичногоматеріалу збудника – нуклеїнових кислот: ДНК чи РНК.
Найчастіше застосовують полімеразну ланцюгову реакцію
(ПЛР), яка дає змогу не лише констатувати присутність
збудника в мізерній кількості (декілька клітин), але й
встановити його концентрацію.
56. Загальноклінічні лабораторні методи діагностики
загальний аналіз кровіаналіз сечі
копрограма
біохімічний
аналіз крові (вміст
білірубіну, креатинину, активність
амінотрансфераз у сироватці крові
та ін.)
57. Інструментальні методи дослідження
РентгенологічнийКомп’ютерна томографія
Ядерно-магнітний резонанс
Радіологічний,
Ендоскопічний
Ультразвуковий
Дистанційна термографія
58. Висновок
На підставі суб’єктивного таоб’єктивного методів, доповнених
результатами додаткових методів
досліджень ставиться заключний
діагноз.








































 medicine
medicine








