Similar presentations:
Энцефалопатия. Разговор о наболевшем
1.
ЭнцефалопатияРазговор о наболевшем
Заведующий неврологическим отделением
для больных с ОНМК РСЦ
БУЗОО «ОКБ», к.м.н.
Борт Антон Андреевич
2.
Энцефалопа́тия - органическое поражение головного мозга(от др.-греч. ἐγκέφαλος — головной мозг + πάθος — болезнь
или страдание) — общее название для невоспалительных
заболеваний головного мозга
3.
Энцефалопатия — комплексное понятие,объединяющее в себе многочисленные
синдромы диффузного церебрального
поражения, в основе которого лежит
дисметаболизм и гибель нейронов. Идея
объединения полиэтиологичных
церебральных заболеваний в одну группу
возникла в связи с общностью их патогенеза и
морфологических изменений
Энцефалопатия – это даже не заболевание, а
синдром, обуславливающийся негативными
факторами, которые влияют на мозг.
4.
Энергетические потребности головного мозга• 15% сердечного выброса
• 20% O2
• 25% глюкозы
Головной мозг - орган, основной функцией
которого является сознание.
Для поддержания нормальной функции и
жизнеспособности орган требует
постоянной доставки кислорода и глюкозы.
5.
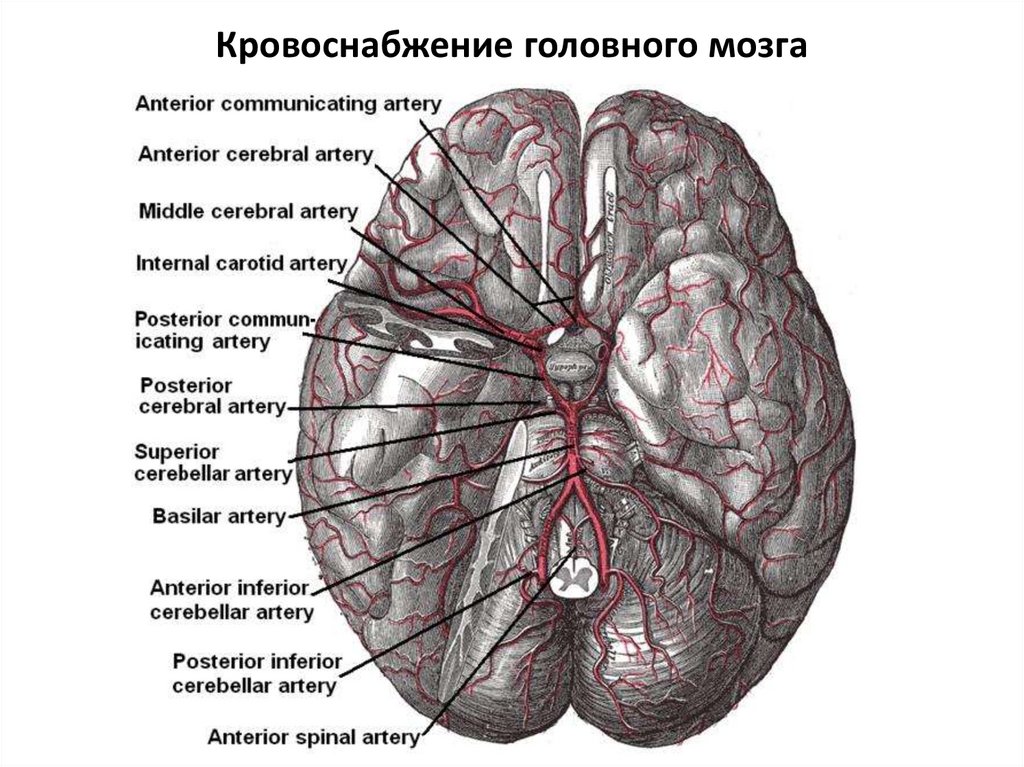
Кровоснабжение головного мозга6.
7.
Виды энцефалопатийОсновная классификация включает врожденную (первичную) и приобретенные
энцефалопатии
Первичная энцефалопатия обусловлена:
генетическими дефектами метаболизма,
аномалиями развития головного мозга или
связана с воздействием повреждающих факторов
в перинатальном периоде (период, начиная с 22-й
недели внутриутробного развития, роды и 7 дней
после родов).
Такими факторами могут быть: патология
плаценты, хронические заболевания и
гормональные нарушения в организме матери,
употребление матерью наркотических веществ,
алкоголя или сильнодействующих токсических
препаратов.
Клинически узкий таз, стремительные роды или
слабость родовой деятельности,
преждевременные роды, нарушение дыхания
плода - основные причины, приводящие к
повреждению нервной системы ребенка в родах.
Наблюдение
неонатолога,
детского невролога,
педиатра
8.
Приобретенные энцефалопатииПосттравматическая
Дисциркуляторная
(прогрессирующее нарушение
кровоснабжения головного мозга)
Токсическая
Дисметаболическая (вследствие
нарушения обмена веществ)
Гипоксическая
Последствия перенесенных
инфекций
Радиационная
Смешанные
Прогрессирующая
лейкоэнцефалопатия
9.
острая – развивается в течение несколькихчасов или дней, чаще диагностируется при
травмах, инфекционных заболеваниях,
алкогольной, наркотической, лекарственной
интоксикации, острых нарушениях
метаболизма
хроническая – процесс может длиться
годами, сопутствует дисциркуляторным
нарушениям, метаболическим
расстройствам при хронических
заболеваниях
10.
Посттравматические энцефалопатииПоследствия травм головного мозга –
сотрясений, ушибов, нередко
возникает у боксеров и других
спортсменов, занимающихся
контактными видами спорта
(«синдром пропущенного удара»).
ДТП. Падения. И др.
Возникает в отдаленном периоде
ЧМТ. В ее основе лежат расстройства
питания тканей мозга вследствие
травмы и последующих рубцовых
изменениях.
Лечение в
неврологическом
отделении,
экстренная госпитализация
не показана
11.
Токсические энцефалопатииэто сочетание неврологических
расстройств, обусловленных
воздействием токсинов, ядов или
производственных химикатов.
Клинические проявления
многообразны, зависят от
этиологического фактора, могут
включать в себя атактический и
судорожный синдром, галлюцинации,
расстройства речи, зрения, слуха и
когнитивной сферы, поражения
черепно-мозговых нервов,
специфические кожные проявления.
12.
алкогольная интоксикацияВключает хроническое употребление больших доз алкоголя с
последующим дефицитом витамина В1.
воздействие наркотических препаратов;
отравление ядохимикатами, солями тяжелых
металлов;
Работа на вредных производствах. Причиной энцефалопатии может
стать продолжительный контакт с такими веществами как метанол,
этиленгликоль, свинец, марганец, ртуть, фосфорорганические
соединения, угарный газ при работе на заводе или в шахте. Возможно
одномоментное получение большой дозы химиката при техногенных
катастрофах, ошибочном употреблении в пищу.
интоксикация лекарственными средствами;
Бесконтрольный прием медикаментов. Чрезмерно высокие дозы или
сочетание большого количества фармакотерапевтических средств
могут оказывать пагубное воздействие на центральную нервную
систему. Развитие ТЭ способны вызывать бензодиазепиновые
производные, барбитураты, антидепрессанты, холинолитики и
нестероидные противовоспалительные препараты (в первую очередь –
салицилаты).
интоксикация вследствие тяжелого течения
инфекционных болезней (дифтерия, столбняк,
ботулизм, туберкулез, COVID-19, ОРВИ и др.);
Патологии печени и почек.
При выраженной почечной или печеночной
недостаточности усиливается негативное воздействие экзогенных
ядов, накапливаются естественные метаболиты, токсичные для ЦНС –
аммиак, органические кислоты.
Энцефалопатии при хронических интоксикациях и
остаточные явления острых - лечение неврологом!
Лечение
токсикологом в
остром периоде
с одновременной
церебропротекцией
и антиоксидантной
терапией,
симптоматическая
терапия
Инфекционист,
дезинтоксикация, также
церебропротекция и
антиоксидантная терапия
Нефролог,
гастроэнтеролог,
дезинтоксикация, также
церебропротекция и
антиоксидантная
терапия
13.
ЦеребропротекцияЭффективными мероприятиями по
защите головного мозга при
проведении как интенсивной
терапии больных , так и
анестезиологического пособия
остаются поддержание нормального
или повышенного церебрального
перфузионного давления, в том
числе поддержание адекватной
системной гемодинамики и
Терапия электролитных
реперфузионной терапии,
нормоксии и нормотермии нарушений
нефармакологическая
Угнетение церебрального
нейропротекция.
метаболизма
Купирование и профилактика
судорожного синдрома
Применение антиоксидантов
Контролируемая гипотермия
и метаболитов (цитиколин,
Дезинтоксикационная терапия
цитофлавин, актовегин,
Нормогликемия
церебролизин и др.)
Лечение инфекционных осложнений
14.
Метаболическая (токсико-метаболическая) энцефалопатия(вследствие нарушения обмена веществ)
это диффузное, но потенциально обратимое нарушение мозговой функции, которое часто
ухудшает состояние возбуждения и когнитивные функции и обусловлено метаболической или
токсической причиной.
По сути это может быть любым заболеванием или патологическим состоянием, длительно
протекающим, в латентной форме или с рецидивирующим течением, приводящее к нарушению
клеточного метаболизма с заинтересованностью многих органов и систем и, преимущественно,
головного мозга, функции которого до определенного момента могут находить в состоянии
компенсации.
Пациенты, получающие лечение в отделениях неотложной помощи и отделениях интенсивной
терапии, обычно имеют энцефалопатию, развившуюся в результате использования или
злоупотребления большим количеством лекарств при лечении хронических заболеваний.
Это, как правило, нейролептики, антидепрессанты, снотворные средства, анальгетики, опиоиды,
анти-паркинсонические препараты, антиконвульсанты, антибиотики, депрессанты центральной
нервной системы (ЦНС), иммунодепрессанты и т. д.
Энцефалопатия развивается при хронических
заболеваниях различных органов (почек, легких,
печени, сердца), связанных с дисбалансом
электролитов и других биохимических веществ
(глюкоза, Na, Ca, Mg, Р, мочевина, креатинин,
ферменты поджелудочной железы и т. д.) и
осмотические расстройства
15.
• печеночная – болезни печени и/илижелчевыводящих путей. У пациентов с циррозом
печени энцефалопатия развивается в 45-80%
случаев, причем темпы ее развития находятся в
зависимости от тяжести поражения печени
• панкреатическая – острый, хронический панкреатит.
Начинается внезапно. Возможно появление
галлюцинаций, судорожных движений, острого
делирия (вплоть до возникновения ажитации),
спастических парезов с параличами;
• синдром Гайе-Вернике – недостаток вит. B1;
• диабетическая – сахарный диабет: длительная
гипергликемия, кетоацидоз, гипогликемия,
применение гипогликемических препаратом, в том
числе нерациональное;
• уремическая – дисфункция почек, острая,
хроническая почечная недостаточность. Пациент
становится вялым, апатичным, тревожным, быстро
утомляется, начинает медленнее воспринимать
окружающую действительность, становится
невнимательным. При ухудшении состояния
снижаются когнитивные функции, поведение
становится не всегда адекватным. Не исключено
появление зрительных галлюцинаций
и эпилептических припадков
Диспансерное
наблюдение и
лечение
соответствующим
специалистом при
остром состоянии,
при необходимости с
врачом реанимации и
интенсивной терапии,
консультация
невролога
16.
Острая энцефалопатия Гайе-ВерникеЭнцефалопатию Вернике довольно просто
вылечить, но нелегко распознать; отсутствие
лечения может иметь самые серьезные
последствия !!!
В отсутствие лечения
летальность достигает 20%,
исход в корсаковский синдром – 60%
Причины:
• Алкоголизм
• Неукротимая рвота
(в том числе токсикоз беременных)
• Анорексия, голодание
• Несбалансированное парентеральное питание
• Диализ
• ЗНО
• Оперативные вмешательства на ЖКТ
• Введение больших количеств глюкозы в
комплексе интенсивной терапии
Классическая триада:
офтальмоплегия,
• атаксия,
• нарушение сознания
Непосредственная причина –
дефицит витамина В1 (тиамина) недостаточное питание, нарушение
всасывание,
либо истощение его печеночных
запасов.
17.
СимптоматикаОстрое или подострое начало
Нередко сочетание с Корсаковским синдромом (невозможность запоминать
текущие события при частичном сохранении памяти на прошлое, возникает
«амнестическая дезориентировка» больные не знают, где они находятся, при
нахождении в больнице не могут найти свою койку, на обходе повторяют свои
вопросы, имеется относительная сохранность интеллекта
Апатия, сонливость, невнимательность
Иногда галлюциноз, возбуждение, напоминающее делирий
Глазодвигательные нарушения: двоение, нистагм, часто поражение
отводящих нервов с 2х сторон, реже другие поражения глазодвигательной
группы
Атаксия при ходьбе (статолокомоторная) (тандемная ходьба!), в тяжелых
случаях туловищная с выраженным туловищным тремором, в конечностях нет
Возможна гипотермия
18.
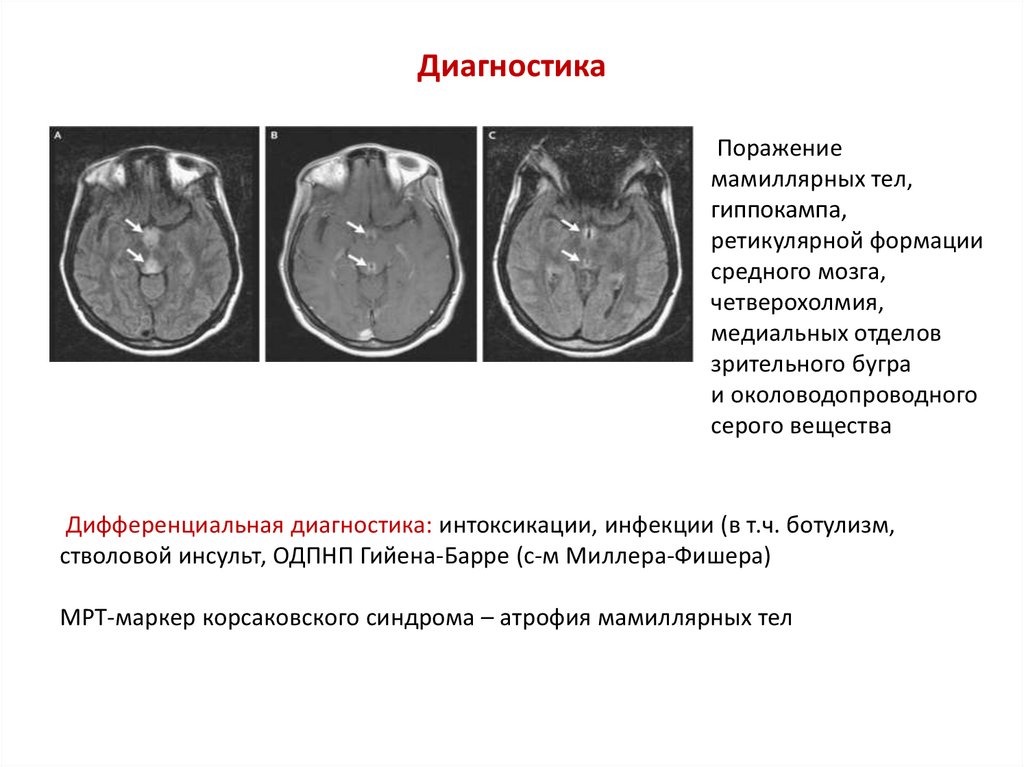
ДиагностикаПоражение
мамиллярных тел,
гиппокампа,
ретикулярной формации
средного мозга,
четверохолмия,
медиальных отделов
зрительного бугра
и околоводопроводного
серого вещества
Дифференциальная диагностика: интоксикации, инфекции (в т.ч. ботулизм,
стволовой инсульт, ОДПНП Гийена-Барре (с-м Миллера-Фишера)
МРТ-маркер корсаковского синдрома – атрофия мамиллярных тел
19.
Водно-электролитные нарушенияГипергидратация. Повышенное поступление жидкости зачастую при сниженной
функции почек (в послеоперационном периоде, шоке и т.д.)
Гипогидратация (обезвоживание). Крайняя степень обезвоживания называется
эксикозом.
Синдром обезвоживания, характеризующийся потерей воды и электролитов,
расстройствами кровообращения, ацидозом, нарушением деятельности центральной
нервной системы (нарушение сознания, психомоторное возбуждение,
галлюцинозы, судороги), почек, желудочно-кишечного тракта и других органов и
систем, может иметь место при:
ограничении или лишении организма воды в сочетании с пищей богатой белками;
лишении организма воды и солей при пероральном введении сернокислого магния (в качестве
слабительного);
длительная диарея (антибиотикассоциированные, холера и др.)
профузное потоотделение
внутривенном введении гипертонических растворов различных сахаров (осмотический диурез);
многократном откачивании желудочного сока или применении рвотных средств (апоморфин и
др.);
неукротимая рвота беременных и др. генеза
перитонеальном диализе;
ожоги большой плотности
искусственном сужении пилорического отдела желудка или начальной части двенадцатиперстной
кишки с постоянным отведением наружу секрета поджелудочной железы и др.
полиурия различного генеза
20.
Гипонатриемия – содержания натрия в сыворотке крови ниже 135 ммоль/л. Нарушениеобмена натрия в организме тесно связано с нарушением водного равновесия. Избыточное
поступление воды в организм или ее задержка в нем приводит к гипонатриемии от
разведения (относительная гипонатриемия). Гипонатриемия имеет место при повышенной
потере его с мочой или потом при недостаточной выработке альдостерона, при длительном
применении сульфаниламидов и их производных – салуретиков, усиливающих выведение
натрия почками при профузных поносах или длительной рвоте.
Гипернатриемия – более 145 ммоль/л. Положительный баланс натрия развивается при
избыточном потреблении поваренной соли, гипернатриемии вследствие нарушения
выведения натрия почками (гломерулонефрит, длительный прием глюкокортикоидов)
Содержание ионов хлора в жидкостях организма зависит главным образом от
распределения и уровня ионов натрия. В норме концентрация хлора в плазме крови
составляет 96–108 ммоль/л
Многие заболевания, особенно при патологии желудочно-кишечного тракта,
сопровождаются потерей хлора. Если его концентрация в сыворотке крови резко снижается
(при холере, острой кишечной непроходимости и др.), прогноз заболевания
неблагоприятный. Некоторые диуретики с салуретическим действием угнетают
реабсорбцию натрия в почечных канальцах и вызывают значительное увеличение
экскреции хлора с мочой.
Гиперхлоремию (увеличение содержания ионов хлора в сыворотке крови более 108
ммоль/л) наблюдают при избыточном потреблении поваренной соли, остром
гломерулонефрите, нарушении проходимости мочевых путей, хронической
недостаточности кровообращения, гипоталамо-гипофизарной недостаточности, длительной
гипервентиляции легких и др. Развивающаяся гиперхлоремия приводит к накоплению
кислот и, соответственно, к ацидозу.
НАРУШЕНИЕ ФУНКЦИИ ЦНС!!!
21.
Центральный понтиновый миелинолиз• Тяжелое повреждение миелиновой оболочки нервных
клеток моста (области ствола мозга). Преимущественно
ятрогенный (индуцированный лечением) и
характеризуется острым параличом (тетрапарезом),
дисфагией (затрудненное глотание), дизартрией
(затрудненная речь), параличом горизонтального взора,
слабостью мимических мышц, мышц языка
• Наиболее распространенной причиной является
слишком быстрая коррекция низкого уровня натрия в
крови (гипонатриемии)
• Помимо быстрой коррекции гипонатриемии, имеются
сообщения о случаях центрального миелинолиза моста
в сочетании с гипокалиемией, у пациентов, находящихся
на диализе, и у пострадавших от ожогов, нервной
анорексией в начале кормления, даже при отсутствии
гипонатриемии, людей страдающих алкоголизмом
• Центральный понтинный миелинолиз отличается
неблагоприятным течением, высоким показателем
смертности (до 12%)
Специфической
терапии не
существует,
профилактика
осложнений
22.
• Подострое развитие тетрапареза илипарапареза в течение дней,
• паралич горизонтального взора,
псевдобульбарный синдром, слабость
мимических мышц, мышц языка
• Спутанность или угнетение сознания
• Летальный исход часто
• Специфической терапии не существует,
профилактика осложнений
23.
Гипоксические энцефалопатииГипоксия – типовой патологический процесс, характеризующийся снижением содержания кислорода в
крови (гипоксемией) и тканях, развитием комплекса вторичных неспецифических метаболических и
функциональных расстройств, а также реакцией адаптации.
Экзогенная - недостаток кислорода во вдыхаемом воздухе
К гипоксиям эндогенного происхождения относятся следующие типы:
дыхательная (респираторная) нарушения дыхательного аппарата при обструктивных и рестриктивных формах патологии (в
том числе асфиксии, воспалительные заболевания органов дыхания, ХОБЛ
расстройств нервной и гуморальной регуляции вентиляции легких (напр. невропатия
Гиейна-Барре, миастения, БАС и т.д);
снижения перфузии легких кровью (ТЭЛА) и нарушения диффузии О2 через
аэрогематический барьер;
сердечно-сосудистая (циркуляторная) при сердечной недостаточности, аритмиях, шоке, коллапсе,
обезвоживании организма, ДВС-синдроме;
гемическая (кровяная) при анемиях, обусловленных
нарушением костно-мозгового кроветворения различного генеза, при постгеморрагических и
гемолитической анемиях,
гемоглобинопатии,
отравлении угарным газом,
воздействие на организм ряда химических соединений (нитратов, нитритов, окисла азота,
бензола,
некоторых токсинов инфекционного происхождения,
лекарственных средств: феназепама, амидопирина, сульфаниламидов и т.д.) приводит к
образованию метгемоглобина;
тканевая (гистотоксическая)
нарушение специфического связывания активных центров фермента, например, цианидами
ионами тяжелых металлов (Аg2+, Нg2+, Сu2+),
Нарушение синтеза ферментов, которое может возникать при дефиците витаминов В1
(тиамина), ВЗ (РР), никотиновой кислоты и др., а также при кахексии различного
происхождения
Отклонения физико-химических параметров внутренней среды организма: рН, температуры,
концентрации электролитов и др. Эти изменения возникают при разнообразных заболеваниях
и патологических состояниях (гипотермиях и гипертермиях, недостаточности почек, сердца и
печени, анемиях) и снижают эффективность биологического окисления.
смешанная
24.
• Из всех органов мозг наиболее чувствителен кишемии. Потеря сознания происходит уже через
15 секунд после остановки кровообращения.
Уровень фосфокреатинина критически снижается
через 1 мин. Запасы глюкозы и АТФ истощаются
через 4-5 мин
• Постгипоксическая
энцефалопатия (в том числе
постреанимационная
болезнь) курируется
неврологами
25.
Радиационнаяэнцефалопатия
Встречается достаточно редко.
Этиофакторами является острое или
хроническое поражение
Работа с медицинским оборудованием - радиационного излучения. Может
быть внешним или внутренним.
рентген-установками, томографами,
Внутреннее возникает при
аппаратами для лучевой терапии.
Страдать могут, как врачи, так и
попадании ионизирующих веществ
пациенты, нуждающиеся в лучевом
в организм с водой, пищей,
лечении из-за онкологических
воздухом. Изредка происходит
заболеваний.
всасывание через кожные покровы.
Контакт с радиоактивными веществами
в научно-исследовательских центрах, на
атомных электростанциях, в
лабораториях и т.д. В группу риска
входят сотрудники таких предприятий.
Нахождение в зараженной местности
жителей или добровольных
ликвидаторов аварий с участием
радиоактивных элементов.
26.
При поражении центральной нервнойсистемы первичные изменения
происходят в синапсах.
Происходит набухание клеток нервной
системы.
Если излучение не превышает 30 Гр,
происходит ингибирование процессов
окислительного фосфорилирования. Его
вызывает острый недостаток АТФ,
расходующегося на репарацию
поврежденных ДНК.
Единовременное излучение свыше 50 Г
разрушает нейроны.
Лучевая болезнь вызывает
геморрагический синдром в структурах
ЦНС. Для него характерны перерастяжения
артериальных сосудов, венозные застои,
выход плазмы за пределы кровеносного
русла. Могут происходить обширные или
лакунарные кровоизлияния в мозг.
Дисфункция гематоэнцефалического
барьера способствует воспалительным
заболеваниям ЦНС.
Радиационная
энцефалопатия
Ранняя радиационная энцефалопатия
может дебютировать через 1-2 месяца
фокального облучения головы по поводу
опухолей. Симптомы аналогичны
опухолям головного мозга со спонтанным
регрессом. Поздний лучевой некроз
появляется спустя 1-2 года. Клиническая
картина повторяет характер заболевания,
от которого проводилась рентгенотерапия.
Симптомы церебральной атрофии с
когнитивными расстройствами возникают
примерно через полгода.
Спустя годы и десятилетия могут
появляться отдаленные осложнения. К
ним относятся дисфункция гипоталамуса,
саркомы, глиомы, шванномы, окклюзии
артерий головного мозга. Последние могут
привести к инсульту, транзиторным
ишемическим атакам.
Лечение в
неврологическом
отделении
27.
«Дисциркуляторная энцефалопатия –это помойная яма, куда неврологи
скидывают свое незнание о
патологии головного мозга»
Зиновьев, Антон Самуилович
(1926-2003гг)
профессор кафедры патологической анатомии ОГМИ,
заслуженный деятель науки РСФСР;
член-корреспондент РАМН
28.
Е.И. Гусевым 1992 г. было введено понятиеишемической болезни головного мозга как
многокомпонентного патологического процесса,
разворачивающегося во времени.
Дисциркуляторная энцефалопатия подразделяется
на атеросклеротическую, гипертоническую,
венозную. Отдельной формой гипертонической
энцефалопатии выступает болезнь Бинсвангера
29.
Нельзя забывать о том, чтоДЭ должна рассматриваться
именно как синдром,
являющийся следствием
воздействия различных
патологических факторов.
Основные этиологические факторы развития
хронической ишемии мозга — атеросклероз,
артериальная гипертензия и их сочетание, а
также сердечная недостаточность , нарушения
ритма седца (мерцательная аритмия) и
сахарный диабет со всей его
многокомпонентностью патогенеза
30.
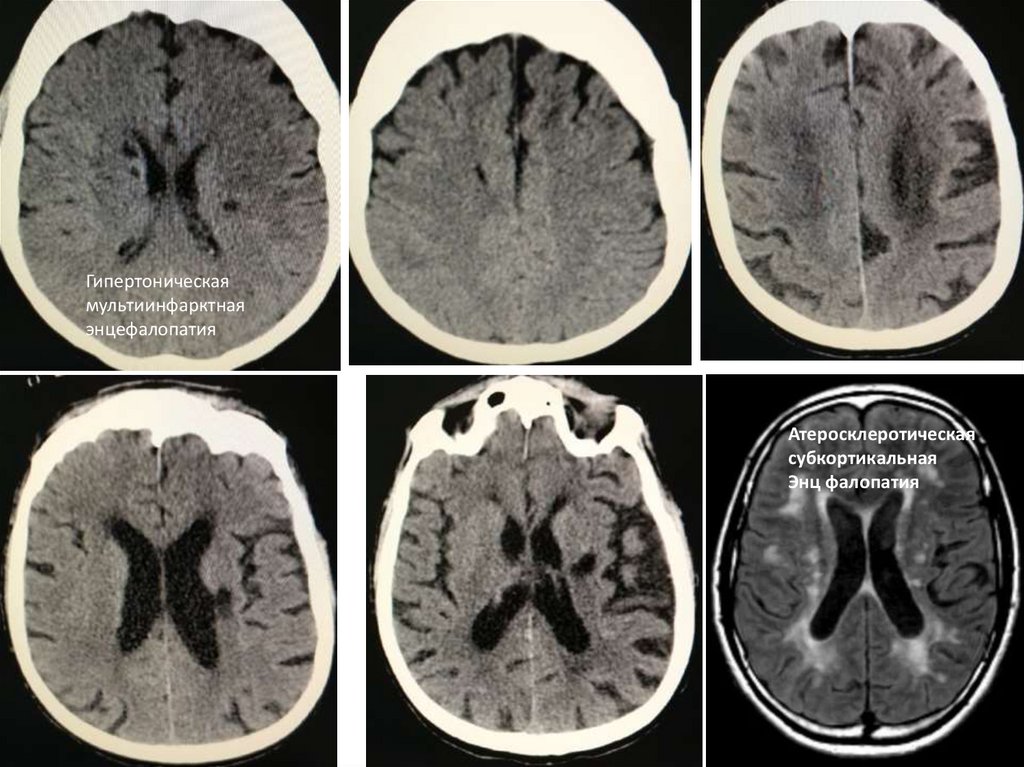
Гипертоническаямультиинфарктная
энцефалопатия
Атеросклеротическая
субкортикальная
Энц фалопатия
31.
В настоящее времядисциркуляторная энцефалопатия
определяется как
хроническая прогрессирующая форма
цереброваскулярной патологии,
характеризующаяся развитием
многоочагового и/или диффузного
ишемического поражения головного мозга
и проявляющаяся комплексом
неврологических и нейропсихологических
нарушений
32.
33.
Согласно рекомендациям НИИ неврологии РАМН выделяют тристадии дисциркуляторной энцефалопатии:
I стадия — преобладают субъективные симптомы (головная боль,
головокружение, шум в голове, повышенная утомляемость,
снижение внимания, неустойчивость при ходьбе, нарушения сна);
• при осмотре можно отметить лишь легкие псевдобульбарные
проявления, оживление сухожильных рефлексов, анизорефлексию,
снижение постуральной устойчивости, уменьшение длины шага,
замедленность ходьбы.
• При нейропсихологическом исследовании выявляются умеренные
когнитивные нарушения лобно-подкоркового характера (нарушения
памяти, внимания, познавательной активности) или
неврозоподобные расстройства, главным образом астенического
типа, которые, однако, могут быть
компенсированы больным и существенным образом не
ограничивают его социальную адаптацию.
34.
II стадия — формирование четких клинических синдромов, существенноснижающих функциональные возможности:
клинически явных когнитивных нарушений, связанных с дисфункцией
лобных долей и выражающихся в снижении памяти, замедленности
психических процессов, нарушении внимания, мышления, способности
планировать и контролировать свои действия,
апатия, эмоциональная лабильность, депрессия, повышенная
раздражительность или расторможенность.
выраженных вестибуломозжечковых расстройств,
постуральной неустойчивости и нарушения ходьбы,
псевдобульбарного синдрома,
реже паркинсонизма,
возможны легкие тазовые расстройства, вначале в виде учащенного
мочеиспускания в ночное время.
На этой стадии страдает профессиональная и социальная адаптация
больного, значительно снижается его работоспособность, но он
сохраняет способность обслуживать себя.
35.
III стадия — характерны те же синдромы, что и при II стадии, но ихинвалидизирующее влияние существенно возрастает.
• Когнитивные нарушения достигают степени умеренной или
тяжелой деменции и сопровождаются грубыми аффективными и
поведенческими нарушениями (грубым снижением критики,
апатико-абулическим синдромом, расторможенностью,
эксплозивностью).
• Развиваются грубые нарушения ходьбы и постурального
равновесия с частыми падениями,
• выраженные мозжечковые расстройства,
• тяжелый паркинсонизм,
• недержание мочи.
• Как правило, отмечается сочетание нескольких основных
синдромов.
Нарушается социальная адаптация, больные постепенно
утрачивают способность обслуживать себя и нуждаются в
постороннем уходе.
36.
• 12.3.9.2. Показания кгоспитализации
ХНМК не является показанием к
госпитализации, если ее течение
не осложнилось развитием
инсульта или тяжелой
соматической патологией. Более
того госпитализация больных с
когнитивными расстройствами,
изъятие их из привычной
обстановки может только ухудшить
течение заболевания. Лечение
больных с ХНМК возложено на
амбулаторно-поликлиническую
службу (стр. 345).
37.
Лечение дисциркуляторной энцефалопатии заключается в коррекциифакторов риска, коррекции когнитивных нарушений, использовании
вазоактивных препаратов, метаболитов, антиоксидантов
38.
Лечение энцефалопатииОстрая энцефалопатия является показанием к срочной
госпитализации и ургентной терапии. Она может потребовать
таких мер, как ИВЛ, гемодиализ, парентеральное питание. В
лечении как острой, так и хронической энцефалопатии,
ведущее место принадлежит терапии причинного заболевания.
Осуществляется лечение гепатита, цирроза, панкреатита,
нефрита, заболеваний легких,кардиальной патологии.
При интоксикациях производится дезинтоксикация, в т. ч.
введение инфузионных растворов; при дисметаболических
нарушениях — коррекция метаболизма (подбор дозы
сахароснижающих препаратов или инсулина, введение р-ра
глюкозы, в/в введение тиамина).
В обязательном порядке проводится нейропротекторная и
метаболическая терапия.
Купирование психотических состояний.
При судорогах проводится антиконвульсантная терапия.
Нормотермия, поддержание адекватной гемодинамики,
дыхательной недостаточности
39.
Прогноз• Во многих случаях прогноз вторичной энцефалопатии
определяет то, насколько эффективно можно лечить
причинную патологию.
• Исход терапии также зависит от степени произошедших
церебральных изменений. В ряде случаев положительным
эффектом считается стабилизация энцефалопатии.
• При дальнейшем прогрессировании энцефалопатия приводит к
тяжелым неврологическим и эмоционально-психическим
нарушениям, инвалидизирующим пациента.
• В случае перинатальной или острой энцефалопатии исход
зависит от массивности и тяжести поражения мозговых тканей.
Зачастую острые токсические энцефалопатии сопровождаются
глубоким и необратимым поражением мозга.
40.
Таким образомОстро развившаяся неврологическая симптоматика требует консультации
невролога, вместе с тем необходимо помнить, что ОНМК имеет
соответствующий анамнез и характерную клиническую картину
Нарушение сознания различной степени, возбуждение, дезориентация
зачастую связаны с патологией внутренних органов, метаболическими,
водно-электролитными нарушениями или быть
медикаментознообусловленными (ятрогенными)
При наличии острой стадии соматической патологии или в состоянии ее
декомпенсации неврологическая профильность госпитализации с
формулировкой «преобладают проявления энцефалопатии» являются
крайне некорректной
Дисциркуляторная энцефалопатия не требует госпитализации, тем более
ургентной, прогрессирование ее напрямую связана с адекватной коррекцией
органной недостаточностью врачом-терапевтом амбулаторного звена
Терапия в стационаре неврологического профиля имеет перечень
неврологических заболеваний и состояний как неотложных, так и
требующих плановой госпитализации для полноценной диагностики и
коррекции лечения.






























 medicine
medicine








