Similar presentations:
Боль в шее: диагностика, лечение и реабилитация
1. Боль в шее: диагностика, лечение и реабилитация.
К.м.н. Тен Станислав БорисовичМБУЗ ККД им.академика РАН
Барбараша Л. С.
2. Как часто встречается боль?
Исследование Global Pain Index
7000 людей старше 18 лет;
4 континента, 18 стран;
Австралия, Бразилия, Канада, Китай,
Германия, Италия, Япония, Мексика,
Польша, Россия, Саудовская Аравия,
Швеция, Великобритания, США.
3. Актуальность
• 2/3 населения хотя бы раз в жизнииспытывали боли в шее;
• Распространенность боли в шее в
общей популяции составляет 34%, а
хронической боли в шее – 14%.
4. Провоцирующие факторы неспецифических скелетно-мышечных болей в шее.
• Неловкие «неподготовленные» движения;• Чрезмерные физические и статические
нагрузки (позное перенапряжение);
• Переохлаждение;
• Эмоциональный стресс;
• Изменения осанки (шейный гиперкифоз,
сколиоз);
• Аномалии Клиппеля-Фейля и др.;
• «Хлыстовые» травмы.
5.
Любой анатомический компонент можетбыть вовлечен в патологический
процесс и вызывать боль.
При этом в большинстве случаев не
удается достоверно установить
источник боли.
Анатомические компоненты: позвонок,
периартикулярные ткани, мышцы, ЦНС,
периферическая НС, диск.
6. Заболевания, индуцирующие боли в шее и спине (Deyo R.A., Weinstein J.N., 2001).
Патология мягких тканей — 73%
Дегенеративные изменения позвоночника
— 10%
Грыжа диска — 4%
Травмы, врождённые аномалии,
спондилолистез — 4%
Компрессионные переломы позвонков при
остеопорозе — 4%
Спинальный стеноз — 3%
Инфекция, опухоль, воспаление — 1%
Отражённые боли — 1%
7. Красные флаги для болей в шее
В анамнезе Cr, СПИД, РА;
Травма в анамнезе;
Боль нарастает, несмотря на НПВС;
Иррадиация в руку с «онемением» и
слабостью;
Снижение массы тела;
Наличие утренней скованности;
Боль не провоцируется движениями,
усиливается в покое;
Изменение походки, тазовые расстройства.
8. Клиника цервикалгии
• Ограничение и болезненность придвижениях в ШОП
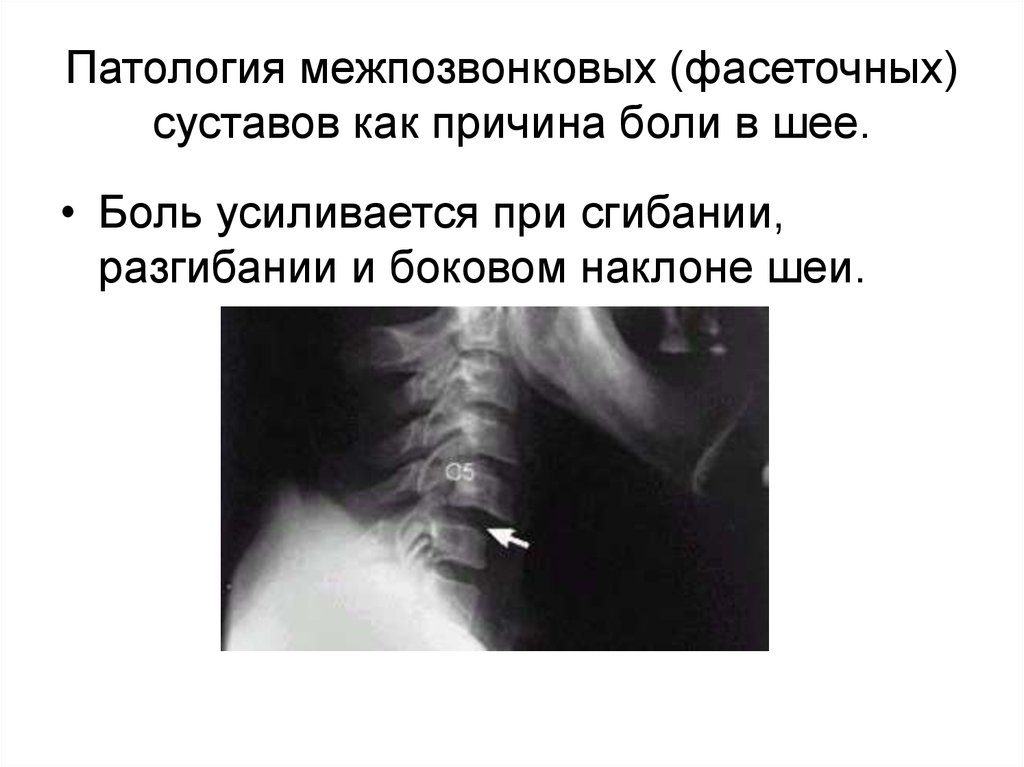
9. Патология межпозвонковых (фасеточных) суставов как причина боли в шее.
• Боль усиливается при сгибании,разгибании и боковом наклоне шеи.
10. Миофасциальный болевой синдром.
Основные критерии:1. Пальпируемый тяж в мышце (если она поддается
пальпации);
2. Участок локальной болезненности в пределах тяжа;
3. При давлении на участок локальной болезненности
воспроизводится типичный отраженный болевой
синдром;
4. Болезненность при пассивном движении,
сопровождающемся движением пораженной
мышцы и ограничение объема пассивных движений
11. Миофасциальный болевой синдром.
Дополнительные критерии:1. Определяемое визуально или пальпаторно
локальное сокращение мышцы при
пальпации или перкуссии триггерных зон
заинтересованной мышцы;
2. вздрагивание при пальпации триггерной
точки пораженной мышцы;
3. уменьшение боли при растяжении
пораженной мышцы.
12. Шейная компрессионная радикулопатия
• Интенсивная боль, парестезии,иррадиирующие в дистальные отделы
конечностей;
• Симптомы «выпадения» в зоне иннервации
пораженного корешка (чувствительные,
двигательные, рефлекторные);
• «+» компрессионный тест.
• Пример: грыжа межпозвонкового диска,
унковертебральный артроз.
13. Синдром передней лестничной мышцы.
Лестничные мышцы напрягаются при частом кашле, удерживании
предметов на уровне талии, наклоне оси плечевого пояса при перекосе
таза, сколиозе;
Тянущая боль в плече и лопатке, иррадиирующая в руку до 1-2
пальцев;
Онемение и парестезии в 4-5 пальцах, локтевом крае предплечья;
Тюленеподобный вид больного, припухлость над ключицей;
Ограничение наклона головы в противоположную сторону;
Болезненность и напряжение в ПЛМ, выявление в ней триггерных
точек;
Положительный тест на напряжение ПЛМ, проба Адсона (тест для
диагностики синдрома верхней апертуры грудной клетки. Врач
пальпирует пульс на правой и левой лучевой артерии и просит
больного повернуть голову вправо и влево, одновременно сделав
глубокий вдох. При сдавлении сосудисто-нервного пучка передней
лестничной мышцей пульс на стороне поражения пропадает).
14. Стеноз цервикального канала (патогенез).
• Протрузия диска;• Остеофиты;
• Деформированное унковертебральное
сочленение;
• Поражение фасеточных суставов;
• Уплотнение и утолщение желтых
связок.
15. Боли при стенозе позвоночного канала.
• Боли и онемение в шее и руках;• Усиление симптомов в вертикальном
положении с удержанием рук на весу;
• Уменьшение симптомов в положении лежа;
• Клиника поражения нескольких корешков С23, С3-4, С5-8 (симптомы раздражения,
выпадения)
• На МРТ – сужение передне-заднего и
поперечного диаметра позвоночного канала.
16. Синдром нижней косой мышцы головы (компрессия большого затылочного нерва).
Синдром нижней косой мышцы головы
(компрессия большого затылочного
нерва).
«Ноющая», «ломящая» боль в затылке
или жгучая боль по типу «снятия
шлема»;
Усиление боли при повороте головы в
здоровую сторону;
Болезненность при пальпации и
выявление триггерных точек в НКМГ;
Положительный тест на напряжение
НКМГ.
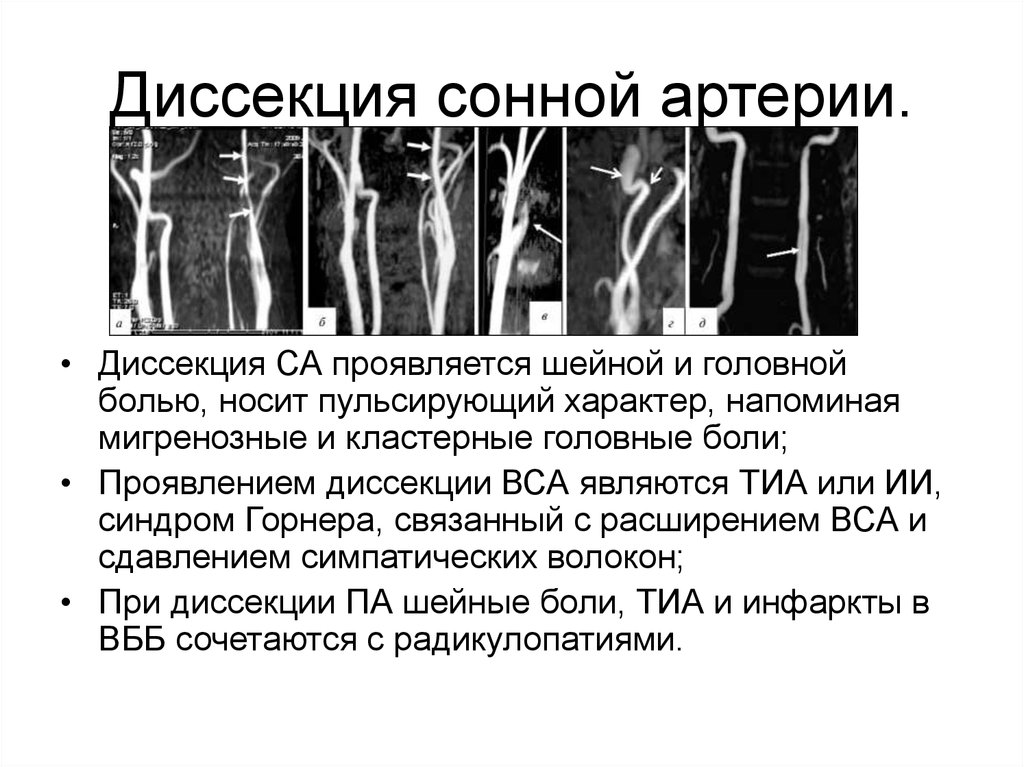
17. Диссекция сонной артерии.
• Диссекция СА проявляется шейной и головнойболью, носит пульсирующий характер, напоминая
мигренозные и кластерные головные боли;
• Проявлением диссекции ВСА являются ТИА или ИИ,
синдром Горнера, связанный с расширением ВСА и
сдавлением симпатических волокон;
• При диссекции ПА шейные боли, ТИА и инфаркты в
ВББ сочетаются с радикулопатиями.
18. Гемангиобластома
• Быстрое, иногдамолниеносное течение;
• Ранняя симптоматика,
обширный
перитуморальный отёк;
• Раннее
метастазирование по
субарахноидальному
пространству.
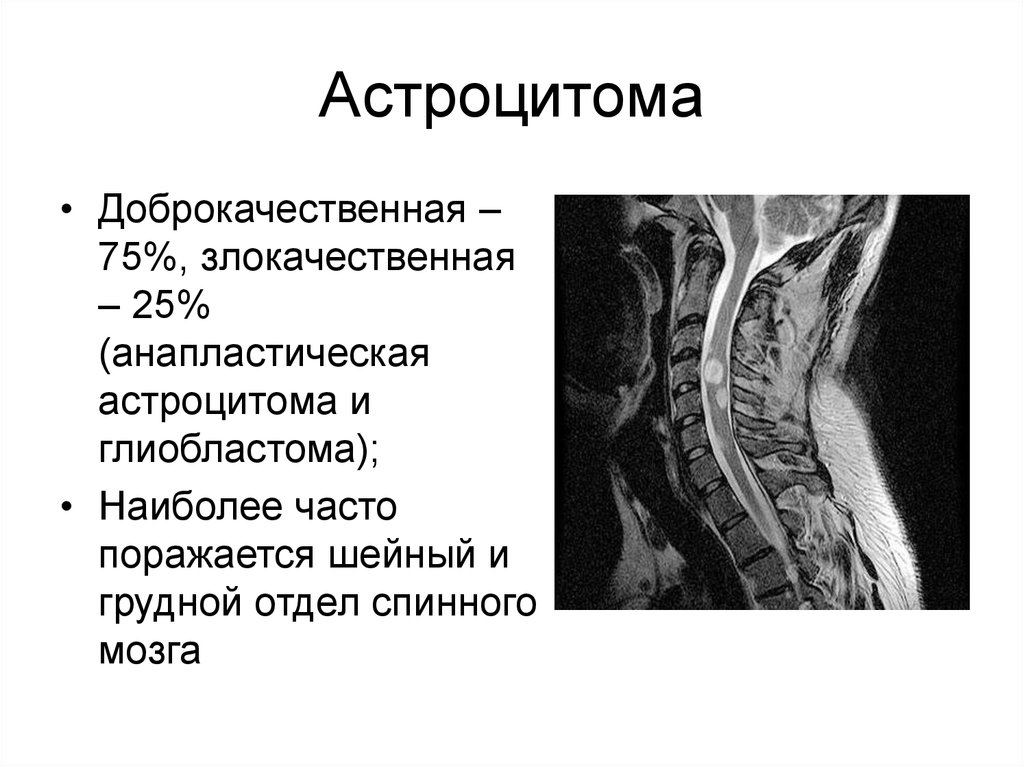
19. Астроцитома
• Доброкачественная –75%, злокачественная
– 25%
(анапластическая
астроцитома и
глиобластома);
• Наиболее часто
поражается шейный и
грудной отдел спинного
мозга
20. Заглоточный абсцесс.
• Гнойное воспаление рыхлой клетчатки,расположенной между фасцией мышц глотки
и предпозвоночной фасцией;
• Шейная и головная боль, вялость,
недомогание, потливость, гипертермия;
• Голова отклонена в больную сторону, назад;
• Боль при открывании рта;
• Гнусавый оттенок голоса;
• Болезненность при пальпации увеличенных
лимфоузлов заднечелюстной области и зоны
верхних шейных позвонков.
21. Локальные инъекции.
• Применяются лечебномедикаментозные блокады22. Что делать, если нельзя использовать НПВС системно?
НПВП местно (мази, гели);
Парацетамол;
Трамадол с/без парацетамола;
Флупиртин;
«Хондропротекторы»;
Акупунктура, физиотерапия,
гирудотерапия.
23. Матарен Плюс (мелоксикам 3%+капсаицин 10%).
• Крем действует через 30 минут;• Комбинация взаимно усиливает
обезболивающее и
противовоспалительное действие;
• Единственный препарат для местного
применения, содержащй мелоксикам в
самой высокой дозировке – 3%.
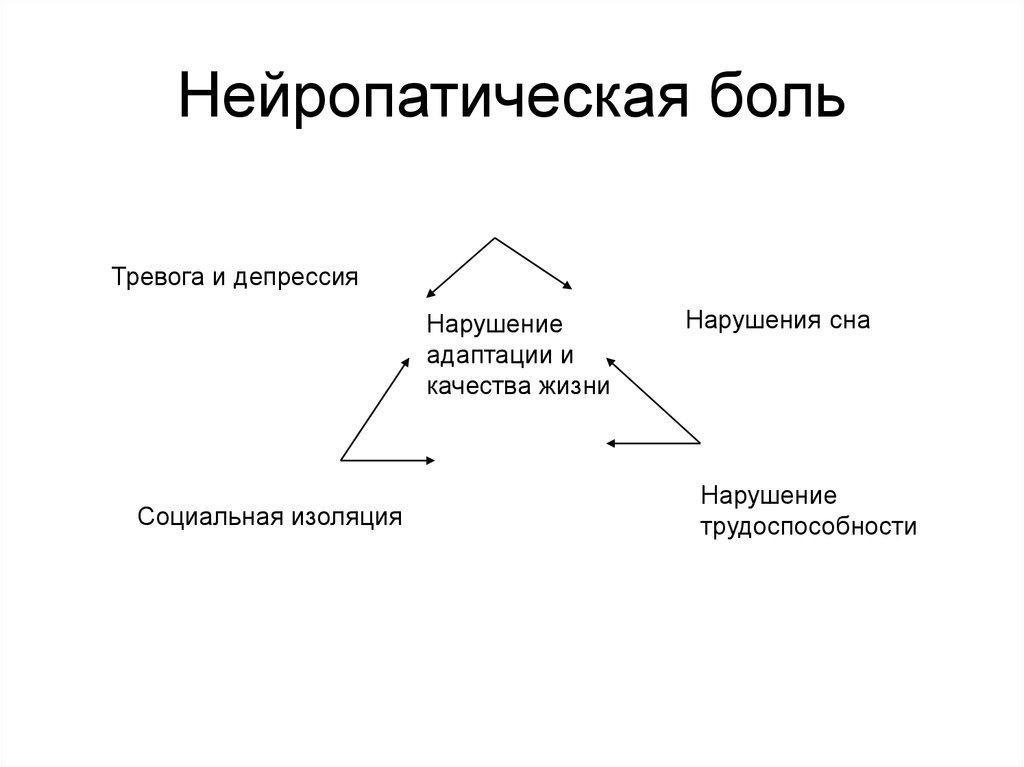
24. Нейропатическая боль
Тревога и депрессияНарушение
адаптации и
качества жизни
Социальная изоляция
Нарушения сна
Нарушение
трудоспособности
25. Фармакотерапия нейропатической боли
• Центральная сенситизация: Ca2+ габапентин, прегабалин;• Недостаточность нисходящих
ингибиторных влияний: амитриптилин,
СИОЗСН, опиоиды, трамадол;
• Периферическая сенситизация: Na+ карбамазепин, ламотриджин,
окскарбамазепин, тапирамат.
26. Лечение
• Этиологическое (лечение основногозаболевания);
• Симптоматическое (терапия боли);
• Патогенетическое.
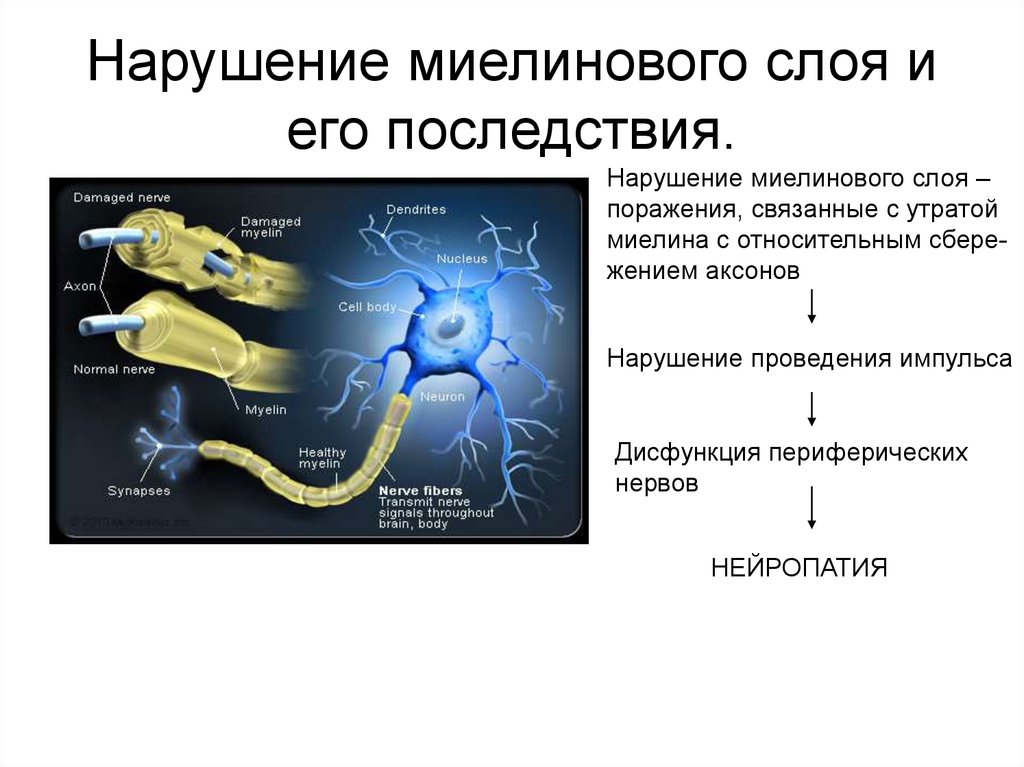
27. Нарушение миелинового слоя и его последствия.
Нарушение миелинового слоя –поражения, связанные с утратой
миелина с относительным сбережением аксонов
Нарушение проведения импульса
Дисфункция периферических
нервов
НЕЙРОПАТИЯ
28. Поиск новых препаратов для патогенетического лечения (активизации регенерации нервов)
• Нейротрофины (NT – 3);• Ингибиторы NGF;
• Нуклеотиды (Уридин)
29. Келтикан-комплекс стимулятор ремиелинизации
Уридин 50 мг+Витамин В12 3 мкг +Фолиевая кислота 400 мкг.
Показания: нейропатическая
боль.
30. Дополнительно:
• Пластырь «Версатис» с лидокаином;• Блокада фасеточных суставов.
31. Профилактика боли в шее.
• Ограничение тяжелых физическихнагрузок, длительных статических
нагрузок, нефизиологических поз;
• Коррекция эмоциональных нарушений и
социальнфх факторов риска.
32. Немедикаментонзые методы лечения.
Магнитотерапия;
Фототерапия;
СМТ-терапия;
Лазеротерапия.
33. ЛФК
• Занятия ЛФК способствуют выработке• Эндорфинов;
• Протиововоспалительных миокинов.




























 medicine
medicine








