Similar presentations:
Медицинская реабилитация при травмах и заболеваниях опорно-двигательного аппарата, в хирургии
1.
Медицинская реабилитация притравмах и заболеваниях опорнодвигательного аппарата, в хирургии
Казарян А.С.
2.
2Опорно-двигательный аппарат (ОДА) – выполняет функции
движения и опоры. Опорно-локомоторная функция
аппарата движения часто подвергается воздействиям
внешней среды, что приводит к различным патологическим
состояниям. Травма – это повреждение с нарушением (или
без) целостности тканей, в результате воздействия на
организм в целом или какую-либо его часть внешних
факторов.
3.
3• Принципы реабилитации в травматологии не отличаются
от реабилитации при других патологических состояниях
(ранее применение, индивидуализации, комплексность и
т.д.).
Среди
различных
лечебных
воздействий,
применяемых с целью восстановления функции ОДА,
наибольшими возможностями обладает ЛФК, массаж и
физиотерапия, особенно оптимальные их сочетания.
• При травмах используется три этапа реабилитации:
стационарный,
реабилитационный
центр
и
поликлинический.
4.
Политравмы (1)• Политравмы – наиболее тяжелые травмы, при которых
возникают несколько тяжелых повреждений в нескольких
областях тела, острое нарушение жизненно важных функций и
при которых пострадавшие нуждаются в специализированной
многопрофильной медицинской помощи в травмоцентрах.
• Реабилитация
больных
с
политравмой
осуществляется
поэтапно в соответствии со спецификой необходимых мер
медицинского характера по коррекции патологически
измененных или утраченных функций ОДА, обеспечивая тем
самым непрерывность реабилитационного процесса, который
может продолжаться от 4 мес. до 1–2 лет (в зависимости от
характера и тяжести основного дефекта, РП, успешности его
реализации).
4
5.
Политравмы (2)Этапы медицинской реабилитации политравмы:
• лечебно-реабилитационный этап;
• этап собственно реабилитации больных.
5
6.
Лечебно-реабилитационный этап• проводится
в
специализированных
отделениях
хирургических
стационаров.
Включает
интенсивную
терапию
политравмы
с
применением
методов
предварительного и окончательного хирургического
лечения, на фоне которых назначаются отдельные
реабилитационные мероприятия.
6
7.
Собственно реабилитационный этап• начинается по завершению лечебно-реабилитационного
этапа и подразделяется на стационарный, амбулаторный
и домашний.
7
8.
Стационарный этап реабилитации• проводится
на
базе
стационарных
отделений
реабилитации ЛПУ (городская больница, ЦРБ) и
специализированных
реабилитационных
ортопедотравматологических
отделений
на
базе
клинических городских, областных и республиканских
учреждений.
8
9.
Методы реабилитации вреабилитационном стационаре
Для реабилитации больных с политравмой используются
методы:
• медикаментозный,
• психологический,
• физический.
9
10.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (1)
На
лечебно-реабилитационном
этапе
основными
задачами являются:
• предупреждение трофических изменений кожи;
• борьба с застойными явлениями в коже, мышцах, легких;
• снижение стрессового действия общей адинамии;
• восстановление устойчивой гемодинамики.
10
11.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (2)
Это достигается комплексным применением таких методов
кинезотерапии, как дыхательная гимнастика, идеомоторные
и
аутогенные
упражнения,
облегченные
активные
физические
упражнения,
активные
упражнения
с
преодолением
дозированного
сопротивления,
изометрические упражнения, а также лечения положением,
эрготерапией.
11
12.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (3)
Большое значение для пострадавших с политравмой имеет
дыхательная
гимнастика,
которая
должна
быть
интегрирована уже в комплекс реанимационных мер и
начинаться
с
первых
часов
политравмы.
Для
тяжелопострадавших
в
первые
2–3
сут
возможно
выполнение
статических
дренирующих
упражнений
(ежечасно по 5–6 раз), вибрационно-ударного массажа
грудной
клетки,
применение
вспомогательного
аппаратного дыхания.
12
13.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (4)
После установления контакта с больным его обучают
форсированному
выдоху,
вдоху,
правильному
откашливанию трахеобронхиального секрета. По мере
восстановления дыхательной активности в комплекс
дыхательной
гимнастики
включаются
динамические
дренажные
упражнения.
Продолжительность
занятий
увеличивается до 20–30 мин/сут.
13
14.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (5)
Переход к лечебной ходьбе начинают со стояния у кровати 3–5– 10
мин, затем — упражнения «шаг — приставной шаг — стояние на
месте» (3–5 мин) с постепенным увеличением количества шагов
(в течение дня в 2–3 приема до 5–10 упражнений). Для облегчения
ходьбы применяют различные устройства: ходилки, спаренные
костыли и т. д. После восстановления у пострадавших
удовлетворительной двигательной активности (передвижения с
дополнительными средствами опоры в пределах помещения)
необходимых элементов самообслуживания (самостоятельного
приема пищи, посещения туалета) больные переводятся в
стационарные
отделения
реабилитации,
где
активно
осуществляется медицинская, профессиональная и социальная
реабилитация.
14
15.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (6)
В период анатомического восстановления на стационарном
этапе реабилитации используют физические упражнения как
общего характера (статические, динамические, дренажные
дыхательные упражнения, гимнастические упражнения для
свободных от иммобилизации конечностей), так и специальные
упражнения. К ним относятся гимнастические изотонические
(динамические) упражнения для нефиксированных суставов
пораженной конечности, изометрические (статические) для
мышц
иммобилизованной
конечности,
идеомоторные
упражнения
и
пассивные
воздействия
методиста
ЛФК
(дозированное воздействие давлением руки методиста по оси
пострадавшей конечности для создания легкой компрессии с
целью стимуляции консолидации).
15
16.
Двигательная реабилитация больных смножественными переломами и
сочетанными повреждениями (7)
В периоде функционального восстановления целью
лечебной гимнастики является восстановление объема
движений в суставах или ликвидирование контрактуры,
укрепление
гипотрофированных
мышц,
улучшение
кровообращения.
16
17.
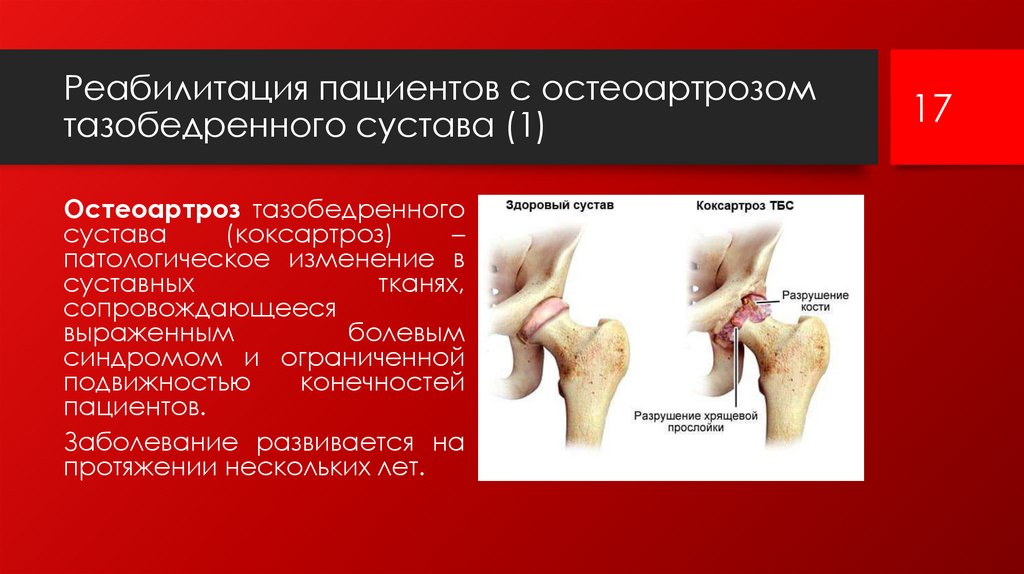
Реабилитация пациентов с остеоартрозомтазобедренного сустава (1)
Остеоартроз тазобедренного
сустава
(коксартроз)
–
патологическое изменение в
суставных
тканях,
сопровождающееся
выраженным
болевым
синдромом и ограниченной
подвижностью
конечностей
пациентов.
Заболевание развивается на
протяжении нескольких лет.
17
18.
Реабилитация пациентов с остеоартрозомтазобедренного сустава (2)
Пациентам, которым предстоит эндопротезирование тазобедренного
сустава, даются инструкции, касающиеся основных правил поведения в
раннем послеоперационном периоде, а именно:
• 1. При выполнении большинства гимнастических упражнений, в
положении лежа на кровати или сидя на стуле, у больного между
ногами
должна
находиться
клиновидная
подушка
(можно
использовать валик) для отведения оперированной конечности до 10-15
градусов.
• 2. Больным противопоказано сгибать оперированную ногу в
тазобедренном суставе более 90 градусов.
• 3. Противопоказаны любые пассивные или форсированные движения
в тазобедренном суставе, вызывающие болевые ощущения.
• 4. Противопоказаны внутренняя ротация и приведение.
18
19.
Реабилитация пациентов с остеоартрозомтазобедренного сустава (3)
• 5. С первых дней после операции для профилактики
тромбофлебита глубоких вен больному показано выполнение
активных движений в голеностопном суставе (поочередное
тыльное и подошвенное сгибание) и бинтование всей
оперированной ноги.
• 6. Вставать и давать осевую нагрузку на оперированную ногу
больной должен только под строгим контролем врача по
лечебной гимнастике.
• 7. Любые перемещения, пересаживания следует совершать с
поддержкой оперированной конечности инструктором по
лечебной гимнастике или с помощью здоровой ноги.
19
20.
Цели и периоды реабилитацииЦелью
реабилитации
пациентов,
перенесших
эндопротезирование суставов, с позиции МКФ (Международной
классификации функционирования) является восстановление:
• функции оперированного сустава;
• возможностей передвижения и самообслуживания.;
• социальной и профессиональной активности, улучшение
качества жизни;
Реабилитационные мероприятия пациентам осуществляются в
соответствии с утвержденными принципами: раннее начало (1248 часов), комплексность, обоснованность, индивидуальный
характер, этапность, преемственность, мультидисциплинарный
характер, длительность до сохранения положительной динамики.
20
21.
Этапы реабилитации• реабилитация начинается в течение первых суток в палате
реанимации или хирургического стационара (первый
этап реабилитации)
• продолжается в условиях реабилитационного отделения
многопрофильных стационаров или реабилитационных
центров (второй этап реабилитации)
• завершается в условиях поликлиники, санатория, на дому
и т.д. (третий этап реабилитации)
21
22.
Периоды реабилитацииКак правило, первому этапу соответствует поздний
послеоперационный период (с 15-го дня после операции и
продолжается в течение четырех-восьми недель с момента
операции). Соответствует второму и третьему этапам
Поздний послеоперационный период условно делится на
два: ранний восстановительный (продолжается от двух до
шести
недель)
поздний
восстановительный
период
(продолжается от шести-восьми до 10-12 недель с момента
операции)
22
23.
Методы лечебной гимнастики• Методики ЛФК на нейрофизиологической основе
• Тренировка баланса
• Коррекция ходьбы: Активная, пассивная, тренажерная ЛФК
• ЛФК с использованием подвесных систем
• Обучение пользованию дополнительными средствами опоры
• Резистивные упражнения
• Гимнастика с ФЭСМ во время ходьбы
• Роботизированная механотерапия
• Гидрокинезотерапия
• Эрготерапия
23
24.
Задачи реабилитацииЗадачи реабилитации на первом этапе:
• улучшение:
функции
оперированного
сустава
возможностей
передвижения
и
самообслуживания
качества жизни
• Задачи
второго
этапа
улучшение:
функции
оперированного сустава возможностей передвижения и
самообслуживания качества жизни.
• Задачи
третьего
этапа
восстановление:
функции
оперированного сустава возможностей передвижения и
самообслуживания социальной и профессиональной
активности, улучшение качества жизни.
24
25.
Реабилитация при сколиозе у детейПозвоночник человека состоит из 34 позвонков: 7 шейных, 12
грудных, 5 поясничных, 5 крестцовых, 4 – 5 копчиковых. Они
соединены между собой суставами и межпозвоночными
дисками. Позвоночник выполняет основную опорную,
статодинамическую функцию, является вместилищем
спинного мозга, защищающим его от внешних воздействий.
Нормальный позвоночник имеет физиологические изгибы
только в сагиттальной плоскости, которые вместе с
межпозвоночными
дисками
обеспечивают
высокие
рессорные свойства, предохраняя внутренние органы и
ЦНС от сотрясений.
25
26.
Реабилитация при сколиозе у детей (1)Различают шейный лордоз
(изгиб позвоночника
вперед), грудной кифоз
(изгиб позвоночника
назад), поясничный лордоз
(изгиб позвоночника
вперед) и крестцовый
кифоз (изгиб позвоночника
назад).
26
27.
Реабилитация при сколиозе у детей (2)Сколиоз (от греч. sсoliоs – кривой, согнутый) – тяжелое
прогрессирующее
заболевание
позвоночного
столба,
характеризующееся
дугообразным
искривлением
во
фронтальной плоскости и скручиванием (торсией) позвонков
вокруг
вертикальной
оси.
Такая
сложная
многоосевая
деформация позвоночника неизбежно приводит к изменению
формы ребер и грудной клетки в целом (реберный горб),
нарушению нормального взаиморасположения органов грудной
клетки, а также к функциональным нарушениям в сердечнососудистой, дыхательной и нервной системах растущего
организма. Таким образом, сколиотическая болезнь – это не
локальное искривление позвоночника, а общее тяжелое
заболевание, вовлекающее в патологический процесс все
наиболее важные системы и органы организма.
27
28.
Реабилитация при сколиозе у детей (3)Чаще такая патология позвоночника встречается у девочек
(соотношение с мальчиками примерно 6–7:1), что
объясняется
их
менее
совершенным
физическим
развитием и слабостью мускулатуры (в связи с меньшей
двигательной активностью). Этот факт, кроме всего прочего,
оказывает, как правило, влияние на генофонд. Наиболее
быстрое прогрессирование искривления при сколиозе
отмечается у девочек в возрасте 7–8 и 11–13 лет и в 8–10 и
13–15 лет у мальчиков, т.е. в период интенсивного роста
позвоночника в длину.
28
29.
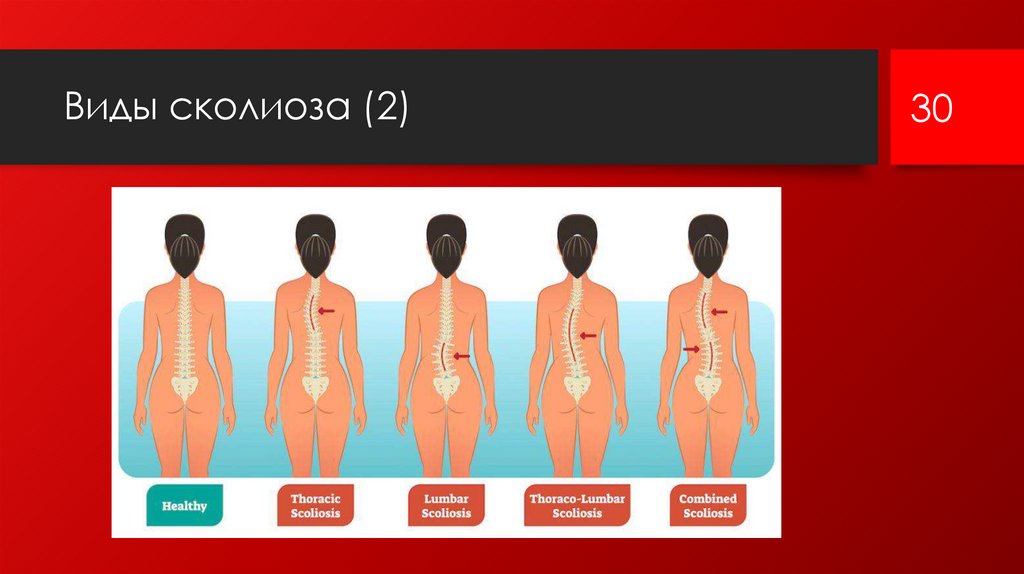
Виды сколиоза (1)• 1. Шейно-грудной (верхнегрудной) - вершина искривления II – VI
грудной позвонки (Th II – Th VI).
• 2. Грудной - вершина искривления VI – X грудные позвонки (Th VI
– Th X).
• 3. Грудопоясничный (нижнегрудной) - вершина искривления IX –
XII грудные позвонки (Th IX – Th XII).
• 4. Поясничный - вершина искривления II – V поясничные позвонки
(L II – L V).
• 5. Комбинированный (S – образный) – имеются две первичных
дуги искривления.
• 6. Сочетанный – кифосколиоз (сочетание усиленного кифоза
со сколиотической деформацией).
29
30.
Виды сколиоза (2)30
31.
Лечебная физкультураЛечебная физкультура при сколиозе укрепляет мышечный корсет
и связки позвоночника. При сколиозе применяют упражнения с
симметричным и асимметричным выполнением. Каждое
упражнение выполняется 10-15 раз, в плавном темпе. Базовые
симметричные упражнения можно выполнять самостоятельно,
без назначения врача. Они предполагают равномерную нагрузку
на обе стороны позвоночного столба. Перечень асимметричных
упражнений должен разрабатывать инструктор ЛФК или лечащий
врач, с учётом направления сколиотических дуг и изменений
мышечного тонуса. Важно: самостоятельное бесконтрольное
назначение асимметричных упражнений может спровоцировать
дальнейшее прогрессирование сколиоза.
31
32.
Лечебное плавание(гидрокинезотерапия)
Физические упражнения в воде (гимнастика в воде, плавание,
игры в воде) являются одной из форм двигательной
реабилитации.
В
бассейнах,
кинезогидротерапевтических
ваннах, воде различного состава, а также в прибрежной полосе
водоемов применяют процедуры в виде комплекса физических
упражнений, плавания, купания. При построении процедур
лечебной гимнастики учитывают специфику воздействия на
организм водной среды и упражнений в ней. Методика занятий
плаванием строится с учетом всех особенностей больных с
данной патологией: деформации позвоночника и грудной клетки,
сопутствующая им дыхательная недостаточность, выраженные
изменения в статике больного, снижение функционального
состояния нервной системы и нервно-мышечного аппарата.
32
33.
Медицинская реабилитацияплоскостопия
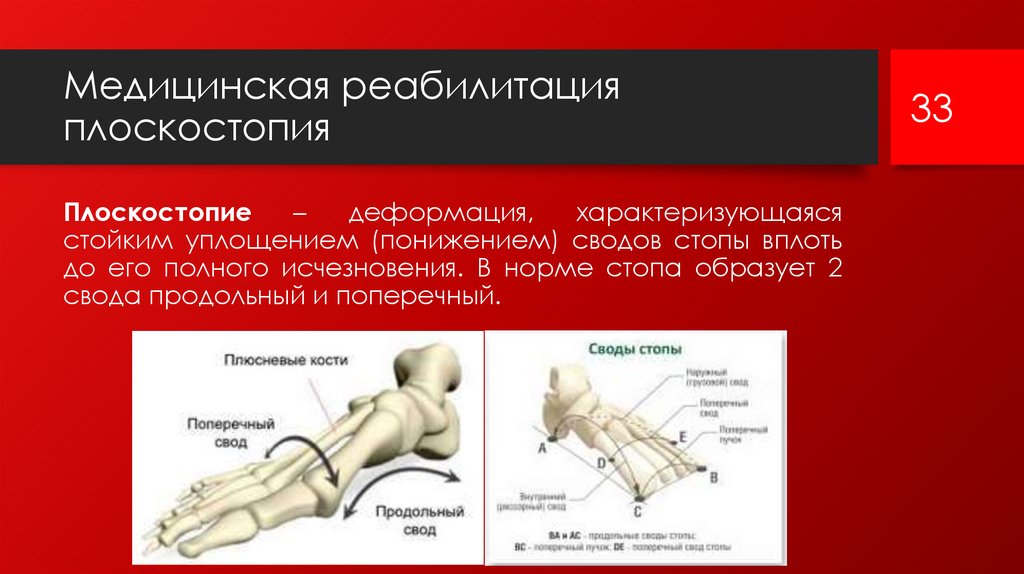
Плоскостопие
–
деформация,
характеризующаяся
стойким уплощением (понижением) сводов стопы вплоть
до его полного исчезновения. В норме стопа образует 2
свода продольный и поперечный.
33
34.
Алгоритм оценки факторов рискаразвития плоскостопия у детей
Алгоритм содержит последовательность действий,
включающих следующие этапы:
• I этап – выявление относительных факторов риска развития
плоскостопия у детей педиатрами, детскими ортопедами
на амбулаторном приеме путем опроса родителей
ребенка (начало самостоятельной ходьбы ребенка в 8-9
месяцев, наличие плоскостопия у родственников, частота
острых заболеваний более 4 раз в год, запинание при
ходьбе и беге, боли в ногах).
34
35.
Комплекс диагностических,профилактических и реабилитационных
мероприятий (1)
• Проведение профилактических мероприятий ребенку
(ЛФК, ходьба босиком по неровной поверхности, массаж
н/конечностей, водные процедуры) при выявлении
факторов риска развития плоскостопия.
• II
этап
–
параллельно
с
профилактическими
мероприятиями
детский
ортопед
осуществляет
диагностические мероприятия для уточнения вида и
степени
плоскостопия
(экспресс-диагностика,
плантография, рентгенография).
35
36.
Комплекс диагностических,профилактических и реабилитационных
мероприятий (2)
• III этап – реабилитационные мероприятия проводятся
детям с плоскостопием в зависимости от этиологии
заболевания и степени тяжести: консервативные методы
лечения– применение корректоров положения пяток,
ортезов, ортопедической обуви, физиотерапевтических
методов и хирургическое лечение при тяжелой степени
деформации стоп.
36
37.
Комплекс диагностических,профилактических и реабилитационных
мероприятий (3)
• Данный алгоритм позволит диагностировать плоскостопие
у детей с 1 года до 6 лет педиатрами и проводить
профилактические мероприятия, что очень важно, так как
в этот период дети не подлежат диспансерному осмотру
детским ортопедом, а формирование продольного
свода стоп и укрепление мышечногосвязочного аппарата
начинается именно с трехлетнего возраста
37
38.
Это всё!38



































 medicine
medicine








