Similar presentations:
Роль медицинской сестры в проведении реабилитационных мероприятий при заболеваниях и травмах опорно – двигательного аппарата
1.
Государственное бюджетное профессиональное образовательное учреждениеСамарской области
«Сызранский медико-гуманитарный колледж»
Тема: «Роль медицинской сестры в проведении
реабилитационных мероприятий при заболеваниях и
травмах опорно – двигательного аппарата»
Выполнил обучающийся IV курса
Специальности: 34.02.01 Сестринское дело
Сорокин Вениамин Александрович
Руководитель : Петрова Марина Сергеевна
2.
АктуальностьАктуальность изучения роли медсестры в реабилитационных
мероприятиях, при заболеваниях и травмах опорно-двигательного аппарата,
невероятно важно для оптимизации результатов лечения людей, обеспечения
безопасности пациентов и предотвращения рецидивов, травм и заболеваний.
Поскольку в последнее время во всех высокоразвитых странах
наблюдается значительный рост случаев травматизма. В результате
образуются большие финансовые расходы, связанные с лечением и
реабилитацией пострадавших пациентов.
3.
Цель дипломной работыИзучить особенности роли медицинской сестры, в проведении
реабилитационных мероприятий при заболеваниях и травмах опорно –
двигательного аппарата.
4.
Задачи дипломной работы1) Изучить современную медицинскую литературу и специализированные
медицинские сайты.
2) Рассмотреть особенности организации сестринского дела при оказании
медицинских услуг пациентам с заболеваниями опорно-двигательного
аппарата.
3) Провести анализ статистических данных.
4) Разработать индивидуальную реабилитационную программу для пациента с
заболеванием опорно-двигательного аппарата.
5.
Объекты исследования:1) Медицинская документация
2) Статистические данные
Предмет исследования: сестринский уход за пациентами, проходящими
реабилитационные мероприятия при заболеваниях и травмах опорнодвигательного аппарата.
Методы исследования:
1) Общетеоретический (изучение научной и учебной литературы, нормативно
- правовой документации).
2) Статистический (сбор, обработка информации).
3) Аналитический.
4) Наблюдение.
6.
Значимость работыОписывая роль медицинских сестер в реабилитации, данная работа может
помочь медицинским работникам оптимизировать результаты лечения
пациентов. Персонал может использовать информацию, представленную в
работе, для обеспечения индивидуального ухода за пациентами, что приведет
к более быстрой и эффективной реабилитации.
7.
Роль медсестры в реабилитационных мероприятиях при заболеваниях и травмахопорно-двигательного аппарата включает целый ряд теоретических аспектов. Заболевания
опорно-двигательного аппарата являются одной из основных причин инвалидности и
хронизации прочих заболеваний, от которых страдают миллионы людей во всем мире.
Реабилитационные мероприятия направлены на постепенное выздоровление, профилактику
осложнений и улучшение качества жизни пациентов с заболеваниями опорно-двигательного
аппарата. Медсестры играют важнейшую роль в содействии этим мерам.
Чтобы эффективно содействовать процессу реабилитации, медсестры должны хорошо
разбираться в теоретических аспектах. К ним относятся анатомия и физиология,
патофизиология, фармакология, физиология упражнений, управление болью и обучение
пациентов.
8.
Виды травм опорно – двигательного аппаратаОпорно-двигательный аппарат состоит из костей, суставов, мышц, связок,
сухожилий и других соединительных тканей. Травмы опорно-двигательного
аппарата могут варьироваться от незначительных растяжений и вывихов до
более серьезных переломов и вывихов. Существует множество различных
видов травм, которые могут повлиять на опорно-двигательный аппарат.
9.
10.
Факторы риска возникновения травм изаболеваний
Травмы и заболевания опорно-двигательного аппарата могут быть вызваны различными факторами риска.
Некоторые из наиболее распространенных факторов риска включают:
- Недостаток физической активности
- Перегрузка и чрезмерные нагрузки
- Неправильная техника выполнения упражнений или движений
- Ожирение
- Несоблюдение правил безопасности при занятиях спортом или физической работе
- Падения или травмы при практике спорта или физической активности
- Наследственность и генетические факторы
- Старение и дегенеративные изменения в суставах и позвоночнике
- Остеопороз и ухудшение костной плотности
- Воспалительные заболевания суставов, такие как артрит и ревматизм
- Неравномерное развитие мышц и дисбаланс в мышечной работе
- Недостаточная поддержка и устойчивость суставов из-за слабых связок или мышц
11.
Клиническая картинаНиже приведены некоторые примеры клинической картины различных
травм и заболеваний опорно-двигательного аппарата:
Остеопороз:
●Хрупкость костей, легкие переломы
●Снижение роста и сутулость
●Боль в спине и тазобедренных суставах
●Ограничеие движения и снижение активности
Вывих или растяжение суставов:
●Боль в суставе
●Отек и синяки
●Нарушение функции движения в суставе
●Чувство нестабильности или "выхода" сустава из суставной полости
●Растяжение или разрыв связок:
●Боль и отек в области поврежденной связки
●Ограничение движения
●Чувство нестабильности в суставе
Бурсит:
●Боль и отек в области слизистого мешка (бурсы)
●Ограничение движения в суставе
●Покраснение и теплота в области пораженного места
●Деформации и аномалии роста (например, костные шпоры, грыжи):
●Боль или дискомфорт в области пораженного участка
●Ограничение движения
●Изменения формы или выступающие образования
12.
Деятельность медицинской сестры в оказаниипомощи при артрите
Непосредственный уход за больными с заболеваниями суставов должен включать в себя:
1. Переворачивание тяжелобольных лежачих пациентов;
2. Обработка кожи и пораженных суставов;
3. Разгрузка пораженных суставов
4. Помощь при выполнении ежедневных гигиенических процедур;
5. Обучение или осуществление действий по использованию больными реабилитационных средств для
передвижения (инвалидная коляска, костыли, трость, фиксаторы суставов);
6. Осуществление элементов ежедневного общего ухода;
7. Контроль за состоянием помещения, в котором находится пациент (уборка, проветривание,
обеспечение необходимыми аксессуарами, особенно следует следить, чтоб больной не переохладился);
8. Контроль за правильностью питания и соблюдением диетических рекомендаций;
9. Ежедневное проведение мероприятий ЛФК (массаж, теплые ванны, грелки, электрические одеяла,
согревающие компрессы)
10. Проведение бесед с пациентом.
13.
Анализ статистических данныхСбор статистических данных проводился на базе ГБУЗ СО «Сызранская центральная
городская районная больница», поликлиническое отделение №3.
Основной контингент: 25 пациентов, имеющих заболевания опорно-двигательного
аппарата.
Методы исследований: проведен анализ данных 25 амбулаторных карт пациентов.
В ходе своего исследования мы проводили анализ по таким критериям, как:
1) Возраст
2) Пол
3) Наличие избыточной массы тела
4) Врожденные аномалии
5) Профессиональные вредности
6) Физическая активность
14.
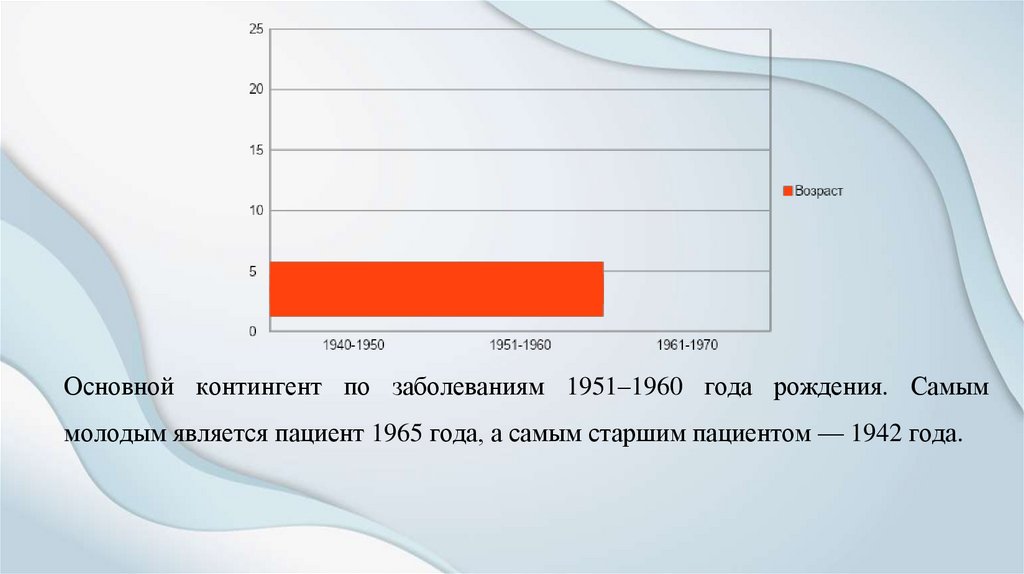
Основной контингент по заболеваниям 1951–1960 года рождения. Самыммолодым является пациент 1965 года, а самым старшим пациентом — 1942 года.
15.
Распределение пациентов по полуНаличие избыточной массы тела
Распределение по
физической активности
Распределение пациентов по
врожденным аномалиями
Распределение по
профессиональной вредности
16.
Индивидуальная лечебно-профилактическаяпрограмма для пациента с нарушением опорно –
двигательного аппарата
Информация о пациенте:
Паспортная часть.
Пациент Y
Пол: мужской
Возраст: 58 лет
Профессия: грузчик
17.
Жалобы – Пациент испытывает боли в области каленного сустава, имеетограничения в передвижении и самообслуживании, нарушение гигиены, страдает
бессонницей, потерей аппетита и социальной изоляцией.
Длительность заболевания: Пациент считает себя больным с 10 октября 2022
года, когда, около 10.00, во время транспортировки груза, почувствовал резкую боль в
области правого коленного сустава. В дальнейшем, вызвал бригаду скорой помощи.
Был доставлен в травматологическое отделение, где ему была проведена операция.
Пациент не терял сознание и не испытывал головной боли или рвоты.
18.
ДиспансеризацияСхема диспансерного наблюдения и мониторинга обследования при данном заболевании включает
следующие процедуры и исследования:
— Клинический анализ крови
— Клинический анализ мочи
— Анализ кала на наличие яиц глистов
— Электрокардиография для оценки работы сердца
— Рентгенография правого коленного сустава
— Компьютерная томография (КТ) правого коленного сустава
— Биохимический анализ мочи, включающий АЛТ, АСТ, креатинин, билирубин, сахар и мочевину
— Компьютерная томография (КТ) правого коленного сустава для определения характера перелома
— Рентгенография правого коленного сустава для определения наличия перелома дистального отдела
правой бедренной кости
19.
Лекарственная реабилитация1.Хирургическое вмешательство:
— Закрытая репозиция правого коленного сустава и металлоостеосинтез
2.Медикаментозная терапия
— Для купирования болей назначен Ketorolac 3,0% - 1 мл, внутримышечно, повторить через 30-40 минут
Прогноз:
— Для жизни: благоприятный.
— Для выздоровления: благоприятный при соблюдении режима и назначенной терапии.
— Для трудоспособности: благоприятный при соблюдении режима и назначенной терапии.
20.
РеабилитацияПервый этап 1-14 дни: курс ФТЛ, поддержание возвышенного положения ноги для
уменьшения отёка. Применение ледяной компрессы для снижения боли и воспаления.
Использование костылей или других средств для разгрузки ноги при ходьбе. Упражнения
для подвижности сустава, направленные на избежание скованности и сокращений мышц.
Второй этап 2-8 недели: Физиотерапия, включающая упражнения для восстановления
подвижности колена, силы и гибкости мышц. Упражнения на балансирование и
координацию для восстановления стабильности колена. Продвижение нагрузки на ногу
постепенно, с помощью ходьбы с опорой на костыли или штангетки. Использование
упражнений сопротивления для укрепления мышц вокруг коленного сустава.
Третий этап 8-12 недели: Продолжение физиотерапии и упражнений для укрепления
мышц и поддержания гибкости колена. Продвижение функциональных активностей, таких
как ходьба, бег, подъем по лестнице и повороты. Возвращение к повседневным
деятельностям, работе и спорту по мере восстановления функциональности и силы ноги.
21.
ПитаниеПища, богатая жирами, является вредной. Жир, в форме
холестерина, может откладываться на внутренней стенке сосудов в
виде атеросклеротических бляшек. Хотя липиды являются важным
строительным материалом для клеток, избыточное потребление
жирной пищи может нарушить всасывание питательных веществ. При
переломе нижних конечностей рекомендуется следовать Диете №11.
Она характеризуется повышенной энергетической ценностью с
большим содержанием белков (100-120 г), минеральных веществ и
витаминов, а также умеренным увеличением жиров и углеводов.
Режим питания предполагает 4-5 приемов пищи в течение дня.
При составлении меню на неделю в рамках диеты стол №11,
следует учитывать рекомендации по приему пищи в течение дня,
такие как употребление пищи в небольших порциях и общая
калорийность около 2500 ккал.
22.
Меню на дневной прием пищиЗавтрак:
Гречневая каша с маслом и тушеной капустой: 150-200 граммов.
Чай: 200-250 мл.
Полдник:
Яблоко: 150-200 граммов.
Обед:
Борщ с говядиной: 250-300 граммов.
Черный хлеб: 1-2 ломтика, 30-50 граммов.
Свежий огуречный салат: 100-150 граммов.
Полдник:
Кефир: около 200-250 мл.
Ужин:
Картофельное пюре с куриными котлетами: порция картофельного пюре 150-200 граммов, а порция
куриных котлет 100-150 граммов.
Отварные овощи: 100-150 граммов.
23.
Физическая активность и тренировкиПервый период начинается с момента иммобилизации травмированной конечности. В этот период проводятся
щадящие упражнения, такие как пассивные движения стопами и дыхательная гимнастика. Также выполняются упражнения для
здоровых конечностей и свободных от гипсовой повязки суставов, чтобы улучшить кровообращение, способствовать
образованию костной мозоли, предотвращать мышечную атрофию и сохранять подвижность суставов.
Второй период начинается после снятия гипсовой повязки или иммобилизирующей шины. Цель лечебной
гимнастики в этот период - восстановить объем движения в временно обездвиженных суставах и увеличить силу
соответствующих мышц. Подводная гимнастика имеет хороший эффект в этом периоде. Упражнения проводятся осторожно,
без вызова боли, и постепенно нарастают по интенсивности. Также проводится гигиеническая гимнастика.
Третий период начинается, когда образуется крепкая костная мозоль. В этот период лечебная гимнастика
направлена на устранение последствий травмы, таких как мышечная атрофия и контрактуры. Применяются активные движения
с нагрузкой, трудотерапия, игры и другие методы, способствующие восстановлению функций конечности.
24.
Физиотерапия— Синкардиальный массаж
— Ультразвук
— Диадинамический ток
— Интерференционные токи
— Ультрафиолетовое облучение
— Электрофорез
— Лечебный массаж и лечебная физкультура
— Интерференционные токи
— Облучение лампой соллюкс
Указанные методы физиотерапии используются для облегчения боли, снятия отека, ускорения
регенерации кости, стимуляции образования
костной мозоли, улучшения трофики
тканей
и
предотвращения осложнений при закрытых переломах костей. Однако, применение конкретных методов и
их дозировка могут зависеть от индивидуальных особенностей пациента и рекомендаций врача.
25.
Санаторно-курортное лечениеСанаторий предлагает широкий спектр реабилитационных мероприятий для пациентов, которые
перенесли оперативные вмешательства или получили травмы опорно-двигательного аппарата.
После выписки из лечебного учреждения рекомендуется пройти курс реабилитации в местном
санатории, специализирующемся на лечении данного заболевания. Реабилитационные программы,
предлагаемые в санаториях, обычно разработаны для помощи пациентам в восстановлении физической
функции, снижении боли, улучшении подвижности и повышении качества жизни после травм или
заболеваний опорно-двигательного аппарата.
В санаториях могут предлагаться различные виды реабилитационных процедур и услуг,
включая физиотерапию, массаж, лечебные ванны, грязелечение, бассейн с терапевтическими
упражнениями, гимнастику, тренажеры и другие методы, направленные на укрепление мышц,
восстановление координации и гибкости, а также улучшение общего состояния пациента.
Пребывание в санатории также может предоставить пациенту возможность получить консультацию
специалистов, например, физиотерапевта или реабилитолога, которые помогут разработать
индивидуальную программу реабилитации и следить за прогрессом пациента.
26.
Санатории для дальнейшего оздоровленияСанаторий-профилакторий Самарский
Санаторий Волжский утес Санаторий Алые Паруса
27.
Профилактика- Физическая активность.
- Регулярные упражнения и растяжка.
- Правильная осанка и эргономика.
- Сбалансированное питание.
- Избегание перегрузок и монотонных нагрузок.
- Разумное использование оборудования и инструментов.
- Использование защитной экипировки при занятиях спортом или опасном виде
деятельности.
- Постепенное увеличение нагрузок и тренировочного объема.
- Регулярные медицинские осмотры и консультации.
- Профилактические мероприятия, такие как массаж, физиотерапия или акупунктура.
28.
Заключение1) Мы изучили медицинскую литературу,о заболеваниях и травмах опорно-
двигательного аппарата, включая повреждения коленного сустава и его
связующих.
2) Проанализировали статистические данные.
3) Изучили особенности работы медицинской сестры при уходе за пациентом с
травмой опорно-двигательного аппарата, на примере травмы колена.
4) Разработали индивидуальную лечебно-профилактическую программу для
пациента с травмой колена.
29.
ВыводПроблема оказания сестринской помощи пациентам с заболеваниями и травмами опорнодвигательного аппарата остается крайне актуальной и требует специализированного медицинского ухода.
Необходимость такого ухода подтверждается медицинской литературой и статистическими данными.
Предоставление качественной сестринской помощи пациентам с заболеваниями и травмами
опорно-двигательного аппарата, является неотъемлемой частью современной медицинской практики.
Несмотря на постоянное развитие медицинской науки и технологий, эта проблема остается актуальной и
требует углубленного изучения и улучшения сестринской практики в данной области.
В целом, помощь пациентам с травмами и заболеваниями опорно-двигательного аппарата, имеет
огромное значение для их выздоровления и реабилитации. Качественный сестринский уход способствует
снижению осложнений, ускорению процесса заживления и восстановлению пациентов, а также
улучшению их качества жизни.





























 medicine
medicine








