Similar presentations:
Черепно-мозговая травма
1. Черепно-мозговая травма Traumatic brain injury
Врач-клинический ординаторКафедры нейрохирургии НГМУ
Пономаренко А. П.
2. План доклада:
0.0 – Немного истории
1.0 - Определение ЧМТ
Социальные и эпидемиологические аспекты
1.1 - 1.7 - Классификация ЧМТ
1.8 – Причины возникновения ЧМТ
1.9 – Механизмы возникновения ЧМТ
2.0 - Основные факты образования противоударных очагов
2.1 – Основные теории ЗЧМТ
2.2 – Диагностика при ЧМТ
2.3 – Классификация гематом по объёму
2.4 – Хирургическое лечение ЧМТ
2.5 – Список использованной литературы
3. 0.0 Немного из истории
В древнейшем из дошедших до насмедицинских трактатов — т.н.
«Папирусе Эдвина Смита» —
описано 17 случаев травм головы,
подразделенных на три группы:
1) «страдание, которое я буду
лечить»
2) «страдание, которое я попытаюсь
облегчить» и
3) «страдание, которое неисцелимо»
Говоря современным медицинским
языком, была предложена
классификация травм головы в
зависимости от прогноза:
благоприятного, сомнительного или
неблагоприятного.
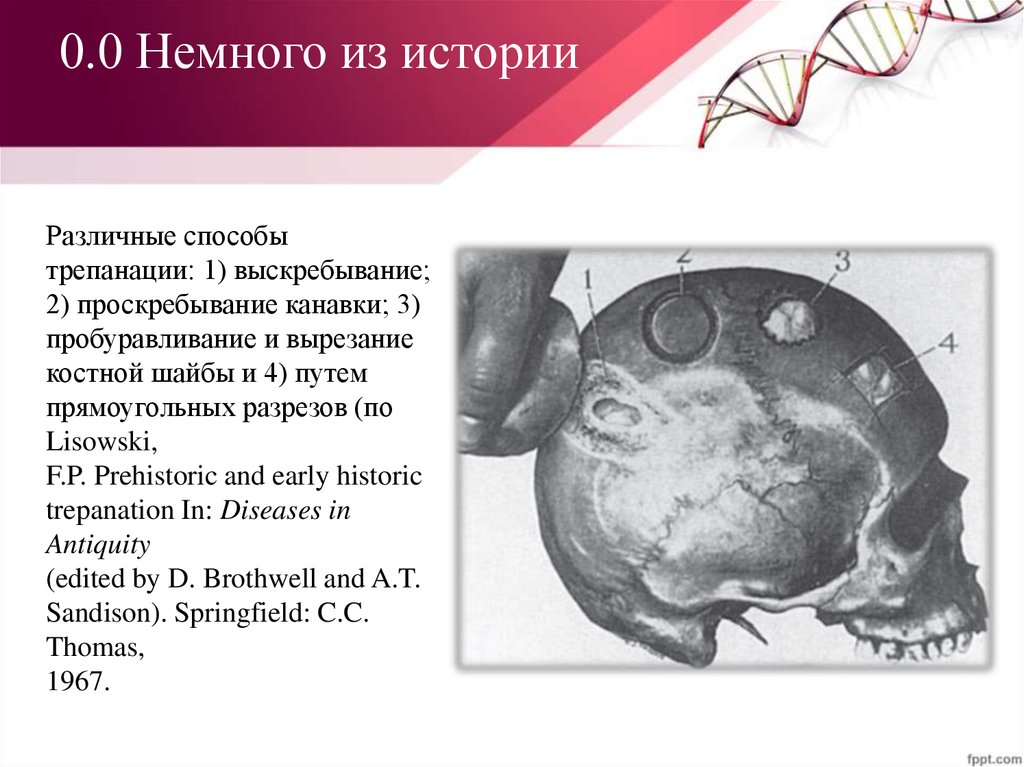
4. 0.0 Немного из истории
Различные способытрепанации: 1) выскребывание;
2) проскребывание канавки; 3)
пробуравливание и вырезание
костной шайбы и 4) путем
прямоугольных разрезов (по
Lisowski,
F.P. Prehistoric and early historic
trepanation In: Diseases in
Antiquity
(edited by D. Brothwell and A.T.
Sandison). Springfield: C.C.
Thomas,
1967.
5. 0.0 Немного из истории
КЛИНИЧЕСКОЕРУКОВОДСТВО
ПО
ЧЕРЕПНОМОЗГОВОЙ
ТРАВМЕ
том I
Под редакцией
академика РАМН А.Н.
Коновалова
профессора Л.Б. Лихтермана
профессора А.А. Потапова
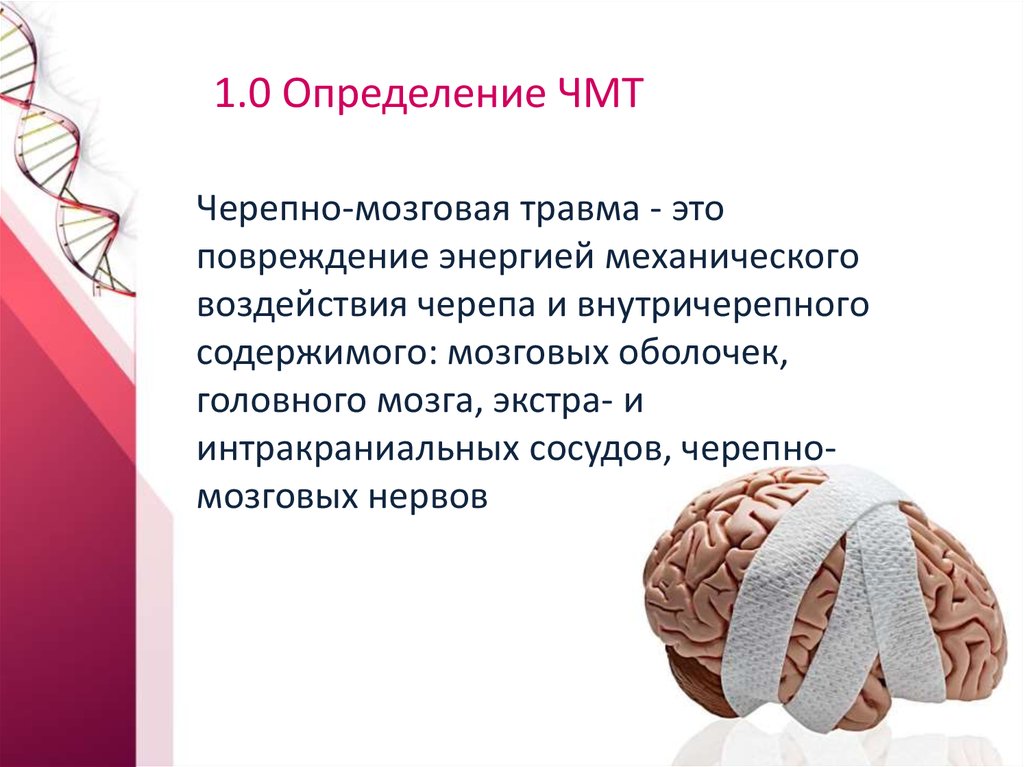
6. 1.0 Определение ЧМТ
Черепно-мозговая травма - этоповреждение энергией механического
воздействия черепа и внутричерепного
содержимого: мозговых оболочек,
головного мозга, экстра- и
интракраниальных сосудов, черепномозговых нервов
7. Социальные и эпидемиологические аспекты
В Российской Федерации смерть в результате травмзанимает второе место, среди трудоспособного населения является ведущей причиной смерти, а
среди причин инвалидизации населения вследствие
травм выходит на первое место, летальность от
тяжелой ЧМТ составляет 60 – 80 % и более.
8. Социальные и эпидемиологические аспекты
Эпидемиологические исследованиясвидетельствуют о чрезвычайно высокой частоте
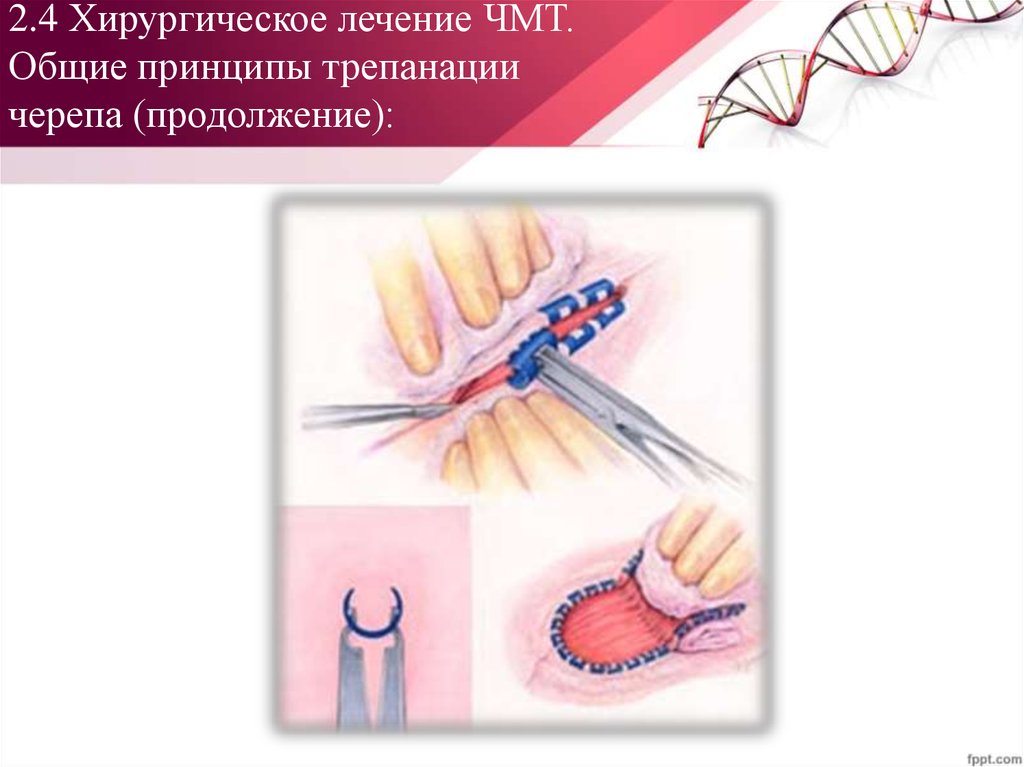
ЧМТ в России — около 600 тыс. человек в год — до
четырех и выше на 1000 населения в год. Около 50
тыс. из них погибают и еще столько же становятся
официальными инвалидами; на самом же деле их
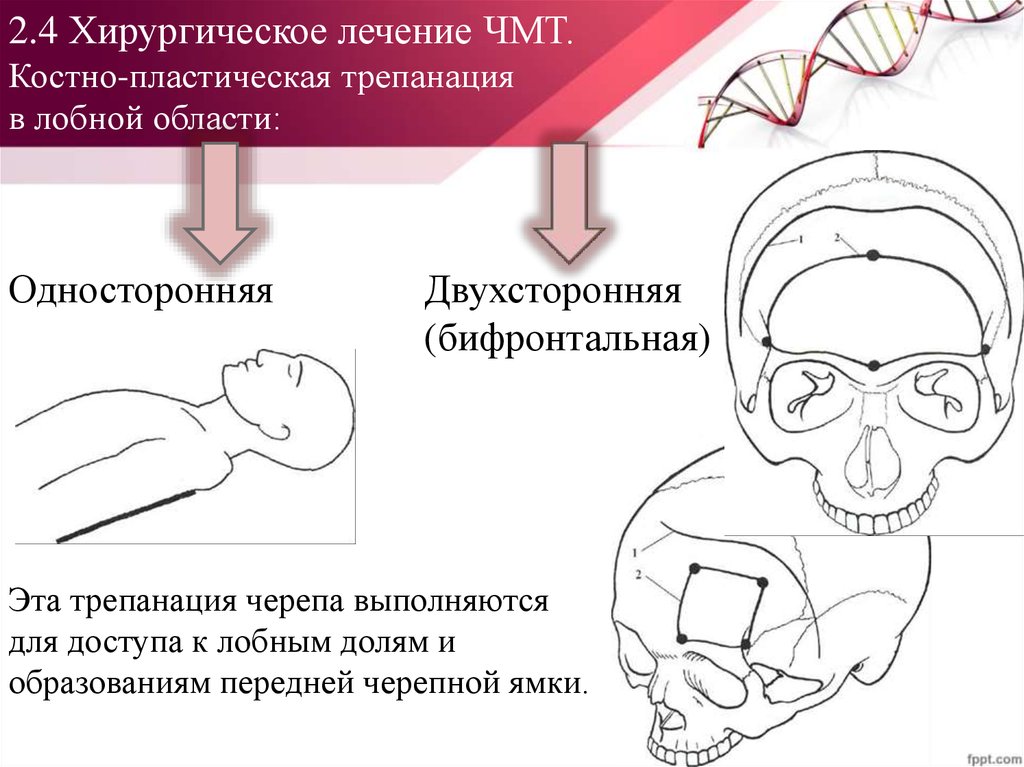
количество значительно больше
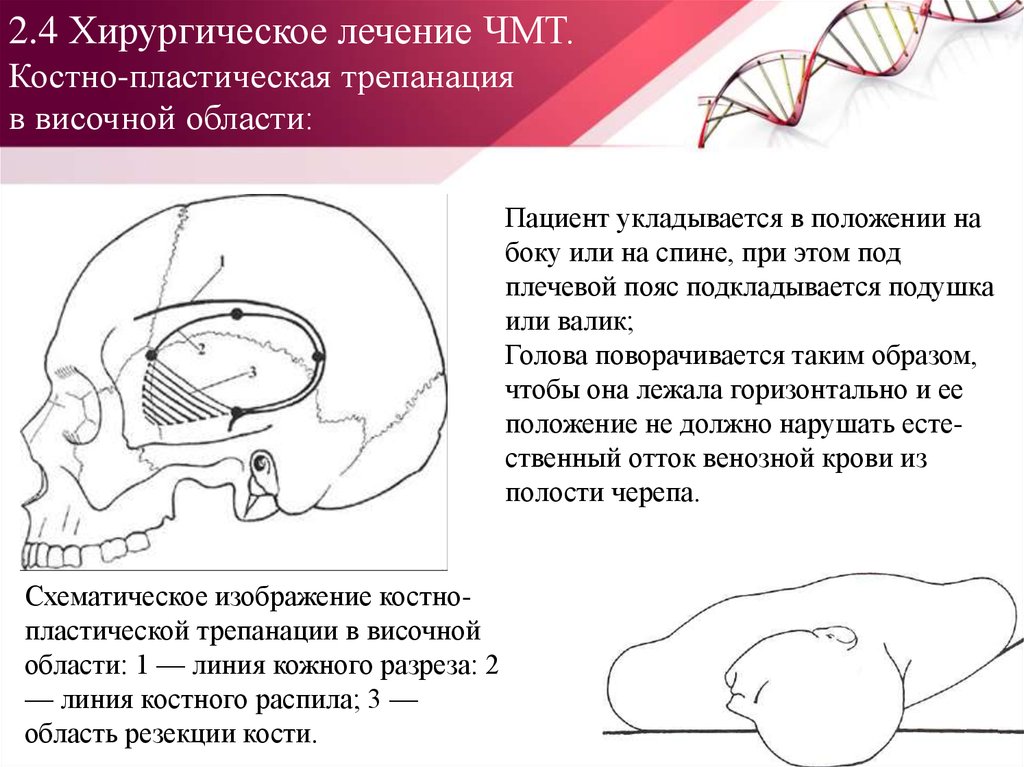
9. Социальные и эпидемиологические аспекты
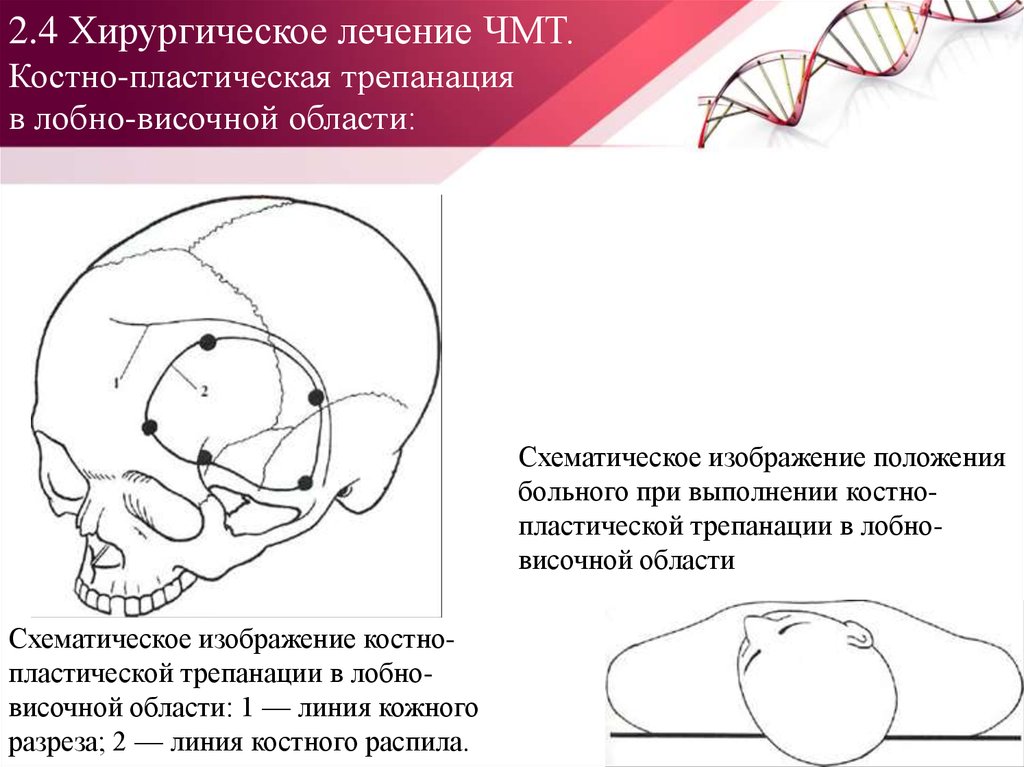
по статистике мужчины получают такой вид травмыв два-четыре и более раз чаще женщин почти во
всех возрастных группах, исключение составляют
группы старше 70 лет
10. Social and epidemiological aspects of craniocerebral trauma (REVIEW)
D. M. Ovsyannikov — Saratov State Medical University n.a. V. I.Razumovsky, Department of Neurosurgery, Assistant; A. A.
Chekhonatsky — Saratov State Medical University n.a. V. I.
Razumovsky, Head of Department of Neurosurgery, Professor,
Doctor of Medical Science; V. N. Kolesov — Saratov State
Medical University n.a. V. I. Razumovsky, Department of
Neurosurgery, Professor, Doctor of Medical Science; A. I.
Bubashvili — Saratov State Medical University n.a. V. I.
Razumovsky, Department of Neurosurgery,
Assistant, Candidate of Medical Science.
11. 1.1 Классификация ЧМТ по периодам
• 1. Острый (2—10 недель в зависимостиот клинической формы ЧМТ)
• 2. Промежуточный ( при легкой ЧМТ —
до 2 месяцев, при среднетяжелой — до 4
месяцев, при тяжелой — до 6 месяцев)
• 3. Отдаленный( при клиническом
выздоровлении — до 2 лет, при
прогредиентном течении
продолжительность не ограничена)
12. 1.2 Классификация ЧМТ по характеру повреждения (Коновалов А. Н. и др., 1986; утверждена Минздравом)
• закрытая ЧМТ: отсутствуют нарушенияцелостности покровов головы, либо имеются
раны мягких тканей без повреждения
апоневроза и переломы костей черепа, не
сопровождающиеся ранением прилежащих
мягких тканей и апоневроза (ЗЧМТ );
• открытая ЧМТ: переломы костей свода
черепа, сопровождающиеся ранением
прилежащих мягких тканей, переломы
основания черепа, сопровождающиеся
кровотечением или ликвореей (из носа или
уха), а также раны мягких тканей с
повреждением апоневроза.
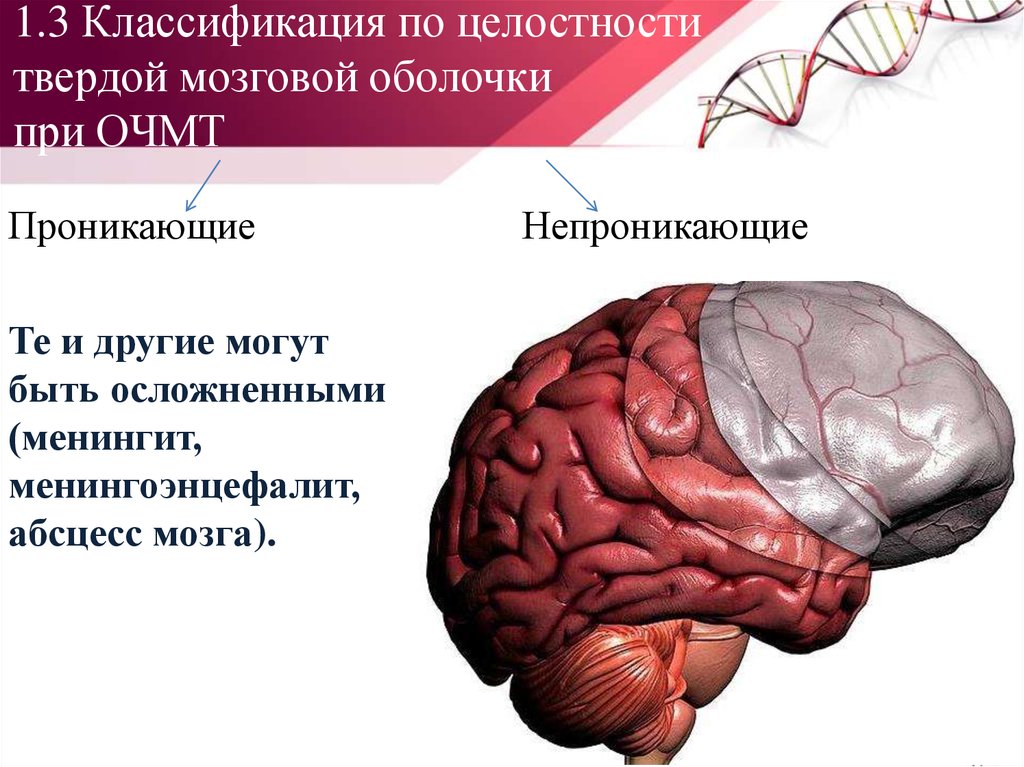
13. 1.3 Классификация по целостности твердой мозговой оболочки при ОЧМТ
ПроникающиеТе и другие могут
быть осложненными
(менингит,
менингоэнцефалит,
абсцесс мозга).
Непроникающие
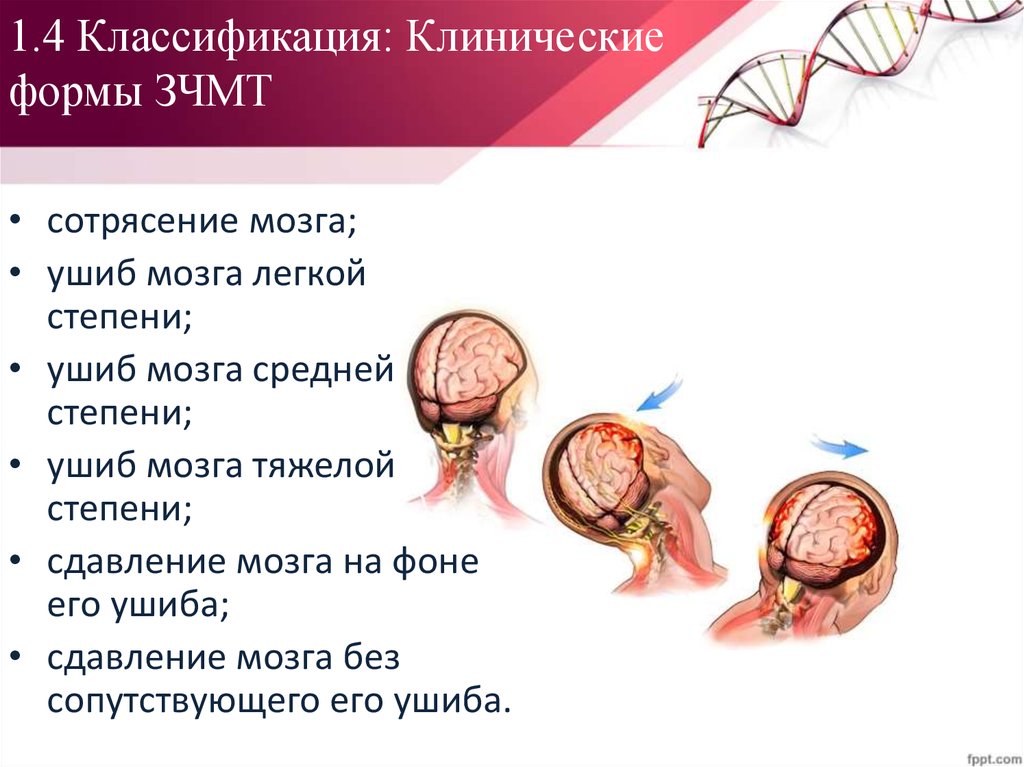
14. 1.4 Классификация: Клинические формы ЗЧМТ
• сотрясение мозга;• ушиб мозга легкой
степени;
• ушиб мозга средней
степени;
• ушиб мозга тяжелой
степени;
• сдавление мозга на фоне
его ушиба;
• сдавление мозга без
сопутствующего его ушиба.
15. 1.5 Классификация ЧМТ по степени тяжести
• легкую - сотрясение и ушиб мозга легкойстепени;
• среднетяжелую — ушиб мозга средней
степени;
• тяжелую — ушиб тяжелой степени и
сдавление.
16. 1.6 Классификация ЧМТ по возникновению
• изолированной (внечерепные поврежденияотсутствуют);
• сочетанной (одновременно имеются
повреждения костей скелета и (или) внутренних
органов);
• комбинированной (одновременно термическая,
лучевая, химическая и другие травмы);
• первичной;
• вторичной, обусловленной непосредственно
предшествующими событиями (инсульт,
эпилептический припадок, вестибулярный криз,
острое нарушение гемодинамики различного
генеза и др.);
• полученной впервые и повторной.
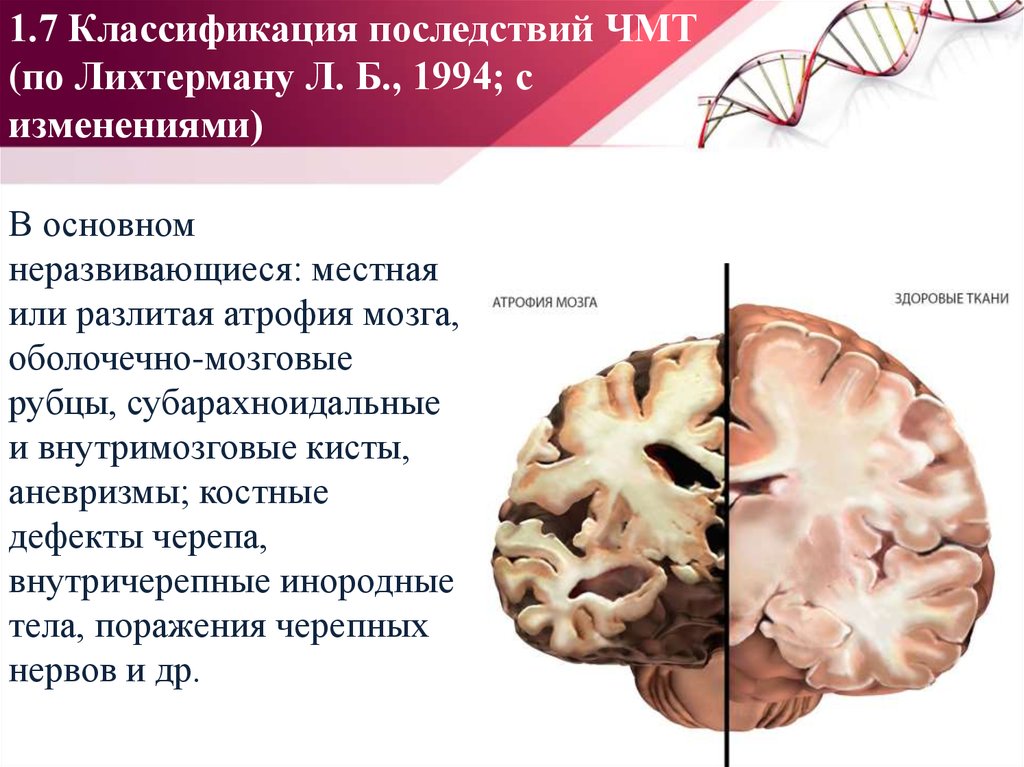
17. 1.7 Классификация последствий ЧМТ (по Лихтерману Л. Б., 1994; с изменениями)
1.7 Классификация последствий ЧМТ(по Лихтерману Л. Б., 1994; с
изменениями)
В основном
неразвивающиеся: местная
или разлитая атрофия мозга,
оболочечно-мозговые
рубцы, субарахноидальные
и внутримозговые кисты,
аневризмы; костные
дефекты черепа,
внутричерепные инородные
тела, поражения черепных
нервов и др.
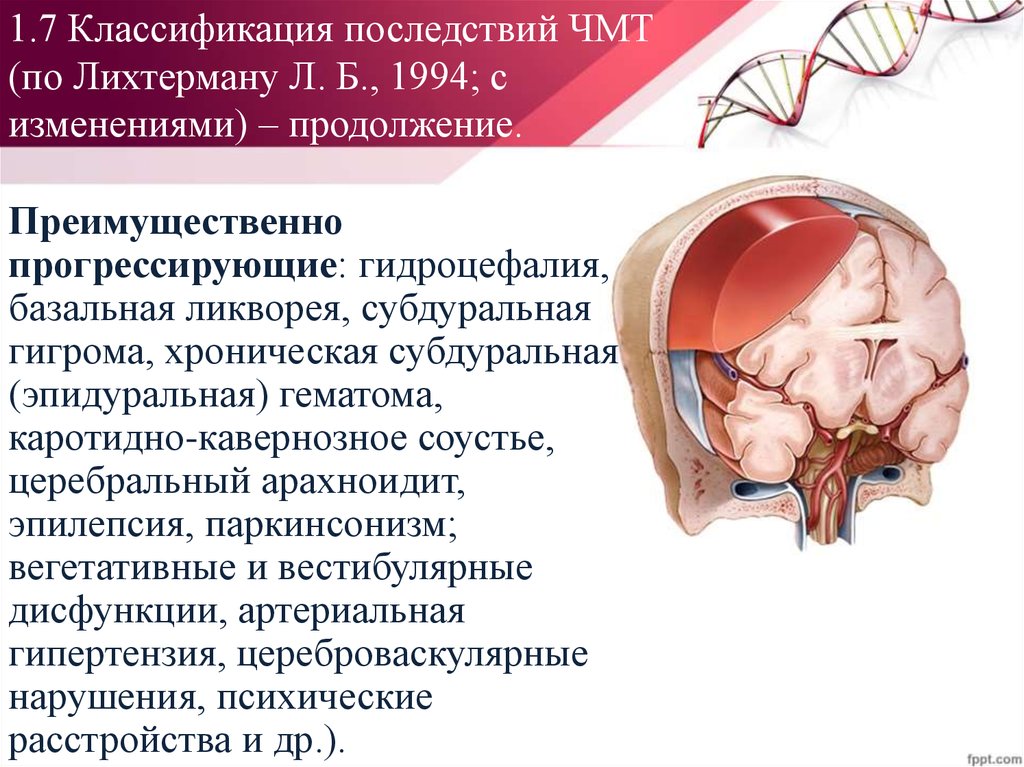
18. 1.7 Классификация последствий ЧМТ (по Лихтерману Л. Б., 1994; с изменениями) – продолжение.
1.7 Классификация последствий ЧМТ(по Лихтерману Л. Б., 1994; с
изменениями) – продолжение.
Преимущественно
прогрессирующие: гидроцефалия,
базальная ликворея, субдуральная
гигрома, хроническая субдуральная
(эпидуральная) гематома,
каротидно-кавернозное соустье,
церебральный арахноидит,
эпилепсия, паркинсонизм;
вегетативные и вестибулярные
дисфункции, артериальная
гипертензия, цереброваскулярные
нарушения, психические
расстройства и др.).
19. 1.8 Причины возникновения ЧМТ
Бытовая травма.
Автодорожная травма.
Падение.
Спортивная травма.
Производственная травма.
Вторичная травма вследствие падения
больного в обморок, при эпилепсии, при
инсульте.
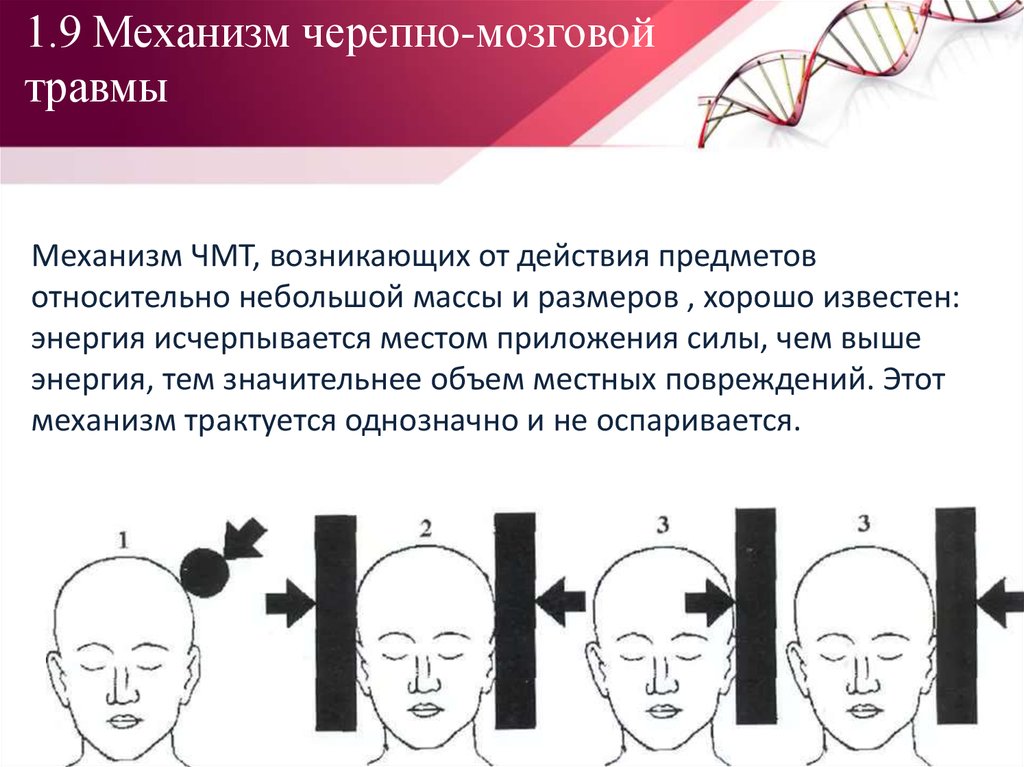
20. 1.9 Механизм черепно-мозговой травмы
Механизм ЧМТ, возникающих от действия предметовотносительно небольшой массы и размеров , хорошо известен:
энергия исчерпывается местом приложения силы, чем выше
энергия, тем значительнее объем местных повреждений. Этот
механизм трактуется однозначно и не оспаривается.
21. 2.0 Основные факты образования противоударных очагов
1) Очаговые ушибы мозга локализуютсяпреимущественно на основании и полюсах
лобных и височных долей; такая
локализация наблюдается при самых
разнообразных местах и направлениях
действия травмирующей силы, например,
как при ударах спереди, так и при ударах
сзади.
22. 2.0 Основные факты образования противоударных очагов (продолжение)
2) Очаговые ушибы мозга располагаютсяповерхностно, преимущественно в пределах
коры, и по большей части имеют вид конуса,
основание которого обращено к
поверхности мозга
23. 2.0 Основные факты образования противоударных очагов (продолжение)
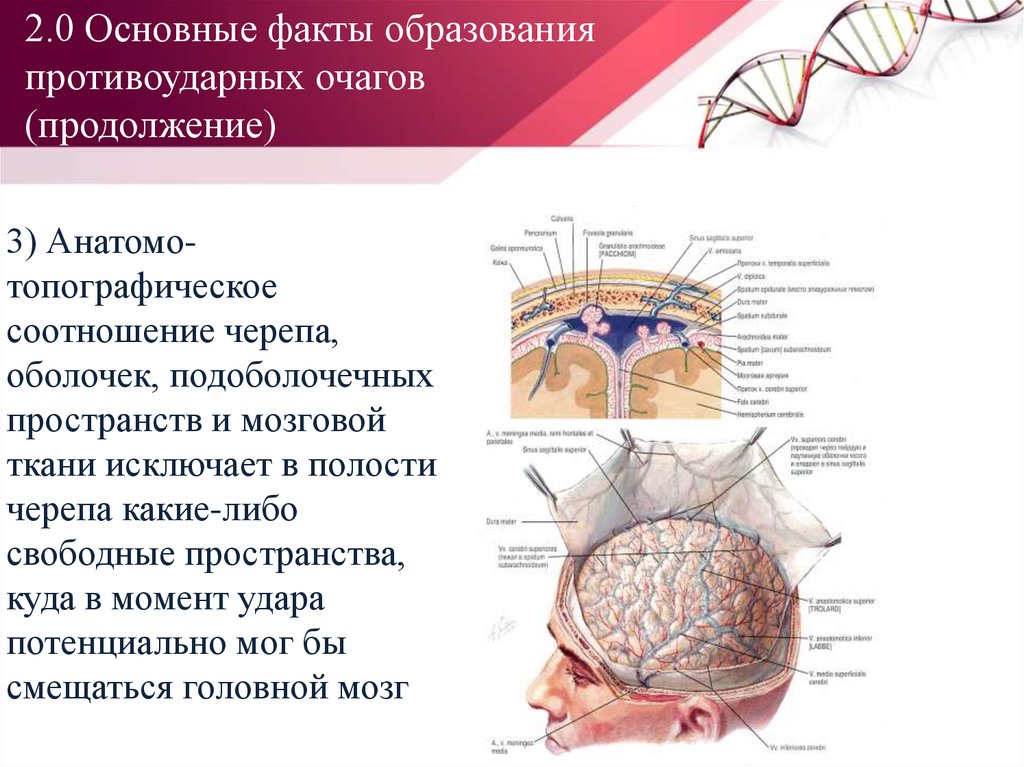
3) Анатомотопографическоесоотношение черепа,
оболочек, подоболочечных
пространств и мозговой
ткани исключает в полости
черепа какие-либо
свободные пространства,
куда в момент удара
потенциально мог бы
смещаться головной мозг
24. 2.0 Основные факты образования противоударных очагов (продолжение)
4) Головной мозгпрактически несжимаем,
дополнительное давление в
1 атм. уменьшает объем
головного мозга на 0,005%;
несжимаемость мозга во
многом связана с тем, что
его относительная
плотность близка к таковой
воды, которая, как
известно, практически
несжимаема;
25. 2.0 Основные факты образования противоударных очагов (продолжение)
5) Относительнаяплотность различных
внутричерепных структур
примерно одинакова:
серого вещества 1,029—
1,039, белого вещества
1,039—1,043, крови
1,050—1,060, ликвора
1,002—1,005;
следовательно, содержимое
полости черепа можно
представить как
относительно однородную
массу по плотности.
26. 2.1 Основные теории ЗЧМТ
• Вибрационная молекулярная теориясотрясения [Petit J., 1774]
NB! Вибрационная теория способна
обосновать появление противоударных
повреждений в лобных и височных долях
только при ударе сзади и не может
объяснить поражение этих же участков
мозга при отсутствии ушибов затылочных
долей при ударах спереди
27. 2.1 Основные теории ЗЧМТ (продолжение)
• Теория ликворного удара [Н. Duret в 1978 г]• Данную теорию первым опроверг [Polis А.,
1894]
• Лишь 100 лет спустя результаты специального
судебно-медицинского исследования,
проведенного А. М. Потемкиным (1975),
позволили автору прийти к выводу, что не
имеется достаточных морфологических
обоснований для утверждения о
возникновении в момент травмы
механических повреждений стенки
желудочков от удара ликворной волной
28. 2.1 Основные теории ЗЧМТ (продолжение)
Теория инерционного внутричерепногосмещения мозга W. Russel (1932).
Ее сущность сводится к тому, что в момент
удара движение черепа как жесткой
системы прекращается раньше, чем
головного мозга, который, благодаря своей
ригидности, продолжает смещаться в
направлении удара, а затем, имея упругие
свойства, резко возвращается в
первоначальное положение в полости черепа.
29. 2.1 Основные теории ЗЧМТ (продолжение)
Ротационная теория /A. Holbourn(1943) и R. Pudenz, С. Shelden
(1943, 1946)/
Авторы замещали черепа обезьян
прозрачным протезом и
подвергали голову животных
травматическому воздействию
сжатым воздухом. Движения
головного мозга регистрировали с
помощью высокоскорост-ной
киносъемки. На кинограммах
были зафиксированы сложные
вращательные движения
одновременно в 2—3 плоскостях.
30. 2.1 Основные теории ЗЧМТ (продолжение)
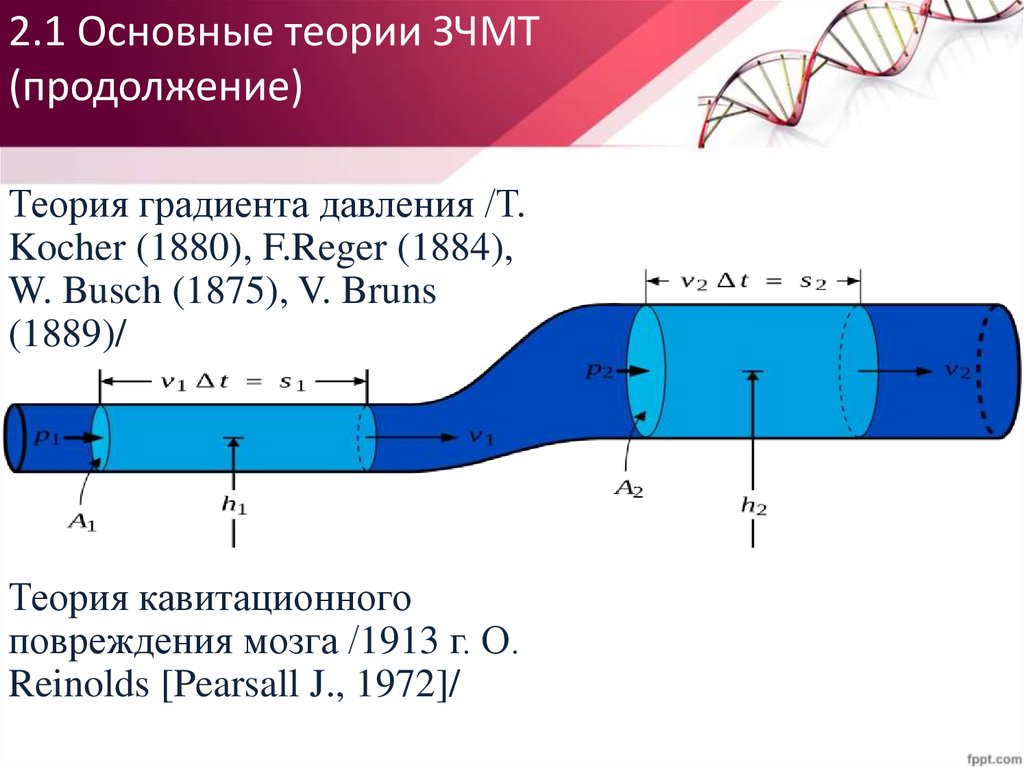
Теория градиента давления /Т.Kocher (1880), F.Reger (1884),
W. Busch (1875), V. Bruns
(1889)/
Теория кавитационного
повреждения мозга /1913 г. О.
Reinolds [Pearsall J., 1972]/
31. Подробно о механизмах ЧМТ и патоморфологии вы можете прочесть в книге
• Попов В.Л. Черепно-мозговая травма:Судебно-медицинские аспекты. — Л.:
Медицина, 1988.—240 с.: ил.
• Ссылка на книгу
http://dlx.bookzz.org/genesis/1354000/abaffe
5e9931c715cd8d620b286785d1/_as/
32. 2.2 Диагностика ЧМТ
• 1. Анамнестическая триада• 2. Внешний осмотр и пальпация места
повреждения
• 3. Неврологическое обследование
- общемозговые симптомы
- менингеальные симптомы
- менингеальный симптомокомплекс
• ЭХО-ЭС
• R-графия черепа
• Люмбальная пункция
• КТ- головы
• Церебральная ангиография
• Наложение диагностических
трефинационных отверстий
33. 2.2 Диагностика ЧМТ (продолжение)
• 1. Анамнестическая триада- тошнота и рвота
- утрата сознания после травмы
- ретро- и антеградная амнезия
34. 2.2 Диагностика ЧМТ (продолжение)
2. Внешний осмотрШкала комы Глазго
Начисление баллов
Открывание глаз (E, Eye response)
Произвольное — 4 балла
Как реакция на голос — 3 балла
Как реакция на боль — 2 балла
Отсутствует — 1 балл
Речевая реакция (V, Verbal response)
Больной ориентирован, быстрый и правильный ответ на заданный вопрос — 5 баллов
Больной дезориентирован, спутанная речь — 4 балла
Словесная окрошка, ответ по смыслу не соответствует вопросу — 3 балла
Нечленораздельные звуки в ответ на заданный вопрос — 2 балла
Отсутствие речи — 1 балл
Двигательная реакция (M, Motor response)
Целесообразное движение в ответ на болевое раздражение (отталкивание) — 5 баллов
Отдёргивание конечности в ответ на болевое раздражение — 4 балла
Патологическое сгибание в ответ на болевое раздражение — 3 балла
Патологическое разгибание в ответ на болевое раздражение — 2 балла
Отсутствие движений — 1 балл
Интерпретация полученных результатов
15 баллов — сознание ясное.
10—14 баллов — умеренное и глубокое оглушение.
9—10 баллов — сопор.
7—8 баллов — кома-1.
5—6 баллов — кома-2
3-4 балла — кома-3
35. 2.2 Диагностика ЧМТ (продолжение)
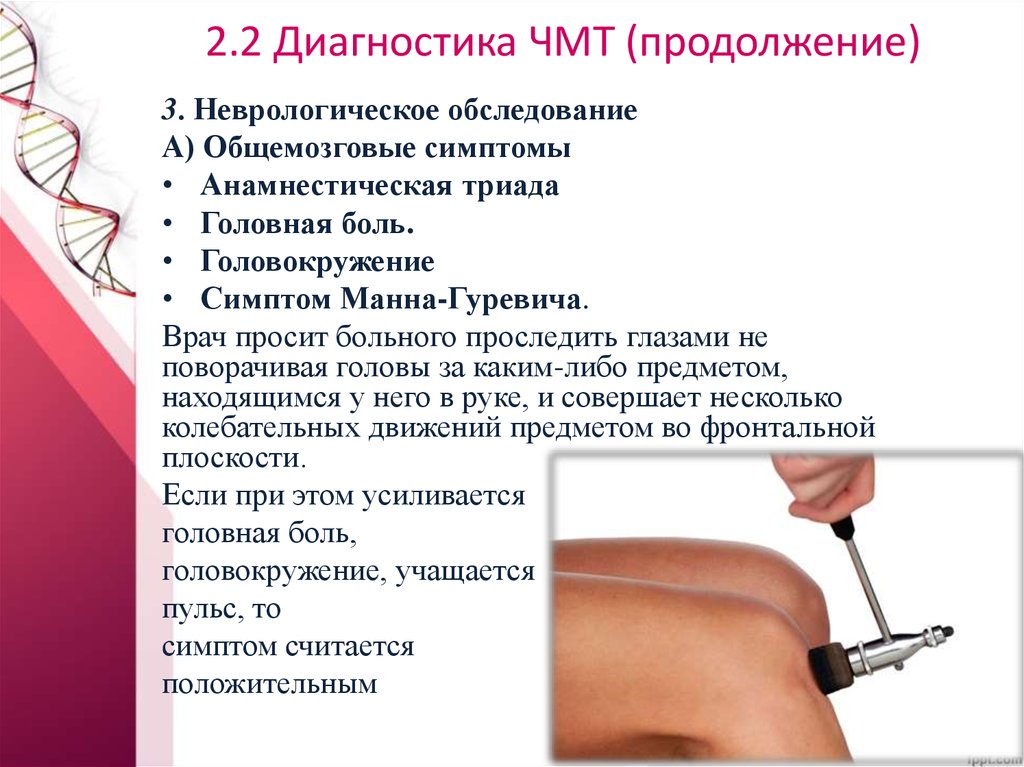
3. Неврологическое обследованиеА) Общемозговые симптомы
• Анамнестическая триада
• Головная боль.
• Головокружение
• Симптом Манна-Гуревича.
Врач просит больного проследить глазами не
поворачивая головы за каким-либо предметом,
находящимся у него в руке, и совершает несколько
колебательных движений предметом во фронтальной
плоскости.
Если при этом усиливается
головная боль,
головокружение, учащается
пульс, то
симптом считается
положительным
36. 2.2 Диагностика ЧМТ (продолжение)
3. Неврологическое обследованиеБ) Локальные (очаговые) симптомы
• парезы
• параличи
• расстройства чувствительности
• афазия
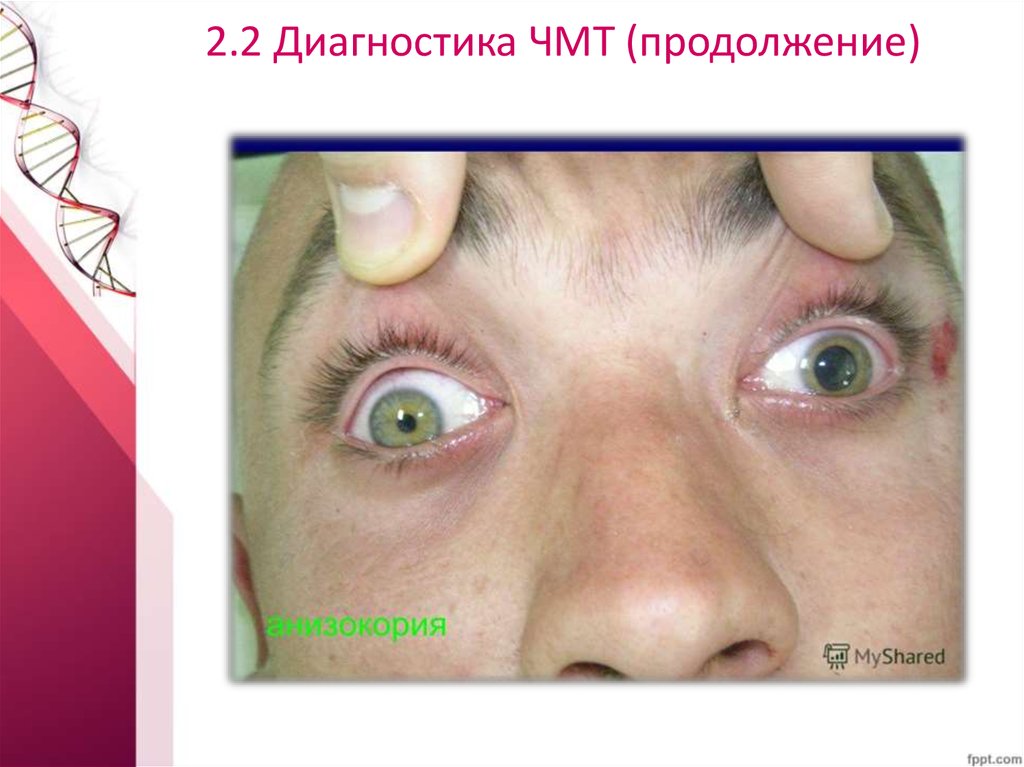
• анизокория
• сглаженность носогубной складки
• девиация языка
37. 2.2 Диагностика ЧМТ (продолжение)
38. 2.2 Диагностика ЧМТ (продолжение)
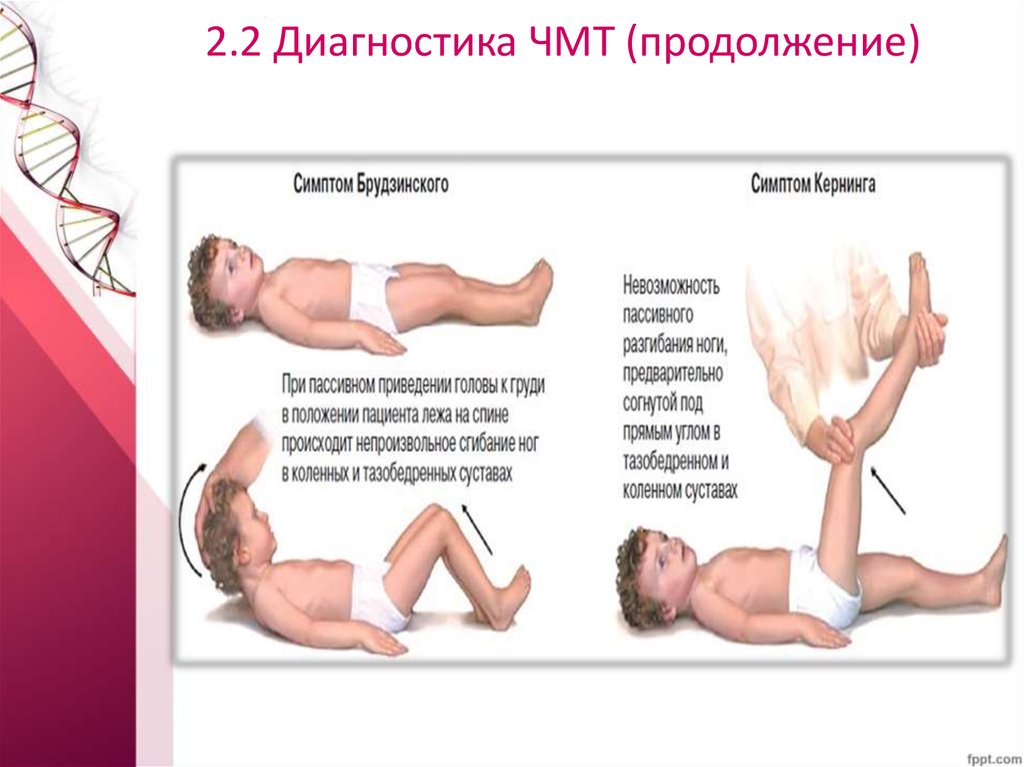
3. Неврологическое обследованиеВ) Менингеальные симптомы
• Вынужденное положение лежа на боку с
запрокинутой головой, подтянутыми к животу
коленями
• Светобоязнь
• Тошнота и рвота
• Ригидность затылочных мышц
• Симптомы Кенига и Брудзинского
• Лихорадка до 39-40°С
39. 2.2 Диагностика ЧМТ (продолжение)
40. 2.2 Диагностика ЧМТ (продолжение)
3. Неврологическое обследованиеВ) Стволовые синдромы
• Верхнестволовой
• Нижнестволовой
• Дислокационный
41. 2.2 Диагностика ЧМТ (продолжение)
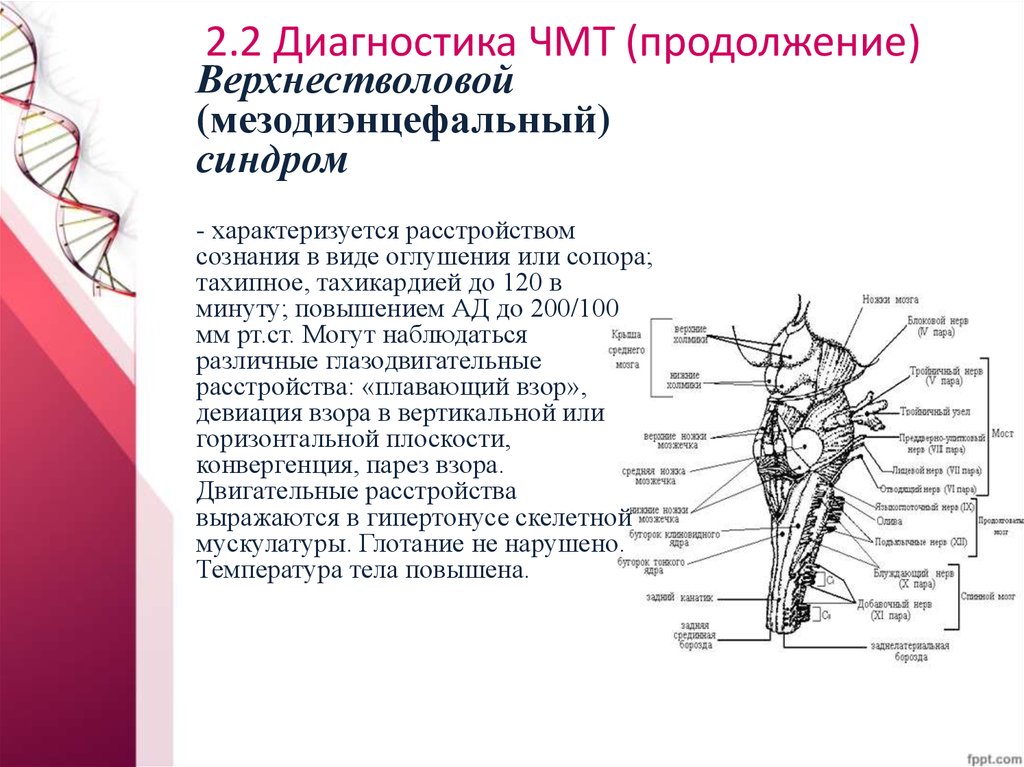
Верхнестволовой(мезодиэнцефальный)
синдром
- характеризуется расстройством
сознания в виде оглушения или сопора;
тахипное, тахикардией до 120 в
минуту; повышением АД до 200/100
мм рт.ст. Могут наблюдаться
различные глазодвигательные
расстройства: «плавающий взор»,
девиация взора в вертикальной или
горизонтальной плоскости,
конвергенция, парез взора.
Двигательные расстройства
выражаются в гипертонусе скелетной
мускулатуры. Глотание не нарушено.
Температура тела повышена.
42. 2.2 Диагностика ЧМТ (продолжение)
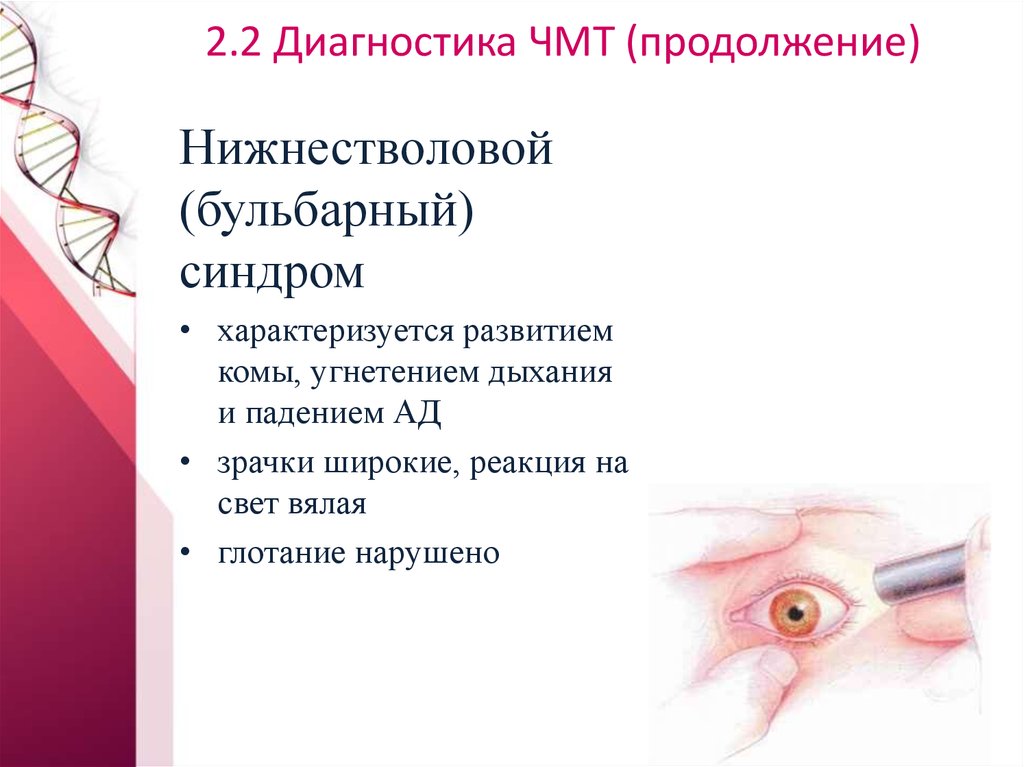
Нижнестволовой(бульбарный)
синдром
• характеризуется развитием
комы, угнетением дыхания
и падением АД
• зрачки широкие, реакция на
свет вялая
• глотание нарушено
43. 2.2 Диагностика ЧМТ (продолжение)
Дислокационныйсиндром
быстрый переход от
верхнестволового к
нижнестволовому в
результате вклинения и
ущемления
продолговатого мозга
44. 2.2 Диагностика ЧМТ (продолжение)
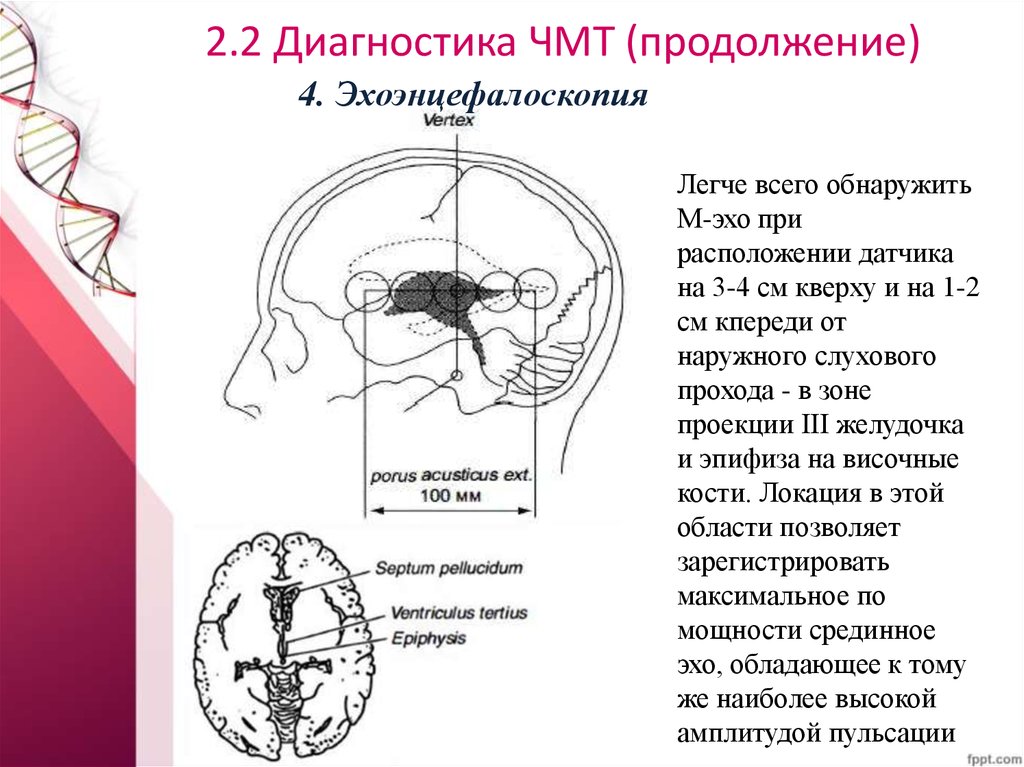
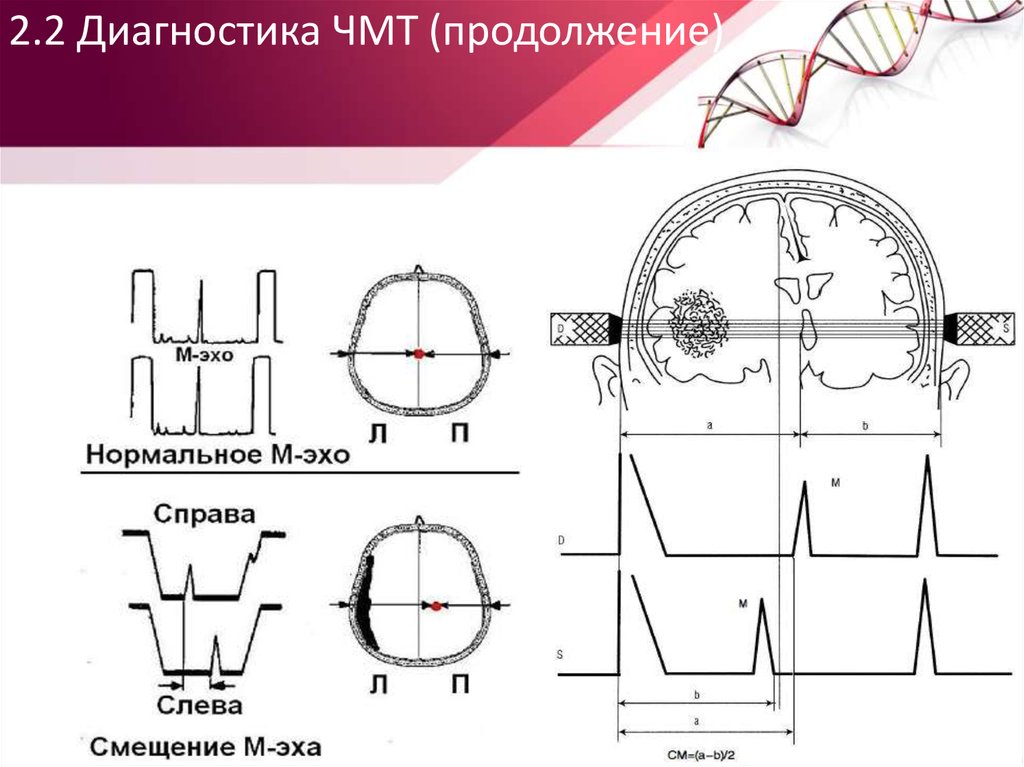
4. ЭхоэнцефалоскопияЛегче всего обнаружить
М-эхо при
расположении датчика
на 3-4 см кверху и на 1-2
см кпереди от
наружного слухового
прохода - в зоне
проекции III желудочка
и эпифиза на височные
кости. Локация в этой
области позволяет
зарегистрировать
максимальное по
мощности срединное
эхо, обладающее к тому
же наиболее высокой
амплитудой пульсации
45. 2.2 Диагностика ЧМТ (продолжение)
46. 2.2 Диагностика ЧМТ (продолжение)
• Подробнее про ЭХО-ЭС можно прочесть вНеврология. Национальное руководство.
Ред. Е.И. Гусев, А.Н. Коновалов, В.И.
Скворцова, А.Б. Гехт 2009 г.
47. 2.2 Диагностика ЧМТ (продолжение)
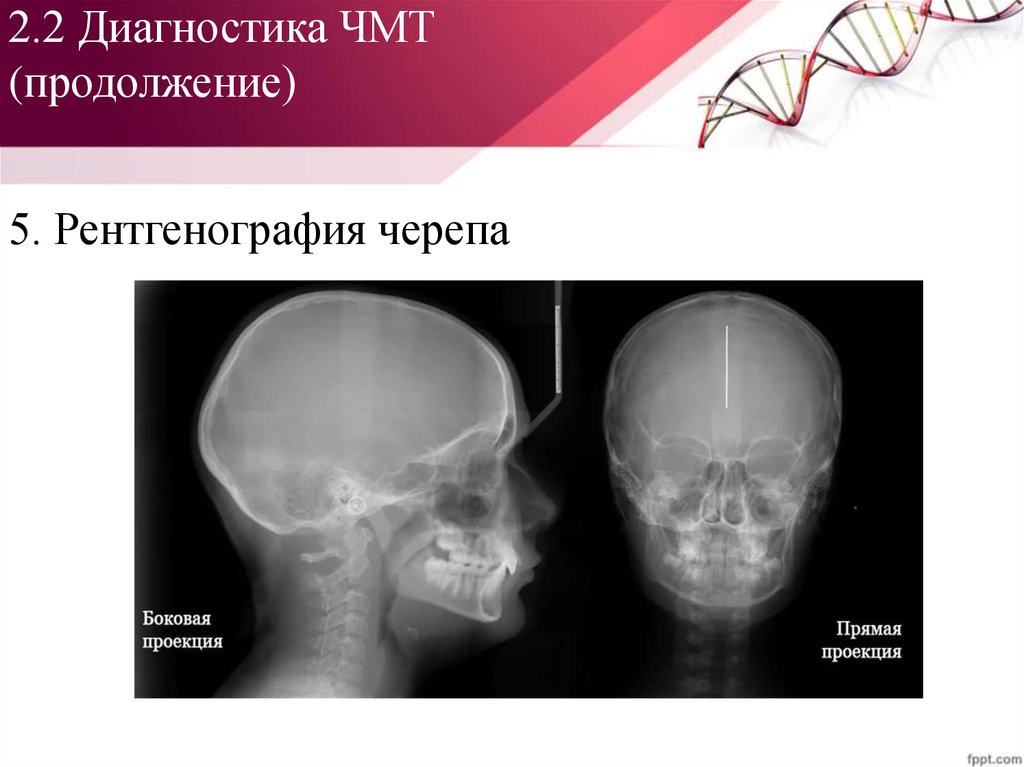
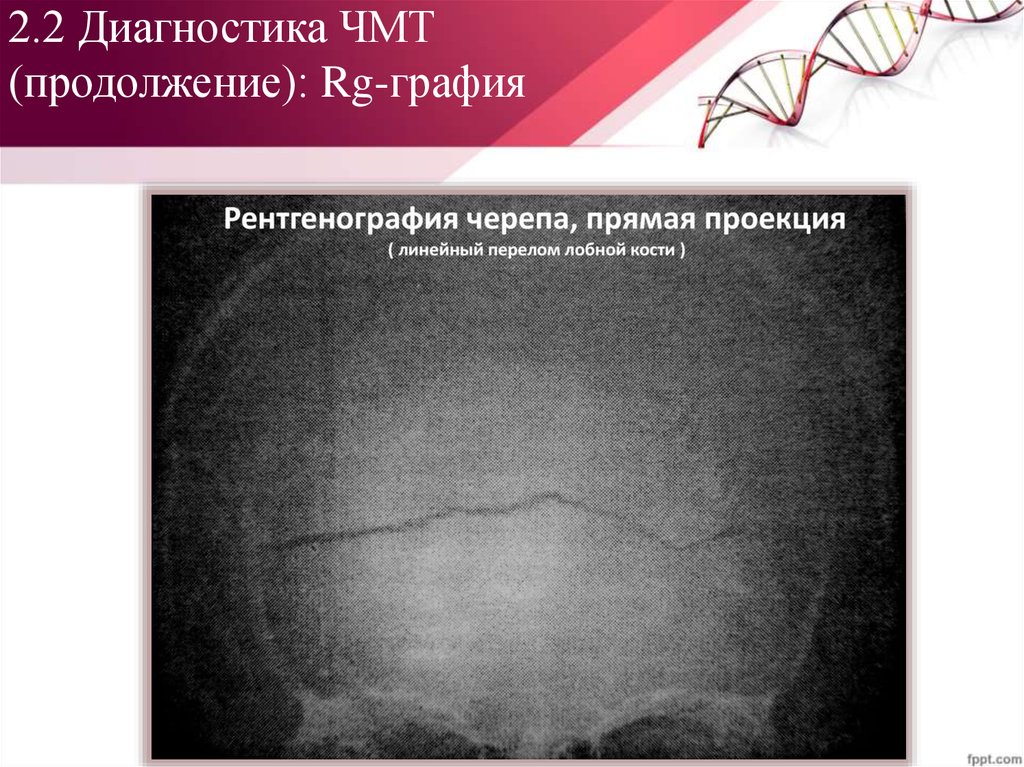
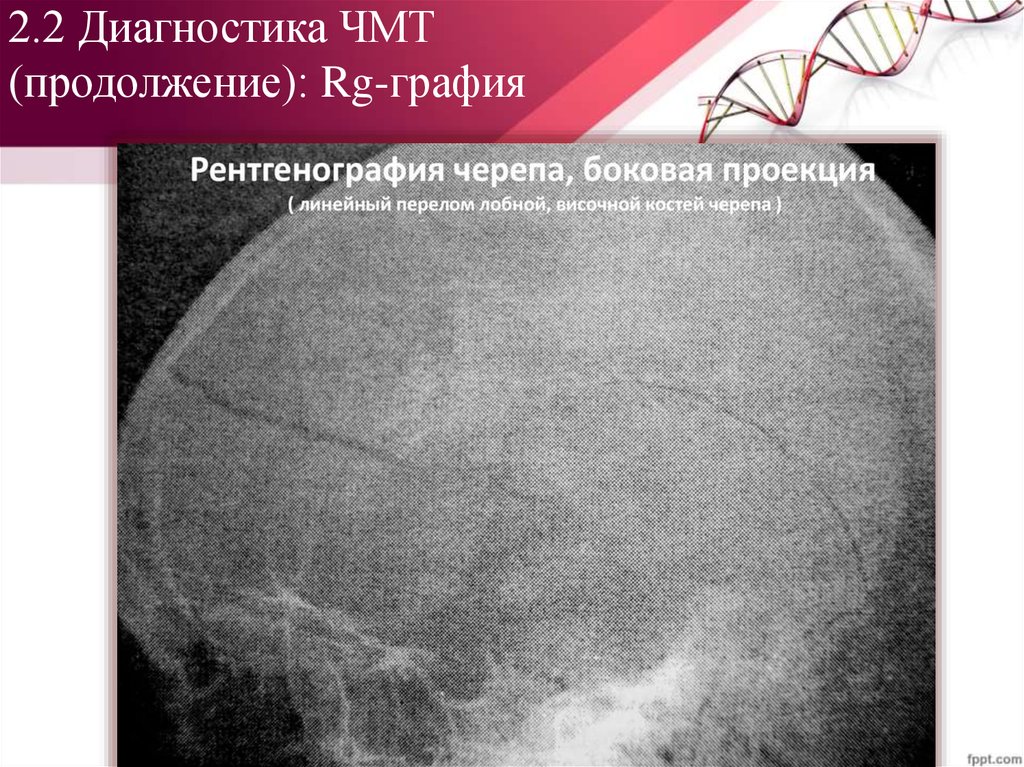
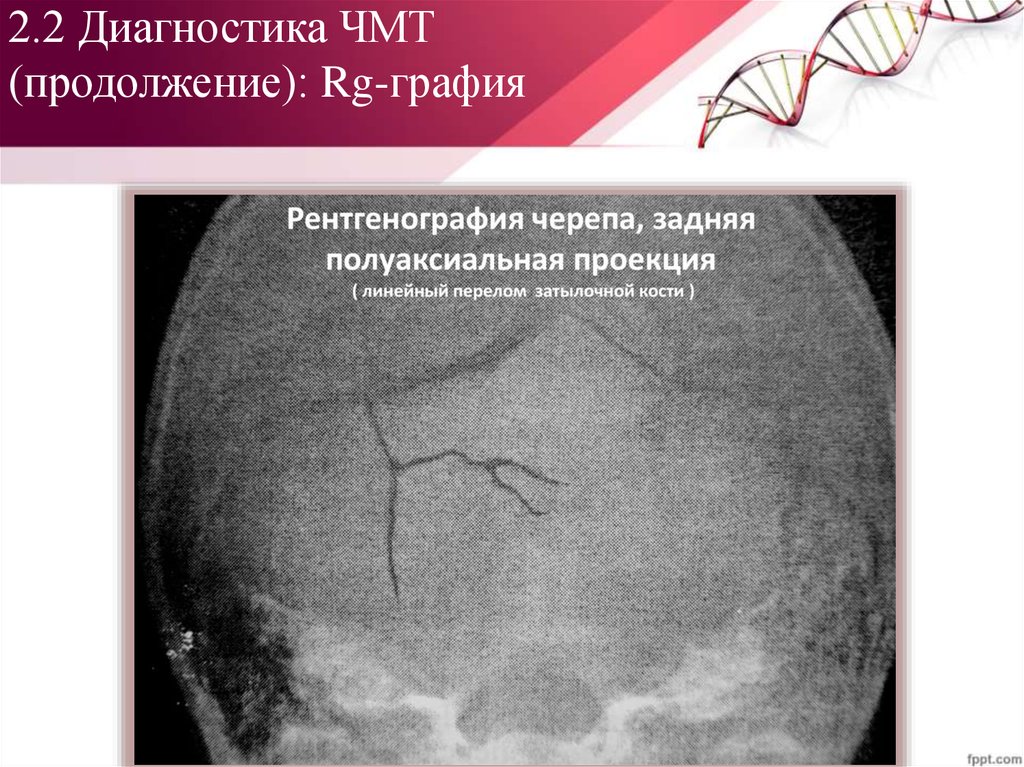
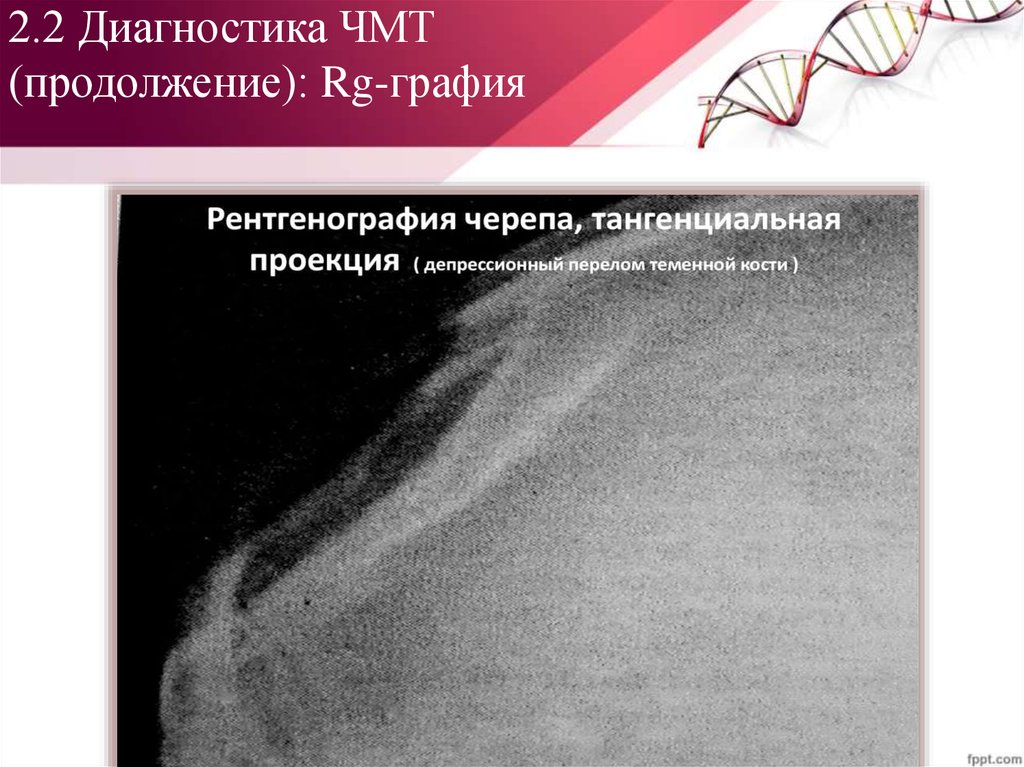
5. Рентгенография черепа48. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
Классификация переломовчерепа:
I. Переломы свода черепа
II. Переломы основания
черепа:
a. Переломы ПЧЯ
b. Переломы СЧЯ
c. Переломы ЗЧЯ
Виды переломов:
a. Линейные
b. Штыкообразные
c. Звездчатые
d. Кольцевые
e. Оскольчатые
f. Черепичные
g. Дырчатые
h. Вдавленные
(импрессионные и
депрессионные)
49. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
Рентгенологические признаки переломов МайковаСтроганова и Рохлин ( 1955 г.):A. Повышение прозрачности
B. Раздвоение
C. Зигзагообразность
D. Прямолинейность
E. Узость просвета
50. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
51. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
52. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
53. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
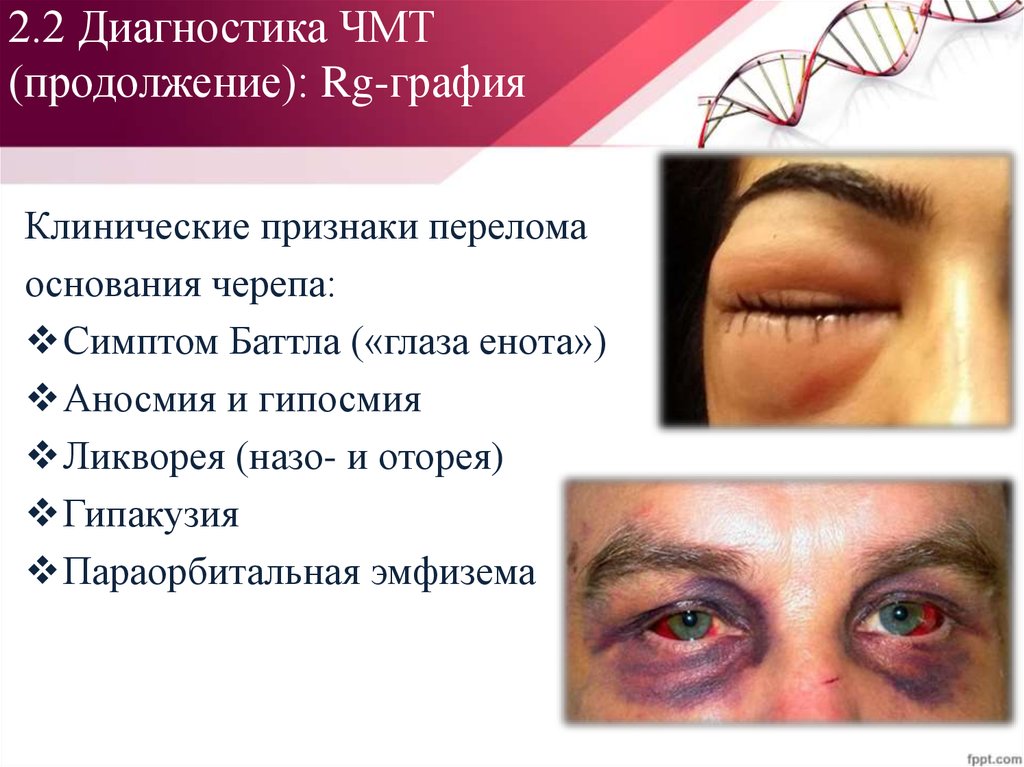
54. 2.2 Диагностика ЧМТ (продолжение): Rg-графия
Клинические признаки переломаоснования черепа:
Симптом Баттла («глаза енота»)
Аносмия и гипосмия
Ликворея (назо- и оторея)
Гипакузия
Параорбитальная эмфизема
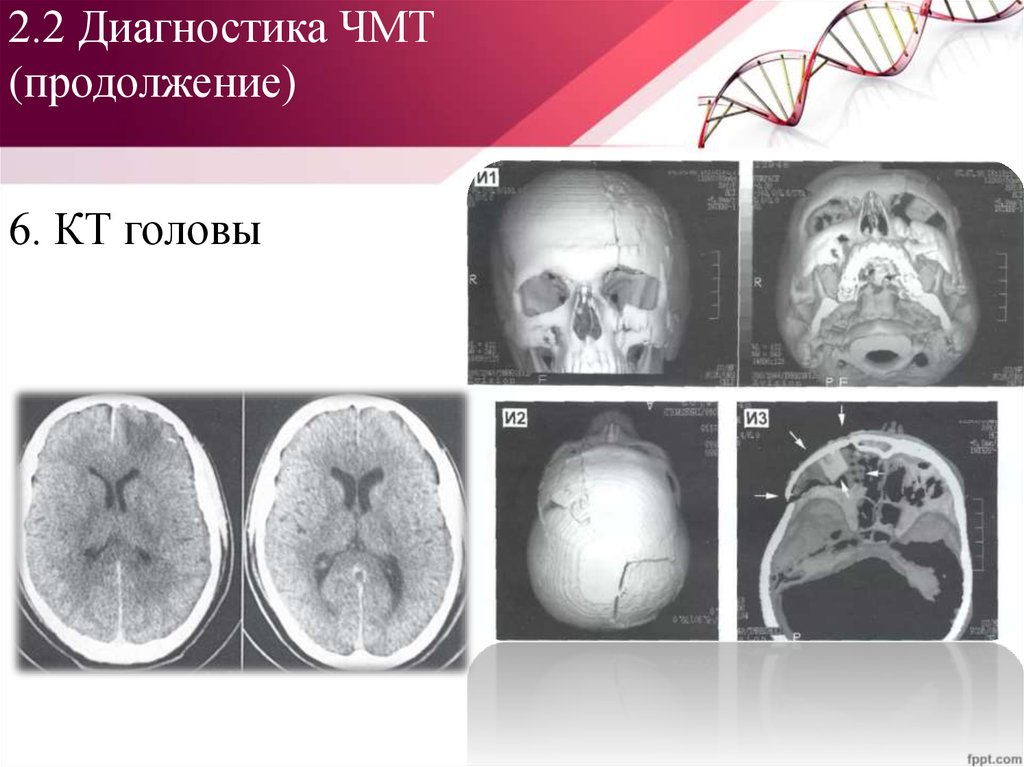
55. 2.2 Диагностика ЧМТ (продолжение)
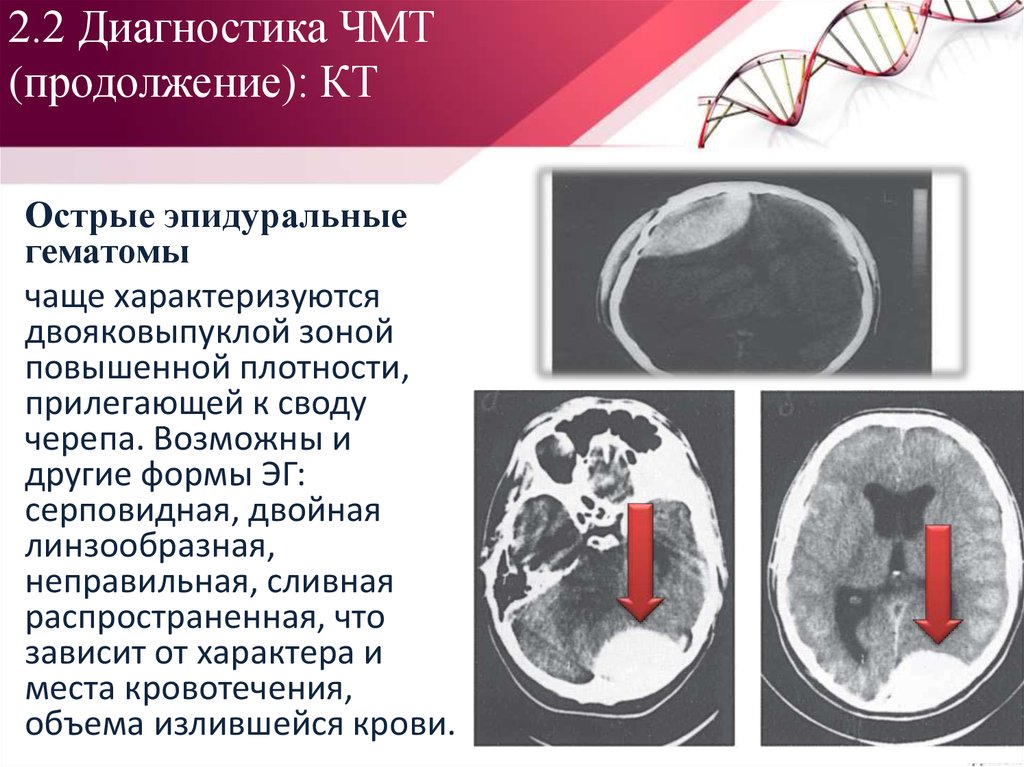
6. КТ головы56. 2.2 Диагностика ЧМТ (продолжение): КТ
Острые эпидуральныегематомы
чаще характеризуются
двояковыпуклой зоной
повышенной плотности,
прилегающей к своду
черепа. Возможны и
другие формы ЭГ:
серповидная, двойная
линзообразная,
неправильная, сливная
распространенная, что
зависит от характера и
места кровотечения,
объема излившейся крови.
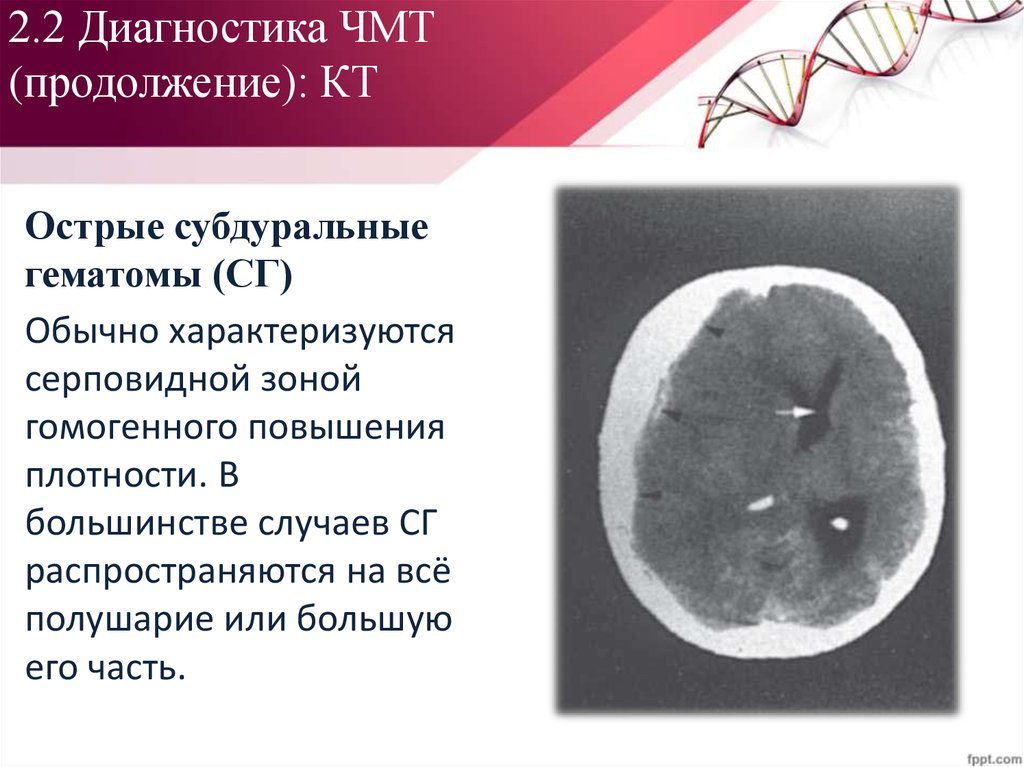
57. 2.2 Диагностика ЧМТ (продолжение): КТ
Острые субдуральныегематомы (СГ)
Обычно характеризуются
серповидной зоной
гомогенного повышения
плотности. В
большинстве случаев СГ
распространяются на всё
полушарие или большую
его часть.
58. 2.2 Диагностика ЧМТ (продолжение): КТ
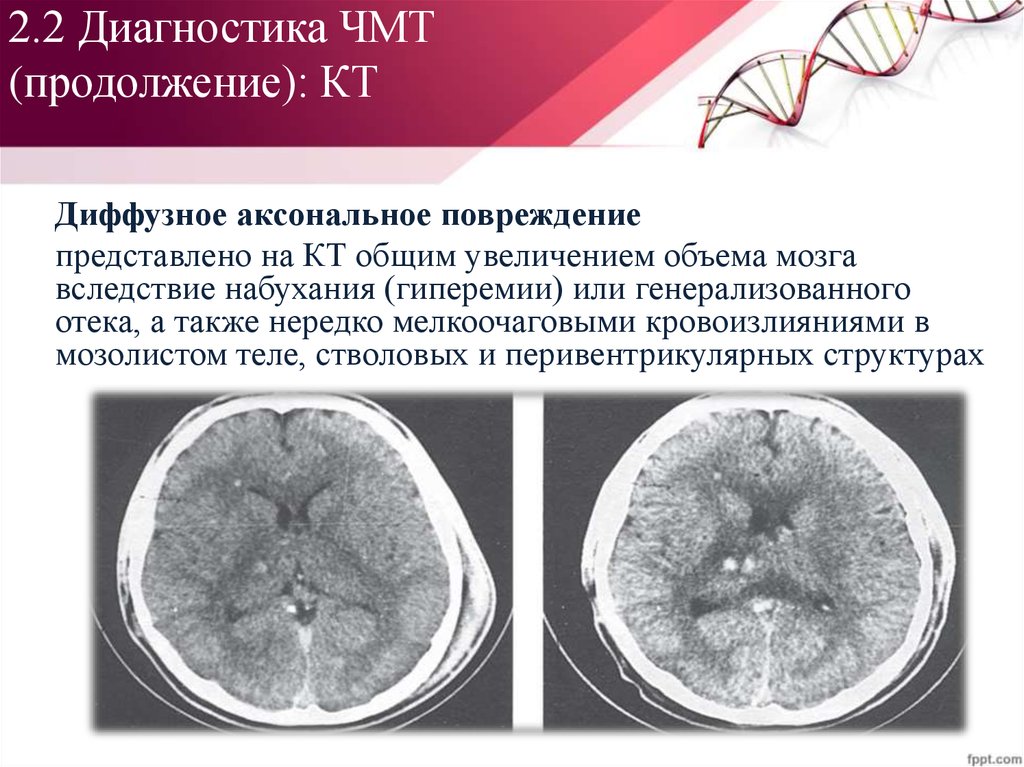
Диффузное аксональное повреждениепредставлено на КТ общим увеличением объема мозга
вследствие набухания (гиперемии) или генерализованного
отека, а также нередко мелкоочаговыми кровоизлияниями в
мозолистом теле, стволовых и перивентрикулярных структурах
59. 2.2 Диагностика ЧМТ (продолжение): КТ
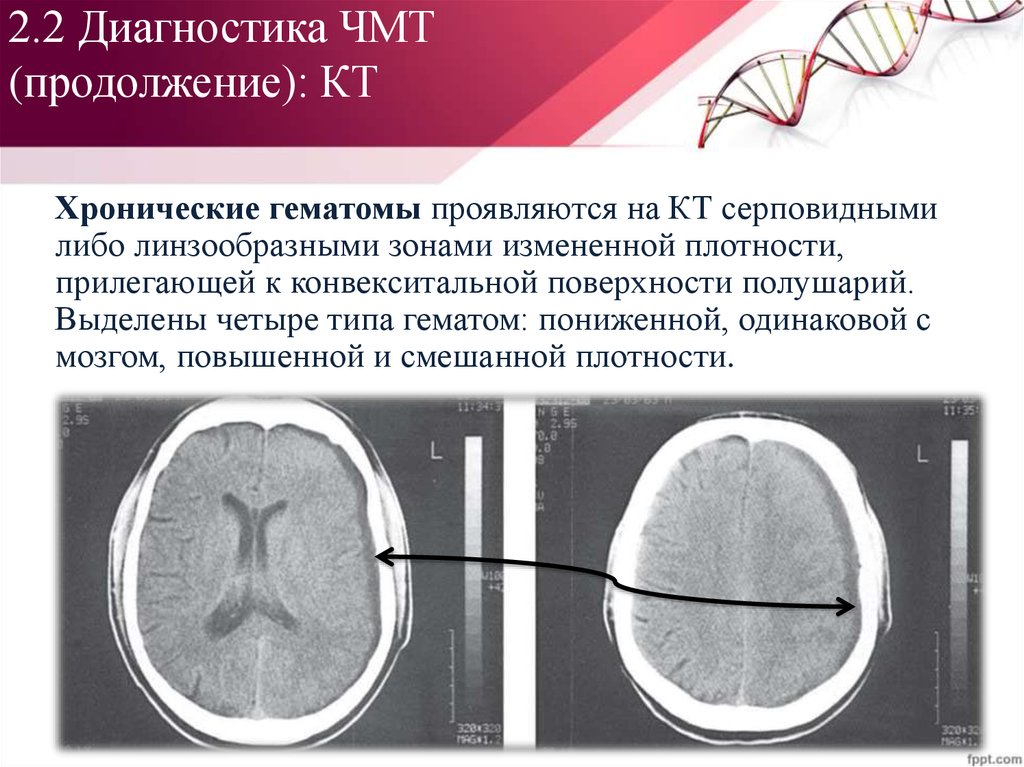
Хронические гематомы проявляются на КТ серповиднымилибо линзообразными зонами измененной плотности,
прилегающей к конвекситальной поверхности полушарий.
Выделены четыре типа гематом: пониженной, одинаковой с
мозгом, повышенной и смешанной плотности.
60. 2.2 Диагностика ЧМТ (продолжение): КТ
Субдуральная гигрома- следствие разрыва
арахноидальной
оболочки с утечкой
ликвора в субдуральное
пространство и
скоплением ее в виде
объема. Она заключена в
капсулу, как гематома и
ведет себя как
хроническая
субдуральная гематома.
61. 2.2 Диагностика ЧМТ (продолжение): ЛП
При нейротравме показаниями к проведению ЛП являются:• субарахноидальное кровоизлияние
• при ушибах головного мозга, менингиты, менингоэнцефалиты, миелиты,
другие воспалительные
• осложнения или подозрение на них, ликворея, открытая гидроцефалия,
арахноидит и др.
62. 2.2 Диагностика ЧМТ (продолжение): ЛП
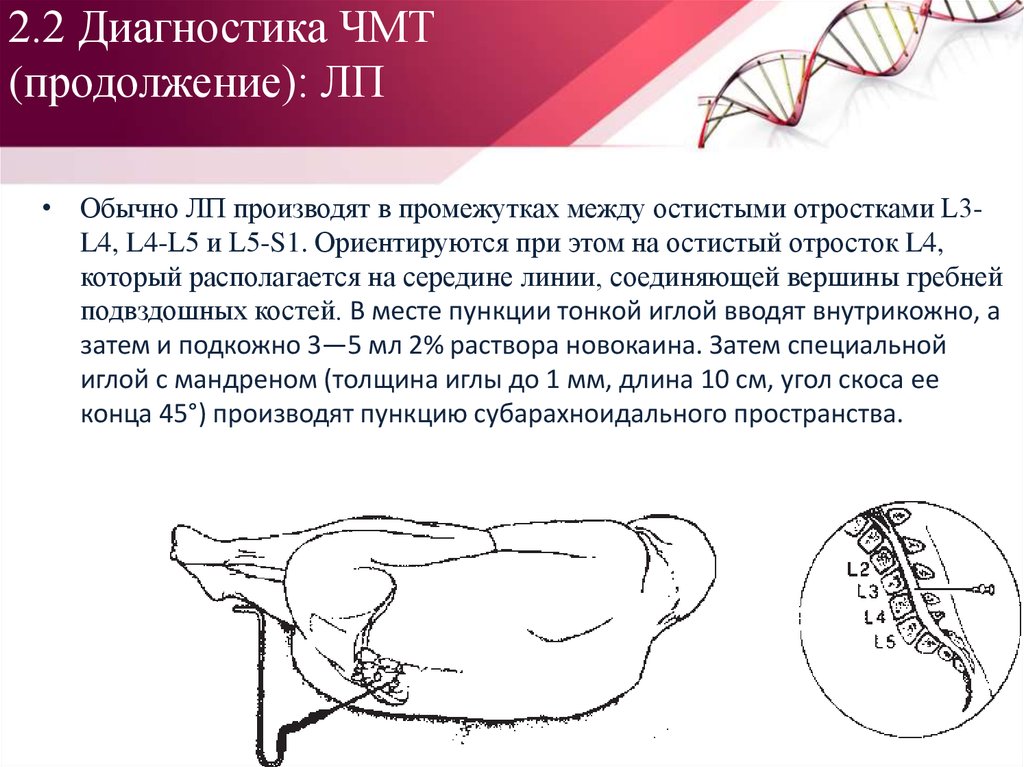
• Обычно ЛП производят в промежутках между остистыми отростками L3L4, L4-L5 и L5-S1. Ориентируются при этом на остистый отросток L4,который располагается на середине линии, соединяющей вершины гребней
подвздошных костей. В месте пункции тонкой иглой вводят внутрикожно, а
затем и подкожно 3—5 мл 2% раствора новокаина. Затем специальной
иглой с мандреном (толщина иглы до 1 мм, длина 10 см, угол скоса ее
конца 45°) производят пункцию субарахноидального пространства.
63. 2.2 Диагностика ЧМТ (продолжение): ФО
• Наложение поисковых фрезевыхотверстий (ФО) — метод
хирургической диагностики
травматических внутричерепных
гематом был предложен Kronlein
в 1895 году. Он рекомендовал
делать отверстия для
обнаружения эпидуральных
гематом в местах наиболее
частого их расположения —
соответственно проекциям
ветвей средней оболочечной
артерии
64. 2.2 Диагностика ЧМТ (продолжение): ФО
• ФО в диагностическихцелях показаны при
невозможности
дооперационной
верификации причин
предполагаемого
травматического сдавления
головного мозга другими
методами исследования
(компьютерная
томография, каротидная
ангиография и др).
65. 2.2 Диагностика ЧМТ (продолжение): ФО
Последовательность наложения фрезевых отверстий66. 2.3 Классификация гематом по объёму
67. 2.3 Хирургическое лечение: Принципы первичной хирургической обработки.
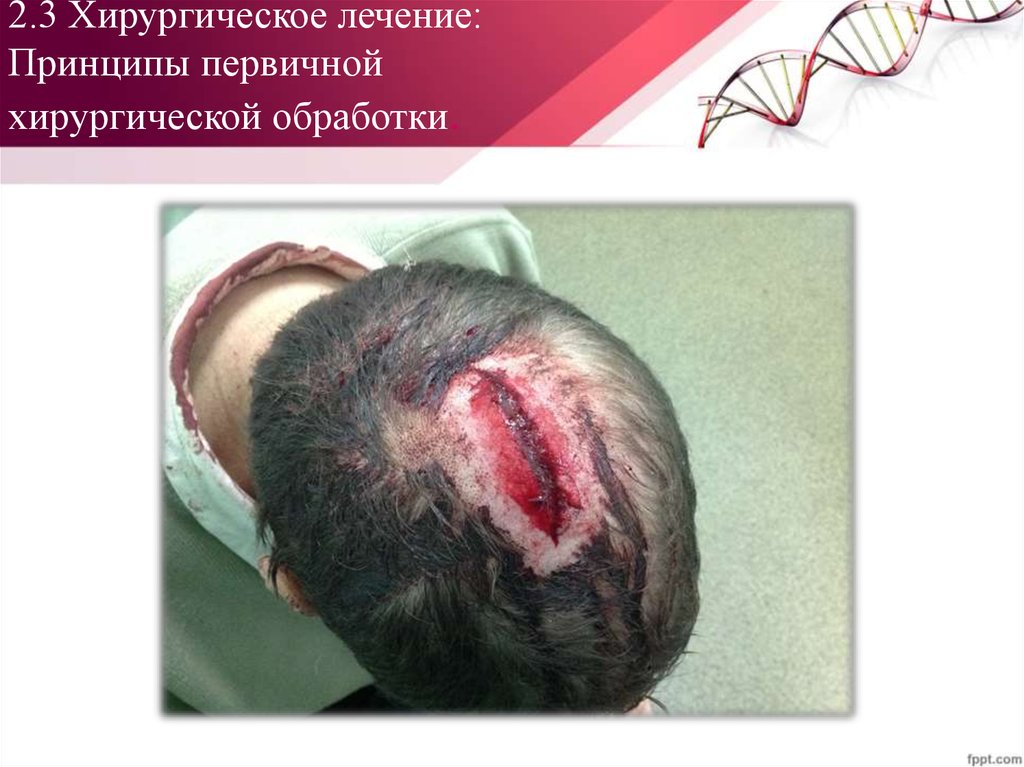
Показание:• наличие раны мягких тканей головы
Противопоказание:
• терминальное состояние больных,
сопровождающееся критическим нарушением
жизненно-важных функций;
• состояние шока и психомоторного возбуждения
Оптимальным сроком первичной хирургической
обработки ран мягких покровов черепа считают
первые 4—8 часов с момента ранения
68. 2.3 Хирургическое лечение: Принципы первичной хирургической обработки.
69. 2.3 Хирургическое лечение: Принципы первичной хирургической обработки.
Схематическое изображениеформирования ротационного лоскута с
помощью дугообразного разреза
70. 2.4 Хирургическое лечение ЧМТ: продолжение
1. Традиционным методом являетсякостно-пластическая или
резекционная трепанация черепа с
удалением жидкой части и сгустков
гематомы.
2. Дренирование преимущественно
подострых и хронических гематом.
3. Удаление гематом с применением
эндоскопической техники
71. 2.4 Хирургическое лечение ЧМТ
• Костно-пластическая (краниотомия):если временно удалённый костный
лоскут будет установлен на место /
участок резекции замещается
пластическим материалом
• Резекционная: при удалении участка
свода черепа без рассечения ТМО
• Декомпрессионная: не замещение дефекта
для создания долговременной внешней
декомпрессии (рассечение и
расширяющая пластика ТМО)
72. 2.4 Хирургическое лечение ЧМТ. Общие принципы трепанации черепа:
голова больного была слегка приподнятапо отношению к туловищу и не должна
быть сильно согнута или повернута по
отношению к туловищу;
голова больного должна быть
подготовлена за несколько минут до
разреза кожи;
основание кожно-апоневротического
лоскута всегда должно быть направлено к
основанию черепа, в сторону главных
питающих сосудов данной области;
73. 2.4 Хирургическое лечение ЧМТ. Общие принципы трепанации черепа (продолжение):
Кровотечение из поврежденных кожныхсосудов останавливают наложением
кровоостанавливающих зажимов,
специальных кожных клипс (Michel,
Raney, Aesculap)захватывая, кроме сосуда,
обязательно и апоневроз.
74. 2.4 Хирургическое лечение ЧМТ. Общие принципы трепанации черепа (продолжение):
75. 2.4 Хирургическое лечение ЧМТ. Общие принципы трепанации черепа (продолжение):
Вскрытие твердой мозговой оболочкичаще всего осуществляют
крестообразным или подковообразным
разрезом;
Разрез ТМО начинают в бессосудистой
зоне;
Коагуляцию сосудов твердой оболочки
лучше производить до ее вскрытия;
76. 2.4 Хирургическое лечение ЧМТ. Костно-пластическая трепанация в лобной области:
ОдносторонняяДвухсторонняя
(бифронтальная)
Эта трепанация черепа выполняются
для доступа к лобным долям и
образованиям передней черепной ямки.
77. 2.4 Хирургическое лечение ЧМТ. Костно-пластическая трепанация в височной области:
Пациент укладывается в положении набоку или на спине, при этом под
плечевой пояс подкладывается подушка
или валик;
Голова поворачивается таким образом,
чтобы она лежала горизонтально и ее
положение не должно нарушать естественный отток венозной крови из
полости черепа.
Схематическое изображение костнопластической трепанации в височной
области: 1 — линия кожного разреза: 2
— линия костного распила; 3 —
область резекции кости.
78. 2.4 Хирургическое лечение ЧМТ. Костно-пластическая трепанация в лобно-височной области:
Схематическое изображение положениябольного при выполнении костнопластической трепанации в лобновисочной области
Схематическое изображение костнопластической трепанации в лобновисочной области: 1 — линия кожного
разреза; 2 — линия костного распила.
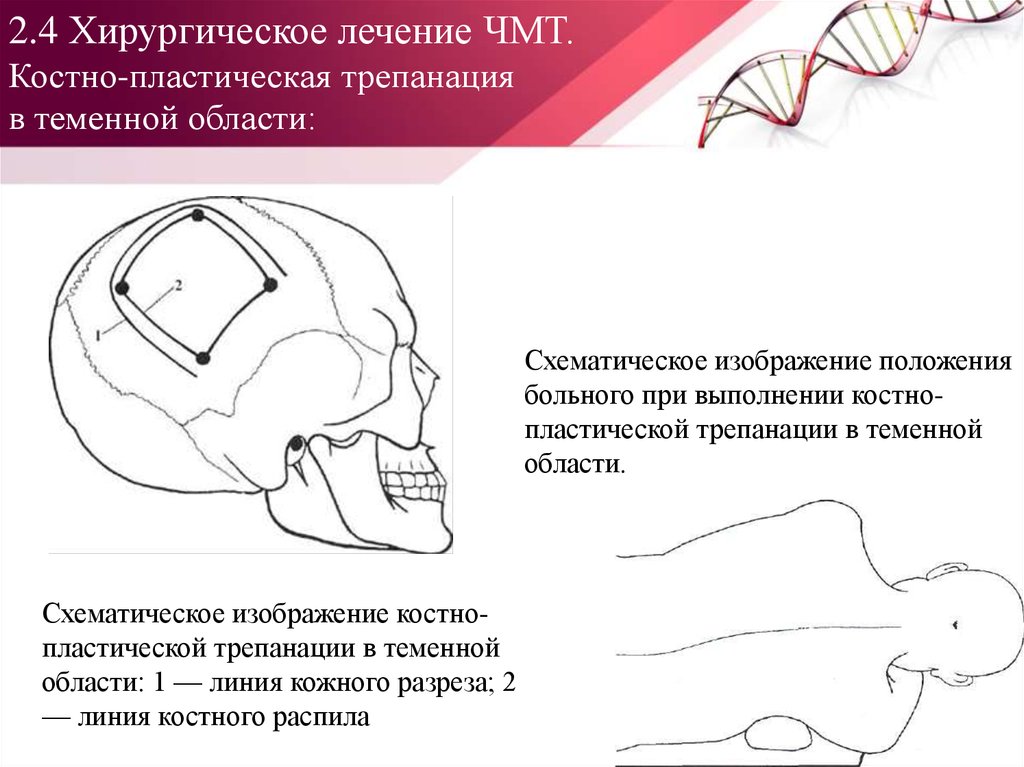
79. 2.4 Хирургическое лечение ЧМТ. Костно-пластическая трепанация в теменной области:
Схематическое изображение положениябольного при выполнении костнопластической трепанации в теменной
области.
Схематическое изображение костнопластической трепанации в теменной
области: 1 — линия кожного разреза; 2
— линия костного распила
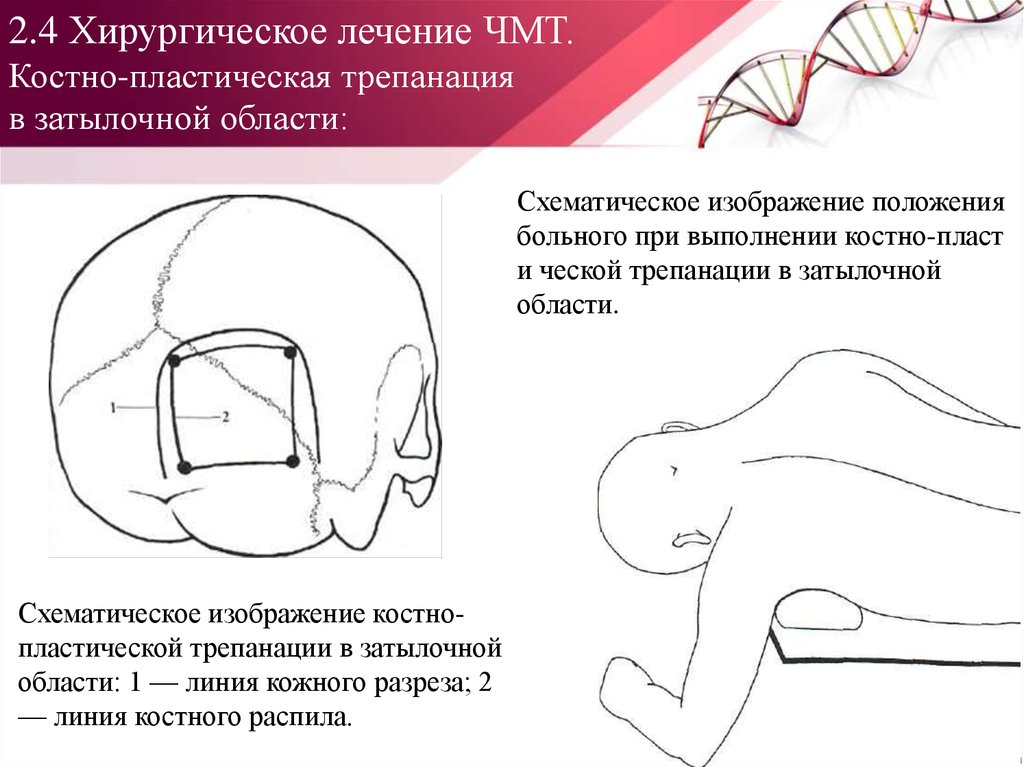
80. 2.4 Хирургическое лечение ЧМТ. Костно-пластическая трепанация в затылочной области:
Схематическое изображение положениябольного при выполнении костно-пласт
и ческой трепанации в затылочной
области.
Схематическое изображение костнопластической трепанации в затылочной
области: 1 — линия кожного разреза; 2
— линия костного распила.
81. 2.4 Хирургическое лечение ЧМТ. Костно-пластическая трепанация
Трепанация задней черепнойямки
Медианная субокципитальная
трепанация
Парамедианная
субокципитальная резекционная
трепанация
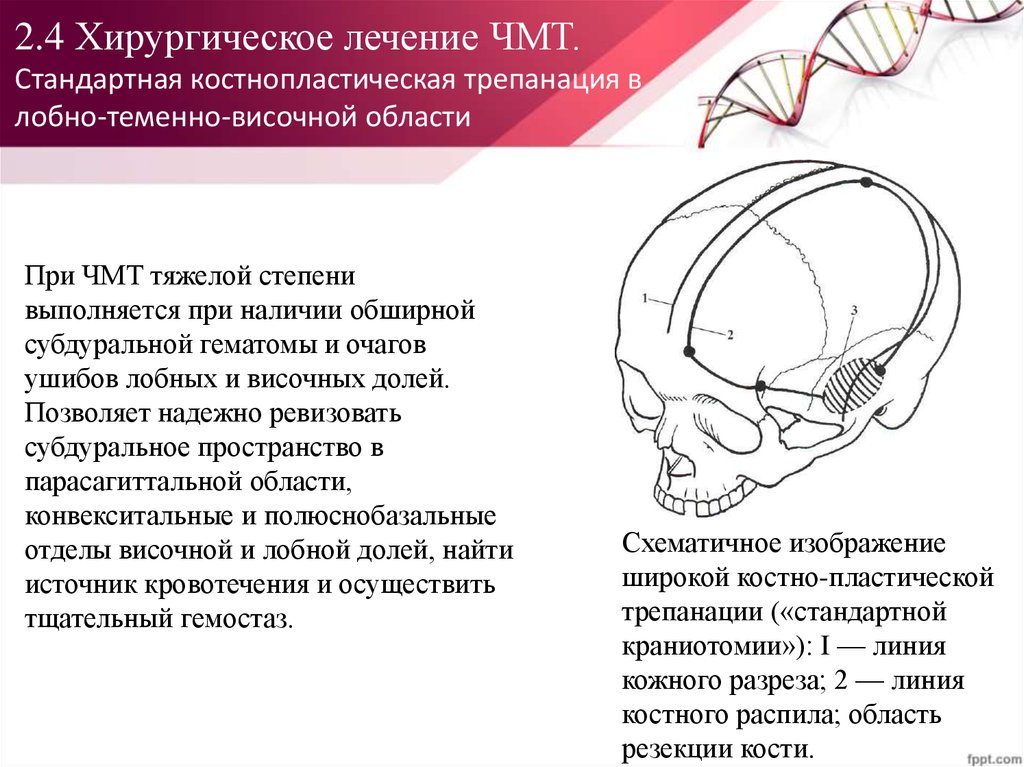
82. 2.4 Хирургическое лечение ЧМТ. Стандартная костнопластическая трепанация в лобно-теменно-височной области
2.4 Хирургическое лечение ЧМТ.Стандартная костнопластическая трепанация в
лобно-теменно-височной области
При ЧМТ тяжелой степени
выполняется при наличии обширной
субдуральной гематомы и очагов
ушибов лобных и височных долей.
Позволяет надежно ревизовать
субдуральное пространство в
парасагиттальной области,
конвекситальные и полюснобазальные
отделы височной и лобной долей, найти
источник кровотечения и осуществить
тщательный гемостаз.
Схематичное изображение
широкой костно-пластической
трепанации («стандартной
краниотомии»): I — линия
кожного разреза; 2 — линия
костного распила; область
резекции кости.
83. 2.4 Хирургическое лечение ЧМТ. Двухсторонняя декомпрессионная трепанация
Двухсторонняядекомпрессионная трепанация
черепа при диффузном отеке и
набухании мозга:
практически не
используется;
нет четких показаний
84. Эпидуральная гематома
85. 2.4 Хирургическое лечение ЧМТ Последовательность удаления с/д гематомы
86. 2.5 Список использованной литературы:
1) КЛИНИЧЕСКОЕ РУКОВОДСТВО ПО ЧЕРЕПНОМОЗГОВОЙТРАВМЕ том I, том II глава 1-ая. Под редакцией академика
РАМН А.Н. Коновалова, профессора Л.Б. Лихтермана,
профессора А.А. Потапова
2) Social and epidemiological aspects of craniocerebral trauma
(REVIEW); D. M. Ovsyannikov, A. A., V. N. Kolesov, A. I.
Bubashvili
3) Попов В.Л. Черепно-мозговая травма: Судебно-медицинские
аспекты. — Л.: Медицина, 1988.—240 с.: ил.
4) Неврология. Национальное руководство. Ред. Е.И. Гусев, А.Н.
Коновалов, В.И. Скворцова, А.Б. Гехт 2009 г.











































 medicine
medicine