Similar presentations:
Ревматические болезни
1. Чувашский государственный университет имени И.Н. Ульянова Медицинский факультет Кафедра общей и клинической морфологии и
ЧУВАШСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТИМЕНИ И.Н. УЛЬЯНОВА
МЕДИЦИНСКИЙ ФАКУЛЬТЕТ
КАФЕДРА ОБЩЕЙ И КЛИНИЧЕСКОЙ МОРФОЛОГИИ И
СУДЕБНОЙ МЕДИЦИНЫ
РЕВМАТИЧЕСКИЕ БОЛЕЗНИ
Лектор: к.м.н Гималдинова Н.Е.
2. План лекции
• 1. Ревматизм• 2. Ревматоидный артрит
• 3. Системная красная волчанка
• 4. Склеродермия
3. Ревматические болезни -
Ревматические болезни группа заболеваний, основанием развития которыхявляется прогрессирующая системная
дезорганизация соединительной ткани и сосудов,
обусловленная иммунными нарушениями
4.
Впервые эта группа заболеваний была выделенаП. Клемперером в 1941 г. на основании изучения
ревматизма и системной красной волчанки и названа
«коллагеновыми болезнями», так как основные
изменения были представлены фибриноидными
изменениями коллагеновых волокон.
С 1964 г. для изучения этой группы болезней стали
широко использоваться методы иммуноморфологии.
Обнаружено, что для всех этих заболеваний
характерно иммунное воспаление, развивающееся в
связи с нарушенным гомеостазом.
5. Большая заслуга в разработке этой проблемы принадлежит академикам А.И. Нестерову, Е.М. Тарееву и А.И. Струкову, которым была
присуждена в 1974 гЛенинская премия.
6. Классификация ревматических болезней
- Ревматизм- Ревматоидный артрит (РА)
- Системная красная волчанка (СКВ)
- Системная склеродермия
- Узелковый периартериит (УП) и другие системные
васкулиты
- Дерматомиозит
- Болезнь или синдром Шегрена
- Болезнь Бехтерева
7. Общие признаки всей группы ревматических болезней
Наличие хронического очагаинфекции
Нарушение иммунного гомеостаза,
• представленного реакциями ГНТ с развитием
экссудативно-некротических проявлений и ГЗТ, с
образованием клеточных инфильтратов, диффузных
или очаговых (гранулематозных)
Генерализованные васкулиты,
• Возникающие в сосудах микроциркуляторного
русла
8.
Системное прогрессирующееповреждение соединительной ткани
• Включающее 4 стадии
Хроническое волнообразное
течение
• Периоды обострения и ремиссии
9.
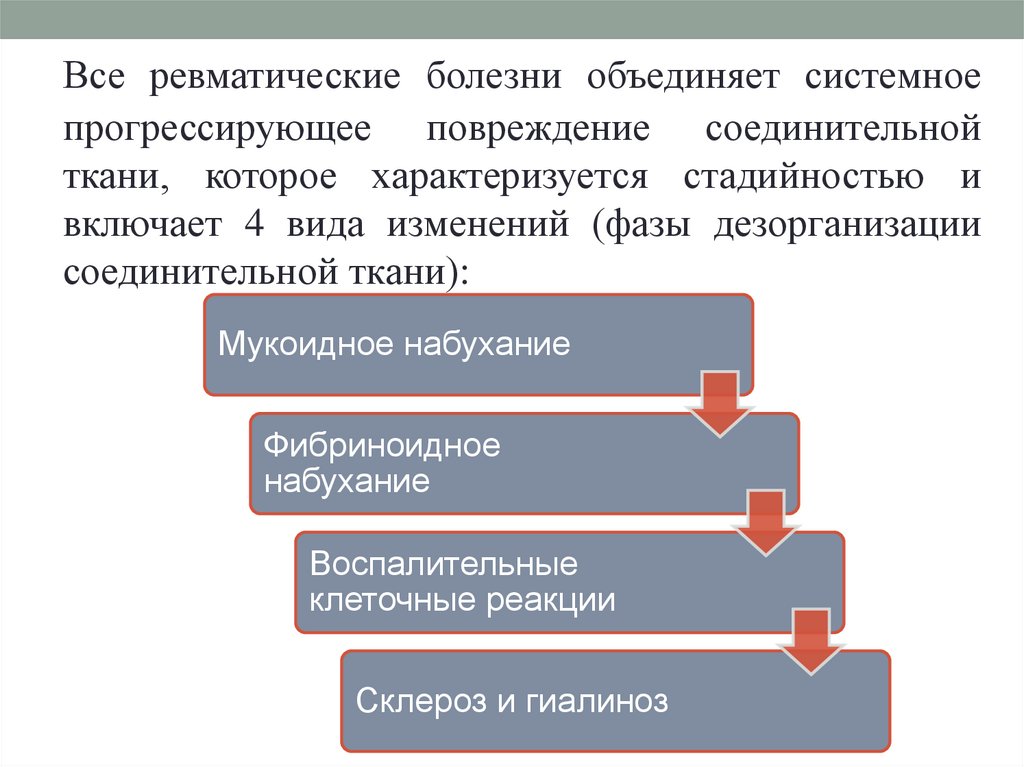
Все ревматические болезни объединяет системноепрогрессирующее повреждение соединительной
ткани, которое характеризуется стадийностью и
включает 4 вида изменений (фазы дезорганизации
соединительной ткани):
Мукоидное набухание
Фибриноидное
набухание
Воспалительные
клеточные реакции
Склероз и гиалиноз
10. Этиология и патогенез
• В этиологии и патогенезе ревматических болезнейбольшую роль играют:
Инфекционный фактор
Иммунопатологические
реакции
Аллергические реакции
11. Патогенез ревматических болезней
12
3
• Очаговые хронические инфекции
• Напряжение и извращение иммунной реакции
организма
• Аутоиммунизация
4
• Образование токсических иммунных
комплексов и иммунокомпетентных клеток
5
• Повреждение сосудов микроциркуляторного
русла органов и тканей
6
• Системная прогрессирующая дезорганизация
соединительной ткани
12. Ревматизм
13.
• Ревматизм (болезнь Сокольского-Буйо) –это хроническое заболевание инфекционно-аллергического
происхождения, характеризующееся системной
дезорганизацией соединительной ткани с
преимущественным поражением ткани сердца.
Этиология ревматизма
• Ведущая роль в развитии ревматизма принадлежит βгемолитическому стрептококку группы A (Streptococcus
pyogenes) преимущественно М-серотипа 1.
• Мутациям генов, кодирующих М-белок клеточной стенки, в
геноме стрептококков.
• Генетическая предрасположенность.
14.
• Стрептококки образуют ферменты и вещества,обладающие патогенным действием на ткани и клетки
организма-хозяина.
• К ним относятся:
• - разрушающая соответствующий хемотаксический
фактор С5а-пептидаза,
• - повреждающий мембрану клеток-мишеней
пневмолизин,
• - стрептолизины О и S,
• - активирующая плазминоген стрептокиназа и др.
15. Патогенез ревматизма
16.
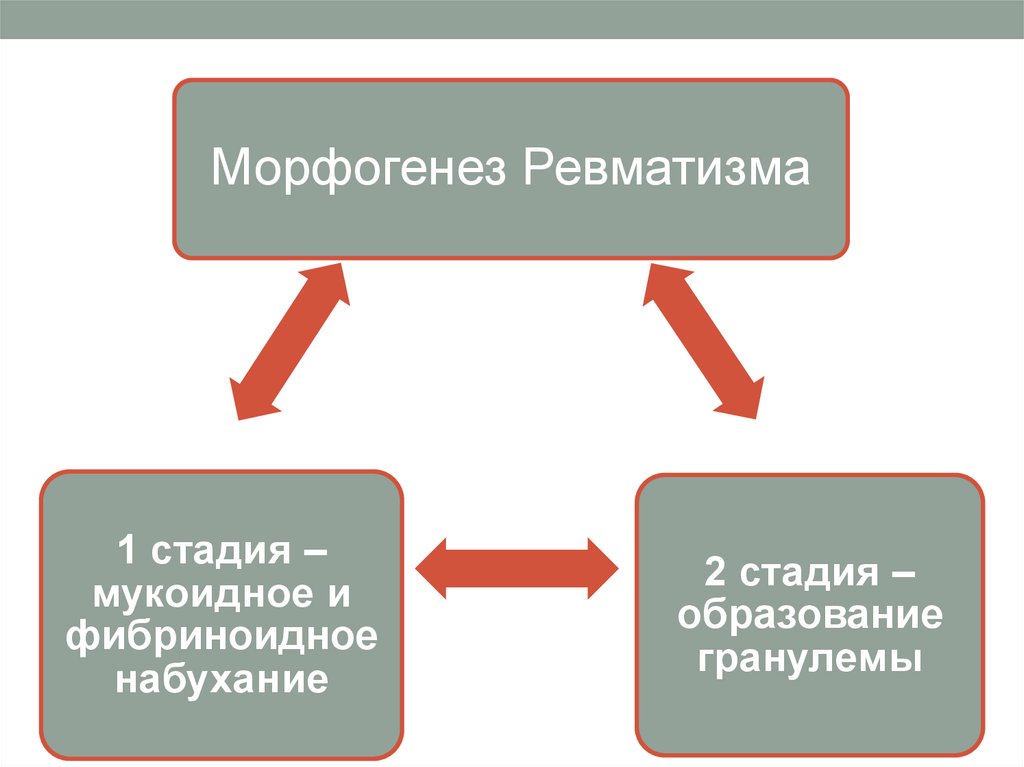
Морфогенез Ревматизма1 стадия –
мукоидное и
фибриноидное
набухание
2 стадия –
образование
гранулемы
17. Мукоидное набухание
• После сенсибилизации в соединительной ткани сердцаувеличивается количество и перераспределение
мукополисахаридов, преимущественно
гликозаминогликанов
накапливаются
гиалуроновая и хондроитинсерная кислоты
которые повышают сосудистую и тканевую проницаемость
жидкость накапливается в очаге набухания и
пропитывает коллагеновые волокна, вызывая их набухание
и отек .
• Эта стадия обратима. Для нее характерен феномен
метахромазии.
18.
• Неизмененная частьклапанного
эндокарда окрашена
в синий цвет (1).
• Участки мукоидного
набухания в
сиреневый (2).
19. Фибриноидное набухание
• Мукоидное набухание прогрессирует и в тканипроникают белки плазмы
(альбумины, глобулины, фибриноген)
В тканях появляется фибриноид.
Набухание сменяется фибриноидным некрозом –
распадаются массы фибриноида
(коллагеновые волокна на отдельные волокна, белки до
аминокислот, клетки теряют ядра и разрушаются)
20.
21. Клеточные воспалительные реакции проявляются 2мя вариантами: - образование гранулемы, - неспецифическая реакция.
• Образование гранулемы – это ответная клеточнаяреакция, которая была описана в 1904 году немецким
патологоанатомом Ашоффом, а в 1929 году Талалаев
описал морфогенез гранулемы. Назначение ашоффталалаевской гранулёмы заключается в фагоцитозе
некротических масс, содержащих остатки иммунных
комплексов. Гранулёма имеет определённую
динамику, отражающую реакции иммунокомпетентной
системы.
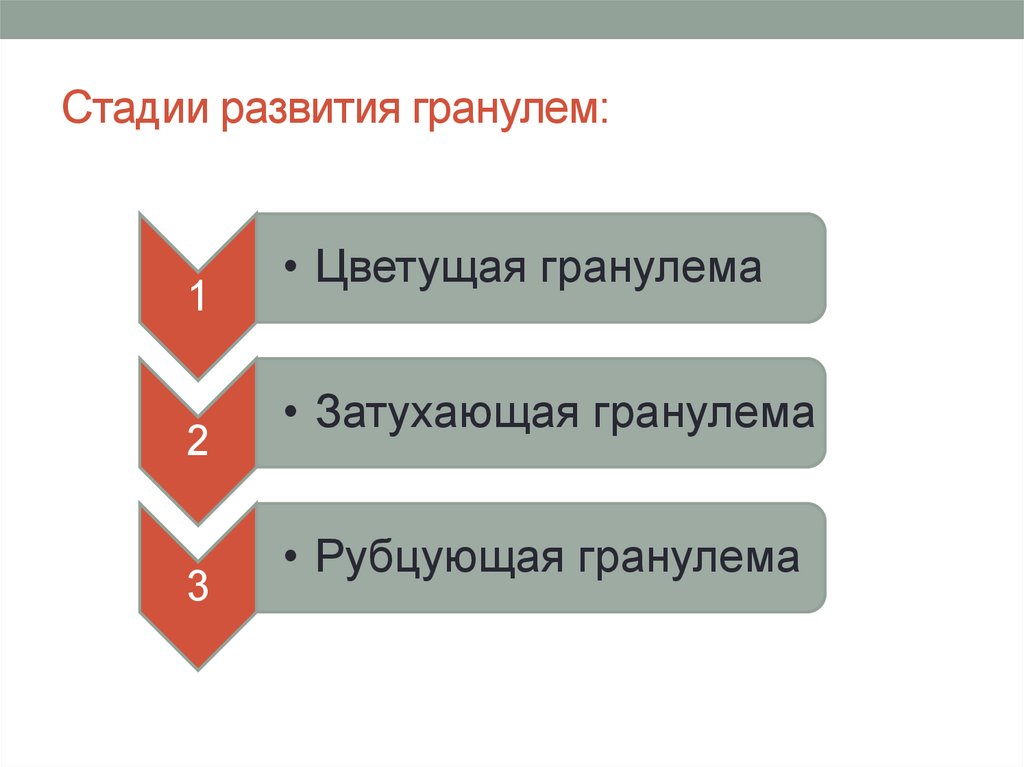
22. Стадии развития гранулем:
12
3
• Цветущая гранулема
• Затухающая гранулема
• Рубцующая гранулема
23. Цветущая гранулема
• Вокруг очага фибриноидного некрозапоявляются крупные, светлые макрофаги с
базофильной цитоплазмой, и отдельные
лейкоциты.
• Морфогенез цветущей гранулемы:
• При фибриноидном набухании происходит
активация молодых местных клеток
соединительной ткани – макрофагов.
24.
• Ядра в клетках округляются,происходит накопление ДНК и
увеличение размеров клеток.
• Эти крупные клетки с
гиперхромными ядрами
начинают ориентироваться
вокруг глыбчатых масс
фибриноида, что приводит к
образованию типичного
ревматического узелка, в
котором клетки располагаются
полисадообразно или
веерообразно вокруг
центрально расположенных
масс фибриноида.
25. Увядающая гранулема
• Макрофаги фагоцитируютнекротические массы.
• Клетки гранулемы
вытягиваются, границы их
контурируются более четко,
фибриноидные массы в
центре узелка почти
исчезают. Образуется
увядающая или затухающая
гранулема.
26. Цветущая гранулема Увядающая гранулема
27. Рубцующая гранулема
Последний этап формирования ревматической гранулемы.Клетки приобретают еще более вытянутую форму и
становятся похожими на фибробласты.
• Между клетками появляются в начале аргирофильные, а
затем коллагеновые волокна.
• Фибриноид полностью
рассасывается.
• Размеры узелка
уменьшаются.
28. Склероз
• Заключительная стадия ревматического поражениясоединительной ткани, носит системный характер, но
наиболее выражен в:
• - оболочках сердца,
• - стенках сосудов,
• - серозных оболочках.
• Может быть:
• первичный – в исходе фибриноидного изменения
соединительной ткани;
• вторичный – в исходе клеточных пролифераций и
гранулем.
29. Склероз и гиалиноз клапана сердца
30. Неспецифические клеточные реакции
1. Проявляются появлением в межуточнойткани лимфогистиоцитарных инфильтратов
с примесью лейкоцитов, имеющих не
узелковый, а диффузный или очаговый
характер.
2. Васкулиты в системе
микроциркуляторного русла в ЦНС,
эндокринных железах, легких, коже и др.
органах.
31. Клинико-морфологические формы ревматизма
КАРДИОВАСКУЛЯРНАЯПОЛИАРТРИТИЧЕСКАЯ
ЦЕРЕБРАЛЬНАЯ
НОДОЗНАЯ (УЗЛОВАЯ)
32. Кардиоваскулярная форма
• Эта форма наиболее частая, встречается как увзрослых, так и у детей.
• Основные проявления заболевания касаются сердца и
сосудов.
• В соединительной ткани всех слоев сердца
развиваются воспалительные и дистрофические
изменения.
Поражаются 3 оболочки сердца:
Эндокард
(эндокардит)
миокард
(миокардит)
перикард
(перикардит)
Ревматоидный панкардит
33. Ревматоидный эндокардит -
Ревматоидный эндокардит это воспаление эндокарда.ФОРМЫ:
ВАЛЬВУЛИТ
БОРОДАВЧАТЫЙ ЭНДОКАРДИТ
ВОЗВРАТНО-БОРОДАВЧАТЫЙ
ФИБРОПЛАСТИЧЕСКИЙ
34.
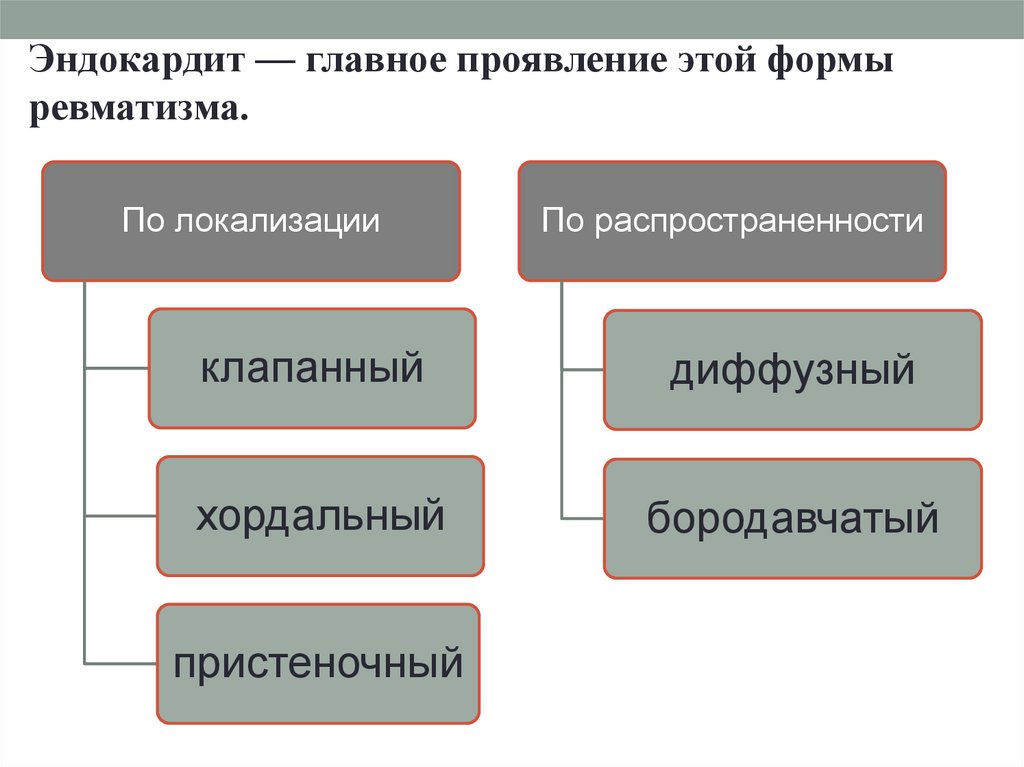
Эндокардит — главное проявление этой формыревматизма.
По локализации
По распространенности
клапанный
диффузный
хордальный
бородавчатый
пристеночный
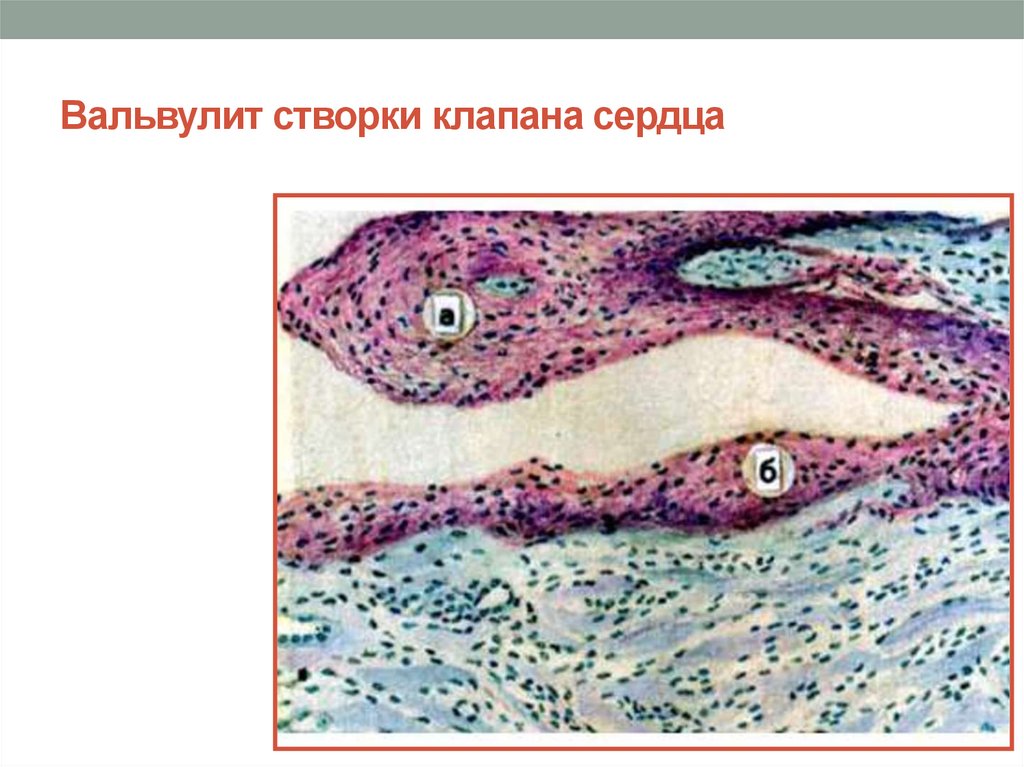
35. Вальвулит характеризуется
мукоидным набуханиемотеком соединительнотканной основы клапана
полнокровием капилляров
эндотелий не поражен, тромботические
наложения отсутствуют
при проведении лечения процесс обратим,
структура клапанов восстанавливается полностью
36. Вальвулит створки клапана сердца
37. Острый бородавчатый эндокардит
К мукоидному набуханию присоединяетсяфибриноидный некроз соединительной ткани
и эндотелия клапанов.
Наибольшее изменение касается краев
клапанов.
Деструкция эндотелия приводит к
образованию тромбов, представленных в
основном фибрином (белый тромб), по краю
клапана.
Тромботические наложения на клапанах
называют бородавками.
38.
39. Острый бородавчатый эндкардит
40. Острый бородавчатый эндокардит
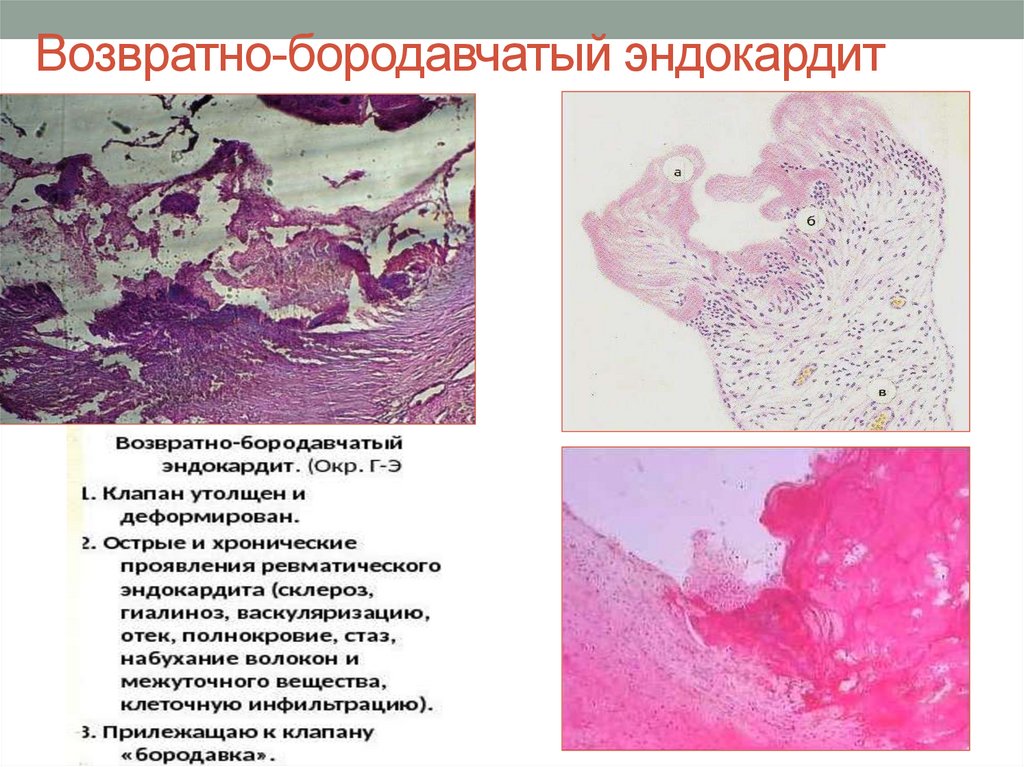
41. Возвратно-бородавчатый эндокардит
Проявляется процессами дезорганизациисоединительной ткани в склерозированных
клапанах.
Обязательным компонентом этого
эндокардита являются некроз эндотелия и
образование на клапанах бородавок
(тромботических наложений различного
размера).
42. Возвратно-бородавчатый эндокардит
43. Створки клапана утолщены, склерозированы, сращены. Хорды укорочены и утолщены. По краю створок - бородавки
Створки клапана утолщены,склерозированы, сращены.
Хорды укорочены и
утолщены. По краю створок бородавки
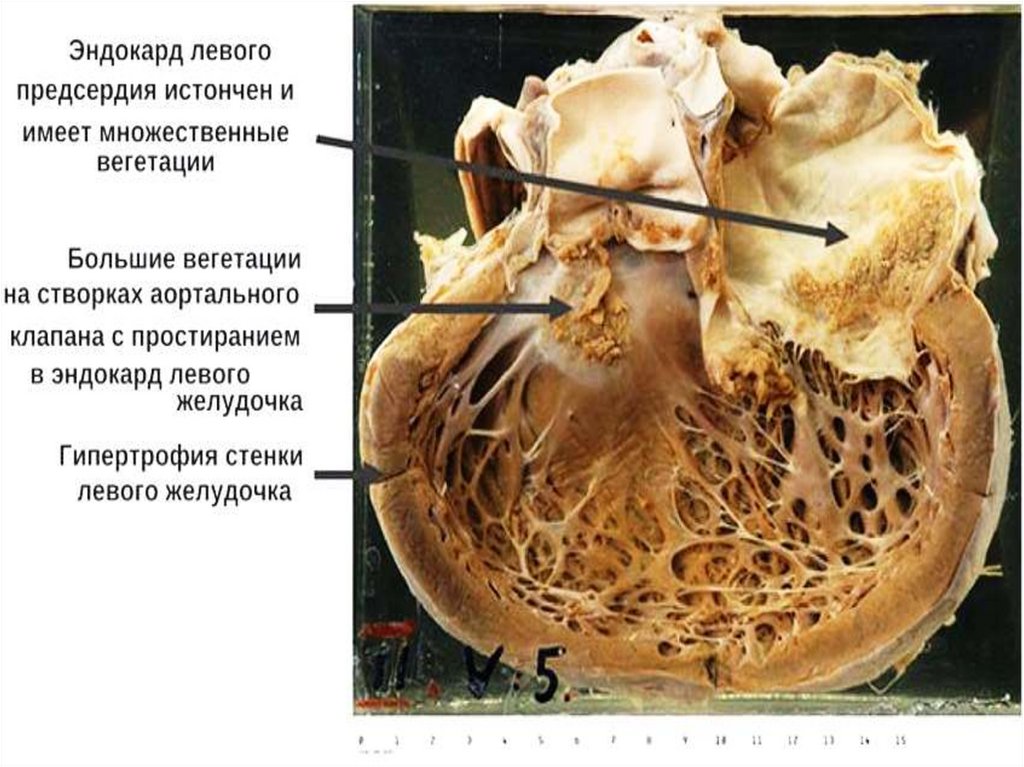
44. Вегетации и участки изъязвления по краю створок клапанов
Порок митрального клапана потипу «рыбьей пасти».
В результате дистрофических
изменений, некроза и склероза
створки утолщаются,
деформируются, срастаются, в них
откладывается известь.
Всегда отмечаются склероз и
петрификация фиброзного кольца.
Вегетации и участки
изъязвления по краю
створок клапанов
45. Фибропластический эндокардит
• развивается как следствиедвух предыдущих форм
эндокардита (вальвулита и
бородавчатого эндокардита) и
характеризуется
преобладанием процессов
склероза и рубцевания.
46. Исходы эндокардита
1. Склероз и гиалиноз клапанов2. Пороки сердца (стеноз клапанов,
недостаточность клапанов, комбинация
стеноза и недостаточности).
3. Пороки клапанов могут привести к ОСН и
ХСН.
47. Ревматический миокардит
• 2 формы:Гранулематозный
• В миокарде откладываются ревматические
гранулемы, которые со временем замещаются
соединительной тканью и образуется диффузный
кардиосклероз.
Экссудативно-пролиферативный миокардит
• В миокарде наблюдаются специфические реакции
(экссудативный серозный миокардит, разволокнение
миокарда, отек миокарда, скопление клеток в
экссудате(гистиоцитов, нейтрофилов, лимфоцитов,
эозинофилов)).
48. Узелковый миокардит
Образуются гранулемы в периваскулярнойсоединительной ткани различных отделов
сердца.
Гранулемы находятся в различных фазах
развития: "цветущие", "увядающие",
"рубцующиеся".
В миоцитах отмечается различной степени
выраженности белковая или жировая
дистрофия.
Узелковый миокардит заканчивается
диффузным мелкоочаговым
кардиосклерозом.
49. Диффузный интерстициальный экссудативный миокардит
Встречается преимущественно у детей.Характеризуется диффузной инфильтрацией
стромы лимфоцитами, гистиоцитами,
нейтрофильными и эозинофильными
лейкоцитами.
Сосуды полнокровные, выражен отек стромы.
Миокард теряет тонус, становится дряблым,
полости сердца расширяются.
В исходе в миокарде развивается диффузный
кардиосклероз.
50. Очаговый интерстициальный экссудативный миокардит
Имеет такие же морфологическиепроявления, что и диффузный, только
процесс носит очаговый характер.
Клинически протекает обычно латентно.
В исходе возникает очаговый
кардиосклероз.
51. Узелковый миокардит Диффузный межуточный миокардит
52. Ревматический перикардит
• серозно-фиброзный перикардит - в полостискапливается жидкость, которая замещается
соединительной тканью, образуются спайки,
происходит облитерация сердечной сорочки,
возникает шум трения.
• 3 вида:
• Серозный
• Фибринозный
• Серозно-фибринозный
53. Ревматический перикардит
54. Полиартритическая форма
• Поражаются главным образом мелкие и крупные суставы.• В полости суставов развивается серозно-фибринозное
воспаление.
• Синовиальная оболочка полнокровная, выражены васкулиты,
пролиферация синовиоцитов, соединительная ткань
подвергается мукоидному набуханию, в полости сустава
формируется экссудат (обычно серозный).
• Суставной хрящ в процесс не вовлекается, поэтому при
ревматизме деформации суставов обычно не наблюдается.
• Изменения других органов и тканей обычно выражены слабо,
хотя отмечается выраженное в той или иной мере поражение
сердца и сосудов.
55. Нодозная форма
• Встречается у детей.• Характеризуется явлениями дезорганизации
соединительной ткани в околосуставной области и по
ходу сухожилий.
• В участках поражения обнаруживаются крупные очаги
фибриноидного некроза, окруженные клеточной
реакцией (лимфоциты, макрофаги, гистиоциты).
• Развивается так называемая нодозная эритема.
• При благоприятном течении на месте этих узлов
образуются небольшие рубчики.
• В других органах у таких больных также находят
характерные изменения, но яркая клиническая
симптоматика отсутствует.
56. Церебральная форма
• Обусловлена развитием ревматического васкулита.• Встречается у детей, называется «малой хореей».
• ревматические васкулиты, дистрофические и
некробиотические изменения мозговой ткани, мелкие
кровоизлияния.
• Поражение других органов и тканей представлено слабо,
хотя всегда выявляется при целенаправленном
обследовании.
57. Осложнения ревматизма
Инфекционный эндокардитРевматическая пневмония
Гломерулонефрит
Полисерозит
Тромбоэмболический синдром
58. РЕВМАТОИДНЫЙ АРТРИТ
• хроническое заболевание, основу которогосоставляет прогрессирующая
дезорганизация соединительной ткани
оболочек и хряща суставов, ведущая к их
деформации.
59. Этиология и патогенез
• Причина ревматоидного артрита (РА) неизвестна.• Допускается, что источником заболевания являются В-
гемолитический стрептококк, диплострептококк, микоплазма,
вирус Эпштейна — Барр.
• Персистирующая инфекция приводит к повреждению
синовиальной оболочки, оголению антигенов коллагеновых
волокон, на которых развивается гуморальная и клеточная
реакции.
• Условием, определяющим реализацию инфекции, является
наличие антигенов HLA-B27, В8, HLA-DR4,3.
60.
• Гуморальная иммунная реакция представленаобразованием аутоантител (IgM, IgG, IgA, IgD,
направленных к собственному IgG.
• Эти аутоантитела называют ревматоидным фактором
(РФ).
• Он продуцируется в синовиоцитах, клетках
инфильтратов суставов, обнаруживается в
синовиальной жидкости, крови в виде ЦИК.
• Присоединение к такому иммунному комплексу
компонентов комплемента СЗ или С5 определяет его
повреждающее действие на синовиальную оболочку и
на микроциркуляторное русло, а также хемотаксис
нейтрофильных лейкоцитов.
61.
• Эти же комплексы взаимодействуют смакрофагами и моноцитами, активируют синтез
ими интерлейкина-1, простагландинов Е, фактора
пролиферации фибробластов и тромбоцитов,
которые способствуют образованию коллагеназы
синовиоцитами, процессам некроза и склероза.
• Иммунный комплекс, циркулируя в крови и
фиксируясь в микроциркуляторном русле,
вызывает генерализованные васкулиты в органах и
тканях.
62. Внесуставные поражения:
ПолисерозитыЛимфаденопатия
Нейропатия
Заболевания почек (гломерулонефрит,
амилоидоз)
63. Морфология ревматоидного артрита
64. Синовит – морфологическое проявление ревматоидного артрита
• 1 стадия синовита.• Макроскопическая картина: пораженные суставы
припухшие, в полости сустава скапливается мутноватая
жидкость, синовиальная оболочка набухает, становится
полнокровной, тусклой. Суставной хрящ сохранен, в нем
появляются поля, лишенные клеток и мелкие трещины.
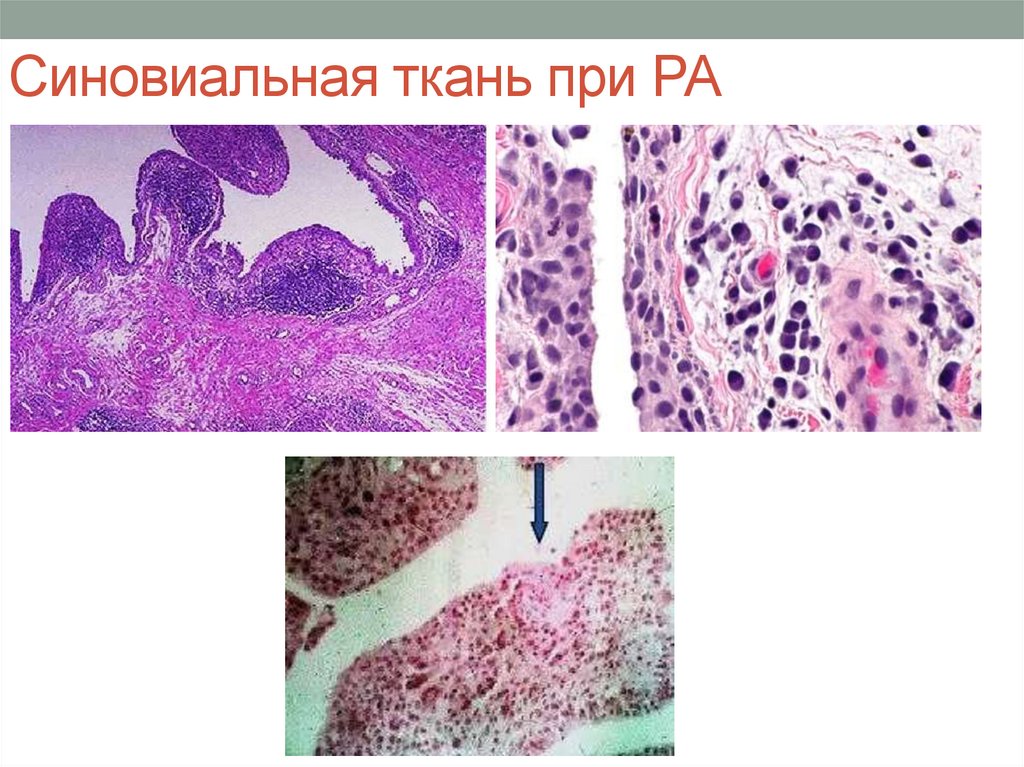
• Микроскопическая картина: ворсины отечные, в их
строме участки мукоидного и фибриноидного набухания
вплоть до некроза некоторых ворсин с фиксацией в них
иммуноглобулинов. Оторвавшиеся ворсины в полости
сустава образуют плотные слепки – рисовые тельца. В
синовиальной жидкости преобладают полинуклеарные
лейкоциты – рагоциты.
65. Синовиальная ткань при РА
66. 2 стадия синовита
• Состоит в разрастании ворсин и постепенномразрушении хряща. По краям сустава возникают
островки грануляционной ткани, которая в виде
пласта – паннуса медленно наползает на
синовиальную оболочку и суставной хрящ.
• Макроскопически: капсула сустава утолщена, ее
внутренняя поверхность неровная, утолщенная,
неравномерно полнокровная, хрящевая поверхность
тусклая, с трещинами и неровностями.
67.
• Микроскопически:участки фиброза синовиальной оболочки чередуются с
очагами фибриноида. Часть ворсин сохранена и
инфильтрирована плазматическими клетками и
лимфоцитами. В утолщенных ворсинах формируются
очаговые лимфоидные скопления в виде фолликулов.
Среди ворсин появляются поля грануляционной ткани.
Под ее влиянием хрящ истончается, расплавляется и
обнажается костная поверхность эпифиза.
68.
69. 3 стадия. Развивается через 20-30 лет от начала заболевания и характеризуется фиброзно-костным анкилозом.
70. ИГХ выявление клеток при РА
71. Системная красная волчанка
(болезнь Либмана — Сакса) — системноезаболевание с выраженной
аутоиммунизацией, имеющее острое или
хроническое течение и характеризующееся
преимущественным поражением кожи,
сосудов и почек.
У 7-40% больных в период обострения
проявляется в виде:
- Энантемы
- Афтозного стоматита
- Люпус-хейлита
72. Этиология
• Причина возникновения СКВ неизвестна.• Предполагается изменение иммунокомпетентной
системы под влиянием вирусной инфекции
• Способствующим фактором возникновения СКВ
является наследственный фактор.
• Неспецифическими провоцирующими факторами
развития СКВ являются ряд лекарственных
препаратов (гидразин, D-пеницилламин),
вакцинация по поводу различных инфекций,
ультрафиолетовое облучение, беременность и др.
73. Патогенез
• Снижение функции иммунокомпетентной системы,приводит к образованию полиорганных аутоантител.
• Снижается Т-клеточный контроль
• Аутоантитела и клетки-эффекторы образуются к
компонентам клеточного ядра комплексы.
• Циркулирующие в крови токсичные иммунные
комплексы и клетки-эффекторы поражают
микроциркуляторное русло, в котором возникают
преимущественно реакции гиперчувствительности
немедленного типа, происходит полиорганное поражение
организма.
74. Морфологическая характеристика
Фибриноидные изменения в стенках сосудовмикроциркуляторного русла
Ядерная патология (вакуолизация ядер, кариорексис,
образованием гематоксилиновых телец.
Характерны интерстициальное воспаление, васкулиты
(микроциркуляторное русло), полисерозиты.
Типичным для СКВ феноменом являются волчаночные клетки
(фагоцитоз нейтрофильными лейкоцитами и макрофагами
ядра клетки) и антинуклеарный, или волчаночный, фактор
(антиядерные антитела).
75. Тканевые изменения при СКВ
1. Острые некротические идистрофические изменения
соединительной ткани и
паренхимы органов
2. Подострое межуточное
воспаление с вовлечение в
процесс сосудов
микроциркуляторного русла
3. Изменения
склеротического характера
4. Иммунопатологические
процессы
5. Тканевые изменения с
ядерной патологией в клетках
всех органов и тканей, и
лимфатических узлах
76. Органы-мишени при СКВ
КожаСосуды
Почки
77.
• На коже лица отмечается красная "бабочка", котораяморфологически представлена пролиферативнодеструктивными васкулитами в дерме, отеком сосочкового
слоя, очаговой периваскулярной лимфогистиоцитарной
инфильтрацией.
• Иммуногистохимически выявляются депозиты иммунных
комплексов в стенках сосудов и на базальной мембране
эпителия.
78. Люпус-хейлит
79.
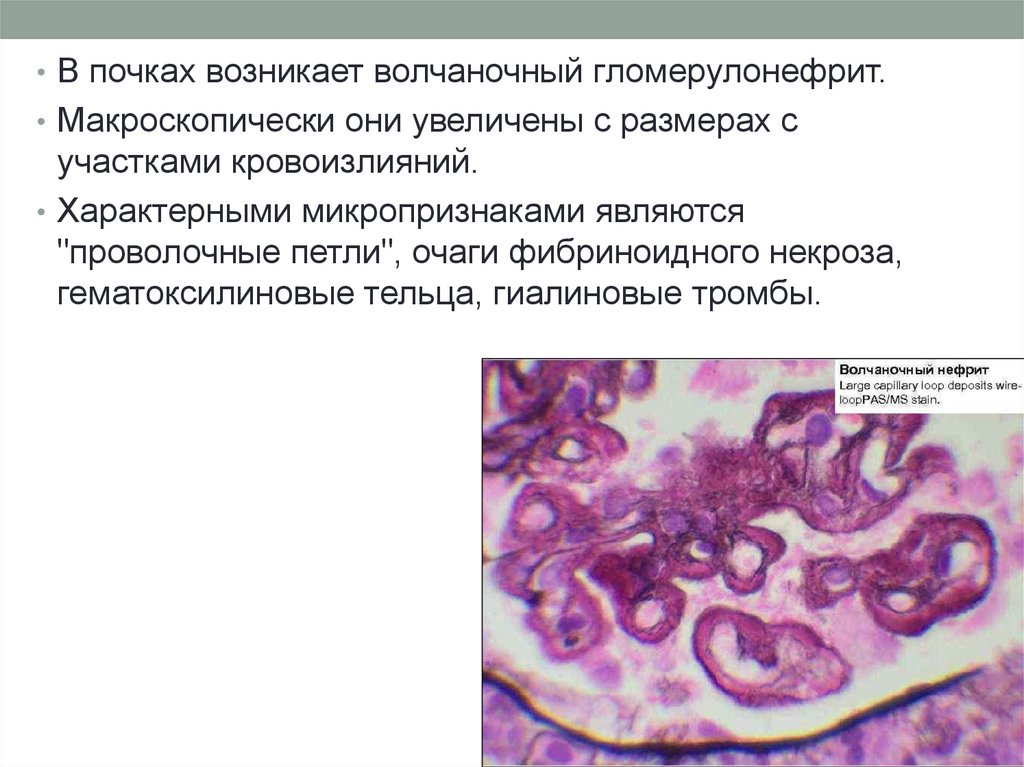
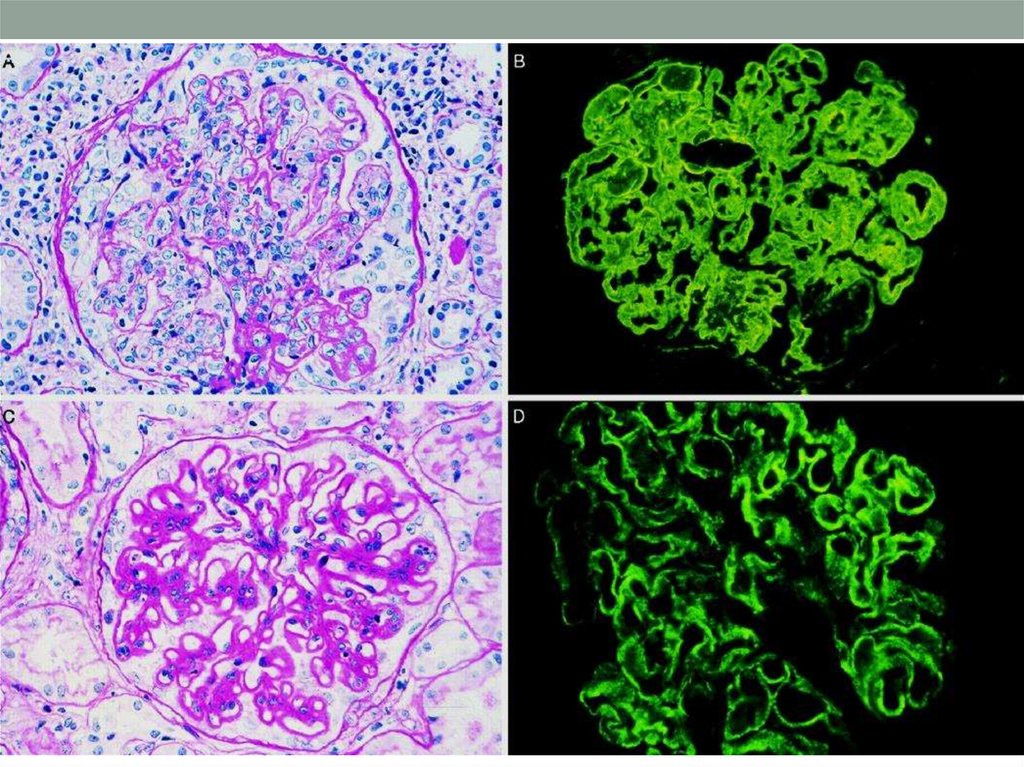
• В почках возникает волчаночный гломерулонефрит.• Макроскопически они увеличены с размерах с
участками кровоизлияний.
• Характерными микропризнаками являются
"проволочные петли", очаги фибриноидного некроза,
гематоксилиновые тельца, гиалиновые тромбы.
80.
81. Классификация волчаночного нефрита
Минимальный мезангиальныйМезангиальный пролиферативный
Очаговый пролиферативный
Диффузный пролиферативный
Мембранозный
Склерозирующий
82.
83. Сосуды при СКВ
• Артериолиты, капилляриты, венулиты.• В крупных сосудах в связи с изменением vasa vasorum
развиваются эластофиброз и эластолиз.
• Васкулиты вызывают вторичные изменения в органах в виде
дистрофии паренхиматозных элементов, очагов некроза.
Эндокардит Либмана-Сакса
84. Осложнения
• почечная недостаточность,• очагово-сливная пневмония,
• васкулиты,
• анемия,
• сепсис,
• инфаркты головного мозга, сердца.
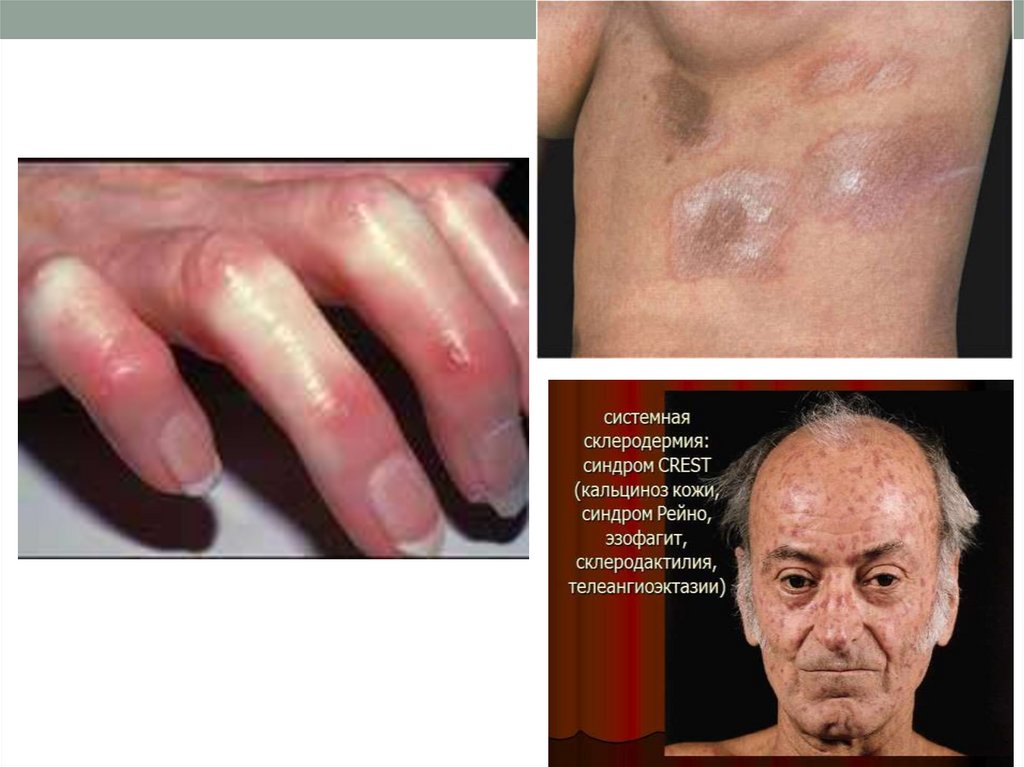
85. Системная склеродермия -
Системная склеродермия • это заболевание, протекающее с поражениемсоединительной ткани, утолщением и уплотнением
кожи, с фиброзом и дегенеративными изменениями
внутренних органов.
• Болеют чаще женщины в возрасте от 30 до 50 лет.
• Этиология заболевания неизвестна.
86. Патогенез
• Нарушается продукция коллагена фибробластами.Продукция коллагена идет хаотично и
формирование коллагеновых волокон нарушается,
волокна имеют разную степень толщины и
направление рисунка.
• Сосуды. В сосудах происходит изменение только
миофибробластов. Они становятся легко
подверженными внешним влияниям и реагируют
спазмом, вплоть до полного закрытия просвета.
• Локальное выпячивание коллагена в сосудах
ухудшает реологические свойства крови и
приводит к стазу крови.
• Иммунологические изменения.
87. Морфологическая характеристика
• Резкое истончение дермы, атрофияэпидермального листка, а в дерме образуются
толстые слои коллагеновых волокон.
• Образуются ограниченные мононуклеарные
инфильтраты.
• В органах происходит сужение сосудов и
характерны фиброзные изменения в легких
(ткань легких становится тяжистой, утолщаются
межальвеолярные перегородки происходит их
разрыв и псевдобуллезные изменения).
88.
89. Органы-мишени
• Сосуды• Сердце
• Легкие
• Кожа
• Суставы
• Кишечник
















































































 medicine
medicine








