Similar presentations:
Артериальная гипертония. Классификация. Профилактика факторов риска, диагностика (лекция № 7)
1.
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ:КЛАССИФИКАЦИЯ.
ПРОФИЛАКТИКА ФАКТОРОВ
РИСКА, ДИАГНОСТИКА
Носирова Матлюба Пулатовна
доцент кафедры , к.м.н.
2.
Артериальная гипертензия (АГ)• - это синдром, который диагностируется, если в покое у
пациента, не получающего гипотензивную терапию,
уровни систолического и/или диастолического
артериального давления (АД) превышают 140 и 90
мм.рт.ст соответственно.
АГ классифицируется в соответствии
с уровнем повышения АД и
степенью общего сердечнососудистого риска, которая
определяется наличием или
отсутствием сопутствующих
факторов риска (ФР), поражения
органов-мишеней (ПОМ) и
ассоциированных клинических
состояний (АСК).
3.
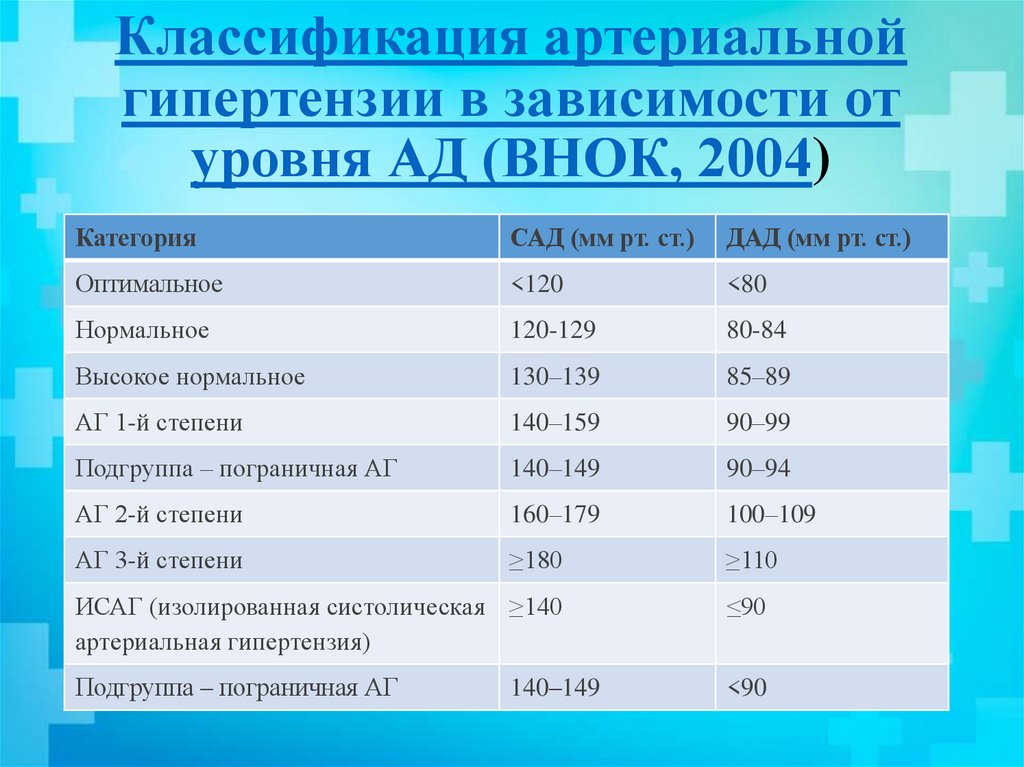
Классификация артериальнойгипертензии в зависимости от
уровня АД (ВНОК, 2004)
Категория
САД (мм рт. ст.)
ДАД (мм рт. ст.)
Оптимальное
<120
<80
Нормальное
120-129
80-84
Высокое нормальное
130–139
85–89
АГ 1-й степени
140–159
90–99
Подгруппа – пограничная АГ
140–149
90–94
АГ 2-й степени
160–179
100–109
АГ 3-й степени
≥180
≥110
ИСАГ (изолированная систолическая ≥140
артериальная гипертензия)
≤90
Подгруппа – пограничная АГ
<90
140–149
4.
ВИДЫ АРТЕРИАЛЬНОЙГИПЕРТЕНЗИИ
5.
Клинические проявления• Проявляется в виде головных болей,
головокружений, расстройств зрения, одышки,
болей в области сердца, а также других
симптомов, связанных с поражением органовмишеней:
• - это те органы, которые наиболее часто
поражаются при гипертонической болезни,
сердце, сосуды, почки, головной мозг, сетчатка
глаз.
• Также часто у пациентов появляются:
• шум в голове
• быстрая утомляемость.
6.
Классификация гипертоническойболезни по стадиям
• Гипертоническая болезнь 1-й стадии
• Единственное проявление заболевания - синдром артериальной
гипертензии.
• Гипертоническая болезнь 2-й стадии
• синдром артериальной гипертензии и как минимум один
признак поражения органов-мишеней:
• гипертрофия левого желудочка (подтвержденная данными ЭКГ, ЭхоКГ или
рентгенографии)
• протеинурия 30-300мг/сут. и/или креатининемия 115-133мкмоль/л (1,3–1,5
мг/дл) для мужчин и 107-124 мкмоль/л (1,2-1,4мг/дл) для женщин
• генерализованное или очаговое сужение артерий сетчатки
• ультразвуковые или рентгенологические признаки атеросклеротического
поражения сосудов (сонные артерии, аорта, бедренные и подвздошные
артерии).
• Гипертоническая болезнь 3-й стадии
• синдром артериальной гипертензии, признаки поражения
органов-мишеней и ассоциированные клинические состояния.
7.
Течение артериальной гипертензии• Доброкачественное течение
• Наблюдается в большинстве случаев. Характеризуется медленным
прогрессированием заболевания.
• Злокачественное течение
• Может наблюдаться как при первичной, так и при симптоматической
АГ. При злокачественном течении АД превышает 220/130 мм рт.ст.
Характерны прогрессирующая почечная недостаточность,
гипертоническая энцефалопатия, нарушения мозгового
кровообращения, острая левожелудочковая недостаточность.
Развивается ретинопатия.
• В 40% случаев злокачественное течение заболевания возникает у
пациентов с феохромоцитомами, в 30% - с реноваскулярной АГ, в
20% - с паренхиматозными болезнями почек, в 6 % - с опухолями
почек, склеродермией.
• Кризовое течение
• При этом варианте течения АГ регистрируются внезапные и
относительно кратковременные подъемы АД выше обычного для
больного уровня, сопровождающиеся соответствующей
симптоматикой. Исходное АД может быть как нормальным, так и
повышенным. Наличие кризов ухудшает прогноз пациентов и
обусловливает необходимость в особой тактике лечения.
8.
Клинические признакипоражения органов-мишеней
• Симптомы поражения сердца
• Боли в области сердца при АГ всегда следует тщательно
дифференцировать с болями, характерными для стенока
рдии. Кардиалгии при ГБ характеризуются тем, что они: л
окализуются в области верхушки сердца или слева от грудины, возн
икают в покое, при эмоциональном напряжении или повышении А
Д, не провоцируются физической нагрузкой, в некоторых случаях дл
ятся достаточно долго (минуты, часы), не купируются нитроглицери
ном.
• Одышка возникает сначала при физической нагрузке, а з
атем и в покое. Свидетельствует о развитии левожелудо
чковой недостаточности.
• Отеки на ногах могут указывать на наличие бивентрикул
ярной сердечной недостаточности и застоя крови в вена
х большого круга кровообращения.
9.
Симптомы поражения головного мозга• Дисциркуляторная энцефалопатия в виде общемозговой и оча
говой неврологической симптоматики — характерный признак
артериальной гипертензии. Она развивается как при длительн
ом прогрессирующем течении заболевания, так и при однокра
тных, но значительных повышениях АД (осложненные гиперто
нические кризы).
• I стадия дисциркуляторной энцефалопатии: головокружения, г
оловные боли, шум в голове, снижение памяти и внимания, б
ыстрая утомляемость, раздражительность, нарушения сна.
• II стадия дисциркуляторной энцефалопатии: формирование че
тких клинических синдромов, существенно снижающих функц
иональные возможности больного –когнитивные нарушения, с
нижение памяти, замедленности психических процессов, нару
шении внимания, мышления.
• Нарастает ухудшение памяти и работоспособности, появляютс
я вязкость мыслей, сонливость днем и бессонница ночью, нача
льные признаки снижения интеллекта, тремор, вестибуломозж
ечковые расстройства.
10.
• III стадия дисциркуляторной энцефалопатии• На этой стадии психические нарушения усугубляются,
их инвалидизирующее влияние существенно нараста
ет: появляется выраженный ипохондрический синдро
м, продолжается снижение интеллекта вплоть до разв
ития деменции с грубыми эмоционально-личностным
и нарушениями (грубым снижением критики, апатико
-абулическим синдромом, расторможенностью, экспл
озивностью)
• Развивается отчетливая очаговая неврологическая си
мптоматика: неустойчивость при ходьбе и нарушения
равновесия с частыми падениями, поперхивание при
глотании: дизартрия, дрожание головы, пальцев рук,
замедленность движений, недержание мочи.
11.
Осложнения• При длительно существующей и тяжелой АГ у
пациентов развивается поражение органов-мишеней, что
приводит к возникновению таких осложнений, как
инсульт, инфаркт миокарда, нестабильная стенокардия,
левожелудочковая сердечная недостаточность, ХПН,
ретинопатия.
• Гипертонический криз
• Гипертонический криз как осложнение АГ отмечается
примерно у 1% пациентов. Гипертонические кризы
представляют собой состояния, при которых происходит
выраженное повышение АД, сопровождающееся
появлением или усугублением клинических симптомов
и требующие быстрого контролируемого снижения АД
для предупреждения поражения органов-мишеней. При
этом АД повышается значительно - наиболее часто его
уровень превышает 180/120 мм рт.ст.
12.
ДИАГНОСТИКА АГ ИПОСЛЕДУЮЩЕЕ ОБСЛЕДОВАНИЕ
ВКЛЮЧАЕТ СЛЕДУЮЩИЕ ЭТАПЫ:
• Повторные измерения АД
• Сбор анамнеза
• Физикальное обследование
• Лабораторно-инструментальные методы исследования
Последовательность обследования
• Определение стабильности и степени повышения АД
• Исключение симптоматической АГ или идентификация
ее формы
• Оценка общего ССР: выявление других ФР развития
ССЗ и клинических состояний, которые могут повлиять
на прогноз и эффективность лечения, определение
группы риска, диагностика поражения органов-мишеней
и оценка их тяжести
13.
• Возникновение заболевания у пациентов ввозрасте старше 40–50 лет в большинстве
случаев указывает на первичную форму болезни
(эссенциальную АГ).
• Появление признаков артериальной гипертензии
в молодом возрасте (20–30 лет), быстрая
стабилизация АД на высоких цифрах, ранние
осложнения,
могут
свидетельствовать
о
вторичной
форме
заболевания
(симптоматическую АГ).
• Выявление ФР: наследственная отягощенность
по заболеваниям; в том числе потенциально
модифицируемых:
АГ,
курение,
диабет,
абдоминальное ожирение, потребление овощей
и фруктов, физическая активность, потребление
алкоголя,
отношение
АроВ/АроВ1
и
психосоциальные факторы
14.
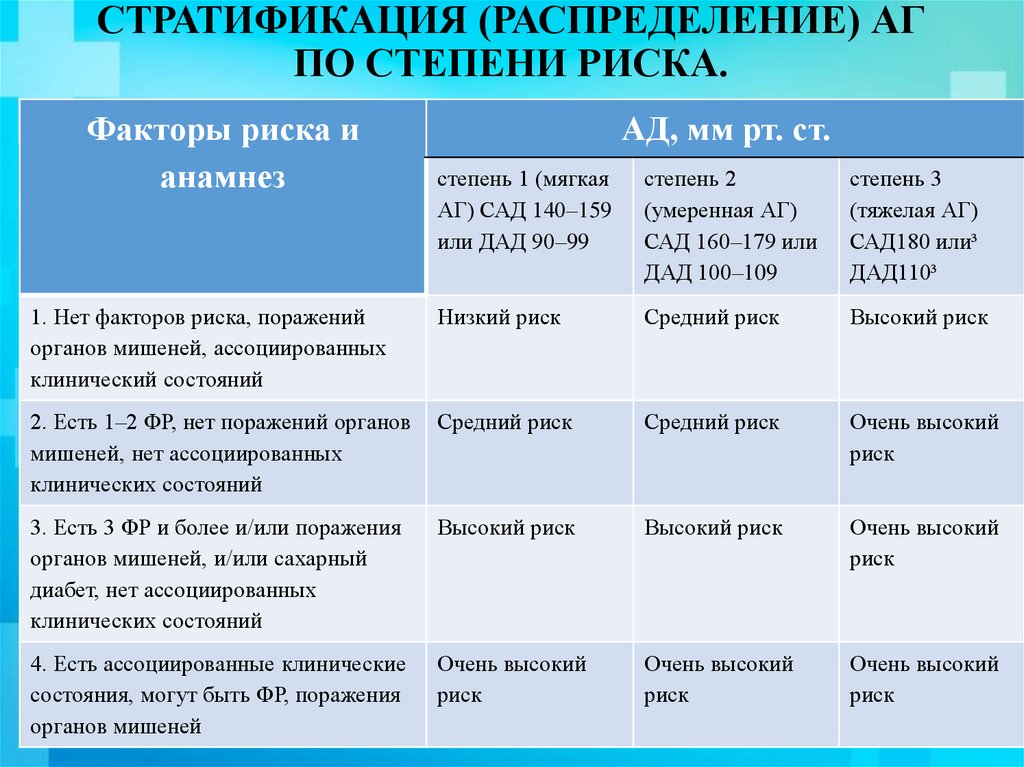
СТРАТИФИКАЦИЯ (РАСПРЕДЕЛЕНИЕ) АГПО СТЕПЕНИ РИСКА.
Факторы риска и
анамнез
АД, мм рт. ст.
степень 1 (мягкая
АГ) САД 140–159
или ДАД 90–99
степень 2
(умеренная АГ)
САД 160–179 или
ДАД 100–109
степень 3
(тяжелая АГ)
САД180 или³
ДАД110³
1. Нет факторов риска, поражений
органов мишеней, ассоциированных
клинический состояний
Низкий риск
Средний риск
Высокий риск
2. Есть 1–2 ФР, нет поражений органов
мишеней, нет ассоциированных
клинических состояний
Средний риск
Средний риск
Очень высокий
риск
3. Есть 3 ФР и более и/или поражения
органов мишеней, и/или сахарный
диабет, нет ассоциированных
клинических состояний
Высокий риск
Высокий риск
Очень высокий
риск
4. Есть ассоциированные клинические
состояния, могут быть ФР, поражения
органов мишеней
Очень высокий
риск
Очень высокий
риск
Очень высокий
риск
15.
Основная цель лечения больныхАГ:
• состоит в максимальном снижении риска развития сердечн
о-сосудистых осложнений, главным образом ИБС и инсуль
та. Для достижения этой цели требуется не только снижен
ие АД до целевого уровня, но и коррекция модифицируем
ых факторов риска (курение, дислипидемия, гиперкликеми
я, ожирение), предупреждение поражения органов-мишен
ей, а также лечение сопутствующих заболеваний.
• Достигать целевых значений АД следует в несколько этап
ов. На каждой ступени АД снижается на 10-15% исходног
о уровня за 2-4 недели с последующим перерывом для ада
птации пациента к более низким значениям АД. Нижней д
опустимой границей снижения АД считается 110/70 мм рт.
ст.
16.
Рациональные сочетаниягипотензивных ЛС
• β-блокатор + диуретик
• Бисопролол (Конкор) внутрь 2,5, 5 или 10 мг 1 р/сут
+ Гидрохлоротиазид (Гипотиазид) внутрь 6,25 - 25 мг 1р/сут
• Метопролола сукцинат (Эгилок) внутрь 50-100 мг 1р/сут
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,2- 25 мг 1р/сут
• Атенолол (Атенолол Никомед) внутрь 50-100 мг/сут в 12приема + Хлорталидон внутрь 12.5-25 мг 1р/сут.
• Ингибитор АПФ + диуретик
• Каптоприл (Капотен) внутрь 25 мг 2-3 р/сут
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,5 - 25 мг 1р/сут
• Лизиноприл (Диротон) внутрь 2,5-20 мг/сут
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,5-25 мг 1р/сут
• Периндоприл (Престариум) внутрь 2-8 мг 1р/сут + индапамидретард (Арифон ретард) внутрь 0,625 -2.5мг 1р/сут
• Эналаприл (Ренитек) внутрь 5-40 мг сут в 2приема
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,5 - 25 мг
1р/сут.
17.
• Блокатор рецепторов ангиотензина II +диуретик
• Валсартан (Диован) внутрь 80 - 160 мг 1р/сут
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,5 мг 1р/сут
• Ирбесартан (Апровель) внутрь 75- 300 мг
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,5 мг 1р/сут
• Лозартан (Козаар) внутрь 25- 100 мг /сут в 1-2приема +
индапамид-ретард (Арифон ретард) 1.5мг 1р/сут.
• β-блокатор + антагонист кальция из группы
дигидропиридинов
• Метопролола сукцинат (Эгилок) (или метопролол тартрат
пролонгированного действия) внутрь 50- 100 мг 1р/сут
+ Фелодипин (Фелодип) внутрь 5 или 10 мг/сут в 12приема.
• нгибитор АПФ + антагонист кальция
• Эналаприл (Ренитек) внутрь 5-20 мг/сут в 1-2приема
+ Дилтиазем ретард (Алтиазем РР) внутрь 180 мг/сут в
2приема
• Эналаприл (Ренитек) внутрь 5-20 мг/сут в 1-2приема
+ Фелодипин (Фелодип) внутрь 5-10 мг /сут в 1-2приема.
18.
• Агонисты имидазолиновых рецепторов +диуретик
• Моксонидин (Физиотенз) внутрь 0,2 -0,4мг/сут в 1-2приема
+ Гидрохлоротиазид (Гипотиазид) внутрь 12,5 - 25 мг
1р/сут.
• Антагонист кальция + диуретик
• Нифедипин (прологированное высвобождение) (Нифекард
ХЛ) 30-60 мг/сут + Индапамид (Арифон) 1,5-2,5мг 1 р/сут
• α-адреноблокатор + β-адреноблокатор
• Празозин 1-2 мг 2 р/сут + Небиволол (Небилет) 5 мг/сут.
19.
КРИТЕРИИ ЭФФЕКТИВНОСТИЛЕЧЕНИЯ
Достижение целевого уровня АД ниже 140 и 90
мм рт. ст.
У пациентов с АГ и ХПН, с АГ и СД следует добиваться
жесткого контроля АД - ниже 130 и 80 мм рт. Ст
• Критерии эффективности лечения злокачественной
артериальной гипертензии:
• снижение уровня АД на 25% и более по сравнению с
исходным
• исчезновение симптомов дисциркуляторной
энцефалопатии
• положительная динамика в состоянии глазного дна
• улучшение функции почек.
20.
ПРОФИЛАКТИКА• ослабление или устранение основных факторов
риска возникновения заболевания;
• следить за биохимическими показателями,
отражающими состояние липидного обмена в
организме;
• своевременно выявлять и лечить патологию,
которая может приводить к повышению АД:
хронический гломерулонефрит, хронический
пиелонефрит, поликистоз почек, реноваскулярные
заболевания, непроходимость мочевыводящих
путей, сахарный диабет, заболевания
соединительной ткани, феохромоцитома, синдром
Кушинга, первичный гиперальдостеронизм,
врожденная гиперплазия надпочечников,
гипертиреоидизм, микседема, коарктация аорты.
21.
•ЕСЛИ ДОЛГО НЕНАПРЯГАТЬ МЫШЦУ,
ОНА АТРОФИРУЕТСЯ.
ТАК И С МОЗГОМ!



















 medicine
medicine








