Similar presentations:
Заболевания височно-нижнечелюстного сустава
1.
Кафедрачелюстно-лицевой
хирургии
Заболевания височнонижнечелюстного сустава
Доцент Дмитриев В.В.
2.
Заболевания и повреждения височнонижнечелюстного сустава (ВНЧС) занимаютособое место среди стоматологических
заболеваний в силу сложности клинической
картины, нередко напоминающей таковую
заболеваний входящих в компетенцию врачей
различного профиля - оториноларингологов,
невропатологов, психиатров, что
обуславливает трудности диагностики и
лечения. По данным различных авторов,
за¬болевания ВНЧС встречаются у 25-65 %
населения.
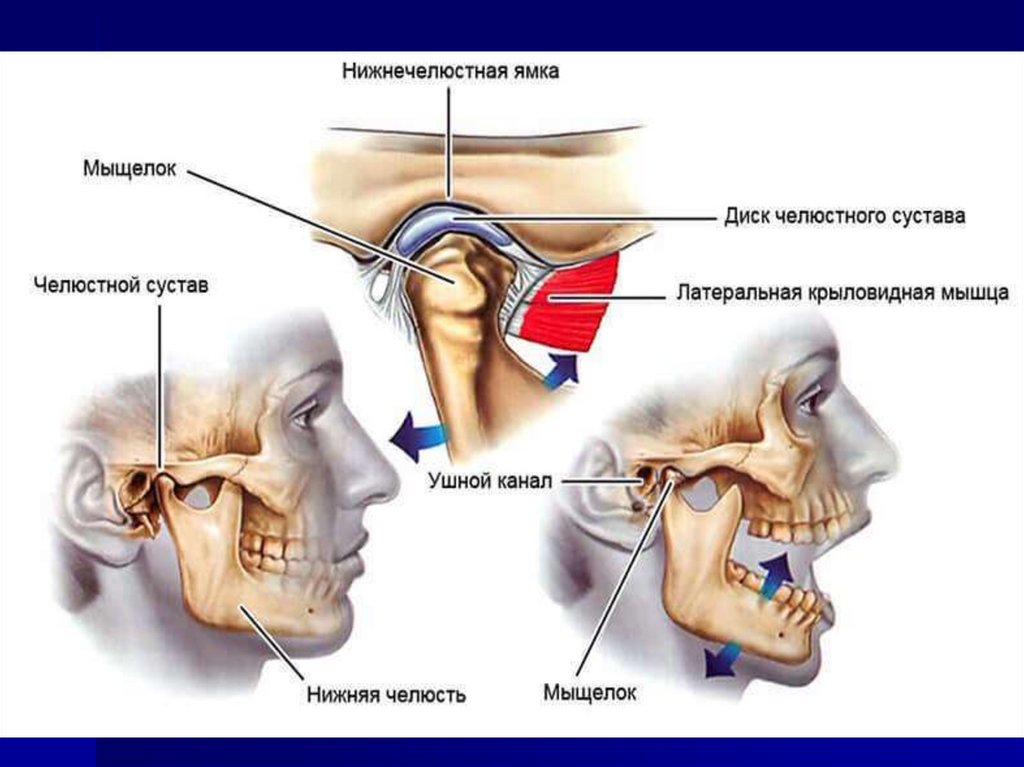
3. АНАТОМИЯ И ФИЗИОЛОГИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Нижняя челюсть соединяется с черепом в трех точках двух ВНЧС и зубах. ВНЧС является одним из наиболеечасто работающих суставов человека. Движения
нижней челюсти происходят постоянно, примерно 2000
раз в день во время жевания, разговора, зевания и т.д.
У человека ВНЧС более совершенен, чем у животных,
отличается разнообразием движений, но менее
прочен. По своему строению он относится к
диартрозным, или синовиальным суставам и включает
в себя много образований, обеспечивающих
осуществление движений нижней челюсти: костные и
хрящевые структуры сочленяемых поверхностей,
связки мышцы.
4.
К костным структурам относятся мыщелковыйотросток нижней челюсти, нижнечелюстная
ямка и суставной бугорок височной кости.
Нижнечелюстная ямка височной кости имеет
форму эллипса и представляет собой
выпуклую часть в переднем отделе
(суставной бугорок) и вогнутую в заднем
отделе. Суставной бугорок - плотное костное
образование, обеспечивает восприятие
жевательного движения. Задняя, вогнутая
часть является местом расположения головки
мыщелкового отростка в покое и при
центральной окклюзии зубов.
5.
Мыщелковый отросток нижней челюстизаканчивается суставной головкой
эллипсовидной формы. На передней
поверхности сустава головки имеется
крыловидная ямка, являющаяся местом
прикрепления нижнего пучка латеральной
крыловидной мышцы.
Размеры нижнечелюстной ямки и суставной
головки мыщелкового отростка неодинаковые.
Их конгруэнтность и возможность различного
положения суставной головки в ямке зависит
от состояния других тканей, обеспечивающих
движение в суставе.
6.
Суставные поверхности головки мыщелковогоотростка нижней челюсти и нижнечелюстной
впадины имеют фиброзно-хрящевое покрытие,
представленное, в основном, коллагеновыми
волокнами.
При эмбриональном развитии из мезенхимы
формируется соединительнотканные
структуры, образующие диски, капсулу и
клиновиднонижнечелюстную связку. В это же
время формируются два этажа полости
сустава.
7. Схема внутреннего строения височно-нижнечелюстного сустава
8.
Между суставной головкой мыщелкового отростка инижнечелюстной ямкой располагается суставной диск,
который имеет двояковогнутую овальную форму.
Нижняя часть диска повторяет форму суставной
головки, верхняя — нижнечелюстной ямки. Наличие
диска позволяет устранить инконгруэнтность костей
сустава. Нижняя его часть образует как бы ямку для
вращения суставной головки. Диск состоит из плотной
фиброзной соединительной ткани с включенными
хрящевыми клетками. Имея двояковогнутую форму,
диск представлен более тонкой средней частью и
утолщенными передним и задним краями, покрывает
головку, как берет. Его задний отдел продолжается в
соединительнотканную биламинарную зону,
связывающую задний отдел впадины и заднюю часть
суставной площадки головки.
9.
10.
Сустав разделяется диском на два этажа. Объемверхнего этажа сустава – 1,22 мл, нижнего - 0,9мл. Все
описанные структуры окружены капсулой сустава,
которая представляет собой соединительнотканную
оболочку. Вверху капсула прикрепляется к височной
кости, а внизу - к шейке мыщелкового отростка
Соединение капсулы сустава с диском усиливается
внутрисуставными связками, прикрепляющимися к диску
и костный структурам нижнечелюстной ямки и головки
мыщелкового отростка.
От верхней поверхности диска к суставной ямке идут
эластичные пучки связки, а от нижней - толстая
фиброзная соединительная ткань. Верхние эластичные
связки при переднем перемещении диска возвращают
его обратно, а нижние, грубые удерживают его от
переднего смещения. По бокам диск подвешен к
полюсам головки и отделён от капсулы.
11.
Суставная капсула представлена двумя слоями:- наружным – фиброзным,
- внутренним - эпителиальным.
В заднем отделе сустава между капсулой и задним
полюсом диска имеется рыхлая соединительная ткань,
получившая название "задисковой подушки", или
биламинарной зоны.
Внутренний слой капсулы и, в основном, биламинарная
зона являются местом выработки синовиальной
жидкости. Она уменьшает трение сочленяемых
поверхностей при движении, и в то же время является
иммунобиологической средой, защищающей сустав от
инфекции.
12.
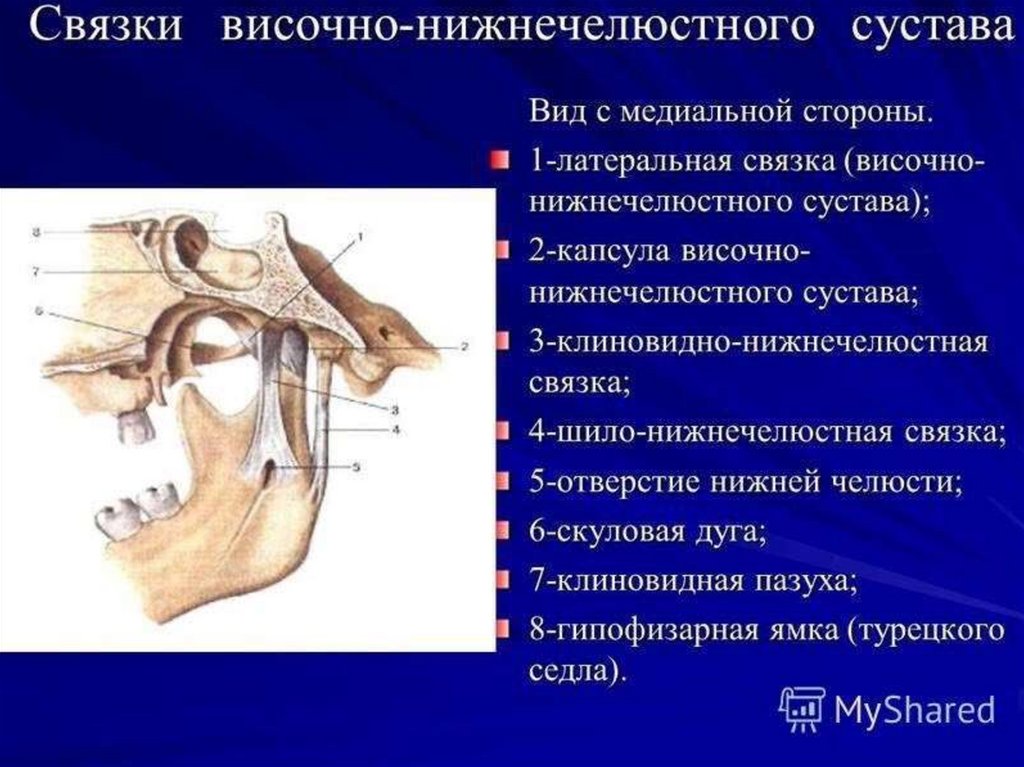
13.
Суставная капсула укрепляется вне суставнымисвязками (височно-челюстная, шилочелюстная
и клиновидно-челюстная), которые
препятствуют ее растяжению.
Связки образованы неэластичной
соединительной тканью, поэтому в случае
перерастяжения их первоначальный размер не
восстанавливается.
.
14.
15.
Кровоснабжение височно-нижнечелюстногосустава из бассейна наружной сонной артерии
осуществляется поверхностной височной,
глубокой ушной, задней ушной, передней
барабанной артериями, средней артерией
твердой мозговой оболочки и крыловидной
артерией.
Анастомозы между артериями выражены
слабо. Сосуды наиболее многочисленны по
периферии диска, в биламинарной зоне и
капсуле сустава, откуда они проникают к
надкостнице суставной головки
16.
Венозная сеть хорошо выражена, широкоанастамозирует с венами среднего уха, наружно
от слухового прохода, слуховой трубы и венами
крыловидного венозного сплетения.
Венозная сеть образует широкие сплетения
вокруг капсулы и внутри нее. Отток венозной
крови осуществляется в бассейн лицевой вены.
Кроме хрящевых и мягкотканевых компонентов
ВНЧС, в области нижней челюсти прикрепляется
большое количество мышц, принимающих
непосредственное участие в осуществлении ее
функции.
17.
Мышцы, прикрепляющиеся к нижней челюсти,принято делить на переднюю группу опускающие нижнюю челюсть, и заднюю поднимающие нижнюю челюсть.
К передней группе относятся двубрюшные,
подбородочно-подъязычная и челюстноподъязычная, которые с внутренней
поверхности тела нижней челюсти
прикрепляются к подъязычной кости.
Исключение составляют только двубрюшные
мышцы, заднее брюшко которых прикрепляется
к сосцевидному отростку.
18.
Заднюю группу мышц составляют:• жевательные мышцы, прикрепляющиеся одним
концом к нижнему краю скуловой дуги, скуловому
отростку в/челюсти и частично к ее телу, а другим - к
углу н/челюсти в области жевательной бугристости;
• височная мышца, начинающаяся от височной
площадки, височной фасции и прикрепляющаяся к
венечному отростку н/челюсти;
• медиальная мышца, отходящая от края крыловидной
ямки и прикрепляющаяся к крыловидной бугристости в
области внутренней поверхности угла н/ челюсти;
• латеральная крыловидная мышца, начинающаяся от
в/челюсти в подвисочной ямке и прикрепляющаяся к
крыловидной ямке мыщелкового отростка и/ челюсти.
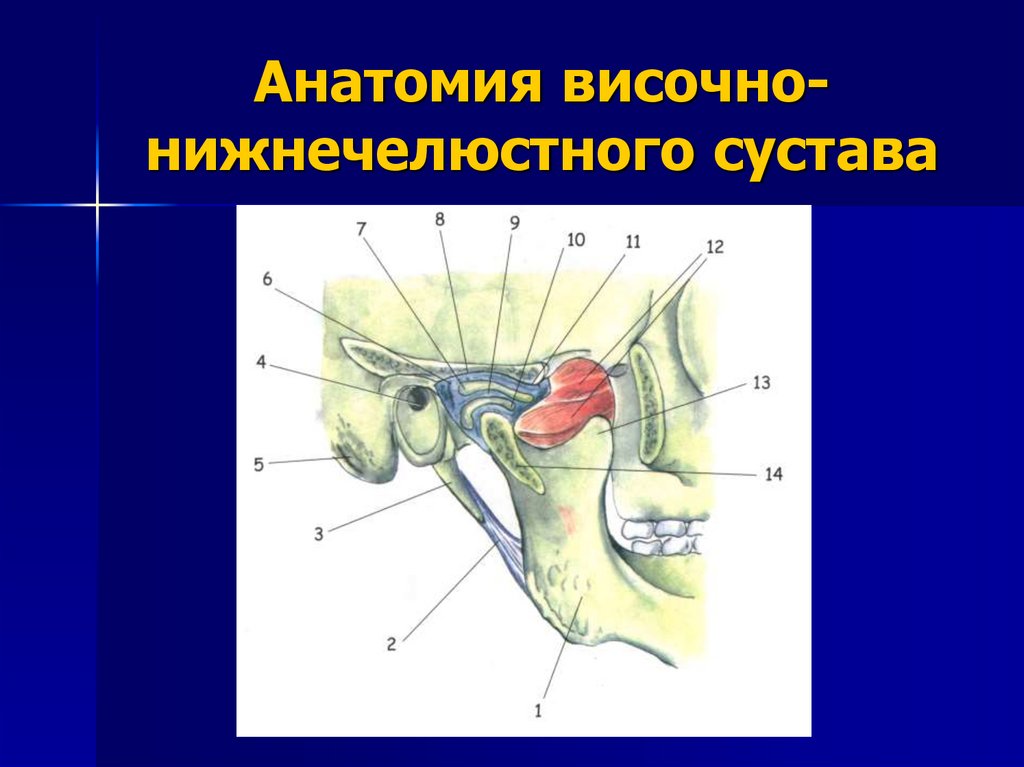
19. Анатомия височно-нижнечелюстного сустава
Анатомия височнонижнечелюстного сустава20.
Разделение функций мышц двух групппредставлено довольно упрощенно, на самом
же деле гораздо сложнее. Функция каждой из
них усиливается другими мышцами, но
имеющиеся антагонисты значительно изменяют
форму движений н/челюсти при односторонних
сокращениях.
Движения челюсти существенно меняются, если
происходит одностороннее сокращение мышц
задней или передней группы. Естественно, что
сокращение мышц осуществляется не
самопроизвольно, а строго под контролем
центральной нервной системы. Очень важно
знать особенности иннервации мышц ВНЧС.
21.
ВНЧС иннервируют самостоятельные нервныеветви, исходящие, в основном, из ушновисочного нерва, а также лицевого, заднего
глубокого височного и третей ветви
тройничного нерва.
Ветви данного нерва осуществляют
иннервацию внутренней, наружной и задней
поверхности капсулы сустава.
Капсулу сустава иннервируют также ветви
верхнего шейного и симпатического узлов,
веточки переваскулярных сплетений, в
частности сплетений вокруг височной артерии.
22.
В периферических отделах капсулыперечисленные нервные ветви образуют
нервное сплетение, которое проникает во
внутренние отделы сустава, причем хрящевые
участки сочленяемых костных структур и
центральные отделы диска практически лишены
нервных волокон.
Особенно хорошо иннервирована рыхлая
клетчатка, так называемая, биламинарная зона,
расположенная позади суставного диска.
Представленная иннервация элементов ВНЧС в
основном является чувствительной и очень
важна для понимания причин болевого синдрома
в области ВНЧС, а также путей иррадиации боли.
23.
Движения в ВНЧС осуществляются путем сокращениямышц, прикрепляющихся к н/челюсти, по средством их
иннервации двигательной порцией третьей ветви
тройничного нерва. Двигательные нервы носят такие
же названия, как и мышцы, которые они иннервируют.
От двигательных волокон третьей ветви тройничного
нерва отходят несколько ветвей к капсуле сустава.
Задний глубокий височный нерв, иннервируя заднюю
порцию волокон височной мышцы, отдаёт ветвь к
переднему отделу капсулы ВНЧС и надкостнице
суставного бугорка.
Чувствительная и двигательная иннервация элементов
ВНЧС и мышц, переплетение и взаимодействие
черепных нервов свидетельствует о важной роли ЦНС в
осуществлении функции н/ челюсти, и в то лее время
затрудняют дифференциальную диагностику болевых
симптомов в области лица.
24.
Выделяют три наиболее часто встречающихся типа ВНЧС,характеризующихся кривизной нижнечелюстной ямки, высотой
суставного бугорка и наклоном головки мыщелкового отростка к
шейке, учитывая многообразие соотношений этих параметров:
1. умеренно выпукло-вогнутый сустав, характеризующийся
средней выпуклостью суставной поверхности головки и
суставного бугорка средней ширины и глубины суставной
впадиной и небольшим наклоном шейки суставного отростка
вперёд по отношению к горизонтальной плоскости;
2. поверхностный, "плоский" сустав, имеющий уплощённую
головку невысокий, плоский суставной бугорок, неглубокую
широкую суставную ямку и почти вертикальную шейку
мыщелкового отростка;
3. подчёркнуто выпукло-вогнутый сустав,
отличающийся глубокой и узкой суставной впадиной, высоким и
выпуклым суставным бугорком, большим углом наклона головки
мыщелкового отростка к шейке с выпуклой суставной поверхностью
головки.
25.
При движении н/челюсти в ВНЧСосуществляется два вида движений шарнирные и скользящие.
Первый тип сочленения, соответствующий
ортогнатическому прикусу, является примером
наиболее гармоничного соотношения элементов
ВНЧС и обеспечивает сочетание шарнирных и
скользящих движений.
26.
При втором типе сочленения преобладаютскользящие движения, а шарнирные сведены к
минимуму. При таком строении сочленения хрящ,
обычно покрывающий только задний скат бугорка,
покрывает весь бугорок и выходит на передний его
край.
Третий тип сочленения характеризуется
преобладанием в нём шарнирных движений.
Естественно предположить, что тот или иной вариант
строения сочленения обусловлен генетически, поэтому
коррелируется тем или иным видом прикуса. В то же
время становится понятным довольно частое
нарушение движений н/челюсти у лиц, которым в
детском возрасте проводили активное ортодонтическое
лечение с целью достижения ортогнатического прикуса.
27.
Механика движения ВНЧС сложна. При открывании ртавсе системы сустава функционируют последовательно.
Вначале приходит в движение верхнепередняя часть головка и связки с диском. Происходит ротация головки
вокруг поперечной оси, которая заканчивается в
нижнем этаже сустава. Затем комплекс диск - головка
опускается вниз до вершины суставного бугорка, т.е.
движение заканчивается в верхнем этаже сустава.
Ротационные движения происходят в нижнем этаже,
впадиной является нижняя поверхность диска, а ось
вращения направлена поперечно через центр суставной
головки. Верхний полюс головки при ротации
перемещается вентрально.
28.
Кроме того, во время ротации и диск меняетположение: начинает двигаться по
задненижней поверхности суставного бугорка
Путь диска не прямой, и при завершении
открывания рта ось его проходит в центре
суставного бугорка. При этом смещении
вначале раздражаются и н втягиваются нижние
фиброзные пучки связки, потом эластичные
верхние прикрепления диска, вызывая
сенсорную активность рецепторов,
расположенных между ними. Рефлекс по ЦНС
передаётся мышечным волокнам, которые
стабилизируют положение головки. Этот
механизм защищает и стабилизирует сустав.
29.
В отсутствие морфологических изменений в костныхотделах ВНЧС форма их с обеих сторон редко бывает
абсолютно одинаковой. Суставная головка имеет
трабекулярный костный рисунок, окаймлена тонкой, но
чётко выявляющейся кортикальной пластинкой,
толщина и ширина которой более выражены, чем на
внесуставных отделах головки н/челюсти. Чаще всего
суставная площадка занимает передние 2/3 овальной
поверхности головки. Плотность костной ткани головки
неоднородна - она пересекается вертикальной
полоской бугристости, к которой прикрепляются
мышцы. Эта интенсивная полоса делит суставную
головку на две половины, плотность которых менее
выражена. Различия но плотности имеют большие
индивидуальные колебания.
Таким образом ВНЧС является сложным анатомическим
образованием, в формировании которого принимают
участие костные и мягкотканные структуры.
30. КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
КЛАССИФИКАЦИЯЗАБОЛЕВАНИЙ
ВИСОЧНОНИЖНЕЧЕЛЮСТНОГО
СУСТАВА
31.
Существует большое количество классификацийзаболеваний и повреждений ВНЧС, которые на
определённом этапе сыграли положительную
роль, но многие из них устарели и имеют лишь
исторический интерес. Новые диагностические
возможности позволяют детализировать
изменение в элементах ВНЧС и окружающих его
тканях, что позволило во многом пересмотреть
значимость той или иной патологии.
Согласно X Международной классификации,
заболевания сустава отнесены к двум классам:
32. МКБ-10 Класс XII. Челюстно-лицевые аномалии (включая аномалии прикуса), раздел 6.
МКБ-10 Класс XII. Челюстнолицевые аномалии (включаяаномалии прикуса), раздел 6.
Болезни височно-нижнечелюстного сустава:
1. Синдром болевой дисфункции ВНЧС.
2. Щёлкающая челюсть.
3. Вывих и подвывих ВНЧС.
4. Боль в ВНЧС, не классифицированная в
других рубриках.
5. Тугоподвижность ВНЧС, не
классифицированная в других рубриках.
6. Остеофиты ВНЧС.
7. Другие уточненные болезни ВНЧС.
8. Болезнь ВНЧС неуточнённая.
33. МКБ-10 Класс XIII. Болезни костно- мышечной системы и соединительной ткани:
АРТРОПАТИИ.Инфекционные артропатии. пиогенный
артрит, реактивные артропатии, болезнь
Рейтера;
Воспалительные полиартропатии:
серопозитивный ревматоидный артрит,
синдром Фелти, другие ревматоидные
артриты, юношеский артрит.
Травматический артропатии.
АРТРОЗЫ:
Полиартроз.
Остеоартроз.
Первичный артроз.
34.
Таким образом, в настоящее время четкоразличают две самостоятельные группы
заболеваний ВНЧС:
1) заболевания, при которых наблюдается
поражение суставных тканей ( XIII класс );
2) заболевания, обусловленные патологией
жевательных мышц ( XII класс) и строением
зубочелюстной системы.
Наиболее удачной отечественной классификацией
заболеваний ВНЧС мы считаем классификацию,
предложенную П.Г.Сысолятиным, В.М.Безруковым и
А.А.Ильиным (1997г).
35. Классификация заболеваний ВНЧС П.Г.Сысолятин, В.М.Безруков А.А.Ильин (1997)
АРТИКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ:Воспалительные (артриты);
Невоспалительные.
Внутренние нарушения;
Остеоартрозы:
не связанные с внутренними нарушениями ВНЧС,
первичные или генерализованные;
связанные с внутренними нарушениями ВНЧС (
вторичные).
Анкилозы.
Врожденные аномалии.
Опухоли.
НЕАРТИКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ:
Бруксизм.
Болевой синдром дисфункции ВНЧС.
Контрактуры жевательных мышц.
36. АРТИКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ВНЧС (АРТРИТЫ)
Артрит ВНЧС - поражение элементов сустава в результатевоздействия инфекции. Воспалительные поражения сочленения по
этиологии можно разделить на инфекционные (неспецифические,
специфические) и травматические артриты, которые могут иметь острое
или хроническое течение.
Этиология и патогенез.
Неспецифическим инфекционным артритам предшествует отит, ангина,
грипп или какой-либо другой инфекционный процесс, инфекция
распространяется челюстно-метастатическим или костным путём. К
неспецифическим артритам относятся ревматический и ревматоидный
артрит. Ревматизм - инфекционно-аллергическое заболевание,
характеризующееся поражением соединительной ткани с
преимущественной локализацией процесса в сердце, ревматизм
развивается у предрасположенных к нему лиц после стрептококковой
инфекции верхних дыхательных путей - ангины или фарингита. Основной
мишенью при ревматизме является сердце. Вовлечение его в процесс
наблюдается у абсолютного большинства больных.
37.
Ревматоидный артрит - хроническое системноезаболевание соединительной ткани с
преимущественным поражением периферических
(синовиальных) суставов по типу эрозивнодеструктивного артрита, приводящее к
анкилозированию сустава. Существенное значение в
развитии ревматоидного артрита имеет наследственный
фактор. Согласно современным представлениям, в
основе патогенеза ревматоидного артрита лежат
аутоиммунные реакции, главной мишенью которых
служат суставные образования: синовиальная оболочка,
синовиальная жидкость, суставной хрящ. Нередко
неспецифические инфекционные артриты возникают
при переходе на сустав воспалительных процессов из
окружающих тканей.
38.
Специфические инфекционные артритыпредставляют собой воспали-тельные заболевания
суставов, развивающиеся при гематогенном заносе
микроорганизмов в суставные ткани из удалённого
очага. К специфическим артритам относятся
туберкулёзный, гонорейный, сифилитический,
актиномикотический, бруцеллёзный и др.
Специфические артриты ВНЧС являются большой
редкостью.
Травматические артриты развиваются при
острой или хронической травме сустава, в
результате чего возникают размозжение тканей
сустава с последующим развитием воспалительных
и деструктивных процессов. Чаще всего
воспалительные заболевания ВНЧС наблюдаются у
лиц молодого и среднего возраста.
39.
Клиническая картина артритов ВНЧС приостром течении в первые дни заболевания во
многом одинакова. Заболевание начинается с
появления постоянных и самопроизвольно
возникающих болей в области сочленения, ограничение
подвижности н/челюсти. Появляется припухлость и
покраснение кожи над суставом, чувство давления и
распирания в его области. Повышается температура
тела. Наиболее яркой и тяжелой клинической картиной
характеризуется гнойное воспаление ВНЧС.
Хроническое течение характеризуется разнообразной
симптоматикой. Постоянным симптомом являются то
усиливающиеся, то ослабевающие боли в области
сочленения.
40.
Диагностика артритов основывается на комплексесимптомов, которыми характеризуется данное заболевание,
тщательном сборе анамнеза и объективном исследовании.
Трудности распознавания артритов и часто не обоснованная их
диагностика объясняются тем, что среди симптомов при артрите
встречаются признаки, которые характерны для других
заболеваний. К ним относятся локальные и отраженные боли,
ограничения функции сустава, спазм жевательной мускулатуры. В
комплекс диагностических мероприятий помимо клинического,
обязательно входит рентгенологическое исследование. Первые
изменения выявляются при рентгенологическом исследовании на
3-й неделе заболевания и характеризуются сужением суставной
щели.
Дифференциальную диагностику артритов проводят
по этиологическому признаку и с болевым синдромом дисфункции
ВНЧС.
41.
Лечение височно-нижнечелюстных артритовзависит от причины
заболевания. При артритах любой
этиологии важно создать покой в суставе, ограничив функцию
н/челюсти. Используют антибактериальные, антигистаминные,
седативные, нестероидные противовоспалительные препараты.
Основное лечение должно быть направленно на санацию
источника инфекции. При наличии гнойного экссудата
производят наружный разрез со вскрытием капсулы сустава и его
дренирование. При благоприятном течении процесс к концу 1-й
недели от начала лечения ослабевают или прекращаются боли. В
этот период активно применяют физиотерапию: УВЧ, ультразвук,
электрофорез, лазеротерапию, лечебную физкультуру и
механотерапию. Это принципиальные подходы к лечению
артритов. Следует подчеркнуть, что лечение каждого вида его
требует строго дифференцированного подхода в зависимости от
этиологии.
42. НЕВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Внутренние нарушения функций ВНЧСвстречаются довольно часто. По данным А. А.
Ильина, они составляют 89 % у больных,
обратившихся в
клинику по поводу
патологии ВНЧС.
Различают 9 клинических форм:
43. Внутренние нарушения ВНЧС
хронический вывих головки н/челюсти.подвывих суставного диска
хронический вывих головки н/челюсти с
подвывихом суставного диска
хронический вывих ВНЧС
привычный вывих ВНЧС
рецидивирующий вывих суставного диска
хронический вывих суставного диска
хронический вывих суставного диска,
вторичный
остеоартроз
хронический задний вывих суставного диска.
44.
ХРОНИЧЕСКИЙ ВЫВИХ ГОЛОВКИ Н/ЧЕЛЮСТИ.Наиболее легкая форма патологии. Иногда больнее отмечают
нарушение движений н/челюсти, но чаще жалоб нет.
Обнаруживается свободное скольжение головки (головок)
н/челюсти за пределы суставных ямок при открывании рта.
Суставных шумов нет. Н/челюсть совершает волнообразные
движения. При лучевой диагностике отмечается нормальное
положение суставного диска по отношению к головке н/челюсти на
всех этапах её движения.
ПОДВЫВИХ СУСТАВНОГО ДИСКА.
Является начальной формой смещения суставного диска. Жалобы
на щелчки в ВНЧС при открывании рта. Во время обследования
щелчок возникает при движении головки н/челюсти в пределах
суставной ямки, как правило, при открывании и закрывании рта.
При максимальном открывании рта головка н/челюсти не
выходит из суставной ямки. Рентгенологически определить это
смещение можно только в динамике при артрографии под
рентгенотелевизионным контролем. Компьютерная и
магниторезонансная томография свидетельствуют о нормальном
положении суставной головки.
45.
ХРОНИЧЕСКИЙ ВЫВИХ ГОЛОВКИН/ЧЕЛЮСТИ СПОДВЫВИХОМ СУСТАВНОГО ДИСКА.
Смещение суставного диска происходит на том же уровне, что и при
подвывихе. Клинически определяется свободный выход головки челюсти
за вершину суставного бугорка, сопровождающийся "ранним" щелчком в
пределах суставной ямки. Рентгенологически определяется раннее
переднее вправляемое смещение суставного диска на фоне вывиха
головки челюсти.
ХРОНИЧЕСКИЙ ВЫВИХ ВНЧС
Смещение суставного диска увеличивается. В момент выхода головки из
суставной ямки определяется щелчок, повторяющийся при закрывании
рта.
ПРИВЫЧНЫЙ ВЫВИХ ВНЧС
Эта форма выделена в связи со своеобразной клинической картиной.
Несмотря на наличие тех же внутренних нарушений функции, что и при
хроническом вывихе ВНЧС, привычный вывих клинически резко от него
отличается. В первую очередь в анамнезе всегда отмечается острый
вывих. Немаловажно, что при привычном вывихе всегда требуется
вправление, которое проводит либо медицинский работник, либо сам
больной. При хроническом вывихе головка н/челюсти во время открывания
рта без особых затруднений выходит из суставной ямки и легко
возвращается назад.
46.
РЕЦИДИВИРУЮЩИЙ ВЫВИХ СУСТАВНОГО ДИСКА.Смещение суставного диска еще более увеличивается, и
временами задние внутрисуставные связки теряют способность
возвращать его назад.
Диск некоторое время занимает переднее положение по
отношению к головке н/челюсти и при открывании рта.
Клинически это проявляется периодами блокирования движений
н/челюсти продолжительностью от нескольких минут до
нескольких часов. После вправления диска, которое
происходит самопроизвольно или при перемещении челюсти в
различных
направлениях самим больным, можно наблюдать картину
предшествующих внутренних нарушений функции: варианты
вправляемого смещения
суставного диска на фоне вывиха головки н/челюсти или без него.
Во время эпизодов блокирования методом лучевой диагностики
выявляют переднее не вправляемое смещение суставного диска.
47.
ХРОНИЧЕСКИЙ ВЫВИХ СУСТАВНОГО ДИСКАРазвившаяся стадия внутренних нарушений ВНЧС. Связки
биламинарной зоны полностью утрачивают способность
регулировать положение суставного диска. Эту функцию
выполняет верхняя головка наружной крыловидной мышцы,
которая и удерживает диск в постоянном переднемедиальной
положении. Больные жалуются на боли, ощущение препятствия в
области ВНЧС при открывании рта. В анамнезе отмечаются
суставные шумы. Открывание рта в пределах 1,5 - 22,5 см. между
режущими краями верхних и нижних резцов. При дальнейшем
открывании рта ощущаются боли и препятствия в ВНЧС,
н/челюсть отклоняется в пораженную сторону. Боковые движения
в противоположную сторону ограничены, болезненны. Болями
сопровождается и выдвижение н/челюсти вперёд. При лучевой
диагностике выявляется переднее не вправляемое смещение
суставного диска, сопровождающееся его деформацией в виде
сжатия или перегиба. Нередко нарушается целость связок
биламинарной зоны (разрыв).
48.
ХРОНИЧЕСКИЙ ВЫВИХ СУСТАВНОГО ДИСКА,ВТОРИЧНЫЙ ОСТЕОАРТРОЗ
Завершение развившейся стадии внутренних нарушений ВНЧС.
Обычно наблюдается в поздние сроки блокирования ВНЧС (более
чем через 6 мес). Помимо деформации суставного диска,
наблюдается его адгезия вследствие внутрисуставного спаечного
процесса. Деформированный диск спаивается с наружным отделом
суставной поверхности головки и задним скатом суставного
бугорка. Возникают дефекты хрящевого покрытия, деформации
костных структур, остеофиты. Для этой формы внутренних
нарушений ВНЧС, помимо картины блока, характерны боли в
области пораженного сустава даже в покое, усиливающиеся при
движениях н/челюсти.
Любой клинической форме внутренних нарушений ВНЧС может
сопутствовать реактивный синовит, связанный с хронической
травматизацией тканей сустава и постоянным патологическим
напряжением внутрисуставных связок.
49.
ХРОНИЧЕСКИЙ ЗАДНИЙ ВЫВИХ СУСТАВНОГОДИСКА.
Встречается очень редко. Клинически он проявляется отсутствием
полного смыкания зубов на стороне поражения, попытки сжатия
зубов вызывает боль. При обследовании определяется ущемление
диска между головкой н/челюсти и задней поверхностью суставной
ямки.
ЛЕЧЕНИЕ внутренних нарушений функций ВНЧС зависит от клинической
формы патологии и включает комплекс мероприятий. При наименее
выраженных изменениях элементов ВНЧС (1-я и 2-я формы вывиха) в
основном используют миогимнастику, репозиционные шины,
физиотерапию. При более тяжёлых процессах в диске, связках (3-9-я
формы) применяют хирургические методы лечения на элементах сустава,
противовоспалительную и физиотерапию. В нашей клинике
разрабатываются и применяются методы эндоскопической хирургии на
ВНЧС. Это такие методы, как артроцентез, лаваж и лизис.
Используемые высокие технологии, дают хороший лечебный,
функциональный и косметический эффект.
50. ОСТЕОАРТРОЗЫ
Остеоартрозы – это заболеваниесиновиальных суставов, широко
распространенное среди людей молодого и
зрелого возраста, характеризуются
хроническим течением и тенденцией к
прогрессированию. Согласно статистическим
данным, деструктивные изменения в суставах
обнаруживаются у 50 % людей старше 50 лет
и у 90% в возрасте 70 лет. Остеоартрозы
привычно разделяют на первичные и
вторичные.
51.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.Причины первичных артрозов не выявлены, хотя
предполагается, что в основе заболевания лежат
диагностированные варианты дисплазии и
генетические факторы. Причинными факторами
вторичных артрозов считаются деформации,
развившиеся как на основе метаболических, иммунных,
эндокринных нарушений, заболеваний крови,
воспалительных заболеваний (артриты), так и
вследствие микро- и макротравм сустава. Под
воздействием перечисленных причин может возникнуть
повреждение внутрисуставных тканей в виде
старческих изменений либо интеркуррентных
заболеваний - травматических, инфекционных,
метаболических, ревматических и др.
52.
Старение есть действие различных причин, но оно индивидуальнодля каждого пациента и органа. Изменения в костях выражаются в
основном в атрофии костной ткани, но могут проявляться и
очагами избыточного остеогенеза в сухожилиях, связках,
периостальных зонах. В результате этого образуются краевые
шпоры, гиперостоз с образованием избытка костной ткани и
деформацией суставной головки. Нарушаются, строение кости,
процесс обмена в хрящах и синовиальной оболочке, уменьшается
циркуляции синовиальной жидкости, изменяется как количество
ее, так и качественный состав. Это так называемое старческое
ремоделирование сустава, как правило, протекает бессимптомно.
Его следует отличать от остеоартроза, который чаще всего
обусловлен внешними факторами. Подобные изменения в
элементах сустава наблюдаются и в молодом возрасте, являясь
симптомами и синдромами общих системных болезней.
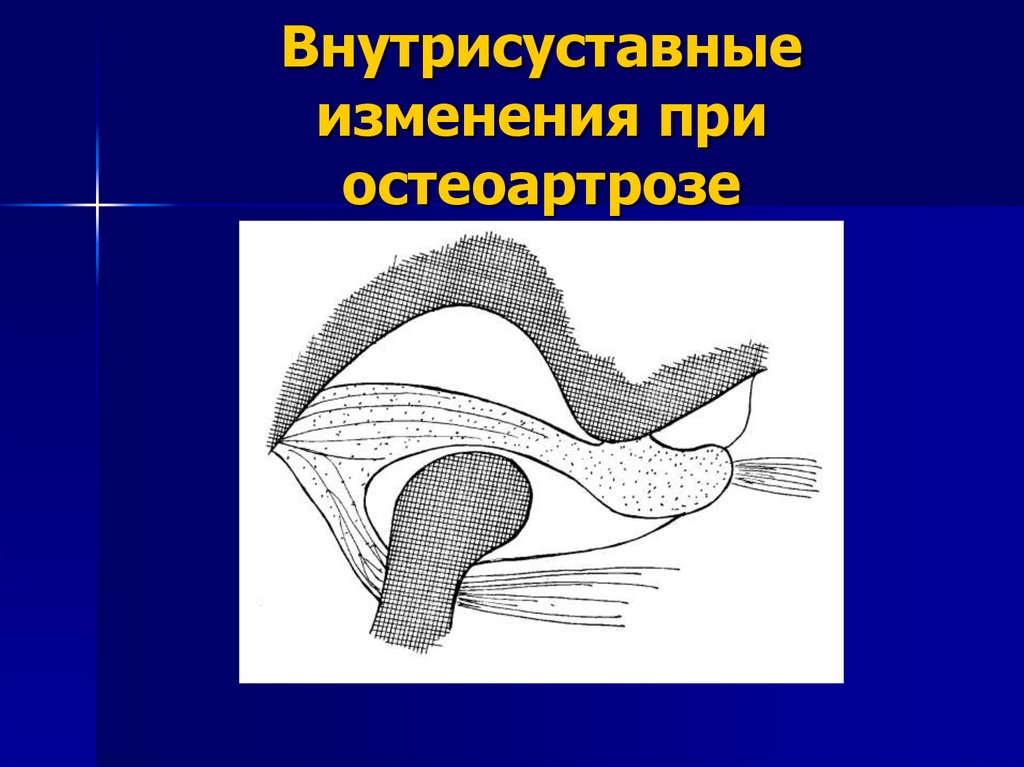
53. Внутрисуставные изменения при остеоартрозе
54.
КЛИНИЧЕСКАЯ КАРТИНА.Различают склерозирующий и деформирующий остеоартрозы.
При склерозирующем остеоартрозе наблюдается склероз в
поверхностных и глублежащих слоях губчатой кости
элементов сустава.
При деформирующем - деформация головки н/челюсти или
суставной ямки и бугорка с образованием (чаще на головке)
разрастании в виде шипов.
Клинические проявления склерозирующего остеоартроза
скудны. При рентгенологическом исследовании ВНЧС он
обнаруживается чаще всего в виде уплотнения костных краёв
суставной поверхности головки, ямки к бугорка. Больные
отмечают нерезко выраженные боли в области сустава.
Клиническая картина деформирующего остеоартроза зависит
от объема и степени деформации костных элементов сустава и
характеризуется постоянными болями в сочленении,
усиливающимися при движении н/,челюсти и изменении
объёма ее движений. При рентгенологическом исследовании
определяется деформация костных элементов сочленения.
55.
ЛЕЧЕНИЕ остеоартрозов основывается на определении, в первуюочередь, этиологических факторов и путях его коррекции. В связи
с тем что причиной остеоартрозов ВНЧС в большинстве случаев
является микротравма элементов сочленения в результате потери
жевательных зубов, прежде всего возникает вопрос о
рациональном протезировании.
Для купирования процессов в элементах сустава используют также
медикаментозные средства, обеспечивающие уменьшение
выраженности или исчезновение болей, улучшение
функционирование сустава, оказывающие хондропротективное
действие на хрящ, способные стимулировать в нем репаративные
процессы, т.е. поддерживать равновесие между постоянно
протекающими в хряще процессами анаболизма и катаболизма.
К используемым с этими целями препаратам относятся стероидные
и нестероидные противовоспалительные препараты,
хондропротекторные средства. В тяжелых случаях
деформирующего артроза показано хирургическое лечение,
заключающееся в моделировании головки н/челюсти, путем
удаления деформирующих частей и пластике диска.
56. Анкилоз
Анкилоз — это стойкая деформация височно-нижнечелюстного сустава с ограничением или
полной неподвижностью нижней челюсти
вследствие фиброзного или костного сращения
суставных поверхностей.
Анкилозы могут быть: • полные и частичные,
• костные и фиброзные,
• одно- (около 93%) и
двусторонние ( 7%).
57.
Этиология1) Инфекция (неспецифический,
специфический остеомиелит, мыщелкового
отростка или височной кости.
2) Травма (родовая, послеродовая,
случайная острая одиночная,
хроническая микротравма
3) Острый или хронический артрит,
артроз.
4) Нарушение обмена веществ в
организме.
58.
Диагностика анкилоза ВНЧСПри осмотре пациента с анкилозом ВНЧС обнаруживается
ограничение или невозможность открывания рта: амплитуда
отведения нижней челюсти обычно не превышает 1 см, тогда как в
норме расстояние между резцами верхней и нижней челюсти
составляет ширину 3-х средних пальцев руки пациента. Также
характерно отсутствие в пораженном височно-нижнечелюстном
суставе скользящих движений по горизонтали, асимметрия лица.
При проведении ортопантомографии, рентгенографии или
компьютерной томографии ВНЧС обнаруживаются
рентгенологические признаки анкилоза: частичное либо полное
отсутствие суставной щели, разрушение головки сустава,
деформация и укорочение ветви нижней челюсти и др. При
необходимости обследование дополняется КЛКТ ВНЧС, контрастной
артрографией, электромиографией.
59.
60.
Лечение анкилоза ВНЧСВ начальных стадиях фиброзного анкилоза ВНЧС применяются
консервативные методы лечения: физиотерапия
(ультразвуковая терапия, ультрафонофорез, электрофорез
гиалуронидазы, йодида калия), внутрисуставные инъекции
гидрокортизона, механотерапия.
Лечение стойкого фиброзного и костного анкилоза ВНЧС только
хирургическое, дополненное в дальнейшем ортодонтическими
мероприятиями. Основными целями оперативной коррекции
анкилоза ВНЧС служат устранение деформаций лица и
восстановление функции нижней челюсти.
Для хирургической коррекции анкилоза ВНЧС предложены
различные варианты и способы: остеотомия ветви нижней
челюсти со скелетным вытяжением, остеотомия с артропластикой
ВНЧС и костной пластикой ветви нижней челюсти костным
аутотрансплантатом или аллотрансплантатом и др., выбор
которых определяется характером и выраженностью деформации.
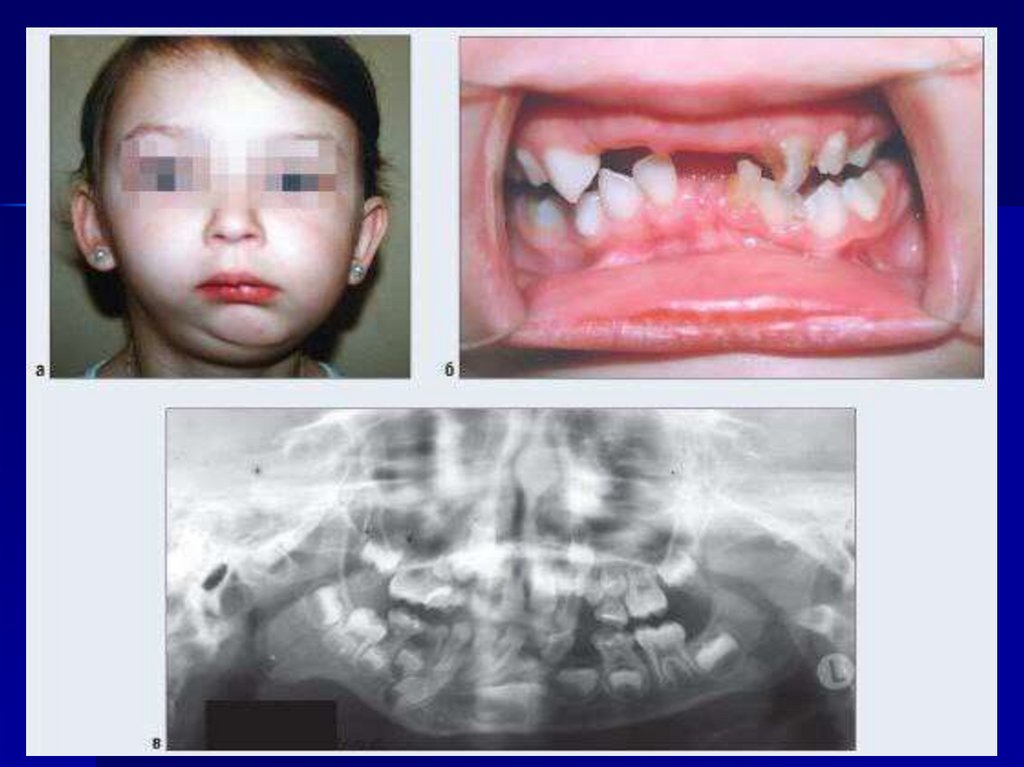
61. Врожденная патология ВНЧС
Врожденная патология ВНЧС - это один из симптомовврожденных синдромов (синдром Робена, синдром Франческетти,
синдром Гольденхара и др.), сопровождающихся нарушением роста
нижнечелюстной кости. При перечисленных синдромах недоразвиты
костные элементы ВНЧС: головка, суставной бугорок. Наиболее тяжелые
формы врожденной патологии встречаются при синдромах Гольденхара,
гемифациальной микросомии, при которых височно-нижнечелюстное
сочленение может отсутствовать.
62. Диагностика
Опрос, тщательный сбор анамнеза, исследование лицевых признаков недоразвития нижней челюсти и вторичных деформаций костей лица,состояния прикуса, объема движения нижней челюсти (наличие
движений ВНЧС - вертикальных, сагиттальных, трансверсальных);
Специальное рентгенологическое исследование ВНЧС - ортопантомография,
томография, КТ и МРТ позволяют получить исчерпывающие сведения о
степени деструктивных изменений и характере патологического
репаративного регенерата кости мыщелкового отростка, а также суставной
впадины - в виде костных разрастаний.
Лечение
Хирургическое лечение включает в себя серию оперативных
вмешательств, направленных в первую очередь на устранение
анатомических нарушений и восстановление функции ВНЧС.
Больной как минимум дважды подвергается сложным оперативным
вмешательствам: первичной операции - остеотомии ветви нижней челюсти
с последующим скелетным вытяжением и повторной - пластике ветви
нижней челюсти. В период между операциями пациенту постоянно
проводят активное ортодонтическое лечение.
63. Опухоли
Изолированные поражения структурных элементов ВНЧСдоброкачественными и злокачественными новообразованиями
встречаются крайне редко. Чаще опухоли распространяются на
ткани сустава с ветви нижней челюсти других близлежащих
анатомических образований (околоушная слюнная железа, ткани
крылонёбной ямки и др.) или имеют метастатическое
происхождение.
Из доброкачественных новообразований могут диагностироваться
остеобластокластомы, адамантиномы, миксомы, гигромы,
хондромы, остеомы.
Злокачественные новообразования ВНЧС связаны с
распространением на его структуры таких заболеваний, как
фибросаркома, хондросаркома, остеогенная саркома и др. К
метастатическим опухолям, способным поражать структуры ВНЧС,
относят рак, саркому, цилиндрому, меланому, гипернефрому и др.
64.
Начальные симптомы опухолей ВНЧС схожи с клиническимипроявлениями хронических артрозов, артритов или фиброзных
анкилозов. Такие симптомы, как постоянная ноющая боль, боль при
движениях нижней челюсти, смещение нижней челюсти при
открывании рта, деформация лица, тризм, увеличение
лимфатических узлов и др., появляются значительно позже.
Поэтому при таких заболеваниях весьма характерно позднее
обращение больных за врачебной помощью.
Лечение больных с опухолями ВНЧС комплексное (хирургическое,
лучевое, химиотерапевтическое, криогенное, симптоматическое).
Характер оперативного вмешательства обусловливается в первую
очередь локализацией и распространенностью первичного
опухолевого процесса.
65. Неартикулярные заболевания.
Бруксизм – периодически возникающие эпизодынепроизвольного сокращения жевательной мускулатуры,
сопровождающиеся сжиманием челюстей и скрежетанием зубами.
Эпизоды бруксизма, как правило, длятся около 10 секунд, однако
за ночь могут повторяться многократно, сопровождаясь звуком
скрежета или пощелкивания зубами. Обычно эти симптомы
замечают близкие пациентов (родители, супруги), поскольку во
время сна человек не контролирует свое состояние и не
пробуждается от скрипа зубов.
Наутро пациенты часто отмечают лицевую миалгию, зубную боль,
боли в области челюстей, головные боли, дневную сонливость,
головокружение. При длительном течении бруксизма могут
развиваться патологическая стираемость зубов, гиперестезия
зубов, клиновидные дефекты, сколы и трещины эмали, переломы
коронок зубов.
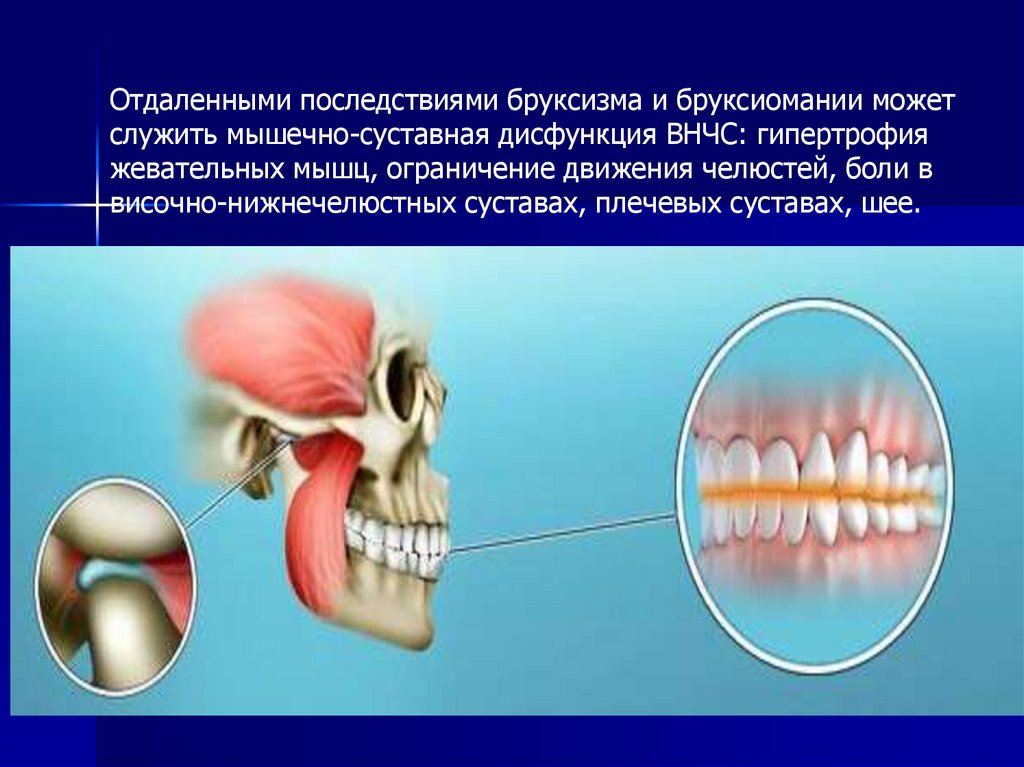
66.
Отдаленными последствиями бруксизма и бруксиомании можетслужить мышечно-суставная дисфункция ВНЧС: гипертрофия
жевательных мышц, ограничение движения челюстей, боли в
височно-нижнечелюстных суставах, плечевых суставах, шее.
67.
ЛечениеМаксимальный эффект от лечения бруксизма достигается
при комплексном подходе с использованием
психотерапевтических, медикаментозных,
физиотерапевтических и стоматологических методик.
Медикаментозная терапия бруксизма направлена на
уменьшение судорожной активности жевательных мышц
во сне и может включать назначение легких седативных
и снотворных средств, препаратов магния, кальция,
витаминов группы В, инъекций ботулинического
токсина и др. В некоторых случаях при бруксизме
может быть показано остеопатическое лечение, сеансы
мануальной терапии и массажа, постановка теплых
влажных компрессов на область челюсти.
68.
Стоматологическое лечение бруксизма проводитсяс участием различных специалистов: терапевта,
ортодонта, пародонтолога. Оно предполагает
изготовление и использование специальных защитных
капп из мягкого пластика или резины, по показаниям
- избирательное пришлифовывание зубов,
исправление прикуса с помощью ортодонтического
лечения, замещение отсутствующих зубов протезами
или дентальными имплантатами.
69. Болевой синдром дисфункции ВНЧС
Дисфункция ВНЧС – функциональная патологиявисочно-нижнечелюстного сустава, обусловленная
мышечными, окклюзионными и пространственными
нарушениями.
Дисфункция ВНЧС сопровождается болевым синдромом
(болью в голове, висках, шее), щелчками в суставе,
ограничением амплитуды открывания рта, шумом и
звоном в ушах, дисфагией, бруксизмом, храпом и т. д.
Диагностика
При первичном осмотре пациента выясняются жалобы,
анамнез жизни и заболевания, проводится пальпация и
аускультация области сустава, оценивается степень
открывания рта и подвижности нижней челюсти.
70.
Для оценки состояния височно-нижнечелюстногосустава проводится ортопантомография, УЗИ,
рентгенография ВНЧС, компьютерная томография ВНЧС.
С целью выявления поражения околосуставных мягких
тканей показана МРТ ВНЧС. Из функциональных
исследований при дисфункции ВНЧС наибольшее
значение имеют электромиография, фоноартрография,
гнатодинамометрия.
Дисфункцию ВНЧС следует отличать от подвывихов и
вывихов нижней челюсти, артрита и артроза ВНЧС,
перелома суставного отростка, синовита, гемартроза и
др
71.
Лечение.
Для
устранения болевого синдрома, сопровождающего
дисфункцию ВНЧС, показана фармакотерапия (НПВС,
антидепрессанты, седативные средства, блокады, внутрисуставные
инъекции глюкокортикостероидов), дозированная миогимнастика,
массаж, физиотерапия (лазеротерапия, индуктотермия,
электрофорез, ультразвук и др.).
Стоматологическое лечение дисфункции ВНЧС по показаниям
может включать в себя меры, направленные на воссоздание
правильного смыкания зубов (избирательное пришлифовывание
зубов, устранение завышающих пломб, грамотное протезирование
или перепротезирование и пр.). Для коррекции неправильного
прикуса проводится лечение с помощью брекет-систем. В
некоторых случаях ортопедическому и ортодонтическому лечению
дисфункции ВНЧС несъемными аппаратами предшествует ношение
ортопедических шин или кап.
В случае отсутствия эффекта от консервативной терапии
дисфункции ВНЧС может потребоваться хирургическое
вмешательство: миотомия латеральной крыловидной мышцы,
кондилотомия головки нижней челюсти, артропластика и др.
72. Контрактуры жевательных мышц
Под контрактурой нижней челюсти понимаютограничение открывания рта вплоть до полной
неподвижности нижней челюсти, которое
обусловлено патологическими изменениями
тканей, функционально связанных с ВНЧС.
73.
Различают нестойкие и стойкиеконтрактуры.
Нестойкие контрактуры обусловлены
ослаблением жевательной мускулатуры после
длительной иммобилизации нижней челюсти
(при ее переломах), воспалительного процесса
в околочелюстных мягких тканях. Их
необходимо отличать от тризма (судорожного
сведения челюстей) неврогенной природы,
который наблюдается при эпилептическом
припадке, менингите, столбняке,
субарахноидальных кровоизлияниях в заднюю
черепную ямку, опухолях мозга и др.
74.
Стойкие контрактуры обусловленыразвитием рубцовых деформаций в тканях
челюстно-лицевой области (ЧЛО) после
ранений лица, а также некоторых
заболеваний (оссифицирующий миозит
жевательных мышц, нома и др.). При этом в
зависимости от характера Рубцовых
поражений тканей (кожа, слизистая оболочка
полости рта, жевательные и мимические
мышцы) различают дерматогенные,
мукозогенные, миогенные и смешанные
формы контрактур нижней челюсти.
75.
Для дифференциальной диагностикиконтрактур нижней челюсти проводят
пальпацию надскуловой и околоушножевательной областей, щек и слизистой
оболочки полости рта, исследуют функцию
нижней челюсти: при односторонней
контрактуре при открывании рта нижняя
челюсть смещается в больную сторону, а при
боковых движениях может не смещаться в
здоровую сторону.
76.
ЛечениеЛечение воспалительной контрактуры сводится к
купированию воспалительного процесса в
околочелюстных тканях. При необходимости для ее
устранения с целью осмотра полости рта или
проведения лечебных манипуляций выполняют
анестезию по Берше—Дубову, что позволяет больному
открыть рот лучше.
Лечение рубцовых контрактур может быть
консервативным с применением физиотерапии (парафин,
пирогенал, гиалуронидаза, лидаза, ультразвук) и
лечебной физкультуры.
При давности рубцовых контрактур более 12 мес. их
лечение хирургическое — иссечение рубцовой ткани с
различными вариантами кожной пластики
интраоперационного эффекта.
77. Эндоскопические технологии в диагностике и лечении заболеваний ВНЧС
78. Артроскопия ВНЧС
Несмотря на широкое распространение высокотехнологичныхметодов исследования сустава, трудности получения объективной
информации о состоянии тканей и структур сустава по прежнему
существуют и приводят к разным методическим подходам в
вопросах лечения дисфункции ВНЧС.
При лечении большинства больных вполне достаточным
оказывается применение консервативных средств, таких как
медикаментозные противовоспалительные препараты,
рациональное ортопедическое лечение, физиотерапевтические
процедуры, ЛФК. Однако почти у трети больных, несмотря на
проводимое лечение, симптомы дисфункции сохраняются, что
свидетельствует о развитии внутрисуставных нарушений и
является основанием для проведения хирургического
вмешательства.
79.
Взвешенный анализ показаний к проведению оперативноговмешательства на суставе и прогнозирование риска повреждения
анатомических образований являются важной составляющей
частью комплексного лечения дисфункции ВНЧС. Максимальное
снижение всех возможных оперативных рисков при проведении
хирургического вмешательства – основная задача современной
оперативной артрологии. Решение данной проблемы не
представляется возможным без использования малоинвазивных
хирургических методик, к которым относятся эндоскопические
технологии диагностики и лечения ВНЧС.
Использование эндоскопической техники значительно увеличивает
возможность проведения визуального исследования
малообъемных органных структур, к которым относится височнонижнечелюстной сустав. Кроме того, артроскопическая хирургия,
являясь малоинвазивным вмешательством, дает высокую
разрешающую способность в диагностике и лечении внутренних
нарушений ВНЧС.
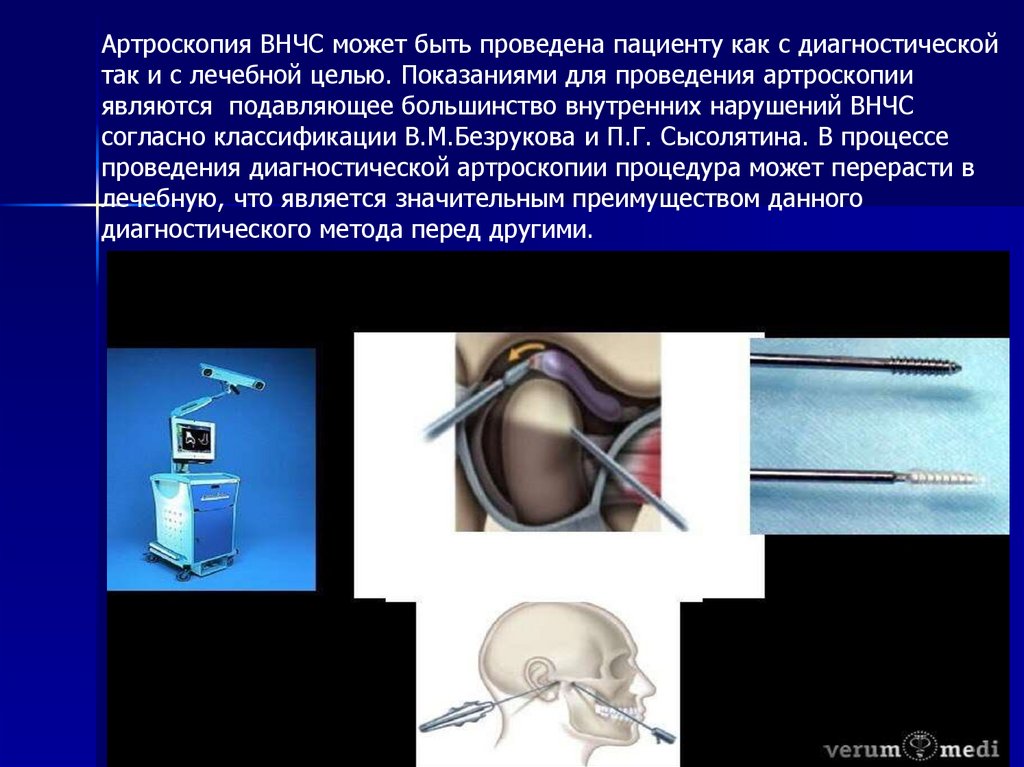
80.
Артроскопия ВНЧС может быть проведена пациенту как с диагностическойтак и с лечебной целью. Показаниями для проведения артроскопии
являются подавляющее большинство внутренних нарушений ВНЧС
согласно классификации В.М.Безрукова и П.Г. Сысолятина. В процессе
проведения диагностической артроскопии процедура может перерасти в
лечебную, что является значительным преимуществом данного
диагностического метода перед другими.
81. Противопоказания к проведению артроскопии
Абсолютные противопоказания:Специфические воспалительные
заболевания ВНЧС;
Коагулопатии;
Лейкозы;
Злокачественные новообразования
ЧЛО.
Относительные противопоказания:
Анкилоз ВНЧС
Беременность
82. Комплексное лечение заболеваний ВНЧС с использованием эндоскопической техники
83.
Лечение пациентов с внутренними нарушениями ВНЧСявляется сложным и многоплановым процессом. Для
достижения положительного результата необходим
комплексный подход к решению данной проблемы.
Артроскопии должна предшествовать
предоперационная подготовка включающая в себя
ортопедическое и медикаментозное лечение, а после
эндохирургического вмешательства на суставе пациент
должен получать адекватную реабилитационную
терапию.
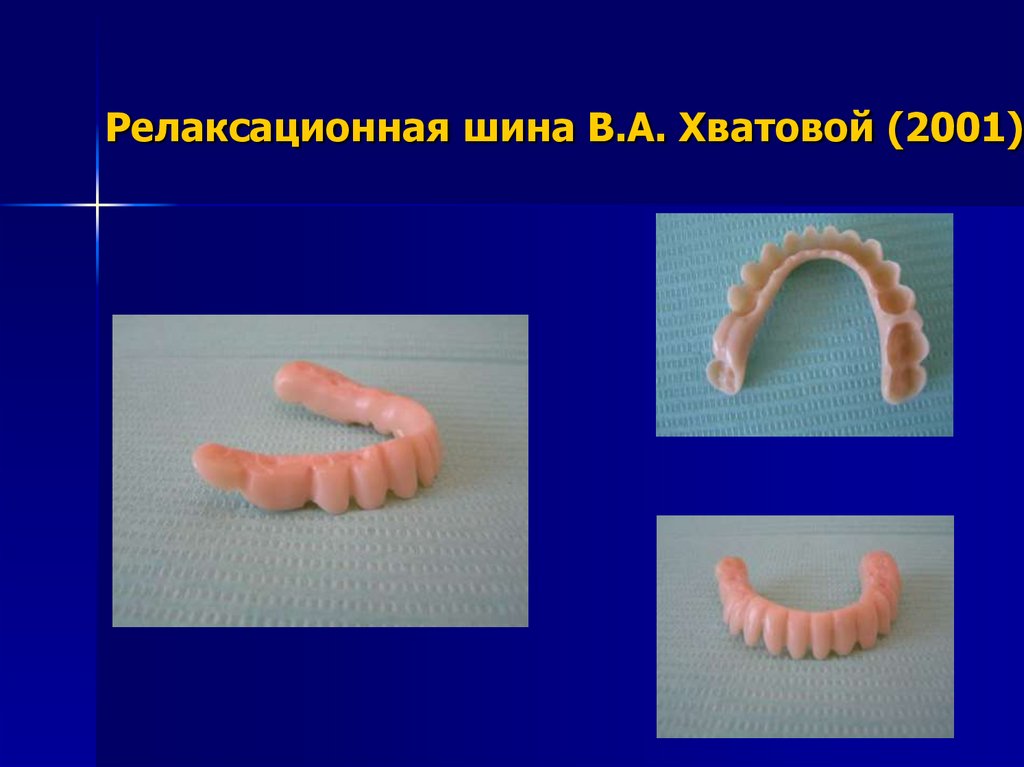
84. Ортопедическое лечение
Всем пациентам в рамках предоперационнойподготовки необходимо проводить
ортопедическое лечение, заключающееся в
изготовлении съемной разгрузочной,
релаксационной шины из пластмассы по
методике, предложенной В.А. Хватовой
(2001).
85. Релаксационная шина В.А. Хватовой (2001)
86.
Данная ортопедическая конструкция позволяетразобщить суставные поверхности и создать
благоприятные условия для дальнейшего
эндохирургического вмешательства.
Сроки предоперационного ортопедического лечения,
как правило, не превышают одного месяца. В этот
период пациентам следует назначить миогимнастику
и точечный массаж для снятия спазма жевательной
мускулатуры.
Результаты, полученные после предоперационного
ортопедического лечения, позволяют точнее
определить степень преобладания мышечного или
суставного компонента в развитии дисфункции. У
пациентов, страдающих миалгией, как правило,
внутренние нарушения ВНЧС встречаются крайне
редко. В данном случае эффективность артроскопии
будет крайне низкой.
87. Медикаментозное лечение
Седативная терапияПротивовоспалительные
препараты
Десенсибилизирующая
терапия
Премедикация
88.
Седативная терапия позволяет снизить у больныхэмоциональное напряжение перед операцией и способствует
снятию спазма жевательной мускулатуры. В качестве
препаратов мы рекомендуем использовать сибазон 0,001 или
феназепам 0,001 два раза в сутки вечером и утром, на кануне
операции
Больным с выраженной воспалительной реакцией назначается
противовоспалительная терапия, включающая
нестероидные противовоспалительные препараты: диклофенак
3,0 мл в/м через день, на курс 3-5 инъекций или ортофен 0,025
по 1 таблетке 3 раза в день, курс две недели. При выраженном
болевом компоненте назначаются ненаркотические анальгетики.
Десенсибилизирующая терапия: димедрол 0,05 по 1
таблетке 1 раз в сутки или тавегил 0,001 по 1 таблетке 1 раз в
сутки.
Перед операцией больным проводится стандартная
премедикация – р-р анальгина 50% - 2,0 мл, р-р димедрола 1
% - 1,0 мл, р-р атропина сульфата – 0,1 % - 1,0 мл.
89. Эндоскопия ВНЧС
Эндоскопические вмешательства на височно-нижнечелюстномсуставе классифицируют согласно тому, какое количество
отверстий (каналов) используется для проведения артроскопии а
так же какое суставное пространство исследуется.
По количеству каналов выделяют технику:
- одноканальной артроскопии (когда делают одно отверстие в
суставное пространство)
- многоканальной артроскопии (когда создают второй,
выходной или инструментальный канал).
По исследуемым суставным пространствам процедура
подразделяется на:
- артроскопию верхнего суставного пространства
- нижнего суставного пространства.
90.
Артроскопия нижнего суставного пространства можетбыть произведена:
- прямым способом через отверстие в латеральной капсуле
(Murakami, Ono, 1986),
- непрямым способом - из верхнего пространства через
перфорационное отверстие задискового связочного аппарата.
Выполнение артроскопии непрямым способом ограничивает поле
зрения до области, находящейся непосредственно под
перфорационным отверстием.
Артроскопия нижнего суставного пространства связана с риском
ятрогенного повреждения фиброзной и хрящевой поверхности
мыщелка. Плотное прикрепление медиальной и латеральной
связок капсулы ограничивает доступ ко всем карманам этого
пространства. В связи с этим в нашей практике мы используем
только артроскопию верхнего суставного пространства, которая
будет описана ниже.
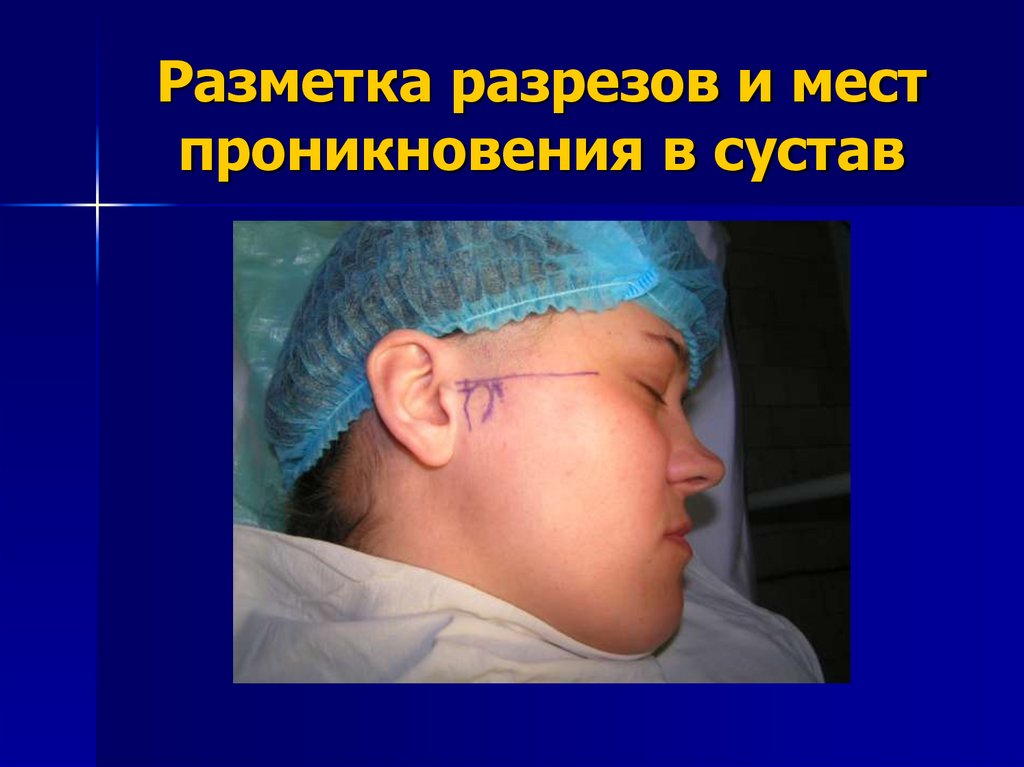
91. Разметка на коже
Процедура артроскопии ВНЧС начинается с определенияположения суставной головки нижней челюсти. При этом,
осуществляя движения нижней челюстью, наблюдают за
передвижением мыщелка, одновременно пальпируя его
латеральный полюс. После этого на кожу наносят разметку
будущих разрезов и мест проникновения в сустав. Для
диагностической артроскопии применяются как одноканальная,
так и двухканальная системы. При использовании одноканальной
системы в верхнее суставное пространство помещается тубус с
канюлей, позволяющей проводить круговую замкнутую
ирригацию.
В нашей клинике мы предпочитаем использовать доступ для
проведения одноканальной артроскопии в заднее-латеральном
отделе сустава. Это позволяет провести процедуру пенетрации
сустава с наименьшим риском повреждения важных анатомических
образований этой области (поверхностная височная артерия, ветви
лицевого нерва, верхний полюс околоушной слюнной железы).
92.
Для определения точки доступа прежде всего необходимопровести линию, соединяющую козелок уха с наружным углом
глаза (linea tragoorbitalis). Данная линия является касательной к
вершине головки нижней челюсти. Далее на этой линии на
расстоянии 10 мм кпереди от козелка определяют точку, из
которой вниз на 2 мм опускаю перпендикуляр. Полученный
отрезок является проекцией будущего разреза, а нижняя точка его
– местом проникновения в сустав иглы для проведения анестезии
и эндоинструментов.
В случае проведения двуканальной артроскопии разметку
начинают с планирования размещения второго (выходного)
канала. Выходная канюля должна помещаться спереди и книзу от
верхушки переднего бугорка суставной головки нижней челюсти.
Разрез обычно делают на 20-22 мм кпереди козелка, определяя на
этом расстоянии ещё один перпендикуляр вниз от
трагоорбитальной линии.
93. Разметка разрезов и мест проникновения в сустав
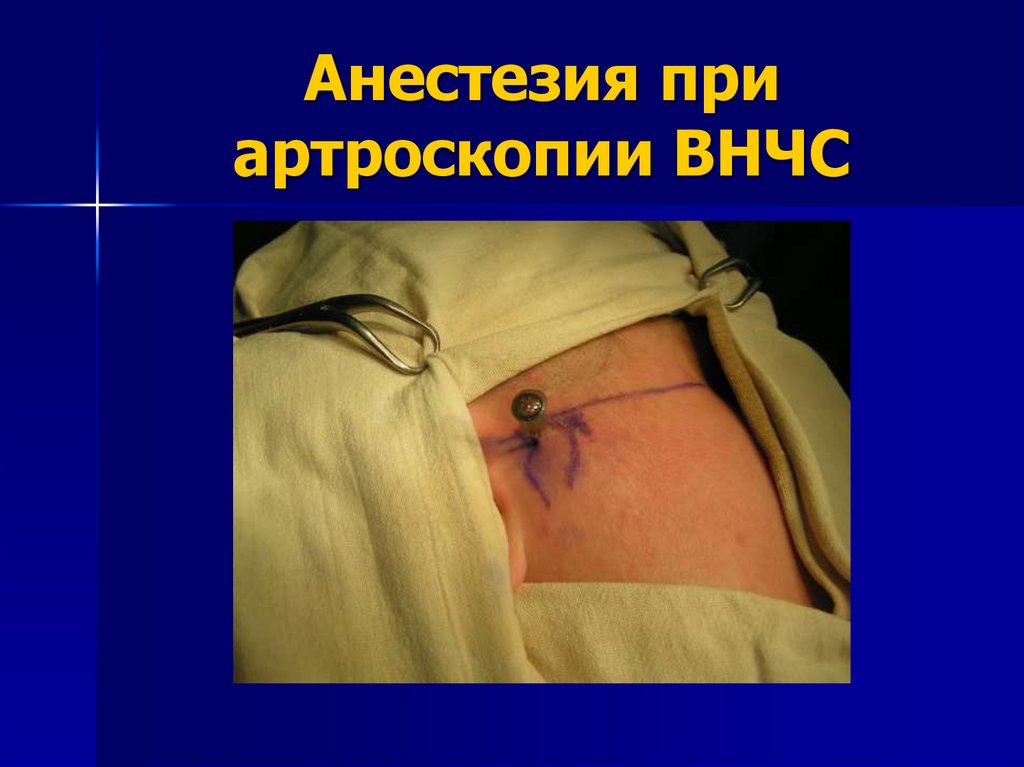
94. Анестезия
Анестезия является одним из важнейших моментовпроцедуры артроскопии, поскольку помогает создать
комфортные условия для пациента и хирурга. Вместе с
этим введение в полость сустава раствора анестетика
создает дополнительную дилятацию, что весьма
благоприятно для проведения пенетрации суставной
капсулы.
Для проведения местной анестезии необходимо
использовать 2% раствор лидокаина в объеме до 8 мл.
Пациенту проводят инфильтрационное обезболивание
мягких тканей в проекции сустава, проводниковое
обезболивание по Берше и внутрисуставную анестезию.
95. Анестезия при артроскопии ВНЧС
96.
При проведении внутрисуставной анестезии в точке входногоканала делают укол внутримышечной иглой, присоединенной к
шприцу объемом 5 миллилитров и входят в верхнее суставное
пространство.
Игла при этом погружается сверху вниз и под углом от 5° до 10°
к кожной поверхности, чтобы достигнуть контакта с латеральным
краем суставной ямки.
При достижении контакта с этой структурой, иглу направляют
вниз и медиально с помощью указательного пальца
противоположной руки. Главной целью при этом является
ведение иглы по латеральному краю суставной ямки до тех пор,
пока вогнутость суставной ямки перестанет ощущаться. После
этого в полость сустава вводят 1-2 мл раствора, на чем
процедура внутрисуставного обезболивания заканчивается.
Критерием нахождения иглы в полости сустава является
появление мениска жидкости на канюле иглы при отсоединении
её от шприца.
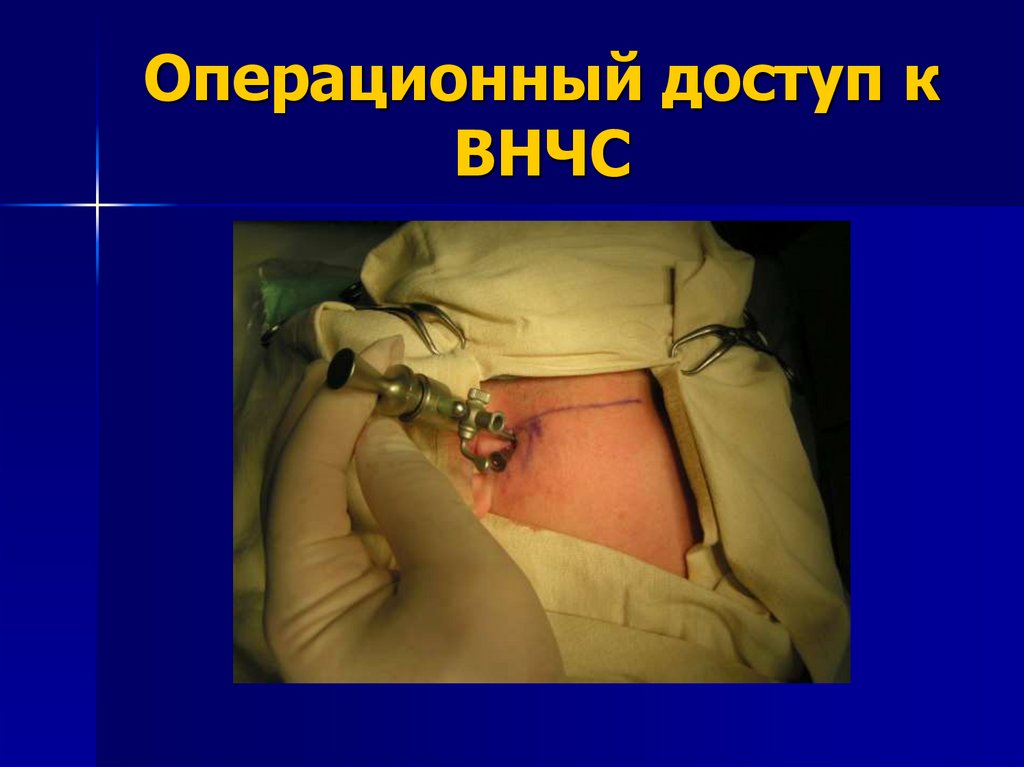
97. Операционный доступ
Как было сказано выше, разрез для входногоканала, через который в полость сустава будет
вводиться защитная трубка телескопа,
располагается кзади от разреза выходного
канала. Расстояние между разрезами для двух
каналов должно составлять не менее 15 мм.
Это позволяет сделать движения телескопом
максимально свободными и предотвращает
столкновение инструментов в процессе
операции.
98. Операционный доступ к ВНЧС
99.
После проведения колотого разреза ранарасширяется, чтобы свести к минимуму
повреждение тканей во время
артроскопического обследования. Расширение
раны проводят с помощью зажима типа
«москит». При проведении одноканальной
артроскопии этим инструментом тупо проходят
к капсульной и латеральной височнонижнечелюстной связкам сустава до
обнаружения бугорка суставной головки
нижней челюсти с помощью кончика зажима.
100.
Следующим этапом процедуры является пенетрациясуставного пространства с помощью троакара и
защитного тубуса. Комбинация этих инструментов
образует единое соединение и удерживается между
указательным, средним и большим пальцами руки.
Удержание инструмента, таким образом, позволяет
осуществлять оптимальный контроль движений.
Техника пенетрации острым троакаром идентична
технике пенетрации суставного пространства
внутримышечной иглой при проведении внутрисуставной
анестезии. Игла может быть оставлена в суставной
полости для лучшего лаважа.
После определения области наибольшей вогнутости
суставной ямки, троакар с тубусом должны удерживаться
напротив заднего склона суставного возвышения (крыша
суставной ямки) с помощью большого и указательного
пальцев противоположной руки.
101.
В этом месте верхнего суставного пространстваострый троакар вынимают из тубуса, куда
помещают рабочий конец артроскопа –
телескоп 2,4 мм с обзором 30°. При
необходимости замены артроскопа на троакар,
данную манипуляцию следует выполнить при
положении тубуса в максимально высокой точке
суставной ямки, что исключает пенетрацию
медиального отдела сустава.
102.
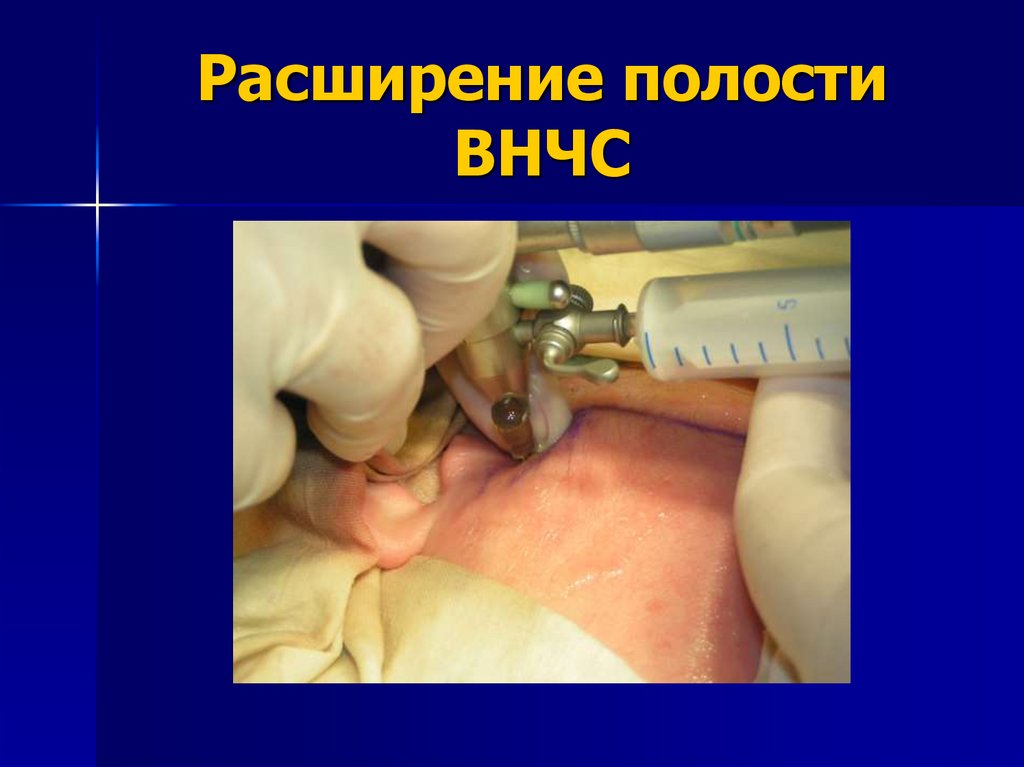
Артроскопическое исследование выполняетсяпри расширении полости сустава раствором
Рингера, что обеспечивает поддержание
гомеостаза и увеличивает объем верхнего
суставного пространства до размера,
достаточного для выполнения необходимого
исследования. Для этой цели запорный кран
тубуса соединяется с 20 ml шприцом.
103. Расширение полости ВНЧС
104. Этапы артроскопии
поперечнаяпродольная
динамическая поперечная
Разделение на фазы позволяет провести исследование
по всем артроскопическим полям обзора,
предложенными K.I. Murakami (1986).
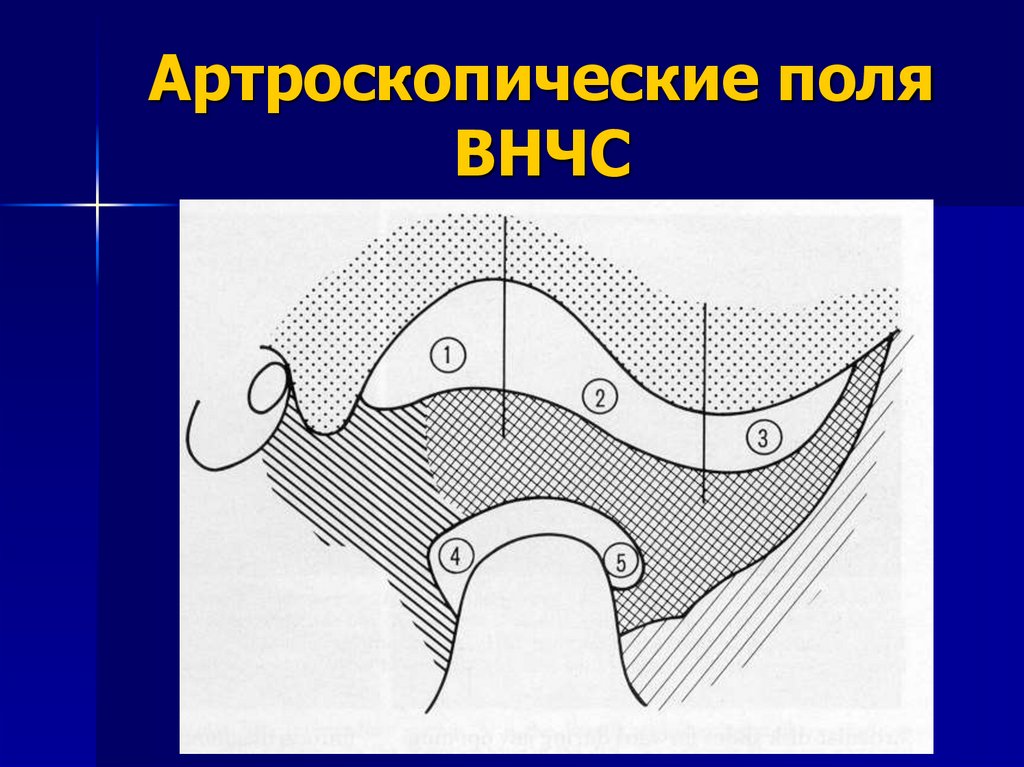
105. Артроскопические поля ВНЧС
106.
Фаза поперечного исследованияЭта фаза артроскопического исследования применяется
для оценки суставной ямки и тканей, находящихся под
ней (заднее и срединное поля верхнего суставного
пространства).
Движение артроскопом осуществляют вдоль
поперечной плоскости верхнего суставного
пространства. Эта часть исследования позволяет
получить информацию о характере изгиба,
васкуляризации задисковой ткани, неровности
суставной ямки, целостности медиальной капсулы и
связки, и положении задней связки.
107.
Фаза продольного исследованияВ этой фазе исследования проводится оценка тканей
переднего поля, лежащего впереди верхушки
суставного бугорка. Артроскоп передвигается вдоль
продольной оси верхнего суставного пространства.
Основное внимание в данной фазе исследования
следует обращать на смещение суставного диска
кпереди от мыщелка нижней челюсти, соединение
ремоделированной задисковой ткани с
ремоделированным диском, целостность передней
части латеральной капсулярной связки и медиальной
капсулы, наличие неровностей на поверхностях
суставного бугорка.
108.
Фаза динамического поперечногоисследования
Эта фаза выполняетя при удерживании телескопа и
защитной трубки вдоль поперечной оси верхнего
суставного пространства, ассистент при этом
осторожно совершает движения нижней челюстью
пациента вперед и назад.
Этот этап исследования позволяет проследить процесс
наполнения поверхностных сосудов задисковой ткани
и её деформацию во время имитации открывания и
закрывания рта, а так же локализацию зоны,
подвергающейся действию нагрузки во время
движения нижней челюсти
109.
Процедура диагностической артроскопии занимает от10 до 15 минут, при этом используется от 30 до 50 мл
жидкости-ирриганта.
Максимальное количество жидкости, введенное нами в
сустав при одноканальной артроскопии составляло
более 250 мл. При этом постоянных побочных
эффектов замечено не было. Некоторое количество
жидкости инъецируется из полости сустава по ходу
тубуса в мягкие ткани. С помощью компьютерной
двойной контрастной артрографии было выявлено, что
остаток жидкости идет медиально в крыловидночелюстное и подвисочное пространства, также как и
вверх, кзади и латерально вдоль шейки мыщелка
(Hetter и др., 1988). Накопление жидкости может
вызывать у пациента транзиторную парестезию в
области иннервации нижнего альвеолярного и
язычного нервов.
110.
Диагностическое эндоскопическое исследованиевисочно-нижнечелюстного сустава с помощью
одноканальной системы может быть продолжено
проведением второго выводного канала. Данная
процедура требуется при условии, когда необходимо
провести активный лаваж полости сустава для
удаления фрагментов фибриллярных спаек и мелких
тромбов или если показана хирургическая
артроскопия. При проведении второго канала
оператор может чередовать положение телескопа во
входном и выходном канале в зависимости от
артроскопической процедуры.
111. Артроскопическая картина внутренних нарушений ВНЧС
112.
Анализ внутренних нарушений височнонижнечелюстного сустава проводится поосновным артроскопическим критериям.
Выделяют восемь критериев, позволяющих
провести дифференциальную диагностику
нарушений. Проведение компьютерной
томографии в предоперационном периоде
позволяет поставить предварительный диагноз
и спланировать эндоскопическое
вмешательство.
113.
При проведении артроскопии ВНЧС обращаютвнимание на следующие особенности
эндоскопической картины:
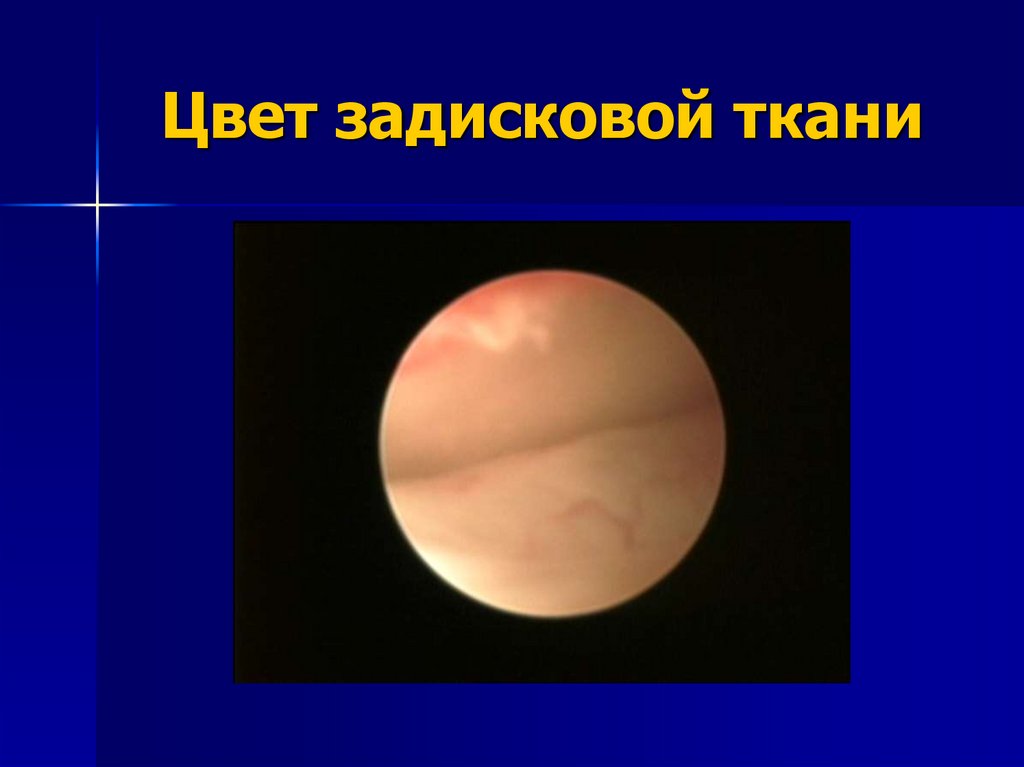
1)Цвет задисковой ткани – в норме задисковая
ткань имеет бледно-розовый цвет.
2) Форму соединения барабанной части
суставной ямки и задисковой ткани – в норме
близка к прямому углу.
114. Цвет задисковой ткани
115. Форма соединения барабанной части суставной ямки и задисковой ткани
116.
3) Наличие измененной задисковой ткани вобласти суставной ямки - в норме отсутствует.
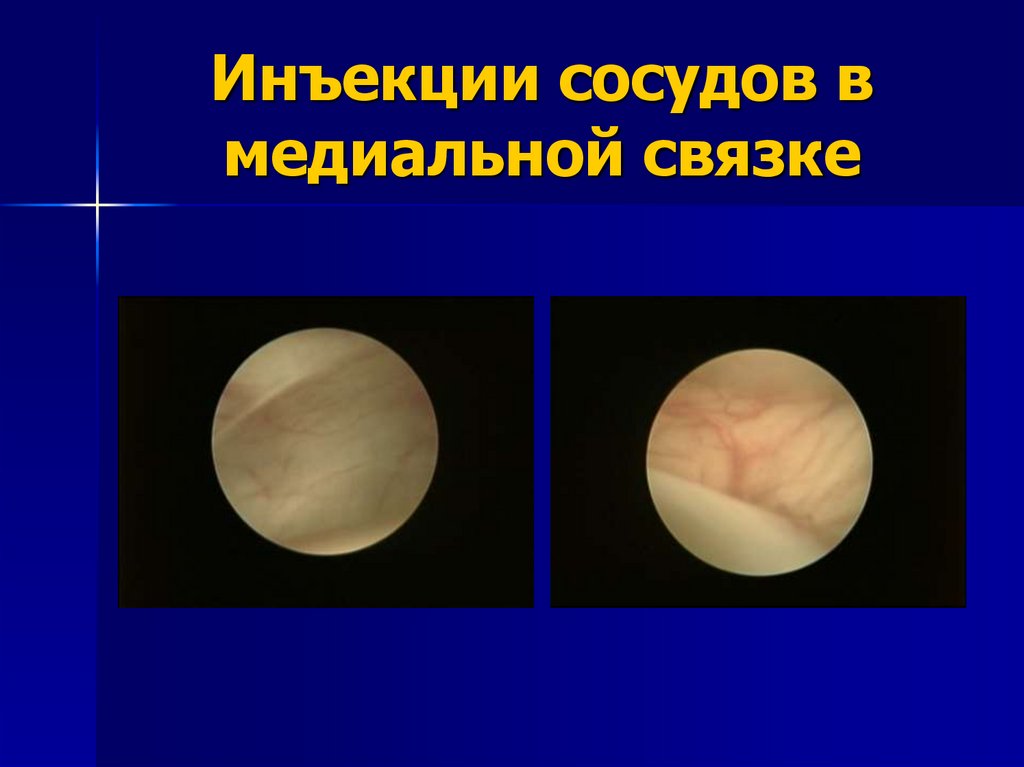
4) Наличие инъекций сосудов в медиальной
капсульной связке – в норме отсутствуют.
5) Наличие воронкообразного суставного
пространства в задних полях и смещенный
кпереди диск – в норме отсутствуют.
117. Изменения задисковой ткани
118. Инъекции сосудов в медиальной связке
119. Воронкообразное суставное пространство в задних полях
120.
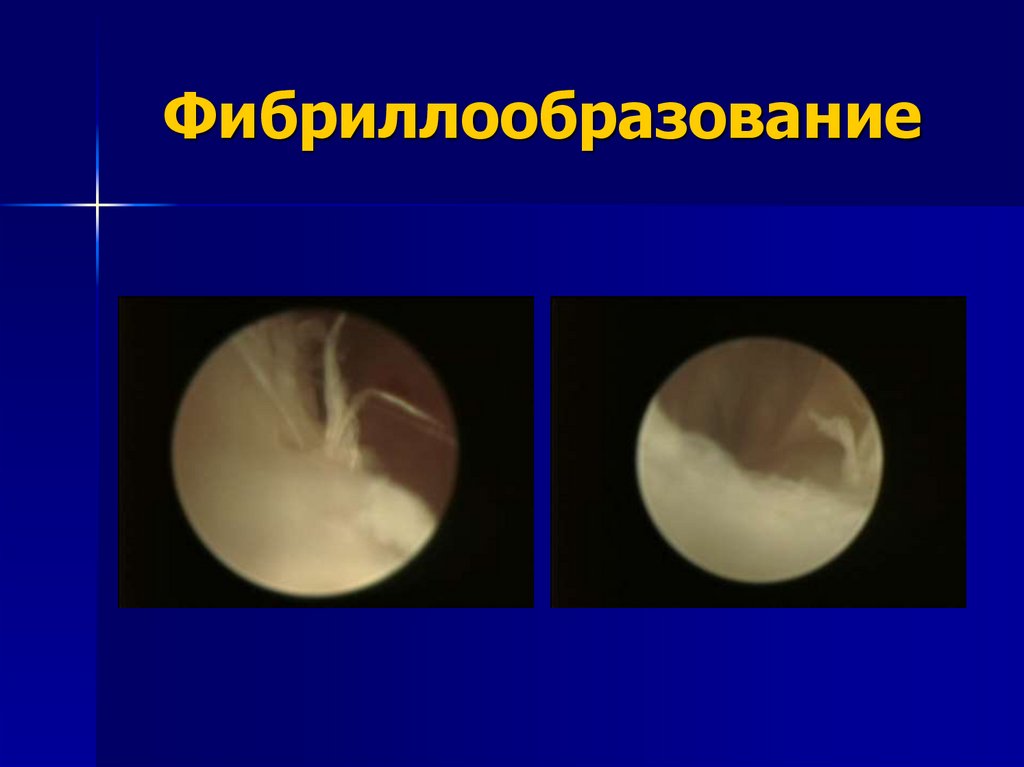
6) Фибриллообразование и поверхностныенеровности - в норме отсутствуют.
7) Несовпадение формы задисковой ткани и
суставной ямки – феномен «часовых стекол» - в
норме отсутствуют.
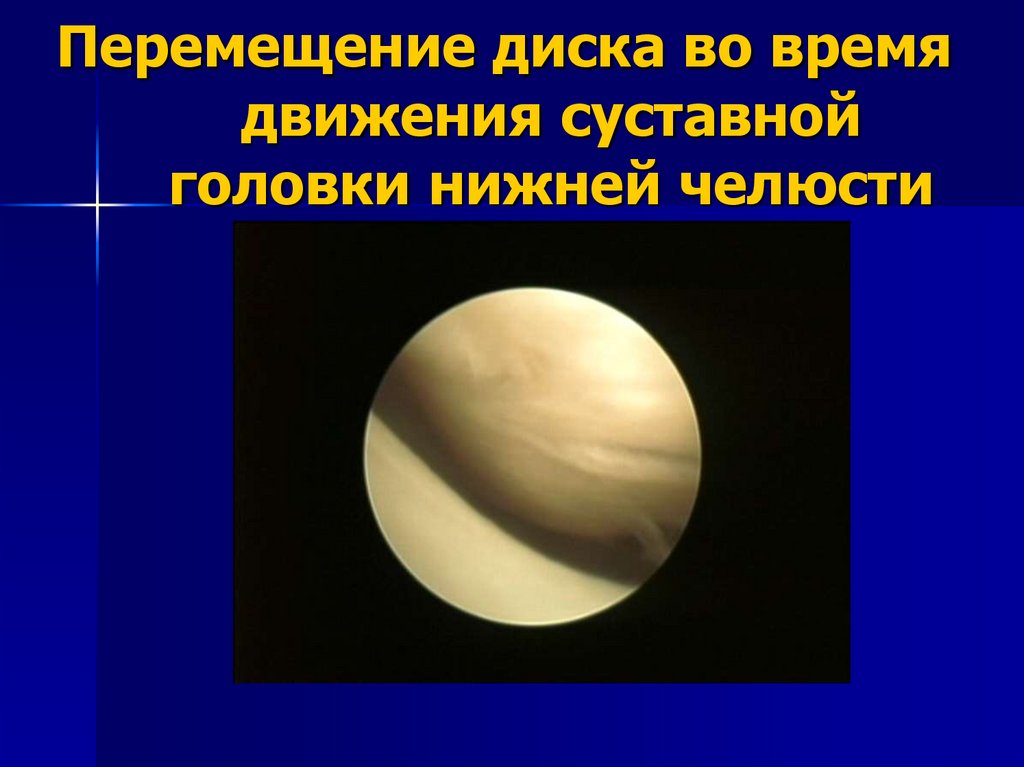
8) Перемещение диска во время движения
суставной головки нижней челюсти.
121. Фибриллообразование
122. Феномен «часовых стекол»
123. Перемещение диска во время движения суставной головки нижней челюсти
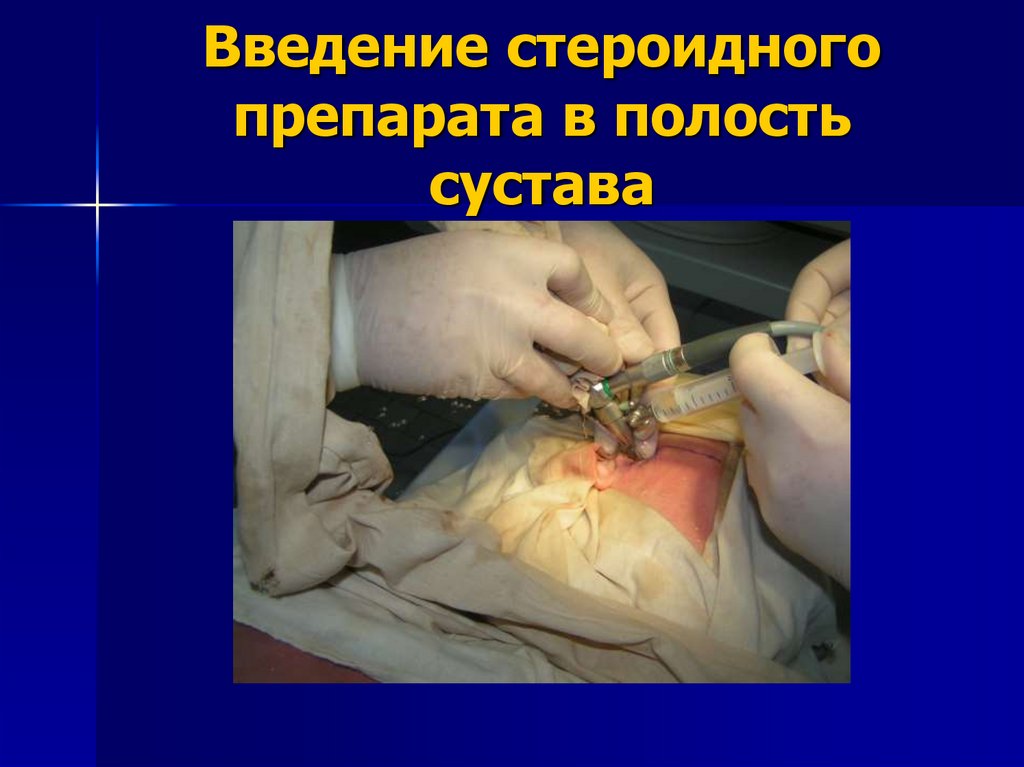
124. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ
В финальной части артроскопии в полостьсустава вводится стероидный
противовоспалительный препарат в виде
раствора или суспензии. Для этой цели
используется канюля защитного тубуса, что
позволяет задержать максимальное количество
препарата в полости сустав за счет перекрытия
запорного крана.
125. Введение стероидного препарата в полость сустава
126. ВНУТРИСУСТАВНОЕ ЛАЗЕРНОЕ ОБЛУЧЕНИЕ
Широкое распространение лазерных технологий в современной медицинекоснулось и эндоскопической хирургии височно-нижнечелюстного сустава.
Активное противовоспалительное действие света лазера является ценным
лечебным фактором, помогающим активизировать процесс реабилитации
пациента после процедуры артроскопии. В нашей практике мы используем
низкоинтенсивное внутрисуставное лазерное облучение, которое
проводится после процедуры извлечение телескопа из защитного тубуса.
Одноразовый световод ОС-2 проводится через тубус в полость сустава
после чего подключается к источнику лазерного света. Параметры
излучения составляют: длина волны – 0,63 мкм, плотность потока
мощности – 5мВТ/см2 , время облучения – 2 минуты. В послеоперационном
периоде пациентам назначается инфракрасное лазерное воздействие по
следующим параметрам: длина волны – 0,89 мкм, частота – 200 Гц, время
облучения – 1 минута.
По завершении артроскопии пациенту накладывается давящая повязка на
область сустава сроком на одни сутки.
127.
Эффективность лечения дисфункции ВНЧС нередко зависит отпонимания индивидуальных особенностей развития болезни,
связанных с различными этиологическими факторами и
психоэмоциональным состоянием пациента. Правильно
поставленный диагноз требует воздействия на различные
этиологические факторы, вызвавшие и продолжающие
поддерживать дисфункцию ВНЧС. Именно по этому при всех
формах дисфункций лечение должно быть комплексным,
включающим соответствующее воздействие на психоэмоциональное
состояние, мышцы, сустав и окклюзию.
Артроскопические технологии при этом могут быть широко
использованы в комплексном лечении заболеваний ВНЧС. Они по
праву занимают достойное место в комплексе лечебнодиагностических мероприятий при патологии ВНЧС, открывая все
новые возможности высоких технологий развивающихся в нашей
медицине.














































































































 medicine
medicine








