Similar presentations:
Кардиотонические средства. Противоаритмические средства
1.
Государственное бюджетное профессиональноеобразовательное учреждение
Департамента здравоохранения города Москвы
«Медицинский колледж № 7»
(ГБПОУ ДЗМ «МК № 7»)
Тема теоретического занятия:
«Кардиотонические средства.
Противоаритмические средства»
РАЗДЕЛ: «ФАРМАКОЛОГИЯ»
Москва,2023.
2.
ПЛАН ТЕОРИТИЧЕСКОГО ЗАНЯТИЯМОДУЛЬ №1
Контроль присутствующих студентов.
Формирование целей и задач, стоящих
перед участниками занятий
МОДУЛЬ №2
Кардиотонические средства
МОДУЛЬ №3
Противоаритмические средства
3.
МОДУЛЬ №1Контроль присутствующих студентов .
4.
ЦЕЛЬ ТЕОРИТИЧЕСКОГО ЗАНЯТИЯЦель занятия:
Сформировать у студентов знания основных понятий и определений в
разделе кардиотонические и противоаритмические средства.
5.
ПРАВИЛА ТЕОРИТИЧЕСКОГО ЗАНЯТИЯ• Внимательно слушать преподавателя
• Четко отвечать на поставленные вопросы
• Придерживаться регламента
• Время: 2,0 академического часа
6.
МОДУЛЬ №2Кардиотонические средства
7.
КАРДИОТОНИЧЕСКИЕ СРЕДСТВА.СЕРДЕЧНЫЕ ГЛИКОЗИДЫ
Сердечные гликозиды (греч. Glykys — сладкий) — безазотистые соединения
растительного происхождения, обладающие кардиотоническим действием
на декомпенсированный миокард, применяются для лечения хронической
сердечной недостаточности.
ХСН – заболевание с комплексом характерных симптомов, которые связаны с
неадекватной перфузией органов и тканей в покое или при нагрузке и часто с
задержкой жидкости в организме.
Первопричиной является ухудшение способности сердца к наполнению или
опорожнению, обусловленной повреждением миокарда, а также
дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных
систем
ПРИЧИНЫ ХСН
ИБС, ИМ, дилатационная кардиомиопатия, ревматические пороки сердца, АГ,
СД 2 типа
8.
СГ у больных ХСН:не улучшают прогноза, не замедляют
прогрессирование болезни, но
улучшают клиническую симптоматику,
качество жизни и снижают
потребность в повторных
госпитализациях из-за декомпенсации
ХСН.
9.
Сердечные гликозиды получают из лекарственныхрастений —
наперстянки пурпуровой (Западная Европа),
наперстянки крупноцветной (Европейская часть
России, Северный Кавказ, Урал),
наперстянки шерстистой (Балканский п-ов, Молдавия,
Приднестровье),
желтушника раскидистого
(Европейская часть России, Средняя Азия, Крым,
Северный Кавказ),
горицвета весеннего (средняя полоса и юг Европейской
части России, Украина, Предкавказье, Средняя Азия,
Сибирь),
ландыша майского (Европейская часть России, Кавказ),
строфанта Комбе (древовидная лиана Восточной
Африки)
10.
В медицинской практике применяют препараты сердечных гликозидов,получаемые из следующих растений:
• наперстянки пурпуровой (Digitalis purpurea;) - дигитоксин;
• наперстянки шерстистой (Digitalis lanata) - дигоксин, целанид
(ланатозид С, изоланид);
• строфанта Комбѐ (Strophanthus Kombé) - строфантин К;
• ландыша (Convallaria) - коргликон;
• горицвета (Adonis vernalis) - настой травы горицвета.
11.
Наперстянка шерстистаяНаперстянка пурпуровая
Желтушник
раскидистый
Ландыш майский
12.
Применение сердечных гликозидов в научной медицине началось в концеXVIII в.
В 1785 г. английский врач Уильям Уитеринг (1741 — 1799) впервые описал
правила сбора растений и приготовления лекарственных форм; указал дозу
порошка листьев наперстянки и схему применения. Он установил, что
наперстяйка усиливает сердечные сокращения, а ее мочегонный эффект при
«водянке» является вторичным.
В1875 г. Освальд Шмидеберг выделил гликозид наперстянки — дигитоксин.
В России изучение наперстянки как сердечного средства начато в 1785 г.
хирургом С. А. Рейхом.
13.
ФАРМАКОДИНАМИКА СЕРДЕЧНЫХ ГЛИКОЗИДОВ В ТЕРАПЕВТИЧЕСКИХ ДОЗАХСердечные гликозиды оказывают действие:
• ПОЛОЖИТЕЛЬНОЕ ИНОТРОПНОЕ
• ПОЛОЖИТЕЛЬНОЕ БАТМОТРОПНОЕ
• ОТРИЦАТЕЛЬНОЕ ХРОНОТРОПНОЕ
• ОТРИЦАТЕЛЬНОЕ ДРОМОТРОПНОЕ
14.
1. Сердечные гликозиды обладают положительныминотропным (греч. is, (род. падеж inos) —волокно, мускул;
tropos — направление) влиянием при сердечной
недостаточности, а также усиливают сокращения здорового
сердца.
Сердечные гликозиды оказывают кардиотоническое
действие, изменяя обмен электролитов и биоэнергетику
сократительного миокарда. Они усиливают сокращения
изолированных папиллярных мышц, полосок верхушки
миокарда, сердца
эмбриона, когда
еще
не
сформировались проводящая система и нервный аппарат.
15.
МЕХАНИЗМ КАРДИОТОНИЧЕСКОГО(ПОЛОЖИТЕЛЬНОГО ИНОТРОПНОГО) ДЕЙСТВИЯ СГ
Содействуют увеличению содержания ионов
кальция в цитоплазме миокардиоцитов
1. Транспортируют Са внутрь клеток
2. Стимулируют выход Са из
саркоплазматического ретикулума
3. Блокируют К, Na-АТФ-азу (торможение
реполяризации)
Улучшают использование клетками
макроэргических соединений, уменьшают
потребность миокарда в кислороде
16.
2. Положительное батмотропное (греч. bathmos - порог)действие.
Сердечные гликозиды повышают возбудимость миокарда за
счет снижения порога возбуждения.
3. Отрицательное хронотропное (греч. chronos - время)
действие
Сердечные
гликозиды
в
терапевтических
дозах
нормализуют частоту сердечных сокращений, устраняют
тахикардию. Наибольшее снижение частоты сердечных
сокращений
наступает
при
приеме
гликозидов
наперстянки — дигитоксина, дигоксина и целанида.
Сердечные гликозиды увеличивают также освобождение
ацетилхолина из холинергических окончаний в сердце.
17.
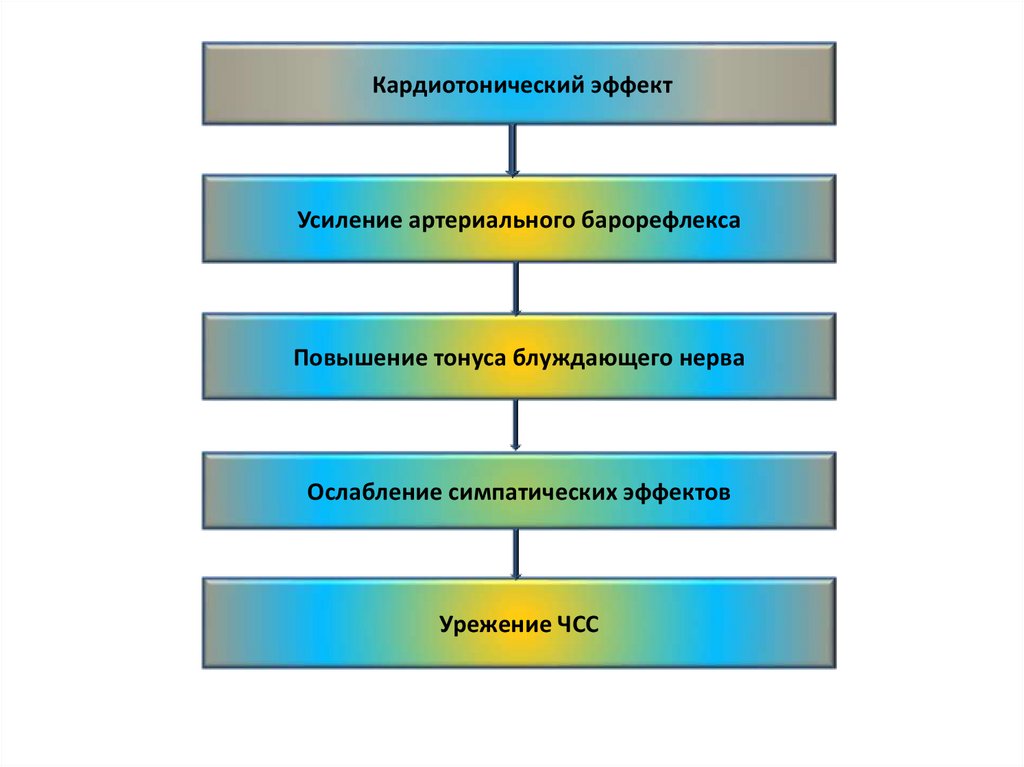
Кардиотонический эффектУсиление артериального барорефлекса
Повышение тонуса блуждающего нерва
Ослабление симпатических эффектов
Урежение ЧСС
18.
4. Отрицательное дромотропное (греч. dromos – путь,дорога) действие.
Сердечные
гликозиды
замедляют
проведение
в
атриовентрикулярном узле, так как повышают влияние
блуждающего нерва и прямо удлиняют рефрактерный
период.
При фибрилляции предсердий сердечные гликозиды
вызывают «дробление» волн мерцания, что увеличивает
поток потенциалов действия через атриовентрикулярный
узел с последующим снижением проводимости.
19.
Экстракардиальное действие СГ• Мочегонное
• Седативное
• Стимулирующее влияние на гладкую
мускулатуру
20.
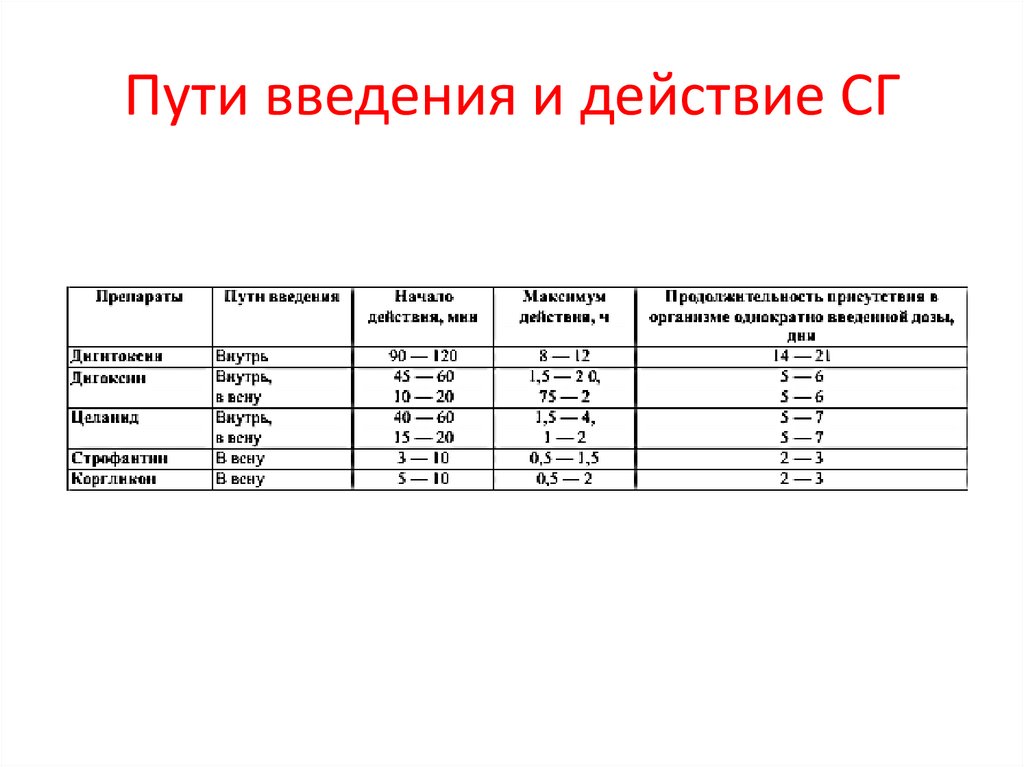
ДИГИТОКСИН (КАРДИГИН, КРИСТОДИГИН) назначают внутрь. Егокардиотонический эффект наступает через 1,5 — 2 ч, однократно
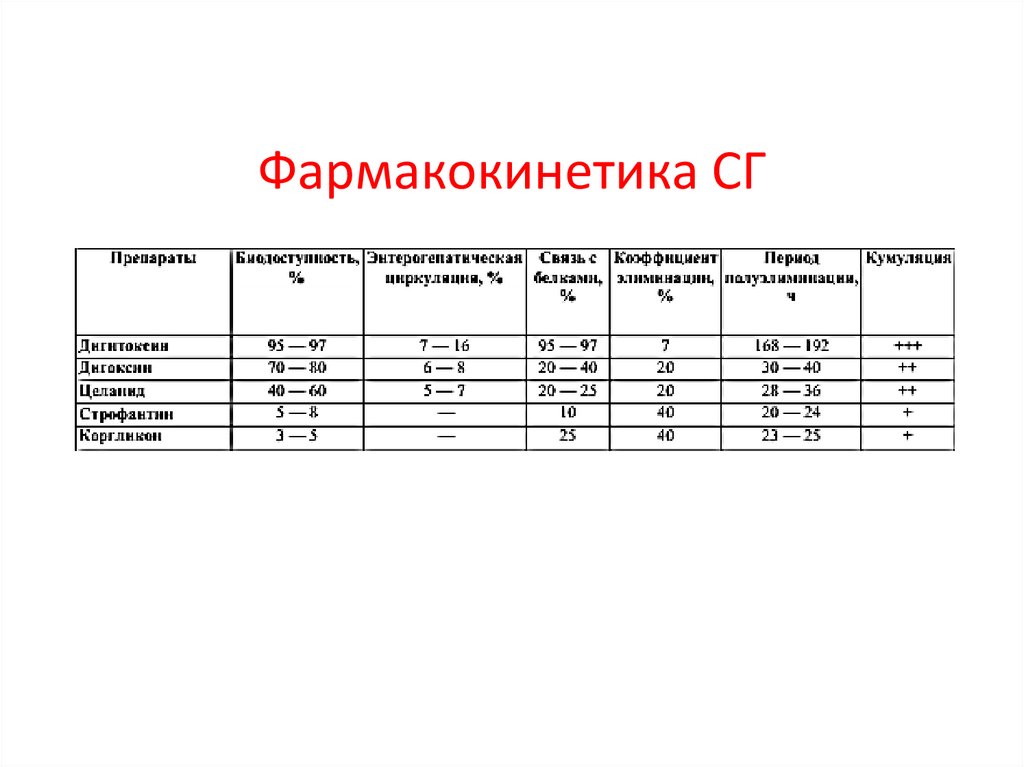
введенная доза покидает организм только спустя 14 — 21 день.
Дигитоксин содержит только одну гидроксильную группу в
стероидном ядре. При приеме внутрь в кровь всасывается 95 — 97 %
дозы дигитоксина. С белками прочно связано 95 — 97 % молекул,
поэтому проникновение в миокард происходит медленно.
Дигитоксин полностью реабсорбируется в почечных канальцах и
подвергается энтерогепатической циркуляции, обладает выраженной
способностью
к материальной
кумуляции. Для удаления из
организма дигитоксин окисляется в печени в более полярный
дигоксин.
21.
ДИГОКСИН(ЛАНИКОР, НОВОДИГАЛ) и ЦЕЛАНИД (ИЗОЛАНИД;первичный гликозид наперстянки шерстистой ланатозид C)
принимают внутрь (начало действия — через 40 — 60 мин) и вводят в вену
(начало действия — через 10 — 20 мин). Полная терапевтическая доза
элиминируется в течение 5 — 7 дней.
Дигоксин является наиболее широко применяемым препаратом сердечных
гликозидов благодаря «удобной» фармакокинетике и доступной методике
определения концентрации в крови.
Дигоксин содержит два гидроксила в стероидном ядре.
Биодоступность дигоксина составляет 70 — 80%, с белками плазмы связано 20 —
40 % молекул, проникновение в миокард более быстрое, чем у дигитоксина. У 10
% людей в кишечнике присутствуют бактерии Eubacterium lentum,
превращающие дигоксин в
неактивное соединение. Это может стать причиной толерантности.
Дигоксин выводится с мочой в неизмененном виде, умеренно кумулирует,
коэффициент его элиминации равен 20 %.
Целанид обладает меньшей биодоступностью (40 — 60 %), слабым
кардиотоническим эффектом и реже используется в медицинской практике.
22.
СТРОФАНТИН и КОРГЛИКОН (смесь гликозидов ландышаконваллязида и конваллятоксина) вводят в вену.
Строфантин и конваллятоксин содержат 4 — 5 гидроксилов в
агликоне. При приеме внутрь они практически не
всасываются (биодоступность — 3 — 8 %). В крови
незначительно связываются с белками. Быстро проникают в
миокард. Выводятся в неизмененном виде с мочой и
желчью, слабо кумулируют. Их кардиотоническое действие
возникает через 3 — 10 мин.
Полная терапевтическая доза элиминируется в течение
двух-трех дней.
23.
Фармакокинетика СГ24.
Пути введения и действие СГ25.
ПротивопоказанияАбсолютные противопоказания:
· интоксикация сердечными гликозидами или
подозрение на нее;
· атриовентрикулярная блокада II — III степени;
· аллергические реакции (бывают редко).
26.
Относительные противопоказания:• синдром слабости синусного узла;
• выраженная синусовая брадикардия (пульс менее 50 в мин);
• фибрилляция предсердий с редким ритмом;
• атриовентрикулярная блокада I степени;
• синдром Вольфа — Паркинсона — Уайта (импульсы из-за сниженной
атриовентрикулярной проводимости распространяются по
дополнительному пути, создавая опасность пароксизмальной
тахикардии);
• желудочковые аритмии;
• тяжелая гипертоническая болезнь сердца;
• ишемическая болезнь сердца (особенно после трансмурального
инфаркта миокарда);
• хроническое легочное сердце;
• гипокалиемия;
• гиперкальциемия;
• почечная недостаточность;
• тяжелые заболевания легких (дыхательная недостаточность II — III
степени).
27.
Отравление сердечнымигликозидами
Сердечные гликозиды обладают малой широтой
терапевтического
действия.
Симптомы
интоксикации условно делят на кардиальные и
внекардиальные.
28.
Кардиальные симптомыРазличают две стадии отравления — переходную и токсическую.
В переходной фазе возрастает пульсовое давление, возникает
брадикардия, замедляется атриовентрикулярное проведение. Эти
нарушения
гемодинамики
обусловлены
рефлекторным
повышением тонуса блуждающего нерва.
В токсической фазе возвращаются
симптомы
сердечной
недостаточности, появляются коронарная недостаточность и
аритмии, гипокалигистия — дефицит ионов калия в
кардиомиоцитах.
29.
Внекардиальные симптомыдиспепсические (у 75 — 90 % больных),
неврологические (30 — 90 %)
смешанные (37 %)
редко встречающиеся
(тромбоцитопения, аллергический
васкулит, гинекомастия, бронхоспазм).
30.
2. НЕСТЕРОИДНЫЕ КАРДИОТОНИЧЕСКИЕСРЕДСТВА
1. Ингибиторы фосфодиэстеразы:
· производные бипиридина — амринон, милринон;
· производные имидазола — эноксимон, пироксимон,
феноксимон.
2. Сенситизаторы кальция — пимобендан, левосимендан.
3. β 1-адреномиметики – дофамин, добутамин
4. Симпатомиметические амины— преналтерол,
ксамотерол.
5. Антагонисты цитокинов —веснаринон, пентоксифиллин,
этарнесепт.
31.
В настоящее время нестероидные кардиотоническиесредства назначают в малых дозах при хронической
сердечной
недостаточности III — IV функциональных
классов, когда
отсутствует эффект
настойчивой
комбинированной терапии с использованием сердечных
гликозидов,
мочегонных
средств,
ингибиторов
ангиотензинпревращающего фермента или блокаторов
АТ1- рецепторов.
32.
МОДУЛЬ №3Противоаритмические средства
33.
Аритмия сердца (от греч. Arythmia «несогласованность,«нескладность») — патологическое состояние, при котором
происходят нарушения частоты, ритмичности последовательности
.возбуждения и сокращения сердца.
Причины аритмии:
ИБС
• Инфаркт миокарда
• Нестабильная стенокардия
• Сердечная недостаточность
• Кардиомиопатии
• Приобретенные пороки сердца
• Врожденные пороки сердца
• Миокардиты
• Пролапс митрального клапана и др.
• Электролитные нарушения: гипокалиемия, гиперкалиемия,
гипомагниемия, гиперкальциемия и др.
• Токсические воздействия: курение, алкоголь, тиреотоксикоз
34.
Механизмы возникновения аритмийНормальное и патологическое образование импульсов
Автоматизм:
а.нормальный:
-спонтанные аритмии из синусового узла
-эктопические спонтанные аритмии
б.патологический: триггерные ритмы:
-ранние постдеполяризации
-поздние постдеполяризации
Патологическое проведение импульсов
-блокады проведения
-однонаправленная блокада и re-entry
-рефлексия(отражение)
Одновременное нарушение образования и проведения импульсов
-парасистолия
-блокада 4-й фазы деполяризации
35.
Современные подходы клечению аритмий
Фармакологические
Хирургические
применение антиаритмических ЛС
-открытая кардиохирургическая операция –
перерезка или удаление патологических
участков проводящей системы;
-малоинвазивные катетерные методики,
дающие частичную или полную деструкцию
патологического очага с помощью
физических методов воздействия (чаще всего радиочастотная аблация, теперь значительно
реже - криодеструкция, лазерная либо
ультразвуковая деструкция);
-установка искусственного водителя ритма –
электрокардиостимулятора (ЭКС);
-установка имплантируемого кардиовертердефибриллятора (ИКВД).
36.
- АДРЕНОБЛОКАТОРЫ.37.
АДРЕНОБЛОКАТОРЫ.При АГ β-АБ относятся к числу препаратов 1-го ряда, особенно
пациентов с гиперкинетическим типом кровообращения.
1,2 АБ:
Пропранолол (анаприлин, обзидан, индерал)
Окспренолол (тразикор)
Пиндолол (вискен)
Надолол (коргард)
Клиническое значение имеет блокада 1-АР
1 АБ (препараты кардиоселективного действия)
Ацебутолол (сектраль, ацекор))
Атенолол (атенолан, бетадур, тенормин)
Бетаксолол (локрен)
Бисопролол (конкор)
Метопролол (беталок, вазокардин, карвитон,эгилок)
Практолол
Талинолол (корданум)
у молодых
38.
КЛАССИФИКАЦИЯ АДРЕНОБЛОКАТОРОВпо продолжительности действия.
ПРЕПАРАТЫ длительного действия (период полуэлиминации –6-24
часа)
Атенолол
Бетаксолол
Бисопролол
ПРЕПАРАТЫ
полуэлиминации
–3-6 часа)
средней
длительности
действия
(период
Пропранолол
Метопролол
Целипролол
ПРЕПАРАТЫ короткого действия (период полуэлиминации –1-4 часа)
Ацебутолол
39.
β-адреноблокаторы ослабляют влияние симпатической нервной системы ициркулирующего в крови адреналина на различные органы.
Препараты данной группы снижают АД за счет:
• Ослабления влияния СНС и циркулирующего адреналина на сердце и
уменьшения ССС и ЧСС, УО и МОС;
• вторичного уменьшения тонуса сосудов и ОПСС, эффект возникает
постепенно за счет
• уменьшения высвобождения НА из симпатических нервных окончаний;
• уменьшения секреции ренина в почках;
• центрального действия β-адреноблокаторов (уменьшения
симпатических влияний);
NB!!! первоначально тонус сосудов может даже повыситься, так как
при блокаде β-АР преобладают констрикторные влияния с α-АР).
• Умеренного мочегонного действия вследствие торможения канальцевой
реабсорбции натрия.
↓↓МОС + ↓ОПСС = ↓АД
40.
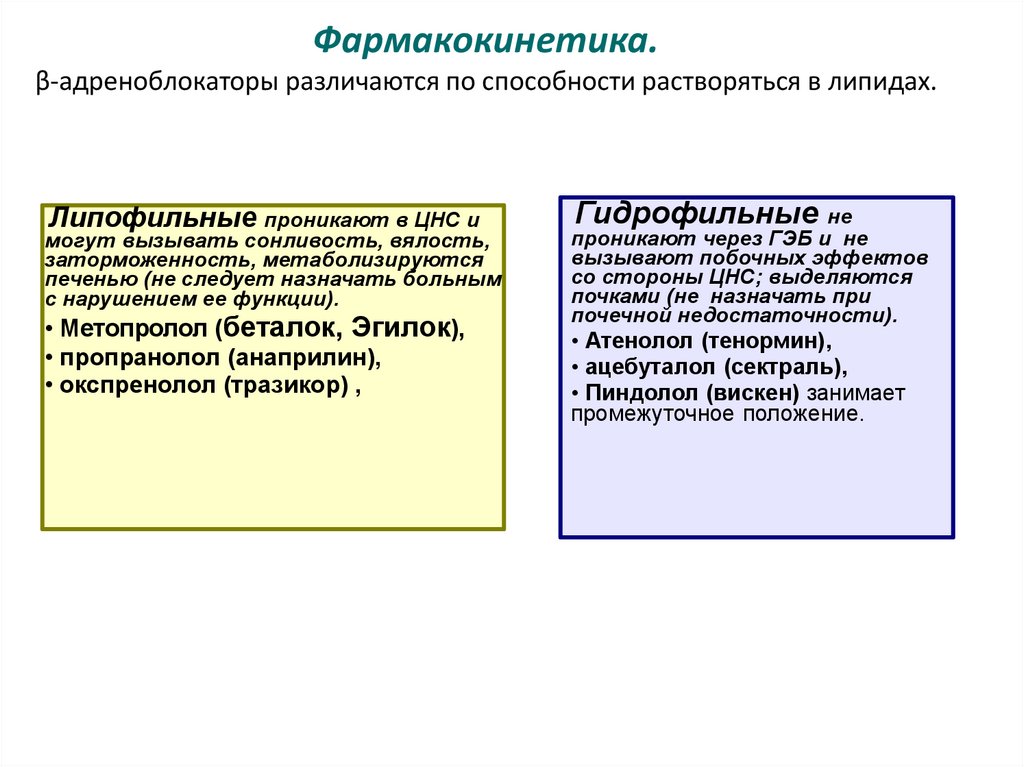
Фармакокинетика.β-адреноблокаторы различаются по способности растворяться в липидах.
Липофильные проникают в ЦНС и
могут вызывать сонливость, вялость,
заторможенность, метаболизируются
печенью (не следует назначать больным
с нарушением ее функции).
• Метопролол (беталок, Эгилок),
• пропранолол (анаприлин),
• окспренолол (тразикор) ,
Гидрофильные не
проникают через ГЭБ и не
вызывают побочных эффектов
со стороны ЦНС; выделяются
почками (не назначать при
почечной недостаточности).
• Атенолол (тенормин),
• ацебуталол (сектраль),
• Пиндолол (вискен) занимает
промежуточное положение.
41.
Взаимодействия с другими препаратами.Рациональные комбинации.
Нитратами (особенно при сочетании
АГ с ИБС; при этом усиливается
гипотензивное действие, а
брадикардия, вызываемая βблокаторами, нивелируется
тахикардией, вызываемой нитратами).
с мочегонными средствами
(действие последних усиливается за
счет угнетения β-АБ высвобождения
ренина в почках).
Нерациональные и опасные
комбинации.
с БКК (группы верапамила),
ингибиторами АПФ,
Допустимые комбинации.
Можно сочетать β-блокаторы в
невысоких дозах с теми БКК из
группы дигидропиридинов
(нифедипин.).
поскольку при этом потенцируется
уменьшение ЧСС и ССС ухудшение АВ
проводимости; возможны чрезмерная
брадикардия и гипотензия, АВ блокада,
острая левожелудочковая
недостаточность.
с симпатолитиками – резерпином и
октадином, из-за ослабления
симпатических влияний на миокард.
с сердечными гликозидами
(усиливается риск брадиаритмий, блокад
и даже остановки сердца),
с прямыми М-холиномиметиками
и антихолинэстеразными
средствами ,
трициклическими
антидепрессантами (имипрамин)
по тем же причинам.
с инсулином и пероральными
сахароснижающими средствами
развивается чрезмерный
гипогликемический эффект.
β-блокаторы ослабляют действие
салицилатов, бутадиона,
антитромботическое действие
непрямых антикоагулянтов
(неодикумарина, фенилина)..
42.
БЛОКАТОРЫКАЛЬЦИЕВЫХ КАНАЛОВ
43.
Блокаторы кальциевых каналов (БКК)Производные дигидропиридина (группа нифедипина)
I поколение
• нифедипин (коринфар, фенигидин, адалат, кордафен, кордафлекс)
длительного действия – нифедипин ретард и нифедипин GITS
(непрерывного действия)
II поколение
• амлодипин (норваск, нормодипин, стамло, амловас, амлодис)
• исрадипин (ломир)
• лацидипин (лаципил)
• фелодипин (плендил)
• никардипин (нердипин, локсен)
• нитрендипин (нитрепин, байпресс, люсопресс)
• нимодипин (нимотоп)
преобладает влияние на гладкие мышцы сосудов, меньше влияют на
проводящую систему и сократимость миокарда;
нимодипин оказывает преимущественное влияние на сосуды головного
мозга и применяется при нарушениях мозгового кровообращения
Производные бензотиазепина (группа дилтиазема)
I поколение
II поколение
дилтиазем (дилзем, дилтиазем SR)
клентиазем
примерно в равной мере влияют на сердце и на сосуды, но несколько
слабее, чем группа нифедипина
44.
Производные фенилалкиламина (группа верапамила)I поколение
верапамил (изоптин, финоптин)
верапамил SR замедленного действия
II поколение
галлопамил (прокорум)
У препаратов данной группы сильно выражено влияние на проводящую
систему сердца (на синусовый узел, где деполяризация зависит от входа
кальция, и на предсердно-желудочковый узел, где имеет значение вход
кальция и натрия; они практически не влияют на проводящую систему
желудочков, где деполяризация обусловлена входом натрия). Отчетливо
уменьшают препараты сократимость миокарда, а действие на
сосуды выражено гораздо слабее.
Производные дифенилпиперазина (группа циннаризина)
I поколение
II поколение
циннаризин (стугерон)
флунаризин (номигрейн)
оказывают избирательное действие на сосуды головного мозга,
поэтому применяются в основном при нарушениях мозгового
кровообращения, мигрени, вестибулярных расстройствах; мало влияют
на сосуды других бассейнов и на сердце
45.
Фармакологические эффекты:расслабление гладких мышц сосудов, что ведет к снижению
ОПСС уменьшению пост- и преднагрузки на сердце, улучшению
коронарного и церебрального кровотока, микроциркуляции,
снижению давления в малом круге кровообращения;
уменьшение сократимости миокарда, что способствует
снижению МОС и уменьшению потребности сердца в кислороде;
мочегонное действие за счет угнетения реабсорбции натрия
↓ОПСС + ↓МОС = ↓АД
• расслабление мускулатуры внутренних органов
(спазмолитический эффект);
замедление автоматизма клеток синусового узла, угнетение
эктопических очагов в предсердиях, снижение скорости проведения
импульсов по атриовентрикулярному узлу (антиаритмическое
действие);
• торможение агрегации тромбоцитов и улучшение
реологических свойств крови, что важно для антиангинального
действия, лечения болезни или синдрома Рейно.
46.
Достоинства БКК• метаболически нейтральны – нет неблагоприятного
влияния на обмен углеводов, липидов, мочевой кислоты,
что выгодно отличает эти препараты от βадреноблокаторов, тиазидовых диуретиков;
• улучшают выделительную функцию почек;
• не повышают тонус бронхов (в отличие от β-АБл)
рекомендуются при сочетании АГ с бронхообструктивными
заболеваниями;
• не снижают умственную, физическую и сексуальную
активность пациентов
• не вызывают психическую депрессию, оказывают
антидепрессивное действие
• уменьшают гипертрофию левого желудочка
(препараты II поколения)
• хорошо переносятся пожилыми пациентами и
улучшают качество жизни больных
47.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ БККгипертоническая болезнь и симптоматическая артериальная
гипертония. Нифедипин рекомендуется при гипертонических кризах (1 таблетка под язык, можно
разжевать);
стенокардия напряжения, стенокардия Принцметала. Если
стенокардия сочетается с брадикардией, АВ блокадой, выраженной АГ, предпочтительно назначение
препаратов группы нифедипина, особенно длительно действующих. Если же стенокардия
сопровождается наджелудочковыми нарушениями ритма, тахикардией, то предпочтительны препараты
группы верапамила (особенно прокорум) или дилтиазема.
• Наджелудочковая (синусовая) тахикардия, экстрасистолия, трепетание и
мерцание предсердий (предпочтительны препараты из группы верапамила).
• Острые нарушения мозгового кровообращения (особенно
производные дигидропиридина, препарат выбора - нимотоп). Хроническая
цереброваскулярная недостаточность, дисциркуляторная энцефалопатия, вестибулярные
расстройства, укачивание в транспорте, мигрень (особенно стугерон, номигрейн).
Гипертрофическая кардиомиопатия
Болезнь и синдром Рейно (производные дигидропиридина).
48.
Побочные эффекты и осложнения(для группы нифедипина обусловлены в основном периферической
вазодилатацией, а в группы верапамила преобладают побочные эффекты,
вызванные влиянием на сердце).
• Головная боль, головокружение; покраснение лица, чувство
жара («приливы»), особенно в начале лечения, резкое
снижение АД. «Приливы» обычно вызывает нифедипин.
• Отеки ног в области стоп и лодыжек, рук в области локтей.
• Брадикардия (особенно в ответ на верапамил).
• Рефлекторная тахикардия в ответ на снижение тонуса
сосудов (особенно для нифедипина). Препараты группы
дигидропиридинов II поколения, обладающие длительным
действием (особенно амло-, лацидинин), не вызывают
тахикардию.
• Запоры (чаще дает верапамил); редко – повышение активности
трансаминаз в крови, желтуха, урежение мочеиспускания. Кожная
сыпь.
• Изредка БКК могут вызывать развитие или усиление имеющегося
паркинсонизма (особенно опасна в этом отношении группа
циннаризина),
• сердечную недостаточность (особенно при передозировке или
нерациональных сочетаниях с другими препаратами).
49.
Особенности фармакокинетики• БКК можно вводить внутрь, сублингвально и
парентерально.
• Практически все БКК хорошо (более 90 %)
всасываются из ЖКТ,
• при первом прохождении через печени разрушаются
(пресистемная элиминация).
• Только метаболиты верапамила и дилтиазема
фармакологически активны (остальные БКК
разрушаются с образованием неактивных
метаболитов).
50.
«ИСТИННЫЕ»ПРОТИВОАРИТМИЧЕСКИЕ
СРЕДСТВА
51.
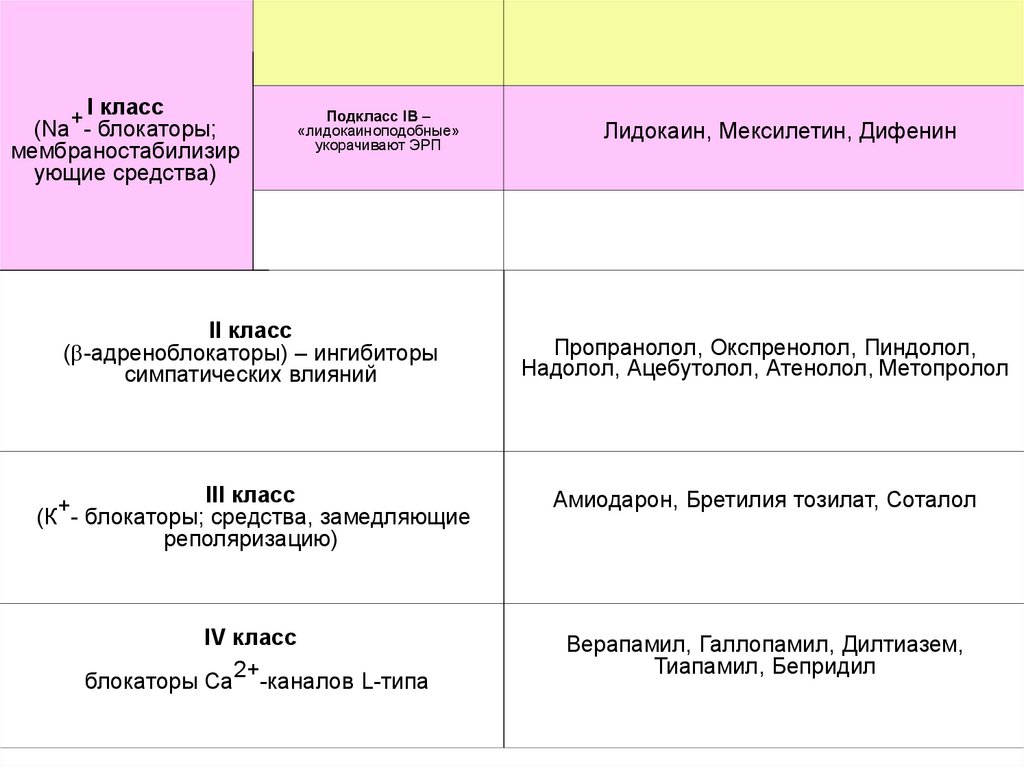
+ I класс(Na - блокаторы;
мембраностабилизир
ующие средства)
Подкласс IВ –
«лидокаиноподобные»
укорачивают ЭРП
II класс
( -адреноблокаторы) – ингибиторы
симпатических влияний
Лидокаин, Мексилетин, Дифенин
Пропранолол, Окспренолол, Пиндолол,
Надолол, Ацебутолол, Атенолол, Метопролол
III класс
+
(К - блокаторы; средства, замедляющие
реполяризацию)
Амиодарон, Бретилия тозилат, Соталол
IV класс
2+
блокаторы Са -каналов L-типа
Верапамил, Галлопамил, Дилтиазем,
Тиапамил, Бепридил
52.
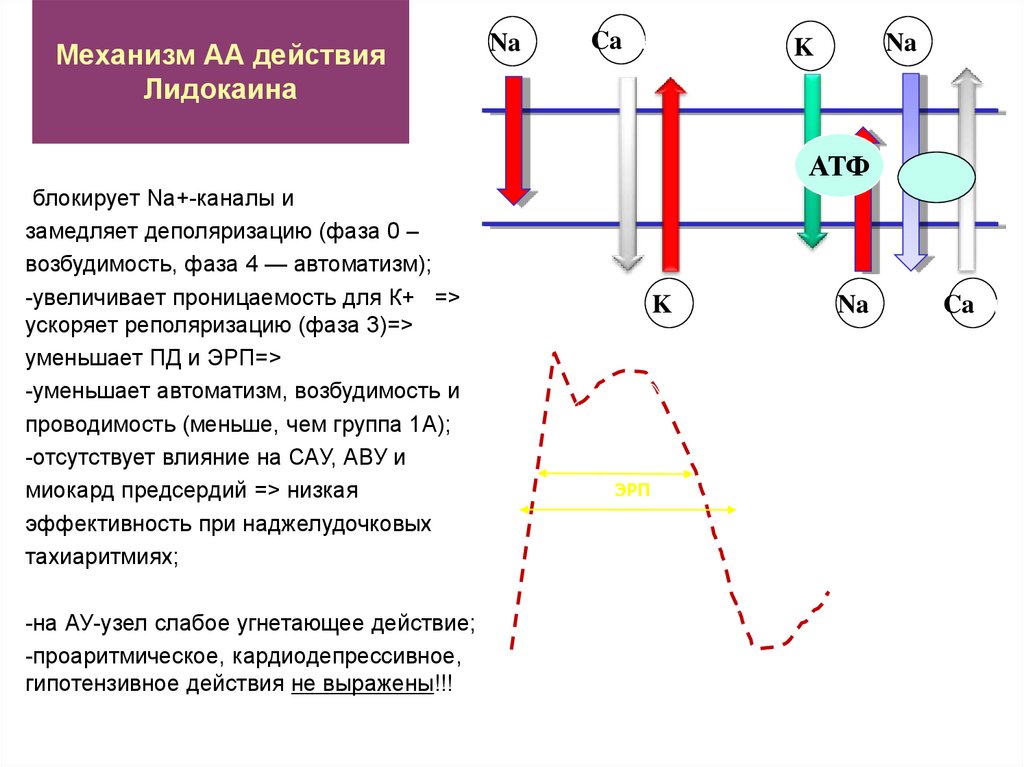
Механизм АА действияЛидокаина
Na+
Ca++
Na+
K+
АТФ
-блокирует Na+-каналы и
замедляет деполяризацию (фаза 0 –
возбудимость, фаза 4 — автоматизм);
-увеличивает проницаемость для К+ =>
ускоряет реполяризацию (фаза 3)=>
уменьшает ПД и ЭРП=>
-уменьшает автоматизм, возбудимость и
проводимость (меньше, чем группа 1А);
-отсутствует влияние на САУ, АВУ и
миокард предсердий => низкая
эффективность при наджелудочковых
тахиаритмиях;
-на АУ-узел слабое угнетающее действие;
-проаритмическое, кардиодепрессивное,
гипотензивное действия не выражены!!!
K+
ЭРП
Na+
Ca++
53.
Лидокаин (ксикаин)Эффекты:
- угнетает автоматизм в волокнах Пуркинье и в мышце желудочков, но не в синуснопредсердном узле =>подавление эктопических очагов возбуждения;
-снижение длительности потенциала действия (преимущественно в проводящей
системе и мышце желудочков);
-сократимость миокарда не изменяет;
-ваголитические свойства отсутствуют;
-на гемодинамику не влияет
Препарат характеризуется быстро развивающимся и кратковременным эффектом
(10—20 мин).
Показания к назначению:
- желудочковые тахиаритмии и экстрасистолии (в частности инфаркте миокарда);
- аритмии, вызванные сердечными гликозидами (дифенин, лидокаин);
Нежелательные эффекты:
- нарушение А\/-проводимости;
- неврологические (парестезии, тремор, нарушение слуха, судороги, головокружения,
обмороки, апное).
Производным Лидокаина является Мексилитин эффективен при энтеральном
введении. Действует длительно (6—8 ч). Применяется при желудочковой
экстрасистолии.
54.
Дифенин (Гидантоин)Эффекты:
-уменьшает скорость диастоличсской деполяризации волокон Пуркинье (но
не синуснопредсердного узла) => подавляет автоматизм;
-не влияет на проводимость, но при угнетении может ее улучшить.
-укорачивает ПД в большей степени, чем ЭРП;
-на сократимость миокарда и АД не влияет;
-действует на ЦНС=> снижает импульсацию в эфферентных адренергических
волокнах, иннервирующих сердце, противоэпилептическое действие.
Показания:
-тахиаритмии, вызванных передозировкой сердечных гликозидов;
-желудочковые аритмии иного генеза.
Нежелательные эффекты:
возможны при внутривенном применении остро возникающие побочные
эффекты — аритмии, гипотензия.
55.
Антиаритмические препараты класса lll(ингибиторы реполяризации)
• Препараты: амиодарон
(кордарон)
• Механизм действия:
блокируют калиевые
трансмембранные ионные
каналы → угнетение выхода
ионов калия из клеток
миокарда.
56.
Показания к применению• Тяжелые аритмии (как правило, при
неэффективности или невозможности другой
терапии)
• аритмии на фоне коронарной или сердечной
недостаточности
• предсердная и желудочковая экстрасистолия,
• трепетание и мерцание предсердий,
• желудочковая тахикардия,
• фибрилляция желудочков;



















































 medicine
medicine








