Similar presentations:
Артериальные гипертензии
1.
Артериальные гипертензии2.
Артериальная гипертензия (АГ) в РоссийскойФедерации остается одной из наиболее
значимых медико-социальных проблем. Это
обусловлено как широким распространением
данного заболевания (около 40% взрослого
населения РФ имеет повышенный уровень
артериального давления (АД)), так и тем, что АГ
является важнейшим фактором риска (ФР)
основных сердечно-сосудистых заболеваний
(ССЗ) — инфаркта миокарда (ИМ) и мозгового
инсульта (МИ), главным образом определяющих
высокую смертность в стране.
Распространенность АГ среди населения за
последние 10 лет составляет 39,5%.
Принимают антигипертензивные препараты
(АГП) 59,4% больных АГ, из них эффективно
лечится 21,5% пациентов.
3.
Артериальная гипертензия - синдромповышения АД при гипертонической болезни и
симптоматических артериальных гипертензиях.
Термин «Гипертоническая болезнь» (ГБ),
предложенный Г.Ф. Лангом в 1948г,
соответствует употребляемому в других странах
понятию эссенциальная гипертензия хронически протекающее заболевание,
основным проявлением которого является АГ,
не связанная с наличием патологических
процессов, при которых повышение АД
обусловлено известными, в современных
условиях часто устраняемыми причинами
(симптоматические АГ). В научной литературе
вместо термина ГБ часто используется понятие
«артериальная гипертензия».
4.
Нормальные цифры АД на фонеприема гипотензивных препаратов не
исключают наличие АГ.
5.
Критерии диагностики АГУровень АД при измерении, сделанном
врачом (клиническое или офисное АД)
Уровень АД при измерении, сделанном
пациентом в домашних условиях
(домашнее АД)
Показатели суточого мониторирования
АД (СМАД)
Диагноз АГ ставится в том случае, если
повышение АД было зарегистриовано не
менее трёх раз с интервалом в неделю
при различных обстоятельствах.
6.
Классификация АГПо этиологии:
Первичная (эссенциальная). В России это
заболевание называют гипертонической
болезнью.
Вторичные АГ – следствие первичного
поражения органов и/или систем,
участвующих в поддержании системного
уровня АД.
ГБ – 95% случаев АГ. Диагноз
устанавливается путем исключения
вторичной АГ.
7.
Вторичные АГ возникают при первичномпоражении различных органов. К ним относят:
Нефрогенные АГ – обусловлены заболеванием
почек.
- ренопаренхиматозные – (гломерулонефриты,
хронический пиелонефрит, диабетический
гломерулосклероз и др.)
- реноваскулярные – поражение почечных
артерий (атеросклероз, дисплазия, тромбоз,
сдавление извне)
Эндокринные АГ:
- надпочечниковые – при первичном
гиперальдостеронизме, феохромоцитоме, с-ме
Иценко-Кушинга
- гипофизарные – при акромегалии, болезни
Иценко-Кушинга
- тиреоидные – при тиреотоксикозе и
гипотиреозе.
8.
Кардиоваскулярные АГ (гемодинамические) –при атеросклерозе аорты аортальной
недостаточности, а-в блокаде III степени,
артериальных фистулах, открытом
артериальном протоке, врожденных и
травматических аневризмах, застойной
сердечной недостаточности, эритремии.
Нейрогенные – при опухолях, кистах, травмах
головного мозга, хронической ишемии мозга,
энцефалитах
АГ при экзогенных интоксикациях:
- при отравлении свинцом, кадмием, таллием.
- медикаментозные АГ – при бесконтрльном
приеме глюкокортикоидов,
минералкортикоидов, ингибиторов МАО в
сочетании с эфедрином, тирамином,
контрацептивных средств и НПВП.
9.
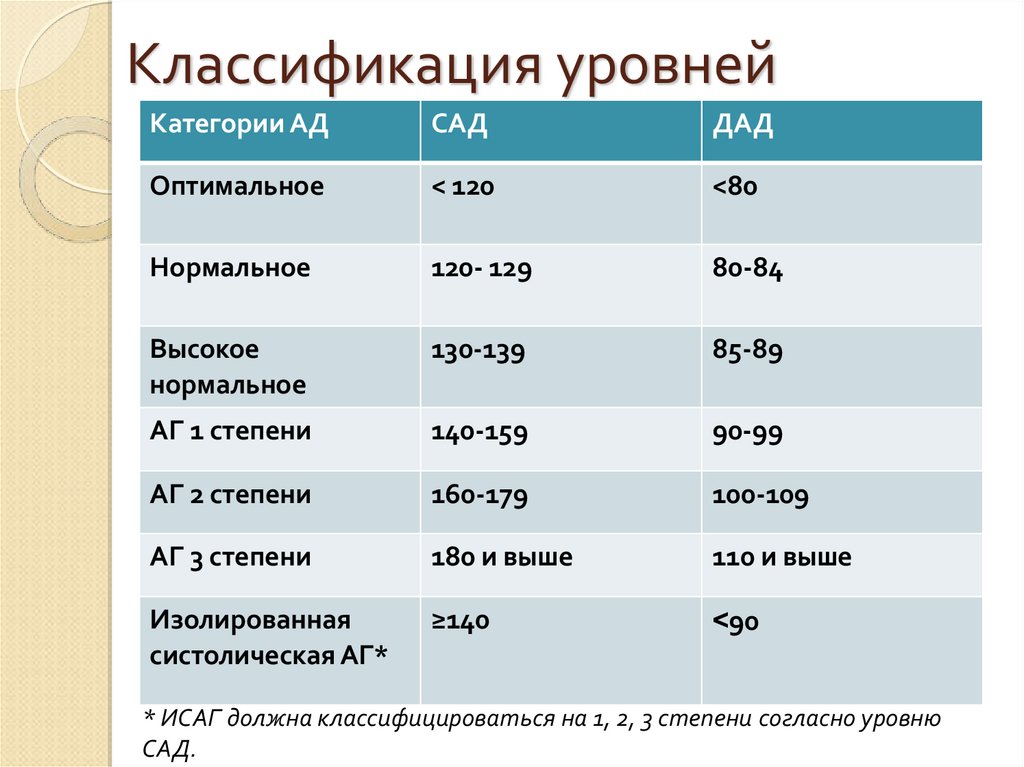
Классификация уровнейКатегории АД
САД
ДАД
Оптимальное
< 120
<80
Нормальное
120- 129
80-84
Высокое
нормальное
130-139
85-89
АГ 1 степени
140-159
90-99
АГ 2 степени
160-179
100-109
АГ 3 степени
180 и выше
110 и выше
Изолированная
систолическая АГ*
≥140
<90
* ИСАГ должна классифицироваться на 1, 2, 3 степени согласно уровню
САД.
10.
Если САД и ДАД находятся вразных категориях, учитывается более
высокий уровень АД.
Степень АГ обязательно указывается
при впервые выявленной АГ, в
остальных случаях пишут «достигнутая
степень АГ»
11.
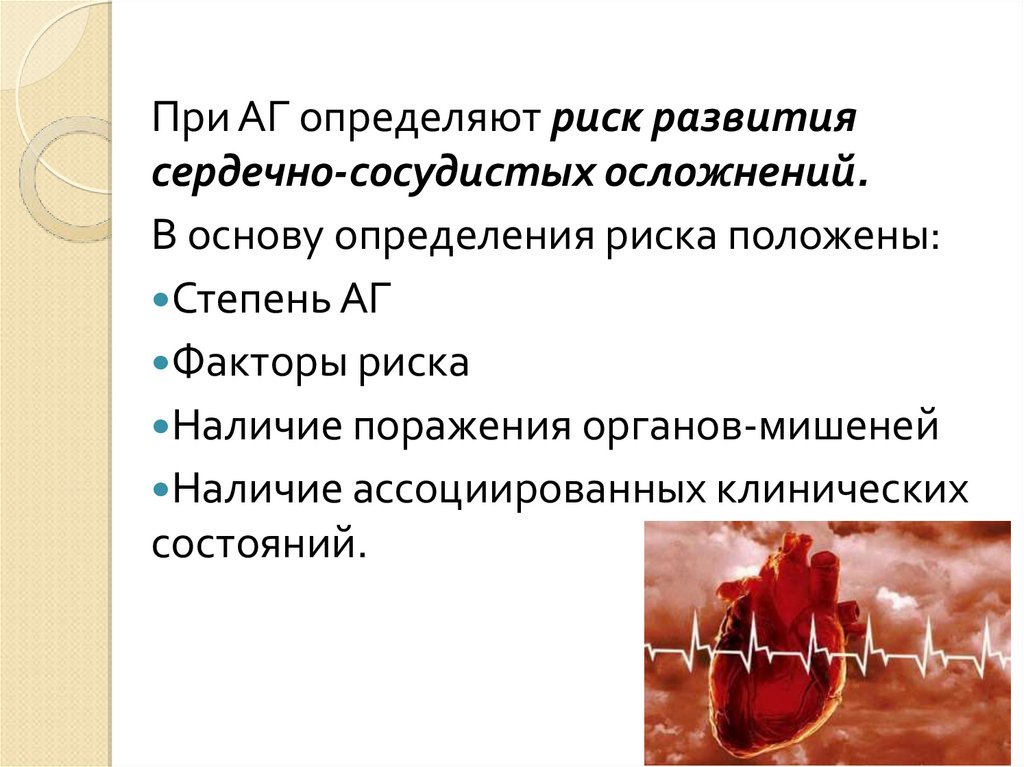
При АГ определяют риск развитиясердечно-сосудистых осложнений.
В основу определения риска положены:
Степень АГ
Факторы риска
Наличие поражения органов-мишеней
Наличие ассоциированных клинических
состояний.
12.
Критерии стратификации рискаФакторы риска
величина пульсового АД (у пожилых)
возраст (мужчины> 55 лет; женщины> 65 лет)
курение
ДЛП: ОX>5,0 ммоль/л (190 мг/дл)
или ХС ЛНП>3,0 ммоль/л (115 мг/дл)
или ХС ЛВП< 1,0 ммоль/л (40 мг/дл) для мужчин и <1,2
ммоль/л (46 мг/дл) для женщин
или ТГ> 1,7 ммоль/л (150 мг/дл)
глюкоза плазмы натощак 5,6-6,9 ммоль/л (102-125 мг/дл)
НТГ
семейный анамнез ранних ССЗ (у мужчин <55 лет; у
женщин <65 лет)
АО (ОТ>102 см для мужчин и > 88 см для женщин) при
отсутствии МС (при диагностике МС используются критерии,
13.
Сахарный диабетглюкоза плазмы натощак > 7,0 ммоль/л (126 мг/дл)
при повторных измерениях
глюкоза плазмы после еды или через 2 часа после
приема 75г глюкозы > 11,0 ммоль/л (198 мг/дл)
Метаболический синдром
Основной критерий - АО (ОТ>94 см для мужчин и > 80
см для женщин)
Дополнительные критерии:
АД ≥ 140/90 мм рт.ст., ХС ЛНП>3,0 ммоль/л,
ХС ЛВП< 1,0 ммоль/л для мужчин или < 1,2 ммоль/л
для женщин,
ТГ> 1,7 ммоль/л гипергликемия натощак ≥ 6,1
ммоль/л,
НТГ — глюкоза плазмы через 2 часа после приема 75г
глюкозы ≥7,8 и ≤11,1 ммоль/л
*Сочетание основного и 2-х из дополнительных
критериев указывает на наличие МС
14.
Поражение органов-мишенейГЛЖ
ЭКГ: признак Соколова-Лайона>38мм; Корнельское
произведение > 2440 мм χ мс
ЭхоКГ: ИММЛЖ ≥125 г/м2 для мужчин и ≥110 г/м2 для женщин
Сосуды
УЗ признаки утолщения стенки артерии (ТИМ> 0,9 мм) или
атеросклеротические бляшки магистральных сосудов
скорость пульсовой волны от сонной к бедренной артерии >
12 м/с
лодыжечно/плечевой индекс <0,9
Почки
небольшое повышение сывороточного креатинина: 115-133
мкмоль/л (1,3-1,5 мг/дл) для мужчин или 107-124 мкмоль/л (1,21,4 мг/дл) для женщин
низкая СКФ<60 мл/мин/ 1,73м2 (MDRD формула) или низкий
клиренс креатинина <60 мл/мин (формула Кокрофта-Гаулта)
МАУ 30-300 мг/сут;
отношение альбумин/креатинин в моче ≥22 мг/г (2,5 мг/ммоль)
для мужчин и ≥31 мг/г (3,5 мг/ммоль) для женщин
15.
Ассоциированные клинические состоянияЦВБ
Ишемический, геморрагический МИ
ТИА
Заболевания сердца
ИМ, стенокардия, ХСН
коронарная реваскуляризация
Заболевания почек
диабетическая нефропатия
почечная недостаточность: сывороточный
креатинин > 133 мкмоль/л (1,5 мг/дл) для мужчин и
> 124 мкмоль/л (1,4 мг/дл) для женщин
16.
Заболевания периферических артерийрасслаивающая аневризма аорты
симптомное поражение
периферических артерий
Гипертоническая ретинопатия
кровоизлияния или экссудаты
отек соска зрительного нерва
17.
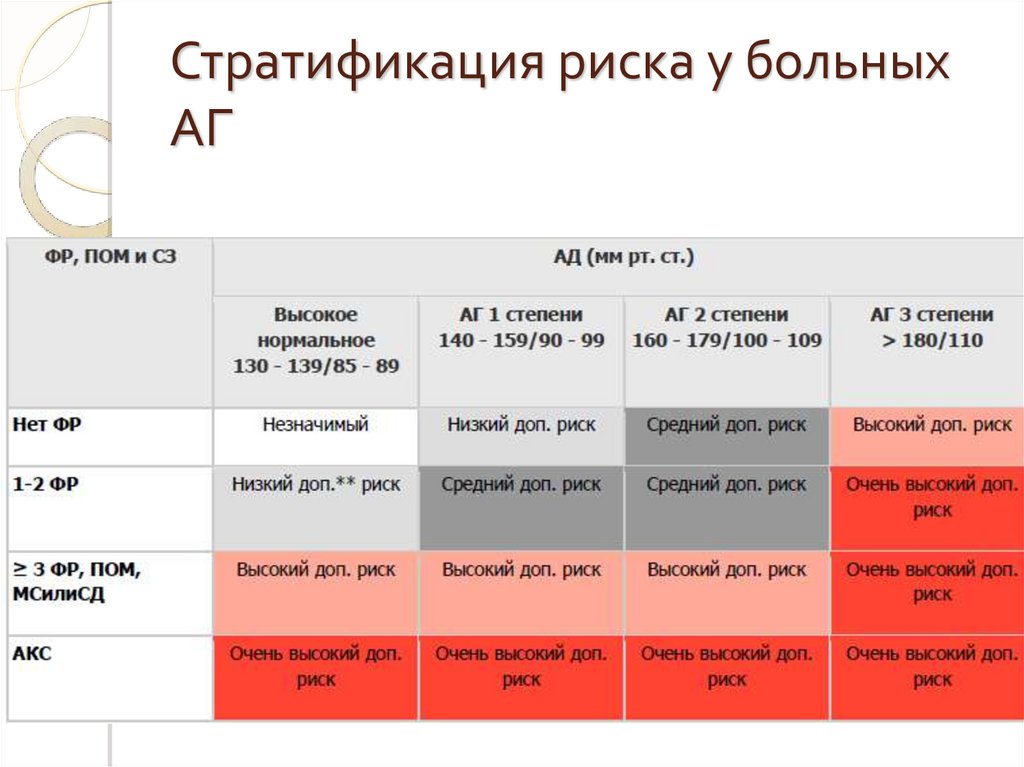
Стратификация риска у больныхАГ
18.
Кроме указанных категорий, придиагностике ГБ определяют
стадию
I стадия – повышение АД при
отсутствии ПОМ и АКС
II стадия – повышение АД в сочетании с
ПОМ без АКС
III стадия – АГ при наличии АКС
19.
Примеры диагностическихзаключений
ГБ I стадии. Степень АГ2. Дислипидемия.
Риск 2 (средний).
ГБ II стадии. Степень АГ 3. Дислипидемия.
ГЛЖ. Риск 4 (очень высокий).
ГБ III стадии. Степень АГ 2. ИБС.
Стенокардия напряжения II ФК. Риск 4
(очень высокий).
ГБ II стадии. Степень АГ2. Атеросклероз
аорты, сонных артерий. Риск 3 (высокий).
ГБ III стадии. Достигнутая степень АГ 1.
Облитерирующий атеросклероз сосудов
нижних конечностей. Перемежающаяся
хромота. Риск 4 (очень высокий).
20.
Гипертонический криз (ГК) — это остро возникшее выраженное повышение АД,сопровождающееся клиническими симптомами,
требующее немедленного контролируемого его
снижения с целью предупреждения или
ограничения ПОМ.
ГК подразделяют на две большие группы —
осложненные (жизнеугрожающие) и
неосложненные (нежизнеугрожаюшие) ГК. В
большинстве случаев
ГК развивается при САД > 180 мм рт.ст. и/или ДАД
> 120 мм рт.ст., однако возможно развитие этого
неотложного состояния и при менее выраженном
повышении АД. Всем больным с ГК необходимо
быстрое снижение АД.
21.
По данным ННПОСМП* ежедневно в РФосуществляется более 20 000 вызовов СМП по
поводу гипертонического криза
Гипертонический криз составляет от 20% всех
вызовов СМП
От 50 до 70% вызовов СМП по поводу
гипертонического криза постоянно не
принимают антигипертензивную терапию
*Национальное научно-практическое общество скорой медицинской помощи
22.
Прогноз для пациентов,перенесших осложненный ГК
25-40% пациентов умирают в течение 3 лет от ХПН или
инсульта;
У 3,2% разовьется почечная недостаточность, требующая
гемодиализа
Этот риск увеличивается:
• С возрастом
• При эссенциальной гипертензии
• При повышенном креатинине сыворотки
• При мочевине сыворотки выше 10 ммоль/л
• С большей продолжительностью АГ
• При наличии 2 и 4 степеней гипертензивной
ретинопатии
23.
Причины, способствующиеразвитию гипертонического криза
1. Экзогенные
Психоэмоциональный стресс
Метеорологические влияния
Избыточное потребление поваренной соли
Физическая нагрузка
Внезапная отмена гипотензивных препаратов
Острая ишемия головного мозга при резком
снижении АД
Злоупотребление алкоголем
24.
Причины, способствующиеразвитию гипертонического криза
2. Эндогенные
-У женщин на фоне гормональных расстройств в
климактерическом периоде
-Обострение ИБС (острая коронарная
недостаточность, сердечная астма), ишемия
головного мозга
-Нарушение уродинамики при аденоме
предстательной железы
-Обострение очаговой инфекции
25.
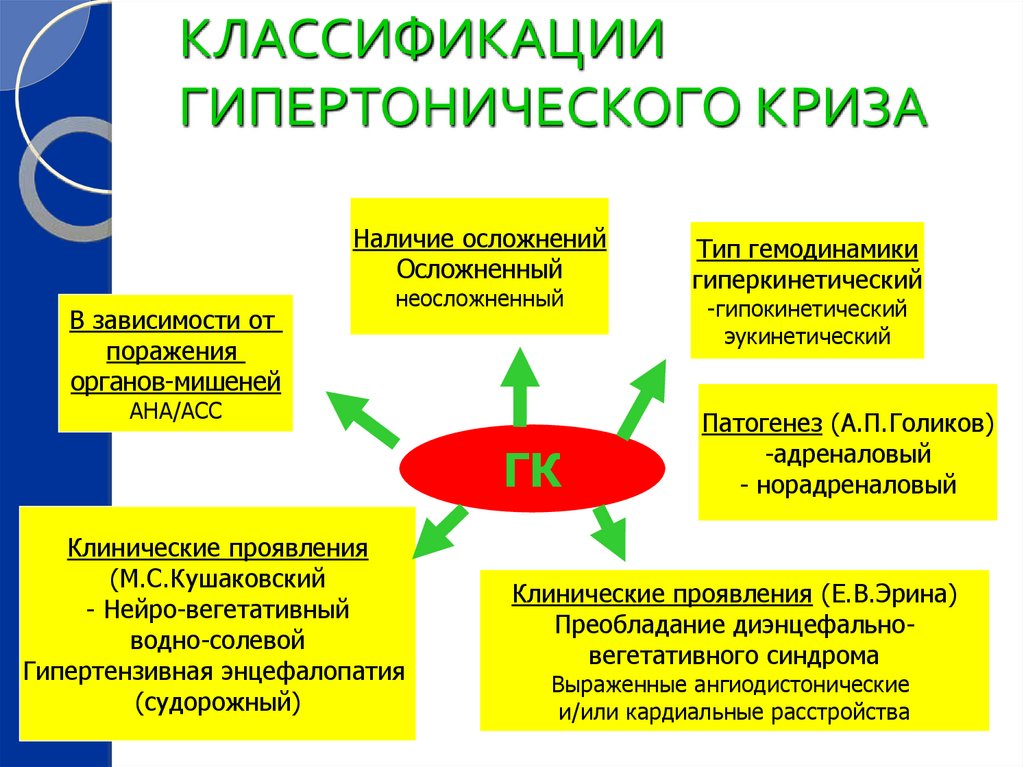
КЛАССИФИКАЦИИГИПЕРТОНИЧЕСКОГО КРИЗА
Наличие осложнений
Осложненный
В зависимости от
поражения
органов-мишеней
неосложненный
АНА/АСС
ГК
Клинические проявления
(М.С.Кушаковский
- Нейро-вегетативный
водно-солевой
Гипертензивная энцефалопатия
(судорожный)
Тип гемодинамики
гиперкинетический
-гипокинетический
эукинетический
Патогенез (А.П.Голиков)
-адреналовый
- норадреналовый
Клинические проявления (Е.В.Эрина)
Преобладание диэнцефальновегетативного синдрома
Выраженные ангиодистонические
и/или кардиальные расстройства
26.
Гипертонический кризI тип –
внезапное начало;
продолжительность от минут
до 2-3 часов;
резкая пульсирующая головная
боль, возбуждение,
раздражительность,
изменения зрения, приливы к
голове, жар, потливость;
влажность кожных покровов;
тахикардия,
повышение преимущественно
САД;
повышение температуры тела,
небольшая гипергликемия,
ГИПЕРТОНИЯ УДАРНОГО
ОБЪЕМА
II тип –
развитие постепенное,
длительное течение – до
нескольких суток;
общемозговая симптоматика –
головная боль, вялость,
сонливость, оглушенность,
рвота, снижение зрения и
слуха, появление очаговой
неврологической
симптоматики,
коронарного синдрома,
острой левожелудочковой СН;
преимущественно повышение
ДАД,
ЧСС – нормо- или брадикардия.
ГИПЕРТОНИЯ
ПЕРИФЕРИЧЕСКОГО
СОПРОТИВЛЕНИЯ
27.
Осложненныйгипертонический криз
Наличие острого поражения органовмишеней:
Острый коронарный синдром
Острая левожелудочковая недостаточность
Острая гипертоническая энцефалопатия
Инсульт
Эклампсия
Артериальное кровотечение
Расслоение аневризмы
Травма головы
28.
Доврачебный этап:Успокоить, расстегнуть стесняющую одежду,
обеспечить доступ свежего воздуха;
Уложить с высоко поднятым изголовьем, при рвоте
повернуть голову набок;
Дать 1 таблетку размельченного Клофелина под
язык. При отсутствии эффекта прием препарата
через 30 мин повторить;
Поставить горчичники на икроножные мышцы или
сделать горячую ножную ванну;
Дать увлажненный кислород;
Госпитализация в терапевтическое
(кардиологическое) отделение стационара.
29.
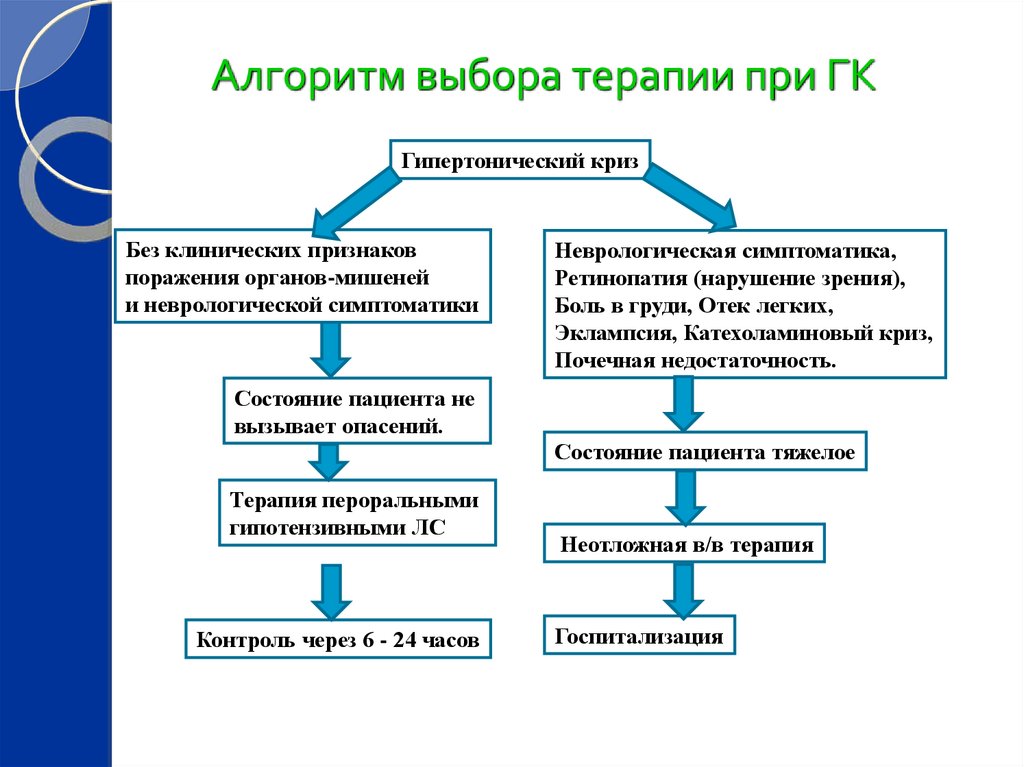
Алгоритм выбора терапии при ГКГипертонический криз
Без клинических признаков
поражения органов-мишеней
и неврологической симптоматики
Неврологическая симптоматика,
Ретинопатия (нарушение зрения),
Боль в груди, Отек легких,
Эклампсия, Катехоламиновый криз,
Почечная недостаточность.
Состояние пациента не
вызывает опасений.
Состояние пациента тяжелое
Терапия пероральными
гипотензивными ЛС
Контроль через 6 - 24 часов
Неотложная в/в терапия
Госпитализация
30.
Срочность врачебныхмероприятий
Состояния, требующие неотложной терапии –
снижение АД в течение первых минут или часа
при помощи парентереально вводимых
препаратов
Состояние, при котором требуется снижение
АД в течение нескольких часов – может
купироваться пероральным приемом
препаратов с относительно быстрым действием
31.
Правило терапии ГКДозированное
снижение АД на 15 25% в течение 30 – 120
минут, в течение
последующих 2-6
часов до 160/100 мм
рт.ст.
32.
Лечение неосложненногокриза
Нифедипин – 10-20 мг под язык
Каптоприл – 25-50 мг под язык
Клонидин – 0,075 мг под язык
Эналаприлат – 1,25 мг в/в
Сульфат магния – 1000-2500 мг в/в
33.
Лечение ГК у беременных-Наиболее частая (до 40%) причина материнской
смертности
-Одна из главных причин перинатальной
летальности
-Лечение:
Англия – лабеталол
США – метилдопа
Россия – сульфат магния в/в болюсно или 10-30 мг в/м
• В неотложных ситуациях в/в нитропруссид натрия,
нитроглицерин, ганглиоблокатор.
34.
Лечение пациентов с осложненным ГКпроводится в отделении неотложной
кардиологии или палате интенсивной
терапии кардиологического или
терапевтического отделения и требует
снижения АД, начиная с первых минут,
при помощи парентерально вводимых
препаратов.
35.
Используются следующие парентеральные препараты длялечения ГК:
Вазодилататоры:
- эналаприлат (предпочтителен при острой
недостаточности ЛЖ);
- нитроглицерин (предпочтителен при ОКС и острой
недостаточности Л Ж);
- нитропруссид натрия (является препаратом выбора при
гипертонической энцефалопатии, однако следует иметь в
виду, что он может повышать внутричерепное давление).
β-АБ (пропранолол, эсмолол предпочтительны
при расслаивающей аневризме аорты и ОКС);
Антиадренергические средства (фен-толамин при
подозрении на феохромоцитому);
Диуретики (фуросемид при острой недостаточности ЛЖ);
Нейролептики (дроперидол);
Ганглиоблокаторы (пентамин).
36.
ЗАЛОГОМ ПРОФИЛАКТИКИГИПЕРТОНИЧЕСКОГО КРИЗА
ЯВЛЯЕТСЯ ПОСТОЯННОЕ,
АДЕКВАТНОЕ И ЭФФЕКТИВНОЕ
ЛЕЧЕНИЕ АРТЕРИАЛЬНОЙ
ГИПЕРТОНИИ































 medicine
medicine








