Similar presentations:
Новорожденный ребенок. Пограничные состояния. Недоношенность
1. Новорожденный ребенок Пограничные состояния Недоношенность
Лекция для студентов лечебного факультетаД.м.н., доцент Т.Н.Углева
2. Неонатология – наука о новорожденных детях
• Неонатология — молодая наука: если педиатрия каксамостоятельный раздел медицины возникла лишь в
первой половине XIX в., то неонатология — в XX в.
• Термины
≪неонатология≫
и
≪неонатолог≫
предложены американским педиатром Александром
Шаффером в 1960 г. в руководстве ≪Болезни
новорожденных≫.
• В ноябре 1987 г. в номенклатуру врачебных
специальностей и должностей нашей страны внесена
специальность врач педиатр-неонатолог.
3. Доношенный ребенок
• – ребенок, родившийся при срокебеременности от 37 до 42 недель, т.е.
между 260-м и 294-м днями беременности.
• Большинство доношенных (90%) имеют
массу тела более 2500 г и длину тела более
46 см.
• ЕДИНСТВЕННЫМ показателем доношенности ребенка
является его ГЕСТАЦИОННЫЙ ВОЗРАСТ!!!
4. Недоношенный ребенок
• – ребенок, родившийся при срокебеременности менее 37 полных недель, т.е.
до 260-го дня беременности.
• 70-80% недоношенных детей имеют массу
тела менее 2500 г и длину тела менее 45
см.
5. Характеристика новорожденных
• Переношенный ребенок – ребенок, родившийся присроке беременности 42 недели и позже, т.е. на 295-й день
беременности и позже.
• Маловесный новорожденный (или низкая масса тела при
рождении - НМТ) – ребенок любого срока гестации с
массой тела при рождении менее 2500 г.
• Очень низкая масса тела при рождении (ОНМТ) –
ребенок любого срока гестации, родившийся с массой
менее 1500г.
• Экстремально низкая масса тела (ЭНМТ) – ребенок
любого срока гестации, родившийся с массой тела менее
1000 г.
6. Терминология
• Гестационный возраст (ГВ) – продолжительностьсрока беременности, которую высчитывают от
первого дня последней менструации и выражают
в полных днях или полных неделях.
• Масса тела при рождении (Мр) – результат
первого взвешивания новорожденного,
зарегистрированный в течение первого часа
жизни.
• Большинство (более 85-90%) новорожденных
имеют массу тела 2500-4000г и длину тела 4652см.
7. Перинатальный период
• - начинается с 22 полных недельбеременности (154 дня) и завершается на
7-й день после родов (Международная
классификация болезней и причин смерти
десятого пересмотра - МКБ-10).
• Включает 3 периода: антенатальный,
интранатальный и ранний неонатальный.
8. Антенатальный период
• Антенатальным называется внутриутробный периодразвития. Начинается с момента образования зиготы и
заканчивается началом родов.
Выделяют периоды:
Эмбриональный
Ранний фетальный
Поздний фетальный
9. Периоды антенатального развития
Внутриутробный (антенатальный) период считается спервого дня последнего менструального цикла и составляет
270 дней или 10 лунных месяцев (280 дней) или 38-40
недель.
• зародышевый период (0-1 неделя) – с момента
оплодотворения до имплантации.
• период имплантации (2 суток) – внедрение
оплодотворенной яйцеклетки в стенку матки.
• фаза эмбрионального развития (по 75-й день), период
эмбриогенеза
• фаза фетального периода (76 день по день рождения)
• а) ранний фетальный период – с 12 до 22 недель
• б) поздний фетальный период- с 22 недель до родов
Интранатальный период (от 2-4 часов до 15-18 часов)
10.
ЗачатиеБластогенез
4 нед.
Эмбриогенез
12 нед.
Ранний фетальный
период
/пренатальный/
22-23 нед.
Перинатальный период
с 22-23 недель внутриутробного
периода да 7 суток жизни
28 дней
Эмбриональный
период
/органогенез/
Фетальный период
Поздний фетальный
период
до 40 нед.
Интранатальный период -1 сутки
Ранний
Неонатальный
неонатальный
период
период
28 дней жизни
7 суток
Поздний
неонатальный
период
11. Патология внутриутробного периода
• Повреждение зародыша (или зиготы) в первые 2 недели послеоплодотворения вызывает гибель зародыша (ранний выкидыш),
внематочную беременность, грубые пороки развития (не
полностью разделившиеся близнецы – «сиамские», циклопия,
аплазия (отсутствие почек) и т.д. – бластопатии
В эмбриональный период формируются основные органы
будущего ребенка и при воздействии вредных факторов
возникают пороки развития отдельных органов и систем, а также
прерывание беременности (поздние выкидыши).
В фетальный период (плацентарный) поражение плода могут
вызывать преждевременное завершение беременности,
рождение маловесных детей. Асфиксию при рождении. Пороки
развития. В первые месяцы беременности плод растет в длину,
последние 3 месяца – набирает массу.
12. Факторы риска, обусловливающие нарушения внутриутробного развития плода
• генные и хромосомные аномалии и болезни матери, например,возраст матери, старше 35 лет предрасполагает к развитию
хромосомных аномалий плода.
• прием лекарственных препаратов (нарушает развитие тканей плода,
что может привести к врожденным порокам развития органов) –
противосудорожные, гормональные и др.
• осложнения беременности: невынашивание, перенашивание,
воздействие различных внутриутробных факторов, что приводит к
нарушению снабжения плода кислородом при патологии плаценты
и др.
• острые и хронические заболевания матери. Инфекционные
болезни.
• неблагоприятные воздействия окружающей среды.
• неблагоприятные воздействия, определяемые образом жизни:
вредные привычки (курение, злоупотребление алкоголем,
наркотиками, нерациональное питание, стрессы и др.).
13. Интранатальный период
• - от начала родовой деятельности дорождения ребенка.
• Имеет чрезвычайное значение для здоровья
плода и новорожденного, т.к. осложнения
процесса родов приводят к неблагоприятным
последствия в виде тяжелой асфиксии плода и
родовой травмы.
14. Период новорожденности
• – первые 28 дней жизни.• Ранний неонатальный период – от
момента перевязки пуповины до окончания
7-х суток,
• Поздний неонатальный – от 7-ми до 28
суток жизни.
15. Определения
• Живорожденным считается ребенок, который послеотделения от матери, имеет хотя бы один из признаков
жизни ( дыхание, сердцебиение, пульсацию пупочных
сосудов или спонтанное движение мышц), независимо
перерезана пупопина и отделилась ли плацента.
• Мертворождение – смерть продукта зачатия до его
полного изгнания или извлечения из организма матери
вне зависимости от продолжительности беременности.
• Смерть определяют по отсутствию дыхания и других
признаков жизни у плода.(Неонатология - национальное
руководство под ред. Н.Н.Володина, 2016г.).
• Выделяют антенатальную и интранатальную смерть
плода.
16. Показатели смертности
• Перинатальная смертность – числомертворожденных+число умерших в
первую неделю/общее число детей,
родившихся живыми и мертвыми х 1000.
• Показатель перинатальной смертности в
разных странах мира составляет от 4‰ до
60‰. В РФ этот показатель значительно
снизился и достиг уровня 8‰. В ХМАОЮгре -
17.
• В современных условиях отмечается рост перинатальной патологии удетей. Рост заболеваемости новорожденных отмечается практически
по всем классам болезней, формирующим хроническую патологию.
• Это объясняется совершенствованием акушерской помощи
беременным и роженицам, совершенствованием службы
реанимации новорожденных и выхаживания маловесных и
недоношенных младенцев, в том числе с низкой и экстремально
низкой массой тела, развитием вспомогательных репродуктивных
технологий (ЭКО).
18. Показатели смертности
• Ранняя неонатальная смертность –(число детей, умерших в первую неделю жизни /число
детей, родившимися живыми) х 1000.
• Поздняя неонатальная смертность –
(число детей, умерших на 2-4-й недели жизни /число детей,
родившимися живыми) х 1000.
• Неонатальная смертность (число детей, умерших в первые 28 дней жизни /число
детей, родившимися живыми) х 1000.
70-75% ежегодного количества детей, умерших в
периоде новорожденности, приходится на ранний
неонатальный период.
19. Неонатальный период
Период новорожденности – переход от
внутриутробного жизни к внеутробной, период
приспособления к новым условиям существования
(смена температур – из 37°С до комнатной, смена
влажности 100% на 30-40%, исчезновение невесомости,
водной среды, прекращение питания через пуповину,
начинает дышать после отсутствие дыхания через легкие
и т.д.).
• Смена условий в родах и сразу после рождения
(температура, свет, звук, гравитация, боль) → депрессия
при рождении.
• Очень напряженный период жизни, один из критических
периодов.
20. Особенности периода новорожденности
• Начинает дышать легкими, закрывается артериальный или боталовпроток, овальное отверстие, облитерируются пупочные артерии и
вены и т.д.
• Начало питания энтерального, т.е. через желудочно-кишечный тракт
вместо питания через плаценту. Быстро прибавляет в массе.
• Высоко уязвим.
• Процессы торможения преобладают над возбуждением. Много спит.
• Низкий уровень иммунитета. За счет трансплацентарного переноса (Ig
G) от матери. Нет продукции собственных антител. Легко
инфицируется госпитальной флорой, вирусами, условно-патогенной
флорой – грамотрицательной, гноеродной.
• Легко перегревается и переохлаждается.
• Рождается ребенок стерильным, начинает заселяться микрофлорой
21. ХАРАКТЕРИСТИКА ДОНОШЕННОГО НОВОРОЖДЕННОГО РЕБЕНКА
• Окружность черепа в доношенных детей 33-36 см и может превышатьокружность грудной клетки на 1-2 см.
• Передний (большой) родничок открыт, его размеры не превышают
2,5-3см. Задний (маленький) родничок – не больше 0,5 см.
• У доношенного новорожденного хорошо развит жировой слой, кожа
розовая, бархатная, покрыта пушистыми волосами (лануго), главным
образом на плечевом поясе,
• Хрящи ушных раковин плотные
• Ногти плотные
• Пупочное кольцо находится на середине расстояния между лобком и
мечевидным отростком.
• У девочек большие половые губы закрывают малые, у мальчиков
яички опущены в мошонку.
22. Здоровый новорожденный
– это ребенок, родившийся от практически здоровой матери, без
осложнений во время беременности и родов, с оценкой по шкале Апгар 810 баллов, массой тела от 3 до 3.7 кг, без пороков развития, массоростовым показателем 60-80, нормально протекающим периодом
адаптации, с максимальной убылью массы тела не более 6-8%,
находящийся на естественном вскармливании, выписанный из роддома не
позднее 2-3 суток жизни и не имеющий расстройств здоровья.
При пробуждении здоровый новорожденный в первые 10 дней жизни
кричит, гримаса неудовольствия на лице, голодный тоже кричит,
поворачивает глаза к свету, вздрагивает при громком звуке, глазные
яблоки плывут в сторону громкого звука, торможение преобладает над
возбуждением. Сон ребенка спокойный, он просыпается голодный,
успокаивается при прикладывании к груди, переодетый и накормленный
быстро засыпает. Могут отмечаться легкое сходящее косоглазие, легкий
симптом Грефе, безусловные рефлексы все симметричные (А.А.Баранов,
2012).
23. ЗРЕЛЫЙ ДОНОШЕННЫЙ РЕБЕНОК. Функциональные признаки
• громко кричит,• активно сосет,
• хорошо удерживает температуру тела 36,5-37,5 С
• делает активные движения,
• у него выражен мышечный тонус, поза
флексорная.
• есть рефлексы новорожденного
• ЧДД 40-60 в мин
• ЧСС 120-140 в мин
24. Недоношенный ребенок
• Внешний вид недоношенного ребенка зависит от срокагестации. Чем меньше гестационный возраст, тем больше
выражены признаки недоношенности:
• - низкий рост и пониженное питание,
• - непропорциональное телосложение: относительно
большие голова и туловище, короткая шея и ноги, низко
расположен пупок,
• - гиперемия кожных покровов (при массе менее 1000 г),
• - лануго (у доношенного только на плечах и спине), здесь –
щеки, бедра, ягодицы,
• - снижен подкожный жировой слой,
• - мягкие ушные раковины (сворачиваются в трубочку),
• - податливость костей черепа, швы и роднички открыты,
• - яички не опущены в мошонку,
• - нет нагрубания молочных желез.
25. Адаптация новорожденных. Пограничные состояния
Только в этом возрасте характерны пограничные или
переходные состояния:
• Состояния, отражающие процесс адаптации к новым
условиям жизни называются переходнымиоаничными
(пограничными, транзиторными, физиологическими).
• Пограничные – на границе 2-х периодов жизни, но и могут
переходить в патологические состояния. Касается всех
органов и систем, обмена веществ.
26. ТРАНЗИТОРНЫЕ СОСТОЯНИЯ НОВОРОЖДЕННЫХ
• ТРАНЗИТОРНЫЕ=ПРОХОДЯЩИЕ, возникающие и исчезающие вопределенные временные интервалы.
• 1. Транзиторная гипервентиляция
• 2. Транзиторное изменение кожных покровов (физиологическая
эритема, токсическая эритема).
• 3. Транзиторная потеря первоначальной массы тела.
• 4.Транзиторное изменение теплового баланса (транзиторная
гипотермия и гипертермия).
• 5. Транзиторная гипербилирубинемия (транзиторная желтуха).
• 6. Гормональный или половой криз (нагрубание молочных желез,
метрорагии и др.).
• 7. Транзиторные особенности функции почек и неонатального
диуреза (транзиторная олигурия, мочекислый инфаркт).
• 8. Транзиторный катар кишечника и дизбактериоз
27. Транзиторная гипервентиляция и транзиторное кровообращение
• Запуск внешнего дыхания, удаление фетальной легочной жидкости.Расправление легких, созревание альвеол → транзиторная
гипервентиляция.
• После окончания острой адаптации к внеутробному существованию
(первые 30 мин жизни) на протяжении 2-3 дней жизни минутная
легочная вентиляция в 2-3 раза выше, чем у старших детей, что и
называют физиологической гипервентиляцией, направленной на
компенсацию метаболического ацидоза при рождении.
• Закрытие фетальных коммуникаций (шести), закрывается
плацентарно-пуповинный
кровоток
→
транзиторное
кровообращение (лево-правый шунт); транзиторная полицитемия и
гиперволемия, гиперфункция и нарушение метаболизма миокарда,
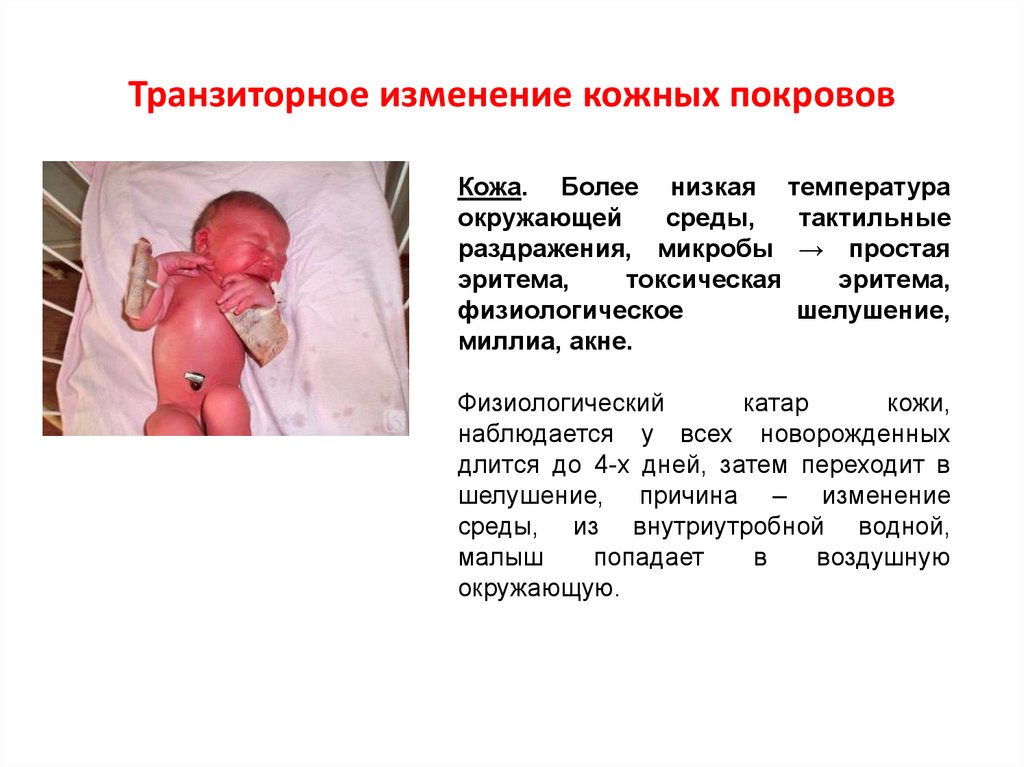
28. Транзиторное изменение кожных покровов
Кожа. Более низкая температураокружающей
среды,
тактильные
раздражения, микробы → простая
эритема,
токсическая
эритема,
физиологическое
шелушение,
миллиа, акне.
Физиологический
катар
кожи,
наблюдается у всех новорожденных
длится до 4-х дней, затем переходит в
шелушение, причина – изменение
среды, из внутриутробной водной,
малыш
попадает
в
воздушную
окружающую.
29. Токсическая эритема
На гиперемированнойповерхности кожи
появляются папулезные
(пузырьковые) высыпания.
Такое состояние
называется «токсической
эритемой». Как и все
состояния периода
новорожденности лечения
не требует.
30. Транзиторная гипербилирубинемия (физиологическая желтуха)
Наблюдается у 30-40% новорожденных,появляется на 3-4-й день жизни,
купируется к 14 дням, причина разрушение
внутриутробного
(фетального) гемоглобина, начинает
функционировать
собственное
кроветворение
31. Транзиторная потеря первоначальной массы тела
• Обменвеществ.
Стресс,
гипоксемия в родах, затем
гипероксия, новый вид питания,
голодание первые
дни
→
гликолиз,
глюконеогенез,
липолиз,
гликогенолиз,
транзиторная
гипогликемия,
транзиторный
отрицательный
азотистый баланс, транзиторная
гипербилирубинемия,
гипокальциемия, гипомагнемия,
гипераммониемия
→
транзиторный ацидоз, потеря
первоначальной массы тела (68%),
мочекислый
инфаркт,
активация
ПОЛ,
нарушения
теплового баланса (гипотермия,
гипертермия)
Все новорожденные теряют от
3% до 8 % первоначальной
массы тела. Причина:
отхождение первородной мочи
и кала, снятие жировой смазки,
становление лактации; у мамы
в первые 3 дня есть
питательное, ценное молозиво,
которое восстанавливает
энергетические затраты, но не
восполняет объем потерянной
жидкости, на третьи сутки
появляется молоко, и к концу
первой недели малыши
восстанавливают свой
первоначальный вес, к месяцу
должны прибавить 500-600
грамм.
32. Транзиторные особенности гемопоэза и гемостаза
• Гемопоэз. Смена пластов кроветворения, переход сфетального гемоглобина на взрослый → транзиторная
гипербилирубинемия → гипербилирубинемия (желтухи),
анемии, лейкопении.
• Гемостаз. Поступление тромбопластических веществ в
кровь, повышение проницаемости сосудистой стенки,
гибель эритроцитов, лейкоцитов → транзиторный
фибринолиз,
недостаточность
витаминКзависиых
факторов свертывания, низкая агрегационная способность
тромбоцитов, геморрагическая болезнь новорожденных.
33. Транзиторные изменения функции почек
• Мочевыделение. Изменениягемодинамики, большие потери воды →
транзиторная олигурия и протеинурия,
мочекислый инфаркт →отечный синдром,
азотемия, инфекция мочевыводящих путей.
34. Половой криз
Появляется на 3-4-й день.Проявляется у мальчиков и девочек.
Нагрубание (увеличение) молочных
желез – физиологическая мастопатия,
начинается с 3-4 дня, длится до 5-10
дней, затем стихает. Лечения не требует.
У девочек нагрубание молочных желез
сопровождается выделениями из
вульвы слизистыми или слизистокровянистыми 1-2 дня –десквамативный
вульвовагинит. Лечения не требует.
Причина - гормональная перестройка
матери, попадание материнских
гормонов с грудным молоком.
35. Транзиторный дисбактериоз
Смена питания →транзиторный катар
кишечника,
транзиторный
дисбактериоз,
Наблюдается у всех
новорожденных.
Организм ребенка
заселяется микробами во
время родов и в первые
часы после рождения.
Дальнейшее состояние
кишечника малыша в
значительной степени
зависит от того, какие
микробы он получит, и
какие у него приживутся.
36. Что влияет на заселение микрофлорой кишечника
• Новорожденный получает микробы проходя черезродовые пути, то есть из организма матери. Затем через предметы ухода, руки, в более редких случаях с
питанием. При получении нужных, полезных
микроорганизмов у новорожденного формируется
нормальный микробный пейзаж кишечника.
• Негативно влияет гипоксия во время беременности и
родов, особенности родов (Кесарево сечение)
• недоношенность или незрелость плода,
• наличие иммунных конфликтов, например, резусфакторная или групповая несовместимость крови
матери и плода,
• раннее искусственное вскармливание.
37. Кишечные колики
• Младенческие кишечные колики — это спазмы,возникающие во время растяжения кишечных
петель из-за скопления и затрудненного
отхождения газов. Как правило, начинаются
колики через 2–3 недели после рождения
и продолжаются, чаще всего, до 3-месячного
детского возраста (иногда их еще называют
болезнью первых 100 дней жизни);
38. Симптомы колик
• · малыш плачет: пронзительно, как при приступе боли;· подтягивает ножки к животу, иногда беспокойно двигает
ими;
· во время приступа детское лицо краснеет, глаза крепко
зажмурены;
· плач может возникнуть в любое время суток, но, чаще всего,
вечером;
· плач длительный, иногда в течение 3–4-х часов, со временем
его продолжительность; увеличивается;
· маленького трудно успокоить, его приходится долго носить
на руках и укачивать.
• Колики не влекут нарушений детского здоровья, но оставлять
эти явления без внимания, естественно, нельзя.
39. Помощь
• Если мама кормит грудью, некоторые продукты рационамогут повлечь кишечные колики: например, большое
количество коровьего молока, острые блюда, шоколад, сдоба,
кофеин, лук, бананы, виноград.
• когда ребенок плачет, его лучше носить на руках или нежно
прижимать к себе — тактильный контакт с родителями
немного расслабит кроху, возбужденную болезненными
ощущениями и собственным криком;
• поглаживание или легкое массирование животика также
поможет расслабить малыша;
• успокаивающе подействует и прогулка на свежем воздухе,
иногда помогает теплая ванна;
• можно дать ребенку специальный детский препарат
Бебикалм, в который входят фенхель, укроп, мята; возможно
применение детской газоотводной трубочки.
40. Аптечка
• Все средства, необходимые для ухода за ребенком, надохранить в специально отведенном месте, чтобы в нужный
момент все было под рукой.
• В аптечке необходимо иметь: стерильную вату,
• стерильные марлевые салфетки,
• стерильное масло, детский крем,
• 5% раствор марганцовокислого калия,
• 1% раствор бриллиантового зеленого,
• детский баллончик для клизмы,
• газоотводная трубка,
• ножницы с тупыми концами для ногтей,
• пипетки,
• три термометра, для измерения t тела, воды, воздуха в
помещении
• при опрелостях, раздражении кожи у новорожденного можно
использовать мазь Д-Пантенол.
41. Шкала Апгар — система быстрой оценки состояния новорождённого
0 баллов1 балл
2 балла
Окраска кожного
покрова
Генерализованная
бледность или
генерализованный
цианоз
Розовая окраска тела и
синюшная окраска
конечностей
(акроцианоз)
Розовая окраска
всего тела и
конечностей
Частота
сердечных
сокращений
отсутствует
<100
>100
Рефлекторная
возбудимость
Не реагирует
Реакция слабо
выражена (гримаса,
движение)
Реакция в виде
движения, кашля,
чиханья, громкого
крика
Мышечный
тонус
Отсутствует,
конечности свисают
Снижен, некоторое
сгибание конечностей
Выражены
активные
движения
отсутствует
Нерегулярное, крик
слабый
(гиповентиляция)
Нормальное, крик
громкий
Дыхание
42.
• Оценка проводится на первой• пятой-десятой минуте после рождения.• Менее 3 баллов означают критическое
состояние новорождённого (асфиксию
тяжелой степени), 4-7 – это асфиксия
новорожденного умеренная, 8 и более
считается хорошим состоянием (норма).
43. ОРГАНИЗАЦИЯ АНТЕНАТАЛЬНОЙ ПРОФИЛАКТИКИ
• -меры по охране здоровья будущегоребенка, проводимые задолго до его
рождения, в антенатальный период
жизни.
44. ОРГАНИЗАЦИЯ АНТЕНАТАЛЬНОЙ ПРОФИЛАКТИКИ
Антенатальная профилактика предполагает регулярное наблюдение за
беременной женщиной. Ее оздоровление, выявление и предупреждение
факторов риска для развития плода. Антенатальную профилактику
осуществляют в первую очередь женские консультации, которые проводят эту
работу совместно с детскими поликлиниками, отделениями патологии
беременности роддомов. Необходимо по возможности объяснить и
обеспечить гладкое течение беременности. Отсутствие вредных привычек у
беременной женщины, правильного питания, профилактику острых и
обострения хронических заболеваний у женщины, хороших бытовых условий,
особенно все это важно в первые недели беременности, когда эмбрион
наиболее чувствителен к вредным воздействиям внешней и внутренней
среды. Поэтому важно ранняя постановка беременной на учет в женскую
консультацию. Какие срок беременности мы называем ранним постановкой
на учет? До 12 недель беременности. Должны объяснить беременной
женщине, что наблюдение с ранних сроков беременности в 2-2,5 раза
снижает показатели перинатальной гибели плода и новорожденного.
45. Первый дородовый патронаж (срок беременности 20-24 недели)
• Цели патронажа:• Познакомиться с беременной женщиной. Узнать
состояние ее здоровья, условия труда и быта,
семейное положение,
• Выявить возможные факторы риска для
беременной, плода и новорожденного.
• Дать рекомендации по питанию, режиму,
обеспечению оптимальных условий для приема
новорожденного.
46. Второй дородовый патронаж (срок беременности 30-32 недели)
Цели патронажа:• проверить выполнение беременной женщиной данных
раннее рекомендаций по режиму. Питанию, соблюдению
личной гигиены.
• подготовить беременную женщину к кормлению ребенка
грудью. Оценить подготовленность сосков к кормлению,
обучить уходу за грудными железами.
• проконсультировать родителей по организации уголка или
комнаты для новорожденного, приобретению аптечки,
набора белья и одежды, предметов ухода за
новорожденным.
47. РЕКОМЕНДАЦИИ РОДИТЕЛЯМ К ВСТРЕЧЕ НОВРОЖДЕННОГО
• в доме необходимо провести генеральнуюуборку. Из комнаты, где будет находиться
новорожденный ребенок, необходимо убрать
«накопители пыли» - ковры, телевизор,
компьютер, тяжелые портьеры, книги.
• Ежедневно проводить влажную уборку. Кроватку
ставят неблизком расстоянии от окна и подальше
от отопительных батарей. Необходим стол для
пеленания новорожденного, стул и скамеечка под
ноги для женщины при кормлении грудью.
48. РЕКОМЕНДАЦИИ РОДИТЕЛЯМ К ВСТРЕЧЕ НОВРОЖДЕННОГО
• Необходимо подготовить:• - одежда и постельные принадлежности: 8-12 тонких распашонок, 4-6
теплых фланелевых, по 2 тонких и фланелевых чепчика, около 20
пеленок из хлопчатобумажной ткани, и 5-7 фланелевых, 2 одеяла –
байковое и шерстяное, 4 пододеяльника, 2 простыни. Махровое
полотенце, подгузники.
• - предметы ухода за новорожденным: ванночка. Кувшин для
обливания после купания, мыльница с детским мылом, тазик с водой
для умывания лица, отдельный таз для стирки только детского белья и
корзина для использованного белья. Хранить вместе детское и
взрослое белье нельзя.
• Аптечка для ухода за новорожденным: термометры для измерения
температуры тела, воды, воздуха в комнате, пипетки 2-3 штуки,
резиновый баллон для клизмы, ножницы, марганцовокислый калий.
Детская косметика: детская присыпка и крем, масло для кожи (можно
специальное детское фабричное, даже лучше), стерильная вата,
контейнер с крышкой для хранения ваты, 1-2 бутылочки для питья,
соски на бутылочки, мягкая щетка для волос.
49. Внутричерепная родовая травма
Вн
у
т
р
и
ч
е
р
е
п
н
а
я
р
о
д
о
в
а
я
т
р
а
в
м
а
.
















































 medicine
medicine








