Similar presentations:
Кровотечения в акушерстве
1.
Кровотечения в акушерстве2.
Кровотечения во времябеременности и родов
Послеродовые кровотечения
3. Кровотечения во время беременности и родов
Предлежание плацентыПреждевременная отслойка
нормально расположенной
плаценты
4. Предлежание плаценты
ПП- расположение плаценты в нижнемсегменте матки в области внутреннего зева
или на 3 см выше
При ПП- плацента находится на пути
рождающегося плода
Частота ПП в III триместре регистрируется в
0,2-3,0% случаев. До 24 недель наблюдают
чаще . По мере прогрессирования
беременности и роста матки происходит
смещение плаценты вверх- «миграция»
5. Классификация
Во время беременностиполное
неполное ( частичное)
низкое ( 7 см и < внутреннего зева)
Во время родов
центральное
боковое
краевое
6. Этиология
Маточный фактор: дистрофическиеизменения слизистой оболочки матки ( хр
эндометрит, большое количество родов и
абортов в анамнезе, рубец на матке после
КС или миомэктомии, курение)
Плодовый фактор: снижение
протеолитических свойств плодного яйца (
атрофия хориона)
7.
При ПП в силу недостаточногоразвития слизистой в нижнем
сегменте возможно плотное
прикрепление или истинное
приращение
8. Амбулаторное ведение
При отсутствии кровянистых выделенийгоспитализация не требуется
Дородовая госпитализация в сроках 37-38
недель в стационар III уровня
При отдаленности стационара возможна
более ранняя госпитализация
9. Стационарный этап
При кровянистых выделенияхгоспитализация обязательна
При незначительных кровянистых
выделениях и отсутствии признаков
дистресса плода возможно консервативное
ведение. Назначают ингибиторы
фибринолиза ( транексам), проводят
профилактику СДР плода ( гр риска по
индуцированным ПР в случае развития
кровотечения), пастельный режим.
10.
При значительных кровянистых выделениях,развитии кровотечения в сочетании с
признаками в\у дистресса плода по данным
УЗИ, КТГ- немедленное родоразрешение вне
зависимости от срока гестации
11. Профилактика
Ограничение внутриматочных вмешательств,нерациональных миомэктомий, снижение %
КС
Антиникотиновые программы
12. Клинические признаки ПП
Возможны эпизоды кровотечений безболевого синдрома и повышенного тонуса
матки
Наружное кровотечение алой кровью,
визуальный объем кровопотери
соответствует состоянию больной
Высокое расположение предлежащей части
или неправильное положение плода
Развитие признаков страдания плода
соответствует объему наружной кровопотери
13. ПОНРП
Частота 0,4- 1,4 %Высокая летальность ( 1,6%-15,6%), т к
является следствием других тяжелых
осложнений беременности
1)Сосудистые заболевания ( АГ,
гломерулонефрит)
2) ПЭ, Э, HELLP синдром
3) Аутоиммунные заболевания ( АФС, СКВ)
4) Аллергические реакции ( декстраны)
14.
Во время родов может произойти из-за:1) быстрого излития вод при многоводии
2) гиперстимуляции
3) после рождения I плода ( из двойни)
4) запоздалого разрыва плодного пузыря
5)короткой пуповины
Может быть травматического генеза.
15. Этиология
Сосудистый фактор ( васкулопатии,ангиопатии сосудов плацентарного ложа)поверхностная инвазия трофобласта
Изменения гемостаза( тромбофилии, ПЭ, АГ,
генетические дефекты гемостаза ( мутация
ф-ра Лейдена) и т д)
16. Формы течения
Легкая- отслойка небольшого участкаплаценты собразованием небольшой
ретроплацентарной гематомы и\или
сопровождающееся небольшим
кровотечением. Признаки страдания плода
отсутствуют.
17.
Средней степени тяжести- отслойка 1\3-1\4площади плаценты. Значительные
кровянистые выделения со сгустками, боль в
животе, прогрессирующий гипертонус матки.
Появляются симптомы дистресса плода (
тахикардия). Возможно присоединение
симптомов шока
18.
Тяжелая- > 1\2 площади плаценты,симптомы шока выражены. ЧСС плодабрадикардия. Возможна антенатальная
гибель плода. Кровотечение наружное и\или
внутреннее значительное. При
формировании ретроплацентарной
гематомы, если плацента локализована на
передней стенке матки, заметно локальное
выпячивание или асимметрия матки
19.
Тяжесть состояния усугубляется развитиемДВС- синдрома в следствии проникновения в
кровоток матери большого количества
тромбопластина.
20. Ведение
При легкой форме- возможноконсервативное ведение ( сохраняющая
беременность терапия , профилактика СДР
плода, транексам). Роды возможны per vias
naturalis под постоянным мониторингом
состояния плода.
Средней степени тяжести и тяжелое
течение- экстренное родоразрешение в
соответствии с акушерской ситуацией.
Проводят ИТ состояния, купируют симптомы
шока, гемотрансфузию.
21. Клинические признаки ПОНРП
Абдоминальный болевой синдром различнойинтенсивности
Гипертонус матки ( во время и вне схватки)
Болезненность матки при пальпации
Кровотечение может быть внутренним,
смешанным и наружным
Объем наружной кровопотери может не
соответствовать состоянию пациентки.
22. Алгоритм действия мед работника при акушерских кровотечениях
Фельдшер СП: - оценить состояниепациентки, оценить объем кровопотери !,
установить в\в катетер, инфузия физ р-ра
быстро: объем вводимых инфузионных сред
должен превосходить объем кровопотери в 2
раза! ( 1:2), O2 через маску
Сообщить в стационар, куда
транспортируется беременная. В
ближайший!
23. В приемном отделении
Оценить состояние( Ps АД )Вызвать акушера-гинеколога, анестезиолога
Произвести наружное акушерское
исследование, выслушать ЧСС плода
Оценить V кровопотери
При наружном кровотечении, esp если на
амбулаторном этапе установлен диагноз ПП
влагалищное исследование не производится
Влагалищное исследование можно
произвести в условиях развернутой
операционной, куда транспортируется
пациентка на каталке
24.
Время танспортировки не должнопревышать 3-4 минут!
В современных условиях в приемном
отделении есть возможность выполнить УЗИ
при необходимости проведения диф
диагностики состояния
25. Дифференциальный диагноз:
Начавшиеся преждевременные родыКровотечения из шейки матки ( эрозия,
полип, разрыв и т д)
Болевой синдром ( хирургическая патология)
26. Послеродовые кровотечения.
КлассификацияПо времени возникновения
Раннее- кровотечение, возникшее в течении
24 часов после родов
Позднее- кровотечение возникшее после 24
часов после родов
27. По объему кровопотери
28.
По степени тяжести29. Методы измерения кровопотери
Визуальный (+30%)Гравиметрический
30. Факторы риска
Отягощенный геморрагический анамнезИсходные нарушения гемостаза ( болезнь
Виллебранда, тромбоцитопении и т д)
ПП, вращение плаценты
Затяжные роды, esp с применением
родостимулирующих препаратов
Миома матки больших размеров
Многоплодная беременность, Крупный плод,
многоводие
31.
Многорожавшая ( > 3 родов в анамнезе)Ожирение ( II-III ст)
Возраст женщины более 40 лет
32. Этиология
Принцип 4 «Т»1) Т- тонус- гипотония атония;
2) Т- ткань- задержка частей плаценты,
оболочек, сгустков крови в полости матки;
3)Т- травма ( разрывы родовых путей и матки)
4) Т- тромбин- коагулопатические
кровотечения
33. Этапы остановки кровотечения
I консервативныйII промежуточный
III хирургический
IV реабилитационный
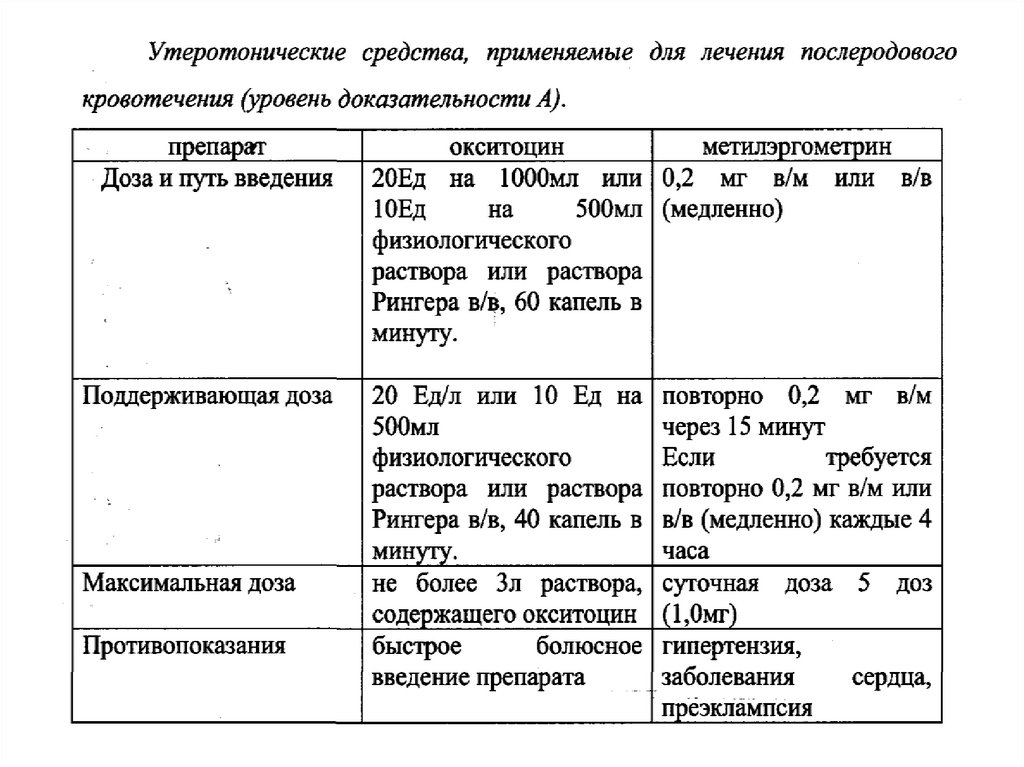
34. I этап- консервативный
Мобилизация свободного персонала(назначается сотрудник для ведения
поминутных записей)
Оценка объема кровопотери
Оценка состояния и контроль важных
функций организма
Катетеризация 2 периферических вен и
начало инфузии кристаллоидов и
утеротоников
35.
Катетеризация МП, согревание женщиныОбследование cito ОАК, БАК,
ОАМ,коагулограмма , тромбоэластограмма,
гр кр Rh фактор
биманульная компрессия матки
Обеспечить подачу О2 через маску.
Установить причину кровотечения ( РОПМ,
осмотр в зеркалах):
- коагулопатическое ( прикроватный тест на
свертываемость крови ) - транексам
- атония, гипотония- утеротоники
-травма- ушивание. Разрыв матки — в
операционную.
36. II промежуточный этап
Установка балонного катетера- Управляемаябалонная тампонада матки
37. III этап -хирургический
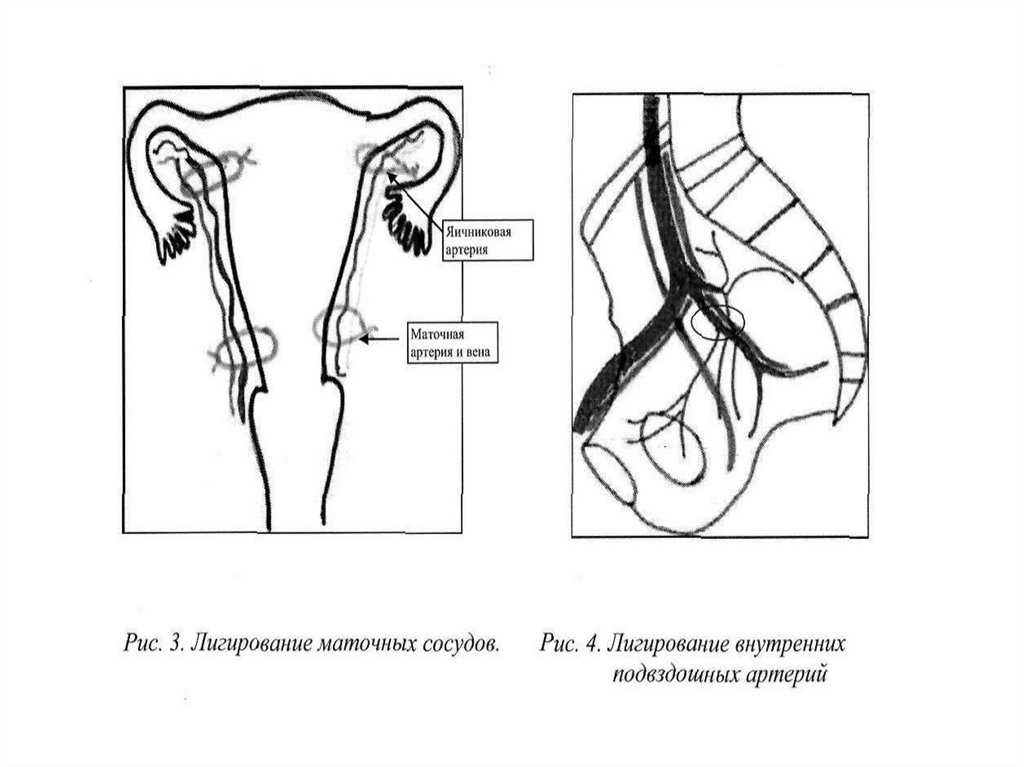
Поэтапный хирургический гемостаз1) перевязка маточных сосудов и наложение
компрессионных швов
2) перевязка внутренних подвздошных
артерий, ангиографическая эмболизация
3) экстирпация матки
38.
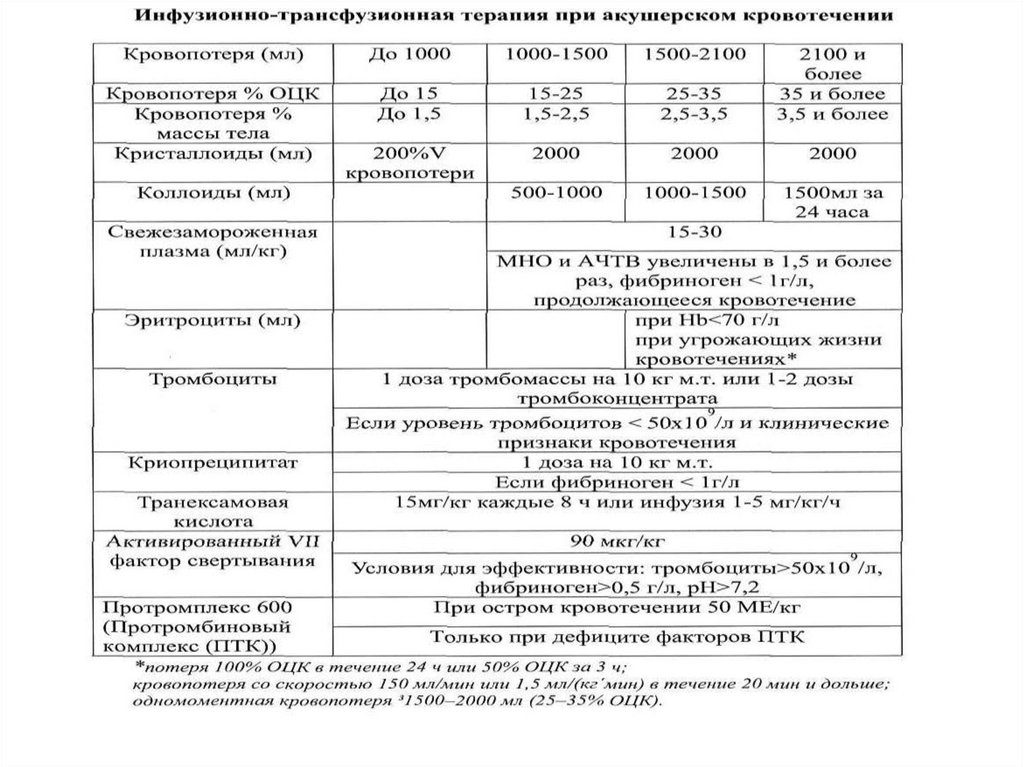
Все этапы проводятся на фонеинтенсивной инфузионнотрансфузионной терапии
39. IV реабилитационный этап
Коррекция анемии( переливание Эрмассы, в\в препараты железа)








































 medicine
medicine








