Similar presentations:
Физиологическое течение родов и послеродового периода
1.
МИНИСТЕРСТВО НАУКИ И ВЫСШЕГО ОБРАЗОВАНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИФедеральное государственное автономное образовательное учреждение
высшего образования
«КРЫМСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ имени В.И.Вернадского»
МЕДИЦИНСКИЙ КОЛЛЕДЖ
Института «Медицинская академия имени С.И. Георгиевского»
ФГАОУ ВО «КФУ имени В.И.Вернадского»
ФИЗИОЛОГИЧЕСКОЕ ТЕЧЕНИЕ РОДОВ И
ПОСЛЕРОДОВОГО ПЕРИОДА
ПМ.02 Участие в лечебно-диагностическом и реабилитационном процессах
МДК 02.01 Сестринский уход при различных заболеваниях и состояниях
Раздел 02.01.04.1 Сестринский уход в акушерстве и гинекологии
Количество часов: 2
Преподаватель:
Конищева М.И.
2.
Роды – сложный физиологический процессизгнания плода и последа из матки через
естественные родовые пути.
Физиологические роды происходят через 10
акушерских месяцев (280 дней или 40 недель)
после наступления беременности, когда плод
становится зрелым и способным к
внеутробному существованию. Доношенной
считается беременность в сроке от 37 нед 1
день до 41 нед. Роды, произошедшие в этот
период, называют срочными, то есть роды
произошли в положенный срок. Роды до 37
нед – преждевременные, беременность
недоношенная. Роды, произошедшие позже,
чем в 41 нед – запоздалые, беременность
переношенная.
3.
Прелиминарный период (предвестники родов):• за 2-3 недели до родов дно матки опускается,
прекращается стеснение диафрагмы, женщине
становится легче дышать;
• опускается предлежащая часть плода;
• перед родами из влагалища появляются слизистые
выделения – слизистая пробка;
• многие женщины начинают ощущать сокращения
матки в виде тянущих болей в области крестца и
внизу живота; это схватки-предвестники, они
слабые, короткие, не регулярные, не приводят к
раскрытию шеечного канала и образованию
плодного пузыря;
• при взвешивании женщины отмечается снижение
массы тела перед родами, связанное с усиленным
выведением воды из организма.
4.
Началом родов считают:• появление регулярных сокращений матки – схваток;
• сглаживание шейки матки, раскрытие маточного зева;
• отхождение слизи, слегка окрашенной кровью;
• образование плодного пузыря.
Не осложненные роды у первородящих длятся 12-14 часов, у
повторнородящих – 7-8 часов. К категории патологических родов
относят роды, которые длятся более 18 часов.
5.
Периоды родов:1 период – период раскрытия шейки матки – начинается с первыми регулярными
схватками и заканчивается полным раскрытием наружного зева шейки матки (10-12
см). У первородящих длится 10-12 ч, у повторнородящих – 6-8 ч.
• 2 период – период изгнания плода из полости матки – начинается с момента
полного раскрытия шейки матки и заканчивается вместе с рождением ребенка. У
первородящих длится 1-1,5 ч, у повторнородящих – до 1 ч.
• 3 период – последовый – начинается с момента рождения ребенка и заканчивается
изгнанием последа. Длится до 30 мин.
Течение 1 периода родов
Схватки – волнообразные непроизвольные сокращения гладкой мускулатуры матки,
являются главной родовой изгоняющей силой. Схватки бывают: раскрывающие,
изгоняющие, последовые и послеродовые. Они возникают непроизвольно, женщина
не может управлять ими по своему желанию, они наступают периодически через
определенный промежуток времени. Промежутки между схватками называются
паузами. Сокращения матки обычно болезненны, но степень выраженности
болевых ощущений индивидуальна. По силе схватки бывают слабые, средней силы,
сильные.
Сокращения матки начинаются в области дна матки у правого трубного угла. Затем
волна сокращений распространяется на левый трубный угол, переходит на тело
матки и захватывает нижний маточный сегмент. Это называется тройным
нисходящим градиентом.
6.
При обследовании рукой легко улавливается, как матка уплотняется,становится твердой, потом постепенно расслабляется. В начале 1
периода родов схватки длятся 10-15 сек, возникают через 10-15 мин. В
середине 1 периода родов длятся 30-35 сек через 4-5 мин. К концу 1
периода – 50-60 сек через 2-3 мин.
В 1 периоде родов под влиянием раскрывающих родовых схваток
происходит постепенное сглаживание шейки матки и раскрытие
наружного зева шеечного канала.
В результате равномерного давления со стороны дна и стенок матки
околоплодные воды устремляются в сторону нижнего сегмента к
внутреннему зеву, где сопротивление отсутствует. При этом нижний
полюс плодного яйца отслаивается от стенок матки и внедряется во
внутренний зев канала шейки матки. Часть отслоившихся оболочек,
которая вместе в околоплодными водами внедряется в шеечный канал,
называется плодным пузырем. Он способствует сглаживанию шейки
матки и раскрытию маточного зева.
7.
• Место охвата головки стенками нижнего сегмента называется поясомсоприкосновения (прилегания). Он делит околоплодные воды на
передние и задние. О/воды, находящиеся в плодном пузыре ниже пояса
соприкосновения, называются передними водами. Часть околоплодных
вод, которая располагается выше пояса соприкосновения, называется
задними о/водами.
• Чаще всего плодный пузырь разрывается при полном или почти полном
раскрытии зева во время схватки. Это называется своевременным
излитием околоплодных вод. После разрыва плодного пузыря отходят
передние о/воды: 100-200 мл, светлые или «молочные» - слегка
мутноватые от примеси сыровидной смазки, пушковых волос, чешуек
эпидермиса. Задние воды изливаются после рождения ребенка. Если
плодный пузырь разрывается при неполном раскрытии маточного зева,
то говорят о раннем излитии о/вод. Отхождение о/вод до начала
родовой деятельности называется преждевременным. При чрезмерной
плотности оболочек плодный пузырь разрывается после полного
раскрытия зева – запоздалый разрыв плодного пузыря.
• На фото: слева – целый плодный пузырь, справа – плодный пузыр
вскрылся самопроизвольно или инструментально, подтекают
околоплодные воды.
8.
9.
Течение 2 периода родов
Продолжительность 2 периода родов составляет до 1,5 часов у первородящих,
до 1 ч – у повторнородящих. О начале 2 периода родов свидетельствует
полное раскрытие маточного зева.
Сила и продолжительность изгоняющих схваток нарастают, интервалы между
ними сокращаются. Схватки длятся 60 сек, возникают через 2-3 мин. К
изгоняющим схваткам присоединяются потуги – произвольные сокращения
поперечно-полосатых мышц брюшного пресса и диафрагмы. Они возникают
при прохождении головки через узкую часть малого таза непроизвольно, но
женщина до определенной степени может их регулировать.
Под влиянием усиливающихся изгоняющих схваток и потуг головка проходит
через родовой канал и опускается на тазовое дно. С этого момента
промежность начинает выпячиваться, вначале только во время потуг, а затем и
в паузах между ними. Выпячивание промежности сопровождается
расширением ануса. При этом может непроизвольно отходить кал. При
дальнейших движениях происходит врезывание головки – появление ее из
половой щели только во время потуг. С дальнейшим развитием потужной
деятельности головка уже не скрывается после прекращения потуги, половая
щель не смыкается, широко зияет. В таком случае говорят о прорезывании
головки. Первыми прорезываются затылочная область и теменные бугры.
После рождения затылка и темени из половых путей высвобождаются лоб и
лицо плода. Затем потуги возобновляются. Затем постепенно происходит
рождение плечевого пояса и всего туловища плода. Вслед за рождением
плода из матки изливаются задние о/воды. Новорожденный начинает дышать,
громко кричит, активно двигает конечностями, кожа быстро розовеет.
Роженица испытывает утомление. Пульс постепенно выравнивается. Может
возникнуть сильный озноб в связи с большой потерей тепла во время потуг.
10.
11.
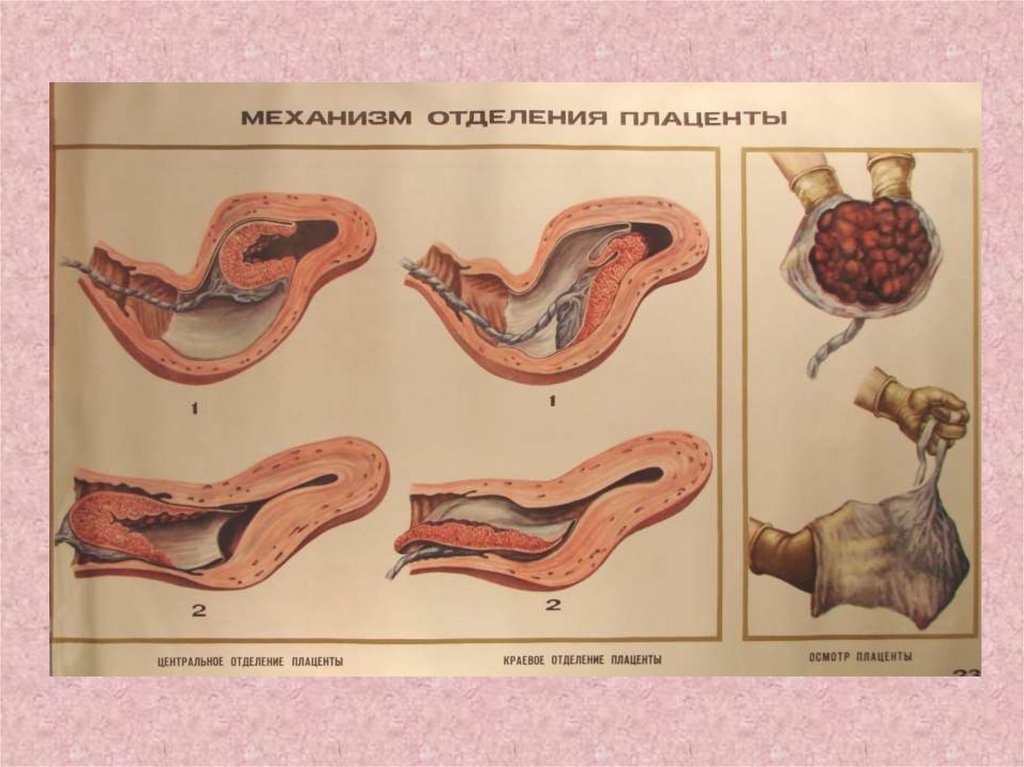
Течение 3 периода родов
3 период родов – последовый – начинается с момента рождения
плода и заканчивается рождением последа. Продолжительность
этого периода 30 мин. В этот период происходит отделение
плаценты и оболочек от стенок матки и изгнание отслоившегося
последа из половых путей.
Через несколько минут после рождения плода появляются
последовые схватки. Также выделению последа способствуют
потуги. Отделение плаценты от стенок матки происходит от ее
центра (по Шульцу) или от ее края (по Дункану). Отслойка
плаценты сопровождается разрывом маточно-плацентарных
сосудов и постепенным скоплением крови между маткой и
плацентой – так формируется ретроплацентарная гематома.
При нормальном течении последового периода кровопотеря
составляет не более 0,5% от массы тела. Она является
физиологической.
После изгнания последа матка сокращается, сократившиеся
мышечные волокна сдавливают кровоточащие сосуды и
кровотечение прекращается.
12.
13.
После осмотра последа проводят осмотр родовыхпутей на предмет их целостности. При
необходимости восстанавливают их. В родильном
зале женщина находится после родов 2 ч. Затем ее
переводят в послеродовое отделение. Перед
переводом:
• оценивают общее состояние женщины;
• через переднюю брюшную стенку оценивают
состояние матки (ВДМ, конфигурация,
консистенция, чувствительность при пальпация);
• определяют характер лохий – послеродовых
выделений;
• опорожняют мочевой пузырь;
• делают необходимые записи в истории родов и в
карте развития новорожденного;
• родильница самостоятельно или на кресле-каталке
переводится в послеродовую палату.
14.
Послеродовый период – заключительная стадия гестационного процесса, котораянаступает сразу после рождения плода и продолжается 6-8 нед.
Послеродовый период делится на ранний и поздний. Ранний – ближайшие 2 часа
после родоразрешения, поздний – начинается с момента перевода родильницы в
послеродовое отделение и продолжается 6-8 нед.
В течение послеродового периода исчезают возникшие в связи с беременностью
изменения в органах и системах. Наиболее выраженные процессы инволюции
происходят в половых органах.
Матка. В послеродовом периоде наблюдаются послеродовые схватки, которые
способствуют значительному уменьшению размеров матки. К концу первых суток
послеродового периода дно матки находится на уровне пупка. В дальнейшем ВДМ
уменьшается ежедневно на 1-2 см (приблизительно 1 поперечный палец).
После родов и отделения последа внутренняя поверхность матки представляет
собой обширную раневую поверхность. Заживление внутренней поверхности
матки происходит к 7-10 дню, а плацентарной площадки (места прикрепления
плаценты) к 6-8 нед.В первые дни послеродового периода послеродовые
выделения (лохии) ярко-красные, с 3 дня становятся буровато-красными с
коричневым оттенком и постепенно бледнеют. Количество лохий составляет
примерно 300 мл.
15.
16.
17.
Шейка матки. Внутренний зев шейки матки закрывается к 10 днюпослеродового периода, наружный – к концу 2-3-ей недели. У рожавших
женщин шейка матки приобретает цилиндрическую форму, наружные
зев становится щелевидным. У нерожавших шейка матки коническая,
зев – точечный.
Влагалище сокращается,
приобретает прежний вид.
укорачивается,
к
концу
3-ей
недели
Промежность. Если промежность во время родов не повреждена или
правильно ушита после разрывов, то она восстанавливается к концу 2ой недели после родов. При наличии травм промежности у родильницы
необходимо проводить комплекс активных реабилитационных
мероприятий с целью предупреждения инфицирования и последующего
нарушения анатомии и физиологии половых органов.
18.
Маточные трубы к 10-му дню принимают обычное положение и вид.Яичники. В яичниках после родов завершается регресс жёлтого тела и
начинается процесс созревания фолликулов. У не кормящих матерей
менструации возобновляются в первые 6-8 нед после родов, а овуляция
наступает через 2-4 нед после родов. У кормящих матерей овуляция
происходит после 10-ой недели послеродового периода и возможно
наступление новой беременности.
Передняя брюшная стенка восстанавливается к 6-ой неделе послеродового
периода. Багровые рубцы беременности (растяжки) со временем бледнеют.
Возможно некоторое расхождение прямых мышц живота, прогрессирующее
при последующих родах.
19.
Обмен веществ стабилизируется к 3-4- неделе.Дыхательная система. В связи с опусканием диафрагмы, ёмкость
лёгких увеличивается и ЧДД снижается до 14-16 в мин.
Сердечно-сосудистая система. В первые сутки может отмечается
гипотония, лабильность пульса, склонность к брадикардии.
Мочевыделительная системы. Часто в первые сутки после родов
функция мочевого пузыря нарушена – родильница не ощущает
позывов к мочеиспусканию или испытывает затруднения. Диурез
может быть повышен.
Органы пищеварения. Возможно появление атонии кишечника в
виде запоров.
20.
Функция молочных желёз достигает наивысшего развития. В первые дни (до 3суток) выделяется молозиво. Это густая желтоватая жидкость, которая содержит
много белка, минералов, ферментов, защитных факторов. На 3-4-ые сут
начинает вырабатываться переходное молоко. С 10-15 дня – зрелое молоко.
Основные компоненты молока: белки, лактоза, вода, жир, , минералы, витамины,
аминокислоты, иммуноглобулины.
Преимущества грудного вскармливания:
Оптимальная и сбалансированная пищевая ценность.
Высокая усвояемость пищевых веществ.
Защитная роль грудного молока.
Влияние на формирование микробиоценоза кишечника.
Стерильность и оптимальная температура грудного молока.
Регуляторная функция.
Влияние на формирование челюстно-лицевого аппарата ребёнка.
Психо-эмоциональный фактор грудного вскармливания.
Отдаленные влияния грудного вскармливания на здоровье человека.
Положительные влияния кормления грудью на организм матери.
Экономический аспект грудного вскармливания.
21.
В 1989 году были приняты 10 принципов успешного грудного вскармливания:1. Строго придерживаться установленных правил грудного вскармливания и
регулярно доводить эти правила до сведения медицинского персонала и
рожениц.
2. Обучать медицинский персонал необходимым навыкам для осуществления
практики грудного вскармливания.
3. Информировать всех беременных женщин о преимуществах и технике грудного
вскармливания.
4. Помогать матерям начинать грудное вскармливание в течение первого получаса
после родов.
5. Показывать матерям, как кормить грудью и как сохранять лактацию, даже если
они временно отделены от своих детей.
6. Не давать новорожденным никакой иной пищи или питья, кроме грудного молока,
за исключением случаев, обусловленных медицинскими показаниями.
7. Практиковать круглосуточное нахождение матери и новорожденного рядом в
одной палате.
8. Поощрять грудное вскармливание по требованию младенца, а не по расписанию.
9. Не давать новорожденным, находящимся на грудном вскармливании, никаких
успокаивающих средств и устройств, имитирующих материнскую грудь (соски и
др.).
10. Поощрять организацию групп поддержки грудного вскармливания и направлять
матерей в эти группы после выписки из родильного дома или больницы.





















 medicine
medicine








