Similar presentations:
Орфанные заболевания. Мастоцитоз. Определение. История
1.
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕУЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ
«РОСТОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
Кафедра детских болезней №2
Орфанные заболевания.
Мастоцитоз.
Заведующий кафедрой –
проф. Лебеденко А.А.
Доцент – к.м.н. Мальцев С.В.
2020 г.
2.
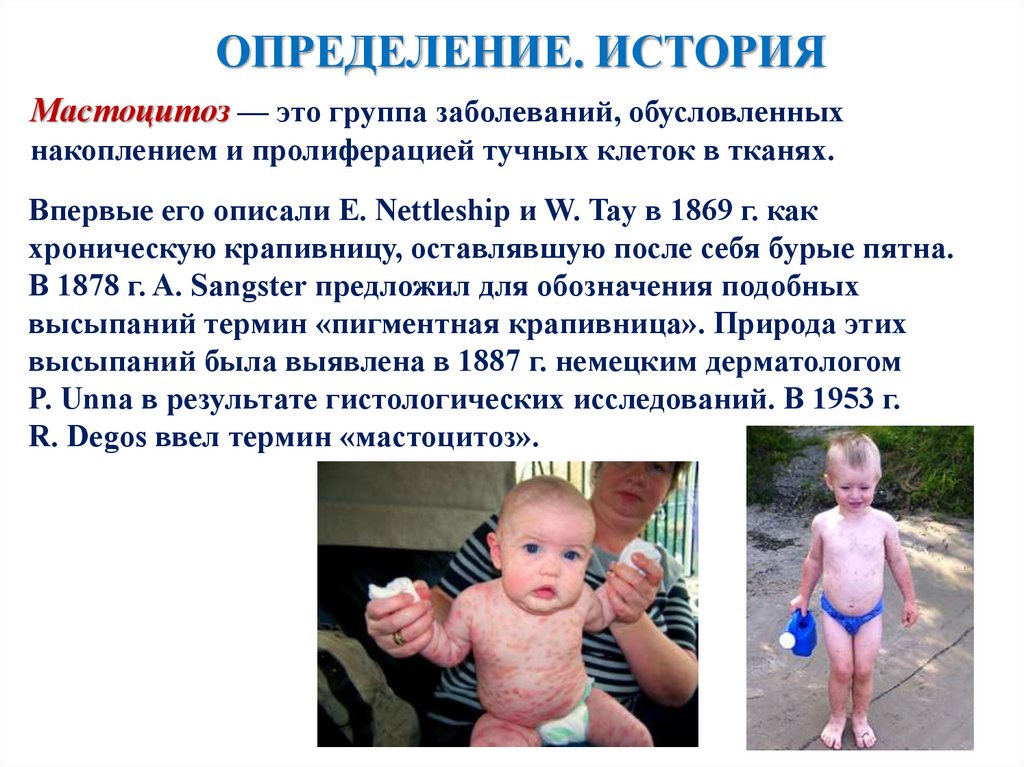
ОПРЕДЕЛЕНИЕ. ИСТОРИЯМастоцитоз — это группа заболеваний, обусловленных
накоплением и пролиферацией тучных клеток в тканях.
Впервые его описали E. Nettleship и W. Tay в 1869 г. как
хроническую крапивницу, оставлявшую после себя бурые пятна.
В 1878 г. A. Sangster предложил для обозначения подобных
высыпаний термин «пигментная крапивница». Природа этих
высыпаний была выявлена в 1887 г. немецким дерматологом
P. Unna в результате гистологических исследований. В 1953 г.
R. Degos ввел термин «мастоцитоз».
3.
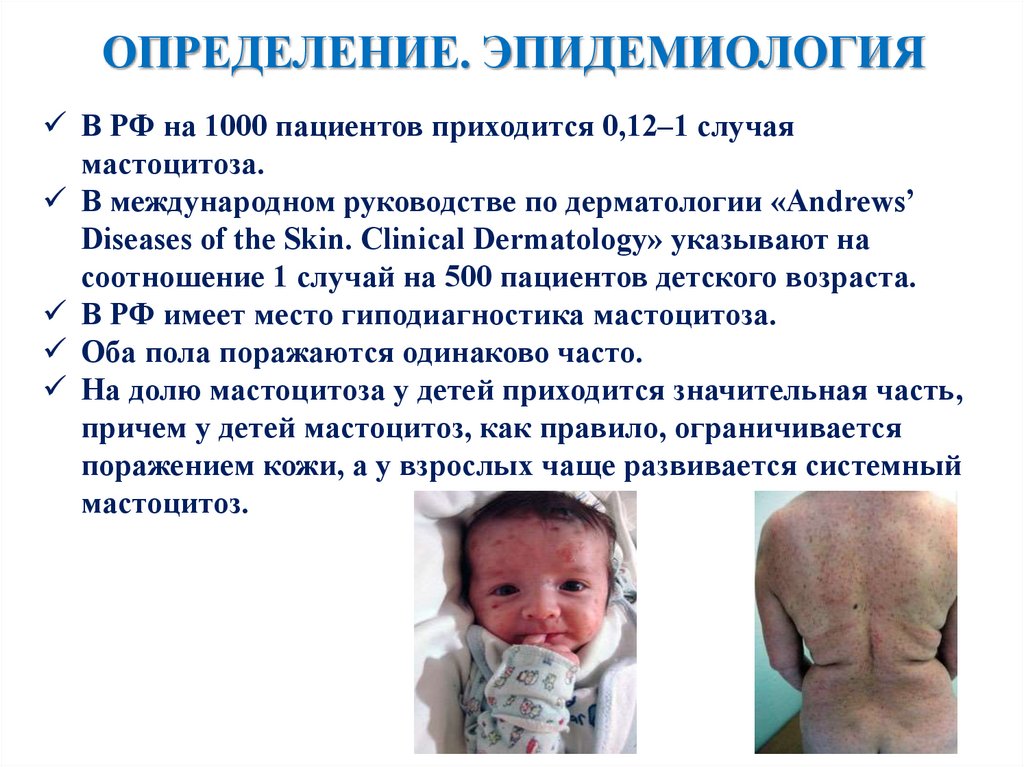
ОПРЕДЕЛЕНИЕ. ЭПИДЕМИОЛОГИЯВ РФ на 1000 пациентов приходится 0,12–1 случая
мастоцитоза.
В международном руководстве по дерматологии «Andrews’
Diseases of the Skin. Clinical Dermatology» указывают на
соотношение 1 случай на 500 пациентов детского возраста.
В РФ имеет место гиподиагностика мастоцитоза.
Оба пола поражаются одинаково часто.
На долю мастоцитоза у детей приходится значительная часть,
причем у детей мастоцитоз, как правило, ограничивается
поражением кожи, а у взрослых чаще развивается системный
мастоцитоз.
4.
ПАТОГЕНЕЗМутация в локусе гена c-KIT вызывает конституциональную
активацию и усиление его экспрессии на тучных клетках. Такая
клональная пролиферация играет основную роль в патогенезе
мастоцитоза. Известны два типа мутаций: мутация протоонкогена сKIT (чаще всего) и другие мутации. Белок этого гена —
трансмембранный рецептор тирозинкиназы (CD117), лиганд которого
является фактором стволовых клеток (фактор роста тучных клеток).
Мутация в кодоне 816 ведет к опухолевой трансформации тучных
клеток. Изредка можно обнаружить и другие мутации c-KIT.
У детей редко наблюдаются вышеуказанные генные мутации.
Заболевание, как правило, не имеет семейный характер, за
исключением редких случаев аутосомно-доминантного типа
наследования с пониженной экспрессивностью. Мастоцитоз у детей
связан со спонтанными случаями цитокин-обусловленной гиперплазии
тучных клеток, мутациями гена c-KIT, отличных от кодона 816, или с
другими до сих пор неизвестными мутациями.
5.
ПАТОГЕНЕЗТучные клетки могут быть активированы IgE-опосредованными и не-IgE-зависимыми
механизмами, в результате чего высвобождаются химические медиаторы в секреторных
гранулах; одновременно происходит синтез мембранных липидных метаболитов и
воспалительных цитокинов: триптаза, гистамин, серотонин; гепарин; тромбоксан,
простагландин D2, лейкотриен C4; фактор активации тромбоцитов, фактор хемотаксиса
эозинофилов; интерлейкины-1, 2, 3, 4, 5, 6.
Согласно Консенсусу по стандартам и стандартизации мастоцитоза 2005 г. в
биоптате следует определить иммунологические маркеры:
1) CD2 — T-клеточный поверхностный антиген (в норме содержится на Т-лимфоцитах,
естественных киллерах, тучных клетках). Отсутствие этого антигена на тучных клетках
говорит о том, что инфильтрация тучными клетками не связана с мастоцитозом;
2) CD34 — маркер адгезивной молекулы, экспрессированный на тучных клетках,
эозинофилах, стволовых клетках;
3) CD25 — альфа-цепь интерлейкина-2, экспрессируется на активированных В- и Тлимфоцитах, на некоторых опухолевых клетках, включая тучные клетки. CD25 является
маркером СМ;
4) CD45 — общий лейкоцитарный антиген, присутствующий на поверхности всех
представителей кроветворных рядов, кроме зрелых эритроцитов. В норме находится на
поверхности тучных клеток;
5) CD117 — трансмембранный рецептор c-KIT, находится на поверхности всех тучных
клеток;
6) антитела к триптазе.
6.
КЛАССИФИКАЦИЯСовременная классификация мастоцитоза была предложена C. Akin и D. Metcalfe,
которая считается классификацией ВОЗ (2001 г.).
Различают кожный и
системный мастоцитоз.
Кожной формой страдают
преимущественно дети.
Детский мастоцитоз делят по
распространенности на три
категории:
самая частая форма (60–80%
случаев) — пигментная
крапивница;
реже (10–35%) случаи солитарной
мастоцитомы;
еще более редкие формы —
диффузный кожный мастоцитоз
или телеангиэктатический тип.
Заболевание возникает обычно в течение первых двух лет жизни ребенка
(75% случаев). Кожный мастоцитоз у детей склонен к спонтанному
регрессу.
7.
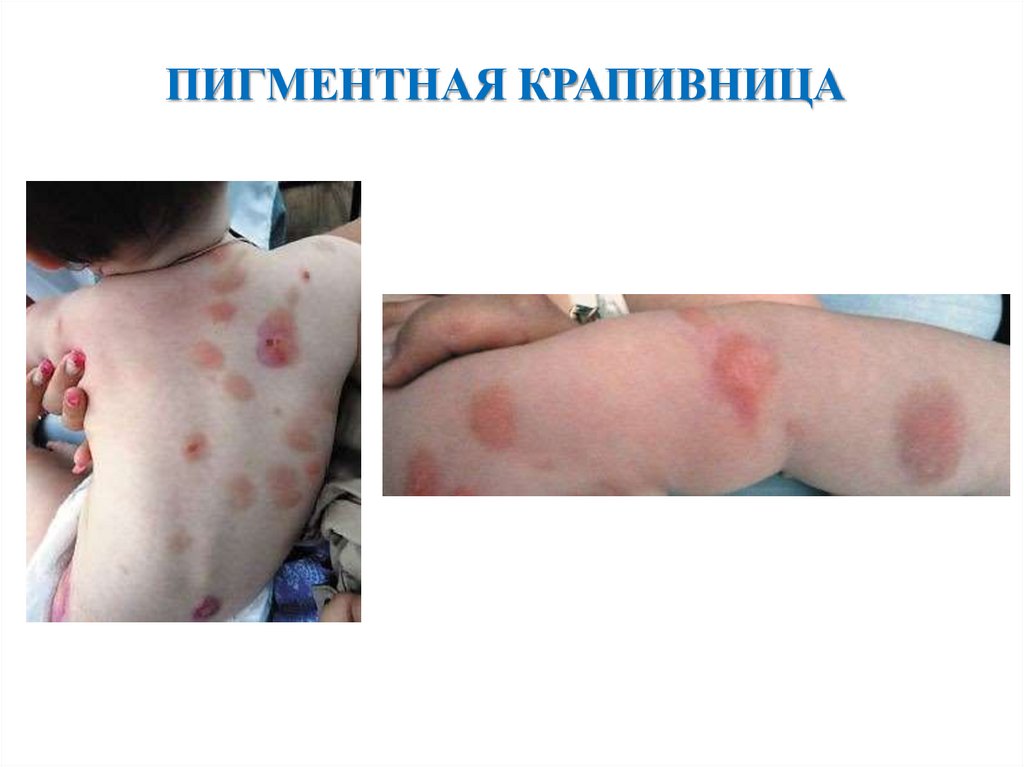
ПИГМЕНТНАЯ КРАПИВНИЦАнаблюдается в 60–90% случаев мастоцитоза у детей;
высыпания появляются в течение первых недель жизни ребенка и
представляют собой розовые, зудящие, уртикарные, слегка
пигментированные пятна, папулы или узлы;
высыпания имеют овальную или округлую форму, размерами от 5 до 15 мм,
иногда сливаются между собой. Цвет варьирует от желто-коричневого до
желто-красного. Образование везикул и пузырей — раннее и достаточно
частое проявление заболевания. Они могут быть первым проявлением
пигментной крапивницы, однако никогда не продолжаются более трех лет. В
более старшем возрасте везикуляция бывает очень редко;
В начале заболевания высыпания выглядят как крапивница, с той разницей,
что уртикарии более стойкие. Со временем высыпания постепенно
становятся бурого цвета. При раздражении кожи в области высыпаний
появляются уртикарии на эритематозном фоне или пузырьки
(положительный симптом Дарье);
у 1/3 пациентов отмечается уртикарный дермографизм;
гиперпигментации остаются в течение несколько лет, пока не начинают
бледнеть. Все проявления заболевания обычно проходят к половому
созреванию.
8.
ПИГМЕНТНАЯ КРАПИВНИЦА9.
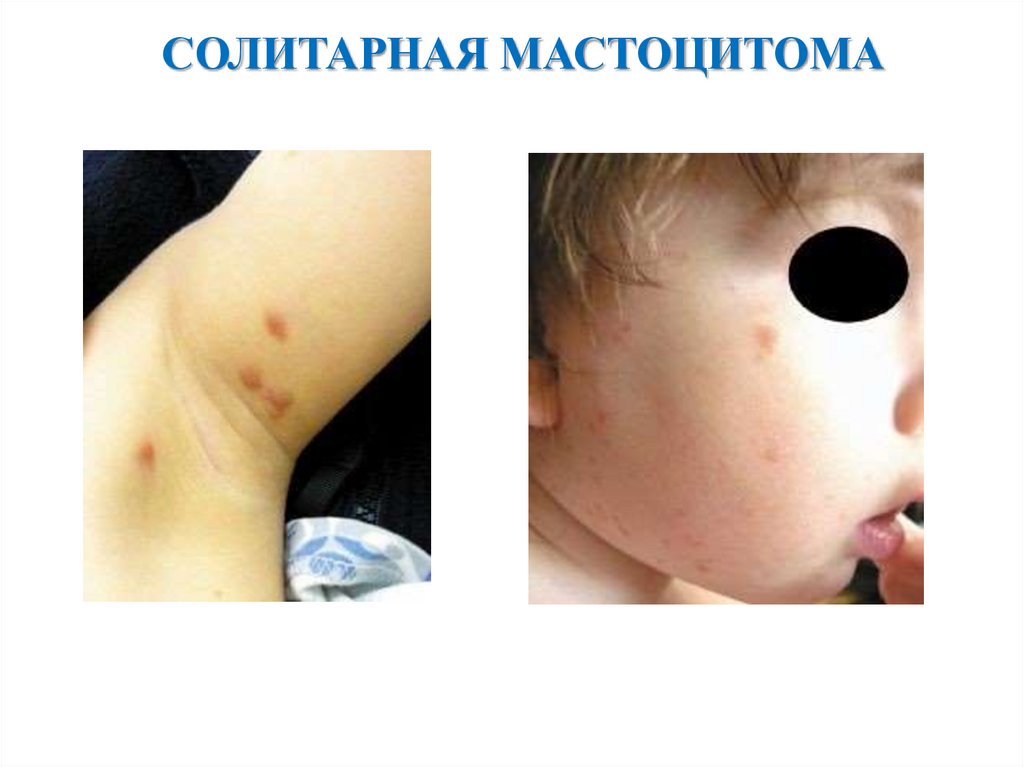
СОЛИТАРНАЯ МАСТОЦИТОМАот 10% до 40% детей, больных мастоцитозом, имеют эту форму заболевания;
солитарные (одиночные) высыпания могут присутствовать при рождении или
развиваться в течение первых недель жизни ребенка;
коричневатые или розово-красные отечные папулы, которые дают образование
волдыря при раздражении кожи (положительный симптом Дарье);
встречаются несколько мастоцитом на коже ребенка. Мастоцитомы могут
выглядеть также как папулы, возвышающиеся бляшки округлой или овальной
формы или как опухоль. Размеры обычно менее 1 см, иногда могут достигать 2–3
см в диаметре; поверхность обычно гладкая, но может иметь вид апельсиновой
корки;
локализация может быть любая, но чаще встречается дорсальная поверхность
предплечья, поблизости от лучезапястного сустава;
в течение трех месяцев со дня появления первой мастоцитомы подобные
высыпания могут распространяться;
мастоцитомы могут сочетаться с пигментной крапивницей у одного и того же
ребенка;
большинство мастоцитом регрессируют спонтанно в течение десяти лет.
Отдельные образования можно иссекать. Рекомендуется также защищать
высыпания от механических воздействий с помощью гидроколлоидных повязок;
прогрессирование в злокачественное заболевание не встречается.
10.
СОЛИТАРНАЯ МАСТОЦИТОМА11.
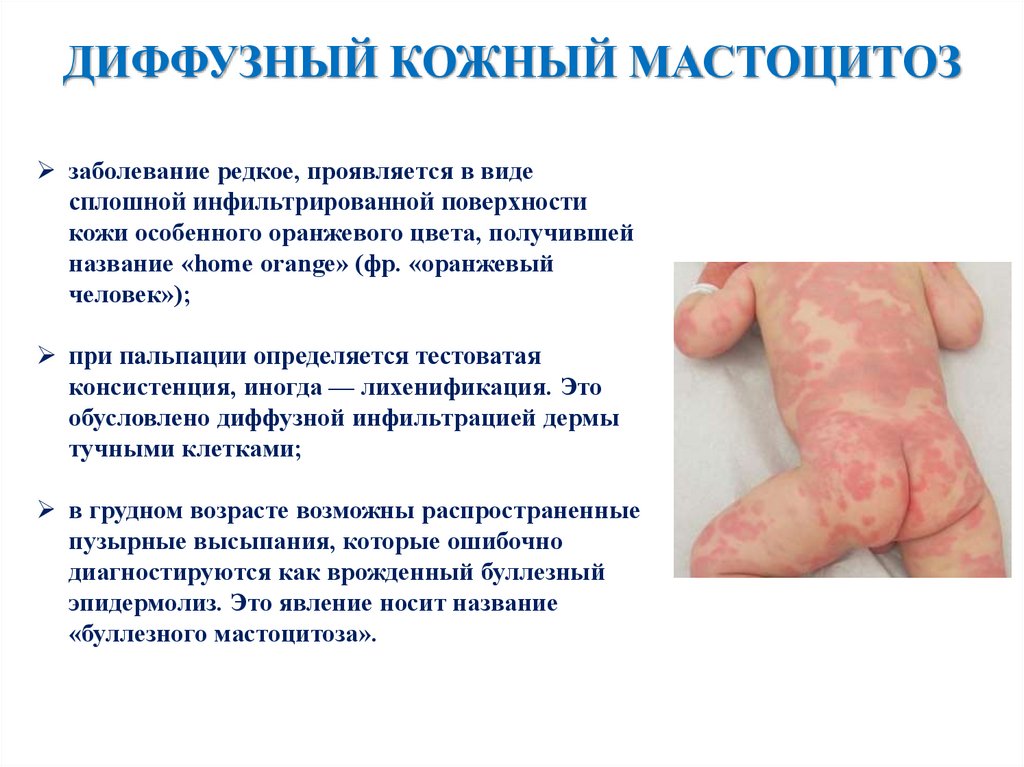
ДИФФУЗНЫЙ КОЖНЫЙ МАСТОЦИТОЗзаболевание редкое, проявляется в виде
сплошной инфильтрированной поверхности
кожи особенного оранжевого цвета, получившей
название «home orange» (фр. «оранжевый
человек»);
при пальпации определяется тестоватая
консистенция, иногда — лихенификация. Это
обусловлено диффузной инфильтрацией дермы
тучными клетками;
в грудном возрасте возможны распространенные
пузырные высыпания, которые ошибочно
диагностируются как врожденный буллезный
эпидермолиз. Это явление носит название
«буллезного мастоцитоза».
12.
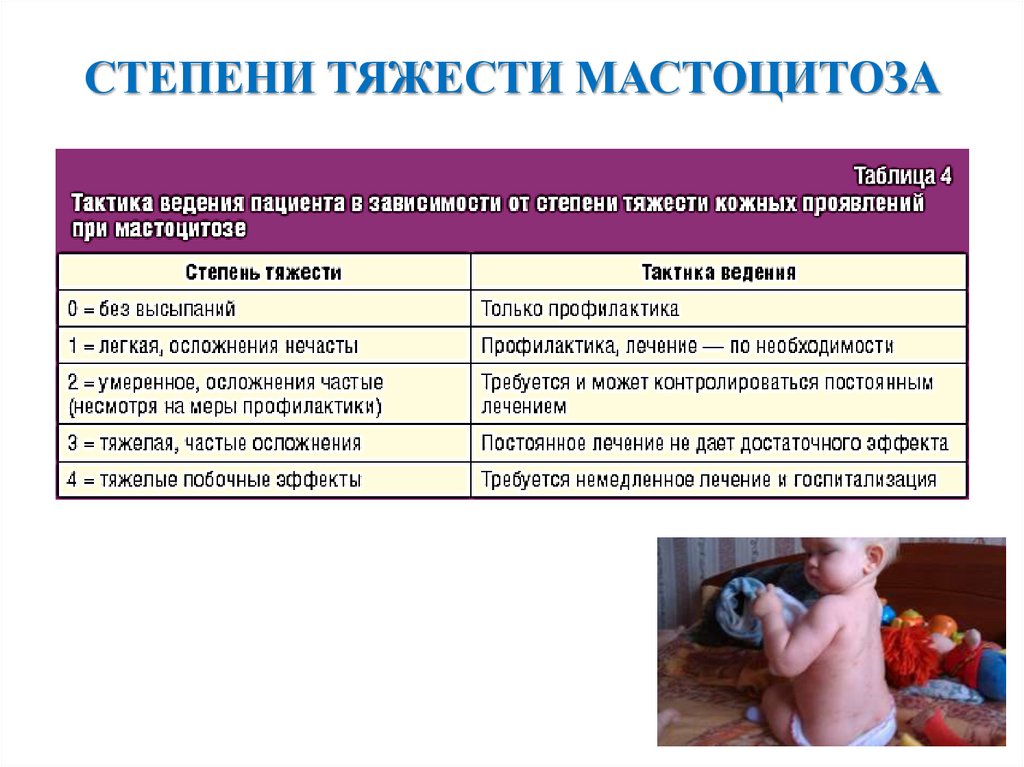
СТЕПЕНИ ТЯЖЕСТИ МАСТОЦИТОЗА13.
ЛЕЧЕНИЕ МАСТОЦИТОЗАОтносительно недавно появился ингибитор рецепторов тиразинкиназы
(Иматиниба мезилат), который можно использовать при агрессивном СМ,
однако в России это лекарство разрешено использовать только для лечения
хронического миелолейкоза.
14.
ПРОФИЛАКТИКА СИСТЕМНЫХОСЛОЖНЕНИЙ МАСТОЦИТОЗА
1. В случае развития анафилаксии желательно иметь два или
более автоматических шприца с эпинефрином, особенно если
предполагается поход на природу (к сожалению, в России нет
таких шприцов).
2. Пациентам с IgЕ-опосредованной аллергией по показаниям
проводят аллерген-специфическую иммунотерапию для
снижения риска развития аллергических реакций.
3. Следует избегать употребления продуктов, которые могут
вызвать дегрануляцию тучных клеток: морепродукты
(кальмары, креветки, лобстеры); сыр, алкоголь, горячие
напитки, острые продукты.
15.
ПРОФИЛАКТИКА СИСТЕМНЫХОСЛОЖНЕНИЙ МАСТОЦИТОЗА
4. Следует по возможности избегать назначения следующих медикаментов: НПВС, т.к. они
способствуют прямой дегрануляции тучных клеток; антибиотики ванкомицин,
полимиксин (в т. ч. в каплях для наружного лечения), амфотерицин В; декстран (раствор
Реополиглюкин для в/в введения); хинин (антиаритмический препарат); наркотические
анальгетики; витамин В1 (тиамин); скополамин (в глазных каплях для лечения
глаукомы). Нежелательно использование некоторых препаратов при проведении наркоза.
Ингаляционные анестетики безопасны для больных мастоцитозом. Среди внутривенных
средств для наркоза использование пропофола и тиопентала следует избегать. При
проведении местной анестезии не следует назначать бензокаин и тетракаин (можно
использовать лидокаин или бупивакаин). Нежелательно использовать в/в
рентгеноконтрастные йод-содержащие препараты и препараты галлия; резерпин; бетаадренергические блокаторы (пропранолол, метапролол и др.). Если применение
вышеуказанных препаратов неизбежно, для предотвращения нежелательных побочных
эффектов следует, как минимум, предварительно дать пациенту антигистаминные
средства. В случае необходимости проведения хирургической операции или
рентгеновского обследования с использованием йод-содержащих рентгеноконтрастных
препаратов дополнительно вводят кортикостероиды (например, преднизолон 1 мг/кг
массы тела — за 12 часов до процедуры, с последующим постепенным снижением дозы в
течение трех-пяти дней).
5. Следует обращать внимание на состав косметических и моющих средств, где может
использоваться метилпарабен в качестве консерванта. Это вещество также может
вызывать дегрануляцию тучных клеток.









 medicine
medicine








