Similar presentations:
Острая сердечная недостаточность
1.
Острая сердечнаянедостаточность
1
2.
Сердечная недостаточность —патофизиологическое состояние, при котором
нарушение функции сердца приводит к неспособности
миокарда перекачивать кровь со скоростью,
необходимой для удовлетворения метаболических
потребностей тканей, или эти потребности
обеспечиваются только за счет патологического
повышения давления наполнения полостей сердца.
Миокардиальная недостаточность — нарушение
сократительной функции миокарда
(E. Braunwald)
DO2 = СВ*СаО2
СаО2 = (1,39*Hb*SaO2)+(0,003*paO2)
DO2=СВ*(1,39*Hb*SaO2)
VO2=CВ*(СаО2 – СvО2)
2
3.
Острая сердечная недостаточность― клинический синдром,
характеризующийся быстрым
нарастанием симптомов:
снижения СВ
гипоперфузии тканей
повышения давления в капиллярах
легких
застоя в тканях
Выделяют впервые возникшую ОСН (de novo) у
больных без известного нарушения функции
сердца, а также острую декомпенсацию ХСН 3
4.
Показатели транспорта кислорода в нормеПоказатель
Величина
Доставка кислорода
Потребление кислорода
Коэффициент утилизации
кислорода
Содержание лактата в
сыворотке
Парциальное давление
кислорода в смешанной
венозной крови
Насыщение гемоглобина
смешанной венозной крови
кислородом
520-720 мл/(мин*м2)
110-160 мл/(мин*м2)
22-32%
0-4 мэкв/л
33-53 мм рт. ст.
68-77%
4
5.
Сатурация смешаннойвенозной крови (SṽO2) (1)
в стволе легочной артерии, N 60-80%
гиповолемия
↓DO2: ↓Hb, ↓Sat, ↓СВ
серд. недостаточность
↓ SṽO2
↑VO2: озноб, гипертермия, судороги,
физическая работа (в т.ч. работа дыхания), боль,
беспокойство
5
6.
Сатурация смешаннойвенозной крови (SṽO2) (2)
SṽO 2 <70% - доставка не соответствует
потреблению
SṽO 2 >70% - норма или тканевая
гипоксия
SṽO 2 >80% - нарушение утилизации
кислорода
Perner A. et al. Acta Anaesth Scand 2010; 54: 98-102
Mallat J.A. et al. Eur J Anaesth 2014; 31: 371-380
6
7.
Физические основыкровообращения
Процессы движения жидкостей
Процессы диффузии
7
8.
Основное уравнение гидродинамики(ламинарное движение жидкости по трубе)
Q=ΔP/R
Q
скорость потока (объем/время)
ΔP
градиент давления (мм рт. ст.)
R
сопротивление потоку (мм рт. ст. * время/объем)
8
9.
Q=ΔP/RR = ΔP/Q
ΔP = RQ
ΔР - градиент АД и ЦВД
Особое значение – при низком
АД и высоком ЦВД
Пути повышения Q:
увеличение ΔР
снижение R
9
10.
Сопротивление потоку жидкостичерез цилиндрическую трубу
R=8L / r4
r — внутренний радиус трубки
L — длина трубки
— вязкость жидкости
10
11.
Жан Луи Мари Пуазейль(1799-1869)
Врач и физик, член
Французской Медицинской
Академии (1842)
Родился в семье плотника
Впервые применил (1828)
ртутный манометр для
исследования кровяного
давления в артерии
животного
1840-1841 гг. –
экспериментально
установил закон истечения
жидкости через тонкую
цилиндрическую трубку
Именем Пуазейля названа
единица динамической
вязкости
11
12.
Основное уравнениегидродинамики
Уравнение Пуазейля
r4
Q= P
8L
12
13.
Транскапиллярное перемещениежидкости
Роль лимфатической системы
Лимфатическая система — путь, по которому вода, а
также крупные молекулы и частицы (белок, крупные
цепочки жирных кислот) возвращаются из
интерстиция в циркулирующую кровь.
В сутки в кровоток поступает ~ 2,5 л лимфы. Таким
образом, транскапиллярная фильтрация в тканях ~
2,5 л. (Общий объем кровотока за сутки — 7000 л)
В некоторых ситуациях возможно увеличение
лимфооттока в 7-10 раз
Лимфатическая система играет определяющую роль
в поддержании низкой концентрации белка в
интерстициальной жидкости и в извлечении
избыточного капиллярного фильтрата из тканей
13
14.
Эрнест Генри Старлинг(1866 – 1927)
1899-1923 гг. – профессор
Лондонского университета
Труды по кровообращению
и лимфообразованию,
моторике кишечника,
функции почек, секреции
поджелудочной железы
В 1905 г. открыл секретин и
ввел в науку понятие
«гормон»
Автор коллоидноосмотической теории
Предложил модификацию
сердечно-легочного
препарата
14
15.
Транскапиллярное перемещениежидкости
Определение движения жидкости между
капилляром и интерстицием
Накопление жидкости =
К[(pc - pi) - σ( c - i)] – Q
К – коэффициент проницаемости
капиллярной стенки для изотонических
растворов (мл/мм рт. ст./мин)
σ – коэффициент отражения макромолекул (1
– капилляр непроницаем для белка: 0 –
капилляр свободно проницаем для белка)
Q – величина лимфотока
Давление, направленное наружу: pc+ i
Давление, направленное внутрь: pi + c
15
16.
Объемы сердцаКДО - максимальный объем, который достигает
желудочек к моменту открытия аортального клапана,
характеризует преднагрузку желудочка
КСО - минимальный объем крови в желудочке в
момент закрытия аортального клапана
УО - количество крови, выбрасываемое из желудочка
во время одного сокращения
УО = КДО – КСО
Минутный объем сердца - объем крови в литрах,
который накачивается каждым желудочком за минуту
МО = ЧСС*УО
Сердечный индекс = МО/ площадь поверхности тела.
СИ в покое – 3 л/мин*м2
16
17.
Фракция выброса = УО/КДОВ норме составляет 55-80% (в среднем 67%) в
покое
ФВ < 55% – снижение сократительной
способности миокарда
45-54% - легкое нарушение
30-44% - умеренное нарушение
<30% - тяжелое нарушение
«… фракция изгнания представляется высоко
эффективным и интегральным показателем
способности ССС к компенсации нарушений любой из
трех критических переменных, определяющих
производительность сердца – преднагрузки,
постнагрузки и сократимости» (Robotham J.L. et al.,
1991)
ЭхоКГ позволяет оценить сократимость, преднагрузку, обнаружить
патологию желудочков, клапанов, тампонаду сердца, массивную ТЭЛА.
17
18.
1819.
Гипертрофическаякардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) — аутосомно-доминантное
заболевание, характеризующееся гипертрофией (утолщением) стенки
левого и/или изредка правого желудочка.
19
20.
Преднагрузка– объем желудочков в конце диастолы,
перед началом сокращения желудочков
Преднагрузка ПЖ – давление в яремной
вене (ЦВД)
Преднагрузка ЛЖ – ДЗЛК
20
21.
Влияние различных факторов нажелудочки
Влияние изменения преднагрузки
1885 г. Отто Франк: эксперименты с сердцем лягушки
1914 г. Эрнст Старлинг: эксперименты с сердцем
млекопитающих
Закон сердца, закон Франка-Старлинга: при
повышении кровенаполнения сердца в
диастолу и при увеличении растяжения
мышцы сердца сила сердечных сокращений
возрастает (гетерометрический механизм
регуляции деятельности сердца)
21
22.
Влияние изменения постнагрузкиПри увеличении постнагрузки УО уменьшается
из-за снижения способности клеток миокарда укорачиваться
Мышца не может укорачиваться более, чем до длины,
при которой ее максимальное напряжение равно общей нагрузке. 22
23.
Влияние изменения сократительнойфункции миокарда
Гомеометрическая регуляция:
увеличение силы сокращения
без изменения длины волокон
(за счет биохимических
механизмов).
Менее экономный режим
Выделяющийся при активации симпатических нервов норадреналин
увеличивает УО желудочков посредством снижения КСО
без воздействия на КДО
23
24.
Обзор факторов, определяющихминутный объем
24
25.
Необходимые условия эффективностинасосной функции сердца
1.
2.
3.
4.
5.
Сокращение отдельных клеток сердечной мышцы
должны происходить синхронно через равные
интервалы времени (не аритмично)
Клапаны должны открываться полностью (не
должно быть стеноза)
В закрытом состоянии клапаны не должны
пропускать жидкость (не должно быть их
недостаточности или регургитации)
Сокращения миокарда должно быть сильным (не
должно быть его недостаточности)
Во время диастолы желудочки должны адекватно
наполняться
25
26.
Мониторинг гемодинамикиНачальный этап
Клиническая оценка
Базовый мониторинг и
оценка глобальной
перфузии
Мониторинг
преднагрузки и ответа
на инфузию
«Продвинутая» стадия
Мониторинг СВ
Оценка сократимости
миокарда
Оценка тканевой
перфузии
26
27.
Клиническая оценкагемодинамики
Температура конечностей
Характеристики периферического
пульса
Степень наполнения капилляров
Дополнительные признаки: тахипное,
тахикардия, нарушения сознания,
нарушения кровотока в коже, олигурия
27
28. Клиническая оценка периферической перфузии
29.
Базовый мониторинггемодинамики
ЭКГ
Возможные причины гиперлактатемии
Увеличение продукции молочной кислоты:
АД
тканевая гипоксия
Аэробный гликолиз
SpO2
Ингибиция пируватдегидрогеназы (сепсис)
Лактат плазмы и его Токсическое действие метанола,
динамика в ходе
этиленгликоля, пропофола
терапии – показатель Дефицит тиамина
Снижение клиренса лактата: дисфункция
перфузиии тканей
печени, ИК
СрАД приблизительно Поступление лактата из
экзогенного/эндогенного источника
соответствует
органному
перфузионному
давлению
–
–
–
Р-ры для ВВГДФ
ЛС: метформин, длительное применение
линезолида, в/в лоразепам, вальпроевая к-та
Онкогематологические заболевания
29
30.
Постоянный мониторинг ЭКГВажная информация о ЧСС, ритме,
проводимости, ишемии миокарда, эффектах
назначаемых препаратов
Наиболее часто используют II стандартное
отведение, однако оно не обладает
достаточной чувствительностью в отношении
признаков ишемии
Сочетание II отведения с V5 повышает
чувствительность с 33 до 80%
Автоматическое измерение динамики
сегмента ST
30
31.
Ложноположительныепризнаки ишемии миокарда
узкие Q в норме: I, avL, V4-6
глубина < 2 мм в I и II
< 1 мм в других отведениях
↑ST- синдром ранней реполяризации
(обычно < 1 мм, но м.б. до 3 мм)
Инверсия Т в III, avF, V1-2
отрицательный Т в I, II, V3-6 – обычно признак
патологии
31
32.
ПульсоксиметрияВ основе - принципы оксиметрии и плетизмографии
Плетизмограмма (пульсовая волна) отражает
наполнение капилляров и состояние
микроциркуляторного русла.
Оксиметрия: за счет разной способности HbO и Hb
абсорбировать лучи красного и инфракрасного
спектра рассчитывается насыщение артериальной
крови кислородом
SaO2 в норме 95-100%
Информативность пульсоксиметрии снижается при
расстройствах периферической микроциркуляции,
отравлении СО
Нормальный показатель SaO2 не исключает
выраженной альвеолярной гиповентиляции,
особенно у больных, получающих оксигенотерапию
32
33.
Николай Сергеевич Коротков(1874 – 1920)
Родился в Курске в семье
купца
1893 г. – поступил на
медфак Харьковского
университета
1898 – степень «лекаря с отличием»,
свидетельство на звание уездного врача
1900 – сверхштатный ординатор хирургической
клиники профессора А.А. Боброва
1900 – врач-инфекционист, доброволец
санитарного отряда Иверской общины, г.
Хабаровск. Врач Красного Креста во время
Боксерского восстания в Китае
1904-1905 – врач в Харбине во время Русскояпонской войны
1905 - 1910 – возвращение в С.-Пб. Подготовка
докторской диссертации по коллатеральному
кровообращению (ВМА)
8 ноября 1905 – автореферат «К вопросу о
методах исследования кровяного давления»
1910-1914 – врач на Ленских золотых приисках
1914-1917 – врач военного госпиталя (Царское
Село)
1917-1920 – главный врач Мечниковской
больницы (Петроград)
1920 – скончался от туберкулеза
33
34.
Тоны Короткова2003 г. – учреждение Ученым Советом ВМА Международной
премии и Золотой медали им. Н.С. Короткова 34
35.
Показания к инвазивномумониторингу АД
Абсолютные
Относительные
Нестабильное АД (в т.ч.
ожидаемое: операции с
искусственным кровообращением,
обширные вмешательства у
пациентов высокого риска)
Тяжелая гипотензия
Применение быстродействующих
вазоактивных препаратов
Необходимость частого взятия
артериальной крови для анализов
Тяжелая гипертензия
ИАБК
Сложности неинвазивного
измерения АД
Относительные противопоказания: предполагаемая ТЛТ,
тяжелые заболевания периферических артерий, сосудистые
аномалии (АВ-фистулы, аневризмы, гематомы, болезнь Рейно),
недостаточность коллатерального кровотока
35
36.
Катетеризация лучевой илибедренной артерии
Информация о систолическом, диастолическом и
среднем АД в реальном масштабе времени
Непосредственная информация о гемодинамических
эффектах аритмий
По крутизне анакроты можно косвенно судить о
постнагрузке и сократительной способности миокарда
Основная цель лечебных мероприятий —
поддержание среднего АД на уровне 70-90 мм рт. ст.
Причины артефактов при прямом измерении АД
неадекватное соединение
попадание пузырьков воздуха в катетер
слишком выраженный или недостаточно демпфирующий
эффект системы
дрейф нуля
36
37.
СрАД = СВ х ОПСССистолическое АД на 1/6 образовано
работой сердечной помпы и на 5/6 –
сосудистым сопротивлением
↑ЧСС
Поддержание
СрАД
↓СВ
↑ОПСС
↑АД(острое) = ↑ОПСС = нарушение тканевой
перфузии (гипертензивная энцефалопатия, ОПН)
37
38.
Артериальная гипотензияСнижение систолического АД более чем на
40-50 мм рт. ст. от исходного уровня
Систолическое давление менее 90 мм рт. ст.
Среднее давление менее 60 мм рт. ст.
Шок≠гипотензия
Для шока характерны признаки нарушения
перфузии и функции органов,
метаболический ацидоз ± гипотензия
38
39.
Причины гипотензииСнижение наполнения желудочков
Снижение сократимости миокарда
Снижение сосудистого сопротивления
Причины могут сочетаться
Необходимо сформулировать ответы на два
важнейших вопроса:
– Есть ли падение сердечного выброса?
– Связано ли оно со снижением преднагрузки?
39
40.
Причины гипотензииСнижение наполнения желудочков (гиповолемия)
– Кровотечение
– Потери в третье пространство (в т.ч. капиллярная утечка
при сепсисе, ожогах)
– Потери через ЖКТ (диарея, свищи, рвота, отделяемое по
зонду)
– Чрескожные потери (ожоги, потоотделение)
– Полиурия (несахарный диабет, диуретики)
– Неадекватное потребление жидкости
– Вазодилятаторы (нитраты, пропофол)
Снижение наполнения желудочков (по
обструктивному типу) – ТЭЛА, напряженный
пневмоторакс, тампонада сердца, перераздутие
легких
40
41.
Причины гипотензииСнижение сократимости желудочков
– Ишемия миокарда
– Тахикардия, аритмии
– Миокардит
– Кардиомиопатии
– ССВР (сепсис, анафилаксия, после кардиохирургии)
– Препараты (бета-блокаторы, блокаторы Са канальцев,
антрациклин (химиотерапия))
– Ушиб миокарда
Дисфункция правого желудочка вызывает снижение
наполнения левого желудочка и артериальную
гипотензию
41
42.
Причины гипотензииСнижение системного сосудистого сопротивления
– ССВР (сепсис, анафилаксия, после кардиохирургии)
– Препараты (иАПФ, нитраты, антагонисты кальция,
седативные)
– Эндокринопатии (аддисонова болезнь, относительная
надпочечниковая недостаточность)
– Выключение периферической симпатической активации
(регионарная анестезия, травма спинного мозга)
Выраженное снижение АД в ответ на низкие дозы
вазодилятаторов может быть связано со скрытой
гиповолемией или обструкцией кровотока (тампонада
сердца, ТЭЛА)
42
43.
Гипотензия у больных с высокими низким сердечным выбросом
Высокий СВ: «скачущий» пульс,
пульсация в прекардиальной области,
расширенные периферические сосуды,
высокое пульсовое давление, теплая
периферия.
Низкий СВ: холодная, бледная
периферия, спазм периферических вен,
низкое пульсовое давление,
нитевидный пульс
43
44.
Методы диагностики сниженияпреднагрузки
Тест с подъемом нижних конечностей
Изменения ЦВД, УО и АД в ответ на
инфузию (проба с объемной нагрузкой)
ЭхоКГ (НПВ, печеночная вена, КДО)
Изменения АД, УО и пульсового
давления в зависимости от фазы
дыхательного цикла у больных на ИВЛ
44
45.
Статические и динамическиеспособы измерения преднагрузки
Статические
Давление
ЦВД (ЦВК)
ДЗЛА (катетер в
легочной артерии)
Динамические
Объем
Глобальный КДО
(транспульмональная
термодилюция)
PiCCO
VolumeView
КДОЛЖ (ЭхоКГ)
PPV – вариации
пульсового давления
SPV – вариации
систолического
давления
(PiCCO, LiDCOplus,
Mostcare)
Stroke Volume Variations
(PiCCO, LiDCOplus,
Flotrac/Vigileo, Mostcare)
ЧП допплер
Эхо-допплер
«Сжимаемость»
НПВ/ВПВ
45
46.
Проба с объемной нагрузкойДо и после быстрого (менее чем за 20 мин) вливания
200-500 мл кристаллоида оценивают: цвет кожного
покрова, состояние шейных вен, аускультативную
картину в легких, ЧСС, АД, ЦВД, ДЗЛК, СВ.
Если гемодинамические показатели улучшаются, а
ЦВД возрастает не более, чем на 3-5 см вод. ст. (ДЗЛК
— не более, чем на 4-7 мм рт. ст.), то введение
дополнительного объема жидкости целесообразно.
При большем росте ЦВД и ДЗЛК увеличение
скорости инфузии создает риск отека легких с
незначительной выгодой для гемодинамики.
(M.H. Weil et al., 1979)
Положительный ответ на жидкость (fluid responsiveness) –
увеличение СВ ≥ 15% от исходного после инфузионной
нагрузки
46
47.
Проба с поднятием нижнихконечностей (>40º, 3 мин)
47
48.
Вариации пульсовогодавления
PPV ≥ 13% - специфичный и
чувствительный предиктор
зависимости от преднагрузки
Необходимые условия:
– Синусовый ритм
– Отсутствие попыток
спонтанного дыхания
Измерение вариаций
систолического давления –
менее чувствительный и
специфичный метод
PPV% = 100 x {(PPmax – PPmin )/ (PPmax + PPmin)/2}
48
49.
4950.
5051.
Вариации ударного объема51
52.
Лечебно-диагностическийалгоритм при гипотензии
ГИПОТЕНЗИЯ
Есть ли признаки снижения
тканевой перфузии?
•Олигурия
•Спутанность сознания
•Холодная периферия
•Метаболический ацидоз
•Низкое SvO2
ДА
Увеличить FiO2
Обеспечить венозный доступ
Убедиться в корректности
измерения
Определить индивидуальное
«целевое» АД в зависимости
от возраста, наличия АГ и т.д.
Рассмотреть необходимость:
непрямого массажа сердца,
адреналина
(в/в болюсы 0,05-0,5 мг)
52
53.
Предполагаете обструкцию?•вздутые шейные вены
•глухие сердечные тоны
ДА
•асимметрия грудной клетки при дыхании
•колебания пульса в зависимости от дыхания
•асимметрия пульса (травма аорты)
НЕТ
Миокардиальная недостаточность
•тахи/брадиаритмия
•Шумы
•отек легких
•внезапное начало
ДА
Срочная ЭхоКГ, ЭКГ,
рентген, КТ
для исключения тампонады,
пневмо-, гемоторакса,
тампонады средостения,
ТЭЛА
Терапия: дренирование,
лечение ТЭЛА,
торакотомия
ЭКГ, ЭхоКГ, ферменты
для определения показаний
к КАГ/вмешательству
НЕТ
Инфузия до прекращения
нарастания УО или
повышения ЦВД ≥3 мм рт. ст.
Рассмотреть:
•Инотропы, вазодилятаторы
•НИВ
•Целенаправленная инфузия
•Вспомогательное кровообращение
53
54.
Кровотечение?ДА
НЕТ
Анафилаксия?
Инфузия
Поиск источника: УЗИ
(ЖКТ, забрюшинное
пространство)
Хирург, КТ
Группа крови
Гемотрансфузия
Исследование гемостаза
ДА
Инфузия, адреналин, ГКС,
антигистаминные
ДА
Вазопрессоры
Рассмотреть: адекватные АБ
Хирургическое вмешательство
Адъювантная терапия
(в т.ч. ГКС)
НЕТ
Вазодилятационный
шок
НЕТ
54
55.
Сохраняетсягипотензия?
ДА
Рассмотреть необходимость
специфической терапии
(отравления,
надпочечниковая
недостаточность, ожоги,
диабетический кетоацидоз …)
Добутамин, ингибиторы ФДЭ,
левосимендан могут вызвать
дальнейшее снижение АД
вследствие вазодилятации
55
56.
Диагностика причинартериальной гипотензии
Гиповолемия: положительный ответ на
инфузионную нагрузку, снижение SvO2,
УЗИ/КТ, снижение гематокрита (может
быть связано с инфузией!)
Миокардиальная недостаточность: ЭКГ,
ЭхоКГ, б/х маркеры повреждения
миокарда и СН (ферменты, BNP)
Септический шок или другая причина
мощной СВР: м/б исследования, СRP,
РСТ, амилаза, УЗИ, КТ
56
57.
Диагностика причинартериальной гипотензии
Анафилактическая реакция: сохранить
образец введенного вещества, гистамин
плазмы, триптаза и IgE
Обструктивный шок: Rö, ЭхоКГ, КТ
Повреждение спинного мозга: КТ
Отравления: анамнез, ГАК, ГВК, СОметрия, патологический Hb,
осмоляльность, токсикологическое
исследование мочи; проверить
дозировку назначенных лекарств
57
58.
Центральное венозное давлениеЦВД приблизительно соответствует давлению в
правом предсердии (50-120 мм вод. ст. или 4-9
мм рт. ст.), которое в значительной мере
определяется КДОПЖ.
Поскольку у здоровых людей работа правого и
левого желудочков изменяются параллельно,
ЦВД косвенно отражает и заполнение левого
желудочка
Информативность ЦВД в отношении
волемического статуса снижается при
дисфункции миокарда и повышенной
проницаемости сосудов
Иностранные источники: N ЦВД у больных на спонтанном
дыхании 0-5 мм рт. ст., у больных на ИВЛ – до 10 мм рт. ст.
ЦВД > 15 мм рт. ст. – всегда признак патологии
58
59.
Катетеризация центральных венПоказания
Измерение ЦВД
Относительные
противопоказания
Инфузия вазоактивных
препаратов и
Тяжелая коагулопатия
гиперосмолярных
Предполагаемая ТЛТ
растворов (включая ПП),
Инфекции кожи
некоторых антибиотиков
Тромбоз ВПВ или
(ванкомицин)
подключичной вены
Невозможность
катетеризации
Необходимость проведения массивной
инфузионной терапии не является
периферических вен
показанием для катетеризации
Гемодиализ,
центральной вены, т.к. жидкость можно
вводить с не меньшей скоростью через
плазмаферез,
периферический катетер достаточного
трансвенозная ЭКС
диаметра
59
60.
Причины повышения ЦВДправожелудочковая недостаточность
пороки сердца (трикуспидальный стеноз или ТР)
гиперволемия
ТЭЛА
легочная гипертензия
тампонада сердца
констриктивный перикардит
рестриктивная КМП
увеличение внутригрудного давления (ИВЛ, гемо- и
пневмоторакс, ХОБЛ)
повышение внутрибрюшного давления (СИАГ: парез
ЖКТ, беременность, асцит)
повышение сосудистого тонуса (увеличение
симпатической стимуляции, вазопрессоры)
60
61.
Причины снижения ЦВДгиповолемия
системная вазодилатация (септический
шок, передозировка вазодилататоров,
дисфункция симпатической нервной
системы), регионарная анестезия
синдром капиллярной утечки
Динамика ЦВД более информативна, чем
однократное измерение
61
62.
Основные гемодинамические ориентиры убольных, требующих инвазивного
мониторинга гемодинамики
АД ср > 70-80 мм рт. ст.
Сердечный индекс (СИ) > 3-4,5 л/мин/м2
Ударный индекс (УИ) > 40 мл/м2
Волемический статус
Глобальный конечно-диастолический объем
(ГКДО) > 680 мл/м2
Внутригрудной объем крови (ВГОК) > 850 мл/м2
Вариации ударного объема (ВУО) < 10%
Внесосудистая вода легких (ВСВЛ) < 7 мл/кг
62
63.
4 главных вопроса, на которые долженответить мониторинг гемодинамики
Адекватна ли преднагрузка?
КДО, ДЗЛК, ЦВД
Адекватна ли сократимость?
СИ, ФВ, ИУРЛЖ, Pv-aCO2 (N<6 mmHg
Приемлемо ли сосудистое
сопротивление?
ОПСС, ЛСС
Достаточен ли транспорт кислорода?
SvO2, DO2, VO2
63
64.
Классификация сердечнойнедостаточности (E. Braunwald)
По величине сердечного выброса
с низким СВ (вследствие ИБС, АГ, КМП, поражения
клапанов и перикарда)
с высоким СВ (гипертиреоз, анемия,
артериовенозные шунты, тиаминовая
недостаточность: сердце вынуждено перекачивать
непомерно большое количество крови для того,
чтобы обеспечить необходимую для тканевого
метаболизма доставку кислорода)
По характеру течения
Острая (после обширного инфаркта, разрыва
клапана). Характерна гипотензия без
периферических отеков
Хроническая (у лиц с медленно прогрессирующей
КМП или поражением клапанов). АД долго остается
нормальным, хотя в тканях накапливается жидкость
64
65.
Классификация сердечнойнедостаточности (E. Braunwald)
По первоначально пораженной камере сердца
Левожелудочковая
Правожелудочковая
На начальных стадиях СН жидкость накапливается
выше пораженной камеры сердца
По нарушенному этапу сердечного цикла
Систолическая
Диастолическая
По типу гемодинамики
СН с застойным типом гемодинамики
(правожелудочковая - венозный застой в большом
круге кровообращения; левожелудочковая сердечная астма, отек легких)
СН с гипокинетическим типом гемодинамики
(кардиогенный шок)
65
66.
Основные механизмы, способствующиеразвитию недостаточности
кровообращения
недостаточность насосной функции сердца
( или ЧСС, УО)
недостаточность сосудистого тонуса (сепсис,
анафилаксия, общая и регионарная анестезия,
повреждение спинного мозга, лекарственные
воздействия, надпочечниковая недостаточность,
микседема)
гиповолемия (несоответствие ОЦК емкости
сосудистого русла; относительная, абсолютная)
Инфаркт правого желудочка и заболевания перикарда
похожи на гиповолемию, т.к. ЛЖ не получает
достаточного количества крови
66
67.
Основные заболевания и состояния,способствующие развитию ОСН
Острое снижение сократительной
способности миокарда из-за его
повреждения или "оглушения" (острый
инфаркт миокарда, ишемия миокарда,
миокардит, операция на сердце,
последствия использования искусственного
кровообращения, тяжелая травма головного
мозга, токсические воздействия на миокард
и др.).
Нарастание проявлений (декомпенсация)
хронической сердечной недостаточности.
Нарушение целостности клапанов или камер
сердца; тампонада сердца.
67
68.
Основные заболевания и состояния,способствующие развитию ОСН
Выраженная гипертрофия миокарда
(особенно с наличием субаортального
стеноза).
Гипертонический криз.
Повышение давления в малом круге
кровообращения (тромбоэмболия
легочной артерии, острые заболевания
легких и др.).
Тахи- или брадиаритмии
68
69.
Причины развития дисфункциимиокарда при сепсисе
Токсины микроорганизмов
Циркулирующие факторы (медиатоз)
Нарушение ауторегуляции (апоптоз центров ауторегуляции)
Изменения функционального состояния адренергической
системы
Нарушение функции кальциевых каналов и снижение
чувствительности миофибрилл к Са
Нарушения микроциркуляции
Нарушение коронарного кровотока
Нарушение потребления кислорода
Метаболические нарушения
69
Д.Н. Проценко, 2007
70.
Последовательность гемодинамическихизменений при СН
В раннем периоде сердечной
недостаточности отмечаются
высокое давление
наполнения, несколько
сниженный ударный объем,
тахикардия и нормальный
минутный объем
кровообращения. Сердечный
выброс (МОК, СИ) на ранних
стадиях сердечной
недостаточности не
снижается, потому что
желудочек еще реагирует на
преднагрузку. Когда
желудочек эту способность
утрачивает, СВ начинает
падать и наступает этап
декомпенсации.
70
71.
Диастолическая СН – снижениерастяжимости и кровенаполнения левого
желудочка во время диастолы
Причины диастолической дисфункции ЛЖ
Заболевания
миокарда
Заболевания
перикарда
Сдавление
извне
Ишемия
Тампонада
(инфаркт)
Констриктивный
Гипертрофия
перикардит
Инфильтрация
ПДКВ
Напряженный
пневмоторакс
Расширение
ПЖ
71
72.
Принципы ведения больного с остройсердечной недостаточностью
Цели:
Уменьшение
выраженности
симптомов (одышки,
утомляемости) и
физикальных
проявлений
Снижение веса
Повышение диуреза
Повышение
оксигенации
Снижение ДЗЛА <
18 мм рт. ст.
Повышение СВ
72
73.
Пути снижения преднагрузки(=явлений застоя)
Диуретики ( объема циркулирующей и
внутрисердечной крови; системного и
легочного венозного давления)
Венозные вазодилататоры (депонирование
крови в периферических сосудах; венозного
притока к сердцу; внутрисердечного
объема крови)
Эти препараты системное и легочное
венозное давление без сердечного выброса
73
74.
Пути повышения ударногообъема
преднагрузки (только при
гиповолемии или преобладании ПЖ
недостаточности)
постнагрузки: артериолярные
(гидралазин), артериолярные/венозные
(нитропруссид, празозин, иАПФ)
вазодилататоры
сократимости: симпатомиметики,
ингибиторы фосфодиэстеразы и др.
74
75.
Кривая Франка-Старлинга75
76.
Оптимальные величины ДЗЛК имеют широкиеиндивидуальные различия вследствие разных
значений коллоидно-осмотического давления
(КОД) плазмы крови
КОД = 2,1(ОБ)+0,16(ОБ2)+0,009(ОБ3)
при общем белке 7,0 г/дл
КОД=25,5 мм рт. ст.
Низкое КОД снижает порог
возникновения гидростатического отека
легких.
76
77.
Алгоритм лечения ОСНАналгетики
Респираторная терапия
Попытка нормализации сердечного
ритма (по показаниям)
Вазодилататоры (при среднем АД > 70
мм рт. ст.)
Инфузионная терапия (при
гиповолемии)
Инотропы (при низком СВ)
77
78.
Цели применения препаратов,воздействующих на ССС
Улучшение сократимости
Увеличение или снижение постнагрузки
Улучшение доставки кислорода
Восстановление системной и органной
перфузии
78
79.
Для поддержания оптимальногокровотока в большом круге
кровообращения, а также
кислородтранспортной функции
требуется фармакологическое
воздействие, регулирующее давление
наполнения желудочков сердца,
сократительную способность миокарда и
системное сосудистое сопротивление.
79
80.
Классификация препаратов с положительныминотропным эффектом в зависимости от
механизма их действия
II Сердечные гликозиды:
торможение Na/К АТФ-азы
→ ↑внутриклеточного Na →
угнетение Na/Ca обмена → ↑
доступа Са к
сократительным белкам
Ток
ионов
Са
внутрь
клетки
Открытие
Са
каналов
ПД
АТФ
аденилатциклаза
Ic
Глюкагон
+
цАМФ
Ia Агонисты
бетаадренорецепторов
Высвобождение
ионов Са из
цитоплазматической сети
III Левосимендан:
Связывается с тропонином С,
повышает чувствительность
сократительных белков к Са
Связывание
ионов Са с
тропониновым
комплексом
Образование
актинмиозиновых
мостиков
IV Средства
сочетанного
механизма
действия:
веснаринон,
пимобендан
Сокращение
миофибрилл
фосфодиэстераза
Ib Ингибиторы
ФДЭ:
Амринон
Милринон
Эмоксимон
80
81. Классификация препаратов, влияющих на ССС
Катехоламины– Эндогенные:
Эпинефрин
Норэпинефрин
Допамин
– Синтетические
Добутамин
Допексамин
Изопротеренол
81
82.
Симпатомиметики некатехоламиновойприроды
– Эфедрин
– Фенилэфрин
Неадренергические инотропы
– Кальций
– Дигоксин
– Глюкагон
– Натрийуретический пептид
– Тиреоидные гормоны (лиотиронин в/в)
– Са-сенсибилизирующие (левосимендан)
– Ингибиторы ФДЭ
Амринон, милринон
Вазопрессин
82
83.
Инодилятаторы:низкие дозы
допмина, добутамин,
милринон,
допексамин,
левосимендан
Иноконстрикторы:
высокие дозы
допмина,
норэпинефрин,
средние и высокие
дозы эпинефрина
83
84.
Вазодилататоры– Нитроглицерин
– Нитропруссид натрия
– Ингибиторы АПФ
– Антагонисты ангиотензиновых рецепторов
– Ингибиторы кальциевых каналов
– Гидралазин
84
85.
Цель катехоламиновой поддержки —поддержание перфузии жизненно
важных органов, а не достижение
некоего определенного АД
Перед применением катехоламинов
следует ликвидировать
гиповолемию
глубокий ацидоз
электролитные нарушения
нарушения внешнего дыхания
85
86.
Адренорецепторы1 — вазоконстрикция, мидриаз, саливация,
повышение тонуса сфинктеров, повышение
моторики кишечника и мочевых путей,
сокращение матки, снижение перфузии
внутренних органов и кожи
2 — снижение тонуса и моторики кишечника
1 — положительный инотропный и
хронотропный эффект, сокращение времени
проведения импульсов в миокарде,
торможение моторики кишечника и его тонуса
2 — вазодилатация, бронходилатация,
положительное хронотропное действие,
снижение тонуса и моторики кишечника,
снижение тонуса матки, мобилизация жира и
гликогенолиз
86
87.
Фармакологические эффектыкатехоламинов в отношении
сосудов и сердца
Сосуды
α1–АР вазоконстрикция
β2-АР вазодилатация
Сердце
β1-АР
кардиомиоциты
синоатриальный узел
атриовентрикулярный узел
+ инотропнный
+ хронотропный
+ дромотропный
Stratton et al. Vasopressors and Inotropes in Sepsis. Emerg Med Clin. N Am 35 (2017) 75-91.
Слайд И.Н. Сычева
88.
Адренергическая активность катехоламиновДействие на рецепторы
Препарат
1
2
Д
Адреналин
Норадреналин
Изопротеренол
Дофамин
Добутамин
Допексамин
Фенилэфрин
Эфедрин
+++
++++
0
+++
+
0
++++
+++
++++
++
++++
++++
++++
0
0
+++
+++
+
+++
++
++
++++
0
++
0
0
0
++++
0
+++
0
0
88
89.
Адреналин-эффекты преобладают в сосудах почек и кожи
-эффект увеличивает приток крови к скелетной
мускулатуре
Комбинация А+фентоламин обладает свойствами
селективного β1-агониста
Доза < 0,1 мг/кг/мин: выраженный инотропный эффект;
более высокие дозы: преобладает вазоконстрикция
Побочные эффекты: аритмии, ЧСС, потребления О2
(летучие анестетики повышают чувствительность миокарда к
катехоламинам), постнагрузки, периферическая
вазоконстрикция, ухудшение спланхнического кровотока,
вызывает гликолиз с развитием лактат-ацидоза
Показания
анафилактический шок
остановка сердца
для продления регионарной анестезии
лечение бронхоспазма
поддержание СВ - в/в инфузия
89
90.
Норадреналин – вазопрессор выбораПрямой мощный стимулятор -
адренорецепторов и слабый 1
адренорецепторов.
Повышает гломерулярную фильтрацию.
НА в дозе 0,02-0,3 mkg/kg/min вызывает
«мобилизацию» депонированного венозного
объема крови, умеренный прямой инотропный
эффект
Показания
различные формы шока
о. сосудистая недостаточность
интраоперационно - непосредственно после
удаления феохромоцитомы
90
91.
Побочные эффектынор.
адр.
Тахиаритмии
+
++
Ишемия миокарда
+
++
Ишемия конечностей
++
+
↓Моторика ЖКТ
+
++
Stratton et al. Vasopressors and Inotropes in Sepsis. Emerg Med Clin. N Am 35 (2017) 75-91.
Слайд И.Н. Сычева
92.
ИзопротеренолСелективный 1,2-адренергический препарат
СВ, незначительно ОПСС, ЛСС, DО2,
однако потребность миокарда в
кислороде (высокая стоимость
кардиотонического действия: увеличение СИ
на 1 л требует увеличения VO2 на 40%)
Показания
выраженная брадикардия
III степень АВ-блокады
Бронхоспазм
92
93.
Фенилэфин (мезатон)“Чистый” -агонист
Больше повышает тонус вен, чем артерий, поэтому
венозный возврат и АД увеличиваются
Эфедрин
Эффекты сходны с таковыми адреналина, но
выраженность их меньше, а продолжительность
больше
Сужение вен выражено больше, чем сужение
артериол, поэтому эфедрин улучшает венозный
возврат и СВ
Показания:
Гипотензия, вызванная анестетиками (особенно вследствие
регионарной блокады)
Средство выбора в акушерстве, т.к. кровоток в матке
увеличивается параллельно вызванному эфедрином
увеличению АД
93
94.
ДофаминЕстественный непосредственный предшественник
норадреналина
Дозозависимый эффект
2-5 мкг/кг/мин – преобладает дофаминергическая
вазодилатация
5-10 мкг/кг/мин – преобладает β-стимуляция миокарда,
положительный ино- и хронотропный эффект
более 10 мкг/кг/мин – преобладает α-адреностимуляция,
периферический вазоспазм и тахикардия
СВ, DO2
Дофамин увеличивает гидростатическое давление в
легочных капиллярах и фракцию внутрилегочного
шунтирования, вызывая констрикцию легочных вен
Ухудшает спланхнический кровоток
Побочные эффекты: тахиаритмия, ишемия миокарда,
тошнота, рвота, возбуждение ЦНС
“Стоимость” инотропного эффекта - 21%
Показания
кардиогенный шок, синдром малого сердечного выброса
94
95.
Фармакологические эффектыДофамина
Сосуды
α1–АР (d>10мкг/кг в мин) вазоконстрикция
DA 1 (d<5мкг/кг в мин) вазодилатация
Сердце
β1-АР (d 5-10мкг/кг в мин)
кардиомиоциты
+ инотропнный
синоатриальный узел
+ хронотропный
атриовентрикулярный узел
+ дромотропный
Stratton et al. Vasopressors and Inotropes in Sepsis. Emerg Med Clin. N Am 35 (2017) 75-91.
Слайд И.Н. Сычева
96.
ДобутаминСинтетическое производное изопротеренола
Избирательный агонист 1 адренорецепторов
Слабый 2-миметик (вазодилятация)
Слабый α1-агонист (в дозе >15 мкг/кг/мин)
Побочные эффекты: тахиаритмии, ишемия
миокарда, гипотензия
СВ компенсирует ОПСС, поэтому АД
поддерживается на постоянном уровне; ДЗЛК
Минимально увеличивает VO2: “стоимость”
инотропного эффекта - 4%
Препарат выбора для увеличения СВ, DO2, VO2
при нормальном и повышенном уровне
преднагрузки
Показания
Синдром малого сердечного выброса
СН без гипотензии
96
97.
Фармакологические эффектыДобутамина (5-10mkg/min)
Сердце
β1-АР
кардиомиоциты
+ инотропнный
синоатриальный узел
+ хронотропный
атриовентрикулярный узел
+ дромотропный
Сосуды
α1 –АР вазоконстрикция β2-АР вазодилатация
(>15мкг/кг/мин)
Stratton et al. Vasopressors and Inotropes in Sepsis. Emerg Med Clin. N Am 35 (2017) 75-91.
Слайд И.Н. Сычева
98.
Амринон, милринон, эмоксимон(ингибиторы ФДЭ)
Повышают содержание цАМФ и свободных
ионов кальция в клетках миокарда
Обладают кардиотоническим и выраженным
сосудорасширяющим действием; ЛАД, ДЗЛК
и ОПСС; улучшают процессы релаксации
миокарда; почти не повышают MVO2
Эффективны при снижении чувствительности
к катехоламинам
Увеличивают УО без повышения ЧСС
Обладают длительным периодом
полувыведения (милринон-20-45 мин)
Возможные нежелательные эффекты:
тромбоцитопения
увеличение внутрилегочного шунтирования
избыточная вазодилатация
98
99.
ВазопрессинАДГ высвобождается в ответ на гиповолемию и
гипотензию
Стимулирует V1 рецепторы, расположенные в
гладкой мускулатуре сосудов вазоконстрикция
Потенцирует эффект катехоламинов
Может вызвать гипоперфузию миокарда и
спланхнического бассейна, а также агрегацию
тромбоцитов
Может быть показан при рефрактерном шоке,
однако число доказательных клинических
исследований недостаточно
99
100. Эффекты вазопрессина
Demiselle, J., Fage, N., Radermacher, P. et al. Vasopressin and itsanalogues in shock states: a review. Ann. Intensive Care 10, 9
(2020)
101.
Различия в сосудосуживающем действии малыхдоз вазопрессина и катехоламинов
Вазопрессин
Действие через
рецепторы
Уровни в плазме
при септическом
шоке
V1
Увеличен
(«ранний» шок)
Снижено
(«поздний» шок)
Сохранено
Сосудосуживающее действие при
гипоксии и
ацидозе
Действие на
Вазодилатация
сосуды почек
(выносящую
Диурез и
артериолу)
натрийурез
Катехоламины
α-адренорецепторы
Увеличен
Снижено
Вазоконстрикция
101
102.
ТерлипрессинНеселективный синтетический аналог
вазопрессина с несколько большим
аффинитетом к сосудистым рецепторам
Дольше период полужизни
Ниже стоимость
Возможно болюсное введение
Начало действия через 10-20 мин,
продолжительность действия не менее 5 час
Показания:
– Низкое ОПСС и печеночная недостаточность
– Портальная гипертензия и кровотечение из ВРВП
– Олигурия при гепаторенальном синдроме
102
103.
Доказательная медицинаВазопрессин (до 0,03 U/мин) при СШ может быть
добавлен к норадреналину с целью повышения
среднего АД до целевых значений или для
уменьшения дозы норадреналина
Не рекомендуется использовать вазопрессин в
монотерапии при СШ
104.
Тиреоидные гормоныМеханизм действия до конца не ясен
Действуют даже при наличии β-
адренергической блокады
Быстро восстанавливают ЧСС, СИ, ОПСС
до нормальных значений
В/в форма Т3 - лиотиронин
104
105.
Са-сенсибилизирующие средстваЛевосимендан
Повышает чувствительность сократительных
белков к Са путем связывания с тропонином С
Увеличивает сократимость миокарда без
ухудшения диастолической функции, снижает
пред- и постнагрузку
Открывает АТФ-чувствительные К+-каналы в
гладких мышцах сосудов дилатация
системных и коронарных артерий
Активирует ишемизированный миокард у
пациентов после коронарной ангиопластики
или тромболизиса, улучшает кровоток по
шунту после АКШ
105
106.
Са-сенсибилизирующие средстваЛевосимендан
Приводит к дозозависимому увеличению
МОК и снижению давления в легочных
капиллярах, среднего АД и ОПСС
Гемодинамические эффекты сохраняются
длительно (есть активный метаболит)
Гемодинамический эффект не снижается
при сочетании с бета-блокаторами
Не развивается толерантность
106
107.
Са-сенсибилизирующие средстваЛевосимендан
Показания – острая декомпенсация хронической
СН с низким СВ и высоким давлением
заполнения ЛЖ (при неэффективности
диуретиков и/или вазодилататоров);
периоперационный период у
кардиохирургических больных
Применяют при систолическом АД > 90-95 мм рт.
ст.
Дозировка: в начале 0,1 мкг/кг*мин, без болюса;
затем 0,2 мкг/кг*мин
При систолическом АД < 80-90 мм рт. ст. –
перерыв на 1 час
При систолическом АД < 90 мм рт. ст. –
показано сочетание с вазопрессорами
107
108.
Сердечные гликозидыВ настоящее время
основным
показанием для
назначения
сердечных
гликозидов является
тахисистолическая
форма мерцания/
трепетания
предсердий
108
109.
Дигоксин – препарат, хорошозарекомендовавший себя для контроля ЧЖС
при ФП у сравнительно ограниченного
контингента больных. Его узкая ниша –
больные с умеренной АГ, отсутствием
гипокалиемии и твердым нежеланием
впоследствии прибегать к электрической
кардиоверсии, поскольку гликозиды могут
резко ухудшить ее исход. Считаем
нецелесообразным и даже опасным
использование СГ у больных ФП в сочетании
с АГ, ишемией миокарда и/или желудочковой
экстрасистолией.
Н.Ю. Семиголовский О лечении больных с мерцанием предсердий
109
(размышления о международных рекомендациях).
110.
Недостатки сердечных гликозидовСлабое и отсроченное
Винсент Ван Гог
Портрет доктора Гаше
инотропное действие
Высокая токсичность
(сердечные и внесердечные
проявления гликозидной
интоксикации)
Узкий терапевтический
интервал
Усиление токсичности при
сочетании с диуретиками,
КС, Са++, хинидином,
флекаинидом, амиодароном,
симпатомиметиками,
сукцинилхолином
110
111.
ВазодилататорыНитропруссид натрия
Влияет на артериолярную и венозную
сосудистую сеть
Длительное применение может
привести к цианидной интоксикации,
особенно при наличии почечной
недостаточности
В качестве антидота используют
тиосульфат натрия
111
112.
НитроглицеринПреимущественно воздействует на
венозную сеть
Расширяет венечные сосуды сердца, что
ведет к увеличению коронарного
кровотока
112
113.
Изменение пред- и постнагрузкипри наращивании дозы нитратов
113
114.
ГидралазинПреимущественно артериолярный
вазодилататор
↑ СИ вследствие постнагрузки
давления наполнения сердца, ДЗЛК
Рефлекторно вызывает тахикардию
При постепенной отмене добутамина
показан прием гидралазина per os
114
115.
Ингибиторы АПФБлокируют превращение АТI в активный АТII
ОПСС и ЛСС
↑СИ вследствие снижения постнагрузки
СрАД
Увеличивают коронарный кровоток,
улучшают диастолическую функцию и
утилизацию О2, повышают эффективность
метаболизма
Могут привести к почечной недостаточности
у больных со стенозом почечных артерий
115
116.
ВазодилататорыСопротивление Сопротивление
артериол
венул
Нитроглицерин
Гидралазин
Нитропруссид
Ингибиторы АПФ
+
+++
++++
+++
+++
+
+++
++
116
117.
Шок – клиническое проявлениенарушений гемодинамики, которые
приводят к неадекватной утилизации
кислорода клетками
Признаки
Клинические признаки нарушения
органной перфузии («три окна»)
Проявления
Кожа
Почки (<0,5 мл/кг/ч)
Сознание
Гемодинамические
Артериальная гипотензия
Тахикардия
Биохимические
Лактат >1,5 ммоль/л
117
118.
Гемодинамические сдвиги приразличных вариантах шока
Этиологический
вариант
СВ
ФВ
SṽO2
ДЗЛК
ЦВД
ОПСС
Гиповолемический
↓
N/↑
↓
↓
↓
↑
Кардиогенный
↓
↓
↓
↑
↑
↑
Дистрибутивный
N/↑
↓
N/↑
N/↓
↓
↓
Обструктивный
↓
↓
↓
-
↑
↑
NB! Патогенетические механизмы шока могут
сочетаться (панкреонекроз, сепсис, анафилаксия)
118
119.
Фазы лечения шокаResuscitation
Optimisation
Stabilisation
Evacuation
Спасение
Оптимизация
Стабилизация
Деэскалация,
эвакуация
Достижение
минимально
приемлемого АД
Обеспечение
адекватной
доставки
кислорода
Меры по
спасению жизни
Нормализация
Профилактика
СВ, SṽO2, лактата полиорганной
недостаточности
Достижение
отрицательного
жидкостного
баланса
Минуты
Часы
Дни
Дни и недели
Минимальное
поддержание
Избегать
инфузий
Быстрая инфузия Титрование,
тесты
Защита органов
Отмена
вазоактивных
препаратов
119
120. За всю историю пролива Ла-Манш в нем не утонуло столько людей, сколько их утонуло в реанимационных отделениях (П. Сафар)
• 35 ОРИТ Австралии и Новой Зеландии• 1453 больных
• Среднесуточный жидкостной баланс за время
пребывания в ОРИТ
– у выживших – -234 мл
– у умерших – +560 мл (р<0,0001)
• Суммарный жидкостной баланс
– у выживших – -1941
– у умерших – +1755 (р=0,0003)
• Положительный жидкостной баланс – независимый
фактор риска летального исхода (OR 0,318; 95% CI
0,24-0,43; p<0,0001)
An observational study fluid balance and patient outcomes in the
randimized evaluation of normal vs. augmented level of replacement
therapy trial. Crit Care Med. 2012; 40(6), 1753-1760
121.
ЭхоКГ признаки различныхвидов шока
Гиповолемический – маленькие камеры сердца,
нормальная или повышенная сократимость
Кардиогенный – большие желудочки и
сниженная сократимость
Дистрибутивный – нормальные размеры камер
сердца и, как правило, нормальная сократимость
Обструктивный – при тампонаде: выпот в
полости перикарда, маленькие желудочки; при
ТЭЛА или пневмотораксе: расширенный ПЖ,
маленький ЛЖ
121
122. Кардиогенный шок
Кардиогенный шок (КШ) –синдром критической
гипоперфузии, связанный
с фатальным снижением
сократительной
активности миокарда.
В основе чаще всего:
ОКС
кардиотомия
Сепсис
декомпенсация ХСН
ОПЖН
123.
Кардиогенный шокНаиболее частая причина – о. ИМ (систолическая и
диастолическая дисфункция). Обычно поражено
более 40% миокарда, но может быть и менее, если
затронут ПЖ или имеются механические осложнения
ИМ
ДЗЛК > 18 мм рт. ст.
СИ < 2,2 - 2,5 л/мин/м2
артериальная гипотензия
олигурия
нарушения сознания
Основным звеном патогенеза кардиогенного шока является
снижение сердечного выброса, которое не может быть
компенсировано периферической вазоконстрикцией, что
приводит к существенному снижению АД и гипоперфузии.
Формы кардиогенного шока: рефлекторная,
аритмогенная, истинная
123
124.
Клиническая картина кардиогенного шокаОбщее состояние крайне
тяжелое
Слабость, заторможенность,
реже возбуждение
Кожный покров бледноцианотичный, влажный,
холодный
Дистальные отделы
конечностей мраморноцианотичные
Тоны сердца глухие
ЧСС менее 60 или более 120
в мин
Аритмии
Систолическое АД 80-90
мм рт. ст. и ниже, или на
30 и более мм рт. ст.
ниже привычного
значения у лиц с АГ
Пульсовое давление
снижено до 20 мм рт. ст.
и меньше
Олигурия
(мочевыделение менее
20 мл/ч)
124
125. Критерии КШ при ОКС
1.1. Артериальная гипотония продолжительностью более 30 минут. АДсист менее
90 мм рт. ст. или необходимость в использовании вазопрессоров для поддержания АДсист
на уровне выше 90 мм рт. ст. продолжительностью более 30 минут.
2.
2. Гипоперфузия тканей, представленная хотя бы одним из следующих признаков:
нарушенный ментальный статус; холодные липкие кожные покровы; олигурия с темпом
диуреза менее 30 мл в час; лактат артериальной крови выше 2 ммоль/л.
3.
3. Увеличенное давление наполнения левого желудочка. Застой в легких, подтвержденный
клиническими данными (вновь возникшая одышка), или данными рентгенографии органов
грудной клетки. Давление заклинивания легочных капилляров, оцененное при
катетеризации легочной артерии или путем допплерографии трансмитрального потока
по данным эхокардиографии (ЭхоКГ) (время замедления волны «Е» не более 130 мс).
Конечно-диастолическое давление в ЛЖ более 20 мм рт. ст.
4.
4. Шок вызван нарушениями со стороны сердца. Снижение насосной функции миокарда
с падением фракции выброса левого желудочка менее 40 % по данным вентрикулографии
или ЭхоКГ. Структурные повреждения сердца, связанные с инфарктом миокарда.
Правожелудочковая недостаточность. Шок, вызванный брадиаритмией или тахиаритмией.
126. Патогенез кардиогенного шока (порчные круги)
1.↓СВ→↓АДдиаст→↓КПД→усугублениепоражения миокарда
2. Сист и Диаст дисфункция→ ↑КДДЛЖ
→↓КПД
3. ↑КДДЛЖ→↑ДЛП→↑ДЗЛК→ОЛ→
гипоксемия
4. ↓СВ→гипоксия органов и тканей→ПОН
→СВР→вазоплегия→↓АД
КПД (коронарное перфузионное давление)+ АДдиаст-КДДЛЖ)
127. Интенсивная терапия КШ. Фаза реанимации (1)
Мониторинг АД инвазивным способомИсследование ГАК и КОС
«Золотой стандарт» определение СВ методом
термодилюции
Измерение центральной венозной сатурации
BLUE и RACE УЗ-протоколы
Инфузионная терапия: кристаллоиды на основании
результатов динамических тестов, с оценкой ЭхоКГ,
АДср, ЦВД, СИ, формы кривой пульсовой волны
Целевой НВ – 100 г/л
128. Интенсивная терапия КШ. Фаза реанимации (2)
Для повышения СВ, АД и коррекции гипоперфузии – инотропы(добутамин)
Если не удается достичь достаточного уровня АД – вазопрессоры
(норэпинефрин)
Эндоваскулярные вмешательства
экстренное ЧКВ для при STEMI + КШ
лучше доступ через лучевую артерию
Показания к открытому КХ вмешательству:
неуспех ЧКВ
множественные выраженные поражения КА
стеноз ствола левой КА
механические осложнения ОКС (разрыв папиллярных мышц, разрыв МЖП, разрыв стенки
ЛЖ)
Механическая поддержка кровообращения
129. Пациент И.Е.Е. 61 г.
Длительный анамнез артериальнойгипертензии, АД до 190/100 мм рт. ст.
ИБС. Стенокардия напряжения II ФК:
ходьба более 300 м
Дислипидемия, курение до 2 пачек
ХСН I (одышка при нагрузке)
Выполнялась сцинтиграфия миокарда,
рекомендована КАГ
130.
Клинический случай131.
132.
27.12.202208:15
08:14
133.
08:2008:22 Компрессии
08:24 ФЖ. Дефибрилляция
08:25 Лукас, интубация. Асистолия. Адреналин
134.
08:36 в шоковом залеНепрямой массаж сердца аппаратом
LUCAS2
ИВЛ в режиме VCV с FiO2 100%
В/в болюсное введение адрералина по
1,0 каждые 5 мин
08:37 мелковолновая фибрилляция.
Дефибрилляция 200 Дж. Адреналин 1,0
135.
08:47.Дефибрилляция 360 Дж
Адреналин 1,0
Амиодарон 300 мг, 150 мг
Норадреналин 1 мкг/кг/мин
Адреналин 0, 3 мкг/кг/мин
Бикарбонат натрия 200 мл
08:57-09:07 ИВР
Норадреналин 1 мкг/кг/мин
Адреналин 0, 3 мкг/кг/мин
Механическая СЛР
136.
09:10 канюляция ОБВсправа
ОБА слева, начало ЭКМО
09:17 синусовый ритм с
ЧСС 72 в мин. АД 145/90
мм рт. ст.
По ЭхоКГ определяются
сокращения сердца.
Прекращен непрямой
массаж.
137.
138. Эндоваскулярная коронарография. Транслюминальная баллонная ангиопластика и стентирование ПМЖВ, ПКА (11:41)
Два субтотальных стенозав среднем сегменте ПКА
Балонная ангиопластика
стенозов
139.
Имплантация стента в ПКАВосстановление просвета
ПКА
140.
Левая КА. Диффузныеизменения всей передней
межжелудочковой артерии
с критическим
поражением в ее
проксимальном отделе
Прямое стентирование
проксимального отдела
передней
межжелудочковой
артерии. Момент
имплантации стента
141.
Контрольная ангиограммалевой КА
Поражение в среднем
сегменте передней
межжелудочковой
артерии. Не видно
дистального русла
142.
Ангиопластика стеноза вдистальном сегменте
ПМЖВ
Восстановление кровотока
по передней
межжелудочковой
артерии. Восстановлен
кровоток TIMI 3
143. Пациент И.Е.Е. 61 г.
Основное заболевание: ИБС. Инфаркт миокарда без элевациисегмента ST от 27.12.2022. Транслюминальная баллонная
ангиопластика и стентирование ПМЖВ и ПКА.
Фоновое заболевание: Гипертоническая болезнь III ст., 3 степ.,
риск 4.
Осложнения: Рецидивирующая фибрилляция желудочков.
Реанимационные мероприятия 27.12.2022. ИВЛ. Острый
эрозивно-геморрагический гастрит. Эндоскопическая
инъекционная остановка кровотечения. Аспирация крови.
Двусторонняя полисегментарная пневмония.
Постреанимационная болезнь. Кардиогенный шок. ВА-ЭКМО.
Сопутствующие заболевания: Хронический бронхит курильщика
144. Пациент И.Е.Е. 61 г.
145.
Острая левожелудочковаянедостаточность. Отек легких
Отек легких - эпизод ОСН, сопровождающийся
тяжелой дыхательной недостаточностью и
снижением насыщения артериальной крови
кислородом <90% при дыхании комнатным
воздухом до начала лечения. В его основе
лежит увеличение давления в капиллярах
легких, что приводит к выходу жидкой
части крови в интерстициальное
пространство и альвеолы.
145
146.
Трансмиссионнаяэлектронограмма легкого
146
147.
Острая левожелудочковаянедостаточность
Классификация отека легких
по этиологии
Кардиогенный
Некардиогенный
Смешанный
Особые формы ОЛ (высотная болезнь,
нейрогенный, героиновая болезнь и
т.д.)
147
148.
Острая левожелудочковаянедостаточность. Отек легких
Уравнение Старлинга
Накопление жидкости =
К[(pc - pi) - σ( c - i)] – Q
Кардиогенный отек легких возникает тогда,
когда давление в легочных капиллярах
превышает силы, удерживающие жидкость в
сосудах (онкотическое давление крови и
интерстициальное гидростатическое
давление).
148
149.
Транскапиллярное перемещениежидкости
149
150.
Патогенетические факторы, приводящиек развитию отека легких
Гемодинамический: повышение давления в
венозном отделе легочных капилляров,
приводящее к увеличению фильтрации воды
в интерстициальное пространство
Онкотический, связанный со снижением
содержания белка в плазме крови и
увеличение его содержания в межклеточной
жидкости. В результате увеличивается
фильтрация воды из артериального отдела
капилляра в интерстициальное пространство
и снижается реабсорбция воды в венозный
отдел капилляра
150
151.
Патогенетические факторы, приводящиек развитию отека легких
Нарушение реабсорбции воды: существует
активный трансэпителиальный клиренс ионов натрия
через амилоридчувствительные эпителиальные
каналы. Вода следует за натрием через аквапоры по
осмотическому градиенту.
Мембранный, связанный с увеличением
проницаемости сосудистой стенки для воды и белков.
Лимфогенный, заключающийся в нарушении оттока
межклеточной воды по лимфатическим сосудам в
результате повышения давления в верхней полой
вене, предсердии, увеличении лимфоузлов, опухолях
легких.
151
152.
Причины развития кардиогенногоотека легких
Снижение сократимости миокарда левого
желудочка (инфаркт, ишемия миокарда, о.
миокардит)
Перегрузка сердца объемом (клапанная
недостаточность)
Увеличение постнагрузки (гипертонический
криз)
Препятствие или блокада кровотока на
уровне легочных вен (гематома), левого
предсердия (миксома, тромб), митрального
отверстия (стеноз), левого желудочка,
аортального отверстия (стеноз).
152
153.
Клиника кардиогенного отека легкихЖалобы на одышку, нехватку воздуха, затрудненное
дыхание, страх смерти, боли в области сердца.
Глаза широко раскрыты, на лице испуг
Больной стремится сесть и опустить ноги
Шейные вены вздуты
По мере нарастания гипоксемии и гиперкапнии –
психомоторное возбуждение, эйфория, гипестезия,
психические нарушения
В ответ на гипоксию возникает и нарастает
бронхоспазм.
Аускультативно на этапе интерстициального отека
определяется жесткое дыхание с удлиненным
выдохом и ослабление дыхания над нижними
отделами легких (из-за повышенного
кровенаполнения и ригидности ткани легких)
153
154.
Клиника кардиогенного отека легкихПри появлении в альвеолах воды выслушиваются
влажные хрипы (преимущественно над заднеенижними отделами)
При нарастании альвеолярного отека появляется
пенистая мокрота
На начальных этапах кардиогенного отека легких
ССС функционирует в гипердинамическом режиме
(нарастает ЧСС, повышаются АД, ЦВД, МОК)
Ритм галопа
Характерны различные аритмии
Затем – депрессия ССС: артериальная гипотензия,
снижение СВ, брадикардия, гипотензия
154
155.
Killip класс ОСНКласс
Class I
Клиника
Без симптомов ЛЖ дисфункции,
тахикардия
Летальность
(%)
6
Class II
Наличие 3 тона с или хрипов в н/3 легких
30
Class III
Отек легких
40
Class IV
Кардиогенный шок
80-90
155
156.
Диагностический алгоритм при ОЛНеинвазивный мониторинг
гемодинамики и оксигенации
ЭКГ
Рентгенография грудной клетки
Определение газового состава
артериальной и смешанной венозной
крови
156
157.
Рентгенологические признаки отекалегких
Снижение прозрачности
легочных полей;
очаговые тени больше в
прикорневых зонах
Расширение корней
легких, структура их
стерта
Линии Керли (яркие
горизонтальные линии в
нижних и средних
сегментах по ходу
междолевых щелей и
лимфатических сосудов)
Плевральный выпот
Рентгенологические изменения часто отстают по времени
от клинических проявлений – появляются и исчезают
157
на несколько часов позже
158.
Лечение кардиогенного отека легкихПервоочередные меры: Оксигенотерапия;
снижение работы дыхания. ИВЛ с ПДКВ
НВЛ в режиме СРАР! Позволяет снизить
летальность пациентов с кардиогенным ОЛ (А)
Сидячее положение
Полный покой, устранение боли и возбуждения
Медикаментозное лечение:
Морфин 2-5 мг в/в за несколько минут, при
необходимости повторно каждые 10-25 мин
Уменьшает возбуждение, расширяет вены
большого и малого круга кровообращения,
снижает преднагрузку и работу дыхательных
мышц
158
159.
Лечение кардиогенного отека легкихФуросемид в/в 20-40 мг, при
недостаточном действии дозу
увеличивают до 200 мг.
Оказывает мощное прямое
сосудорасширяющее действие на вены
и уменьшает застой в легких через
несколько минут после введения, еще
до начала мочегонного действия.
Лучше вводить фуросемид в/в
159
160.
Лечение кардиогенного отека легкихНитроглицерин – преимущественно венозный
вазодилятатор, усиливает действие фуросемида.
Внутривенная инфузия нитроглицерина обычно
начинается с 10-20 мкг/мин и увеличивается на 5-10
мкг/мин каждые 5-10 мин до получения желаемого
гемодинамического или клинического эффекта.
Низкие дозы препарата (30-40 мкг/мин) в основном
вызывают венодилятацию, более высокие (150-500
мкг/мин) приводят также к расширению артериол
Нитропруссид натрия. Преимущественно снижает
постнагрузку. Эффективен при острой митральной и
аортальной недостаточности, разрыве
межжелудочковой перегородки и артериальной
гипертензии
160
161.
Лечение кардиогенного отека легкихИнотропные средства при артериальной
гипотензии и шоке. При отеке легких,
вызванном препятствием или блокадой
кровотока, адренергические средства не
применяют.
Показание к введению сердечных гликозидов
– тахисистолическая форма мерцания или
трепетания предсердий на фоне застойной
левожелудочковой недостаточности
Механические способы уменьшения застоя в
легких
Венозные жгуты на конечности
Кровопускание
Гемодиализ, ультрафильтрация
161
162.
Лечение кардиогенного отека легкихБета-адреноблокаторы (в/в пропранолол,
метопролол и эсмолол). Противопоказаны при ОСН,
связанной с нарушением сократительной
способности миокарда.
У больных с субаортальным или изолированным
митральным стенозом, при ОЛ на фоне
тахисистолии, часто в сочетании с повышенным АД,
введение бета-адреноблокатора способствует
купированию симптомов заболевания.
Эсмолол обладает очень коротким периодом
полувыведения (2-9 мин), поэтому у острых
больных с высоким риском осложнений его
использование считается предпочтительным.
162
163.
Возможные ошибки терапии остройсердечной недостаточности
применение сердечных гликозидов (при гипоксии риск
нарушений ритма увеличен; достигаемый инотропный эффект
отсрочен и относится к обоим желудочкам, что может вызвать
увеличение легочного застоя)
купирование нарушений ритма медикаментозными средствами
(за исключением лидокаина и сульфата магния) в связи с
отрицательным инотропным эффектом антиаритмиков
медикаментозное лечение брадиаритмий вместо проведения ЭКС
применение глюкокортикоидов при кардиогенном шоке
применение пентамина
применение эуфиллина (может вызвать аритмию, а также
повышает потребление миокардом кислорода)
применение мезатона при кардиогенном шоке (не увеличивает
СВ, но усиливает периферическую вазоконстрикцию)
введение прессорных аминов при кардиогенном шоке без
предшествующей компенсации гиповолемии
передозировка коллоидных растворов
163
164.
Некардиогенный отек легкихОтек, вызванный причинами, первично не
связанными с повышением давления в
легочных капиллярах:
Гипоальбуминемия, накопление белка в
интерстициальном пространстве
Отрицательное давление (гидростатическое) в
интерстициальном пространстве после
ликвидации напряженного пневмоторакса или
гидроторакса
Нарушение лимфооттока при
соеденительнотканных или воспалительных
заболеваниях, карциноматозе
Повреждение альвеолокапиллярной мембраны,
повышение ее проницаемости (ОРДС)
164
165.
Некоторые формынекардиогенного отека легких
Передозировка наркотиков (нарушение
проницаемости альвеолярной и
капиллярной мембраны)
Подъем на большую высоту в сочетании
с интенсивной физической нагрузкой
(возможный механизм: повышение СВ +
гипоксическая констрикция легочных
артериол)
Нейрогенный отек легких
165
166.
Причины острой правожелудочковойнедостаточности
Инфаркт миокарда правого желудочка
ТЭЛА
О. недостаточность трехстворчатого
клапана (травма, инфекционный
эндокардит)
166
167.
Острая правожелудочковаянедостаточность
Клиническая картина:
пульсация яремных вен и печени
интенсивная боль в правом подреберье
набухание шейных вен на вдохе (с-м
Куссмауля)
дополнительные III и IV тоны (ритм
галопа)
отсутствие хрипов в легких
167
168.
Острая правожелудочковаянедостаточность
Подъем ST в дополнительном правом грудном
отведении V4R
Признаки перегрузки правых отделов сердца
Нарушение сократимости правого желудочка
и его дилатация по данным ЭхоКГ (дифф.
диагноз с тампонадой сердца)
низкий СВ вследствие снижение преднагрузки
ЛЖ
нормальное или низкое КДД в ЛЖ
высокое давление в ПП (> 10 мм рт. ст.)
168
169.
Сравнение право- илевожелудочковой недостаточности
Правожелудочковая
недостаточность
ЦВД ДЗЛК; ЦВД>10 мм рт. ст.
Левожелудочковая
недостаточность
ДЗЛК>ЦВД; ДЗЛК>12 мм рт. ст.
Проба с инфузионной нагрузкой: при правожелудочковой недостаточности
рост ЦВД превышает рост ДЗЛК, при левожелудочковой — наоборот. 169
170.
Алгоритм лечения ОПЖНC.E. Ventetuolo, J.R. Klinger Management of Acute Right Ventricular Failure in the ICU
Ann Am Thor Soc 2014; 11(5): 811-822
ОПЖН
Обратимая
причина
•ТЭЛА
•ИМПЖ
Избыточная
преднагрузка
Избыточная
постнагрузка
Снижение объема
•диуретики
•ультрафильрация
Коррекция факторов
повышения ЛСС
•Гипоксия/гипоксемия
•Ацидоз/гиперкапния
•Повышение объема в
МКК
Легочные вазодилататоры
Лечение
эффективно
Снижения
перфузии ПЖ
Мониторинг
функции ПЖ
Сниженная
сократимость
ПЖ
Разрешение ПЖ
недостаточности
Коррекция системной
гипотензии
Снижение напряжения
стенки ПЖ
Оптимизация функции
миоцитов
•коррекция метаболических
расстройств
•лечение сепсиса
ЭКМО
Трансплантация
легких
170
171.
Доступные в настоящее времялегочные вазодилататоры
171
172.
СЕПТИЧЕСКИЙ ШОКСЕПСИС
ПРИ ОТСУТСТВИИ ГИПОВОЛЕМИИ
173. Рефрактерный септический шок
• – это шок, при котором не удаетсястабилизировать гемодинамику путем
инфузионной нагрузки и катехоламиновой
поддержки
с– развитием
гипоперфузии
это вариант тканевой
СШ, при котором
потребность в
(гиперлактатемия,
метаболический
вазопрессорной терапии
в пересчете наацидоз
дозу
норэпинефрина
(норадреналиновый
эквивалент)
с рН 7,2 и ниже,
насыщение гемоглобина
превышает
0,5 мкг/кг/мин
и сохраняется
более 12
смешанной
венозной крови
кислородом
часов на
фоне
отсутствия чувствительности
к
менее
70%,
акроцианоз,
олиго- и анурия)
инфузионной нагрузке.
174. Дополнительные признаки рефрактерного СШ
• Устойчивая гиперлактатемия или сниженный клиренслактата в условиях отсутствия тяжелой дисфункции печени,
дефицита тиамина, применения эпинефрина и лактатсодержащих растворов.
• Устойчивый
метаболический
лактат-ацидоз,
плохо
устраняемый инфузионной терапией, вазопрессорной и
инотропной поддержкой.
• Выраженная диастолическая гипотензия (АДДИАСТ. менее 50
мм рт. ст. в отсутствие дисфункции аортального клапана).
• Устойчивые микроциркуляторные нарушения, рефрактерные
к проводимой терапии.
• Глобальное повышение сосудистой проницаемости /
капиллярная утечка (GIPS).
• Синдром аккумуляции жидкости (FAS) – увеличение
кумулятивного гидробаланса параллельно с прогрессирующим
ухудшением органной функции.
175. Мероприятия первого часа
SIRS (2 или более)NEWS2 (2017)
1. Гипертермия >38°С или гипотермия
<36°С
2. Тахикардия >90/мин
3. Тахипноэ >20/мин или рСО2 <32
4. Лейкоцитоз (>12) или лейкопения (<4)
или >10% юных форм
Шоковый зал «Коммунарки»: NEWS2, ГАК и КОС (с лактатом), взятие биоматериала
для м/б исследований, экспресс-тест на SARS-CoV-2, СРБ/РСТ, СКАТ, антибиотик в/в,
инфузия сбалансированных кристаллоидов
и почти всегда одновременно норадреналин
176. Анафилаксия
Анафилаксия — это жизнеугрожающаясистемная реакция гиперчувствительности.
Она характеризуется быстрым развитием
потенциально жизнеугрожающих изменений
гемодинамики и/или нарушениями со
стороны дыхательной системы. Возможно
развитие анафилаксии с поражением кожи,
слизистых и желудочно-кишечного тракта без
гемодинамических и дыхательных
нарушений
177.
178. Анафилактический шок
Анафилактический шок (АШ) — это острая недостаточностькровообращения в результате анафилаксии, которая проявляется
снижением систолического артериального давления ниже 90 мм
рт. ст. или более чем на 30 % от рабочего уровня [1] и приводит к
гипоксии жизненно важных органов [2].
1 Sampson H., Muñoz-Furlong A., Campbell R., et al. Second symposium on the definition and management of anaphylaxis: Summary report —
Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J. Allergy and Clinical
Immunology. 2006; 117(2): 391–397. DOI: 10.1016/j.jaci.2005.12.1303
2 Анафилактический шок. В кн.: Аллергология. Федеральные клинические рекомендации. Глав. ред. акад. РАН Р.М. Хаитов, проф.
Н.И. Ильина. М.: Фармарус Принт Медиа, 2014: 35–47.
Без выраженных гемодинамических нарушений диагноз
шока неправомерен: например, жизнеугрожающий
бронхоспазм в сочетании с крапивницей –
анафилаксия, но не АШ.
179.
Аллергические болезниАнафилактический шок– клиническое
проявление системной аллергической
реакции немедленного типа
• Этапы анафилактической реакции
– связывание АГ по крайней мере с двумя
молекулами IgE на мембране тучной клетки или
базофила и активация этих клеток
– выброс активированными тучными клетками и
базофилами медиаторов
– действие медиаторов на сосудистую стенку,
систему свертывания крови, активация
эозинофилов, нейтрофилов, тромбоцитов
• Наиболее часто анафилактические реакции
вызывают лекарственные средства и яды
насекомых
180.
I тип гиперчувствительности анафилактический, атопический181. Этиологические факторы АШ
Медицинские препараты иматериалы:
антибиотики для
парентерального введения
(цефалоспорины,
пенициллины)
НПВС
йодсодержащие
рентгенконтрастные
средства
латекс
миорелаксанты
Яд насекомых, змей
Пищевые продукты:
коровье молоко
морепродукты
орехи
рыба
арахис
яйца
182. Эпидемиология анафилаксии
В общей популяции заболеваемость1,5–7,9 на 100 000 населения в год
Смертность от анафилаксии составляет
до 0,0001 %, а летальность — до 1 %
183.
Анафилактоидный шок• Клинически сходен с
анафилактическим, но обусловлен не
взаимодействием АГ с АТ, а
непосредственным воздействием
различных веществ на базофилы и
тучные клетки с их последующей
дегрануляцией.
184.
Биологические эффекты медиаторованафилаксии
• Гистамин
– сокращение гладких мышц бронхов
– отек слизистой дыхательных путей
– увеличение выработки слизи в дыхательных путях
– сокращение гладких мышц ЖКТ (тенезмы, рвота,
понос)
– снижение тонуса сосудов и увеличение их
проницаемости
– эритема, крапивница, отек Квинке, обусловленные
повышением сосудистой проницаемости
– снижение ОЦК, уменьшение венозного возврата
185.
Биологические эффекты медиаторованафилаксии
• Лейкотриены
– спазм гладких мышц бронхов
– усиление действия гистамина на органымишени
• Калликреин (базофилы)
– участвует в образовании кининов, которые
повышают проницаемость сосудов и
снижают АД
• Фактор активации тромбоцитов
– стимулирует выброс тромбоцитами
гистамина и серотонина
186.
Биологические эффекты медиаторованафилаксии
• Анафилактический фактор
хемотаксиса эозинофилов
– стимулирует приток эозинофилов
– стимулирует выработку эозинофилами
БАВ, блокирующих действие медиаторов
тучных клеток
• Простагландины
– повышают тонус гладких мышц
– повышают проницаемость сосудов
187.
Клиническая картинаанафилактического шока
• Симптоматика развивается через
несколько секунд или минут после
контакта с аллергеном
• Покалывание, ощущение жара в
конечностях
• Слезотечение, чихание
• Отек век, гортани, ринорея, сухой кашель
• Гиперемия кожи, высыпания
(крапивница), зуд
• Тошнота, рвота, диарея, боли в животе
188.
Клиническая картинаанафилактического шока
• Снижение АД, нарушения сердечного
ритма
• Беспокойство
• Угнетение сознания
• Удушье, свистящее дыхание бронхоспазм
• Судороги
• Непроизвольное мочеиспускание
• Смерть от отека гортани, бронхоспазма
или от острой сердечно-сосудистой
недостаточности и отека головного мозга
189. Классификация АШ по характеру течения
o Злокачественноеo Типичное
o Затяжное
o Рецидивирующее
o Абортивное
190.
Лечение анафилактических реакций• Больного кладут на спину с приподнятыми
ногами
• Обеспечение проходимости дыхательных
путей
• Кислород средним потоком через лицевую
маску
• При остановке дыхания и кровообращения –
СЛР
• Прекратить поступление аллергена в
организм (прекратить в/в введение, удалить
жало насекомого, выше места инъекции или
ужаления наложить венозный жгут)
191.
Лечение анафилактических реакций• Препарат выбора - адреналин
–
Всем пациентам с анафилаксией/АШ рекомендуется в/м введение эпинефрина в
переднелатеральную поверхность верхней трети бедра, при необходимости — через
одежду (данная локализация предпочтительна в сравнении с введением в
дельтовидную мышцу и подкожным введением)
(А 1)
–
Всем пациентам с анафилаксией/АШ рекомендуется введение эпинефрина** из
расчета 0,01 мг/кг, максимальная разовая доза для взрослого пациента составляет
0,5 мг, для ребенка — 0,3 мг
–
Пациенту с анафилаксией/АШ при отсутствии ответа на первую дозу не менее чем
через 5 мин рекомендуется ввести повторную дозу эпинефрина для достижения
клинического эффекта
–
Пациенту с анафилаксией/АШ при отсутствии эффекта от в/м введения эпинефрина
рекомендуется ввести его в/в в разведении до 1 : 10000 (1 мл раствора эпинефрина на
9 мл раствора натрия хлорида 0,9 %), разовая болюсная доза — 50 мкг,
предпочтительно титрование) Пациенту с анафилаксией/АШ при неэффективности
трех болюсов эпинефрина**, введенных в/в или в/м, рекомендуется начать инфузию
эпинефрина** в дозе 0,1 мкг/кг/мин с последующим титрованием дозы (до
1 мкг/кг/мин)
Адреналин препятствует высвобождению из тучных клеток и
базофилов гистамина и других медиаторов анафилаксии
192.
Лечение анафилактических реакций• В/в инфузия жидкости
– Кристаллоиды 20 мл/кг
• Системные глюкокортикостероиды
взрослым: дексаметазон 8–32 мг в/в капельно, 90–120 мг в/в
струйно преднизолон или 50–120 мг в/в струйно
метилпреднизолон, гидрокортизон в/м по 100–150 мг каждые 4 ч в
течение 48 ч; затем — каждые 8–12 ч, бетаметазон: глубоко в/м
14 мг;
детям: метилпреднизолон 1 мг/кг, максимум 50 мг, или
преднизолон 2–5 мг/кг, или гидрокортизон 1–2 мг/кг каждые 4 ч,
оптимальная суточная доза — 6–9 мг/кг.
193. Лечение анафилактических реакций
Пациенту с анафилаксией/АШ после стабилизации АД,при наличии проявлений со стороны кожи и
слизистых, для уменьшения проницаемости
капилляров, отека тканей, зуда и гиперемии
рекомендуется введение блокаторов Н1гистаминовых рецепторов
Рекомендуемые дозировки: клемастин 0,1 % — 2 мл (2 мг)
взрослым для в/в или в/м введения, детям — в/м по 25 мкг/кг в
сутки, разделяя на две инъекции; дифенгидрамин для
взрослого — 25–50 мг, для ребенка весом менее 35–40 кг —
1 мг/кг, максимально 50 мг, хлоропирамин 2 % — 1 мл (20 мг)
для в/в или в/м введения взрослым 1–2 мл, детям — начинают с
дозы 5 мг (0,25 мл)
При сохраняющемся бронхоспазме –селективный 2адреномиметик (салбутамол)
194.
Лечение анафилактических реакций• На фоне приема -адреноблокаторов риск
анафилаксии повышен, а эффективность
2-адреностимуляторов снижена. В таких
случаях в качестве инотропного средства
вводят глюкагон 5-15 мкг/мин в/в
• После разрешения острой фазы тяжелой
анафилактической реакции – наблюдение
в ОИТ в течение 12 часов (возможна
поздняя фаза реакции)
195.
Особенности анафилаксии вовремя общей анестезии
• Диагностика запаздывает, поскольку
больной не может указать на первые
симптомы, а большая часть кожного
покрова скрыта простынями
• Первые клинические симптомы –
внезапная гипотензия, бронхоспазм,
резкое снижение сатурации, повышение
давления в дыхательных путях на вдохе
196.
Причины анафилаксии во времяобщей анестезии
• Тиопентал натрия (1:400 = 1:30000)
• Сукцинилхолин (чаще без участия IgE)
• Наркотические аналгетики (без участия IgE)
• Антибиотики
• Гипертонические растворы
• Препараты крови
• В/в рентгеноконтрастные препараты
• Латекс
• Окись этилена
• Костный цемент (метилметакрилат) –
механизм реакции до конца неизвестен
197.
Анафилактоидные реакции вовремя общей анестезии
• Распространенность – от 1:5000 до 1:15000
• В 4-6% случаев эти реакции приводят к
смерти
• Чаще всего анафилактоидные реакции во
время общей анестезии вызывают
миорелаксанты и препараты для вводной
анестезии
• Анафилактоидные реакции часто
развиваются при первом применении
препарата
• Анафилактоидные реакции лечат так же, как
анафилактические
198. Профилактика анафилактических реакций
Всем пациентам с отягощенным аллергоанамнезомперед оперативным вмешательством или
рентгеноконтрастным исследованием
рекомендуется проводить премедикацию: вводят
дексаметазон 4–8 мг в/м или преднизолон 30–60 мг
в/м или в/в капельно на 0,9% растворе натрия
хлорида
клемастин 0,1% 2 мл или хлоропирамина
гидрохлорид 0,2% 1–2 мл в/м или в/в на 0,9%
растворе натрия хлорида или 5% растворе
декстрозы за 1 ч до вмешательства
199.
200. Алгоритм «Коммунарки»
Прекратить доступ аллергенаЭпинефрин в/м 0,01 мг/кг, макс 0,5, реб 6-12 лет 0,3, до 6 л 0,15
Венозный доступ, в/в кристаллоиды
Через 5 мин оценить эффект, при необходимости повторить в/м
эпинефрин
Через 5 мин вновь оценить эффект, при необходимости в/в 1 мл на
10 мл физ. р-ра
Через 5 мин при отсутствии эффекта от трех инъекций инфузия 0,1
мкг/кг/мин с титрованием до 1 мкг/кг/мин
При необходимости – вызов реанимационной бригады, СЛР
При бронхоспазме салбутамол ингаляционно
Преднизолон 90-120 мг в/в, детям 2-5 мг/кг в/в
После стабилизации при наличии кожных проявлений хлорпирамин
2% взрослым 1-2 мл, детям 0,25 мл
Перевод в ОРИТ




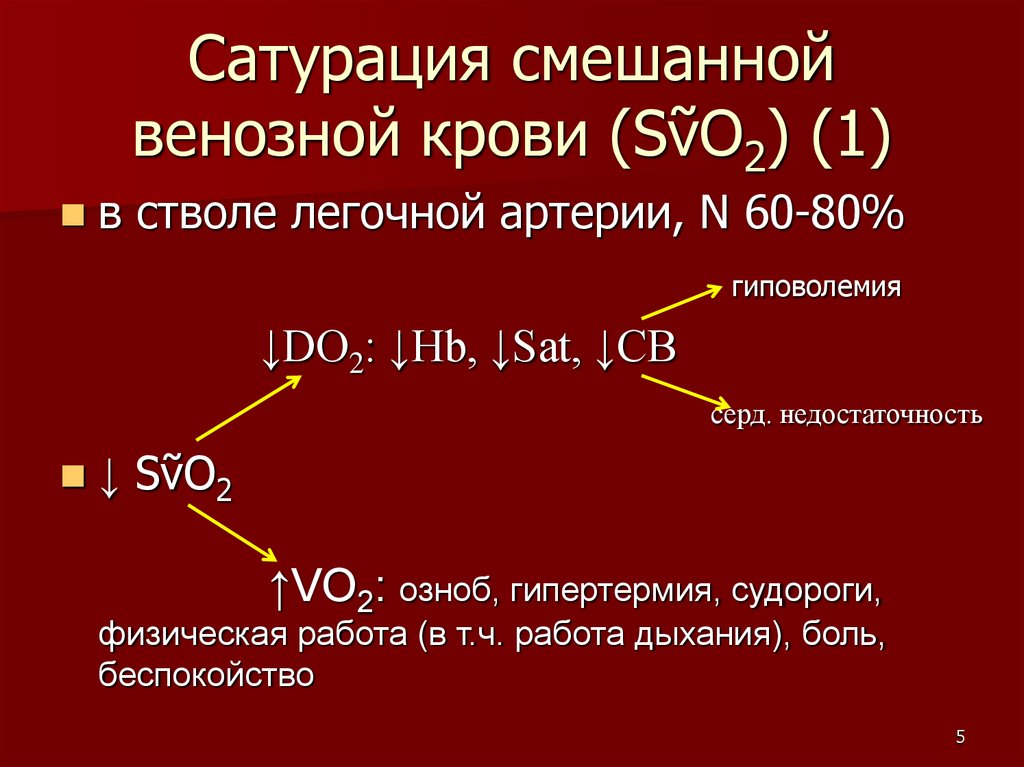


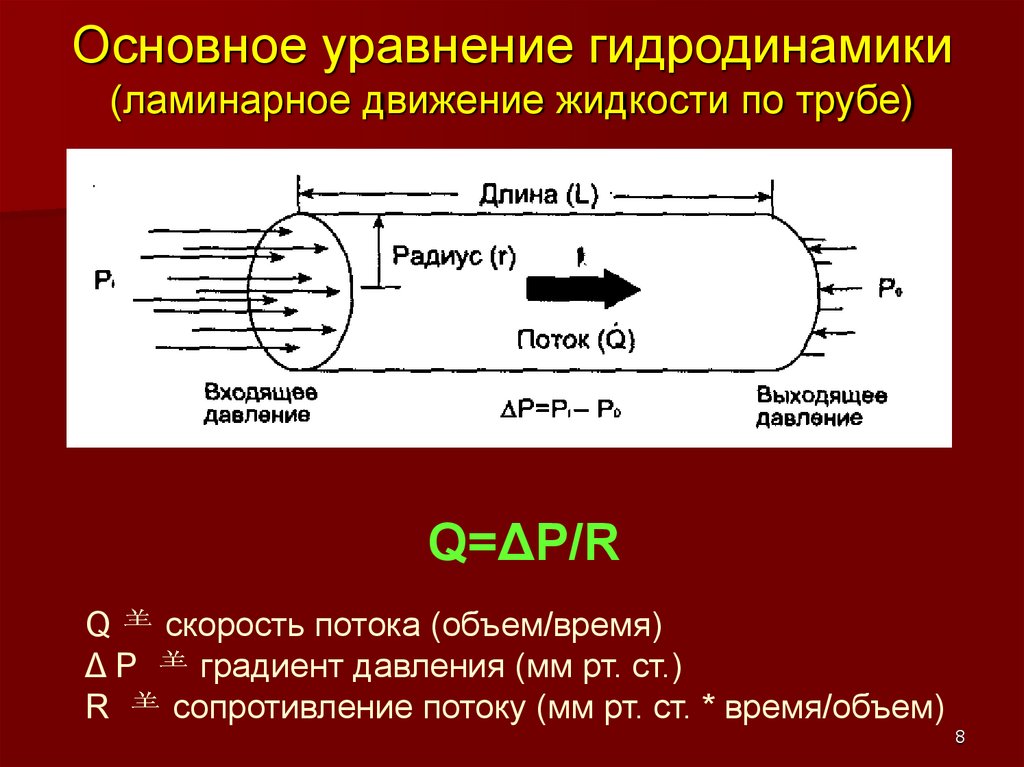









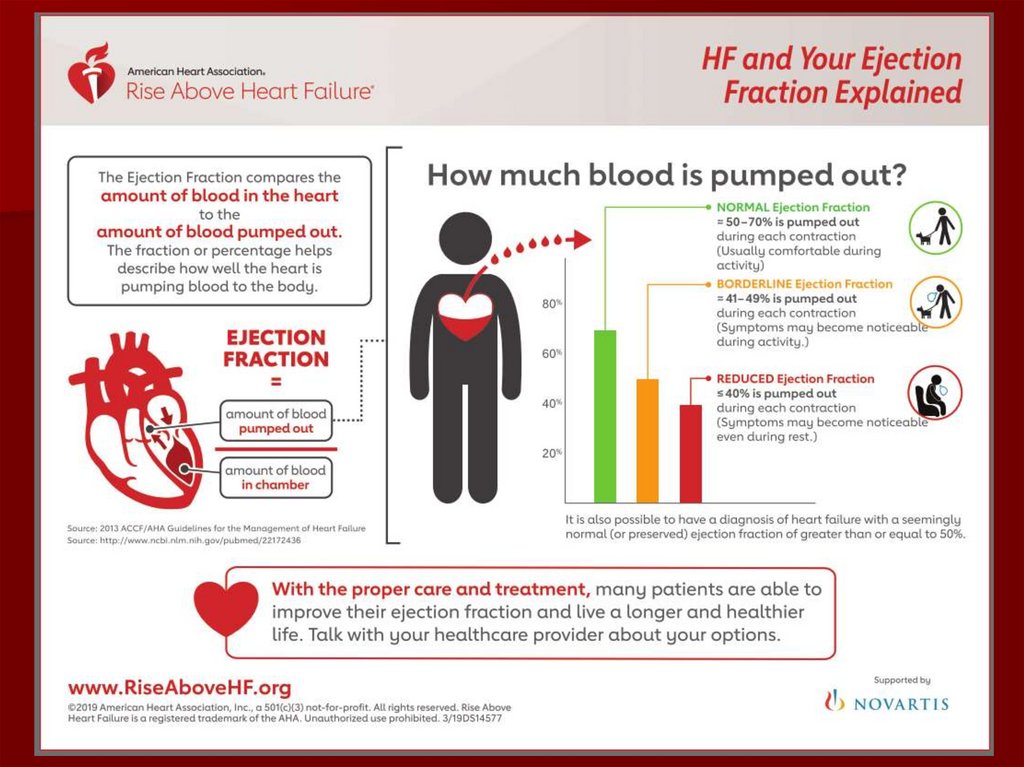
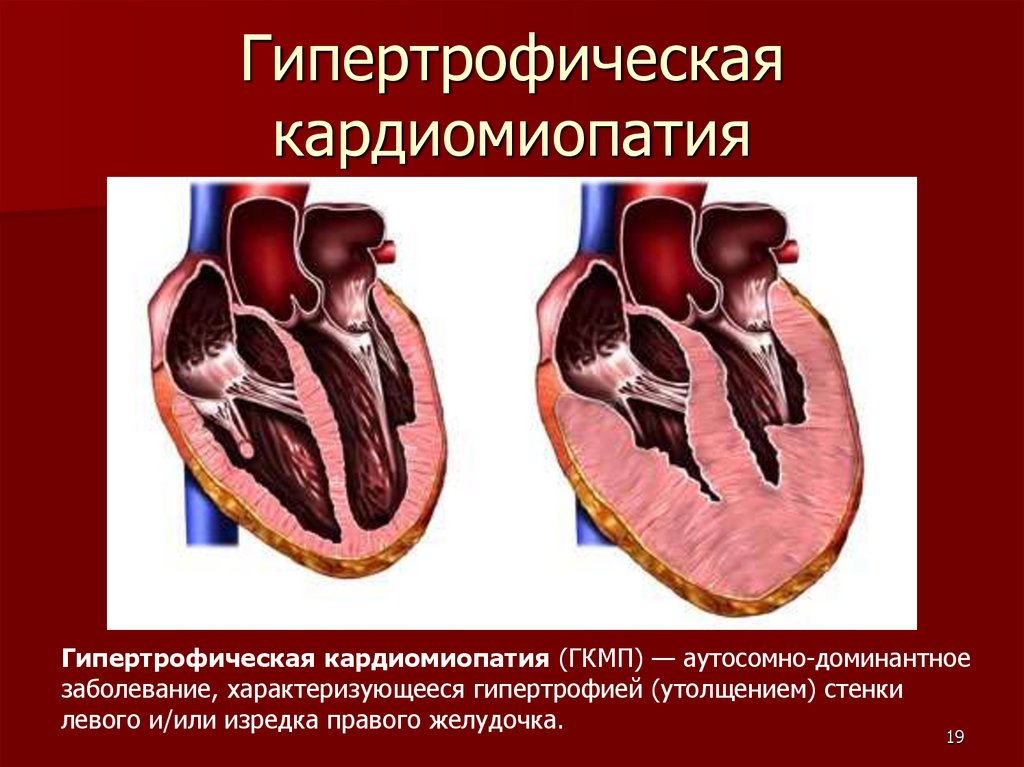


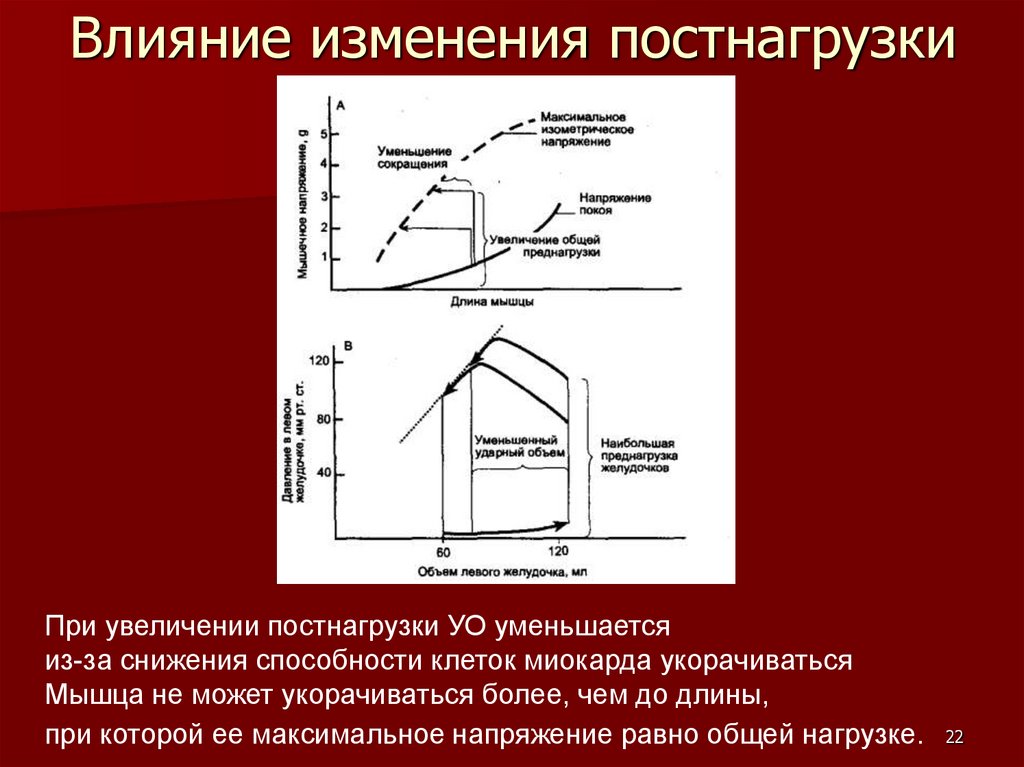

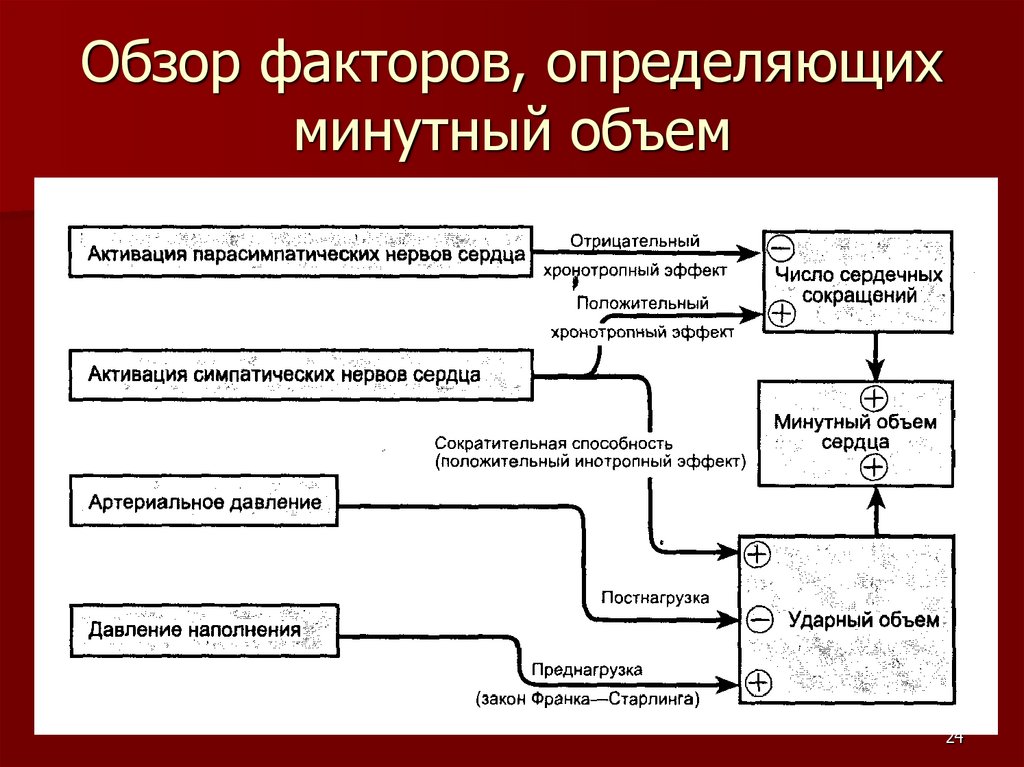



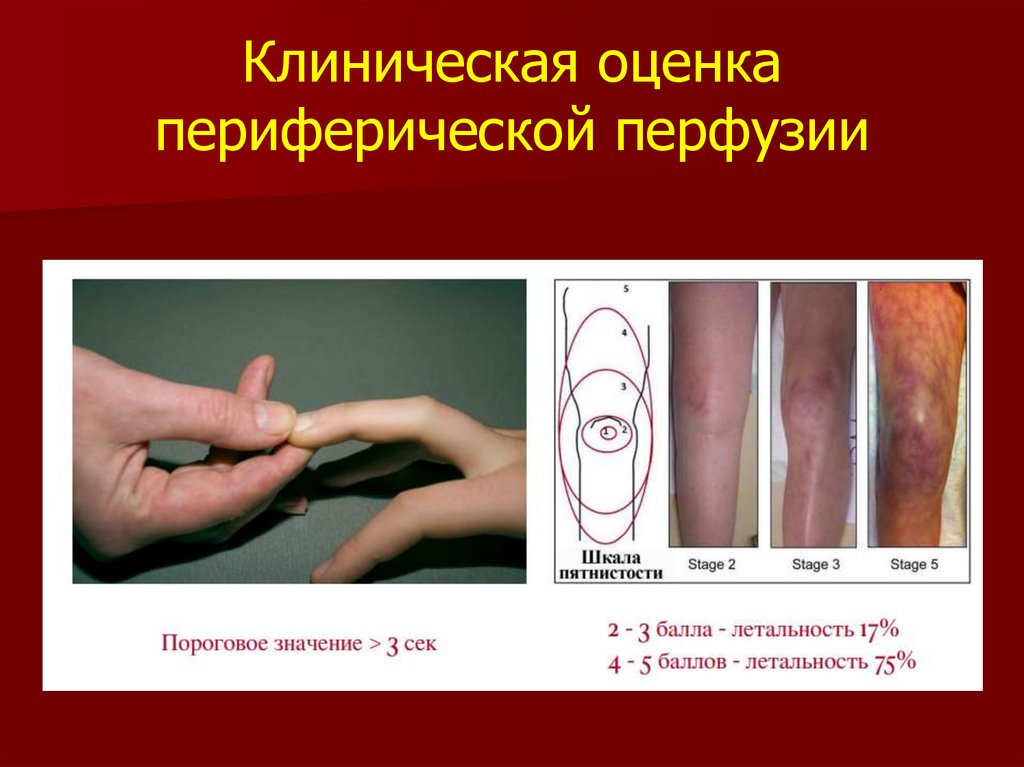







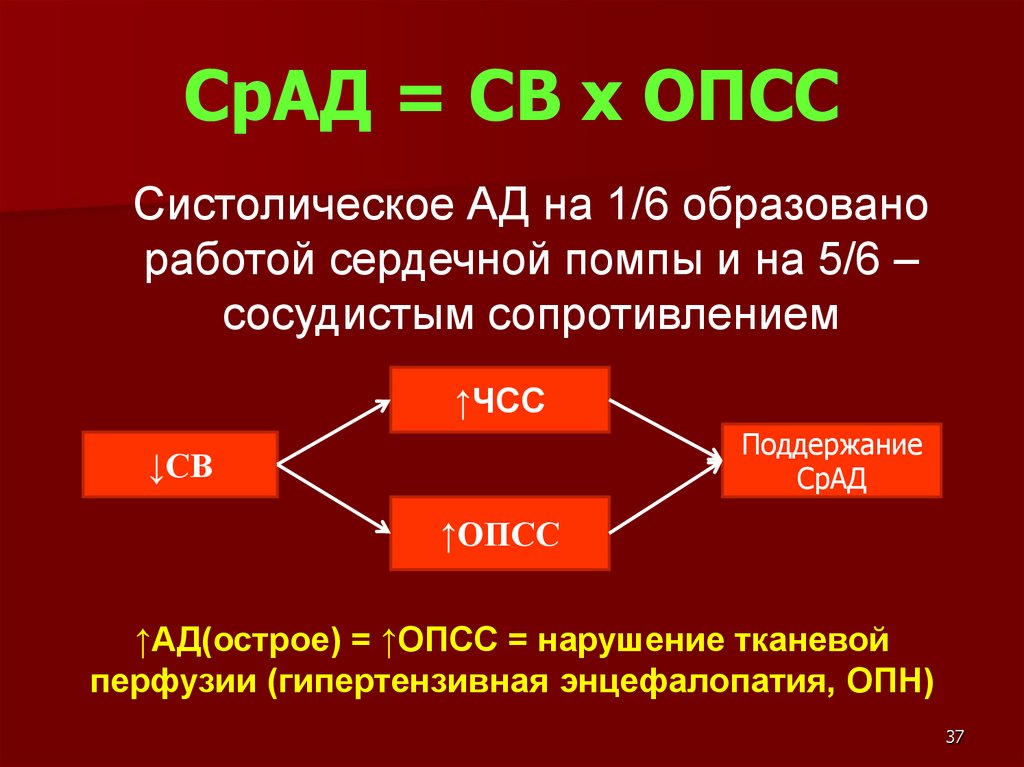









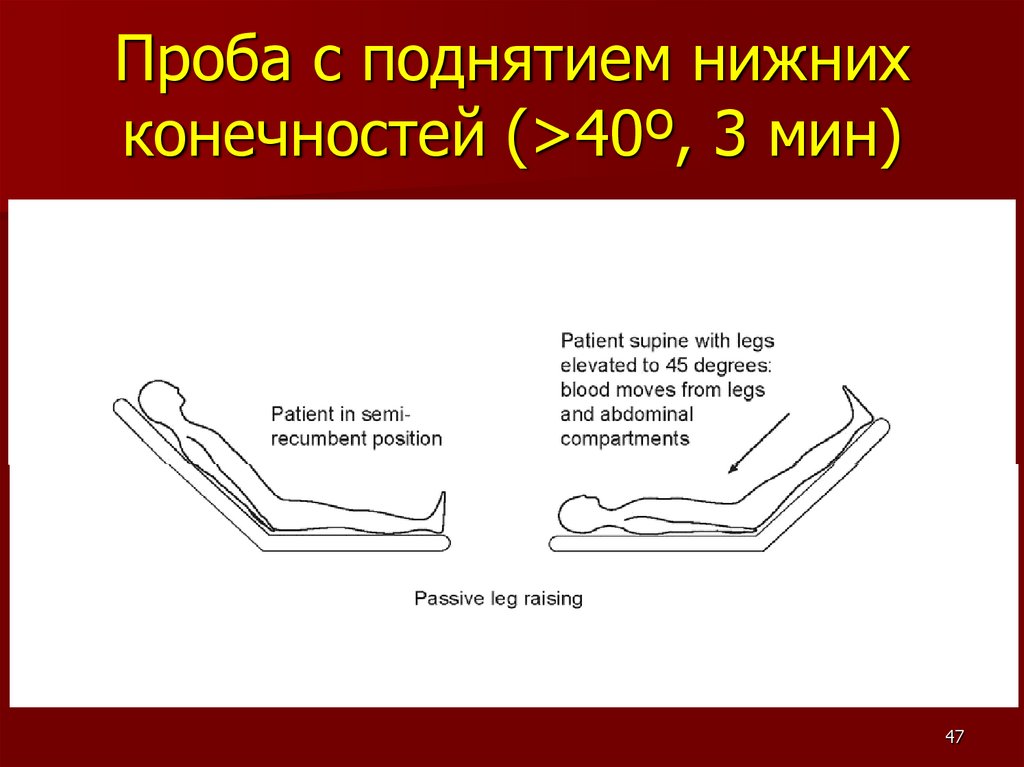
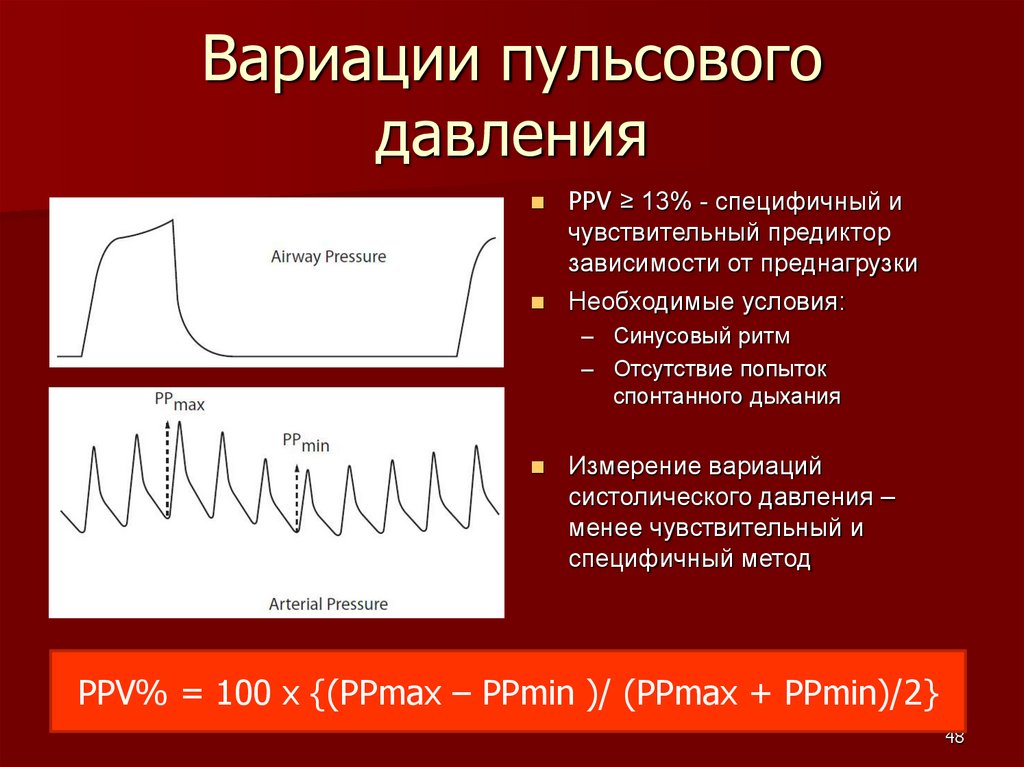
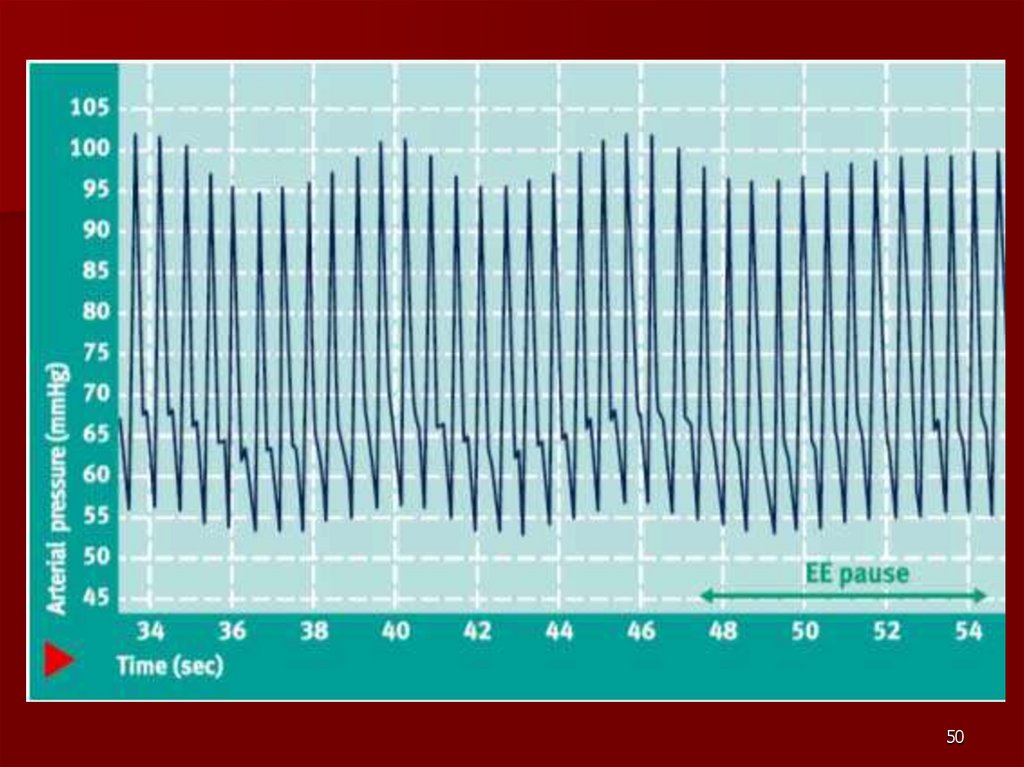
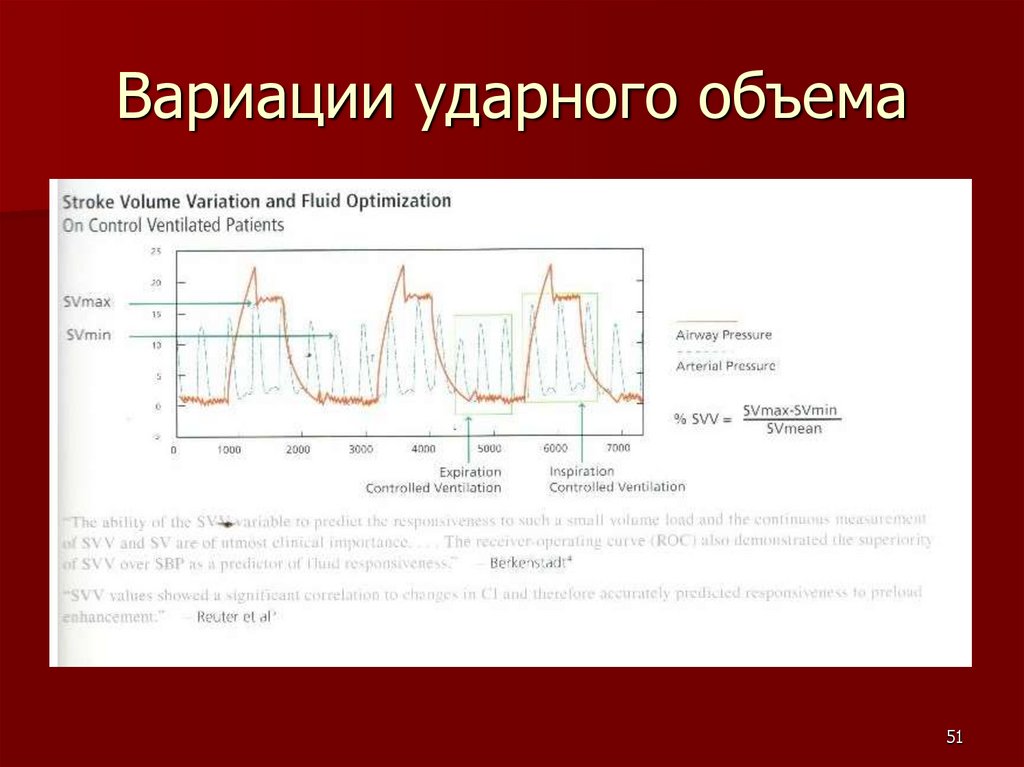
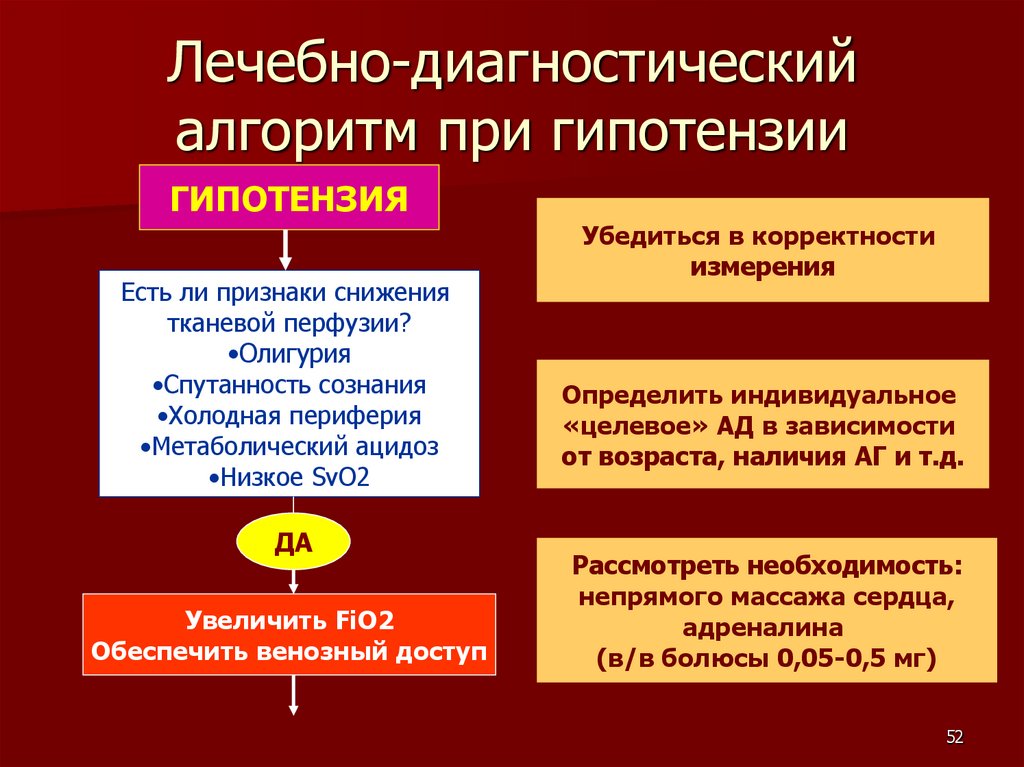
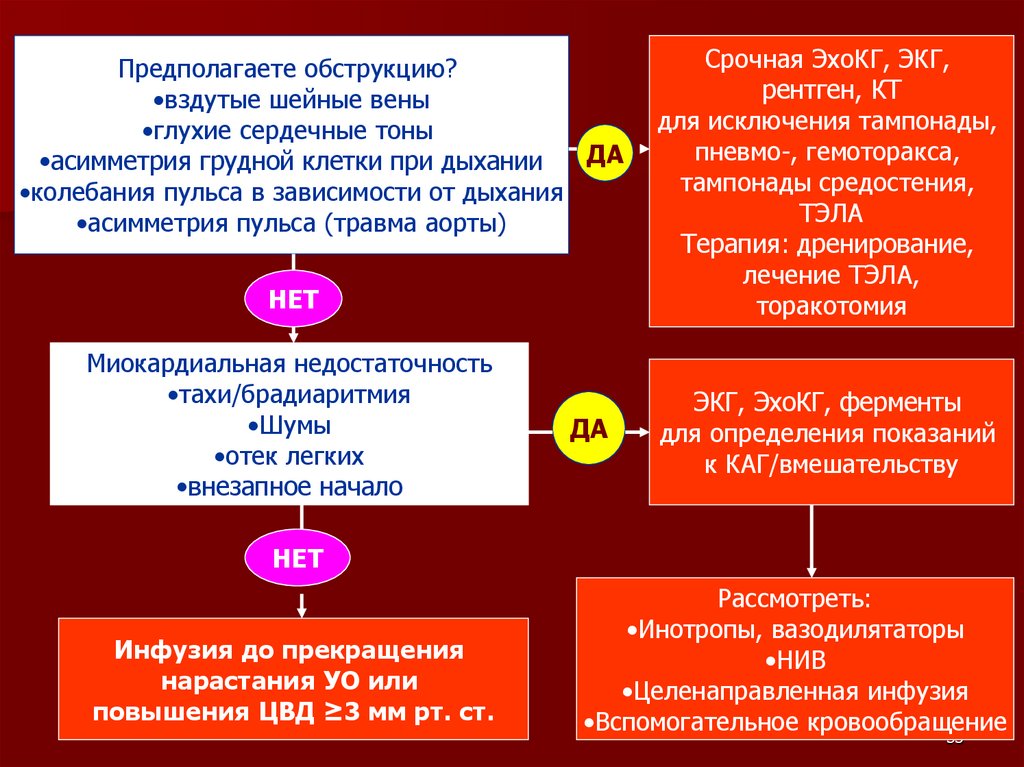
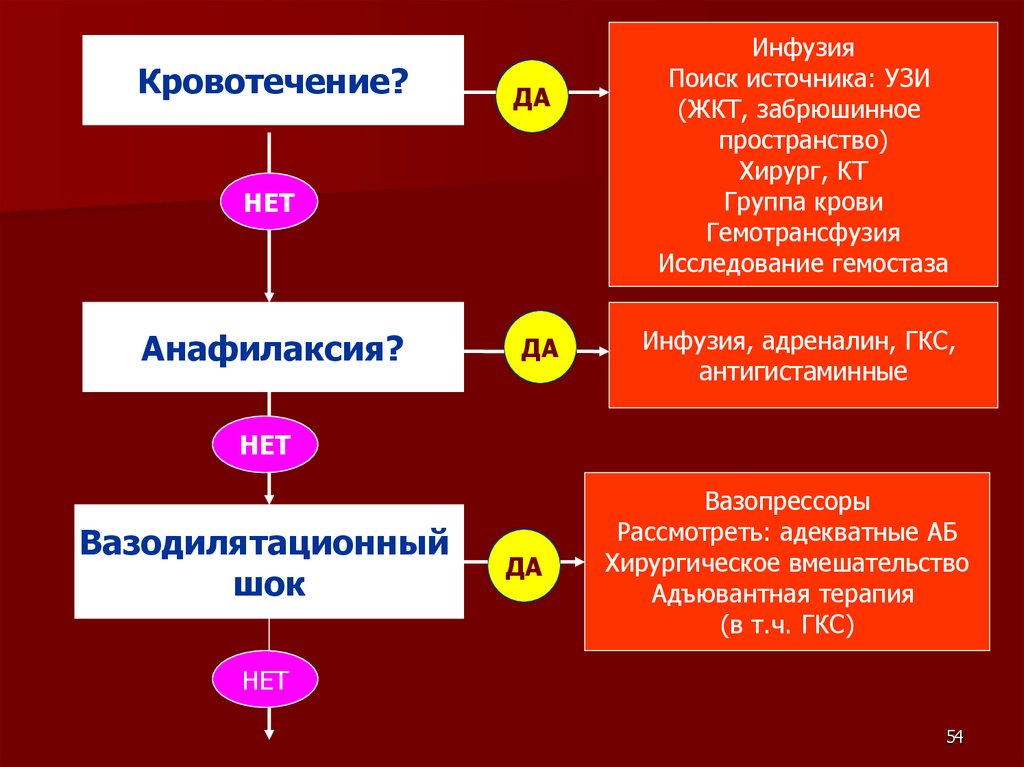
















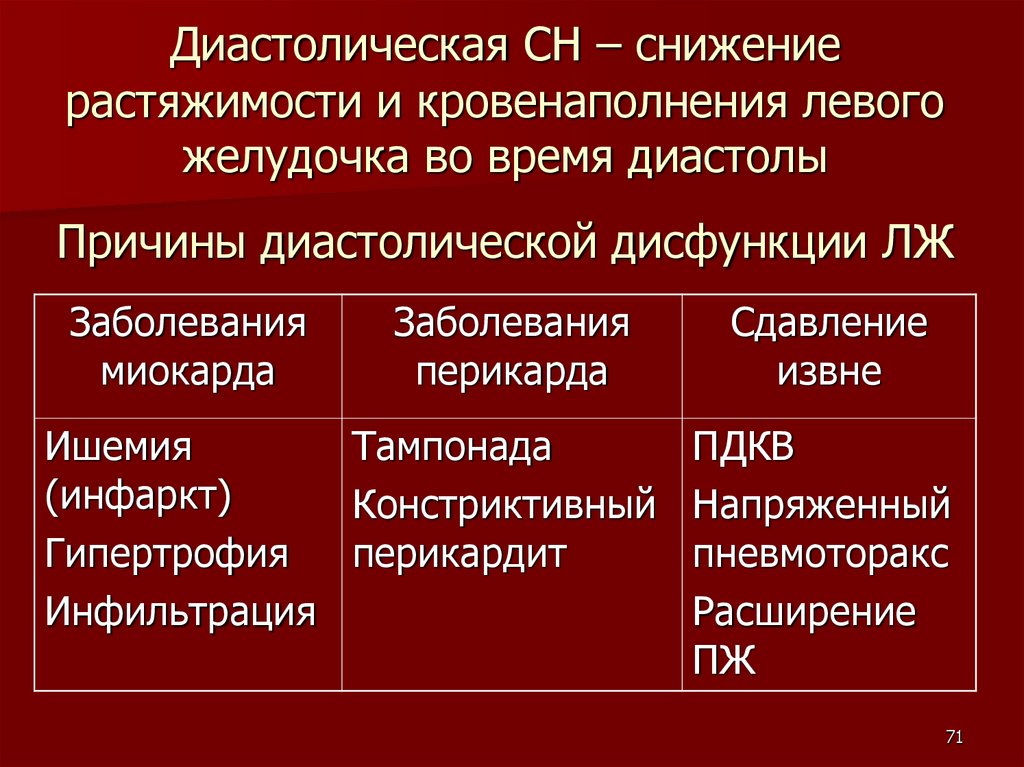



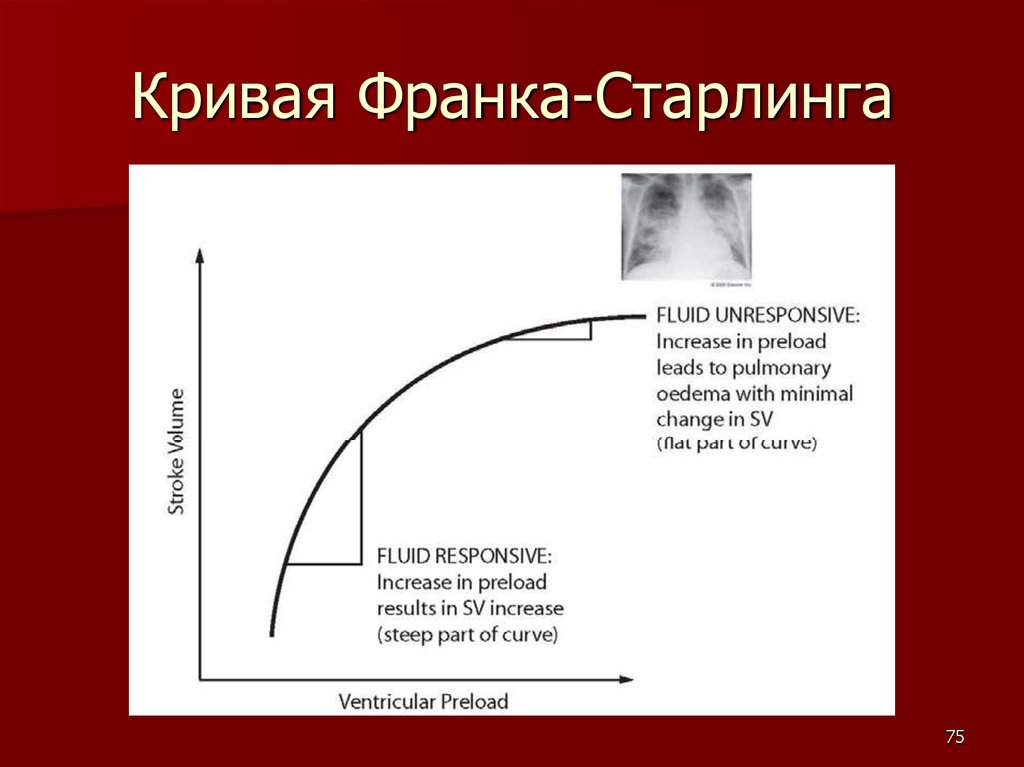




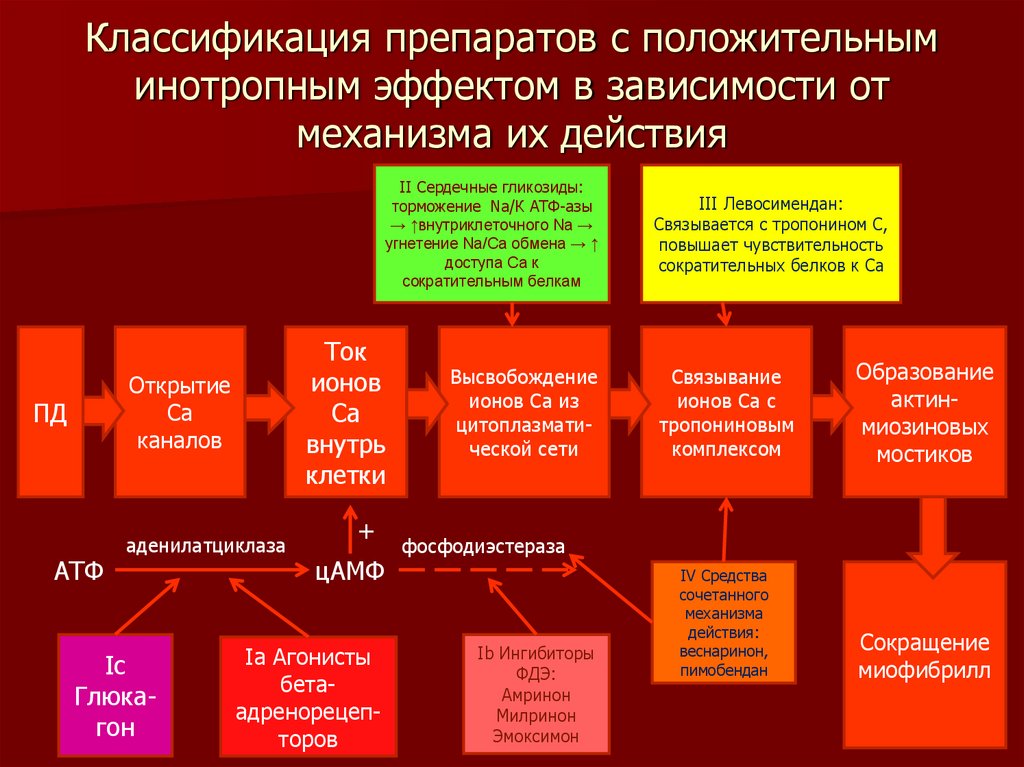







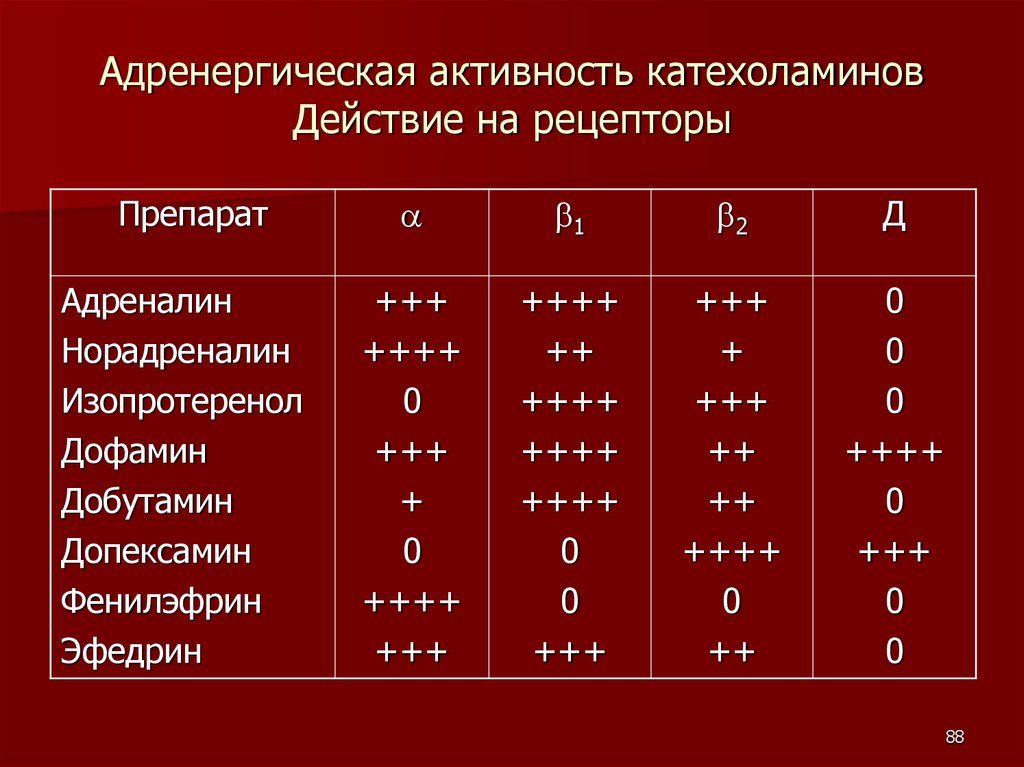


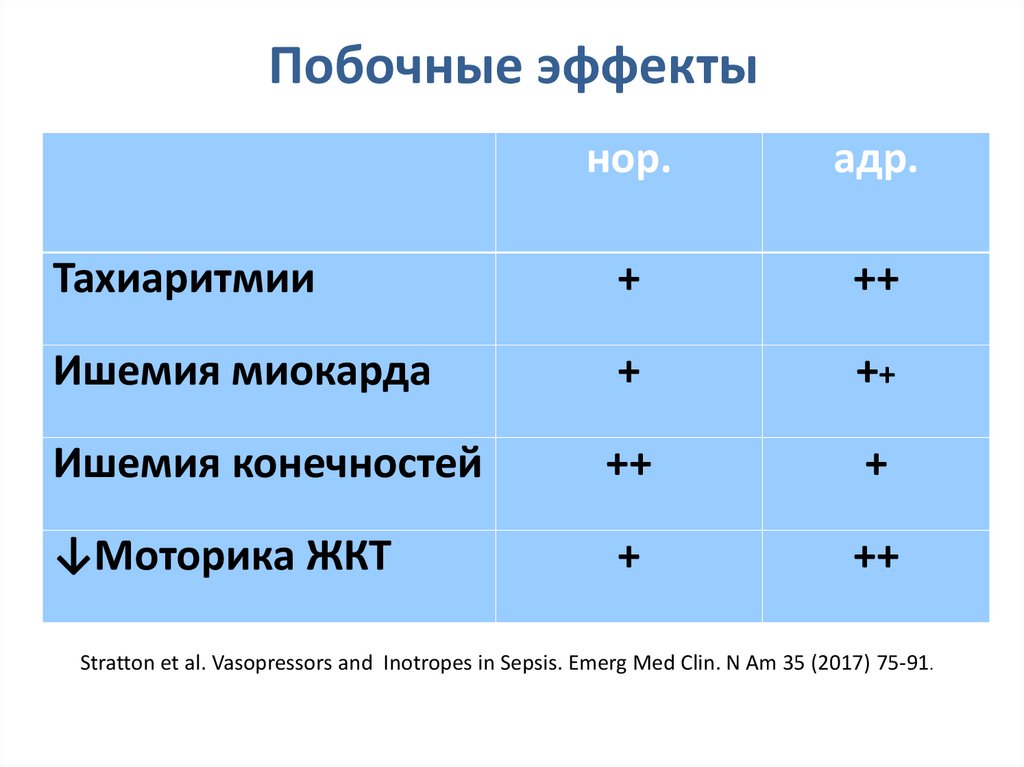








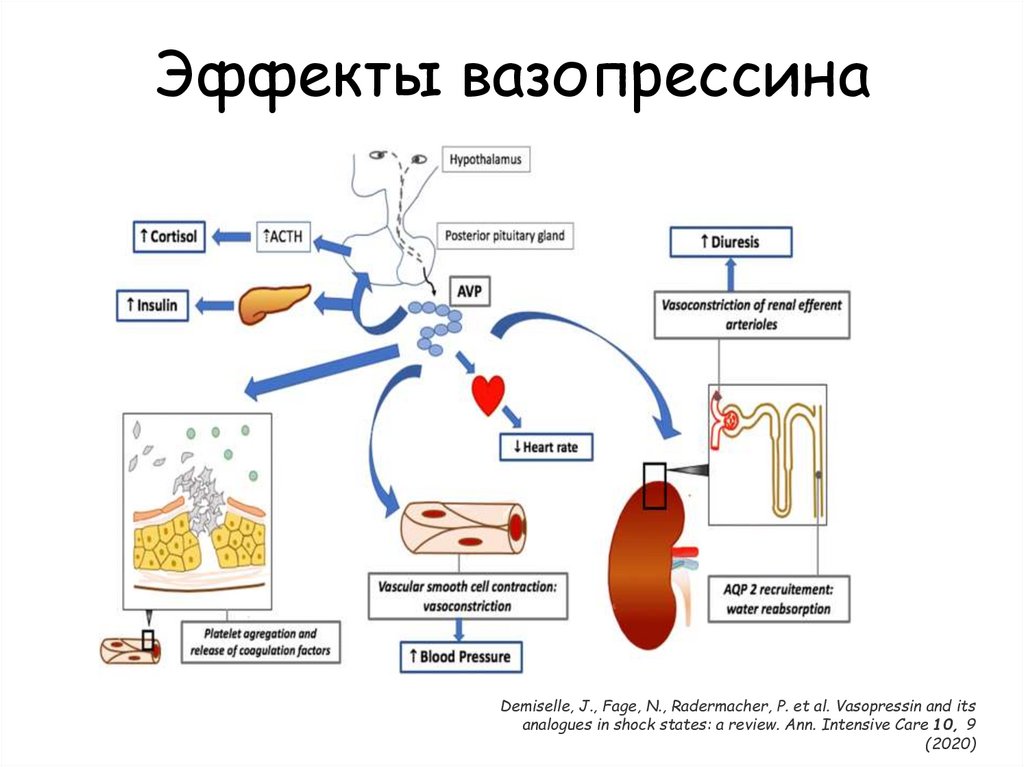












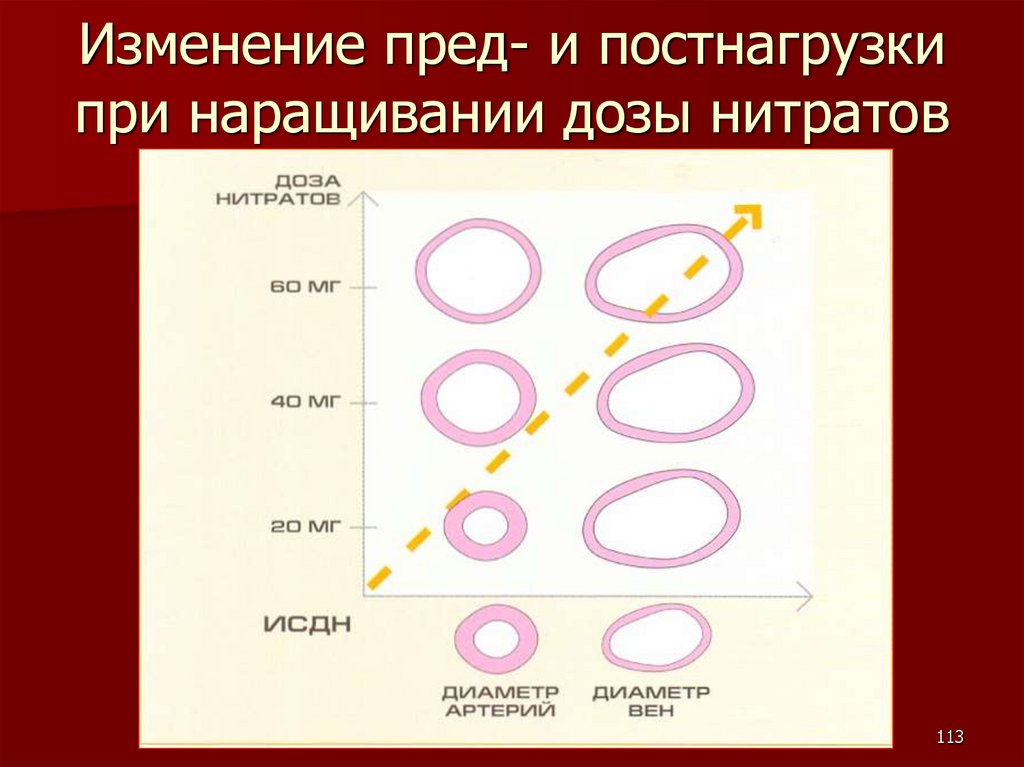




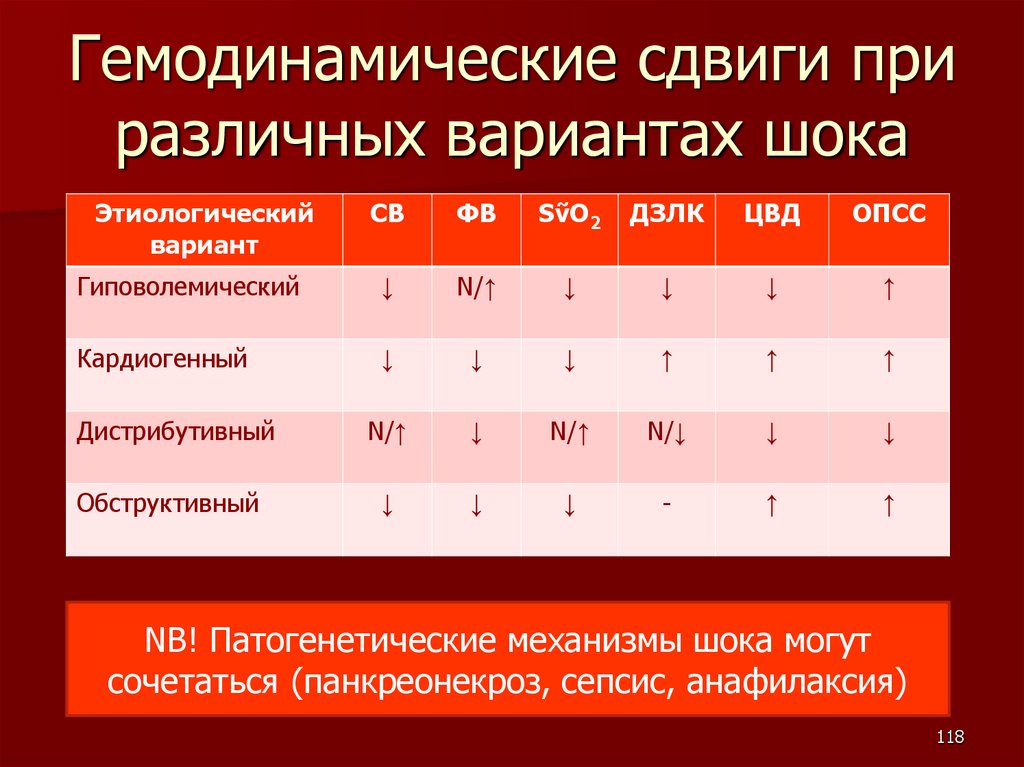
















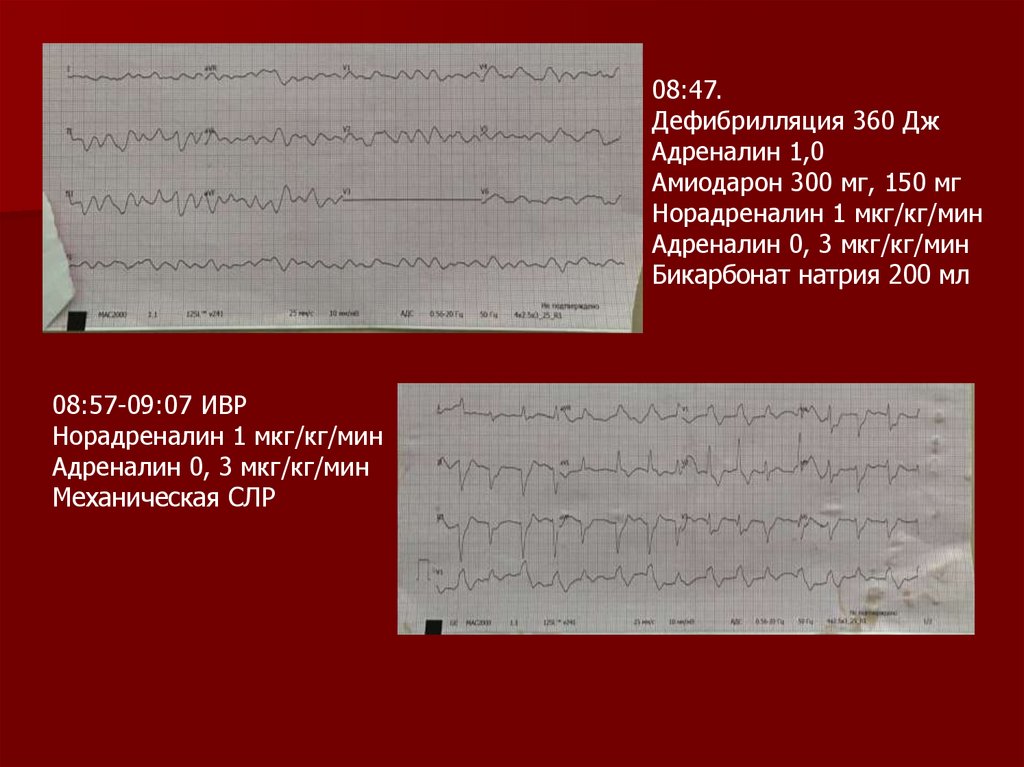

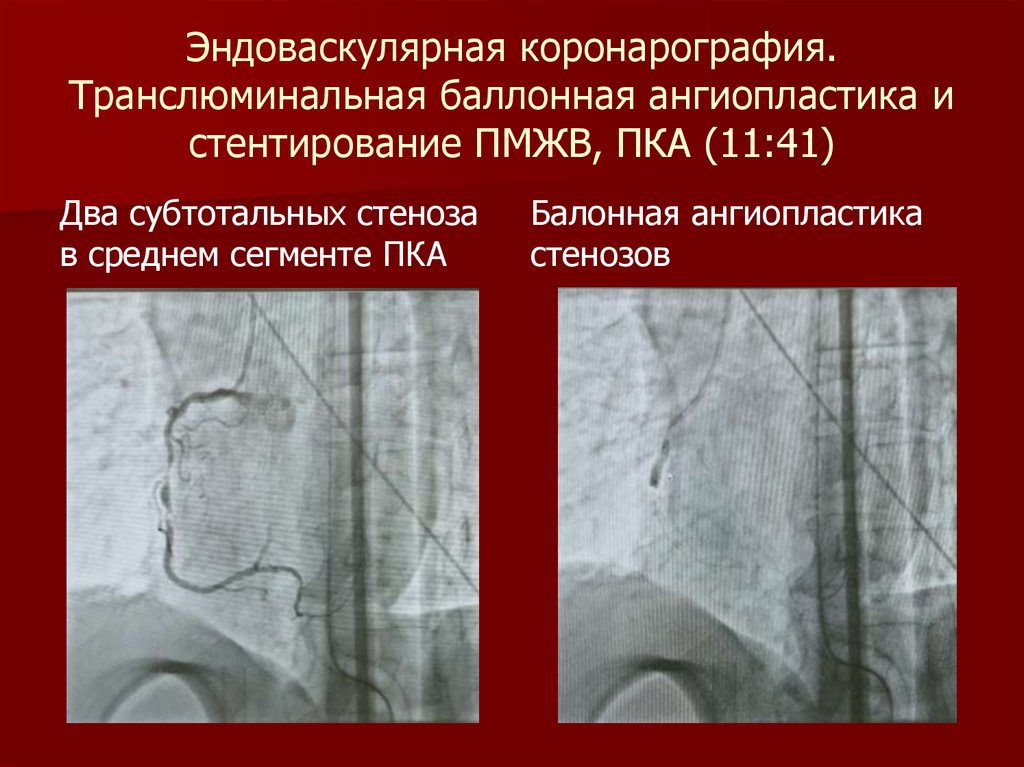
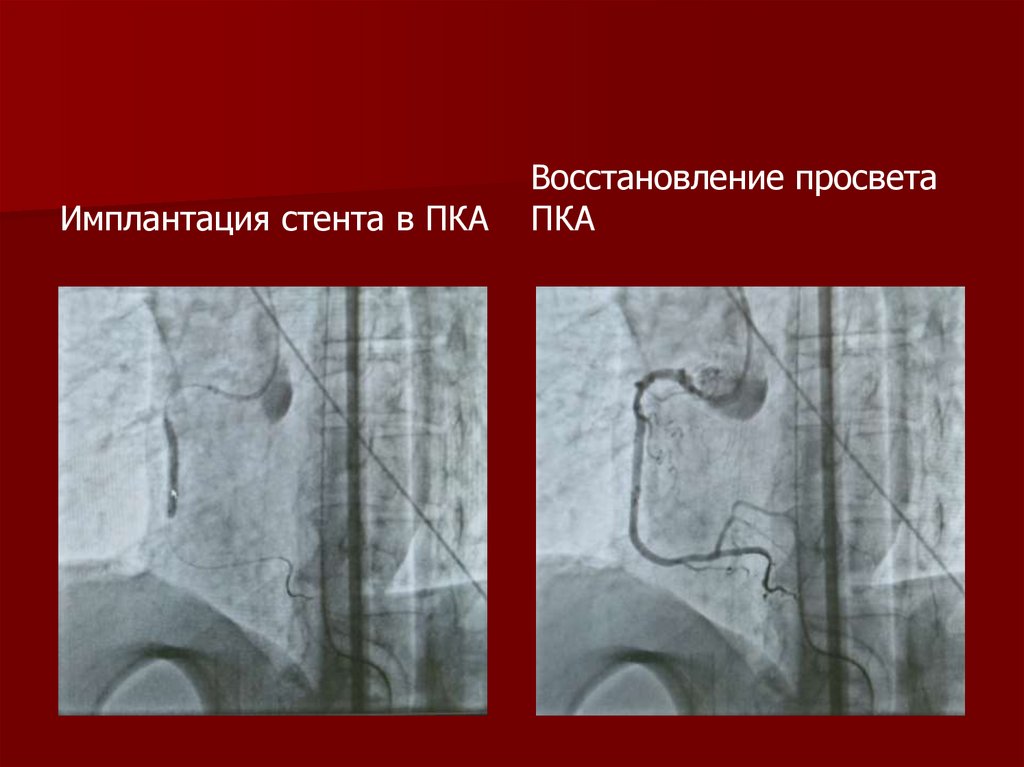
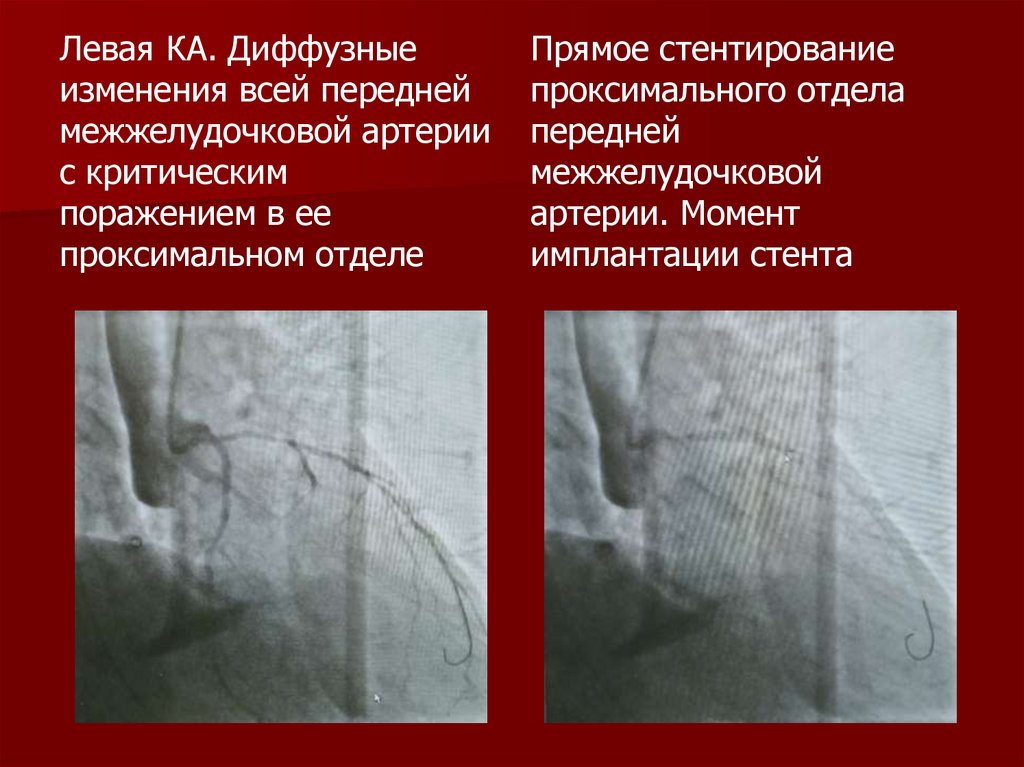
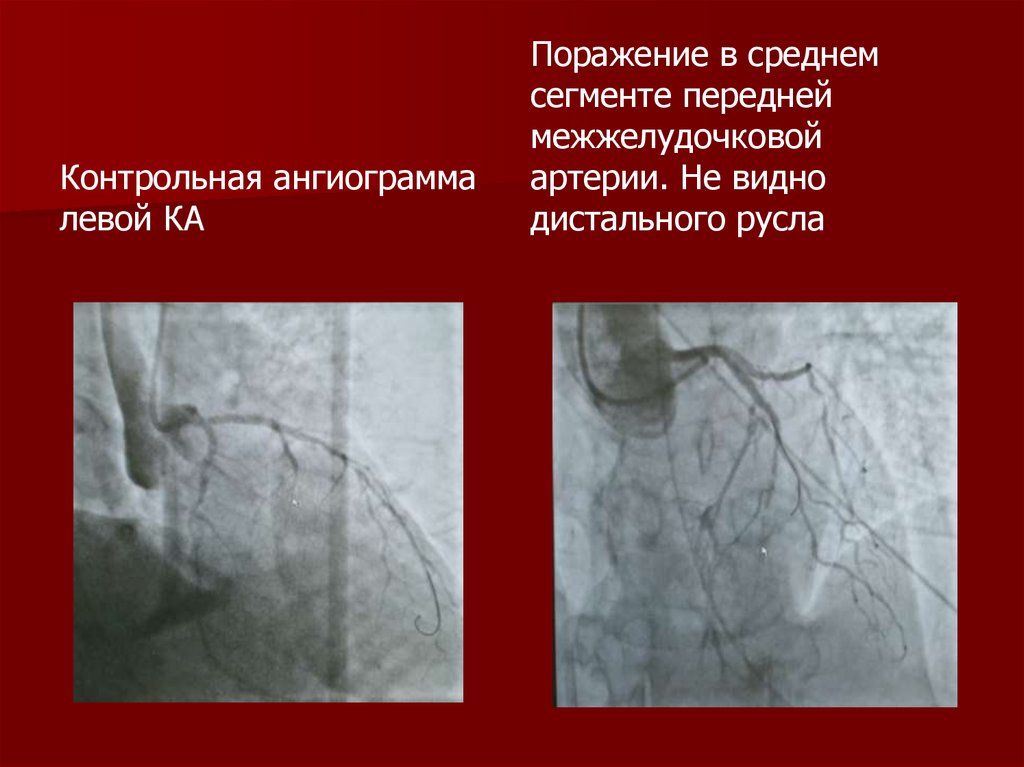
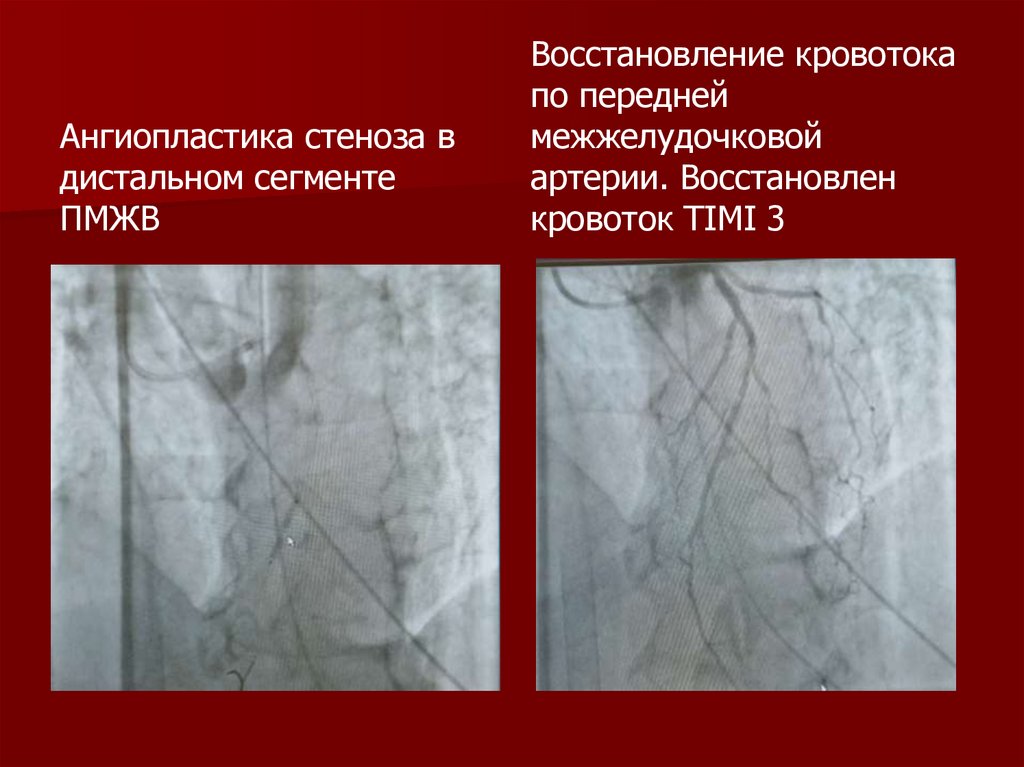





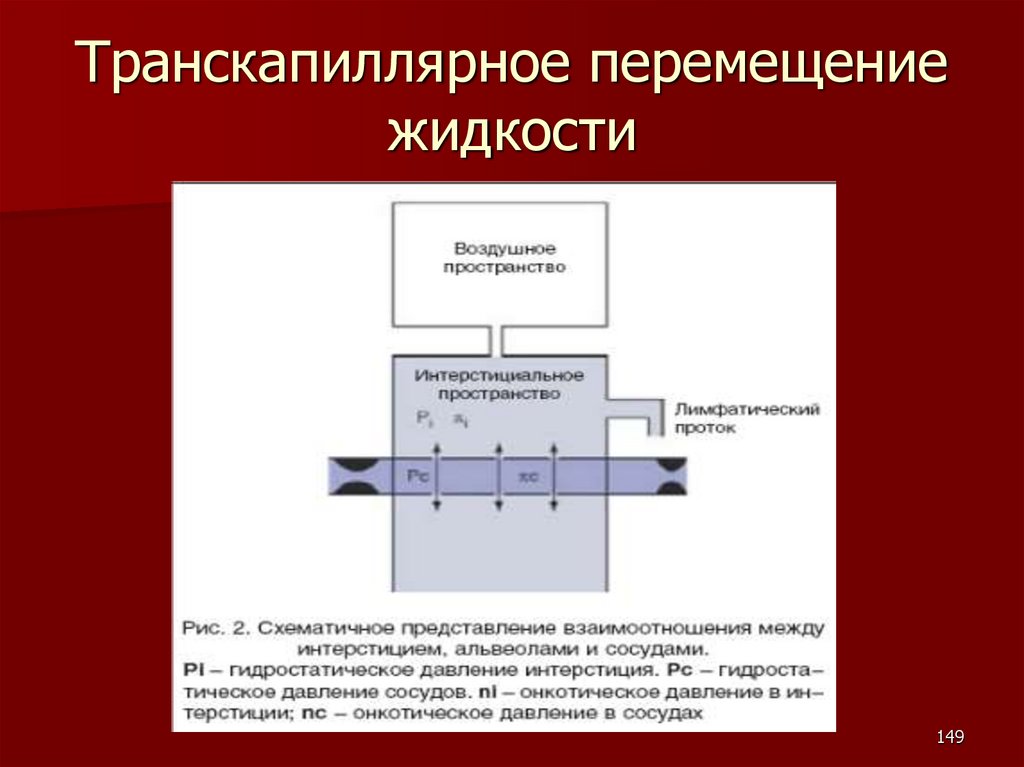







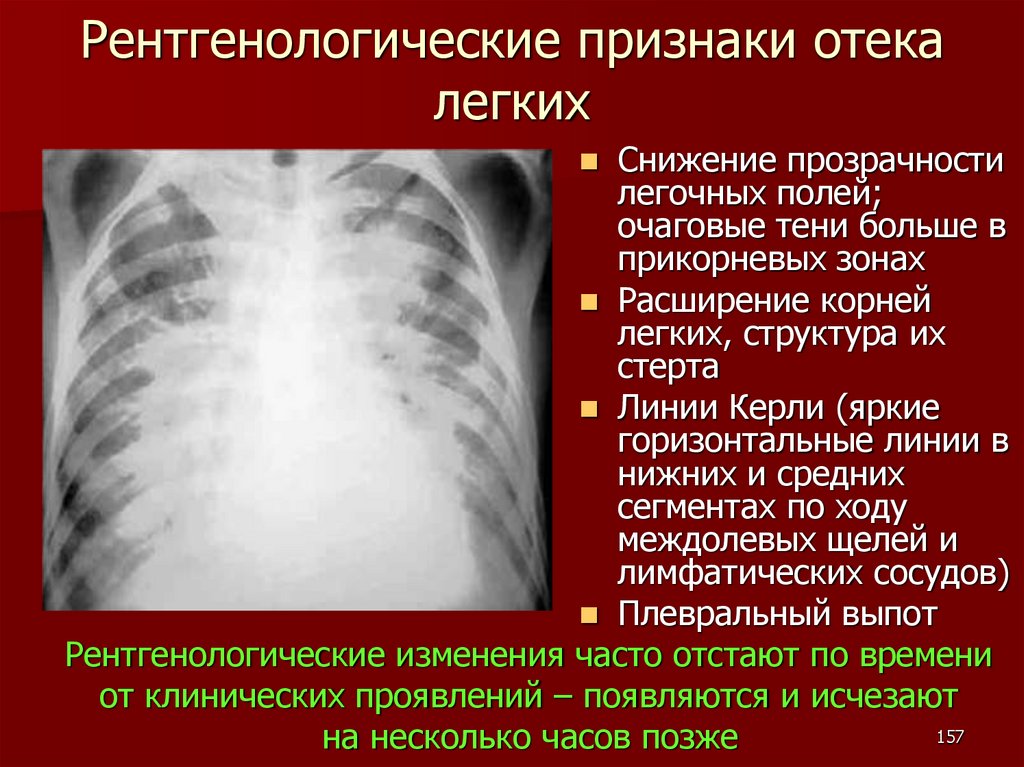











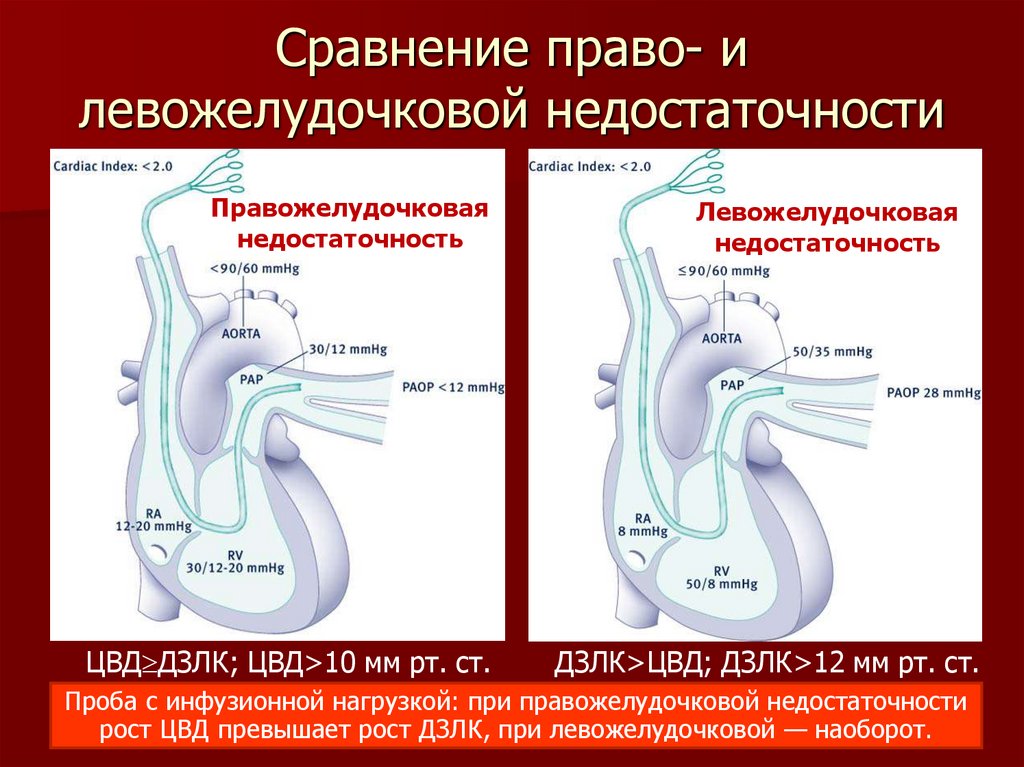
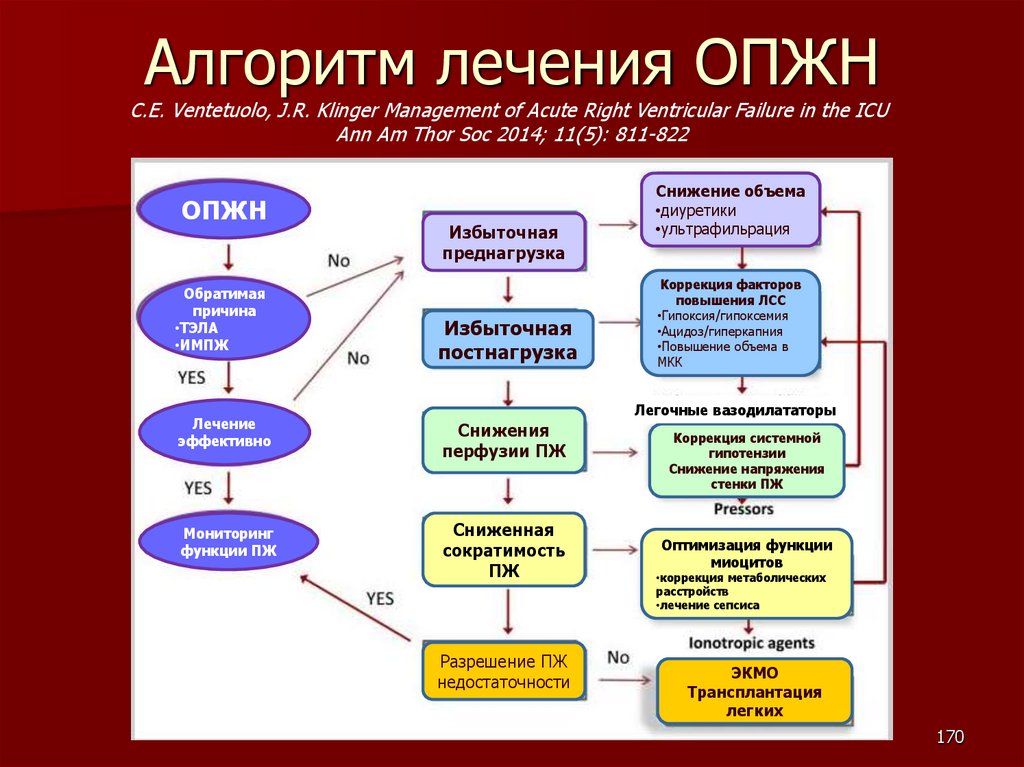

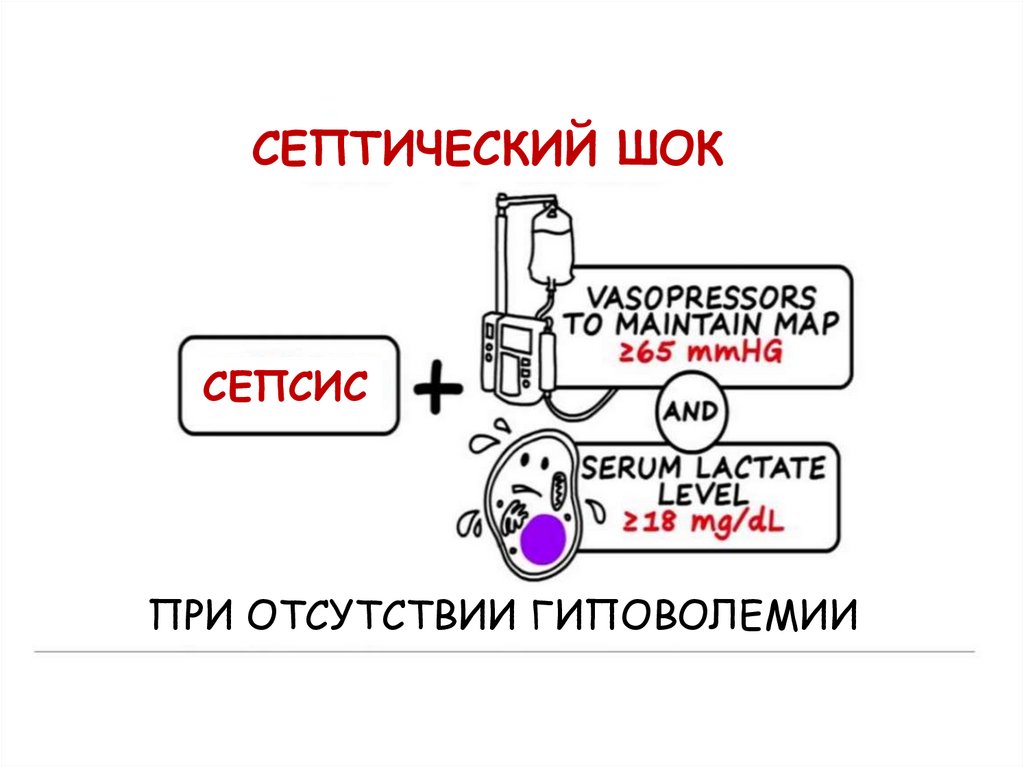


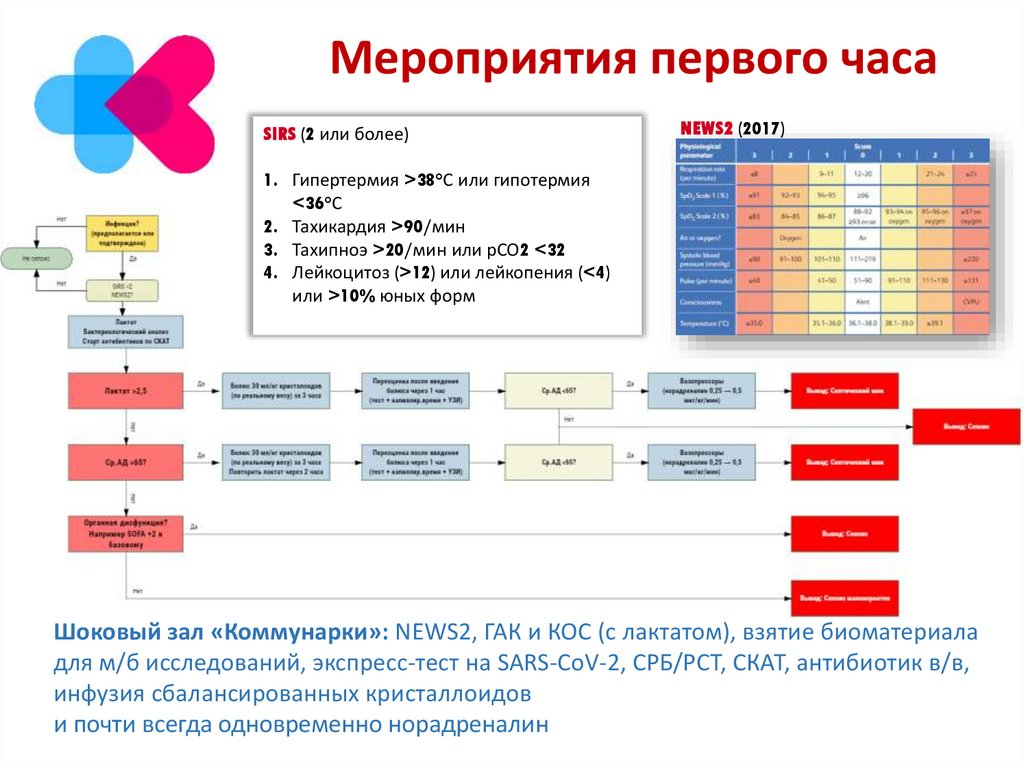




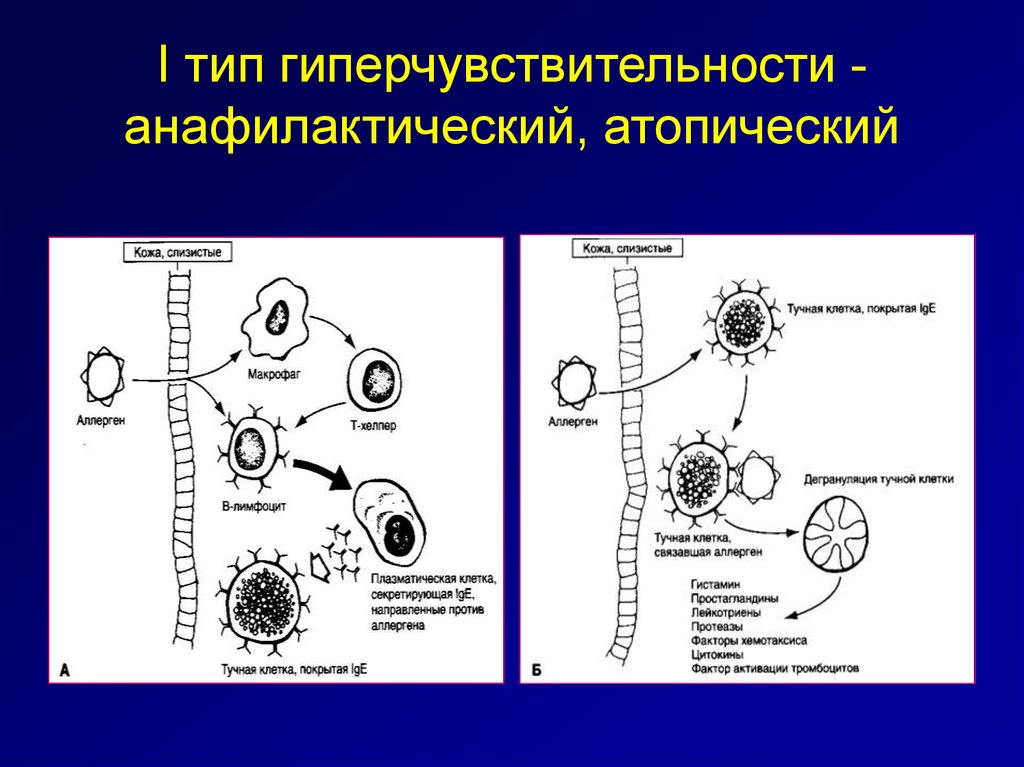




















 medicine
medicine








