Similar presentations:
Методы исследования глотки. Заболевания глотки
1.
2.
Наружный осмотр и пальпацияосматривают область шеи, слизистую оболочку губ.
Пальпируют регионарные л/узлы глотки: подчелюстные,
глубокие шейные, задние шейные.
Эндоскопия глотки (фарингоскопия)
Мезофарингоскопия
3.
Эпифарингоскопия (задняя риноскопия)Осмотр задних отделов носа
Пальцевое исследование
носоглотки
4.
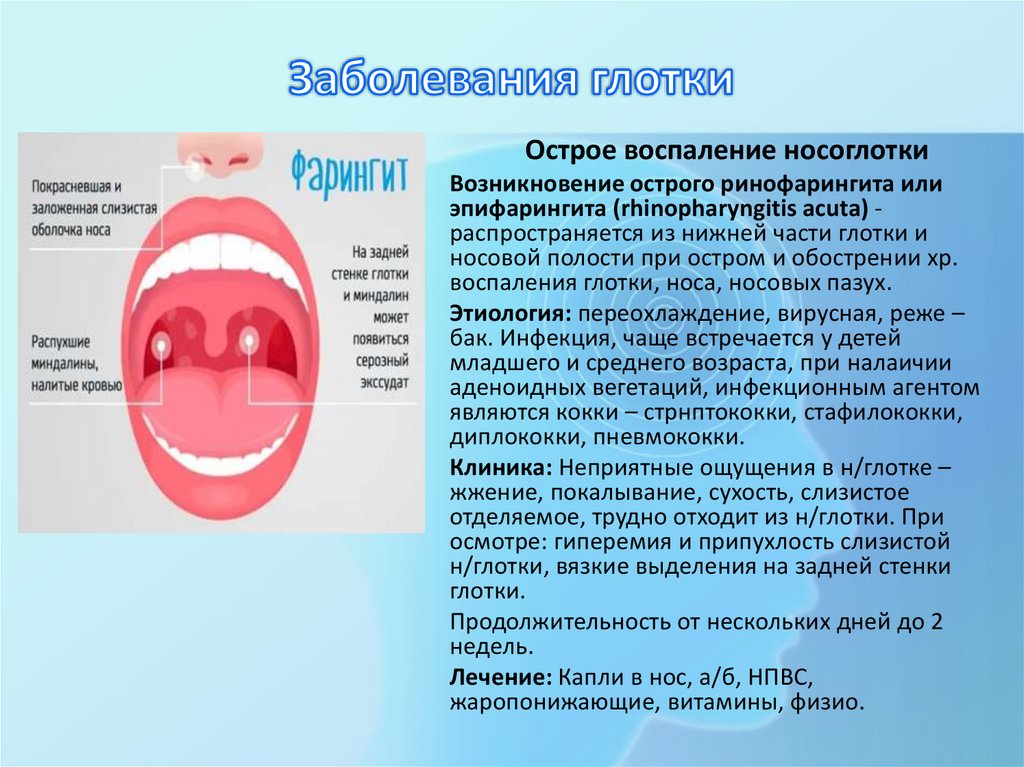
Острое воспаление носоглоткиВозникновение острого ринофарингита или
эпифарингита (rhinopharyngitis acuta) распространяется из нижней части глотки и
носовой полости при остром и обострении хр.
воспаления глотки, носа, носовых пазух.
Этиология: переохлаждение, вирусная, реже –
бак. Инфекция, чаще встречается у детей
младшего и среднего возраста, при налаичии
аденоидных вегетаций, инфекционным агентом
являются кокки – стрнптококки, стафилококки,
диплококки, пневмококки.
Клиника: Неприятные ощущения в н/глотке –
жжение, покалывание, сухость, слизистое
отделяемое, трудно отходит из н/глотки. При
осмотре: гиперемия и припухлость слизистой
н/глотки, вязкие выделения на задней стенки
глотки.
Продолжительность от нескольких дней до 2
недель.
Лечение: Капли в нос, а/б, НПВС,
жаропонижающие, витамины, физио.
5.
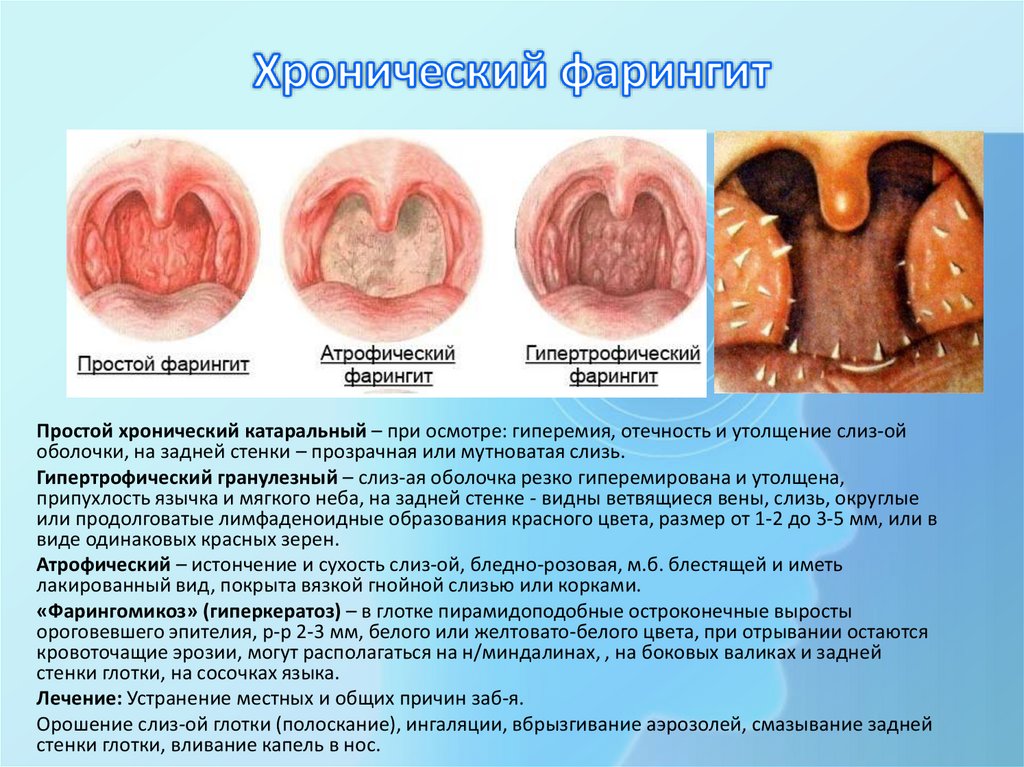
Хронический фарингит (pharyngitis chronica)Хр-ий простой (катаральный) фарингит
Хр-ий гипертрофический гранулезный фарингит
Хр-ий атрофический фарингит
Часто – в среднем и пожилом возрасте, чаще – у мужчин, реже – у женщин и
детей.
Этиология: Местное раздражение слиз. оболочки глотки. Причиной м.б.
болезни обмена веществ, застойные явления при заболеваниях ССС, ЖКТ,
болезни кроветворных органов, повторные о. воспаления глотки, хр. Вос-я
небных и др. миндалин носа и пазух, кариес зубов, запыленность,
загазованность рабочих помещений, курение, повреждения глотки,
длительное выключение носового дыхания.
Клиника: При простой и гипертрофической - ощущение саднения, першения,
щекотанием, повышенным слезотечением, вызывает постоянное
покашливание, отхаркивания и проглатывания скапливающегося
содержимого, жалобы выражены при гипертрофическом фарингите. При
атрофическом – сухость в глотке, затрудненное глотание, неприятный запах
из глотки, желание выпить глоток воды, особенно при длительном разговоре.
Жалобы могут не соответствовать фарингоскопической картине.
6.
Простой хронический катаральный – при осмотре: гиперемия, отечность и утолщение слиз-ойоболочки, на задней стенки – прозрачная или мутноватая слизь.
Гипертрофический гранулезный – слиз-ая оболочка резко гиперемирована и утолщена,
припухлость язычка и мягкого неба, на задней стенке - видны ветвящиеся вены, слизь, округлые
или продолговатые лимфаденоидные образования красного цвета, размер от 1-2 до 3-5 мм, или в
виде одинаковых красных зерен.
Атрофический – истончение и сухость слиз-ой, бледно-розовая, м.б. блестящей и иметь
лакированный вид, покрыта вязкой гнойной слизью или корками.
«Фарингомикоз» (гиперкератоз) – в глотке пирамидоподобные остроконечные выросты
ороговевшего эпителия, р-р 2-3 мм, белого или желтовато-белого цвета, при отрывании остаются
кровоточащие эрозии, могут располагаться на н/миндалинах, , на боковых валиках и задней
стенки глотки, на сосочках языка.
Лечение: Устранение местных и общих причин заб-я.
Орошение слиз-ой глотки (полоскание), ингаляции, вбрызгивание аэрозолей, смазывание задней
стенки глотки, вливание капель в нос.
7.
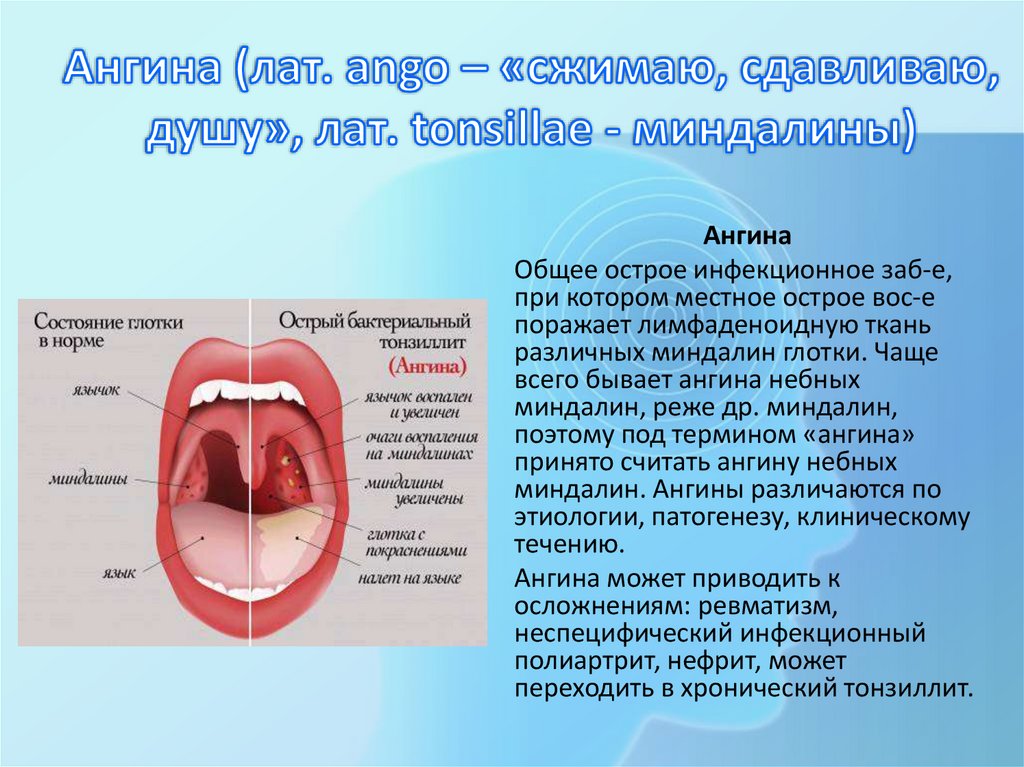
АнгинаОбщее острое инфекционное заб-е,
при котором местное острое вос-е
поражает лимфаденоидную ткань
различных миндалин глотки. Чаще
всего бывает ангина небных
миндалин, реже др. миндалин,
поэтому под термином «ангина»
принято считать ангину небных
миндалин. Ангины различаются по
этиологии, патогенезу, клиническому
течению.
Ангина может приводить к
осложнениям: ревматизм,
неспецифический инфекционный
полиартрит, нефрит, может
переходить в хронический тонзиллит.
8.
Этиология: В большинстве случаев основная этиологическая рольпринадлежит бета-гемолитическому стрептококку группы А (80%), м.б.
золотистый стафилококк, аденовирусы.
Проникает экзогенно – воздушно-капельным, алиментарным путем, при
прямом контакте, вследствие аутоинфекции микробами или вирусами.
Экзогенным источником инфицирования является больной ангиной,
также бациллоноситель, в основе аутоинфицирования лежит ослабление
защитных механизмов организма, повышение патогенности
микрофлоры, хр. тонзиллит.
Три основные формы возникновения обычных ангин (по Б. С.
Преображенскому): 1. Эпизодическая (местное или общее охлаждение);
2. Эпидемическая (заражение от больного человека); 3. Ангина, как
обострение хр. тонзиллита.
Патогенез: Понижение организма к холоду, резкие сезонные колебания
(температура, влажность, питание, поступление витаминов), травма
миндалин, состояние центральной и вегетативной НС,
предрасполагающий фактор: хр. процессы в полости рта, носа, пазух
носа.
9.
Классификация Б. С. Преображенского:Катаральная форма
Фолликулярная форма
Лакунарная форма
Фибринозная форма
Герпетическая форма
Флегмонозная (интратонзиллярный абсцесс) форма
Язвенно-некротическая (гангренозная) форма
Смешанные формы
Ангины делят на вульгарные (банальные) и атипические.
10.
Общие клинические симптомы:Основным симптомом ангины является боль в горле, которая
усиливается при глотании. Другие симптомы зависят от вида
возбудителя заболевания.
• Общая симптоматика:
• жар и озноб;
• сильное повышение температуры тела — у взрослых до 39
градусов и до 41 градуса у детей;
• головные боли;
• боли в мышцах и суставах;
• боли в горле;
• увеличение лимфатических узлов и небных миндалин;
• общее недомогание и слабость, снижение аппетита.
11.
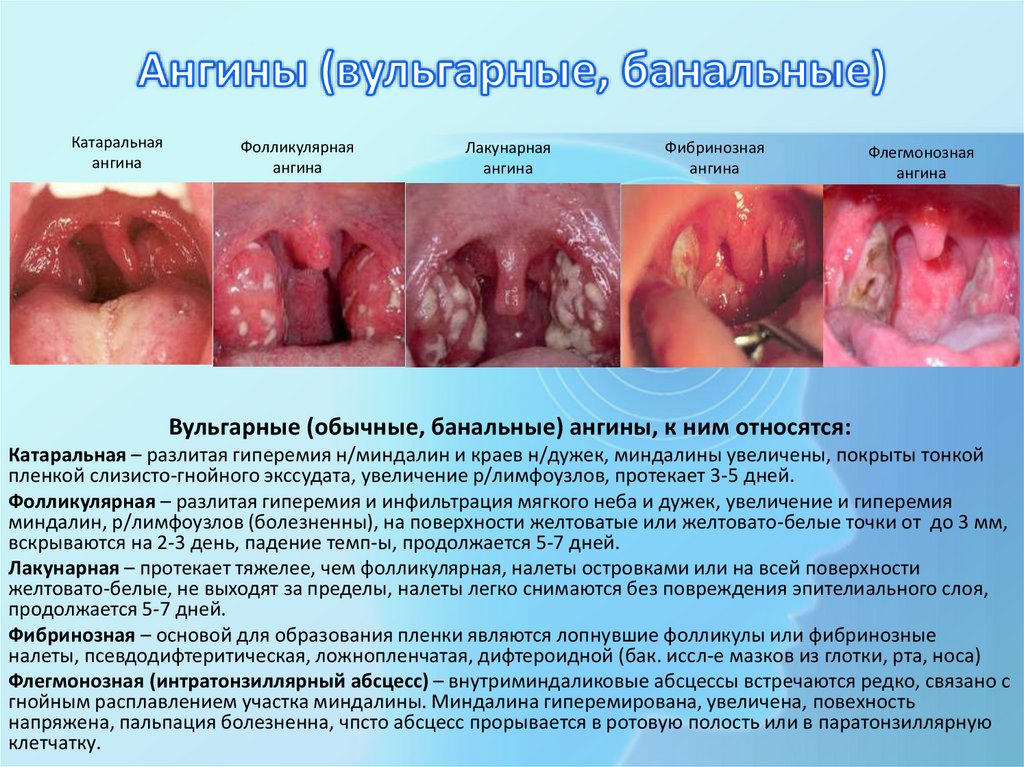
Катаральнаяангина
Фолликулярная
ангина
Лакунарная
ангина
Фибринозная
ангина
Флегмонозная
ангина
Вульгарные (обычные, банальные) ангины, к ним относятся:
Катаральная – разлитая гиперемия н/миндалин и краев н/дужек, миндалины увеличены, покрыты тонкой
пленкой слизисто-гнойного экссудата, увеличение р/лимфоузлов, протекает 3-5 дней.
Фолликулярная – разлитая гиперемия и инфильтрация мягкого неба и дужек, увеличение и гиперемия
миндалин, р/лимфоузлов (болезненны), на поверхности желтоватые или желтовато-белые точки от до 3 мм,
вскрываются на 2-3 день, падение темп-ы, продолжается 5-7 дней.
Лакунарная – протекает тяжелее, чем фолликулярная, налеты островками или на всей поверхности
желтовато-белые, не выходят за пределы, налеты легко снимаются без повреждения эпителиального слоя,
продолжается 5-7 дней.
Фибринозная – основой для образования пленки являются лопнувшие фолликулы или фибринозные
налеты, псевдодифтеритическая, ложнопленчатая, дифтероидной (бак. иссл-е мазков из глотки, рта, носа)
Флегмонозная (интратонзиллярный абсцесс) – внутриминдаликовые абсцессы встречаются редко, связано с
гнойным расплавлением участка миндалины. Миндалина гиперемирована, увеличена, повехность
напряжена, пальпация болезненна, чпсто абсцесс прорывается в ротовую полость или в паратонзиллярную
клетчатку.
12.
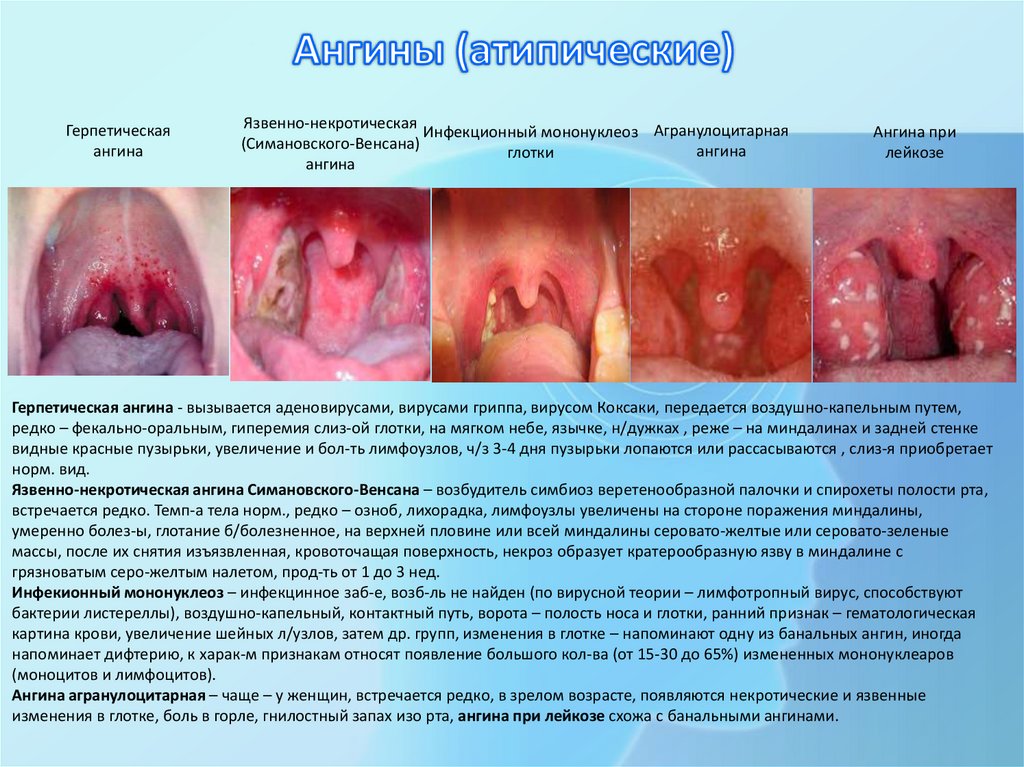
Герпетическаяангина
Язвенно-некротическая
Инфекционный мононуклеоз Агранулоцитарная
(Симановского-Венсана)
ангина
глотки
ангина
Ангина при
лейкозе
Герпетическая ангина - вызывается аденовирусами, вирусами гриппа, вирусом Коксаки, передается воздушно-капельным путем,
редко – фекально-оральным, гиперемия слиз-ой глотки, на мягком небе, язычке, н/дужках , реже – на миндалинах и задней стенке
видные красные пузырьки, увеличение и бол-ть лимфоузлов, ч/з 3-4 дня пузырьки лопаются или рассасываются , слиз-я приобретает
норм. вид.
Язвенно-некротическая ангина Симановского-Венсана – возбудитель симбиоз веретенообразной палочки и спирохеты полости рта,
встречается редко. Темп-а тела норм., редко – озноб, лихорадка, лимфоузлы увеличены на стороне поражения миндалины,
умеренно болез-ы, глотание б/болезненное, на верхней пловине или всей миндалины серовато-желтые или серовато-зеленые
массы, после их снятия изъязвленная, кровоточащая поверхность, некроз образует кратерообразную язву в миндалине с
грязноватым серо-желтым налетом, прод-ть от 1 до 3 нед.
Инфекионный мононуклеоз – инфекцинное заб-е, возб-ль не найден (по вирусной теории – лимфотропный вирус, способствуют
бактерии листереллы), воздушно-капельный, контактный путь, ворота – полость носа и глотки, ранний признак – гематологическая
картина крови, увеличение шейных л/узлов, затем др. групп, изменения в глотке – напоминают одну из банальных ангин, иногда
напоминает дифтерию, к харак-м признакам относят появление большого кол-ва (от 15-30 до 65%) измененных мононуклеаров
(моноцитов и лимфоцитов).
Ангина агранулоцитарная – чаще – у женщин, встречается редко, в зрелом возрасте, появляются некротические и язвенные
изменения в глотке, боль в горле, гнилостный запах изо рта, ангина при лейкозе схожа с банальными ангинами.
13.
14.
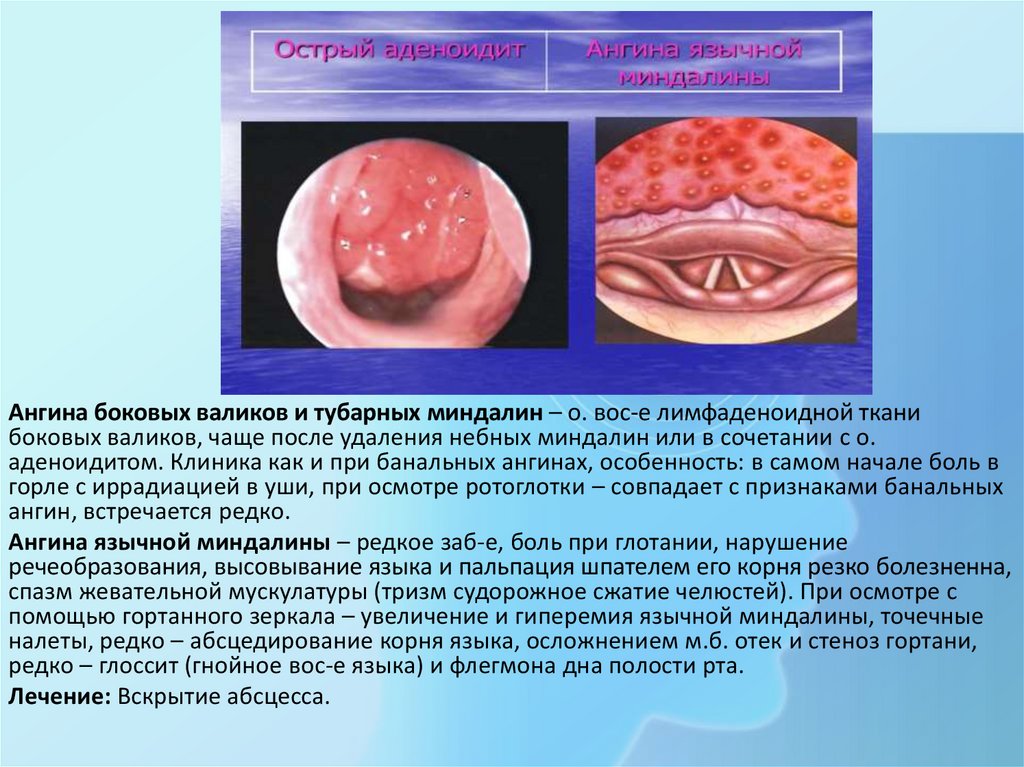
Ангина боковых валиков и тубарных миндалин – о. вос-е лимфаденоидной тканибоковых валиков, чаще после удаления небных миндалин или в сочетании с о.
аденоидитом. Клиника как и при банальных ангинах, особенность: в самом начале боль в
горле с иррадиацией в уши, при осмотре ротоглотки – совпадает с признаками банальных
ангин, встречается редко.
Ангина язычной миндалины – редкое заб-е, боль при глотании, нарушение
речеобразования, высовывание языка и пальпация шпателем его корня резко болезненна,
спазм жевательной мускулатуры (тризм судорожное сжатие челюстей). При осмотре с
помощью гортанного зеркала – увеличение и гиперемия язычной миндалины, точечные
налеты, редко – абсцедирование корня языка, осложнением м.б. отек и стеноз гортани,
редко – глоссит (гнойное вос-е языка) и флегмона дна полости рта.
Лечение: Вскрытие абсцесса.
15.
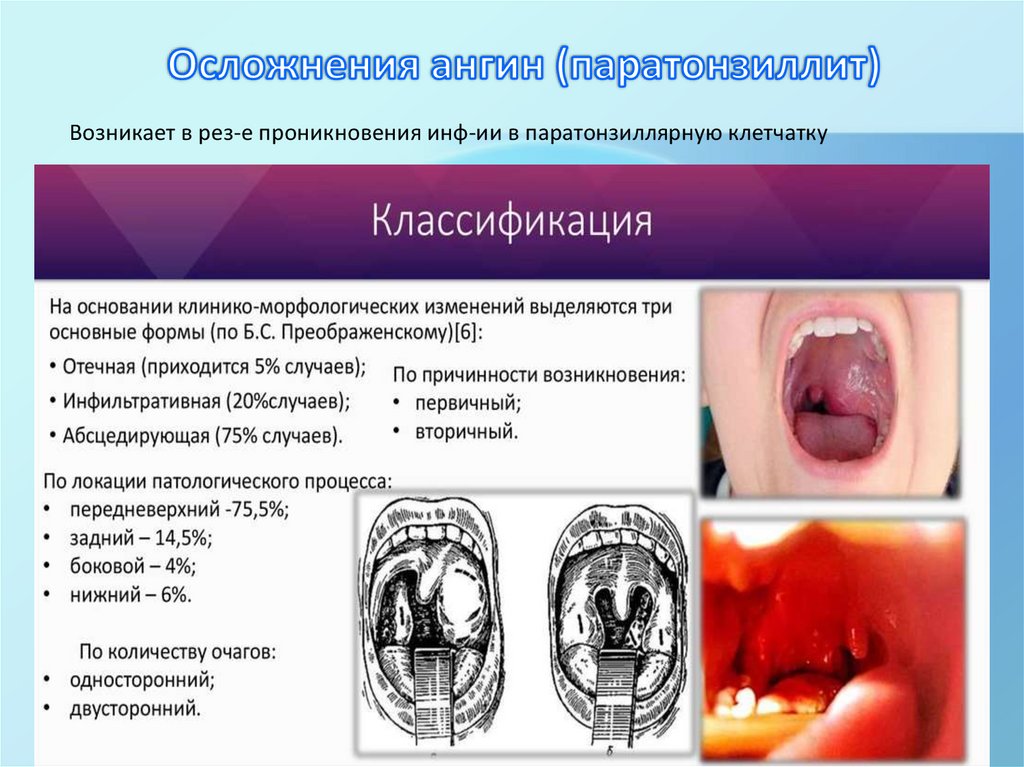
Возникает в рез-е проникновения инф-ии в паратонзиллярную клетчатку16.
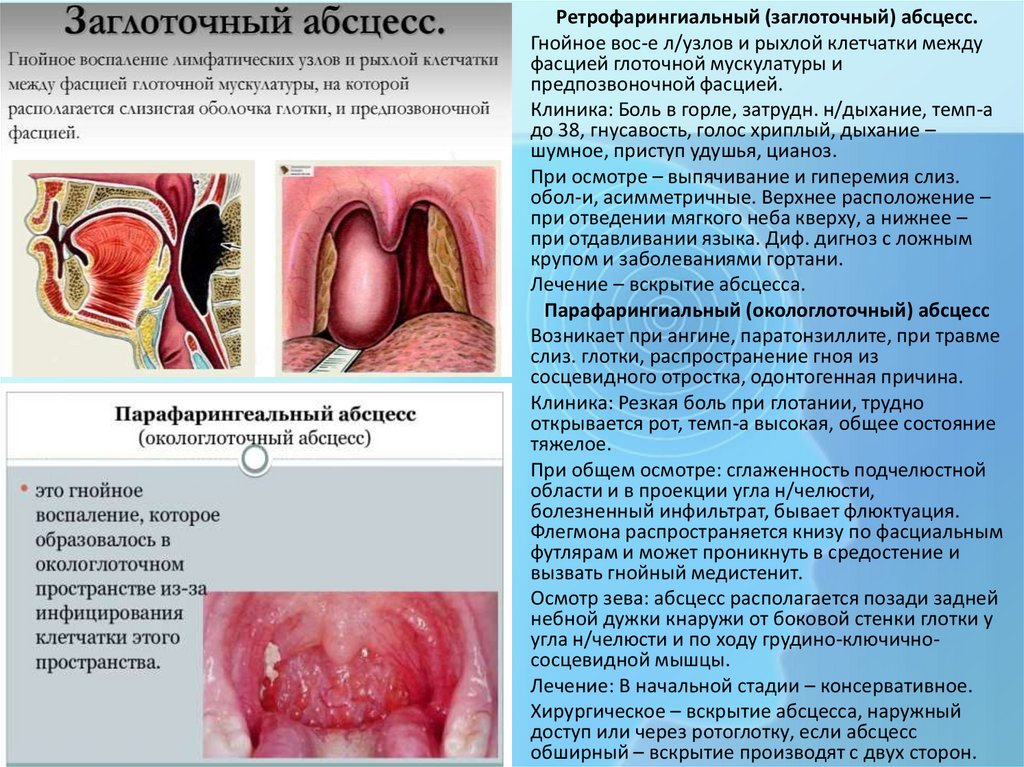
Ретрофарингиальный (заглоточный) абсцесс.Гнойное вос-е л/узлов и рыхлой клетчатки между
фасцией глоточной мускулатуры и
предпозвоночной фасцией.
Клиника: Боль в горле, затрудн. н/дыхание, темп-а
до 38, гнусавость, голос хриплый, дыхание –
шумное, приступ удушья, цианоз.
При осмотре – выпячивание и гиперемия слиз.
обол-и, асимметричные. Верхнее расположение –
при отведении мягкого неба кверху, а нижнее –
при отдавливании языка. Диф. дигноз с ложным
крупом и заболеваниями гортани.
Лечение – вскрытие абсцесса.
Парафарингиальный (окологлоточный) абсцесс
Возникает при ангине, паратонзиллите, при травме
слиз. глотки, распространение гноя из
сосцевидного отростка, одонтогенная причина.
Клиника: Резкая боль при глотании, трудно
открывается рот, темп-а высокая, общее состояние
тяжелое.
При общем осмотре: сглаженность подчелюстной
области и в проекции угла н/челюсти,
болезненный инфильтрат, бывает флюктуация.
Флегмона распространяется книзу по фасциальным
футлярам и может проникнуть в средостение и
вызвать гнойный медистенит.
Осмотр зева: абсцесс располагается позади задней
небной дужки кнаружи от боковой стенки глотки у
угла н/челюсти и по ходу грудино-ключичнососцевидной мышцы.
Лечение: В начальной стадии – консервативное.
Хирургическое – вскрытие абсцесса, наружный
доступ или через ротоглотку, если абсцесс
обширный – вскрытие производят с двух сторон.
17.
Аденоидные разращения встречаются ввозрасте от 3 до 15 лет, бывают у боле
младших детей, также у взрослых.
Локализуются в области заднего отдела
свода носоглотки, могут заполнять весь её
купол и распространяться по боковым
стенкам книзу к глоточным устьям
слуховых труб. Прикрепляются широким
основанием , имеют неправильную
округлую форму и разделены глубокой
расщелиной по средней сагиттальной
линии, каждая половинка разделена мене
глубокой щелью на две или три дольки,
мягкой консистенции, бледно-розового
цвета, у взрослых – плотные, м.б.
склерозированными.
18.
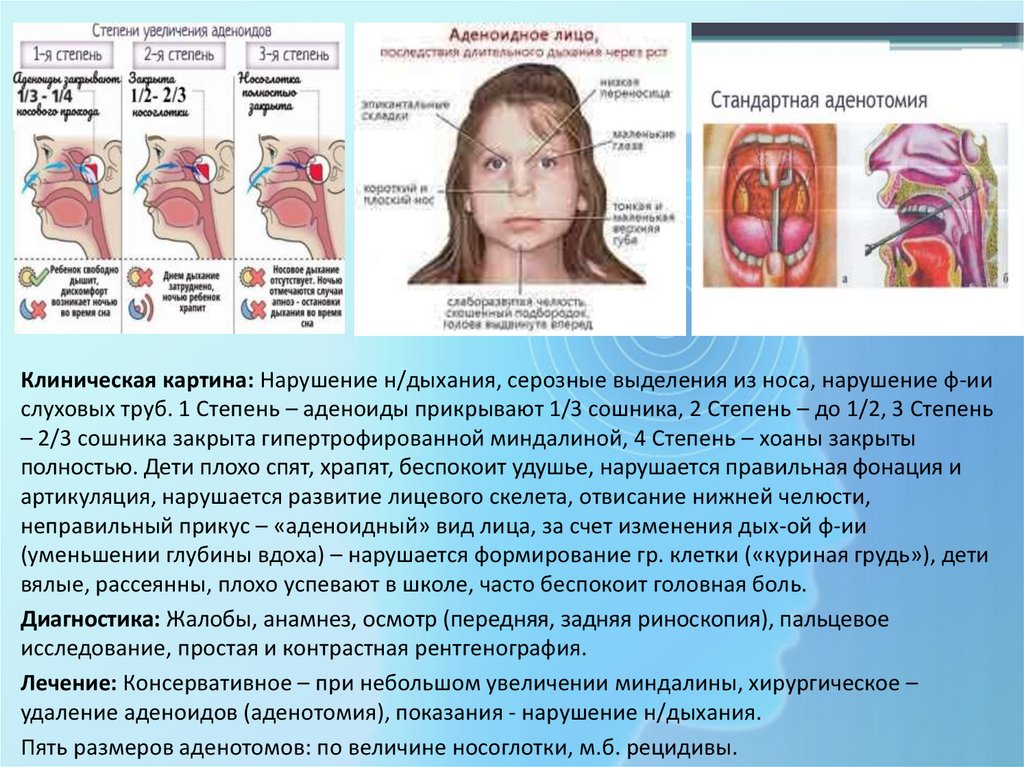
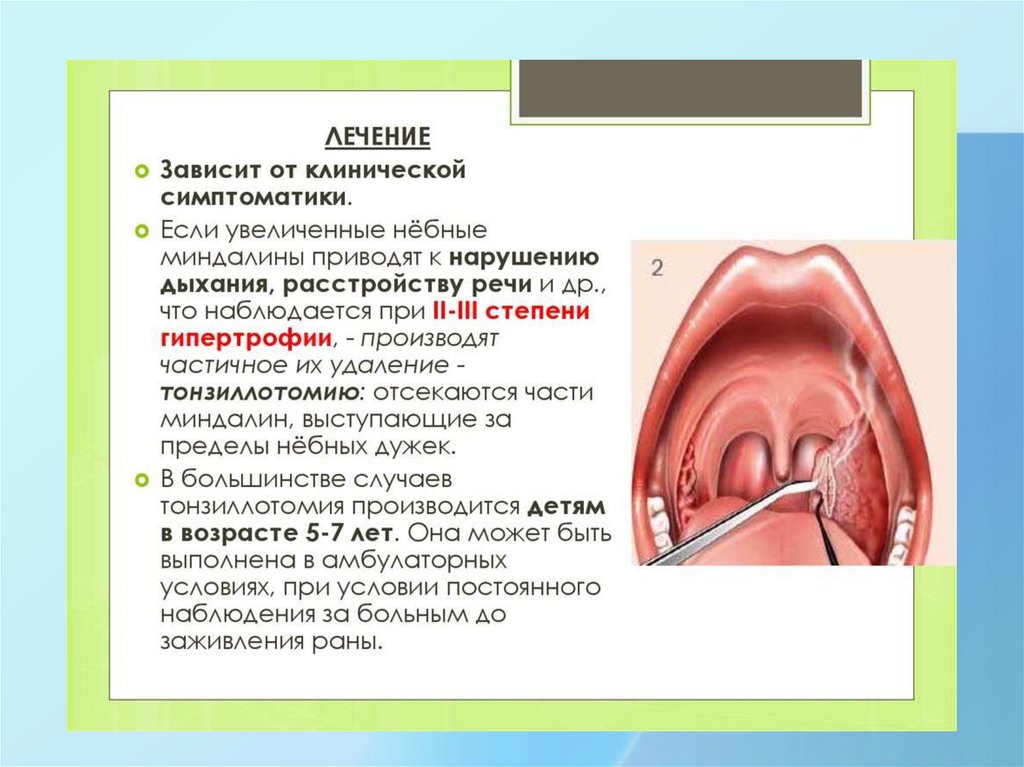
Клиническая картина: Нарушение н/дыхания, серозные выделения из носа, нарушение ф-иислуховых труб. 1 Степень – аденоиды прикрывают 1/3 сошника, 2 Степень – до 1/2, 3 Степень
– 2/3 сошника закрыта гипертрофированной миндалиной, 4 Степень – хоаны закрыты
полностью. Дети плохо спят, храпят, беспокоит удушье, нарушается правильная фонация и
артикуляция, нарушается развитие лицевого скелета, отвисание нижней челюсти,
неправильный прикус – «аденоидный» вид лица, за счет изменения дых-ой ф-ии
(уменьшении глубины вдоха) – нарушается формирование гр. клетки («куриная грудь»), дети
вялые, рассеянны, плохо успевают в школе, часто беспокоит головная боль.
Диагностика: Жалобы, анамнез, осмотр (передняя, задняя риноскопия), пальцевое
исследование, простая и контрастная рентгенография.
Лечение: Консервативное – при небольшом увеличении миндалины, хирургическое –
удаление аденоидов (аденотомия), показания - нарушение н/дыхания.
Пять размеров аденотомов: по величине носоглотки, м.б. рецидивы.
19.
20.
21.
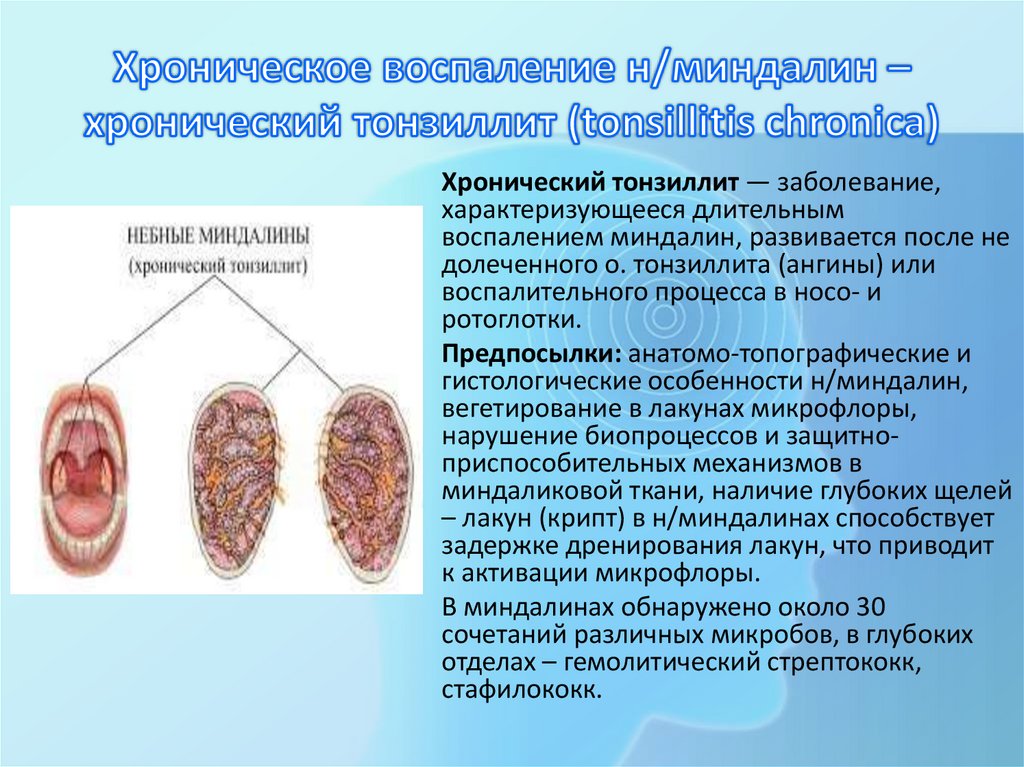
Хронический тонзиллит — заболевание,характеризующееся длительным
воспалением миндалин, развивается после не
долеченного о. тонзиллита (ангины) или
воспалительного процесса в носо- и
ротоглотки.
Предпосылки: анатомо-топографические и
гистологические особенности н/миндалин,
вегетирование в лакунах микрофлоры,
нарушение биопроцессов и защитноприспособительных механизмов в
миндаликовой ткани, наличие глубоких щелей
– лакун (крипт) в н/миндалинах способствует
задержке дренирования лакун, что приводит
к активации микрофлоры.
В миндалинах обнаружено около 30
сочетаний различных микробов, в глубоких
отделах – гемолитический стрептококк,
стафилококк.
22.
Для диагностики заб-я необходима совокупная оценка всех симптомов,т.к. каждый признак в отдельности м.б. обусловлен др. заб-ем – глотки,
зубов, челюсти, носа. Нельзя ставить диаг-з в момент обострения (ангина),
все симптомы будут отражать острый процесс, через 2-3 нед. дают оценку
объективным признакам хр. вос-я н/миндалин.
Обострения бывают 2-3 р/год, нередко – 5-6 р/год, относительно редко –
1-2 р. в течен. 3-4 лет.
Жалобы – выражены нерезко, частые ангины в анамнезе, неприятный
запах изо рта, ощущение неловкости или инородного тела при глотании,
сухость, покалывание, на быструю утомляемость, вялость, головную боль,
пониж-е трудоспособности, субфебрильную темп-у, увеличение
регионарных л/узлов, болез-ть при пальпации.
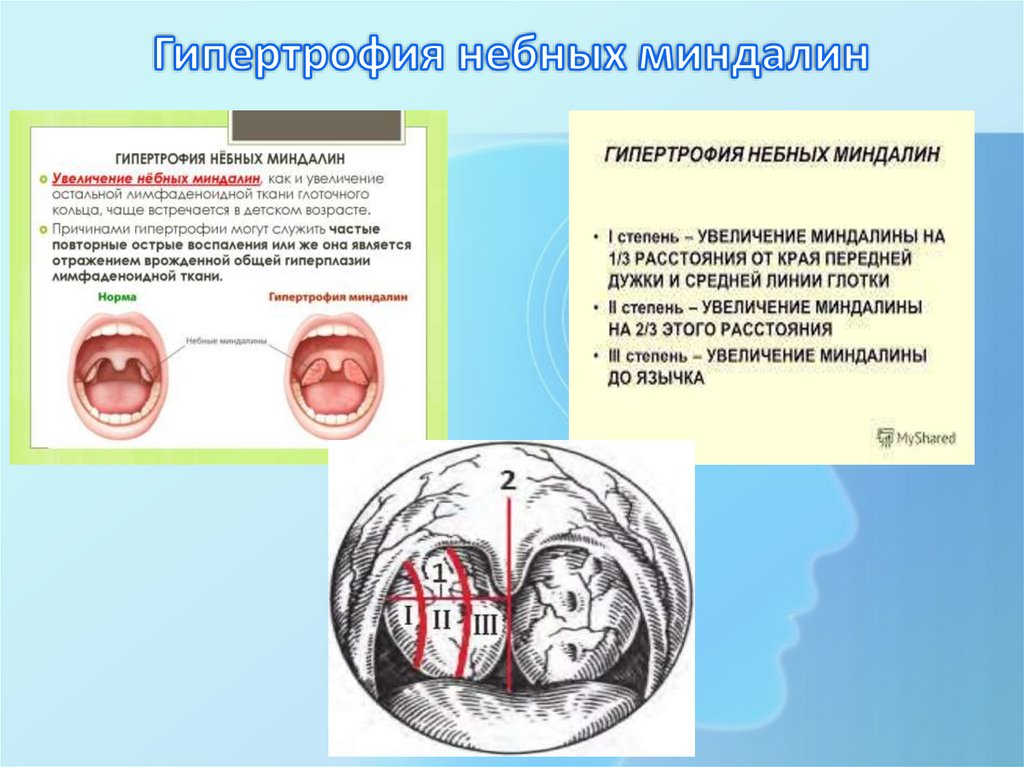
При осмотре н/миндалин: признак Гизе – гиперемия краев н/дужек,
признак Преображенского – валикообразное утолщение (инфильтрация
или гиперплазия) краев передних и задних дужек, признак Зака –
отечность верхних отделов передних и задних дужек, сращения и спайки
миндалин с н/дужками и треугольной складкой, величина миндалин не
имеет значение. Важным и частым признаком является наличие
жидкого казеозного или в виде пробок гнойного содержимого в лакунах
миндалин, с неприятным запахом.
23.
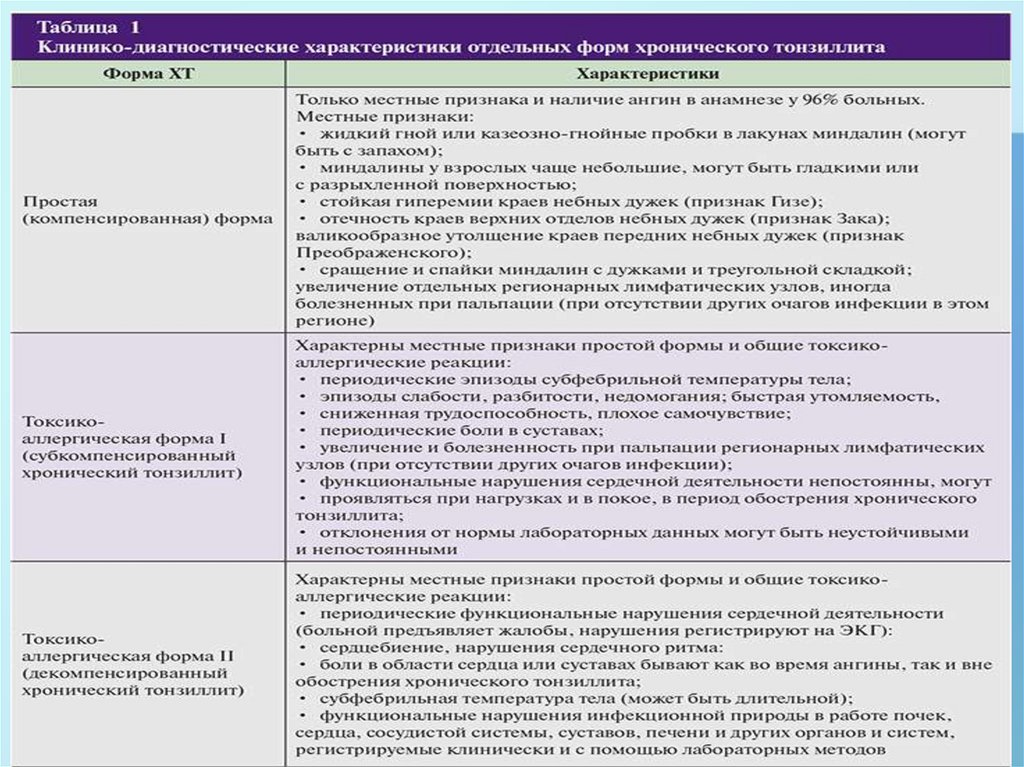
Хронический тонзиллитПростая
форма
Местные признаки +
сопутствующие заб-я
Токсико-аллергическая
форма
1 степень – признаки простой формы
+ общие токсико-аллергические явления.
2 степень – признаки 1 степени с
выраженными токсико-аллергическими
явлениями + сопутствующие заб-я:
местные (паратонзиллярный абсцесс,
парафарингит, фарингит), общие (о. и хр.
Тонзилогенный сепсис, ревматизм,
ифекц. артрит, приобрет. заб-я сердца,
почек, суставов, др. органов и систем
24.
25.
Консервативные методы лечения:• промывание небных миндалин классическим
инструментальным и аппаратным («Тонзилор»)
методами;
• ультразвуковое воздействие на небные миндалины и
фонофорез с лекарственными средствами;
• блокады антибиотиками тканей вокруг миндалин;
• назначение местных противовоспалительных,
антибактериальных и иммуностимулирующих
средств;
• воздействие терапевтическим лазером на небные
миндалины.
26.
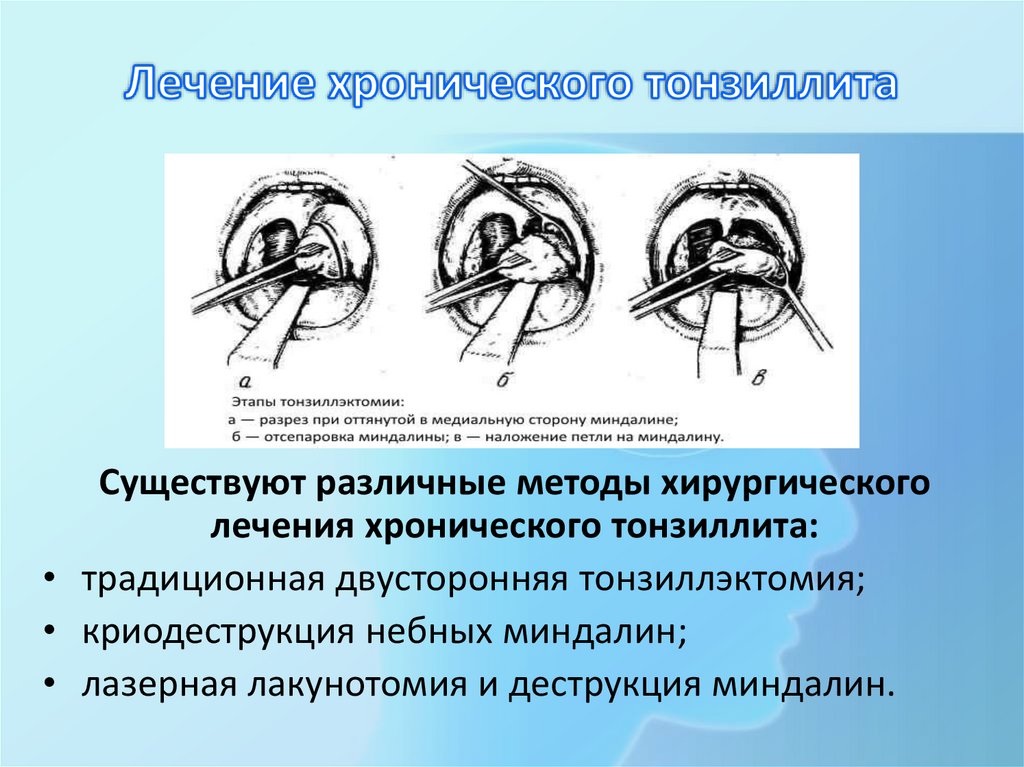
Хирургическое лечение – тонзиллэктомия – полное удаление миндалин с прилежащейсоединительной тканью (капсулой)
Показания:
1. Хр. Тонзиллит простой и токсико-аллергической формы 1 ст. при отсутствии эффекта от
консервативного лечения.
2. Хр. тонзиллит токсико-аллергической формы 2 ст.
3. Хр. тонзиллит, осложненный паратонзиллитом.
4. Тонзиллогенный сепсис.
Абсолютные противопоказания:
1. Тяжелые заб-я ССС, с недост-ю кровооб-я 2-3 ст.
2. Почечная недостаточность, угроза уремии
3. Тяжелый СД , с опасностью развития комы
4. Высокая степень ГБ, с развитием кризов.
5. Гемофилия, др. заб-я крови и сосудистой системы.
6. Острые общие и обострения хр. заб-ий
Временные противопоказания:
Наличие кариозных зубов, вос-я десен, гнойничковых заб-ий, во время менструации, в
последние недели беременности
Относительные противопоказания:
Резко выраженные атрофические процессы слизистой оболочки верхних дыхательных
путей
27.
Существуют различные методы хирургическоголечения хронического тонзиллита:
• традиционная двусторонняя тонзиллэктомия;
• криодеструкция небных миндалин;
• лазерная лакунотомия и деструкция миндалин.
28.
29.
30.
31.
32.
Доброкачественные опухоли глотки:Фиброма, папиллома, волосатый полип, ангиома, невринома,
нейрофиброма, смешанные опухоли, липома, кисты, заглоточный
зоб.
Чаще встречаются папиломы и фибромы на ножке.
Диагностика: по внешнему виду опухоли и данным
гистологического исследования.
Лечение: Хирургическое – удаление образований.
Злокачественные опухоли глотки:
Карцинома, лимфоэпителиома, цитобластома, саркома,
ретикулоцитомы, смешанные опухоли.
В терапии опухолей н/глотки и среднего отдела глотки
применяется консервативное лечение и малоприменимо –
хирургическое.
Лечение опухолей гортаноглотки – комбинированная терапия:
оперативное удаление опухоли + лучевое воздействие на пути
лимфооттока

















 medicine
medicine