Similar presentations:
Медицина катастроф. Курс лекций
1. Алапаевкий филиал ГБОУ СПО «СОМК» Отделение повышения квалификации
2. Тематический план занятия 1. Сердечно-легочная и церебральная реанимация. 2. Синдром шока. 3. Коматозные состояния. 4. Понятие
3.
4. Около 25% всех смертельных исходов у людей не связано с инкурабельными заболеваниями либо старческими (деструктивными)
5. По образному выражению C.S. Beck: “Сердца этих больных были слишком хорошие, чтобы умереть, и необходимо было дать им
“Сердца этих больных былислишком хорошие, чтобы умереть,
и необходимо было дать им
возможность для возобновления их
работы”.
6. Можно сказать, что квинтэссенция СЛЦР заключена в высказывании легендарного Питера Сафара: “Смерть - не враг, но иногда
“Смерть - не враг, но иногдануждается в помощи с выбором
времени”.
7. Реанимационные действия сегодня можно разделить на три комплекса [А. П. Зильбер, 1996]: 1) Первичный реанимационный комплекс
8. Одним из основных факторов, влияющих на уровень выживаемости, является длительность интервала времени с момента остановки
длительность интервала временис момента остановки
кровообращения до начала СЛР.
9. Весь комплекс СЛЦР Сафар разделил на 3 стадии, каждая из которых имеет свою цель и последовательные этапы: I стадия. (Базовый
Весь комплекс СЛЦР Сафар разделил на3 стадии, каждая из которых имеет свою
цель и последовательные этапы:
Элементарное поддержание жизни.
А.
(airway open)
B.
for victim)
C.
(circulation his blood)
(breath
10. II стадия. (Расширенный реанимационный комплекс) Дальнейшее поддержание жизни. Цель - восстановление спонтанного
D.E.
F.
(drug)
(ECG)
(fibrillation)
11. III стадия. Длительное поддержание жизни. Цель - церебральная реанимация и постреанимационная интенсивная терапия полиорганной
Длительное поддержание жизни.G.
(gauging)
H.
mentation)
I.
(intensive therapy)
(human
12. Базисный реанимационный комплекс
13. I. Стадия элементарного поддержания жизни. Basic Life Support Основное поддержание жизни базируется на так
14. Shake and Shout
15. Наличие сознания? ДА •Проверьте на наличие ран/травм •Повторная оценка •Позовите помощь
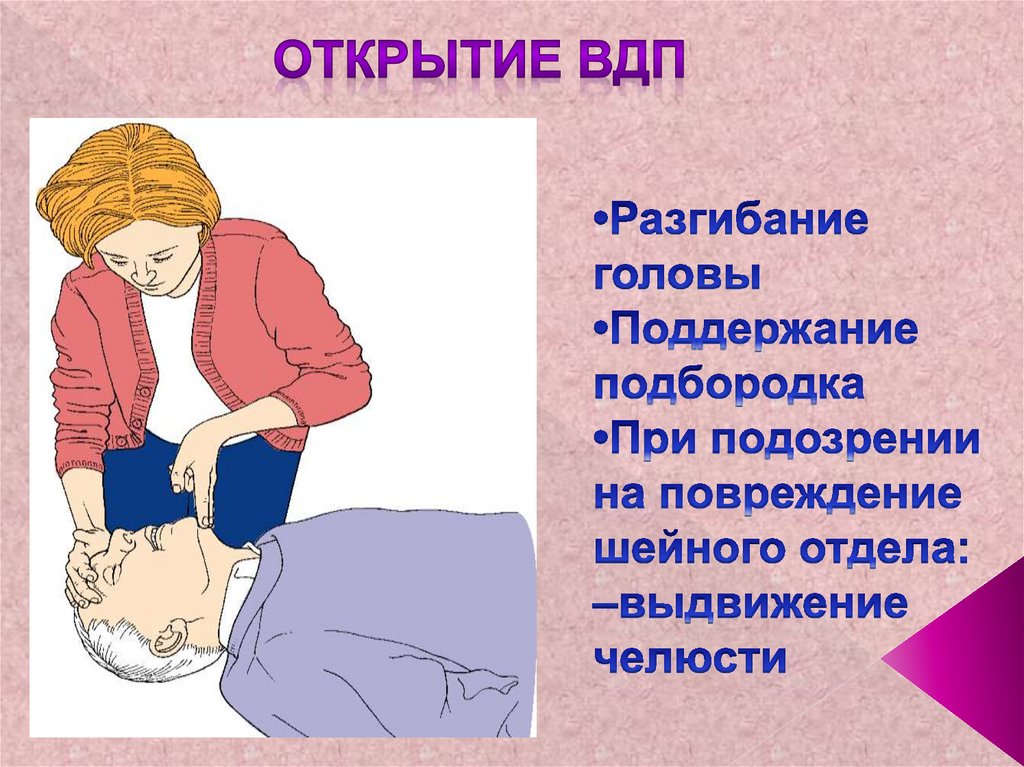
ДА16. Наличие сознания? НЕТ •Позвать на помощь •Открыть ВДП •Оценить дыхание
НЕТ17. А. Восстановление проходимости дыхательных путей. (airway open)
А.(airway open)
18. •Разгибание головы •Поддержание подбородка •При подозрении на повреждение шейного отдела: –выдвижение челюсти
19. Разгибание головы обеспечит проходимость ВДП
20.
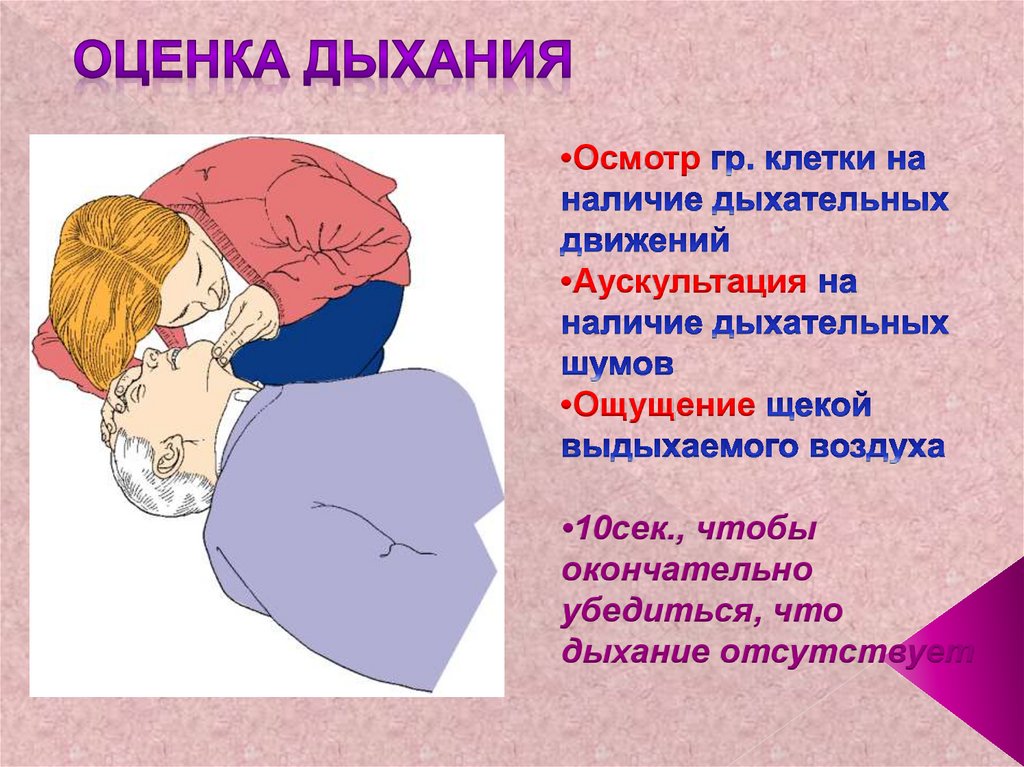
21. •Осмотр гр. клетки на наличие дыхательных движений •Аускультация на наличие дыхательных шумов •Ощущение щекой выдыхаемого
•Осмотр•Аускультация
•Ощущение
•10сек., чтобы
окончательно
убедиться, что
дыхание отсутствует
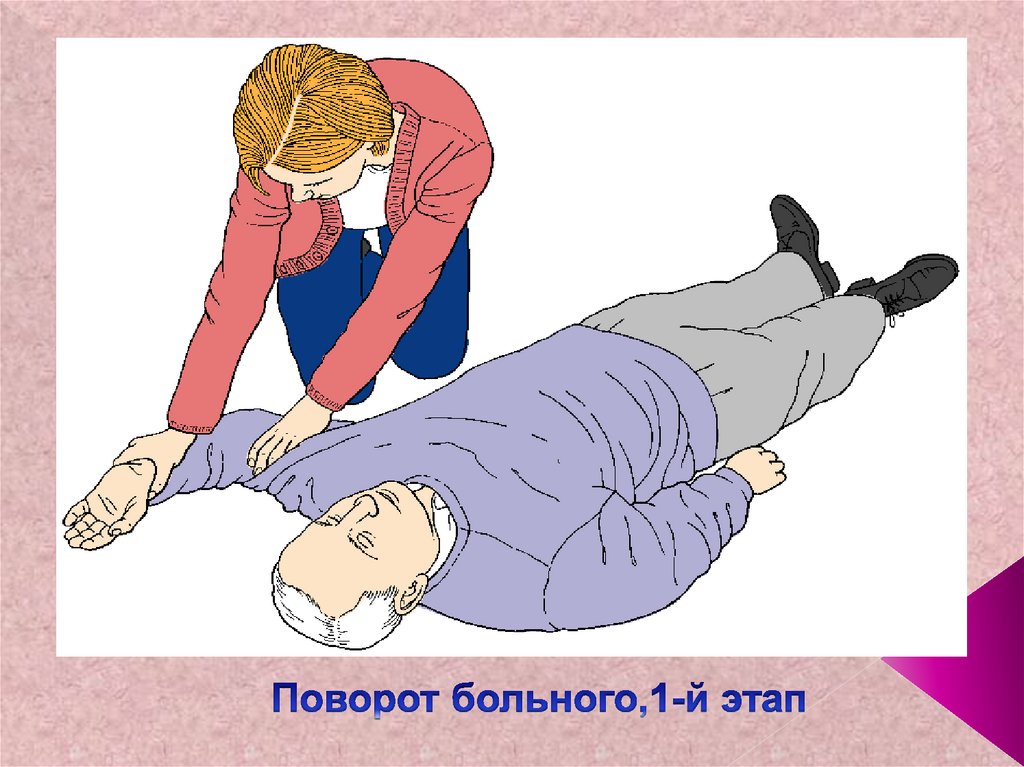
22. Самостоятельное дыхание присутствует? ДА •Если безопасно, переведите больного в положение на боку •Вызовите помощь по телефону
ДА23. Поворот больного,1-й этап
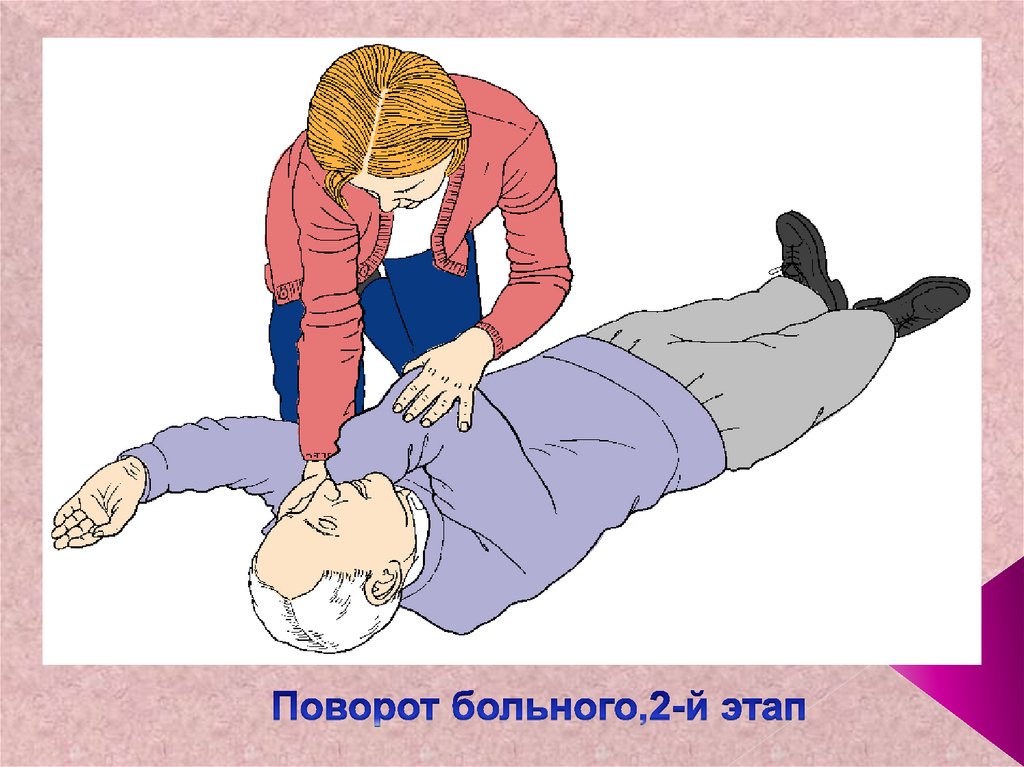
24. Поворот больного,2-й этап
25. Поворот больного,3-й этап
26. Положение на боку (Recovery Position)4-й этап
27. Самостоятельное дыхание присутствует? НЕТ •Вызовите помощь по телефону •Произведите 2 медленных эффективных вдоха •Допускается
НЕТ28. •Зажмите нос больного •Продолжайте поддержание подбородка •Сделайте глубокий вдох •Убедитесь в плотном прилегании рта-ко-рту
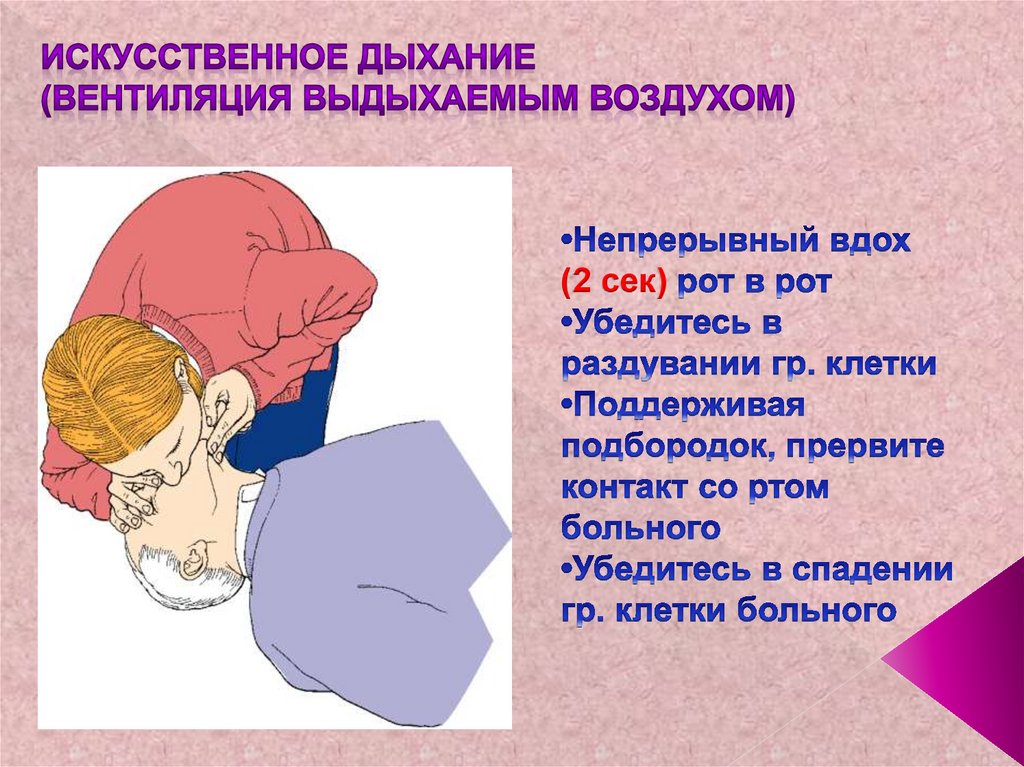
29. •Непрерывный вдох (2 сек) рот в рот •Убедитесь в раздувании гр. клетки •Поддерживая подбородок, прервите контакт со ртом
(2 сек)30. Убедитесь в экскурсии грудной клетки больного
31. По рекомендациям Европейского Реанимационного Совета медицинские работники удаляют инородное тело только под контролем зрения с
Какое-либо исследование полостиглотки вслепую запрещено!
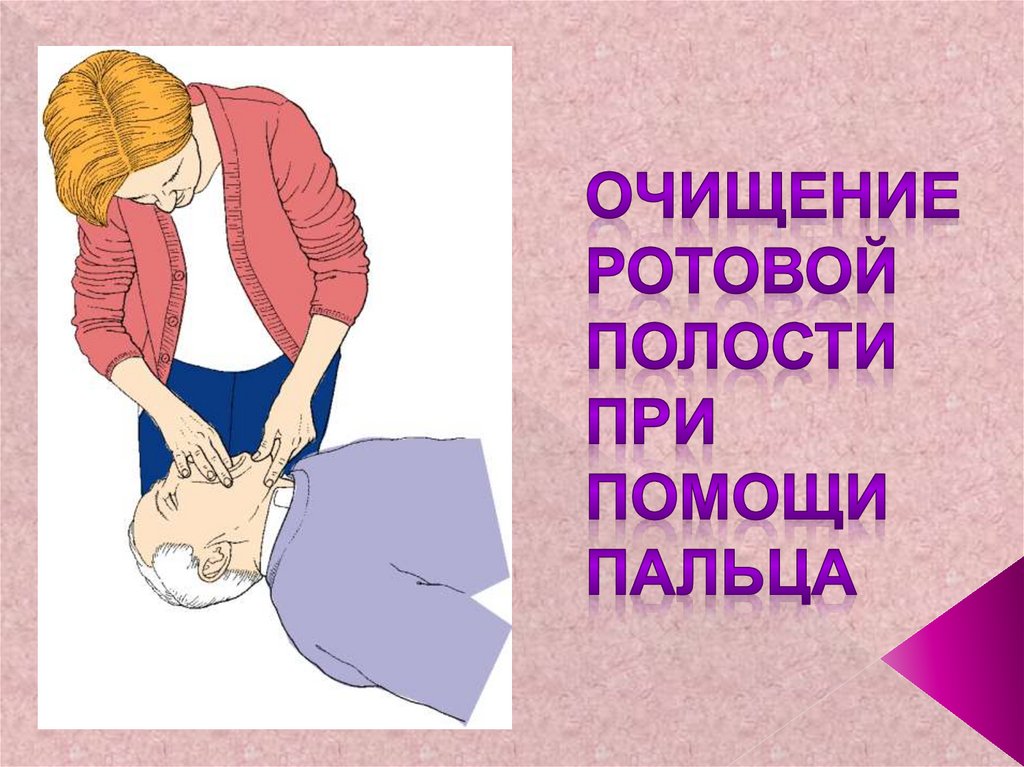
32. Очищение ротовой полости при помощи пальца
33. “Золотым стандартом” обеспечения проходимости дыхательных путей остается тройной прием по П. Сафару (запрокидывание головы,
тройной прием по П. Сафаруи интубация
трахеи.
34. Слегка запрокинув голову, подбородок больного выдвигают вперед-вверх, удерживая его двумя руками за углы нижней челюсти, а
35. Выведение нижней челюсти
36. Оценка циркуляции •Осмотр, аускультация и ощущение на наличие нормального дыхания, кашля, или движений больного •Проверьте
•На все потратить не более 10секунд
37. Признаки циркуляции присутствуют? ДА •Продолжайте искусственное дыхание •Проверяйте наличие признаков циркуляции ежеминутно
ДА38. Признаки циркуляции присутствуют? НЕТ •Начинайте непрямой массаж сердца •Продолжайте искусственное дыхание
НЕТ39. Инструментальные способы восстановления проходимости дыхательных путей
40. Простые приспособления для поддержания ДП
41. Модификации ротоглоточных воздуховодов
42. Выбор воздуховода подходящего размера
43. Техника введения воздуховода
44. Забытое старое
45. Установка назофарингеального воздуховода
46. В качестве альтернативы эндотрахеальной интубации рекомендуется использование ларингеальной маски или двухпросветного
воздуховодаCombitube как технически более
простых, в сравнении с
интубацией, но одновременно
надежных методов протекции
дыхательных путей.
47. COMBITUBE выпускается двух размеров - для пациентов ростом 125-175 см и выше 175 см. В укладку входят также 2 шприца для
выпускается двух размеров - для пациентов ростом 125175 см и выше 175 см. В укладку входят также 2 шприцадля раздувания манжет (140 мл и 20 мл) и катетер для
отсасывания.
48. Техника установки COMBITUBE
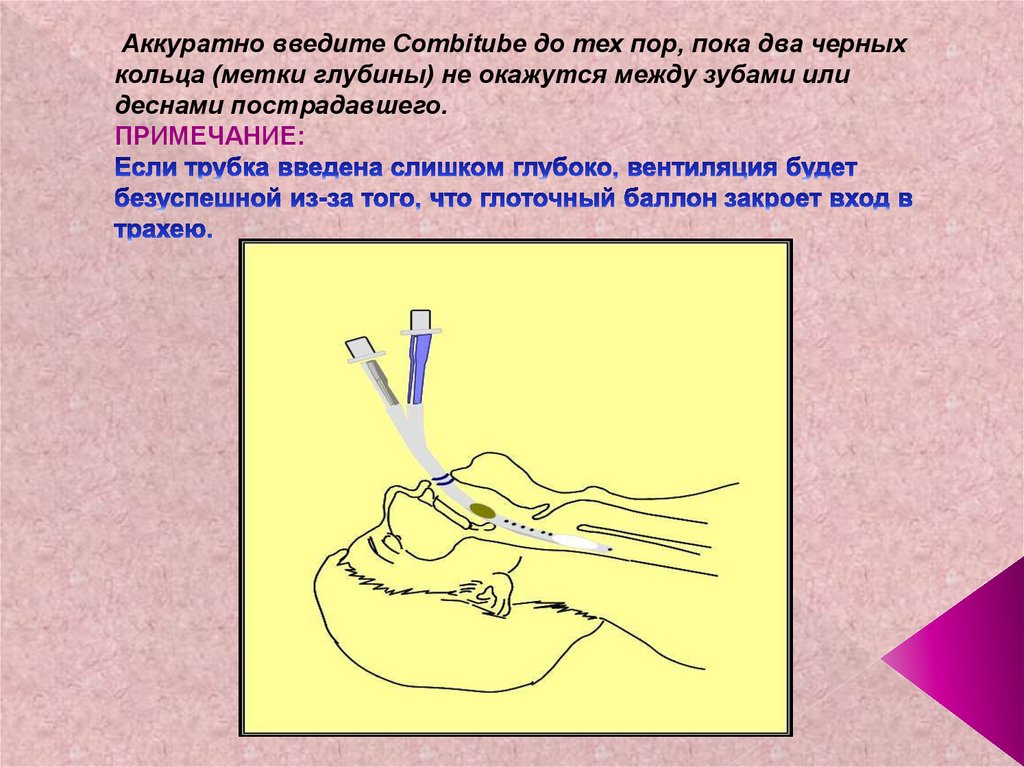
49. Аккуратно введите Combitube до тех пор, пока два черных кольца (метки глубины) не окажутся между зубами или деснами
Аккуратно введите Combitube до тех пор, пока два черныхкольца (метки глубины) не окажутся между зубами или
деснами пострадавшего.
ПРИМЕЧАНИЕ:
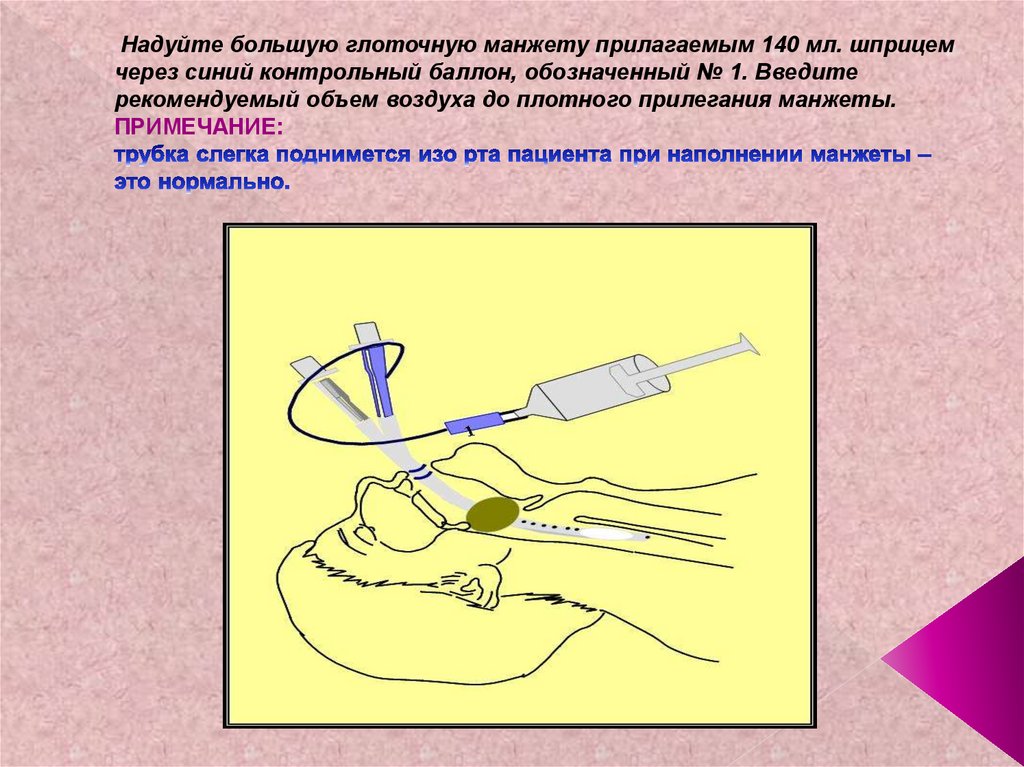
50. Надуйте большую глоточную манжету прилагаемым 140 мл. шприцем через синий контрольный баллон, обозначенный № 1. Введите
Надуйте большую глоточную манжету прилагаемым 140 мл. шприцемчерез синий контрольный баллон, обозначенный № 1. Введите
рекомендуемый объем воздуха до плотного прилегания манжеты.
ПРИМЕЧАНИЕ:
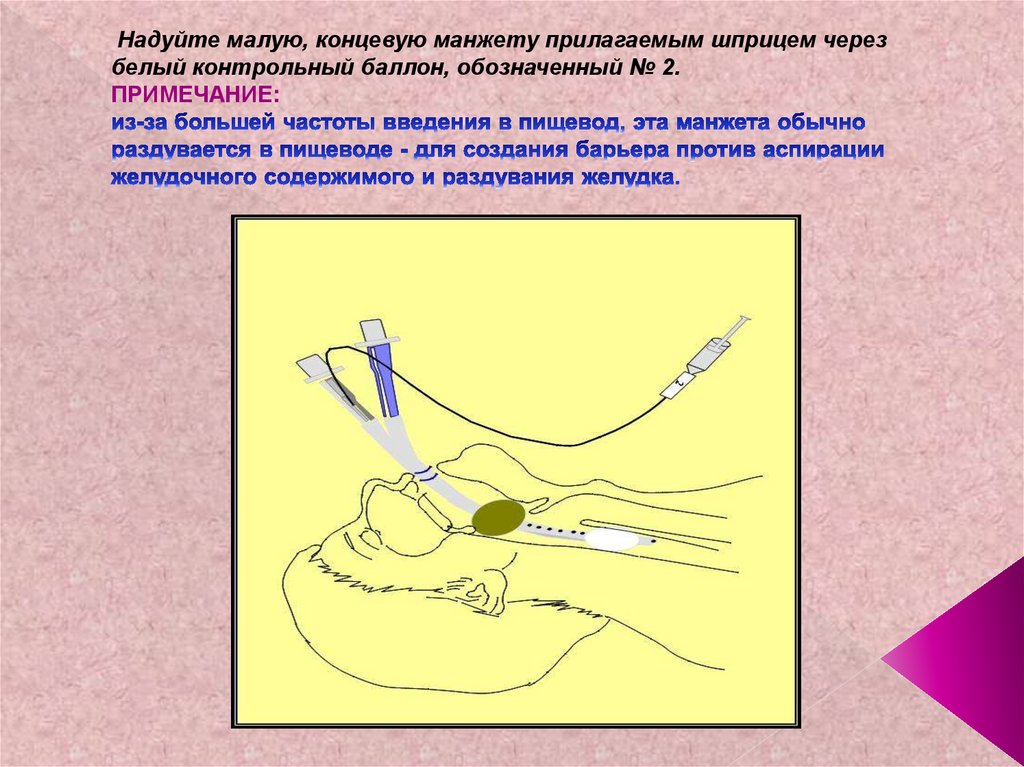
51. Надуйте малую, концевую манжету прилагаемым шприцем через белый контрольный баллон, обозначенный № 2. ПРИМЕЧАНИЕ: из-за
Надуйте малую, концевую манжету прилагаемым шприцем черезбелый контрольный баллон, обозначенный № 2.
ПРИМЕЧАНИЕ:
52. Под контролем аускультации либо визуальным контролем за экскурсией грудной клетки начинаем ИВЛ РДА нагнетанием воздуха в трубку
53. ПРОТИВОПОКАЗАНИЯ К ИСПОЛЬЗОВАНИЮ COMBITUBE · Это, в первую очередь, обструкции дыхательных путей, связанные с инородным телом,
ПРОТИВОПОКАЗАНИЯ К ИСПОЛЬЗОВАНИЮCOMBITUBE
54. Ларингиальная маска (LMA)
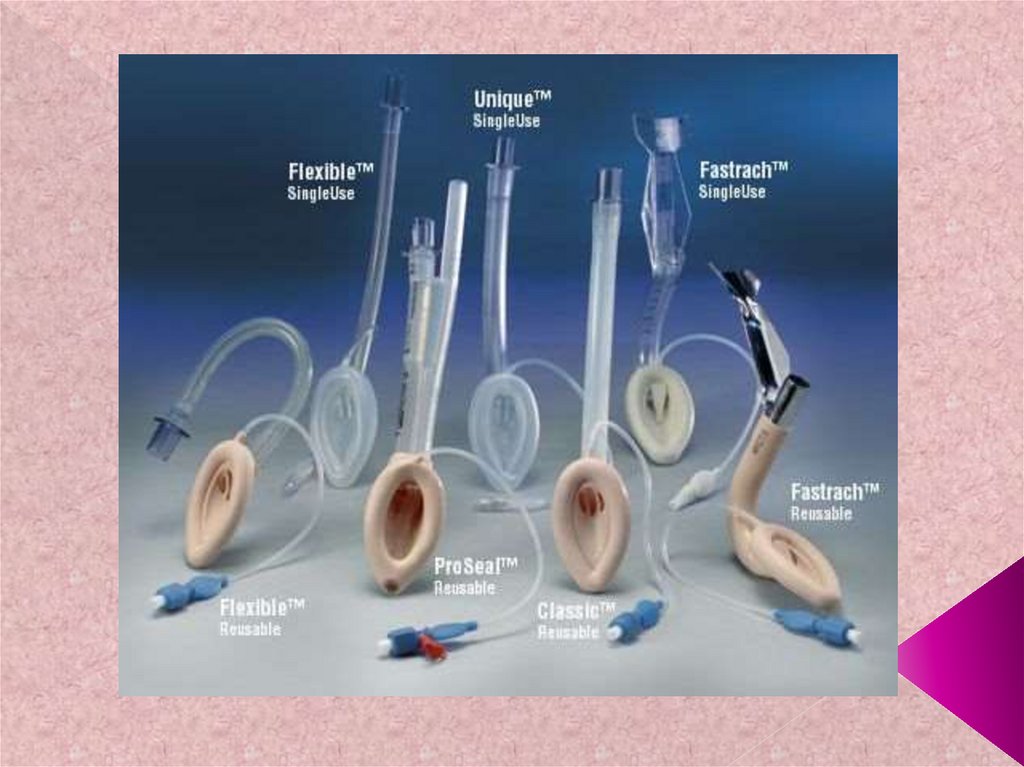
55. Модификации масок
56.
57.
58.
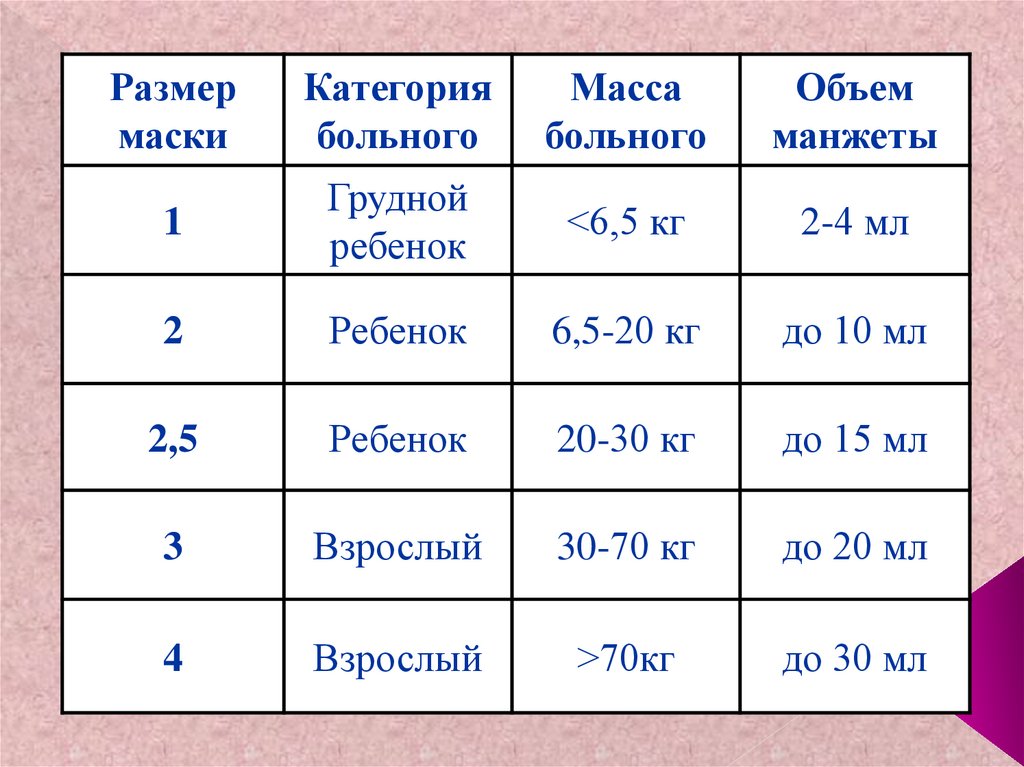
59. Правила установки маски: 1. Подобрать маску необходимого размера; 2. Проверить манжету маски; 3. Передний край спущенной
Правила установки маски:60.
Размермаски
Категория
больного
Масса
больного
Объем
манжеты
1
Грудной
ребенок
<6,5 кг
2-4 мл
2
Ребенок
6,5-20 кг
до 10 мл
2,5
Ребенок
20-30 кг
до 15 мл
3
Взрослый
30-70 кг
до 20 мл
4
Взрослый
>70кг
до 30 мл
61. Техника установки LMA
62. Маска установлена, манжета раздута
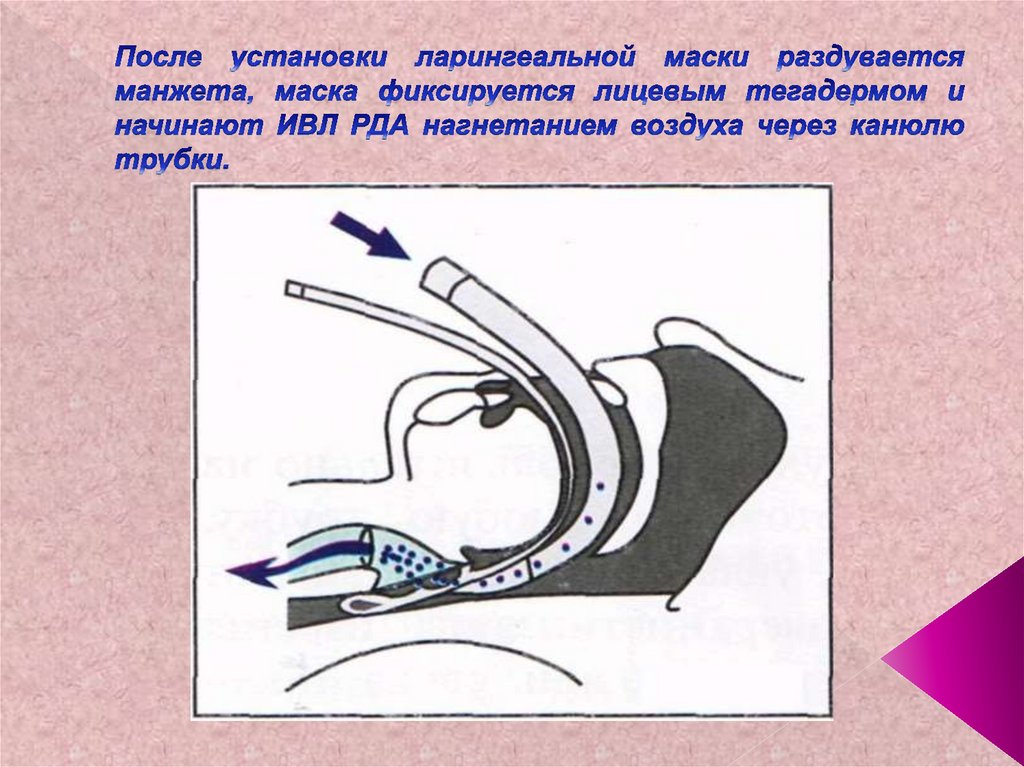
63. После установки ларингеальной маски раздувается манжета, маска фиксируется лицевым тегадермом и начинают ИВЛ РДА нагнетанием
64. Противопоказания к постановке LMA - патология глотки (абсцессы); - обструкция глотки; - полный желудок (беременность,
Противопоказания к постановке LMAЕсли маска установлена, как единственная
возможность обеспечить проходимость
дыхательных путей, то эти противопоказания
можно расценивать как относительные.
65. B. Искусственное поддержание дыхания. (breath for victim)
B.(breath for victim)
66. В основе искусственного дыхания методом «рот-в-рот» или «рот-в-нос» (иначе: «рот ко рту», «рот к носу») лежит нагнетание
67. Техника искусственного дыхания «рот ко рту»
68. - Глубоко вдохнув, широко и плотно обхватив губами полуоткрытый рот пострадавшего, в течение 2 секунд нужно вдувать воздух в
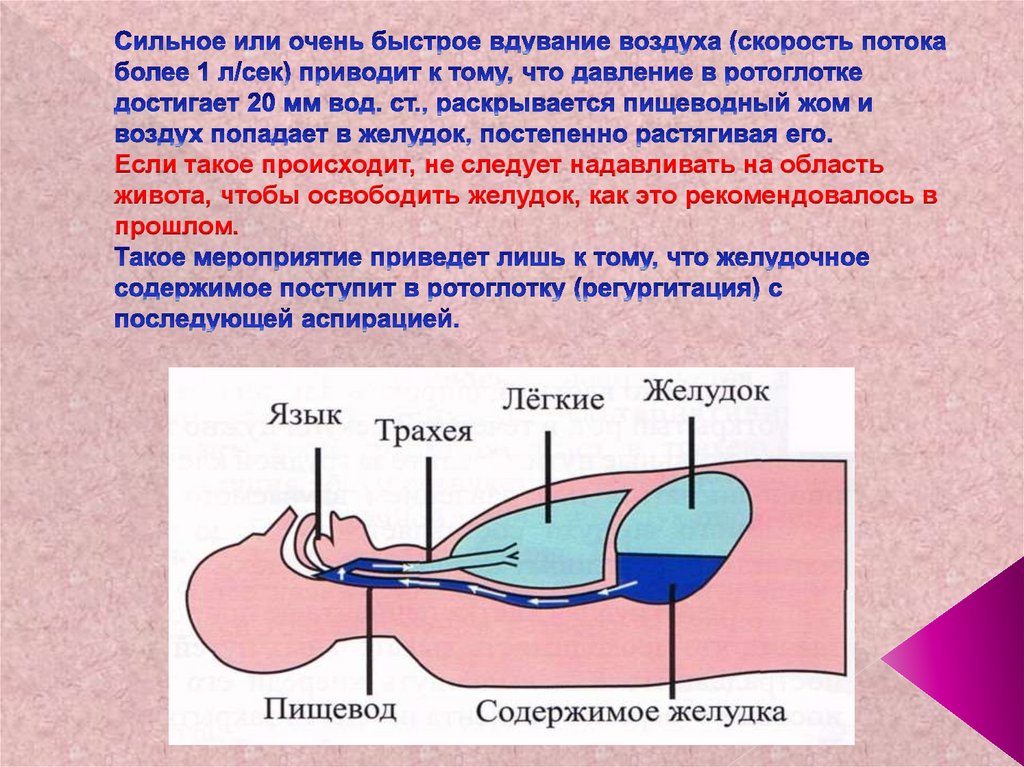
69. Сильное или очень быстрое вдувание воздуха (скорость потока более 1 л/сек) приводит к тому, что давление в ротоглотке достигает
Если такое происходит, не следует надавливать на областьживота, чтобы освободить желудок, как это рекомендовалось в
прошлом.
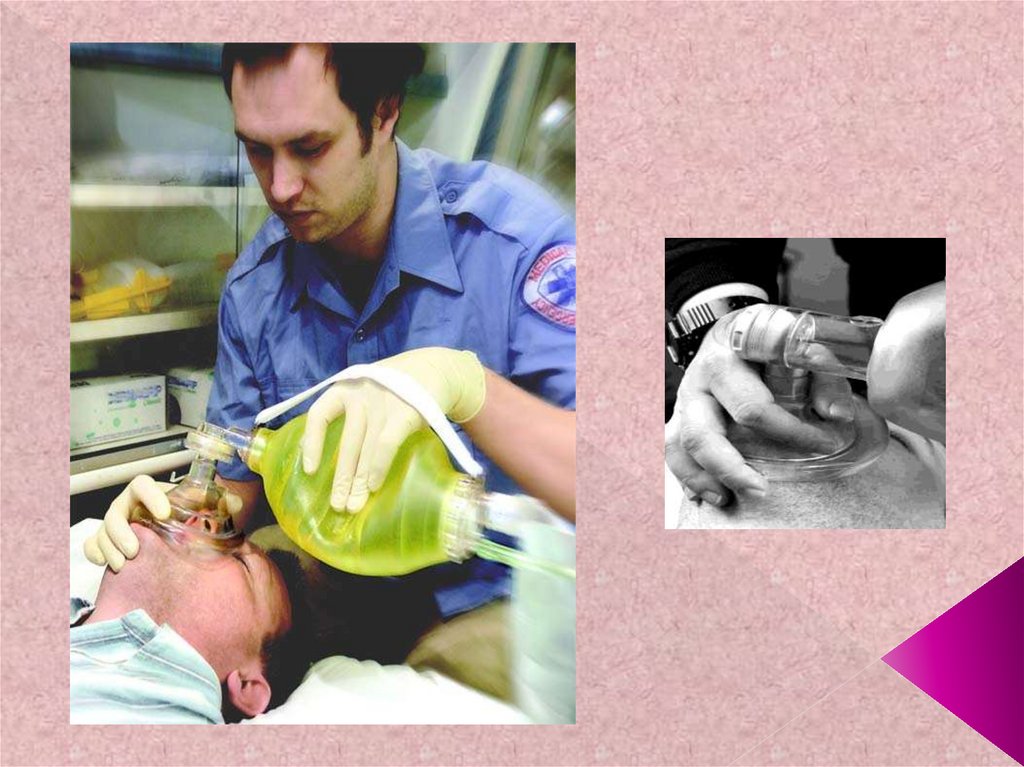
70. Лицевая маска и методика масочной вентиляции Существуют различные виды лицевых масок. Прозрачный корпус позволяет отслеживать
Лицевая маска и методика масочнойвентиляции
Для эффективной масочной вентиляции необходимо:
71. Лицевая маска с мешком Амбу
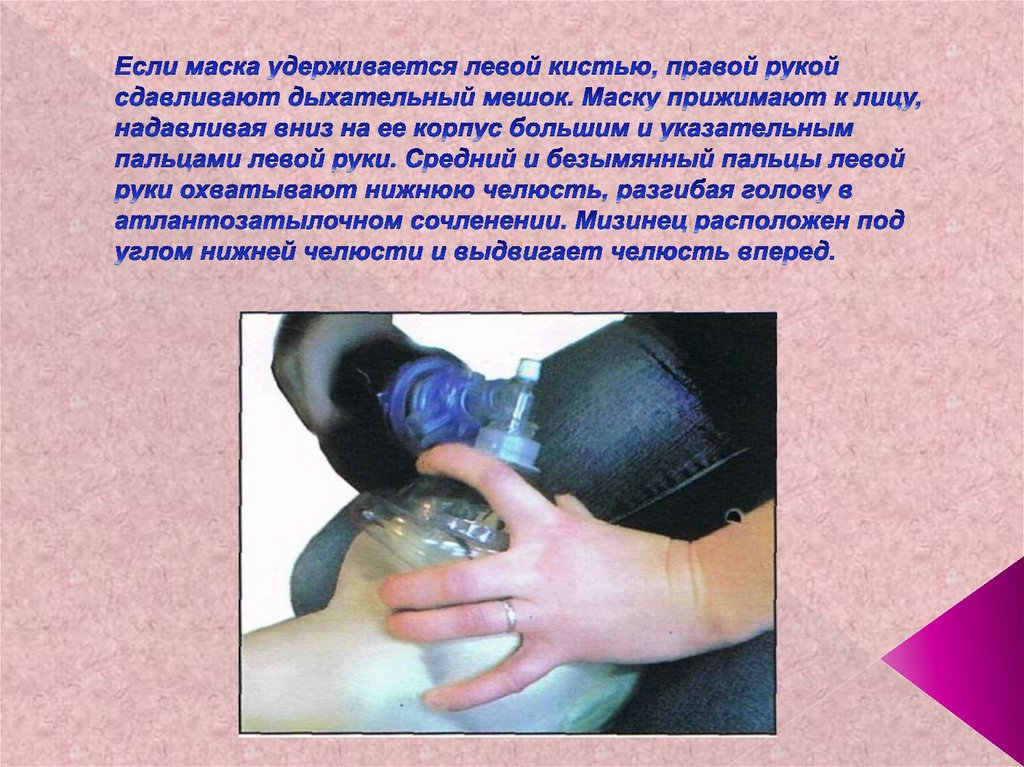
72. Если маска удерживается левой кистью, правой рукой сдавливают дыхательный мешок. Маску прижимают к лицу, надавливая вниз на ее
73.
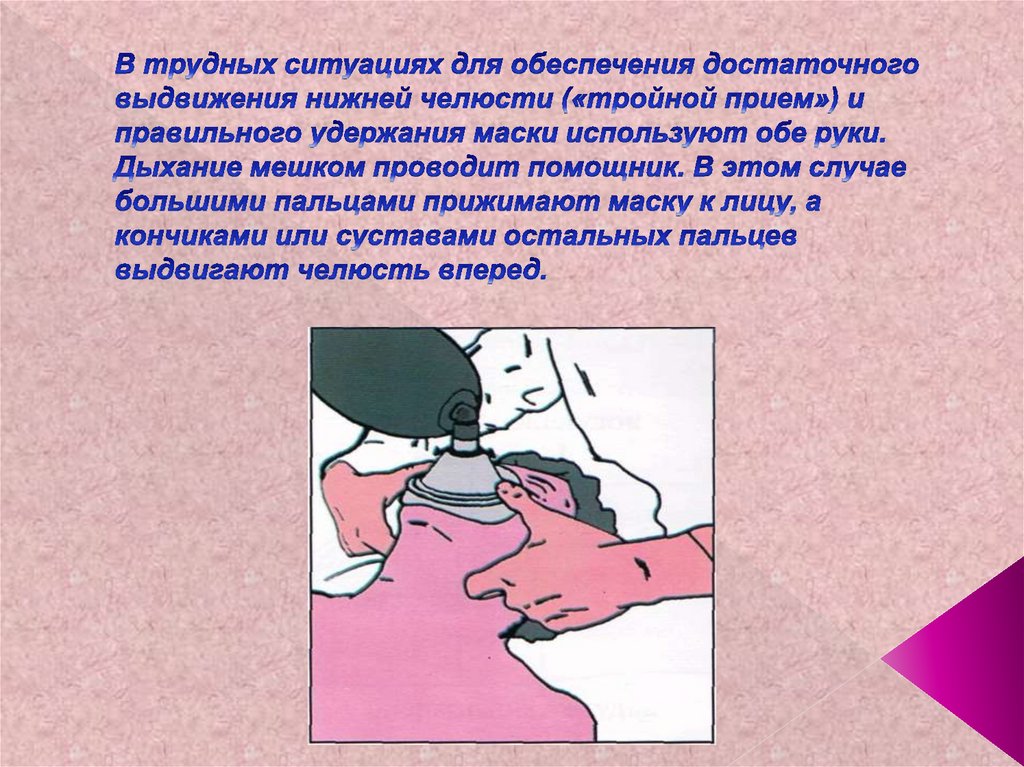
74. В трудных ситуациях для обеспечения достаточного выдвижения нижней челюсти («тройной прием») и правильного удержания маски
75. Одновременное использование ротоглоточного или носоглоточного воздуховода значительно облегчает поддержание проходимости
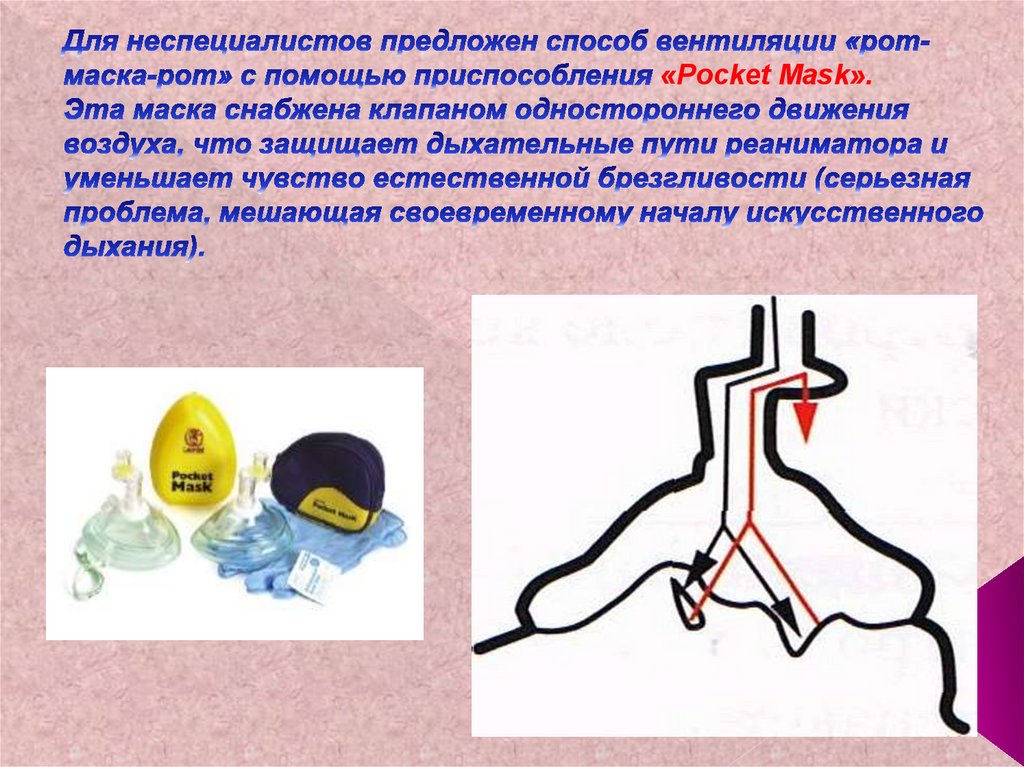
76. Для неспециалистов предложен способ вентиляции «рот-маска-рот» с помощью приспособления «Pocket Mask». Эта маска снабжена
«Pocket Mask».77. Искусственное дыхание с помощью «PocketMask»
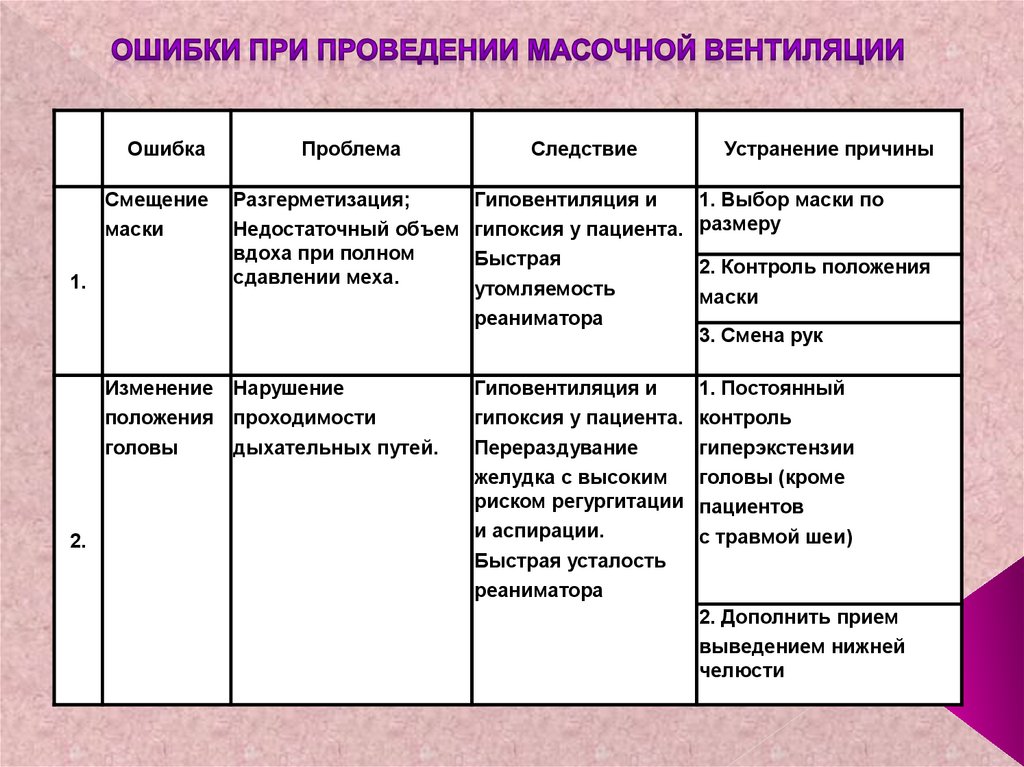
78. Ошибки при проведении масочной вентиляции
ОшибкаСмещение
маски
1.
Проблема
Разгерметизация;
Гиповентиляция и
Недостаточный объем гипоксия у пациента.
вдоха при полном
Быстрая
сдавлении меха.
утомляемость
реаниматора
Изменение Нарушение
положения проходимости
головы
дыхательных путей.
2.
Следствие
Гиповентиляция и
гипоксия у пациента.
Перераздувание
желудка с высоким
риском регургитации
и аспирации.
Быстрая усталость
реаниматора
Устранение причины
1. Выбор маски по
размеру
2. Контроль положения
маски
3. Смена рук
1. Постоянный
контроль
гиперэкстензии
головы (кроме
пациентов
с травмой шеи)
2. Дополнить прием
выведением нижней
челюсти
79.
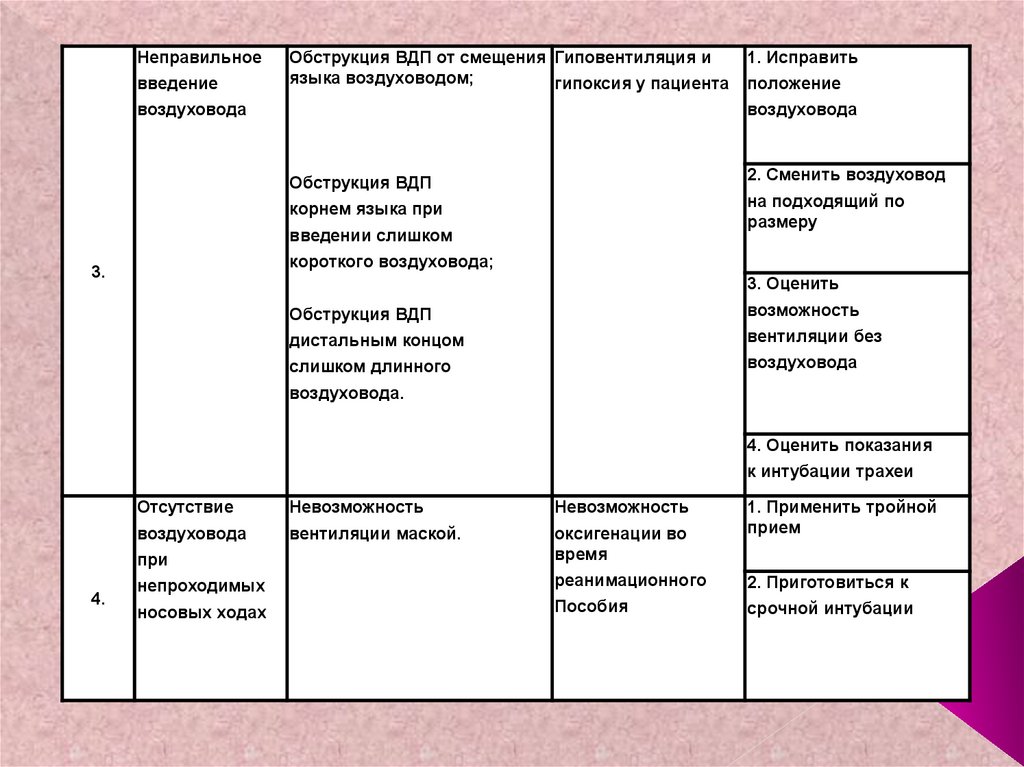
Неправильноевведение
Обструкция ВДП от смещения Гиповентиляция и
языка воздуховодом;
гипоксия у пациента
воздуховода
1. Исправить
положение
воздуховода
2. Сменить воздуховод
Обструкция ВДП
на подходящий по
размеру
корнем языка при
введении слишком
короткого воздуховода;
3.
3. Оценить
Обструкция ВДП
возможность
дистальным концом
вентиляции без
слишком длинного
воздуховода
воздуховода.
4. Оценить показания
к интубации трахеи
4.
Отсутствие
Невозможность
Невозможность
1. Применить тройной
прием
воздуховода
вентиляции маской.
при
оксигенации во
время
непроходимых
реанимационного
2. Приготовиться к
носовых ходах
Пособия
срочной интубации
80. Ларингиальная маска Ларингиальная маска имеет стандартный коннектор диаметром 15 мм, что позволяет проводить ИВЛ ручным или
Ларингиальная маскаПищеводно-трахеальная трубка (Combitube)
Не требует навыков ларингоскопии и интубации трахеи, то
есть может быть использован обученным немедицинским и
средним медицинским персоналом.
81. Объем вдоха при вентиляции атмосферным воздухом составляет 10 мл/кг массы тела (в среднем 600-900 мл), продолжительность вдоха
82. C. Искусственное поддержание кровообращения. (circulation his blood)
C.(circulation his blood)
83. Непрямой массаж сердца В основе массажа сердца лежит выталкивание крови из сердца и сосудов легких пациента при частом и
Непрямой массаж сердца84.
85.
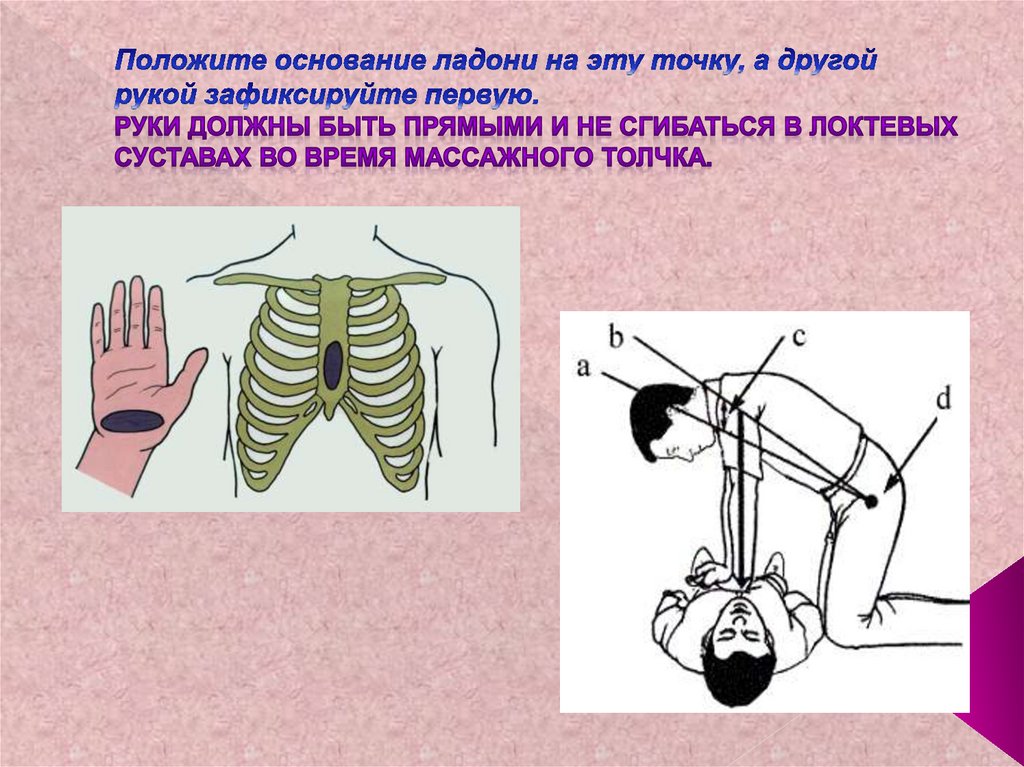
86. Точка для проведения непрямого массажа сердца у взрослых - 2 поперечных пальца выше основания мечевидного отростка грудины.
Точка для проведения непрямого массажа сердца у взрослых -87. Положите основание ладони на эту точку, а другой рукой зафиксируйте первую. Руки должны быть прямыми и не сгибаться в локтевых
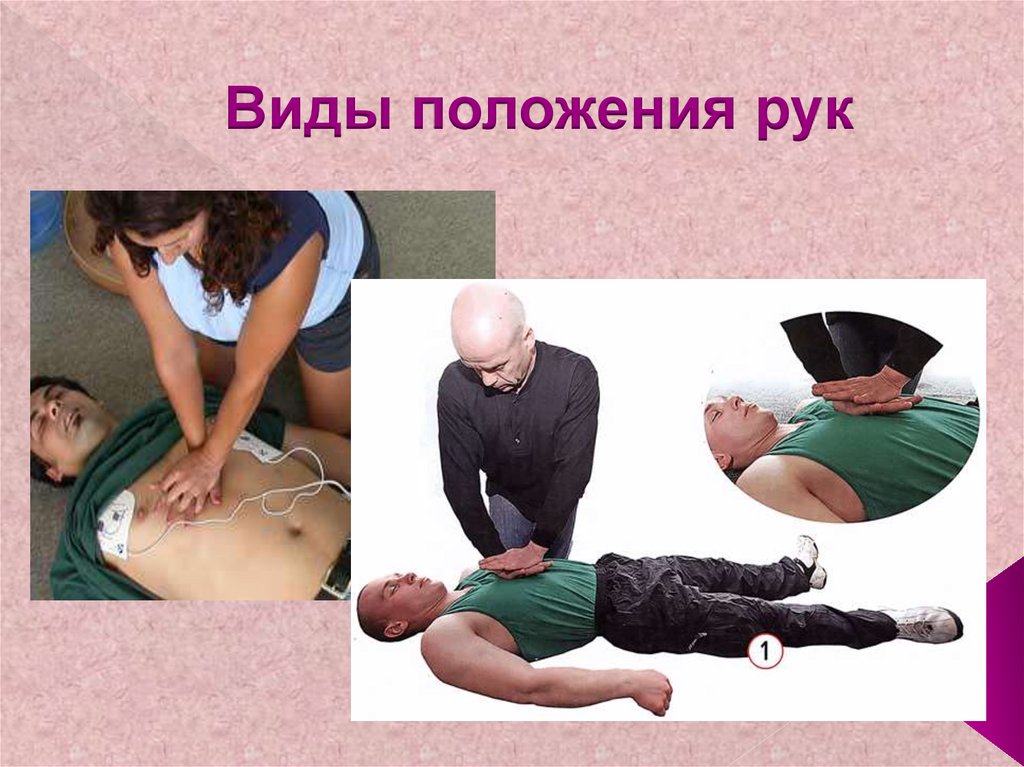
88. Виды положения рук
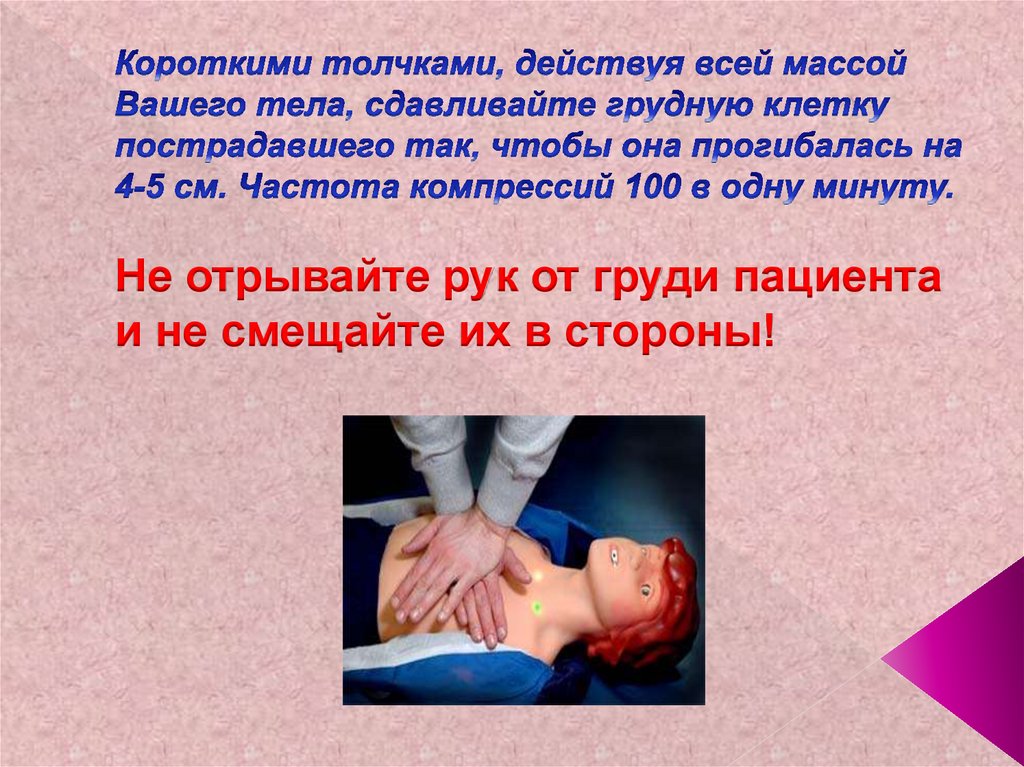
89. Короткими толчками, действуя всей массой Вашего тела, сдавливайте грудную клетку пострадавшего так, чтобы она прогибалась на
Не отрывайте рук от груди пациентаи не смещайте их в стороны!
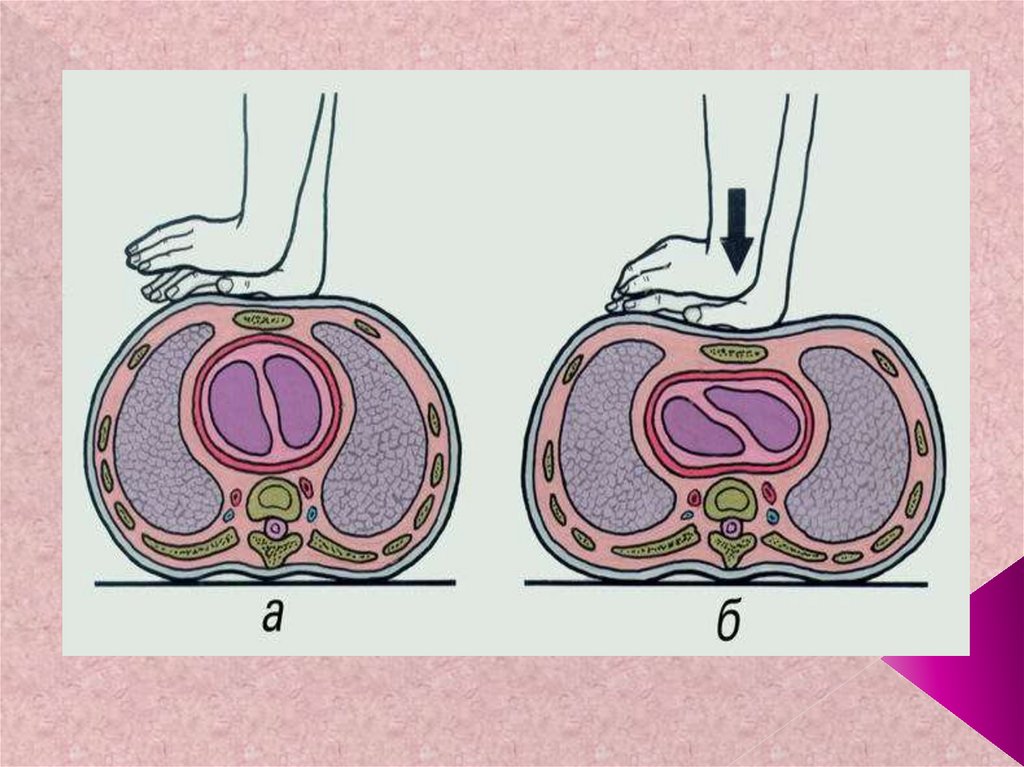
90. Массаж сердца будет эффективным лишь тогда, когда пациент лежит на твердой поверхности!
91. Отношение числа компрессий к числу искусственных вдохов должно составлять 30:2, то есть, после каждых тридцати массажных
30:2вне зависимости количества
реаниматоров
92. Реаниматор, выполняющий искусственное дыхание, поддерживает проходимость дыхательных путей, держа голову пострадавшего
93. У пациента с протекцией функции дыхания (интубация, комбитьюб, LMA) вентиляция и массаж сердца проводятся непрерывно и
У пациента с протекцией функции дыхания(интубация, комбитьюб, LMA)
асинхронная реанимация.
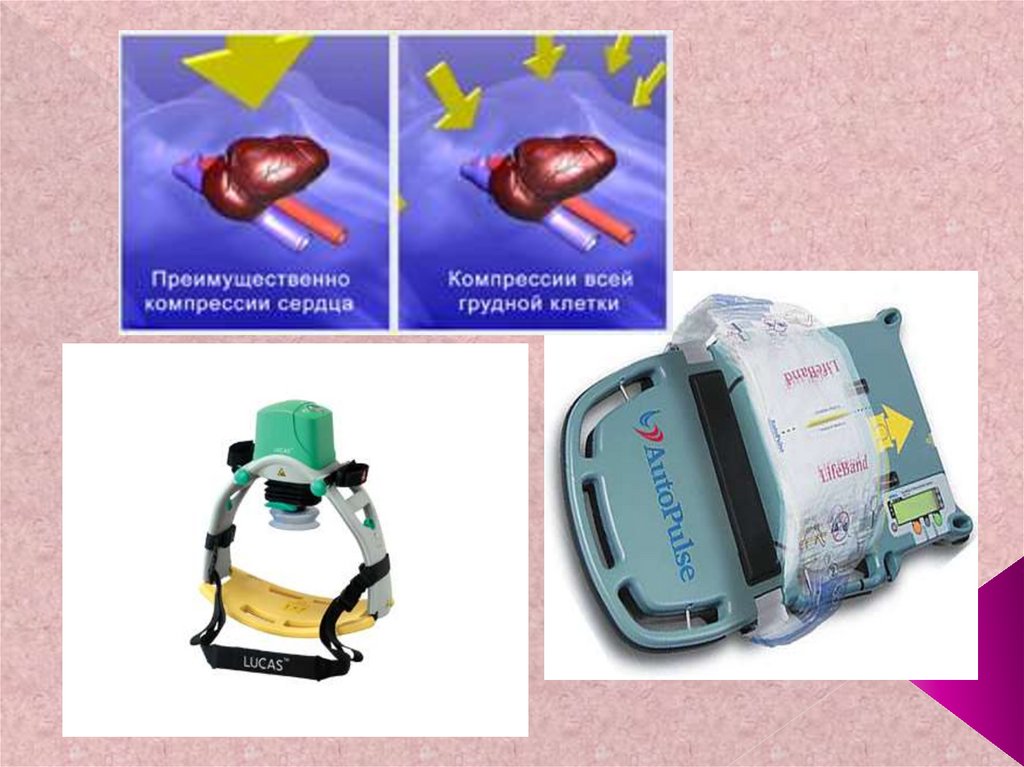
94. Альтернативные методы массажа сердца В исследованиях, посвященных оценке эффективности новых методов специализированного
Альтернативные методы массажасердца
(CardioPumpe),
(Interposed Abdominal Compression)
не доказали преимущества перед
традиционными способами.
95.
96.
97. Прекордиальный удар Однократный прекордиальный удар (наносится кулаком по нижней трети грудины) может производиться
Прекордиальный ударможет производиться профессионалами, если
фибрилляция случается при свидетелях или
фиксируется на мониторе
Таким образом, прекордиальный удар не входит в
базовый реанимационный комплекс,
98.
99. Последние исследования показали, что время, необходимое для определения наличия или отсутствия пульсации сонных артерий,
в 45% пульсация насонных артериях не определяется
Время их определения - 10 секунд
100. После 2 инициальных вдохов требуется контроль каротидного пульса в течение 5 секунд с каждой стороны (в сумме - 10 секунд). В
Отсутствие кашля, дыхания идвижений в ответ на 2
искусственных вдоха - повод к
началу массажа сердца без
пальпации пульса.
101. Автоматическая дефибрилляция
102. Если остановка сердца у взрослого человека произошла в присутствии свидетелей и если в наличии имеется дефибриллятор, его
следуетнемедленно применить.
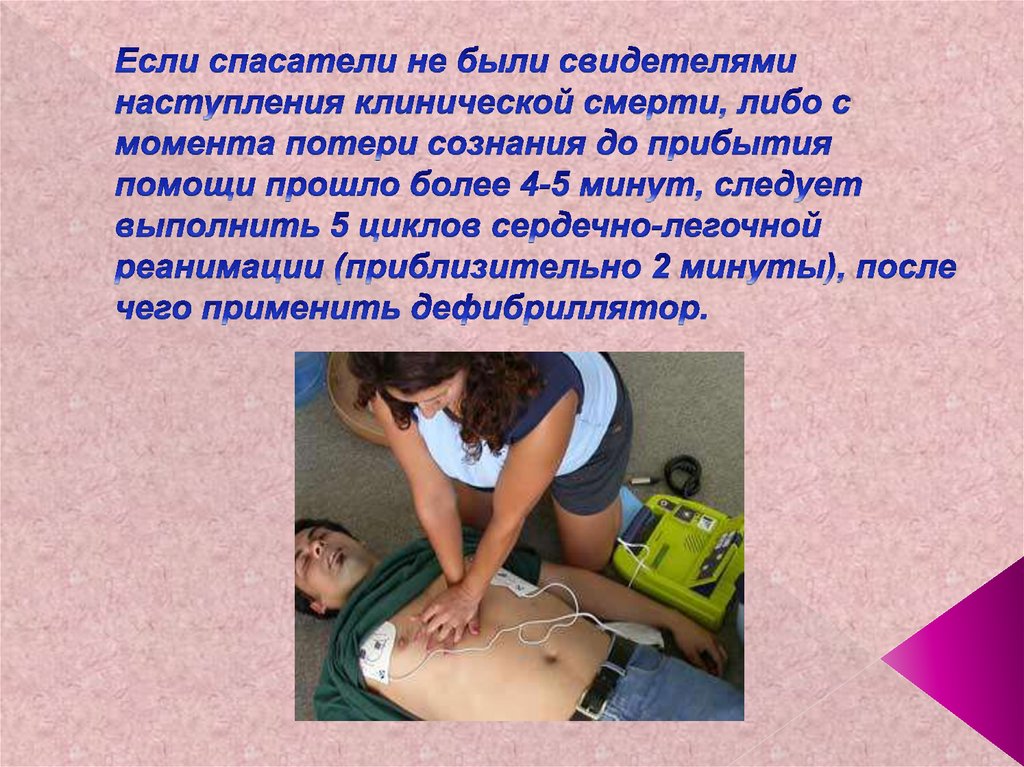
103. Если спасатели не были свидетелями наступления клинической смерти, либо с момента потери сознания до прибытия помощи прошло
104. Каждая минута отсрочки дефибрилляции после начала фибрилляции желудочков уменьшает выживаемость на 7-10%. Несмотря на наличие
осуществление сердечно-легочнойреанимации перед дефибрилляцией
снижает эти показатели до 3-4% в
минуту.
105. Автоматические дефибрилляторы
106. Следуйте строго голосовым командам дефибриллятора
107. После восстановления самостоятельного дыхания и кровообращения придать пациенту устойчивое боковое положение
108. Перечень мероприятий первичного реанимационного комплекса
Мероприятия(действия)
Примечания
Необходимо выяснить и по возможности
устранить различные опасности для
1. Оценить риск для реаниматора и пациента (интенсивное дорожное
движение, угроза взрыва, обвала,
реаниматора и
электрического разряда, воздействия
пациента.
агрессивных химических средств и т.д.).
2. Определить
наличие сознания.
2.1. Пациента берут за плечи, встряхивают (при
подозрении на травму позвоночника делать это
не следует), громко спрашивают: «Что с Вами?
Нужна ли помощь?».
2.2. Если пациент не отвечает – зовут на помощь
2.3. Продолжают обследование.
109.
3.Восстановитьпроходимость
дыхательных
путей
и определить
наличие
дыхания
3.1. Метод запрокидывания головы и поднятия
подбородка двумя пальцами.
3.2. Выдвижение нижней челюсти без разгибания
головы при подозрении на травму шейного отдела
позвоночника.
3.3. При наличии видимых инородных тел в
полости рта – произвести санацию ротовой
полости.
3.4. Наклониться над пациентом и в течение 10 сек:
смотреть за движением грудной клетки, слушать
дыхание, попытаться почувствовать дыхание.
3.4. Если дыхания нет - вызвать
специализированную бригаду.
3.5. При наличии дыхания – устойчивое боковое
положение.
3.6. При наличии автоматического наружного
дефибриллятора – подсоединить электроды и
следовать голосовым инструкциям аппарата.
110.
4.1. Необходимо обеспечить герметичность дыхательныхпутей при принудительном вдохе. Для выполнения
искусственной вентиляции легких (ИВЛ):
- зажимают нос пострадавшего большим и указательным
пальцами руки.
- плотно обхватив губы пациента, производят два
медленных, плавных принудительных вдоха,
продолжительностью до 2 сек.
- Если воздух при принудительных вдохах не проходит в
легкие (нет экскурсии грудной клетки) – повторяют попытку
- вновь осуществляют открытие дыхательных путей,
делают 2 вдоха. При неудавшейся повторной попытке –
4. Сделать 2
«спасательных» производят санацию ротовой полости.
4.2. При использовании метода «изо рта ко рту», «рот к
вдоха.
носу», принудительный вдох производить медленно,
отрывая губы от лица пострадавшего между вдохами для
осуществления пассивного выдоха. Желательно
использовать экспираторные устройства «рот – устройство
– рот», «рот – устройство – нос».
4.3. При принудительном вдохе объем вдыхаемого воздуха
должен быть в пределах 500 - 600мл для взрослого
человека средней комплекции. Для определения должного
объема первый принудительный вдох – пробный,
проводится с контролем подъема грудной клетки.
Последующие вдохи производятся в таком же режиме.
111.
5. Проверитьналичие пульса
на сонной
артерии (не
более 10 сек)
5.1. Определение пульса осуществляется
только на сонной артерии.
5.2. Если первичный реанимационный
комплекс проводиться лицом, не
имеющим специальной подготовки,
вместо определения пульса на сонной
артерии целесообразно определять
наличие или отсутствие кровообращения
по косвенным признакам:
- реакции пострадавшего на оклик,
- наличию самостоятельного дыхания,
кашля,
- наличию движений.
112.
6.1 Оказание помощи проводится на ровной, жесткойповерхности.
6.2 Компрессия должна проводиться на глубину 4-5
см (для взрослых). Первая компрессия должна быть
пробной, для определения эластичности и
резистентности грудной клетки. Последующие
компрессии производятся с такой же силой.
6.3 Компрессия должна производиться с частотой 100
в мин., по возможности ритмично. При компрессии
6. При
нельзя отрывать руки от грудины.
отсутствии
пульса 6.4 Компрессия выполняется маятникообразно, без
перейти к
резких движений, плавно, используя тяжесть верхней
компрессии
половины своего тела.
грудной клетки.
6.5 Не допускается нарушение соотношения между
компрессиями и принудительными вдохами:
- соотношение дыхание/компрессия должно быть
2:30, вне зависимости от количества человек,
проводящих сердечно-легочную реанимацию.
6.6 Для не медиков – при нахождении точки
компрессии возможно расположение рук по центру
грудной клетки, между сосками.
113.
7. Проведениекомпрессии
грудной клетки,
искусственная
вентиляция
легких.
Проверка
дыхания, пульса.
7.1. После четвертого цикла компрессий
проверяют наличие пульса на сонной
артерии.
7.2. При отсутствии – продолжают
сердечно-легочную реанимацию. Делают
два вдоха и вновь переходят к
компрессиям грудной клетки.
7.3. При появлении пульса на сонной
артерии – проверяют наличие дыхания.
7.4. При его отсутствии – осуществляют
ИВЛ (10 – 12 принудительных вдохов в
мин), периодически проверяя наличие
пульса на сонной артерии (1 раз в мин.)
114.
8.1. Реаниматор, осуществляющий компрессиигрудной клетки, считается руководителем. После
пунктов (1, 2, 3, 4, 5) приступает к компрессиям
грудной клетки. Сделав 30 компрессий, дает
команду: «Вдох», контролируя поднятие грудной
клетки во время принудительных вдохов.
8.2. Реаниматор, находящийся у головы пациента,
контролирует адекватность компрессий –
проверяет наличие пульса на сонной артерии,
8. Выполнение
синхронного с нажатием на грудную клетку.
первичного
8.3. При ощущении усталости реаниматор,
реанимационного
производящий компрессии грудной клетки,
комплекса двумя
подает команду: «Вдох. Приготовиться к смене».
реаниматорами
Контролирует поднятие грудной клетки в момент
принудительных вдохов. После вдохов
осуществляет 30 компрессий и подает команду:
«Вдох. Смена».
8.4. Реаниматор, находящийся у головы пациента
делает 2 вдоха и переходит к компрессии грудной
клетки, осуществляя дальнейшее руководство.
115. СЛР не показана в следующих случаях: 1. Если смерть наступила на фоне применения полного комплекса интенсивной терапии,
СЛР может быть прекращена непрофессионалами приотсутствии признаков эффективности СЛР в течении 30
минут или по указанию специалистов.
116. При работе профессионалов СЛР может быть прекращена в следующих ситуациях : 1. Если по ходу СЛР выяснилось, что она больному не
117. ТЕРРИТОРИАЛЬНЫЙ ЦЕНТР МЕДИЦИНЫ КАТАСТРОФ СВЕРДЛОВСКОЙ ОБЛАСТИ Алгоритм проведения базовой сердечно-лёгочной реанимации для
Алгоритм проведения базовой сердечно-лёгочнойреанимации для фельдшерских бригад СМП
(06 октября 2009)
Команда: «Установить систему»
Команда: «Набрать адреналин 1 мг
118. 6. Немедленное проведение СЛР (НМС с частотой компрессии гр. клетки 100 мин–1 + ИВЛ с применением маски и дыхательной помпы
команда: «Ввести адреналин, приготовитьдефибриллятор».
Команда: «Включить дефибриллятор»
Команда: «Набрать адреналин»;
Команда: «Ввести адреналин»
119. Удачи в оказании помощи!!!
120. Неотложные состояния
121. Синкопальное состояние Синкопальное состояние - обморок, внезапное кратковременное нарушение сознания, вызванное гипоксией
122. Этиология. В зависимости от причин выделяют следующие группы синкопальных состояний. I. Нарушение регуляции сердечно сосудистой
Этиология.I. Нарушение регуляции сердечно сосудистой системы:
1. Ортостатическая гипотония .
А. Различают гиперадренергическую ортостатическую гипотонию
вследствие уменьшения венозного возврата к сердцу:
Б. Гипоадренергические ортостатические гипотонии:
2. Ситуационные обмороки
3. Рефлекторные обмороки
4. Гипервентиляционный синдром
123. II. Механическое препятствие кровотоку на уровне сердца и крупных сосудов: - бронхиальная астма, ХОБЛ, - митральный стеноз,
II. Механическое препятствие кровотоку на уровне сердца икрупных сосудов:
III. Нарушение сердечного ритма и проводимости:
IV. Сосудистые
поражения мозга
V. Заболевания мозга
VI. Потеря сознания при других заболеваниях
Распознать причину синкопального
состояния помогает правильно собранный
анамнез.
124. Клиническая картина Пресинкопальное состояние: характерна бледность и влажность кожных покровов, резкая слабость, тошнота,
Клиническая картинаПресинкопальное состояние
Собственно синкопальное состояние:
Постсинкопальное состояние:
125. Коллапс Острое, резкое снижение артериального давления за счет сосудистого компонента гемодинамики: -падения сосудистого
КоллапсОтличается от обморока тяжестью проявлений, длительностью
течения.
Неотложная помощь при коллапсе
126. Шок Это тяжелое состояние, которое наступает в результате какого-либо чрезмерного воздействия, характеризуется прогрессирующими
-гиповолемический,-кардиогенный,
-септический,
-анафилактический,
-травматический,
-ожоговый.
Неотложная помощь при шоке
127. Коматозное состояние Кома - бессознательное состояние с глубоким торможением функций коры и подкорковых структур головного
При сахарном диабете чаще встречаютсягипергликемическая и гипогликемическая кома.
128. Гипергликемическая кома Тяжелое осложнение сахарного диабета, которое сопровождается повышением концентрации сахара в крови.
Гипергликемическая кома развивается постепенно.129. Клиника - Потеря сознания, кожа и видимые слизистые оболочки бледные, сухие, черты лица заострены, - Кожа холодная отмечается
КлиникаНеотложная помощь
130. Гипогликемическая кома Опасное состояние организма развивающегося при быстром понижении концентрации сахара в крови. Возникает
Гипогликемическая комаКлиника
-
Неотложная помощь
131. Острый коронарный синдром
132.
133.
134. Осложненная бляшка в коронарной артерии
Трещины вфиброзной
покрышке
135.
136. Проявления ишемии миокарда
Сильная боль за грудинойсжимающая, давящая
Испарина, липкий холодный пот
Тошнота, рвота
Одышка
Слабость, коллапс
137. Боль давящая, сжимающая, острая, тягостная, щемящая, сверлящая, ноющая - за верхней или средней частью грудины. Иногда боль
Боль138. Иррадиация боли отмечается у многих больных, она тем обширнее, чем сильнее боль. В большинстве случаев возникает иррадиация в
Иррадиация болиНачало ангинозной боли
Оценка боли.
139. Неотложная помощь 1. Прекратить нагрузку, больной находится в положении лежа; 2. Нитроглицерин - 0,5 мг. под язык или
Неотложная помощьНитроглицерин
Ацетилсалициловая кислота
140. Инфаркт миокарда Это остро наступившая, стойкая, длительная ишемия миокарда, приводящая к некрозу. В подавляющем большинстве
Ангинозный - самый частый вариант инфарктамиокарда.
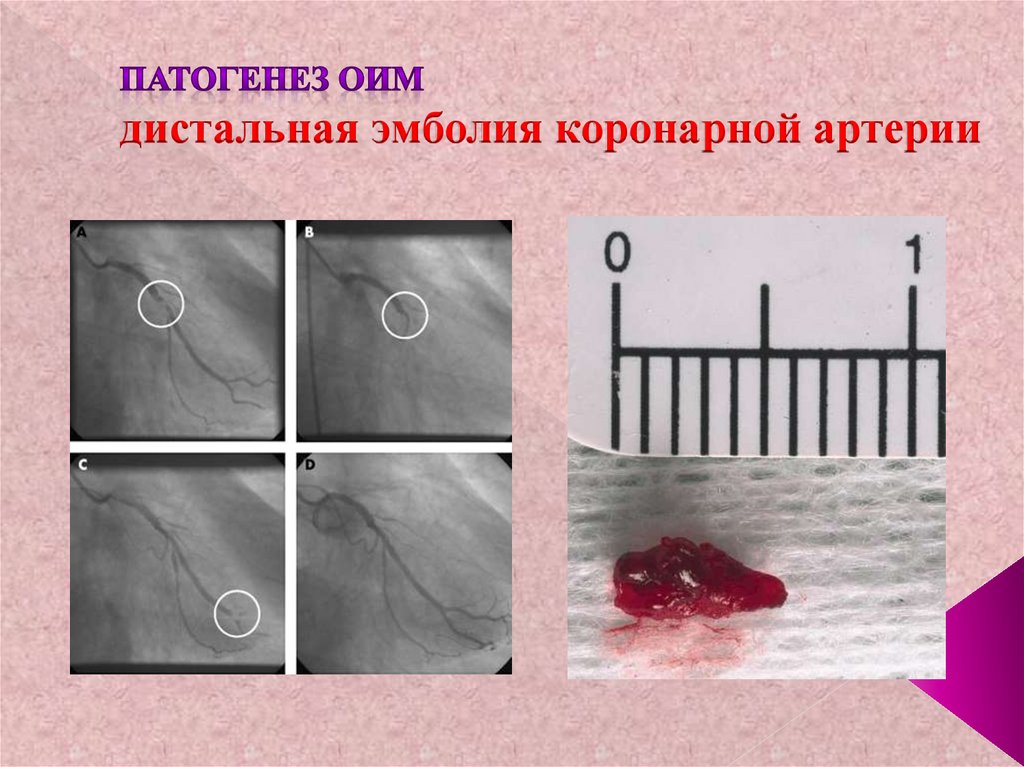
141. Патогенез оим дистальная эмболия коронарной артерии
дистальная эмболия коронарной артерии142.
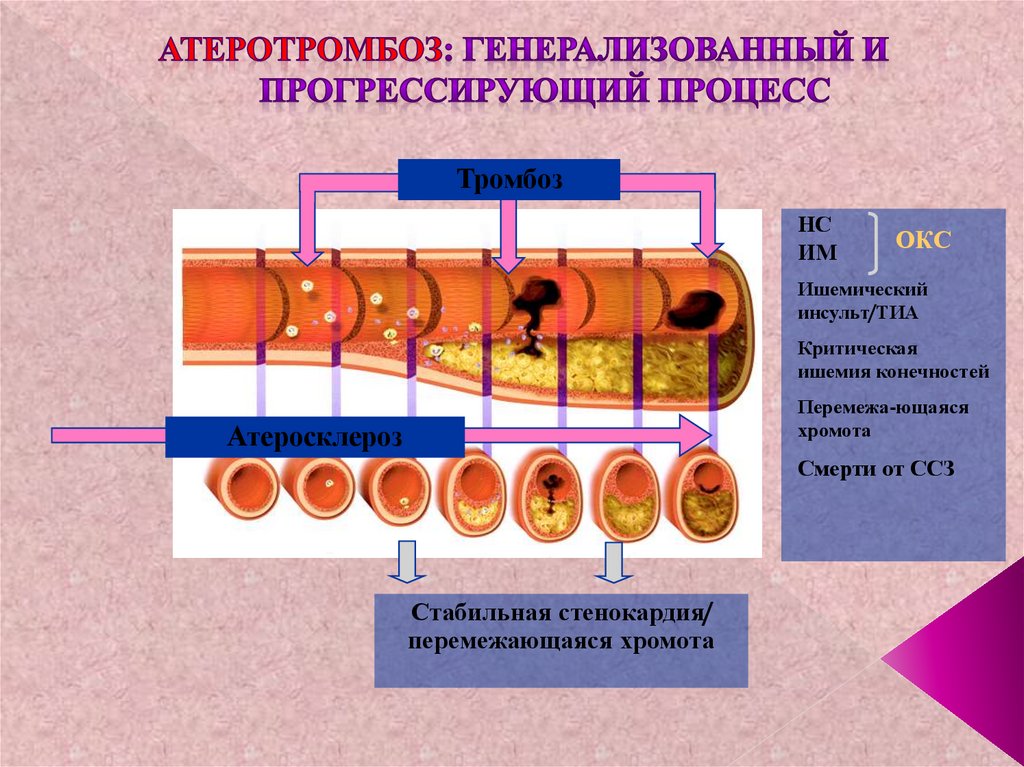
ТромбозНС
ИМ
ОКС
Ишемический
инсульт/ТИА
Критическая
ишемия конечностей
Перемежа-ющаяся
хромота
Атеросклероз
Смерти от ССЗ
Стабильная стенокардия/
перемежающаяся хромота
143. Клиника - Характер ангинозной боли при инфаркте миокарда аналогичен таковому при стенокардии. Боль интенсивная, давящая,
КлиникаХарактер ангинозной боли
Боль интенсивная, давящая,
сжимающего характера, раздирающая, жгучая.
протекают волнообразно
за грудиной в глубине
грудной клетки.
иррадиация боли более
обширная.
Повторный сублингвальный прием нитроглицерина не
устраняет боль полностью.
144. Неотложная помощь При инфаркте миокарда должна включать мероприятия по: 1. Обезболиванию; 2. Восстановлению коронарного
Неотложная помощьАнгинозные боли необходимо устранить максимально
быстро и полностью, что достигается приемом
нитроглицерина, анальгетиков.
Показана срочная госпитализация, транспортировку
проводят на носилках.
145. Аритмия сердца - нарушения частоты, ритмичности и последовательности возбуждения и сокращения сердца. Термин «аритмия» говорит
- нарушения частоты, ритмичности и последовательностивозбуждения и сокращения сердца.
Термин «аритмия» говорит сам за себя: сбой ритма. В
медицинской практике это понятие обозначает нарушения
сердечной деятельности, различные по своему характеру и
происхождению отклонения в ритме сокращений сердца.
В обычной жизни, когда с сердцем все в порядке, человек, как
правило, не ощущает его биения, не воспринимает его ритма.
А при появлении аритмии явно чувствуются перебои,
замирание сердца либо резкое хаотическое сердцебиение.
146. Острые нарушения сердечного ритма Острые брадиаритмии Связаны с нарушениями функции автоматизма синусового узла либо с
Острые брадиаритмииКлиника
Неотложная помощь
147. Пароксизмальная тахикардия Это приступообразное нарушение сердечного ритма, характеризующееся высокой ЧСС (140-220 в 1 мин),
Пароксизмальная тахикардияВозникает в результате органической патологии сердца
(пролапс митрального клапана) с рефлекторные воздействия
с других органов, у практически здоровых людей на фоне
резкого переутомления, избыточного употребления кофе,
алкоголя.
Клиника
148. Пароксизм СВТ (АV-узловая тахикардия) с ретроградным возбуждением предсердий
149. Пароксизм трепетания предсердий (ассоциированная форма с проведением 2:1)
150. Неотложная помощь 1. Освободить от стесняющей одежды. 2. Ингаляция кислорода. 3. Массаж каротидного синуса. 4. Корвалол
Неотложная помощьПрепарат выбора при СВТ (впервые возникшие, без анамнеза)
АТФ 10-20 мг в\в болюсно.
7. При низком АД купирование пароксизма начинают с введения
мезатона, титруя дозу по 1 мг, до повышения АД выше на 30-40
от привычных цифр.
151. Мерцательная аритмия Часто встречающееся нарушения ритма сердца. Различают: - брадисистолическую, - нормасистолическую,
Мерцательная аритмия- брадисистолическую,
- нормасистолическую,
-тахисистолическую форму.
Причины мерцательной аритмии:
152. Мерцательная аритмия (трепетание предсердий диссоциированная форма) Желудочковая экстрасистолия
153. Клиника Субъективно пароксизмы мерцательной аритмии воспринимаются как приступы сердцебиения, толчки в области сердца,
КлиникаНеотложная помощь
154. Экстрасистолия - преждевременное сокращение сердца или его отделов. Может протекать бессимптомно, в ряде случаев больной
ощущает «толчок» в груди, «остановку»сердца или пульсацию в подложечной области.
Причины:
- заболевая с.с.с. : ИБС, кардиосклероз;
- неврозы;
- патология ЖКТ.
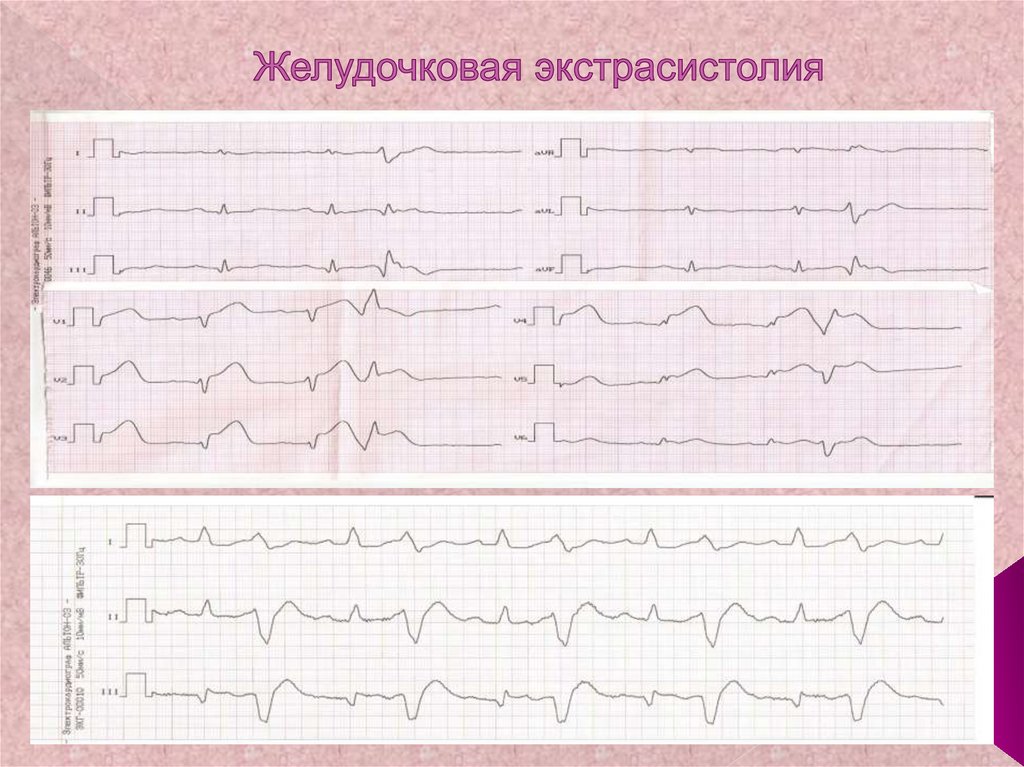
155. Желудочковая экстрасистолия
156. Неотложная помощь при экстрасистолии 1. Покой эмоциональный и физический. 2. Корвалол (валокордин) 50 – 60 кап в горячей воде.
Неотложная помощь приэкстрасистолии
157. Отек легких Это тяжелое осложнение самых разнообразных заболеваний, связанное с избыточным пропотеванием тканевой жидкости в
острой дыхательной недостаточностиЭто явление сопровождается нарушением оксигенации крови в
легких и гипоксией, которая, в свою очередь, осложняет
течение основного заболевания и по механизму «порочного
круга» может обусловить прогрессирование отека легких.
158. Клиника - Продромальный период от нескольких минут до нескольких часов и дней, клинически соответствуют сердечной астме
КлиникаИстинный (альвеолярный) отек:
159. Неотложная помощь 1. Положение больного сидя или полусидя с опущенными ногами. 2. Оксигенотерапия с пеногасителями: кислород
Неотложная помощь160. Тромбоэмболия легочной артерии (ТЭЛА) Закупорка тромбом сосудистого русла в бассейне легочной артерии, определяется как синдром
Этиология:161. Факторы риска - Длительный постельный режим и сердечная недостаточность с развитием венозного застоя. - Массивная диуретическая
Факторы риска162. Клинические формы ТЭЛА 1. Молниеносная. 2. Острая. З. Подострая. 4. Хроническая. 5. Рецидивирующая. 6. Стертая.
Клинические формы ТЭЛА163. Клиника - Внезапно появляется одышка, как в покое так и при физической нагрузке. По характеру «тихая» ЧДД от 24- 50 - 60 в
КлиникаВнезапно появляется одышка
Болевой синдром
- Нарушения мозговой перфузии
Кашель
Острая правожелудочковая недостаточность
обтурационный
шок.
164. Неотложная помощь 1. Реанимационное пособие при необходимости. 2. Обезболивание - 1 мл 1% р-ра (10 мг) морфина разводят в 10 мл
Неотложная помощь165. Гипертонический криз Это внезапное значительное повышение АД выше индивидуально привычных (рабочих) цифр в короткий промежуток
Это внезапное значительное повышение АДвыше индивидуально привычных (рабочих)
цифр в короткий промежуток времени.
166. Осложнения гипертонического криза: - гипертоническая энцефалопатия, - ОНМК, - стенокардия, инфаркт миокарда, - сердечная астма,
Осложнения гипертонического криза:Неотложная помощь
• АД должно быть снижено на 25 % от исходного в первые 6
часов.
Лечение больных с неосложненным гипертензивным кризом
проводиться амбулаторно, а осложненный гипертензивный
криз нуждается в срочной госпитализации на носилках.
167. Острые аллергические заболевания Аллергия - иммунная реакция организма, сопровождающаяся повреждением собственных тканей.
Аллергия - иммунная реакция организма, сопровождающаясяповреждением собственных тканей. Наиболее часто
аллергические заболевания возникают на пищевые аллергены,
антигены паразитов, лекарственные средства, рентген
контрастные вещества, витамины, анестетики, на пыльцу
растений, укус насекомых.
Крапивница
168. Аллергический ринит отек слизистой оболочки носа, выделение обильного водянистого слизистого секрета, заложенность носа,
Аллергический ринитПоллиноз
Ангионевротический отек
Неотложная помощь
Отек Квинке
169. Анафилактический шок Аллергическая реакция немедленного типа, развивается не зависимо от путей попадания антигена. Развитие
Первая стадия эректильная170. Вторая стадия торпидная - угнетение - артериальная гипотензия и оглушенность при легком течении, - коллапс и потеря сознания
Вторая стадия торпидная - угнетение171. Неотложная помощь Устранить действие аллергена!!!! 1. Больного уложить (голова ниже ног). 2. Обеспечить проходимость
Неотложная помощь172. Укус ядовитых змей При укусе ядовитых змей, за счёт действия яда, быстро появляется и распространяется боль и отечность в месте
Появляются сонливость, угнетение дыхания, выраженные подкожныекровоизлияния, судороги.
Быстро развивается коллапс, почечная недостаточность.
Неотложная помощь:
отсасывание крови из ранки ртом запрещается!!!
не рекомендуется наложение жгута, выполнение надрезов!!!
173. Укусы осами, пчелами, шмелями. Яд этих насекомых содержит биологические амины. - Ужаливание очень болезненно, местная реакция
Яд этих насекомых содержит биологические амины.Неотложная помощь:
174. Бронхиальная астма Бронхиальная астма - хроническое аллергическое воспаление дыхательных путей, приводящая к гиперреактивности
Бронхиальная астма - хроническое аллергическое воспалениедыхательных путей, приводящая к гиперреактивности
бронхов, клинически проявляющейся приступом удушья.
бронхоспазм
175. Клиника - Приступ начинается остро. - Больные занимают вынужденное положение: сидя с упором рук на какой-либо предмет, стоя у
Клиника176. Неотложная помощь 1. Обеспечить доступ воздуха, расстегнуть стесняющую одежду; 2. Для снятия бронхоспазма используют
Неотложная помощьберотек, сальбутамол (вентолин) и
тербуталин.,
пульмикорт 1
мг, беродуал 1-3 мл.
177. Астматический статус - состояние удушья, обусловленное стойким и длительным нарушением бронхиальной проходимости. В
- состояние удушья, обусловленное стойким идлительным нарушением бронхиальной
проходимости.
178. Клиника - состояние больного тяжелое, диффузный цианоз, дыхание редкое 7-10 в мин, шумное, с участием вспомогательной
Клиника179. Неотложная помощь 1. Доступ свежего воздуха. 2. Оксигенотерапия. 3. Венозный доступ. 4. В\в инфузия кристаллоидов с добавлением
Неотложная помощь180. Острые неврологические заболевания Эпилепсия Хроническое заболевание головного мозга, основное клиническое проявление которого
181. Клиника - Припадок начинается с ауры (звуковые, оптические, чувствительные галлюцинации). 1. Припадок начинается с тонических
Клиникас тонических судорог.
период клонических судорог,
182. Неотложная помощь - под голову больного подложить что-нибудь мягкое или постараться поддержать ее, чтобы предотвратить травму.
Неотложная помощь183. Острые сосудистые заболевания головного мозга К острым сосудистым заболеваниям головного мозга относятся: - инсульт
ИнсультТранзиторная ишемическая атака
184. Ишемический инсульт Заболевание, приводящее к уменьшению или прекращению артериального кровоснабжения определенного отдела
Ишемический инсультКлиника.
- Очаговые симптомы
- Общемозговые симптомы
185. Неотложная помощь при не дифференцированном ОНМК 1. Базисная терапия: экстренная коррекция жизненно важных функций. 2.
Неотложная помощь при недифференцированном ОНМК
186. Солнечный и тепловой удары Длительное пребывание на солнце может привести к солнечному удару, а при перегревании всего тела - к
Клиника:187. Неотложная помощь - больного надо поместить в тень и обильно поить холодной водой (пить часто и маленькими глотками); - грелку
Неотложная помощь188. Отравления Отравление - заболевание химической этиологии, развивающиеся при попадании в организм химических веществ (ядов) в
ОтравлениеРазличают 4 пути проникновения яда в организм:
189. Отравление угарным газом (окись углерода) Продукт не полного сгорания углерода. Если при сгорании веществ, содержащих углерод,
Отравление угарным газом(окись углерода)
Отравления угарным газом занимают
первое место среди ингаляционных
бытовых отравлений.
190. Все бытовые отравления данным газом условно можно подразделить на три группы. 1. Отравления выхлопными газами автомобиля.
191. Клиника Выделяет три степени отравления: Легкая степень. Появляется головная боль в височной и лобной областях, часто
КлиникаВыделяет три степени отравления:
Легкая степень.
Средняя степень.
Тяжелая степень.
192. Неотложная помощь при отравлениях Основной принцип лечения при отравлениях сводится к детоксикации. Под детоксикацией понимают
Неотложная помощь при отравленияхПод детоксикацией понимают прекращения воздействия
токсических веществ и их удаление из организма, синдромная
терапия.
1. Кожа, слизистые оболочки
2. Конъюнктива глаз
3. Дыхательные пути
193. 4. Желудочно - кишечный тракт - при поступлении яда внутрь необходимо экстренное промывание желудка независимо от времени,
4. Желудочно - кишечный тракт5. Дополнительно к промыванию желудка применяется метод
форсированного диуреза
Применение специфической антидотной терапии обычно
возможно только в условиях лечебного учреждения.
194. Воздействие низких температур Общее охлаждение организма - определяется как патологический синдром, возникающий при длительном
При охлаждении организма прослеживаются две фазы:1. Возбуждения .
2. Угнетения.
195. Выделяют четыре стадии охлаждения I стадия - характеризуется усиленной функцией защитных механизмов организма, благодаря чему
Выделяют четыре стадии охлажденияI стадия
II стадия
196. III стадия - характеризуется снижением общей температуры тела до 29-25 градусов С. Сознание угнетено, а при температуре тела от
III стадияIV стадия
По скорости общего охлаждения выделяют острое, подострое
и медленное.
197. Неотложная помощь - при наличии показаний -проведение сердечно -легочной реанимации; - не рекомендуется раздевать пострадавшего
Неотложная помощь198. Воздействие высоких температур Ожогами называют повреждения, вызванные термической, химической, лучевой энергией. Среди травм
199. Термические ожоги Термические ожоги могут быть вызваны пламенем, раскаленными газами, расплавленным металлом, горячей
Термические ожоги1 степень
2 степень
3-а степень
200. 3-б степень - пузырь обычно с геморрагическим содержимым, если он разрушен, дно ожоговой раны сухое, некроз вех слоев кожи.
3-б степень4 степень
Ожоги 1, 2, и 3-а степени относятся к поверхностным
поражениям, ожоги З-б и 4 степени к глубоким.
201. Для быстрого определения площади поражения взрослого человека можно пользоваться правилом «девяток»: голова и шея - 9%; рука -
правилом «девяток»:правилом «ладони»:
202. Первая помощь - Прежде всего прекратить действие термического агента на кожу. - Одежда вокруг обожженной поверхности
Первая помощь203. Поражение электрическим током Электротравма - повреждение организма электрическим током. Источники тока: электроприборы,
Факторы поражения:1. Физические характеристики тока (постоянный, переменный);
напряжение;
2. Время действия тока на организм;
3. Физическое состояние организма в момент электротравмы;
4. Характеристика петли тока;
5. Характеристика окружающей среды.
204. Патологические изменения возникают сразу при прохождении тока через организм человека или выявляются позже в виде осложнений.
Характерной особенностью электротравмы являетсянесоответствие между хорошим субъективным
состоянием пострадавшего и изменениями,
наступающими во внутренних органах.
Изменение внутренних органов наступают не сразу, а по
прошествии некоторого времени.
205. Легкие поражения Кратковременное воздействие тока небольшого напряжения. Испуг, возбуждение или заторможенность, сердцебиение.
Легкие пораженияКратковременное воздействие тока небольшого напряжения.
коже «знаки» или «метки тока».
206. Неотложная помощь Нужно отключить ток и вынести пораженного из опасной зоны. Оказывающий помощь должен помнить, что в момент
Неотложная помощьНеобходимо принять меры личной изоляции: положить
под ноги сухую доску, сухую шерстяную ткань, на руки
надеть резиновые перчатки, сбросить с пострадавшего
провод сухой палкой.
207. Тяжелые поражения Тяжелая электротравма нарушает функции мозга, сердца дыхания вплоть до их прекращения и смерти. При контакте
Тяжелые пораженияПри воздействии на сердце возникает фибрилляция
желудочков и остановка сердца.
208. Неотложная помощь 1. Освободить пострадавшего от контакта с источником тока. 2. Соблюдая меры личной предосторожности. 3. При
Неотложная помощь209. Утопление Утопление - один из видов ОДН, остро развивающееся патологическое состояние, при котором даже предельное напряжение
Основная причина смерти при утоплениипрекращение легочного газообмена вследствие
аспирации воды или ларингоспазма.
210. Различают 3 типа утопления: 1. Истинное («мокрое») - первичное утопление. 2. Асфиксическое («сухое»). 3. Синкопальное(«белое»).
1. Истинное («мокрое») первичное утопление.2. Асфиксическое («сухое»).
3. Синкопальное(«белое»).
211. Следует различать истинное утопление в пресной и морской воде Пресная вода, являясь гипотоническим раствором по отношению к
плазме кровиМорская вода гипертонична по отношению к плазме
Последствия изменений состава крови и асфиксия могут
привести к смерти пострадавшего от фибрилляции
желудочков.
(достаточно поступления в лёгкие 50 мл воды га 1 кг веса)
212. Истинное утопление (отмечается в 75-95%) При истинном утоплении вода попадает в дыхательные пути и легкие, когда после
Истинное утопление (отмечается в 75-95%)Обращает на себя внимание резкий цианоз кожи и
слизистых оболочек. Дыхание редкое, как бы
судорожное. Пульс мягкий, слабого наполнения. Шейные
вены часто набухшие.
213. Асфиксическое утопление Происходит из-за возникновения острого рефлекторного спазма гортани и может стать причиной асфиксии
Асфиксическое утоплениеЦианоз при этом варианте утопления
столь же выражен, как и при истинном
(«синие утонувшие»).
214. Синкопальное утопление Наступает рефлекторная остановка сердца, возможно, вследствие испуга, в результате воздействия на
Синкопальное утоплениеПериод клинической смерти наибольший из
всех вариантов утопления, особенно в
холодной воде.
Кроме того, длительное пребывание в холодной воде может
привести к смерти и от переохлаждения. При температуре воды
+ 4.. + 6 С человек через 15 минут теряет двигательную
активность из-за окоченения, судорожного сокращения мышц и
сильных болей в мышцах и суставах.
215. Неотложная помощь 1. Удаление воды из ВДП и желудка. 2. При необходимости ИВЛ и непрямой массаж сердца. 3. Согревание
Неотложная помощь216. Странгуляционная асфиксия Странгуляционная асфиксия (удушение) является одной из разновидностей острого нарушения проходимости
Странгуляционная асфиксия (удушение) являетсяодной из разновидностей острого нарушения
проходимости дыхательных путей и возникает при
прямом сдавлении трахеи, сосудов нервных стволов
шеи.
217. Неотложная помощь 1. Освобождение шеи пострадавшего от сдавливающей петли. 2. Обеспечение проходимости ВДП. 3. СЛР в полном
Неотложная помощь218. Инородные тела верхних дыхательных путей Инородные тела верхних дыхательных путей вызывают клинику ОДН различной степени
Тяжесть клинической картины зависит от величиныинородного тела.
Клинические симптомы, возникающие при этом, будут
являться характерными признаками ОДН: возникает
приступ удушья, сопровождающийся сильным кашлем.
осиплостью голоса, афонией, болями в горле или груди.
Одышка носит инспираторный характер.






![Реанимационные действия сегодня можно разделить на три комплекса [А. П. Зильбер, 1996]: 1) Первичный реанимационный комплекс Реанимационные действия сегодня можно разделить на три комплекса [А. П. Зильбер, 1996]: 1) Первичный реанимационный комплекс](https://cf4.ppt-online.org/files4/slide/r/RW9LzNGhAFjnfY0vaEycw8u3iUJdZbxSpO7mCD/slide-6.jpg)
























































































































































































 medicine
medicine