Similar presentations:
Закрытые переломы вывихи костей. Повреждения головы. Столбняк
1. Закрытые переломы вывихи костей Повреждения головы Столбняк
д.м.н. Федоров В.Г.2016-2021 г.
ЗАКРЫТЫЕ ПЕРЕЛОМЫ
ВЫВИХИ КОСТЕЙ
ПОВРЕЖДЕНИЯ ГОЛОВЫ
СТОЛБНЯК
ЛЕКЦИЯ № 4 ДЛЯ СТУДЕНТОВ 5 КУРСА ПО
ДИСЦИПЛИНЕ «ТРАВМАТОЛОГИЯ И
ОРТОПЕДИЯ»
ПО СПЕЦИАЛЬНОСТИ 31.05.01 ЛЕЧЕБНОЕ
ДЕЛО
http://doctorfvg.wix.com/travm
сайт: травматология и ортопедия для всех
1
2. Вопросы для контроля темы «Закрытые переломы »
1.Классификация видов травматизма.
2.
Какие виды переломов бывают в зависимости от локализации?
3.
Какие виды переломов бывают с учетом характера и
особенностей повреждения?
4.
Основные отличия эпифизиолиза от остеоэпифизиолиза
5.
какая локализация характерна для супинационных и
пронационных переломов?
6.
Цель использования неротационных устройств («сапожок»,
ортез)?
7.
Симптом «прилипшей пятки», что это?
8.
Как производится иммобилизация «Диафиксация по Паппу»?
9.
Суть экстензионного метода лечения?
10. По какому принципу производят расчет грузов при лечении на
скелетном вытяжении?
2
3.
классификация видов травматизмаНепроизводственный.
Уличный
Дорожный (травмы,
полученные на улицах и
дорогах), в том числе
транспортный;
Спортивный (при
организованных и
неорганизованных занятиях
физкультурой и спортом);
Школьный (повреждения,
полученные во время
пребывания учащихся в школе,
в том числе на уроках труда);
Криминальный, умышленный
Производственным называ
ют травматизм, связанный с
условиями промышленного и
сельскохозяйственного
производства.
3
4.
Закрытый перелом– нарушение целостности кости без повреждения кожных покровов.
Классификация
Травматические
С учетом причин возникновения
Патологические
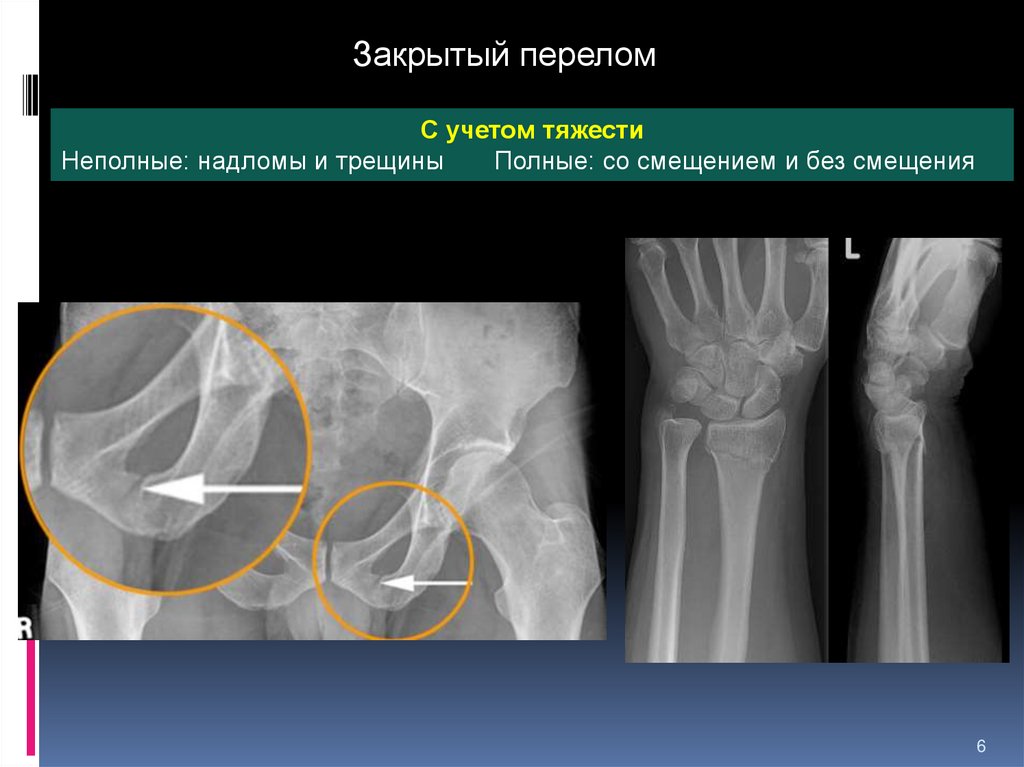
С учетом тяжести
Неполные: надломы и трещины
Полные: со смещением и без смещения
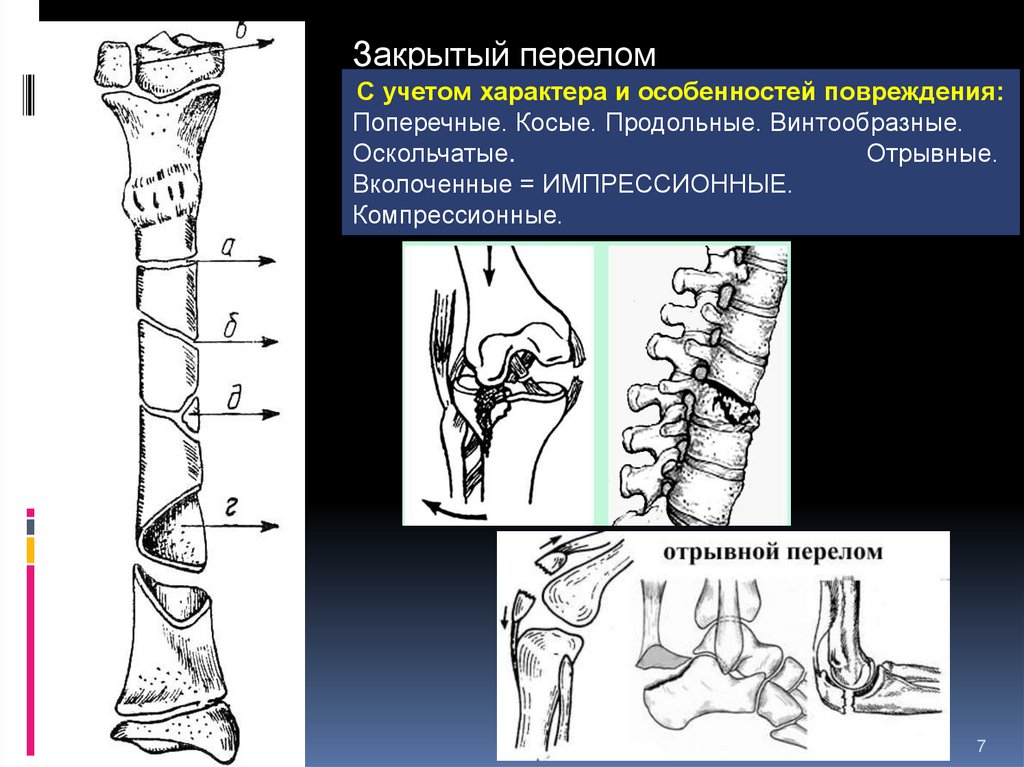
С учетом характера и особенностей повреждения:
Поперечные. Косые. Продольные. Винтообразные. Оскольчатые.
Отрывные. Вколоченные = ИМПРЕССИОННЫЕ. Компрессионные.
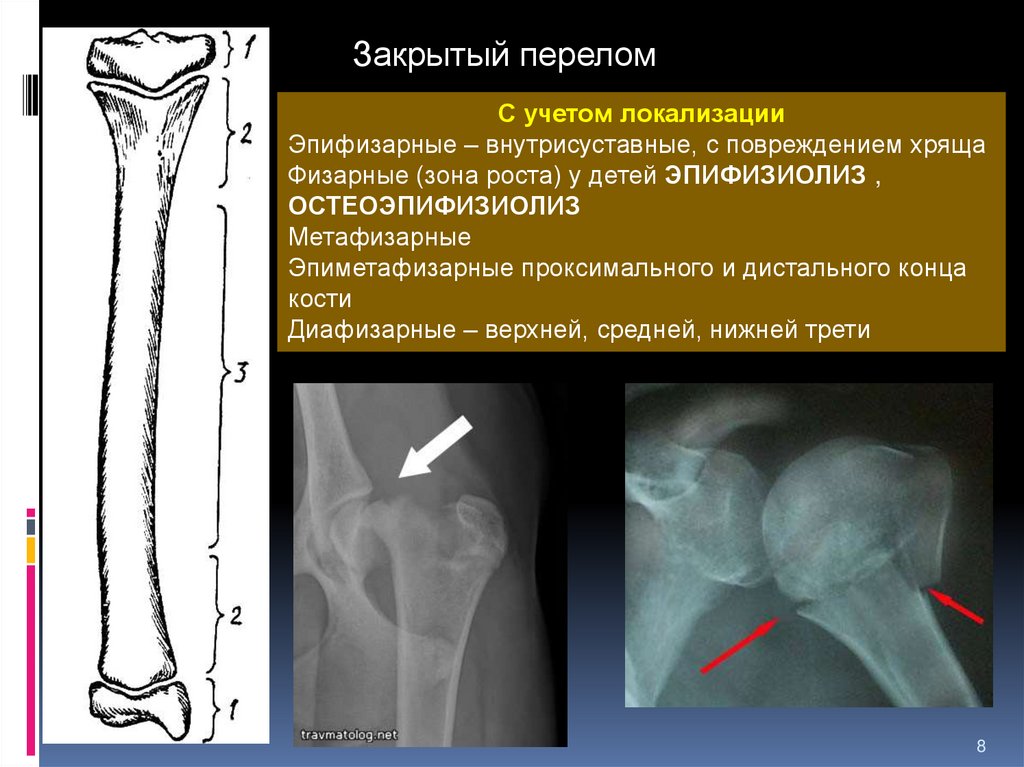
С учетом локализации
Эпифизарные – внутрисуставные, с повреждением хряща
Физарные (зона роста) у детей ЭПИФИЗИОЛИЗ , ОСТЕОЭПИФИЗИОЛИЗ
Метафизарные
Эпиметафизарные проксимального и дистального конца кости
Диафизарные – верхней, средней, нижней трети
С учетом наличия или отсутствия осложнений
Неосложненные. Осложненные (шок, остеомиелит, эмболия, кровотечение)
4
5.
Закрытый переломТравматические
С учетом причин возникновения
Патологические
5
6.
Закрытый переломС учетом тяжести
Неполные: надломы и трещины
Полные: со смещением и без смещения
6
7.
Закрытый переломС учетом характера и особенностей повреждения:
Поперечные. Косые. Продольные. Винтообразные.
Оскольчатые.
Отрывные.
Вколоченные = ИМПРЕССИОННЫЕ.
Компрессионные.
7
8.
Закрытый переломС учетом локализации
Эпифизарные – внутрисуставные, с повреждением хряща
Физарные (зона роста) у детей ЭПИФИЗИОЛИЗ ,
ОСТЕОЭПИФИЗИОЛИЗ
Метафизарные
Эпиметафизарные проксимального и дистального конца
кости
Диафизарные – верхней, средней, нижней трети
8
9.
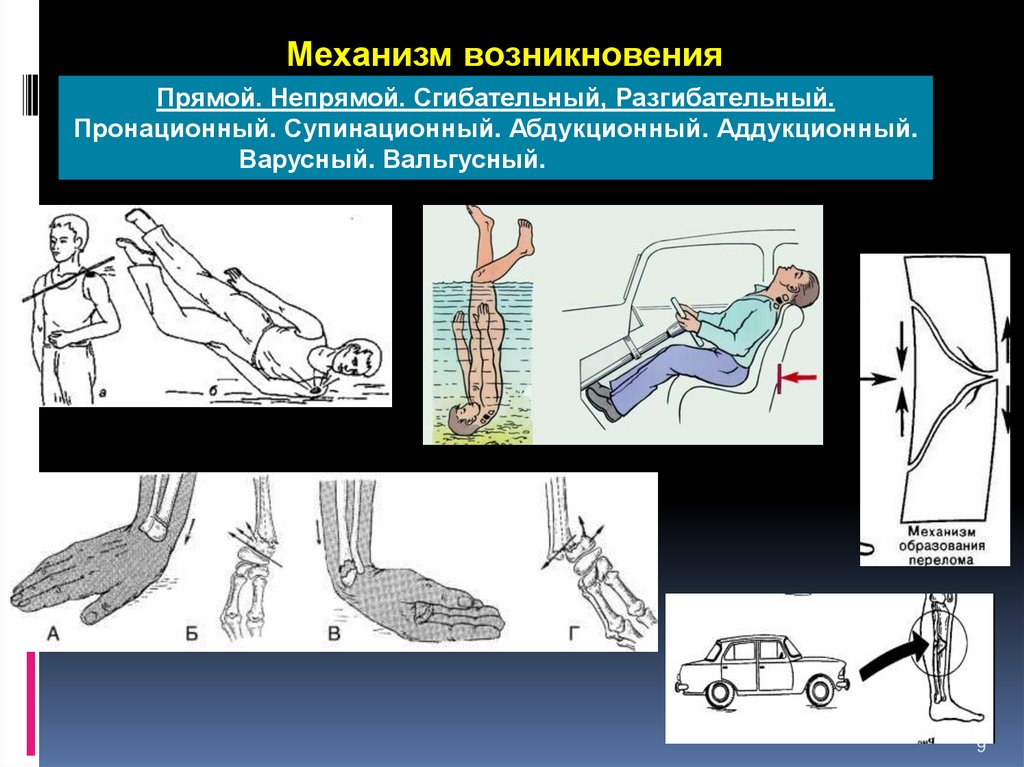
Механизм возникновенияПрямой. Непрямой. Сгибательный, Разгибательный.
Пронационный. Супинационный. Абдукционный. Аддукционный.
Варусный. Вальгусный.
9
10.
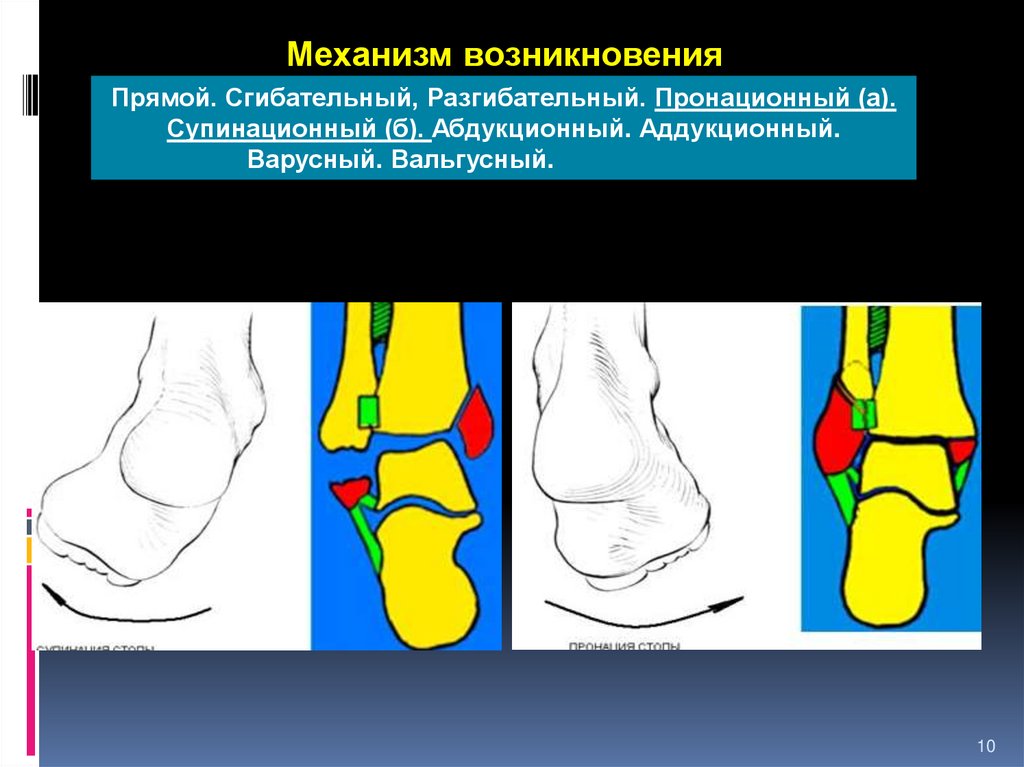
Механизм возникновенияПрямой. Сгибательный, Разгибательный. Пронационный (а).
Супинационный (б). Абдукционный. Аддукционный.
Варусный. Вальгусный.
10
11.
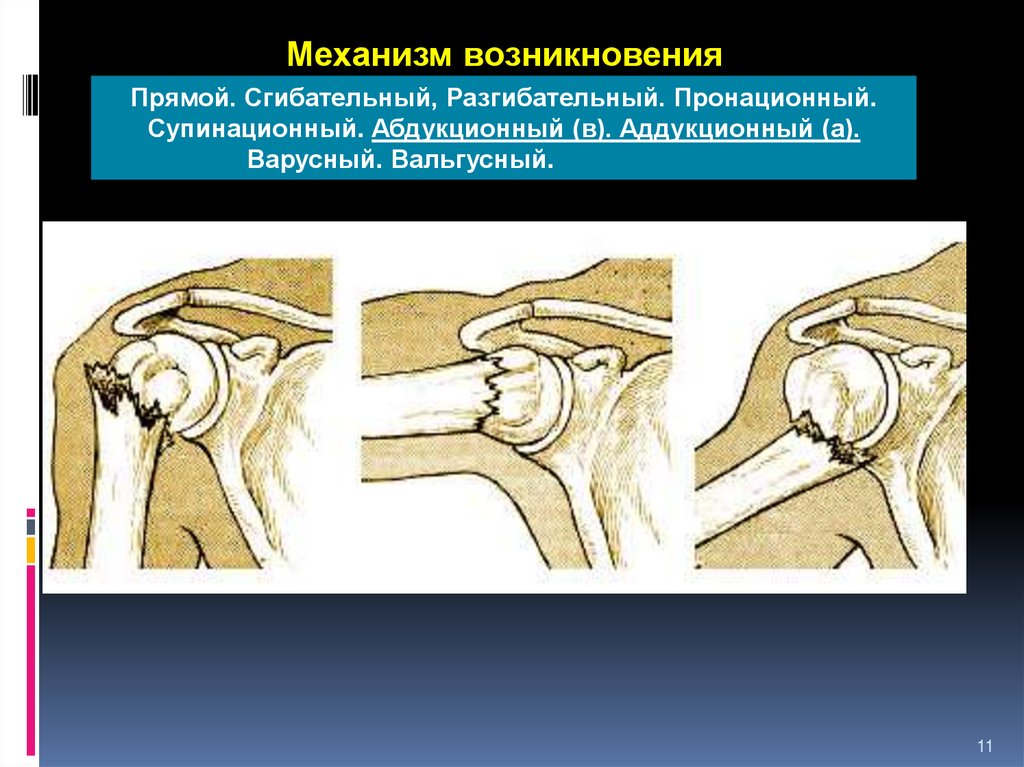
Механизм возникновенияПрямой. Сгибательный, Разгибательный. Пронационный.
Супинационный. Абдукционный (в). Аддукционный (а).
Варусный. Вальгусный.
11
12.
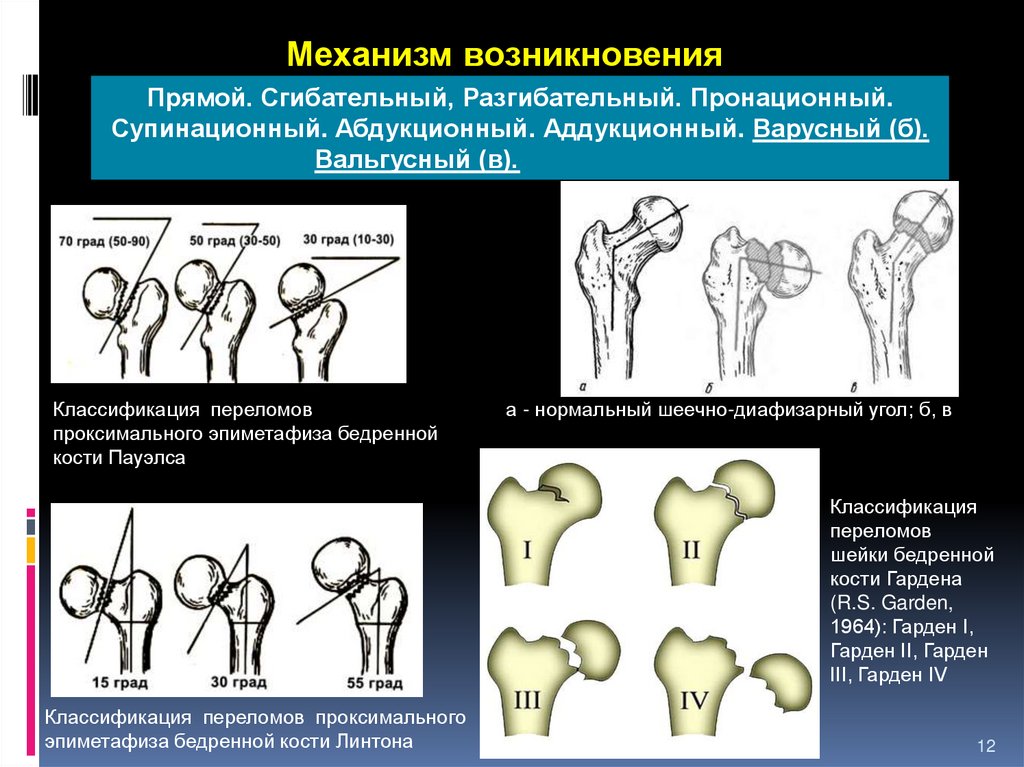
Механизм возникновенияПрямой. Сгибательный, Разгибательный. Пронационный.
Супинационный. Абдукционный. Аддукционный. Варусный (б).
Вальгусный (в).
Классификация переломов
проксимального эпиметафиза бедренной
кости Пауэлса
а - нормальный шеечно-диафизарный угол; б, в
Классификация
переломов
шейки бедренной
кости Гардена
(R.S. Garden,
1964): Гарден I,
Гарден II, Гарден
III, Гарден IV
Классификация переломов проксимального
эпиметафиза бедренной кости Линтона
12
13.
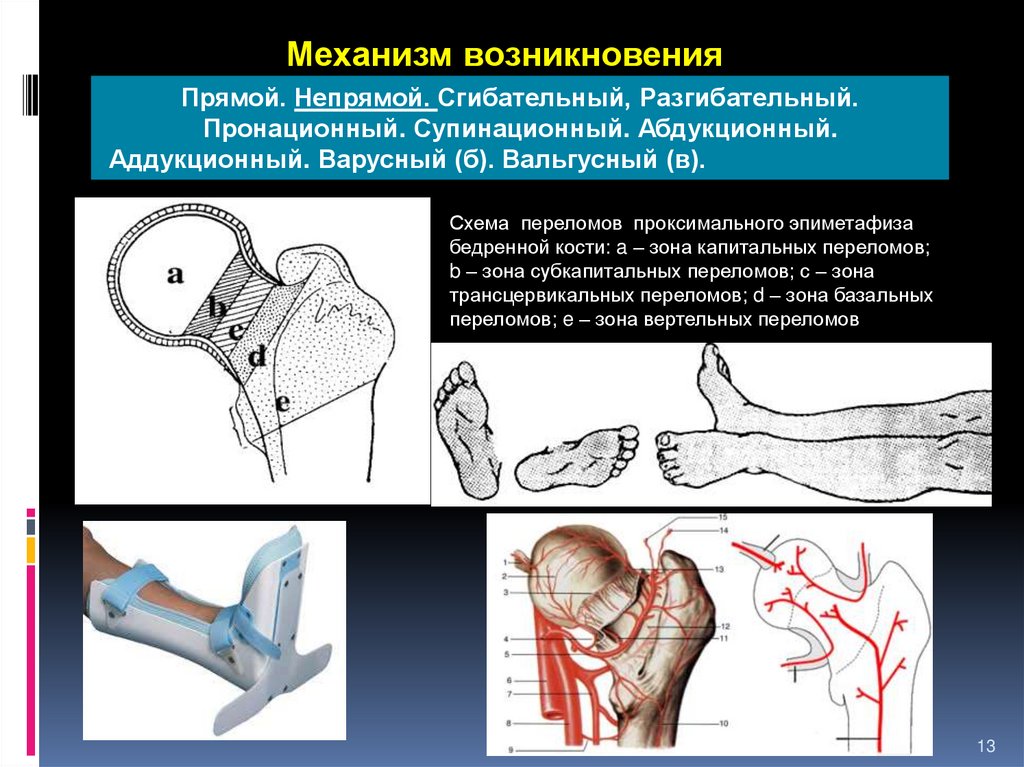
Механизм возникновенияПрямой. Непрямой. Сгибательный, Разгибательный.
Пронационный. Супинационный. Абдукционный.
Аддукционный. Варусный (б). Вальгусный (в).
Схема переломов проксимального эпиметафиза
бедренной кости: a – зона капитальных переломов;
b – зона субкапитальных переломов; c – зона
трансцервикальных переломов; d – зона базальных
переломов; e – зона вертельных переломов
13
14.
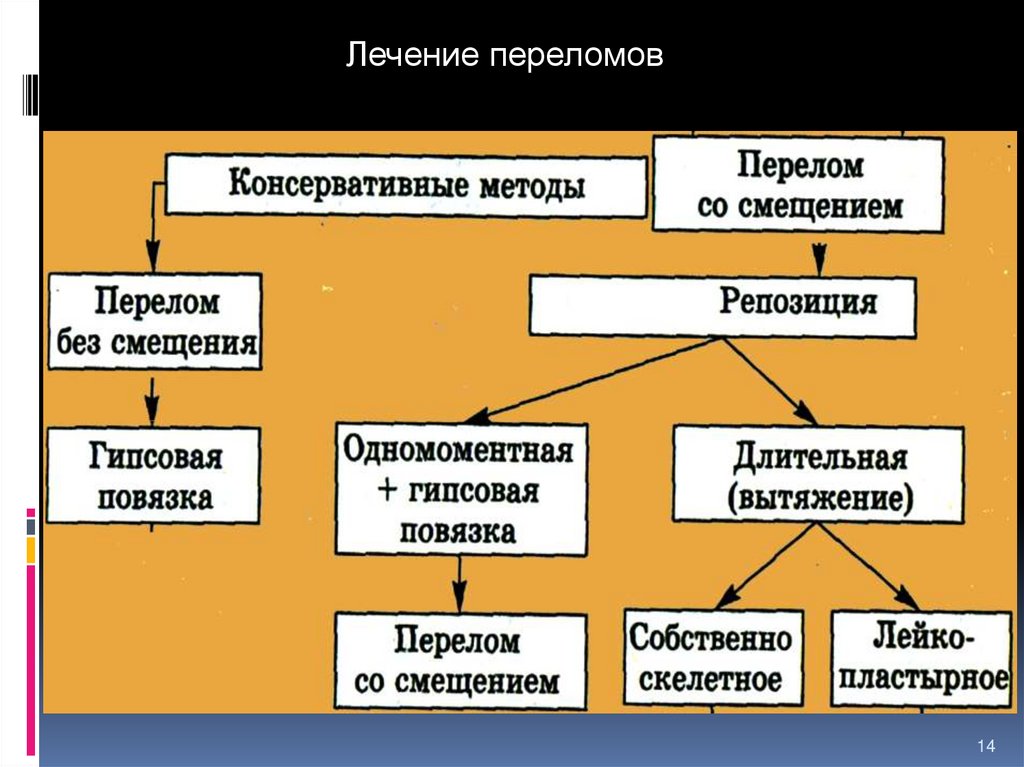
Лечение переломов14
15.
Лечение переломовОдномоментная ручная репозиция на примере перелома-вывиха Беннета
Основным преимуществом ручной репозиции является контроль усилий,
прилагаемых к тканям пациента, что позволяет избежать нанесения дополнительных
травм кожным покровам, мышцам, связочному аппарату.
Под местной анестезией: Новокаин 1%(2%) в область первого запястнопястного сустава
1 - тракция по оси, противотяга бинтом в 1-м межпальцевом промежутке,
происходит репозиция по длине.
2 – одновременно производим фиксацию основания пястной кости и её
максимальное отведение.
Иммобилизация до верхней трети предплечья
15
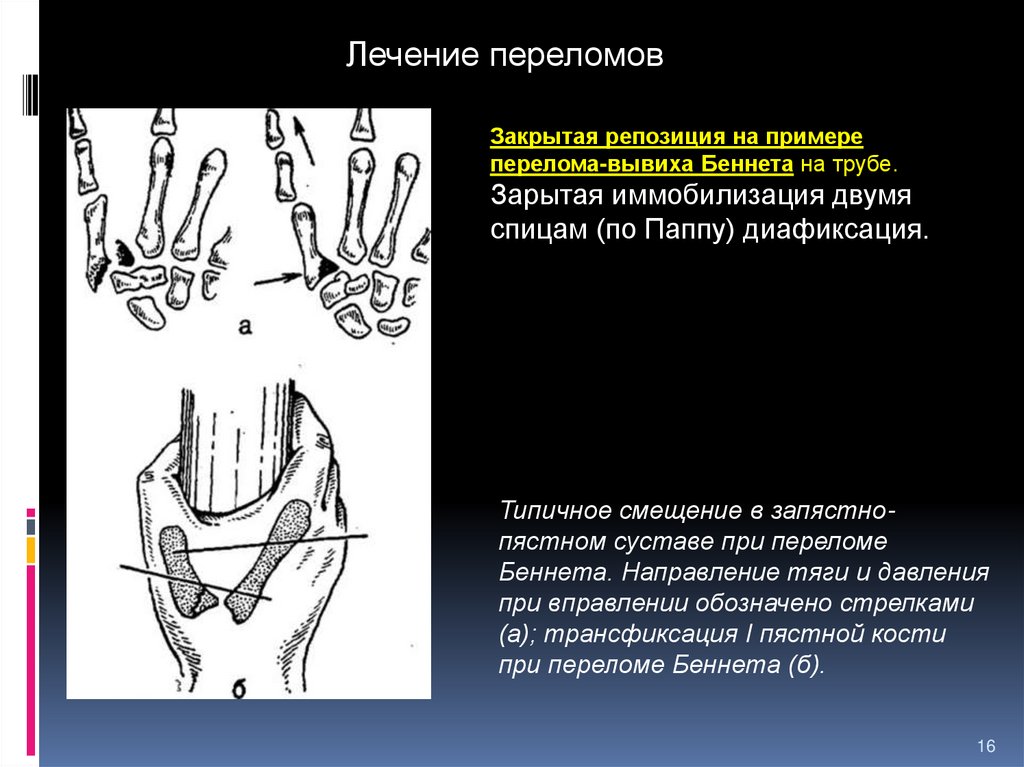
16.
Лечение переломовЗакрытая репозиция на примере
перелома-вывиха Беннета на трубе.
Зарытая иммобилизация двумя
спицам (по Паппу) диафиксация.
Типичное смещение в запястнопястном суставе при переломе
Беннета. Направление тяги и давления
при вправлении обозначено стрелками
(а); трансфиксация I пястной кости
при переломе Беннета (б).
16
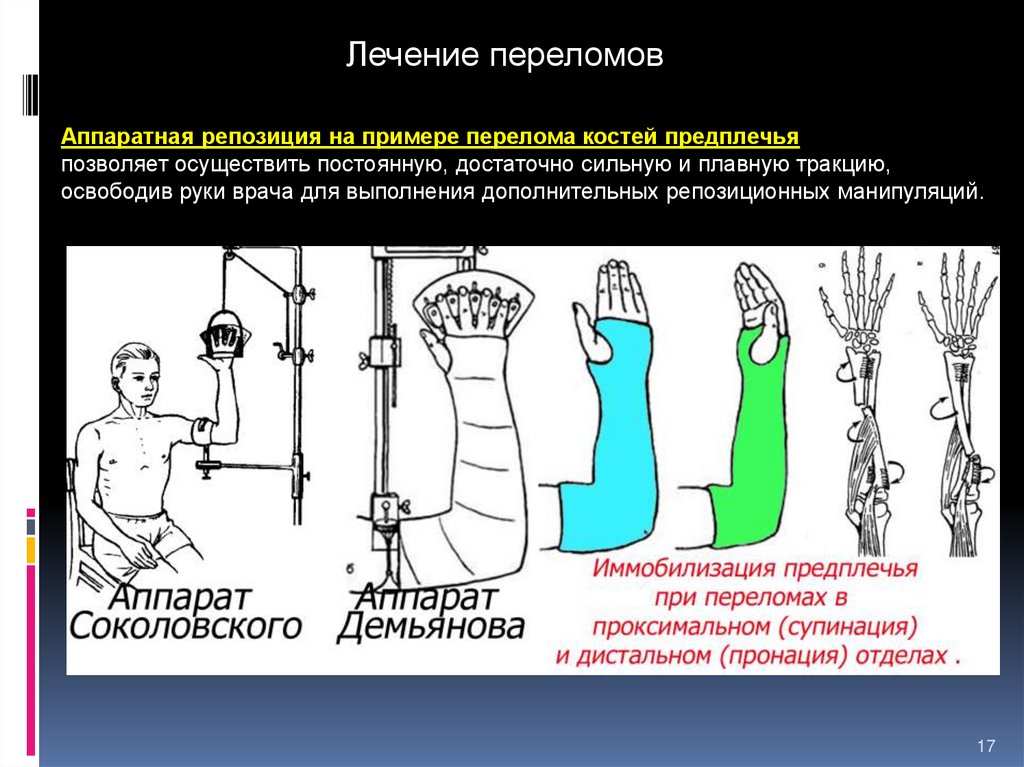
17.
Лечение переломовАппаратная репозиция на примере перелома костей предплечья
позволяет осуществить постоянную, достаточно сильную и плавную тракцию,
освободив руки врача для выполнения дополнительных репозиционных манипуляций.
17
18.
Лечение переломовСкелетное вытяжение — экстензионный метод лечения
Цель метода — постепенное вправление отломков с помощью грузов и удержание
их в правильном положении до образования первичной костной мозоли.
Для лечения методом постоянного
скелетного вытяжения необходимо
провести спицу Киршнера через
определенную точку в зависимости от
места перелома. Спица проводится под
местной анестезией.
Основными точками проведения спиц
являются для верхней конечности, при
переломах лопатки и плеча и плеча —
локтевой отросток (3),
для нижней конечности,
при переломах таза и бедра — его
надмыщелковая область или
бугристость большеберцовой кости (1,2).
При переломах голени спица проводится
за надлодыжечную область, а при
повреждениях голеностопного сустава и
голени в нижней трети диафиза —
за пяточную кость (4,5).
18
19.
Лечение переломовСкелетное вытяжение — экстензионный метод лечения
«Минусы»
1. возможность гнойного инфицирования;
2. большая длительность (от 4-6 недель в среднем);
3. ограниченное применение у детей и у пожилых.
«Плюсы»
1. возможность постоянного визуального контроля за поврежденной
конечностью;
2. отсутствие вторичного смещения отломков;
3. малоинвазивность вмешательства;
4. функциональность метода;
5. уменьшение сроков реабилитации.
Клеевое и демпферное вытяжение
19
20.
Лечение переломовСкелетное вытяжение — экстензионный метод лечения
Вытяжение осуществляется по оси центрального отломка, который
смещается типично для каждого перелома в зависимости от тяги мышц
оставшихся на отломках.
Пример: перелом бедренной кости.
20
21.
Лечение переломовСкелетное вытяжение — экстензионный метод лечения
Расчет груза необходимого для эффективного скелетного вытяжения
Зависит от массы сегмента, развития мышечной массы, пола, давности
перелома.
Бедро - составляет около 1/7 массы тела: применяют груз 6—12 кг,
голень — 1/14 массы тела: груз 4—7 кг,
диафиза плеча 3 — 5 кг.
Сила, действующая на кость при скелетном вытяжении, всегда меньше груза,
т.к. часть груза уходит на трение тросика о блок. Величина груза зависит
также от степени смещения отломков по длине.
Сначала подвешивают 1/3—1/2 расчетного груза, постепенно (по 1 кг через 1
— 2 ч) увеличивая его до репозции по длине.
Проба с нагрузкой
При переломах верхней конечности и голени лечение длится около 4 — 6
недель, при переломах таза и бедра около 6-8 недель. Достоверным
клиническим критерием достаточности лечения методом постоянного
скелетного вытяжения является исчезновение патологической подвижности в
месте перелома, что должно быть подтверждено рентгенологически. После
этого переходят на фиксационный метод лечения.
21
22. Вопросы для контроля темы «Вывихи костей »
1.Дайте определение понятия вывих
2.
Классификация вывихов по времени, прошедшему с момента
нарушения сочленения
3.
Какие бывают локализации вывиха головки плечевой кости?
4.
Какие бывают локализации вывиха головки бедренной кости?
5.
Какое осложнение чаще всего возникает при вывихе головки
бедренной кости?
22
23.
ВывихиВывих (luxatio) — стойкое разобщение сочленяющихся поверхностей
в результате физического насилия или патологического процесса.
Наименование вывих получает по повреждённому суставу или же вывихнутым
считают нижележащий сегмент (кроме ключицы и позвонков). Пример: вывих в
локтевом суставе или же вывих предплечья, но не вывих локтевого сустава.
Врождённые и приобретённые
травматические, патологические привычные.
Полные = вывихи; неполные = подвывих.
По времени, прошедшему с момента нарушения сочленения.
Свежие - с момента травмы прошло не более 3 дней.
Несвежие - с момента травмы прошло от 3 дней до 3 недель.
Застарелые - с момента травмы прошло больше 3 недель.
23
24.
ВывихиПередние вывихи до 98 % от
всех вывихов головки
плечевой кости
Классификация вывихов
плеча по Каплану: а —
нормальный сустав; б —
подклювовидный вывих; в
— подклювовидный вывих с
отрывом большого бугорка
плечевой кости; г —
подключичный; д —
подкрыльцовый; е — задний
24
25.
Вывихи25
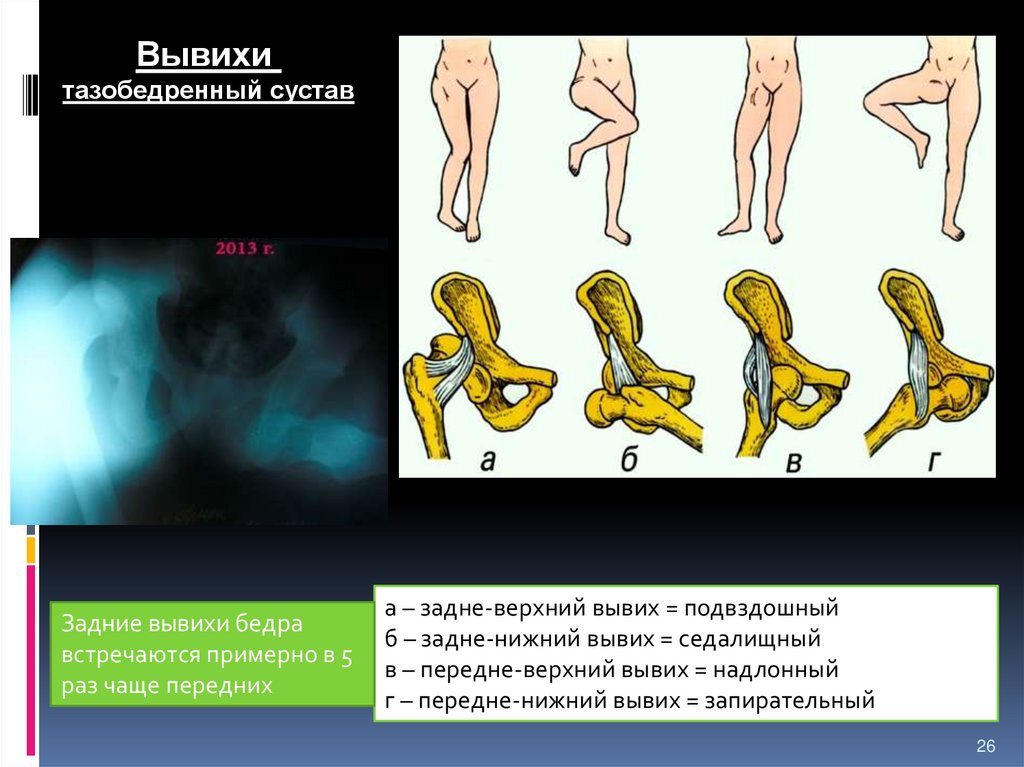
26.
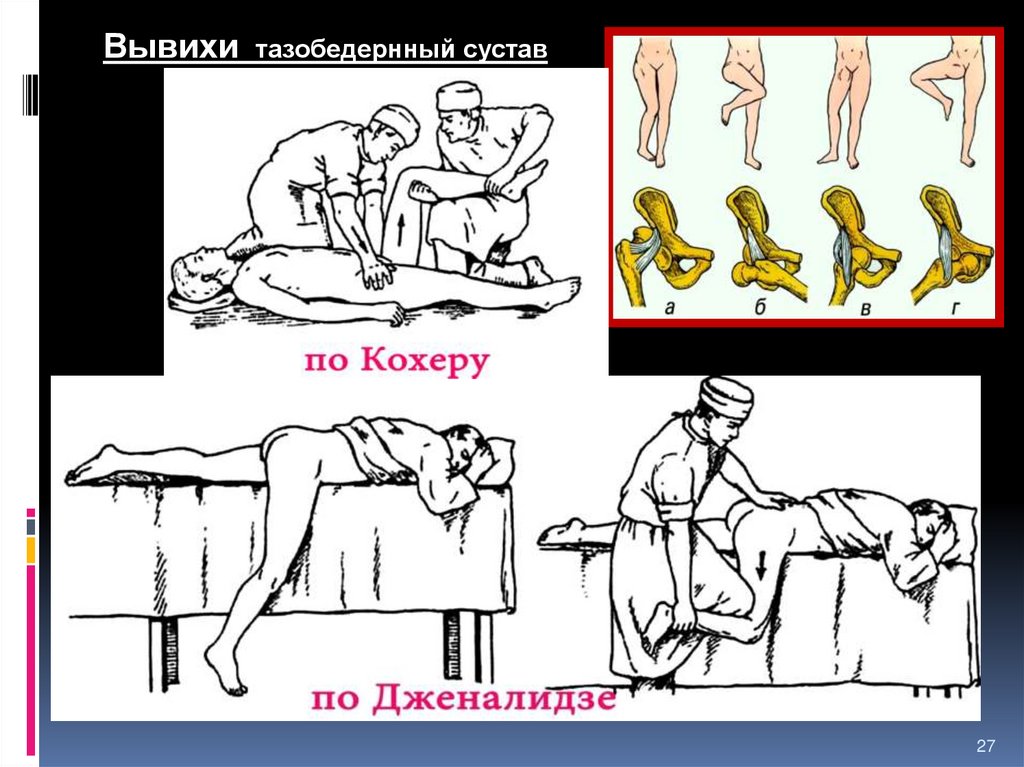
Вывихитазобедренный сустав
Задние вывихи бедра
встречаются примерно в 5
раз чаще передних
а – задне-верхний вывих = подвздошный
б – задне-нижний вывих = седалищный
в – передне-верхний вывих = надлонный
г – передне-нижний вывих = запирательный
26
27.
Вывихи тазобедернный сустав27
28.
Вывихитазобедренный сустав
28
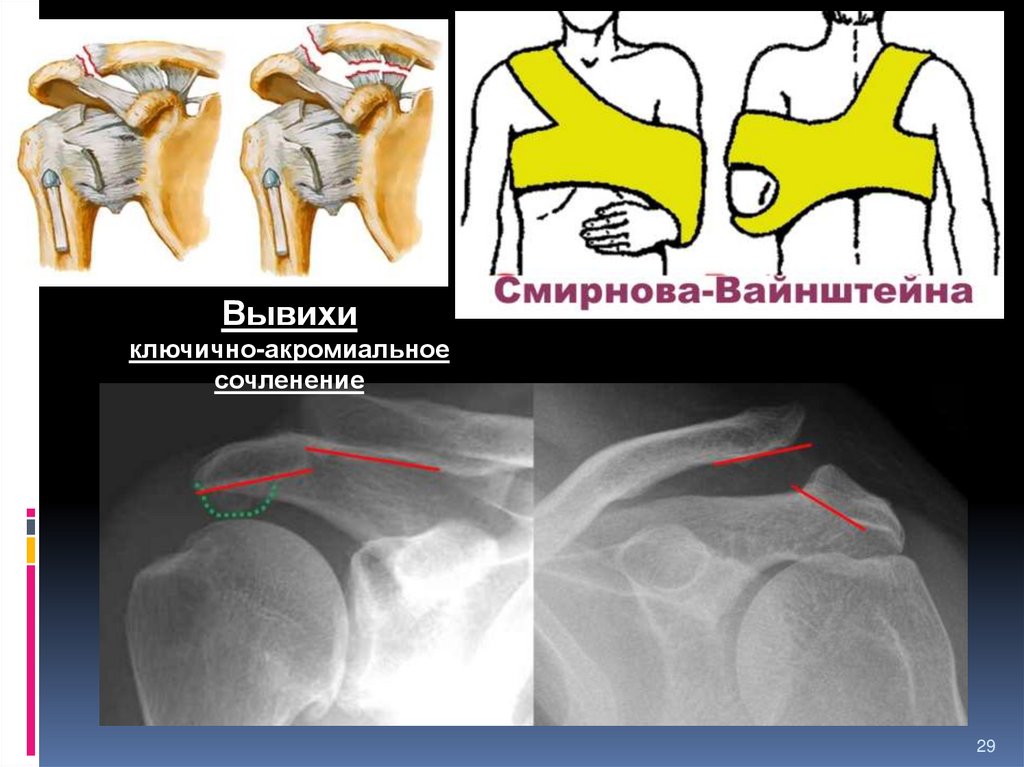
29.
Вывихиключично-акромиальное
сочленение
29
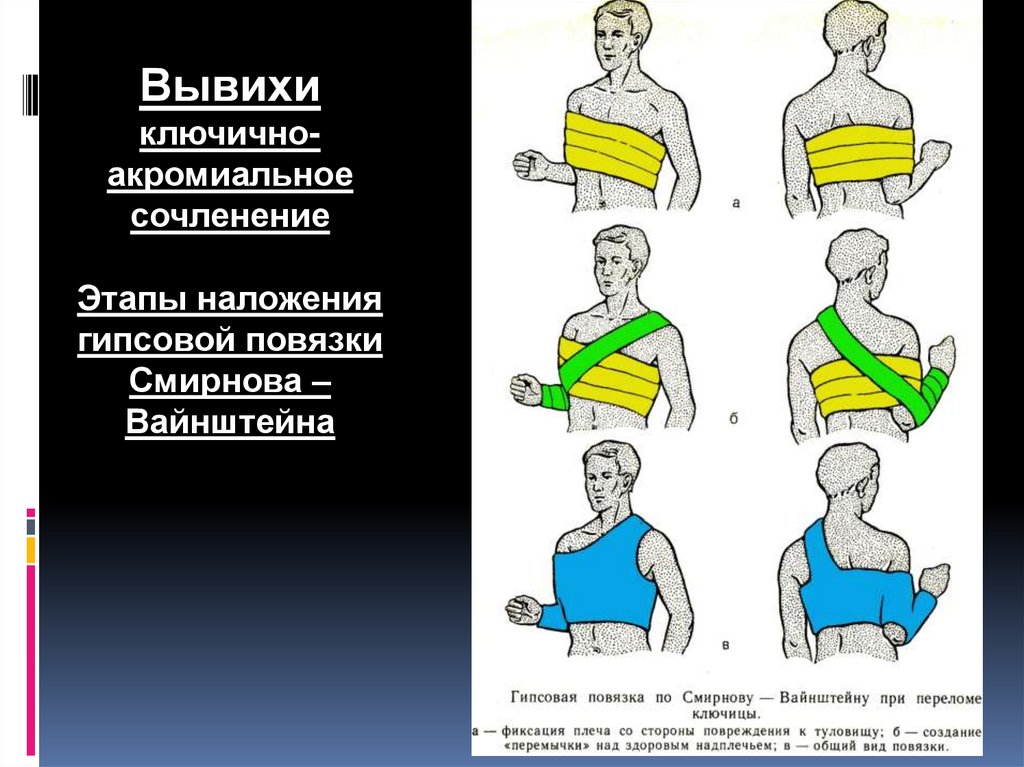
30.
Вывихиключичноакромиальное
сочленение
Этапы наложения
гипсовой повязки
Смирнова –
Вайнштейна
31.
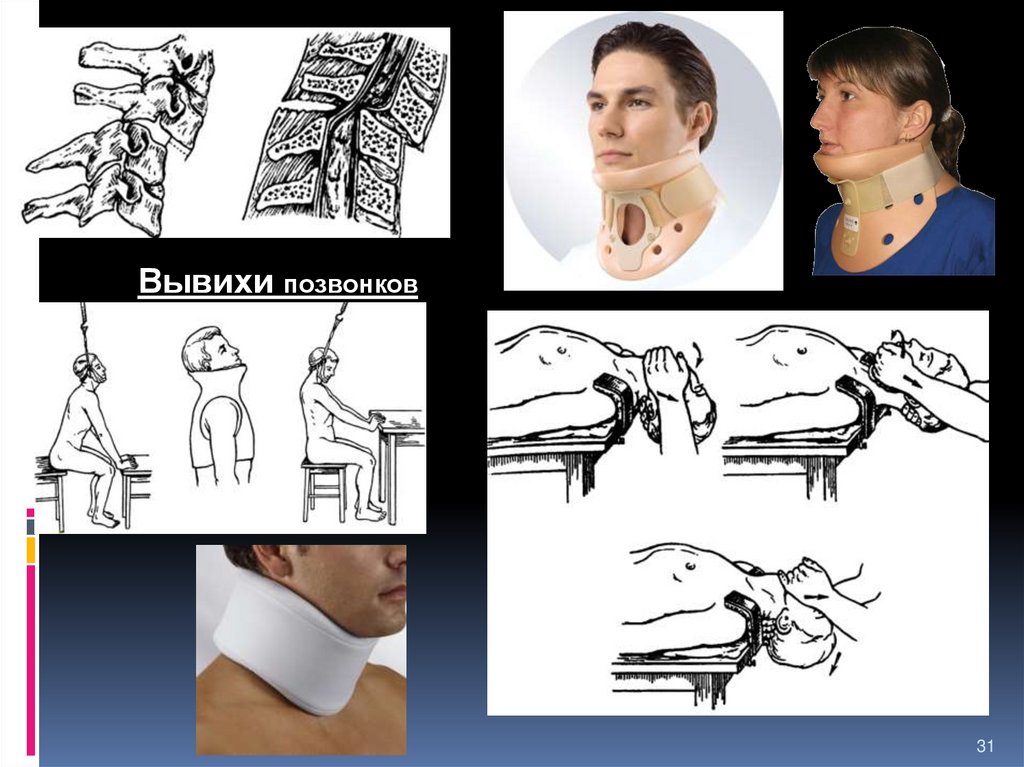
Вывихи позвонков31
32. Вопросы для контроля темы «Ранения и закрытые повреждения головы»
1.Укажите абсолютные клинические признаки проникающего
повреждения черепа.
2.
Какие степени утраты сознания бывают при черепномозговоговой травме?
3.
Сколько имеются степеней тяжести комы?
4.
Укажите наиболее информативные симптомы сдавления
головного мозга.
32
33. Ранения и закрытые повреждения головы
Черепно-мозговая травма ЧМТ (ЗЧМТ, ОЧМТ) - это комплексповреждений (мягких тканей лица и головы, костей черепа и лицевого
скелета) и внутричерепных повреждений (вещества головного мозга и
его оболочек).
ЗЧМТ закрытая - без нарушений целости мягких покровов головы
или расположение ран не совпадает с проекцией перелома костей
черепа (сохраняется замкнутость полости черепа и отсутствуют
условия для первичного микробного загрязнения головного мозга и
его оболочек).
ОЧМТ открытая (огнестрельная) - повреждения, при которых рана
покровов свода черепа сообщается с переломом.
34. Ранения и закрытые повреждения головы
Исключение: ЗЧМТ превращается в ОЧМТ - припереломах, как правило, основания черепа, при которой,
несмотря на отсутствие повреждения кожных покровов,
возникает сообщение между полостью черепа и
воздухоносными пазухами с истечением спинномозговой
жидкости через нос и ухо и возможностью первичного
инфицирования субарахноидального пространства.
Перелом основания черепа сопровождается разрывом твердой
мозговой оболочки вместе с венозными синусами, которые интимно
спаяны с костями.
Гемо-ликворея - из уха, носа или глотки
Симптом очков - нарастающие кровоподтеки в области орбит
35. Ранения и закрытые повреждения головы
Изолированное повреждение черепа и головногомозга – один ранящий снаряд одно повреждение,
Множественное повреждение черепа и головного
мозга – один ранящий снаряд и несколько
повреждений или несколько ранящих снарядов и
несколько повреждений,
Множественная травма головы – череп и головной
мозг плюс орган зрения или/и ЛОР-органы или/и
челюсть
Сочетанная травма - повреждение черепа и
головного мозга плюс другие анатомические области
тела.
36. Ранения и закрытые повреждения головы
Непроникающие ранения, когда имеется открытыйперелом костей черепа, однако твердая мозговая
оболочка остается целой;
Проникающие ранения, когда повреждается и твердая
мозговая оболочка и вещество мозга
•Абсолютным клиническим признаком проникающего
повреждения черепа является вытекание из раны
ликвора или разрушенного мозгового вещества
(детрита).
37. Клиническая картина повреждений черепа
Тяжесть черепно-мозгового ранения оценивается по степени утраты сознания (этонадо знать!):
сомноленция (с латинского сонливость). Частичная утрата сознания - раненый в
дремотном состоянии (оглушенность), на вопросы отвечает односложно, медленно,
неохотно;
сопор или субкома (с латинского беспамятство, глубокая степень
оглушенности)- пострадавший не отвечает на вопросы даже при попытке
растормошить его, но может выполнить простое задание, например пожать руку;
сохранены только основные рефлексы (глотания, бронхиальный, роговичные и
корнеальные). Сохранены также вегетативные реакции на болевые раздражители в
форме учащения дыхания и пульса, проявления сосудодвигательных расстройств и
не постоянства зрачковых реакций
мозговая кома (с лат. глубокий сон) - отсутствие какой-либо реакции на
раздражители, больной не реагирует на пороговые внешние и внутренние
раздражители, находится в состоянии полной адинамии. При нарастании комы
полностью исчезают все рефлексы, снижен мышечный тонус, наступает
расслабление сфинктеров, нарушено дыхание, появляется выраженная сердечно
сосудистая недостаточность, исчезают зрачковые реакции, зрачки расширяются.
38. Мозговая кома (иметь об этом представление!)
Кома умеренная - сознание отсутствует, речевой контактотсутствует, сухожильные рефлексы и двигательные защитные
реакции на боль отсутствуют; сохранено самостоятельное
дыхание, глотание, зрачковый и роговичный рефлексы.
Кома глубокая – к клинике умеренной комы добавляется
отсутствие зрачкового и роговичного рефлексов, глотание
нарушено; относительно стабильна гемодинамика,
самостоятельное дыхание неэффективно, но ритмично.
Кома запредельная - к симптомам глубокой комы
добавляются. нестабильность гемодинамики центрального
происхождения [снижение сАД менее 90 мм рт.ст.. тахикардия
(ЧСС более 140 в 1 мин) реже - брадикардия (ЧСС менее 60 в I
мин)] и патологические ритмы дыхания, двусторонний мидриаз.
39. Клиническое течение повреждений черепа и головного мозга (5 периодов)
1. Начальный (острый) период (до 3-х суток) - нарушение крово- иликворообращения, отек и набухание мозга, сдавление мозга костными
отломками, гематомами, нередко происходит выпячивание мозга в
костную рану (первичная, или ранняя, доброкачественная протрузия).
проявляется развитием сопора или комы, а также нарушениями со
стороны сердца и легких.
2. Период ранних реакций и осложнений (от трех дней до нескольких
недель) - протрузия мозга, прогрессирующий воспалительный отек.
Присоединение инфекционных осложнений (гнойники, ранние и поздние
абсцессы - вторичная, или поздняя, злокачественная протрузия)
3. Период ликвидации ранних осложнений (после 3-4-х недель) -отграничение очагов
инфекции, завершается самоочистка раны, дефекты замещаются рубцом. Вокруг
инородных тел формируется капсула.
4. Период поздних осложнений (продолжается 2-3 года) - проявляется в виде обострений
вяло текущего воспалительного процесса (абсцесс, энцефалит, менингит).
5. Период отдаленных последствий (может длиться десятки лет). На месте
повреждения формируется рубец, дефекты в костях черепа или деформация,
травматическая эпилепсия, арахноидит, кисты, стойкие очаговые расстройства).
40. Начальный (острый) период (до 3-х суток)
Преобладают общемозговые симптомы: нарушение сознания,дыхания, сердечно-сосудистой деятельности, психомоторное
возбуждение, ригидность затылочных и мышц конечностей,
нарушение функции тазовых органов.
Затем появляются очаговые симптомы: нарушения функции
черепно-мозговых нервов, расстройства рефлекторно-двигательной
сферы (параличи, парезы, арефлексия), чувствительности,
расстройств речи.
К числу наиболее тяжелых, прогностически неблагоприятных
очаговых симптомов относится стволовой синдром:
глубокая мозговая кома, повышенная температура тела,
патологический вид дыхания, расстройства глотания,
стойкая брадикардия или тахикардия , отсутствие зрачковых,
корнеальных и сухожильных рефлексов.
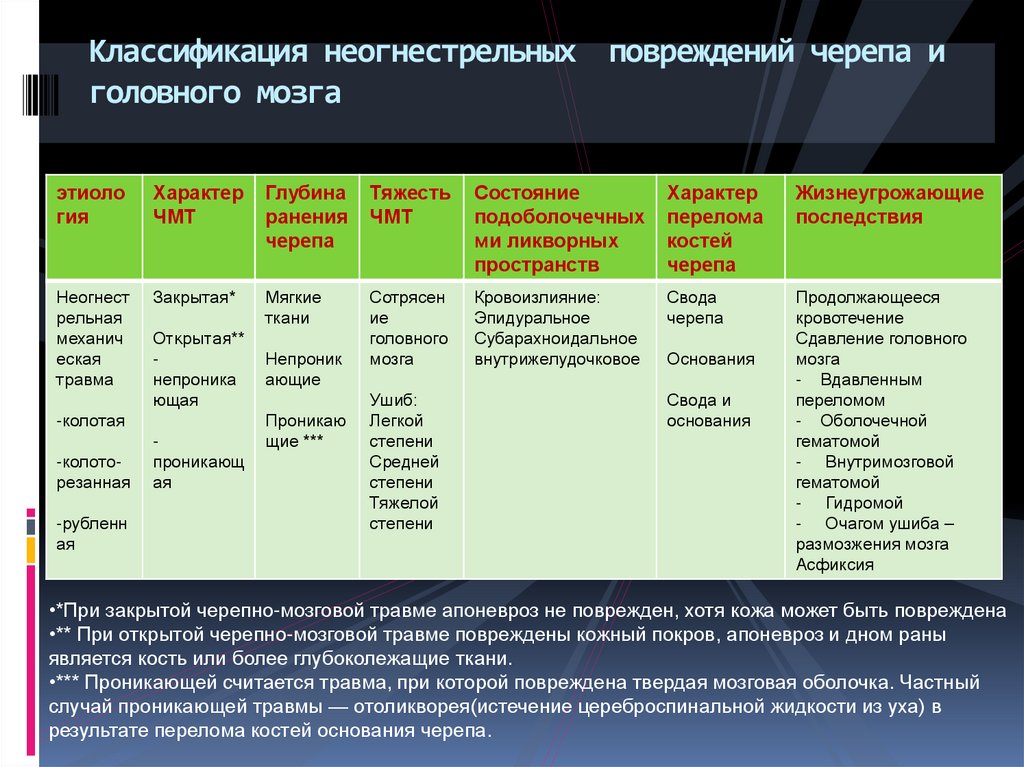
41. Классификация неогнестрельных повреждений черепа и головного мозга
этиология
Характер
ЧМТ
Глубина
ранения
черепа
Тяжесть
ЧМТ
Состояние
подоболочечных
ми ликворных
пространств
Характер
перелома
костей
черепа
Жизнеугрожающие
последствия
Неогнест
рельная
механич
еская
травма
Закрытая*
Мягкие
ткани
Сотрясен
ие
головного
мозга
Кровоизлияние:
Эпидуральное
Субарахноидальное
внутрижелудочковое
Свода
черепа
Продолжающееся
кровотечение
Сдавление головного
мозга
- Вдавленным
переломом
- Оболочечной
гематомой
- Внутримозговой
гематомой
- Гидромой
- Очагом ушиба –
размозжения мозга
Асфиксия
Открытая**
непроника
ющая
-колотая
-колоторезанная
-рубленн
ая
проникающ
ая
Непроник
ающие
Проникаю
щие ***
Ушиб:
Легкой
степени
Средней
степени
Тяжелой
степени
Основания
Свода и
основания
•*При закрытой черепно-мозговой травме апоневроз не поврежден, хотя кожа может быть повреждена
•** При открытой черепно-мозговой травме повреждены кожный покров, апоневроз и дном раны
является кость или более глубоколежащие ткани.
•*** Проникающей считается травма, при которой повреждена твердая мозговая оболочка. Частный
случай проникающей травмы — отоликворея(истечение цереброспинальной жидкости из уха) в
результате перелома костей основания черепа.
42. Закрытая травма мозга
Выделяют 3 основных вида закрытых повреждений головного мозга:1.
закрытую травму мозга (ЗТМ), сопровождающуюся симптомами
сотрясения мозга. Сокращенно: ЗТМ - сотрясение;
2.
закрытую травму мозга (ЗТМ), сопровождающуюся симптомами
ушиба мозга (легкой, средней и тяжелой степени). Сокращенно:
ЗТМ ушиб (I, II, III степени);
3.
закрытую травму мозга (ЗТМ), сопровождающуюся симптомами
нарастающего сдавленя мозга. Сокращенно: ЗТМ - сдавление.
В диагнозе указывается вид и локализация перелома костей черепа
(при его наличии).
43. Сотрясение мозга
Определяется на основании кратковременной (менее 10мин) или более длительной потери сознания, ретро- и
антеградной амнезии, иногда медленного выхода
пострадавшего из состояния оглушения. Жалобы больного
на общую слабость, головную боль, раздражительность,
плохой сон. При обследовании выявляются вегетативные
расстройства.
В остром периоде этого вида травмы показана люмбальная
пункция. При обнаружении в ликворе примеси крови
следует считать, что у пострадавшего имеется более
тяжелое повреждение - ушиб головного мозга или
субарахноидальное кровоизлияние.
44. Ушиб головного мозга
Ушиб легкой степени характеризуется непродолжительной (10-15 мин)потерей сознания, коротким (2-3 сут.) периодом общемозговых нарушений
и очаговыми симптомами в виде рефлекторной асимметрии, легких
парезов.
Ушиб мозга средней степени тяжести характеризуется более
выраженными общемозговыми симптомами, более длительной потерей
сознания. Появляются очаговые симптомы (понижение слуха, нарушение
зрения, парезы) позволяют установить локализацию повреждения.
При ушибах мозга тяжелой степени пострадавшие находятся в
сопорозном или прекоматозном состоянии, а при повреждении стволовых
отделов - в состоянии мозговой комы. Основными видами расстройств в
этих случаях являются нарушения частоты, ритма и глубины дыхания,
сердечно-сосудистой деятельности (брадикардия, реже - тахикардия;
гипертония реже - снижение давления), нарушение терморегуляции
(гипертермия).
45. Сдавление головного мозга
1 - эпидуральных,2 - субдуральных,
3 - внутримозговых,
4 – твердая мозговая
оболочка
5 -внутрижелудочковая
Источником внутричерепного кровотечения чаще всего является средняя
оболочечная артерия. Эпидуральные гематомы выявляются раньше субдуральных,
так как объем подоболочечного пространства больше.
Оболочечные гематомы встречаются чаще внутримозговых, которые образуются
главным образом при переломах костей основания черепа и локализуются обычно в
лобной и теменной долях.
46. Сдавление головного мозга
наиболее информативные симптомы сдавленияголовного мозга:
•«Светлый промежуток» - отрезок времени между
утратой сознания в момент ЧМТ (ранения) и повторной
утратой сознания к моменту осмотра;
•Фиксация головы и взора в сторону сдавления мозга
врач устанавливает голову раненого в среднее положение, а
раненый рефлекторно с усилием поворачивает ее в прежнее
положение.
•Локальные судороги конечностей на стороне,
противоположной сдавлению мозга - они неудержимы приходится вводить противосудорожные препараты
•Анизокория
•Брадикардия -ЧСС ниже 60 в 1 мин. Важный симптом,
указывающий на вероятность сдавления
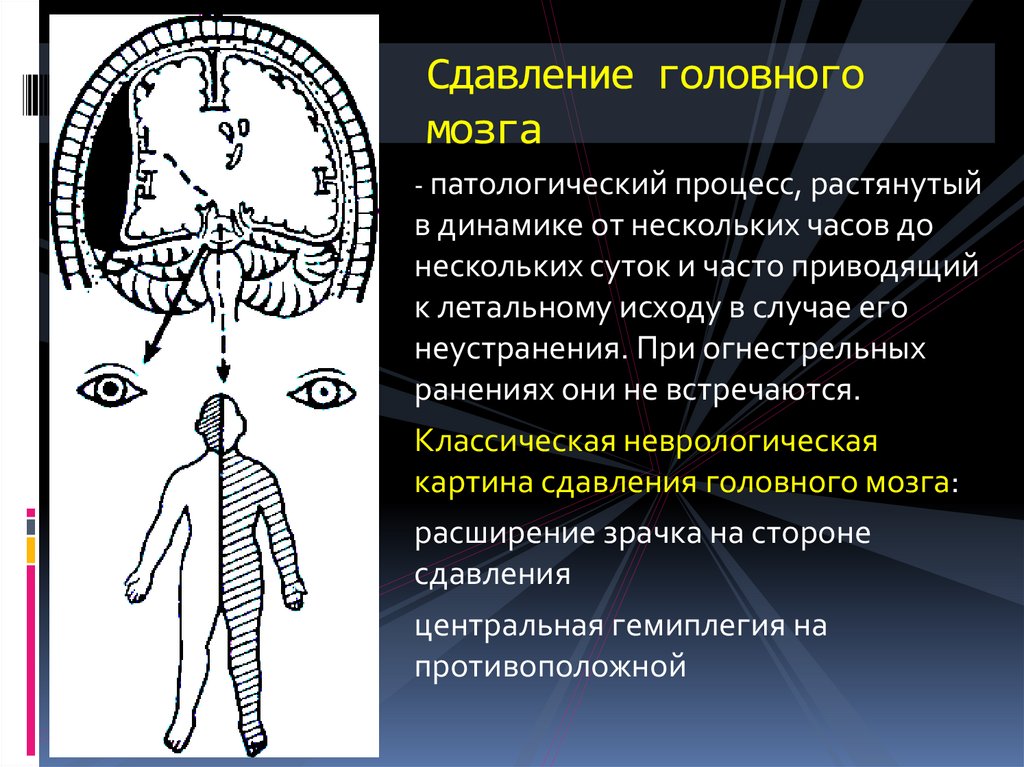
47. Сдавление головного мозга
- патологический процесс, растянутыйв динамике от нескольких часов до
нескольких суток и часто приводящий
к летальному исходу в случае его
неустранения. При огнестрельных
ранениях они не встречаются.
Классическая неврологическая
картина сдавления головного мозга:
расширение зрачка на стороне
сдавления
центральная гемиплегия на
противоположной
48. Принципы этапного лечения при повреждениях черепа
Первая помощь (само и взаимопомощь). Доврачебная помощь(фельдшер)
При кровотечении - давящая асептическая повязка, тугая тампонада раны
(тугое заполнение раны марлевыми тампонами, начиная из глубины, где
находится кровоточащий сосуд).
При нарушении дыхания в результате западения языка - кончик языка
прокалыватся булавкой из индивидуального перевязочного пакета и
подтягивается к передним зубам, а булавка марлевой тесьмой
закрепляется к шее.
При потере сознания раненых выносят в положении лежа на боку или на
животе. Остальных раненых эвакуируют в положении лежа на спине.
Иммобилизация головы с помощью шин производится только при
ранениях шейного отдела позвоночника. Введение анальгетиков при
повреждениях черепа, как правило, не требуется, если нет сопутствующих
тяжелых ранений.
49. Принципы этапного лечения при повреждениях черепа
Первая врачебная помощь (врачи общего профиля)При западении языка вводят воздуховод или прошивают и
фиксируют язык. Прошивают язык отступя на 1,5 - 2 см. от его края.
При нарушениях внешнего дыхания показана вагосимпатическая
новокаиновая блокада.
При тяжелых случаях дыхательной недостаточности необходима
интубация трахеи, при её невозможности трахеостомия.
Следует воздерживаться от применения морфина, угнетающего
функцию дыхательного центра.
При нарушении сознания проводится катетеризация мочевого
пузыря или капиллярная пункция мочевого пузыря при
повреждениях уретры.
Транспортировка осуществляется в положении лежа и по
возможности в специализированное лечебное учреждение
50. Столбняк Clostridium tetani
это специфическая форма анаэробной раневойинфекции с минимальными местными проявлениями,
важнейшей особенностью возбудителя является
образование ТЕТАНОТОКСИНа обладающего
нейротропным действием приводящее к поражению
ЦНС с выключением тормозного компонента
двигательного акта.
этиология
1. Раневой (после ранений, ожогов или отморожений).
2. Послеоперационный (связанный с удалением старых
инородных тел).
3. Идиопатический
Летальность в военное время достигает 60-70%
51. Вопросы для контроля темы «Столбняк»
1.Клонико-тонические (тетанические) судороги - это.
2.
Длительность инкубационного периода при столбняк?
3.
Какой приказ регламентирует меры профилактики столбняка?
4.
КАК определяется напряженность иммунитета при
исследовании крови на столбняк (ПСИ)?
5.
Укажите титр антител влияющий на меры по профилактике
столбняка.
51
52. Столбняк клиническая картина
В зоне раны — «входных воротах»:1. наблюдаться фибриллярные подергивания мышц,
2. возникновение или усиление болевых ощущений.
Общие проявления:
1. Боли в голе при глотании,
2. Головная боль, недомогание, пугливость, бессонница,
раздражительность.
3. «классическая триада»: тризм, дисфагия, ригидность
затылочных мышц - первый кардинальный симптом
столбняка
53. Столбняк клиническая картина
Первоначально появляетсятонические судороги к ним
вскоре присоединяются
клонические судороги.
Появление судорог связано с
сильными внешними
раздражителями, затем при
тяжелых формах заболевания
они возникают спонтанно.
Клонико-тонические
(тетанические) судороги
характерны только для
столбняка.
54. Столбняк клиническая картина
В ранние сроки развития столбнякапоявляется напряжение передней
стенки живота, которое может
послужить причиной напрасной
лапаротомии.
В результате поражения мимической
мускулатуры лицо раненого
приобретает улыбающееся и вместе с
тем страдальческое выражение —
«сардоническая улыбка»
В тяжелых случаях внезапно
развивающийся в судорогах приступ
приводит к остановке дыхания
(апноэтический криз).
55. Столбняк
Инкубационный период составляет 2—3недели;
Период начала заболевания (время от
первого симптома до генерализации судорог)
— не короче 4 дней.
Тяжелые формы с наибольшей летальностью:
инкубационный 7-9 дней, период начала
заболевания 1-3 дня
Период начала заболевания менее 48 часов
предполагает тяжелое течение
56. Столбняк лечение
Проводиться в отделении реанимации и интенсивнойтерапии под постоянным наблюдением (опасность
внезапного возникновения смертельной судорожной
асфиксии) с готовностью наложить трахеостому, ввести
миорелаксанты, первести на аппарат для ИВЛ и
электроотсасыватель.
Ведущая роль противосудорожной терапии, инъекции
гексенала, тиопентала, нейроплегической смеси
(аминазин + промедол + димедрол + скополамин или
атропин) с целью устранить угрозу асфиксии при
минимальном седативном эффекте.
Иммуноглобулин противостолбнячный из сыворотки
крови человека 3000 – 6000 МЕ или
ПСС 100-200 тыс. МЕ (после пробы). Половину дозы
в/венно капельно, остальную дозу в/м
Плюс АС 1,0 мл
57. ПРИКАЗ МИНЗДРАВА РФ ОТ 17.05.99 N 174 О МЕРАХ ПО ДАЛЬНЕЙШЕМУ СОВЕРШЕНСТВОВАНИЮ ПРОФИЛАКТИКИ СТОЛБНЯКА (ВМЕСТЕ С МЕТОДИЧЕСКИМИ
УКАЗАНИЯМИ "ПО ПРОВЕДЕНИЮ ЭПИДЕМИОЛОГИЧЕСКОГОНАДЗОРА ЗА СТОЛБНЯКОМ", "ПО СПЕЦИФИЧЕСКОЙ
ПРОФИЛАКТИКЕ СТОЛБНЯКА")
При экстренной иммунопрофилактике применяются
адсорбированный столбнячный анатоксин, адсорбированный
дифтерийно-столбнячный анатоксин с уменьшенным содержанием
антигенов (АДС-м), ПСС лошадиную очищенную
концентрированную, иммуноглобулин противостолбнячный
человека (ПСЧИ).
Если у пациента титр антител находится в пределах:
1/160 и больше – профилактика столбняка не проводится;
1/20-1/80 – достаточно введение анатоксина 0,5 мл;
1/10 и меньше – анатоксин 1,0 + ПСС 3000 МЕ или ПСЧИ 250 МЕ







































 medicine
medicine








