Similar presentations:
SIW "Fibrinolytics"
1.
SIW“Fibrinolytics”
2.
PlanI. Introduction
II. Main part
III. Conclusion
IV. List of literature
3.
IntroductionThrombolytic (Fibrinolytic) Drugs
• Thrombolytic drugs are used to dissolve (lyse) blood clots (thrombi). Blood
clots can occur in any vascular bed; however, when they occur in coronary,
cerebral or pulmonary vessels, they can be immediately life-threatening coronary thrombi are the cause of myocardial infarctions, cerebrovascular
thrombi produce strokes, and pulmonary thromboemboli can lead to
respiratory and cardiac failure. Therefore, it is important to rapidly diagnose
and treat blood clots.
4.
ВведениеТромболитические (фибринолитические) препараты
• Тромболитические препараты используются для растворения (лизирования)
тромбов (тромбов). Сгустки крови могут возникнуть в любом сосудистом
русле; однако, когда они возникают в коронарных, церебральных или
легочных сосудах, они могут быть непосредственно опасными для жизни коронарные тромбы являются причиной инфаркта миокарда,
цереброваскулярные тромбы вызывают инсульты, а легочные тромбоэмболии
могут привести к дыхательной и сердечной недостаточности. Поэтому важно
быстро диагностировать и лечить сгустки крови.
5.
Classification1. Direct action includes substances
that directly affect blood plasma,
fibrin filamentous bundle, effective in
vitro and in vivo (fibrinolysin, or
plasmin, an enzyme formed during
the activation of profibrinolysin
contained in blood)
2. Indirect action includes enzymes activators of profibrinolysin
(alteplaza, streptokinase, etc.). They
are inactive with direct action on the
fibrin filaments, but when introduced
into the body, they activate the
endogenous fibrinolytic system of the
blood (they turn profibrinolysin into
fibrinolysin).
6.
Классификация1. Прямого действия относят
вещества, непосредственно влияющие
на плазму крови, сгусток нитей
фибрина, эффективные in vitro и in
vivo (фибринолизин, или плазмин, —
фермент, образующийся при
активации содержащегося в крови
профибринолизина).
2. Непрямого действия относятся
ферменты — активаторы
профибринолизина (алтеплаза,
стрептокиназа и др.). Они неактивны
при непосредственном действии на
нити фибрина, но при введении в
организм активируют эндогенную
фибринолитическую систему крови
(превращают профибринолизин в
фибринолизин).
7.
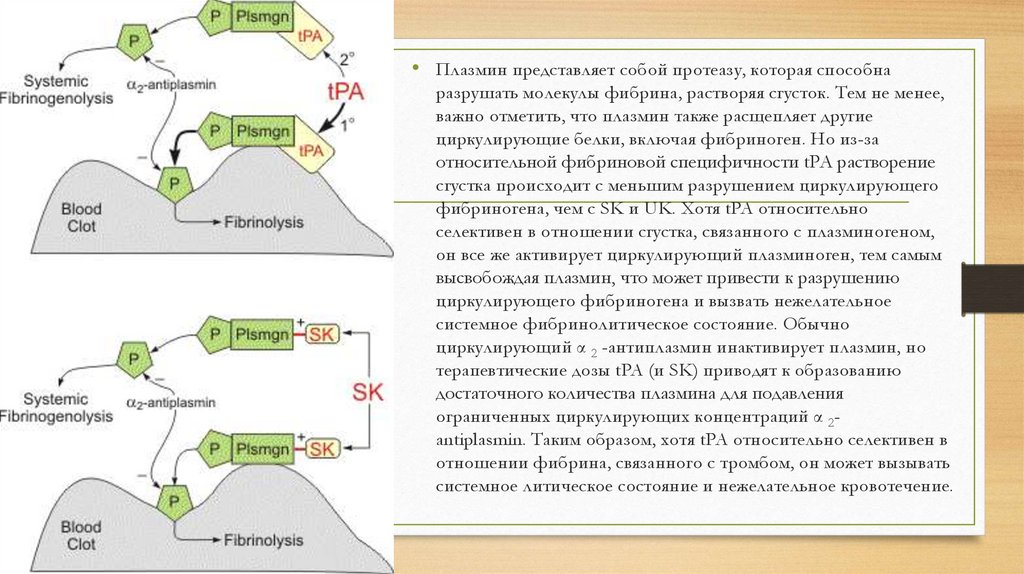
Mechanism pf action• There are three major classes of fibrinolytic drugs: tissue plasminogen activator
(tPA), streptokinase (SK), and urokinase (UK). While drugs in these three classes all have
the ability to effectively dissolve blood clots, they differ in their detailed mechanisms in ways
that alter their selectivity for fibrin clots.
• The figure to the right illustrates the fibrinolytic mechanisms for tPA and SK. Derivatives of
tPA are the most commonly used thrombolytic drugs, especially for coronary and cerebral
vascular clots, because of their relative selectivity for activating fibrin-bound plasminogen.
Tissue plasminogen activator produces clot lysis through the following sequence:
• tPA binds to fibrin on the surface of the clot
• Activates fibrin-bound plasminogen
• Plasmin is cleaved from the plasminogen associated with the fibrin
• Fibrin molecules are broken apart by the plasmin and the clot dissolves
8.
Механизм действия• Существует три основных класса фибринолитических препаратов: активатор тканевого
плазминогена (tPA) , стрептокиназа (SK) и урокиназа (Великобритания) . Хотя лекарства всех этих
трех классов обладают способностью эффективно растворять сгустки крови, они отличаются
детализированными механизмами, которые изменяют их селективность в отношении фибриновых
сгустков.
• На рисунке справа показаны фибринолитические механизмы для tPA и SK. Производные tPA являются
наиболее часто используемыми тромболитическими лекарственными средствами, особенно для
коронарных и церебральных сосудистых сгустков, из-за их относительной селективности в отношении
активации связанного с фибрином плазминогена. Активатор тканевого плазминогена производит лизис
сгустка через следующую последовательность:
• tPA связывается с фибрином на поверхности сгустка
• Активирует фибрин-связанный плазминоген
• Плазмин отщепляется от плазминогена, связанного с фибрином
• Молекулы фибрина расщепляются плазмином, и сгусток растворяется
9.
• Plasmin is a protease that is capable of breaking apartfibrin molecules, thereby dissolving the clot. However,
it is important to note that plasmin also breaks down
other circulating proteins, including fibrinogen. But
because of the relative fibrin specificity of tPA, clot
dissolution occurs with less breakdown of circulating
fibrinogen than occurs with SK and UK. Although tPA
is relatively selective for clot-bound plasminogen, it still
activates circulating plasminogen thereby releasing
plasmin, which can lead to the breakdown of
circulating fibrinogen and cause an unwanted systemic
fibrinolytic state. Normally, circulating α2-antiplasmin
inactivates plasmin, but therapeutic doses of tPA (and
SK) lead to sufficient plasmin formation to overwhelm
the limited circulating concentrations α2-antiplasmin. In
summary, although tPA is relatively selective for clotassociated fibrin, it can produce systemic lytic state and
undesirable bleeding.
10.
• Плазмин представляет собой протеазу, которая способнаразрушать молекулы фибрина, растворяя сгусток. Тем не менее,
важно отметить, что плазмин также расщепляет другие
циркулирующие белки, включая фибриноген. Но из-за
относительной фибриновой специфичности tPA растворение
сгустка происходит с меньшим разрушением циркулирующего
фибриногена, чем с SK и UK. Хотя tPA относительно
селективен в отношении сгустка, связанного с плазминогеном,
он все же активирует циркулирующий плазминоген, тем самым
высвобождая плазмин, что может привести к разрушению
циркулирующего фибриногена и вызвать нежелательное
системное фибринолитическое состояние. Обычно
циркулирующий α 2 -антиплазмин инактивирует плазмин, но
терапевтические дозы tPA (и SK) приводят к образованию
достаточного количества плазмина для подавления
ограниченных циркулирующих концентраций α 2antiplasmin. Таким образом, хотя tPA относительно селективен в
отношении фибрина, связанного с тромбом, он может вызывать
системное литическое состояние и нежелательное кровотечение.
11.
!!!• It is important to note that the efficacy of thrombolytic drugs depends on the age of
the clot. Older clots have more fibrin cross-linking and are more compacted;
therefore, older clots are more difficult to dissolve. For treating acute myocardial
infarction, the thrombolytic drugs should ideally be given within the first 2 hours.
Beyond that time, the efficacy diminishes and higher doses are generally required to
achieve desired lysis.
12.
!!!• Важно отметить, что эффективность тромболитических препаратов зависит от
возраста сгустка. Более старые сгустки имеют большее сшивание фибрина и
являются более компактными; следовательно, более старые сгустки растворить
сложнее. Для лечения острого инфаркта миокарда тромболитические
препараты в идеале следует давать в течение первых 2 часов. По истечении
этого времени эффективность снижается, и для достижения желаемого лизиса
обычно требуются более высокие дозы.
13.
Pharmacokinetics• T1 / 2 of blood circulation of streptokinase complexes with plasminogen
and plasmin is about 23 minutes, T1 / 2 of alteplase is less than 5 minutes,
therefore, intravenous infusion is required to maintain a sufficient
concentration of the drug in the blood. T1 / 2 teneteplazy noticeably more
than alteplazy (20-24 min). T1 / 2 prourokinase is about 30 minutes. The
impact of fibrinolytics lasts several hours after cessation of drug
administration, and the decrease in the content of coagulation factors in the
blood and the state of hypocoagulation sometimes lasts much longer.
14.
Фармакокинетика• Т1/2 циркуляции в крови комплексов стрептокиназы с плазминогеном
и плазмином составляет около 23 мин, Т1/2 алтеплазы менее 5 мин,
поэтому для поддержания достаточной концентрации препарата в
крови требуется внутривенная инфузия. Т1/2 тенектеплазы заметно
больше, чем у алтеплазы (20-24 мин). Т1/2 проурокиназы составляет
около 30 мин. Воздействие фибринолитиков продолжается несколько
часов после прекращения введения препаратов, а снижение содержания
факторов свёртывания в крови и состояние гипокоагуляции иногда
сохраняется намного дольше.
15.
16.
Streptokinase• Streptokinase and anistreplase are used in acute myocardial infarction, arterial and
venous thrombosis, and pulmonary embolism. These compounds are antigenic
because they are derived from streptococci bacteria.
• Natural streptokinase (SK) is isolated and purified from streptococci bacteria. Its lack
of fibrin specificity makes it a less desirable thrombolytic drug than tPA compounds
because it produces more fibrinogenolysis.
• Anistreplase (Eminase®) is a complex of SK and plasminogen. It has more fibrin
specificity and has a longer activity than natural SK; however, it causes considerable
fibrinogenolysis.
17.
Стрептокиназа• Стрептокиназа и анистреплаза используются при остром инфаркте миокарда,
тромбозе артерий и вен и тромбоэмболии легочной артерии. Эти соединения
являются антигенными, потому что они получены из бактерий стрептококков.
• Природная стрептокиназа (СК) выделяется и очищается от бактерий
стрептококков. Отсутствие специфичности к фибрину делает его менее желательным
тромболитическим препаратом, чем соединения tPA, поскольку он вызывает больший
фибриногенолиз.
• Анистреплаза (Eminase®) представляет собой комплекс СК и плазминогена. Он
обладает большей специфичностью к фибрину и обладает более длительной
активностью, чем природные СК; однако это вызывает значительный
фибриногенолиз.
18.
Urokinase• Urokinase (Abbokinase®; UK) is sometimes referred to as urinary-type
plasminogen activator (uPA) because it is formed by kidneys and is found in
urine. It has limited clinical use because, like SK, it produces considerable
fibrinogenolysis; however, it is used for pulmonary embolism. One benefit
over SK is that UK is non-antigenic; however, this is offset by a much greater
cost.
19.
Урокиназa• Урокиназу (Abbokinase®; Великобритания) иногда называют
активатором плазминогена мочевого типа (uPA), потому что он
образуется почками и обнаруживается в моче. Он имеет ограниченное
клиническое применение, поскольку, подобно СК, он вызывает
значительный фибриногенолиз; однако, это используется для легочной
эмболии. Одно из преимуществ перед SK заключается в том, что UK не
является антигенной; однако это компенсируется гораздо большим
количеством.
20.
Indications1. Acute MI with ST elevations on an ECG.
2. Massive pulmonary embolism.
3. Severe proximal TDV.
4. Acute arterial thromboembolism.
5. Thrombosis of the central artery and vein of the retina.
6. Thrombosis of arteriovenous shunts.
21.
Показания• 1. Острый ИМ с подъемами сегментов ST на ЭКГ.
2. Массивная ТЭЛА.
3. Тяжелый проксимальный тромбоз глубоких вен.
4. Острая артериальная тромбоэмболия.
5. Тромбоз центральной артерии и вены сетчатки.
6. Тромбоз артериовенозных шунтов.
22.
ContraindicationsAbsolute contraindications.
• Allergy or hypersensitivity
• hemorrhagic diathesis, continuing or recently
Relative contraindications.
• Severe uncontrolled hypertension (CAD> 180 mm
suffered bleeding (except for menstruation),
• serious injury or surgery in the next 3 weeks; surgery
on the nervous system in the next 2 months
• significant trauma to the head or face in the
preceding 3 months
• suspicion of dissecting aortic aneurysm,
• severe pathological processes in the cranial cavity
(neoplasm, arteriovenous malformation),
• hemorrhagic stroke in history, ischemic stroke in the
next 3-6 months
Hg and / or DBP> 120 mm Hg)
ischemic stroke more than 3-6 months ago,
internal bleeding in the previous 2-4 weeks
peptic ulcer in the acute stage
traumatic or prolonged HPR
puncture of vessels that are not susceptible to
pressure
use of a therapeutic dose of indirect anticoagulants
severe liver disease
pregnancy, the first week after birth.
Streptokinase is not recommended to be reused if
more than 3-5 days have passed after the first
injection.
23.
ПротивопоказанияАбсолютные противопоказания.
• Аллергия или гиперчувствительность
• гемморрагический диатез, продолжающееся или недавно
перенесённое кровотечение (кроме месячных)
• серьёзная травма или хирургическое вмешательство в
ближайшие 3 нед;
• операция на нервной системе в ближайшие 2 мес,
существенная травма головы или лица в
предшествующие 3 мес
• подозрение на расслаивающую аневризму аорты,
• тяжёлые патологические процессы в полости черепа
(новообразование, артериовенозная мальформация),
• геморрагический инсульт в анамнезе, ишемический
инсульт в ближайшие 3-6 мес.
Относительные противопоказания.
• Тяжёлая неконтролируемая АГ (САД >180 мм рт.ст.
и/или ДАД >120 мм рт.ст.),
• ишемический инсульт давностью более 3-6 мес
• внутреннее кровотечение в предшествующие 2-4 нед
• пептическая язва в стадии обострения
• травматичная или длительная СЛР
• пункция сосудов, не поддающихся прижатию,
• использование терапевтической дозы непрямых
антикоагулянтов
• тяжёлое заболевание печени
• беременность, первая неделя после родов. Стрептокиназу
не рекомендуют использовать повторно, если после
первого введения прошло более 3-5 сут.
24.
Side Effects1. Bleeding (including intracranial).
2. Allergic reactions (mainly streptokinase, especially with repeated use).
3. Hypotension (streptokinase).
4. Nausea, vomiting.
25.
Побочные эффекты• 1. Кровотечения (включая внутричерепные).
• 2. Аллергические реакции (преимущественно стрептокиназа, особенно
при повторном использовании).
• 3. Артериальная гипотония (стрептокиназа).
• 4. Тошнота, рвота.
26.
DosesStreptokinase
• An intravenous dose is usually administered at a starting dose of 250,000 ME
(IE) in 50 ml of isotonic sodium chloride solution for 30 minutes (30 drops
per minute). This dose usually causes the onset of lysis (dissolution) of a
blood clot. Then continue the introduction of streptokinase at a dose of 100
000 ME per hour. The total duration of administration is, as a rule, 16-18
hours. Subsequent treatment is carried out with heparin and indirect
anticoagulants.? For extensive arterial and venous thrombosis, sometimes
long-term administration of streptokinase is necessary.? ME; supporting 2000-4000 ME per minute for 30-90 min.). In all cases, the introduction of
streptokinase should be started as early as possible, since the best effect is
observed with fresh blood clots.
27.
ДозировкаСтрептокиназа
Внутривенно вводят обычно в начальной дозе 250 000 ME (ИЕ) в 50 мл
изотонического раствора натрия хлорида в течение 30 мин (30 капель в минуту).
Эта доза обычно вызывает начало лизиса (растворения) тромба. Затем
продолжают введение стрептокиназы в дозе 100 000 ME в час. Общая
продолжительность введения составляет, как правило, 16-18 ч. Последующее
лечение проводят гепарином и антикоагулянтами непрямого действия.
При обширных артериальных и венозных тромбозах иногда необходимо
длительное введение стрептокиназы.
Внутриартериальное введение стрептокиназы применяют в остром периоде
инфаркта миокарда (начальная доза 20 000 ME; поддерживающая - 2000-4000 ME
в минуту в течение 30-90 мин).
Во всех случаях введение стрептокиназы следует начинать как можно раньше, так
как лучший эффект наблюдается при свежих тромбах.
28.
Альтеплаза• При остром инфаркте миокарда, если от момента появления симптомов прошло 6 ч, сначала
вводят 15 мг альтеплазы в/в болюсно, затем в течение первых 30 мин в/в капельно — 50 мг,
после чего продолжают инфузию и вводят 35 мг в течение 1 ч. У пациентов с массой тела <65
кг после болюсного введения 15 мг и 30-минутной инфузии в дозе 0,75 мг/кг (не более 50 мг)
продолжают в/в капельное вливание в дозе 0,5 мг/кг (не более 35 мг) в течение 1 ч.
• Если лечение начато в пределах 6–12 ч после возникновения симптомов инфаркта миокарда,
вначале в/в болюсно вводят 10 мг альтеплазы, затем в течение 1 ч в/в капельно вводят 50 мг,
после чего продолжают инфузию со скоростью 10 мг в 30 мин до максимальной дозы 100 мг
за 3 ч. У пациентов с массой тела <65 кг общая доза не должна превышать 1,5 мг/кг.
• При тромбоэмболии легочной артерии обычно вводят 10 мг альтеплазы в/в болюсно в
течение 1–2 мин, затем 90 мг в/в капельно в течение 2 ч. Суммарная доза — 100 мг за 2 ч. У
пациентов с массой тела >65 кг суммарная доза не должна превышать 1,5 мг/кг.
• Лечение при ишемическом инсульте следует начинать в течение 3 ч с момента появления
симптомов; обычно альтеплазу вводят в дозе 0,9 мг/кг (не более 90 мг) в/в капельно в течение
1 ч, причем 10% общей дозы вводят в начале инфузии в/в болюсно. Максимальная доза
альтеплазы — 100 мг.
29.
Urokinase• The treatment is carried out under careful clinical (hemorrhagic syndrome,
hematuria, etc.) and laboratory (every 4–6 hours) control. The level of
fibrinogen in the blood should not fall below 100 mg%. After cessation of
therapy, it is necessary to administer intravenous heparin in the droplet 5000–10000 IU every 12 hours under the control of thrombin and
thromboplastin time. With the development of internal and massive external
bleeding, it is recommended to stop the drug administration. To stop the
bleeding (in case of emergency) use aminocaproic acid, human fibrinogen,
transfusion of fresh blood.
30.
Урокиназа• Лечение проводится под тщательным клиническим (геморрагический
синдром, гематурия и т.д.) и лабораторным (каждые 4–6 ч) контролем.
Уровень фибриногена в крови не должен падать ниже 100 мг%. После
прекращения терапии необходимо вводить в/в капельно гепарин — 5000–
10000 ЕД каждые 12 ч под контролем тромбинового и тромбопластинового
времени. При развитии внутренних и массивных наружных кровотечений
рекомендуется прекратить введение препарата. Для остановки кровотечения (в
экстренных случаях) используют аминокапроновую кислоту, человеческий
фибриноген, переливание свежей крови
31.
Tenecteplase• MI with ST segment elevation on an electrocardiogram: intravenously for 510 s 30 mg with a body weight less than 60 kg, 35 mg - 60-70 kg, 40 mg - 7080 kg, 45 mg - 80-90 kg, 50 mg - more than 90 kg. Used in combination with
antiplatelet agents and non-fractional heparin (it is also possible to use
enoxaparin)
32.
Тенектеплаза• ИМ с подъёмом сегмента ST на ЭКГ: внутривенно за 5-10 с 30 мг при
массе тела менее 60 кг, 35 мг - 60-70 кг, 40 мг - 70-80 кг, 45 мг - 80-90 кг,
50 мг - более 90 кг. Используют в сочетании с антиагрегантами и не
фракционный гепарин (не исключена также возможность применения
эноксапарина)
33.
Conclusion• A common side effect of all thrombolytic drugs is bleeding complication
associated with systemic fibrinogenolysis and the lysis of normal hemostatic
plugs. Bleeding is often noted at the site of catheterization, although
gastrointestinal and cerebral hemorrhages may occur. Thus, patients who
have suffered an injury or have had a cerebral hemorrhagic stroke in a history
of thrombolytics are usually not prescribed. Repeated thrombosis can occur
after thrombolysis, and therefore anticoagulants, such as heparin, are usually
administered together and continue after thrombolytic therapy for a certain
period of time.
34.
Заключение• Общим побочным эффектом всех тромболитических препаратов является
осложнение кровотечения, связанное с системным фибриногенолизом и
лизисом нормальных гемостатических пробок. Кровотечение часто
отмечается в месте катетеризации, хотя могут возникнуть желудочнокишечные и церебральные кровоизлияния. Таким образом, пациентам,
которые перенесли травму или имели в анамнезе церебральный
геморрагический инсульт, обычно не назначают тромболитики. Повторный
тромбоз может возникать после тромболизиса, и поэтому антикоагулянты,
такие как гепарин, обычно вводятся совместно и продолжаются после
тромболитической терапии в течение определенного периода времени.
35.
List of references• www.ncbi.nlm.nih.gov/pubmed/8578491
• www.cvpharmacology.com/thrombolytic/thrombolytic
• Protocol of myocardial infarction


































 medicine
medicine








