Similar presentations:
Суставной синдром
1. СУСТАВНОЙ СИНДРОМ
2. Суставной синдром
симптомокомплекс, проявляющийся болями всуставах, их дефигурацией и деформацией,
ограничением движений в суставах, изменениями
сухожильно-связочного аппарата суставов
окружающих мышц. В основе патогенеза суставного
синдрома лежат воспалительные или дистрофические
изменения в суставах и околосвязочном аппарате, в
легких случаях синдром проявляется только
артралгиями.
3. Наиболее часто суставной синдром встречается
• Остеоартроз• Ревматоидный артрит
• Подагра
• Реактивные артриты
• Анкилозирующий спондилит
• Псориатический артрит
• Острая ревматическая лихорадка
• Остеопороз
4.
• Боли в суставах (артралгии) – это субъективноеощущение больного
• Интенсивность болей по 10 – сантиметровой
визуальной аналоговой шкале (ВАШ), где 0 см –
нет болей, 10 см самая сильная боль, когда-либо
испытываемая пациентом. Пациент отмечает на
шкале количество баллов, соотнося с болью.
• 4 балла и более – необходим прием НПВП
5. Воспалительные и механические боли сустаах
Воспалительные боли в суставах: беспокоят утром,после ночного сна, уменьшаются к вечеру, после
разминки. В первую половину ночи они меньше или
их нет, появляются или усиливаются во вторую
половину ночи. Т.е. усиливаются после
иммобилизации.
Механические боли меньше беспокоят или не
беспокоят с утра, усиливаются к вечеру или после
дневной нагрузки. Т.е. усиливаются или появляются
после мобилизации.
6.
• Чувство скованности – степеньэластичности движения в суставах,
субъективное ощущение препятствия
движению, проходящее в течение
определённого времени.
• Скованность может быть утренняя и
стартовая. Утренняя скованность характерна
для ревматоидного артрита
(продолжительность от 30 минут до
нескольких часов), стартовая для
остеоартроза (продолжительность менее 2030 минут)
7. Осмотр суставов
• Начинают сверху вниз: височно-нижнечелюстные,грудино-ключичные суставы, суставы рук,
туловища, ног, при этом сравнивают
симметричные суставы и сравнивают со
здоровыми.
• При осмотре суставов учитывают положение
конечности, изменение конфигурации и контуров
суставов, цвет, тургор кожи над суставами,
гиперемию, пигментацию, сыпи, узелки, рубцы,
атрофию мышц, отек околосуставных тканей.
• Оценивают походку пациента
8.
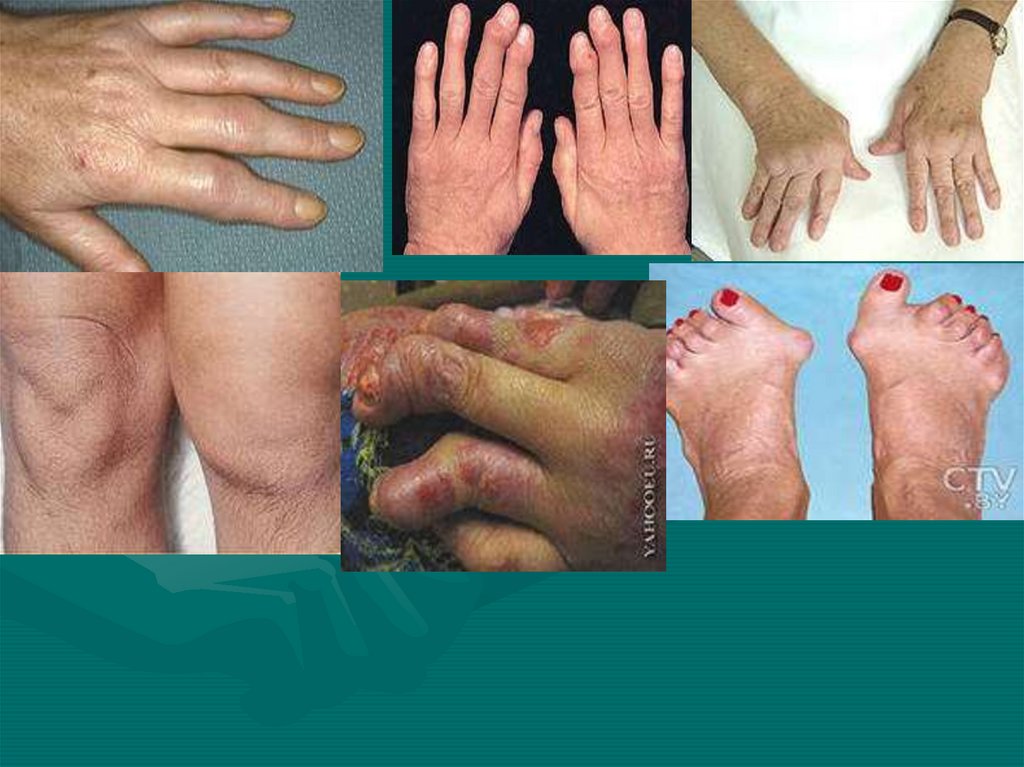
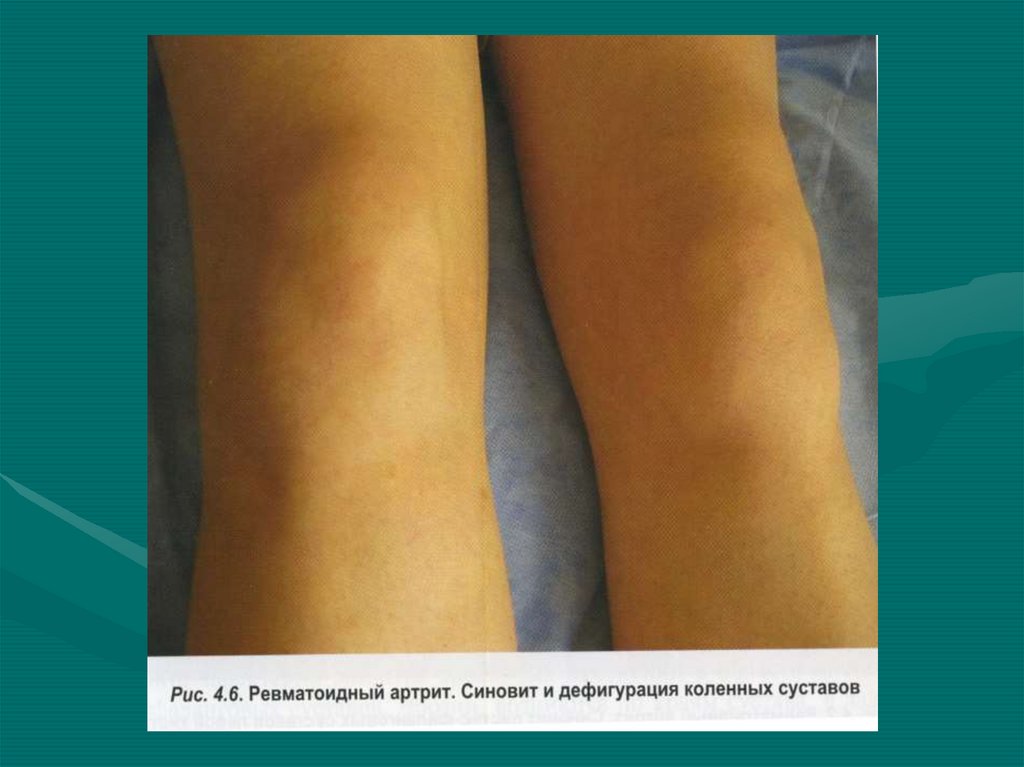
9. Изменение формы суставов
• Припухлость – обусловлена внутрисуставнымвыпотом, утолщением синовиальной
оболочки, внесуставных мягких тканей и
жировых отложений.
• Дефигурация – это временное изменение
формы сустава, связанное с отечностью,
припухлостью и атрофией мягких тканей.
• Деформация – более грубое, стойкое
изменение формы сустава, обусловленное
изменением костных структур
10. Пальпация
• Гипертермия - тыльные стороны ладониприкладывают на область симметричных
суставов, можно определить повышение
температуры на 0,1-0,2°С
• Болезненность
• Припухлость, скопление жидкости
• Наличие уплотнений, узелков, болезненность
по ходу сухожилий
• Определяем объем активных и пассивных
движений
11. Плечевой сустав
• Осмотр: наличие атрофии мышц,промежуток между грудной и дельтовидной
мышцами
• Движения: сгибание - 90°, разгибание 30-40°,
отведение -90 °, ротация - 90 °
12. Локтевой сустав
• При осмотре обращают внимание наконтуры предплечья, направление осей,
разгибательные и сгибательные поверхности
• Движения: сгибание 150-160 °, разгибание 0°, супинация – 90, пронация - 90
13. Лучезапястный сустав
• Осмотр контуров проводят сверху и сбоку,пальпацию проводят на тыльной стороне.
• Движения: сгибание -90, разгибание – 70,
локтевое отведение – 45-60, лучевое – 20-30
14. Пястно-фаланговые суставы
• При осмотре обращают внимание наналичие припухлости, атрофии межостных и
червеобразных мышц
• Движения: сгибание – 90, разгибание – 30,
отведение – приведение – 30-40
15. Тазобедренный сустав
• Движения: сгибание 90-120, разгибание 1015, отведение- 40-45, приведение - 20-30,ротация внутрь – 35-40 и наружу – 40-45
16. Коленный сустав
• Осмотр: контуры, состояние четырехглавоймышцы.
• Деформация с углом открытым внутрь –
варусная деформация, кнаружи - вальгусная
• Движения: сгибание 130-150, разгибание –
10-15
17. Голеностопный сустав
• При осмотре: припухлость, при пальпации –болезненные точки и место прикрепления
ахилова сухожилия
• Движения: тыльное сгибание -20-30,
подошвенное – 30-40
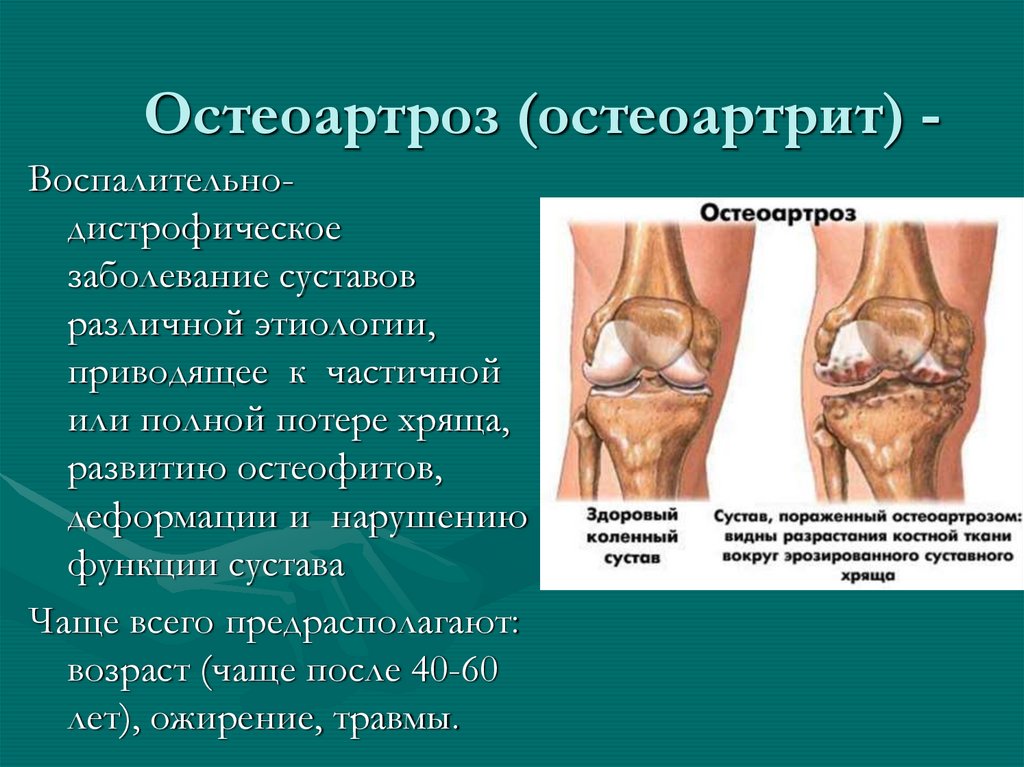
18. Остеоартроз (остеоартрит) -
Остеоартроз (остеоартрит) Воспалительнодистрофическоезаболевание суставов
различной этиологии,
приводящее к частичной
или полной потере хряща,
развитию остеофитов,
деформации и нарушению
функции сустава
Чаще всего предрасполагают:
возраст (чаще после 40-60
лет), ожирение, травмы.
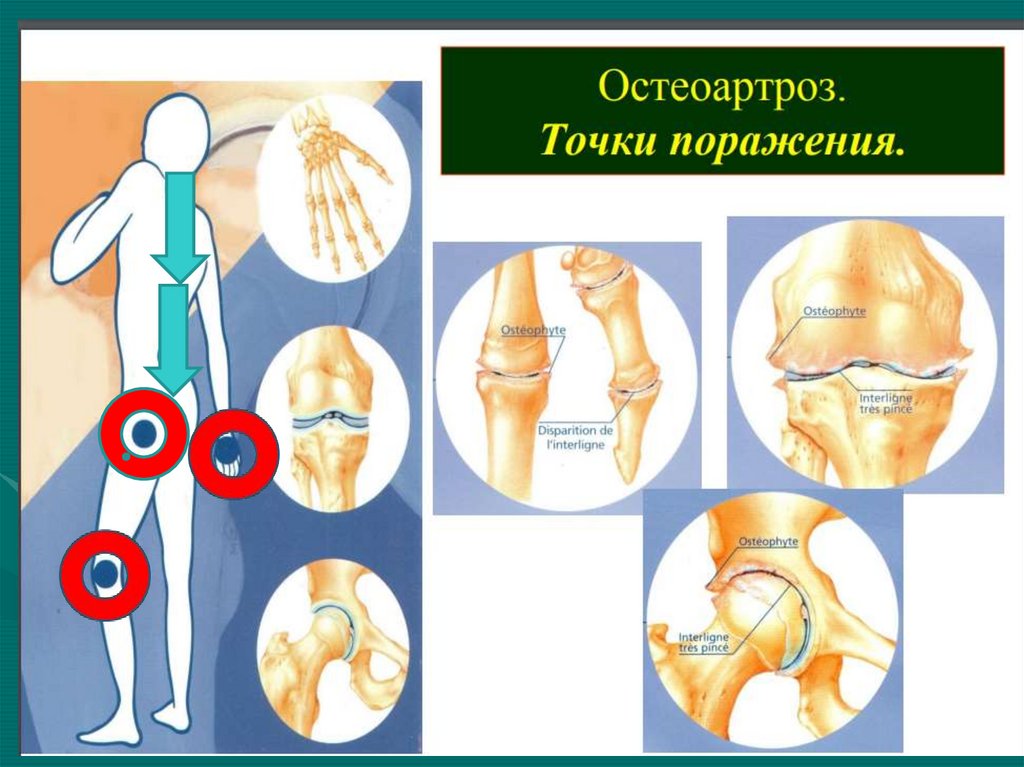
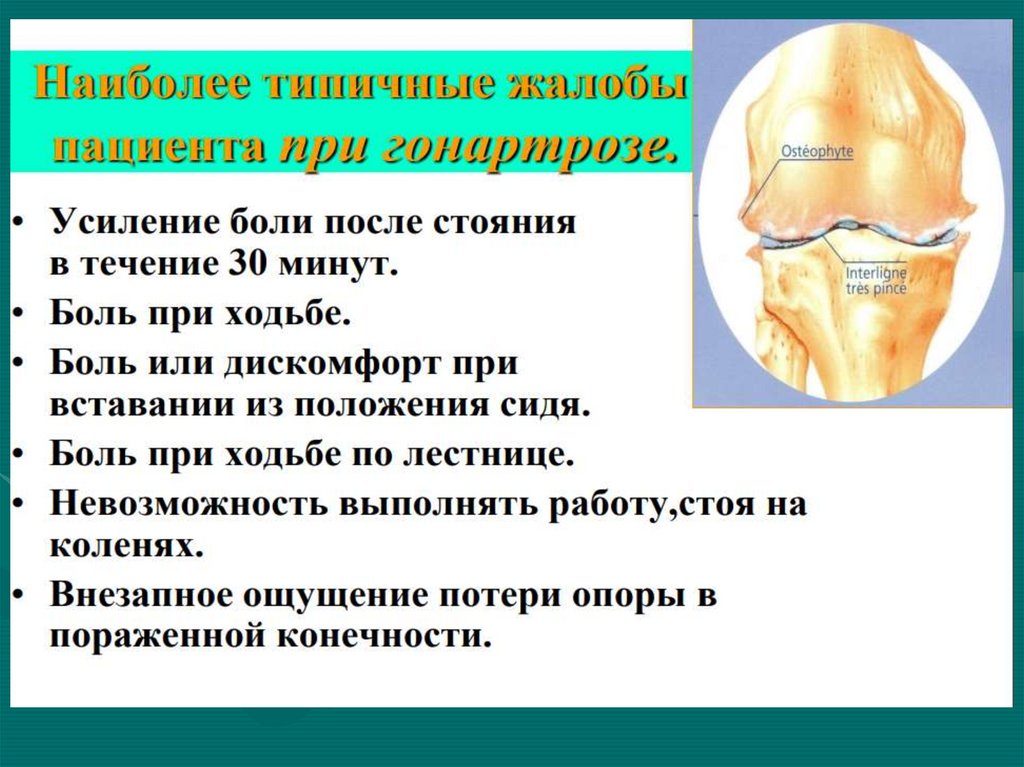
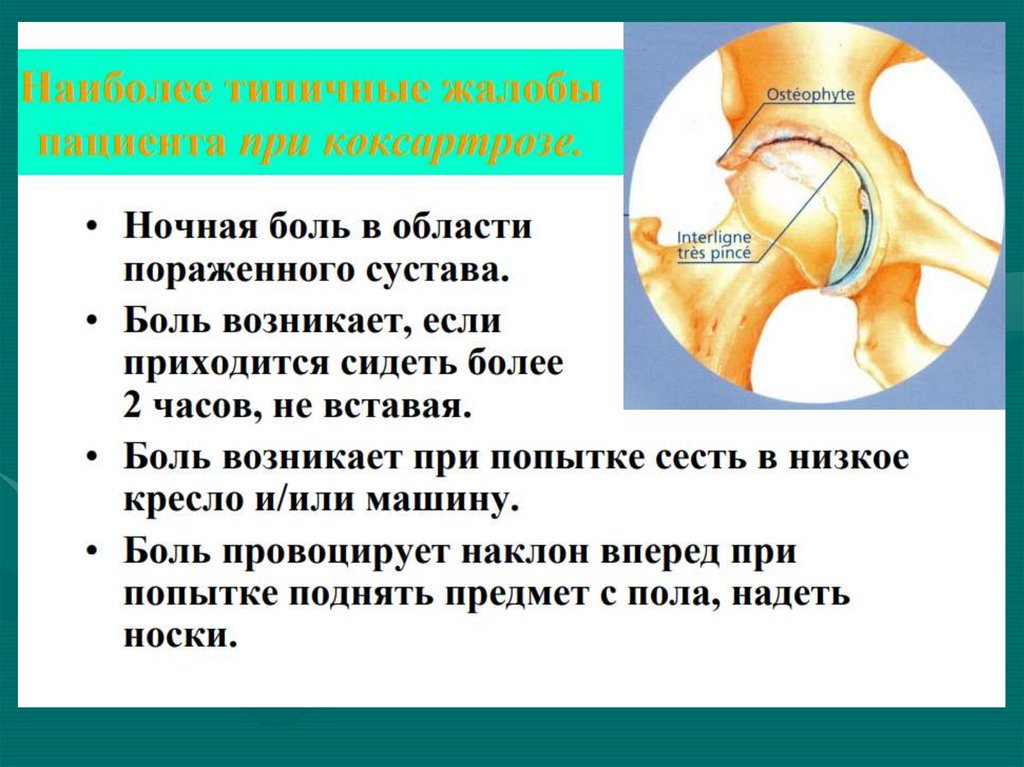
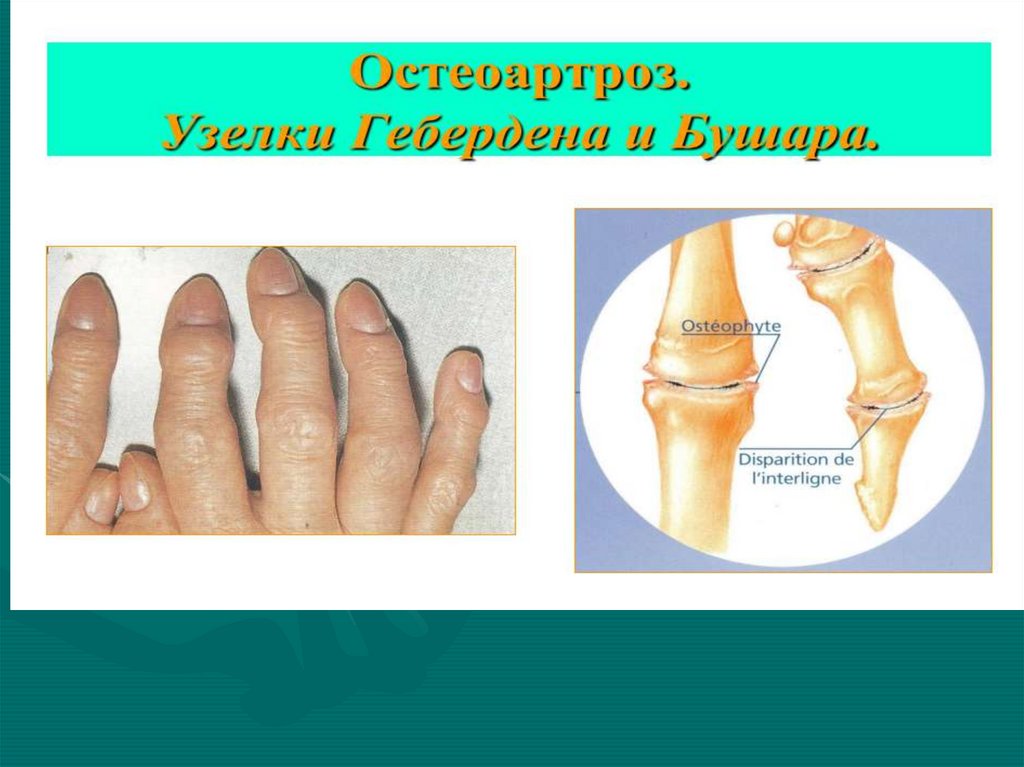
19. Особенности суставного синдрома при остеоартрозе
• Чаще поражаются суставы, испытывающиенаибольшую нагрузку: коленные, тазобедренные,
1 ПлФ сустав, фасеточные суставы.
• Из суставов верхних конечностей чаще
поражаются дистальные межфаланговые суставы,
запястно-пястный сустав большого пальца кисти.
• Боли в суставах механического характера (при
нагрузке) и стихающие в покое
• Стартовые боли – возникают в начале движения
• Формирование деформации суставов
20.
21.
Деформация коленных суставов при остеоартрозе.О-образные ноги
22.
23.
24.
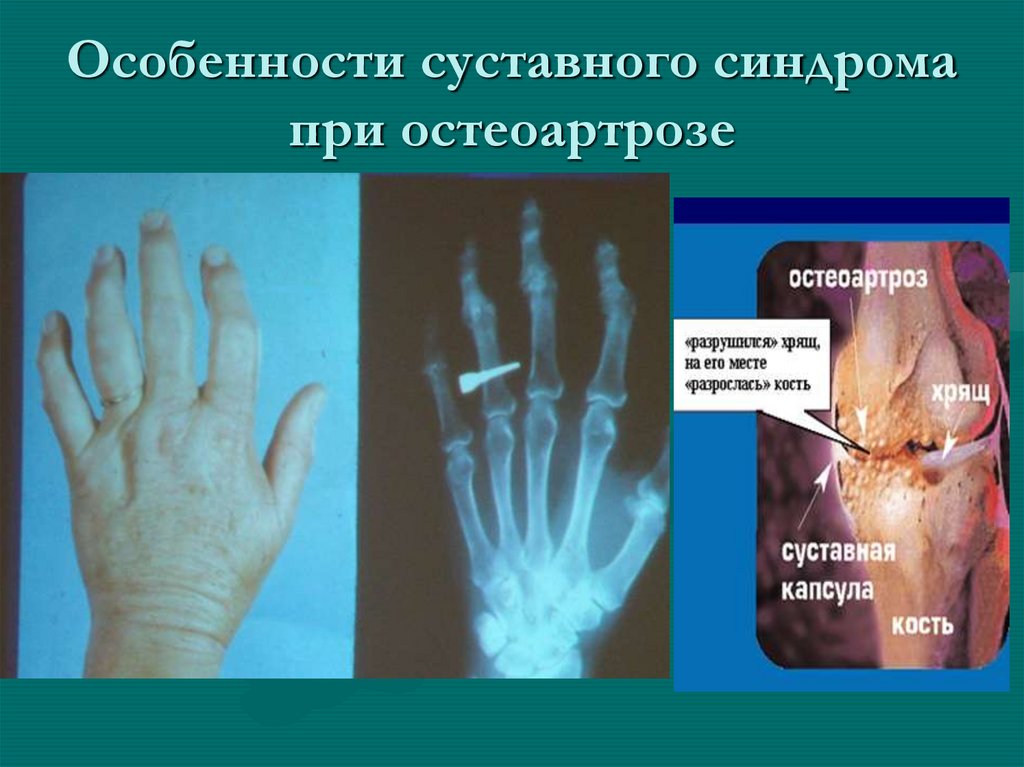
25. Особенности суставного синдрома при остеоартрозе
26. Лабораторно-интрументальная диагностика
• О. анализы крови и мочи обычно в норме, при синовитеможет быть ускорение СОЭ
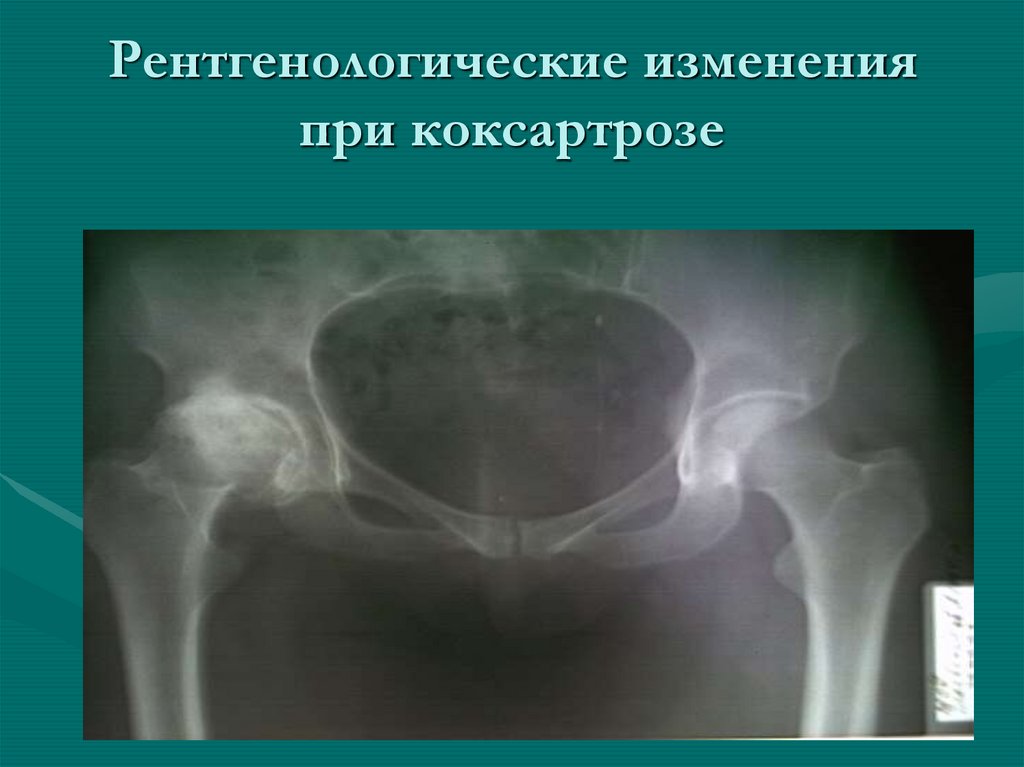
• Рентгенологически – формирование остеофитов,
сужение суставной щели.
27. Рентгенологические изменения при коксартрозе
28. Гонартроз
29. Ревматоидный артрит
аутоиммунное ревматическое заболеваниенеизвестной этиологии,
характеризующееся хроническим
эрозивным артритом (синовитом) и
системным поражением внутренних
органов
Чаще болеют женщины молодого и
среднего возраста
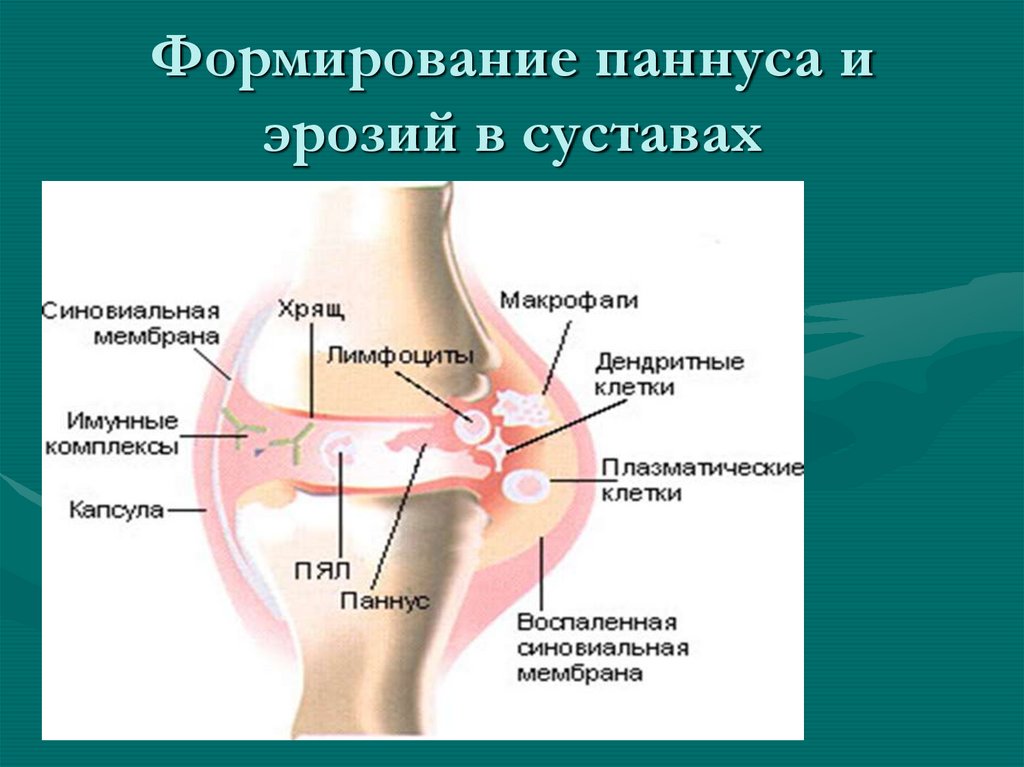
30. Формирование паннуса и эрозий в суставах
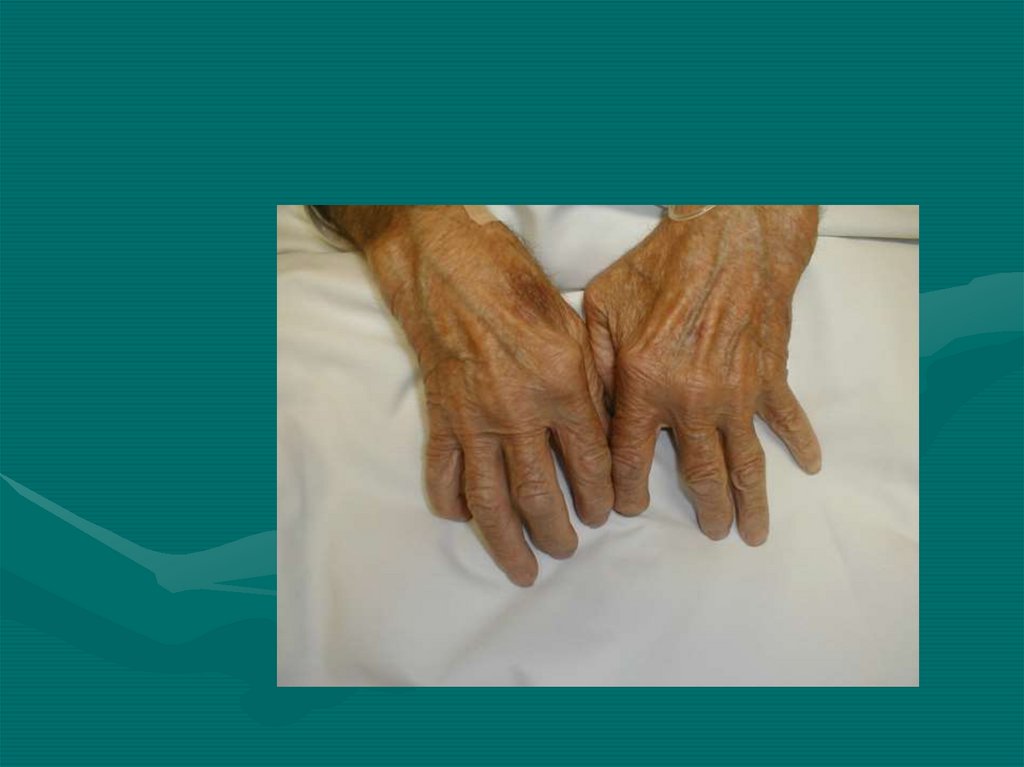
31. Особенности суставного синдрома при ревматоидном артрите
• Утренняя скованность (более 30 минут - 1 часа)• Воспалительный характер болей (в покое в ночное
время – вторая половина ночи)
• Артрит в трех или большем числе суставных зон
(припухание периартикулярных тканей или выпот в
полость сустава)
• Артрит суставов кисти - припухание лучезапястных,
пястно-фаланговых и/или проксимальных
межфаланговых суставов.
• Симметричный артрит (одновременное вовлечение
в процесс одноименных суставных зон справа и
слева)
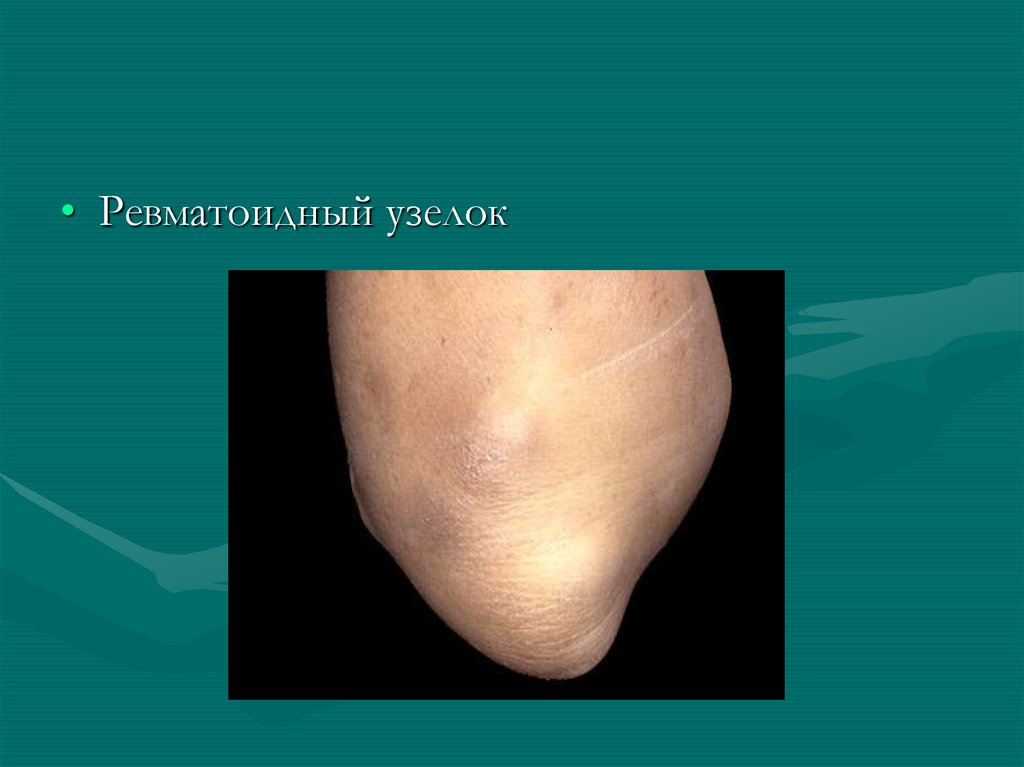
• Ревматоидные узелки
32.
• Ревматоидный узелок33.
34.
35.
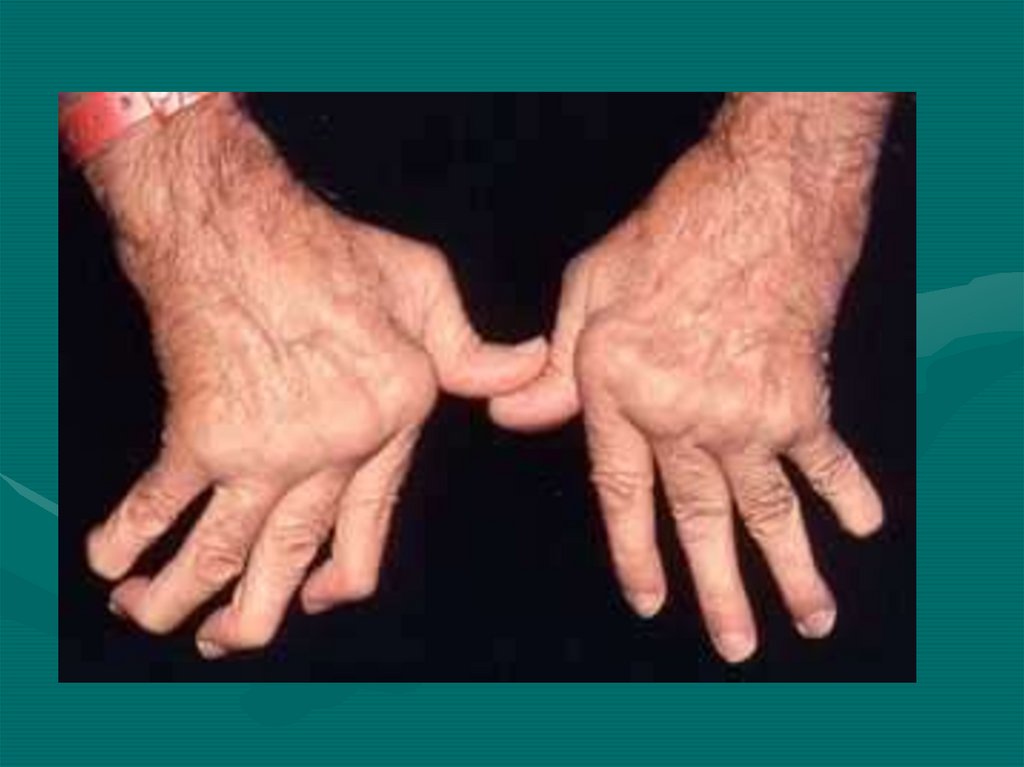
• При прогрессировании заболевания наместе эрозий (дефектов суставного хряща,
разрушенного паннусом) формируется
фиброзная ткань, что ведет к развитию
суставных анкилозов и типичных
деформаций суставов.
36.
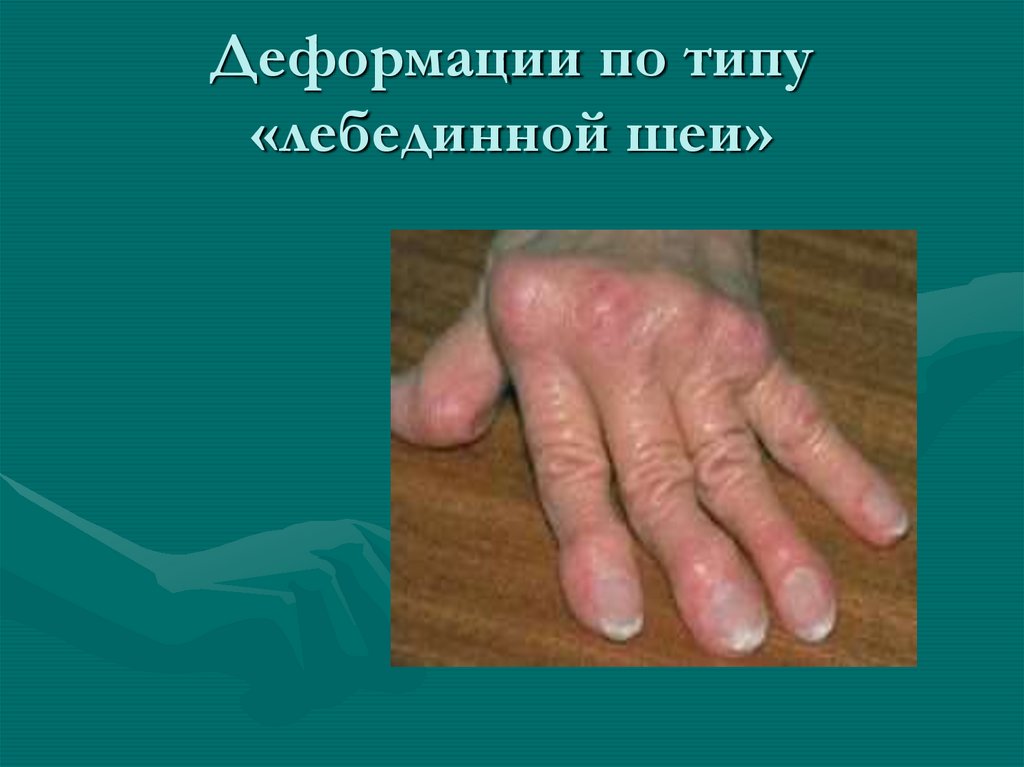
37. Деформации по типу «лебединной шеи»
38.
39.
40.
41. Лабораторная диагностика
• Ревматоидный фактор - антитела в Fcфрагменту IgG, вырабатывается с цельюудаления иммунных комплексов,
циркулирующих в крови
• Антитела к циклическому
цитруллинированному пептиду (АЦЦП)
• Anti-MCV (антитела к модифицированному
цитруллинированному виментину)
42. Анкилозирующий спондилит (болезнь Бехтерева)
Хроническое воспалительное заболеваниепозвоночника (спондилит) и кресцовоподвздошных суставов (сакроилеит),
периферических суставов (артрит) и
энтезисов (энтезит), в ряде случаев глаз (увеит)
и корня аорты (аортит). Чаще болеют
молодые мужчины
43. На ранней стадии преобладают симптомы сакроилеита (воспалительного процесса в крестцово-подвздошных сочленениях)
• Воспалительные боли в нижнейчасти спины более 3 месяцев
• Утренняя скованность более 30
минут
• Уменьшение болей после
упражнений, но не в покое
• Пробуждение во второй половине
ночи вследствие болей в спине
• Перемежающая боль в ягодицах
44.
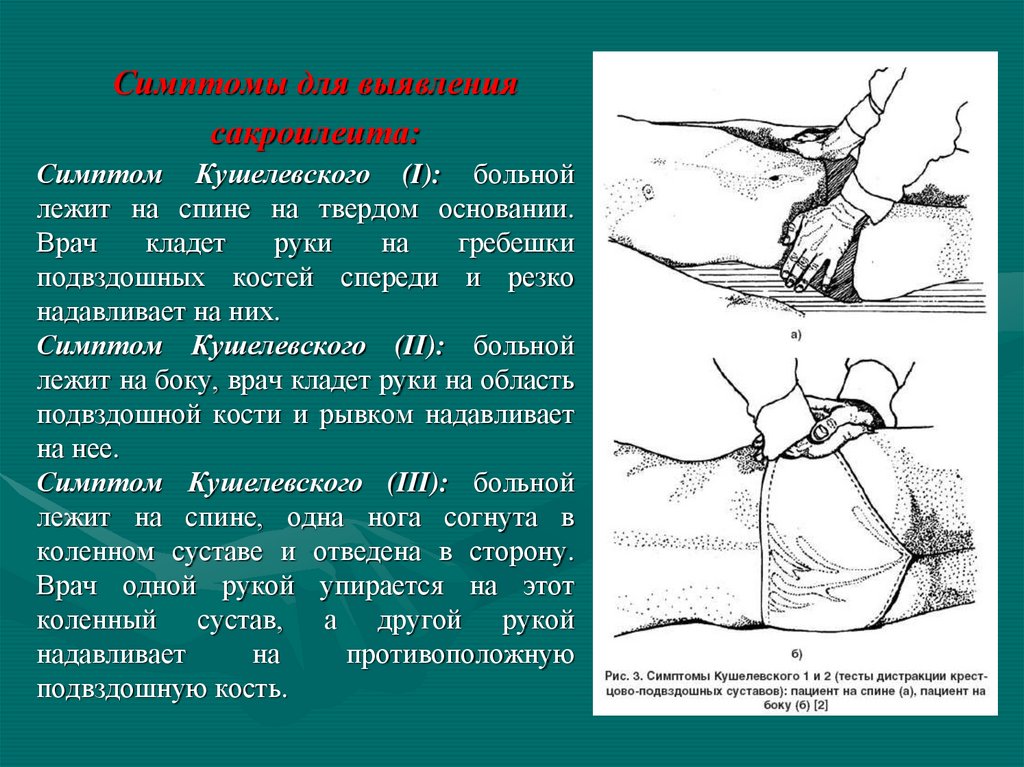
Симптомы для выявлениясакроилеита:
Симптом Кушелевского (I): больной
лежит на спине на твердом основании.
Врач
кладет
руки
на
гребешки
подвздошных костей спереди и резко
надавливает на них.
Симптом Кушелевского (II): больной
лежит на боку, врач кладет руки на область
подвздошной кости и рывком надавливает
на нее.
Симптом Кушелевского (III): больной
лежит на спине, одна нога согнута в
коленном суставе и отведена в сторону.
Врач одной рукой упирается на этот
коленный сустав, а другой рукой
надавливает
на
противоположную
подвздошную кость.
45. На поздней стадии
• Ограничение подвижности впозвоночнике за счет
оссификации связок синдесмофиты
• Поза «просителя»
Рентгенологически
• Позвоночник в виде
«бамбуковой палки»
• синдесмофиты
• Анкилозы
крестцовоподвздошных
сочленений
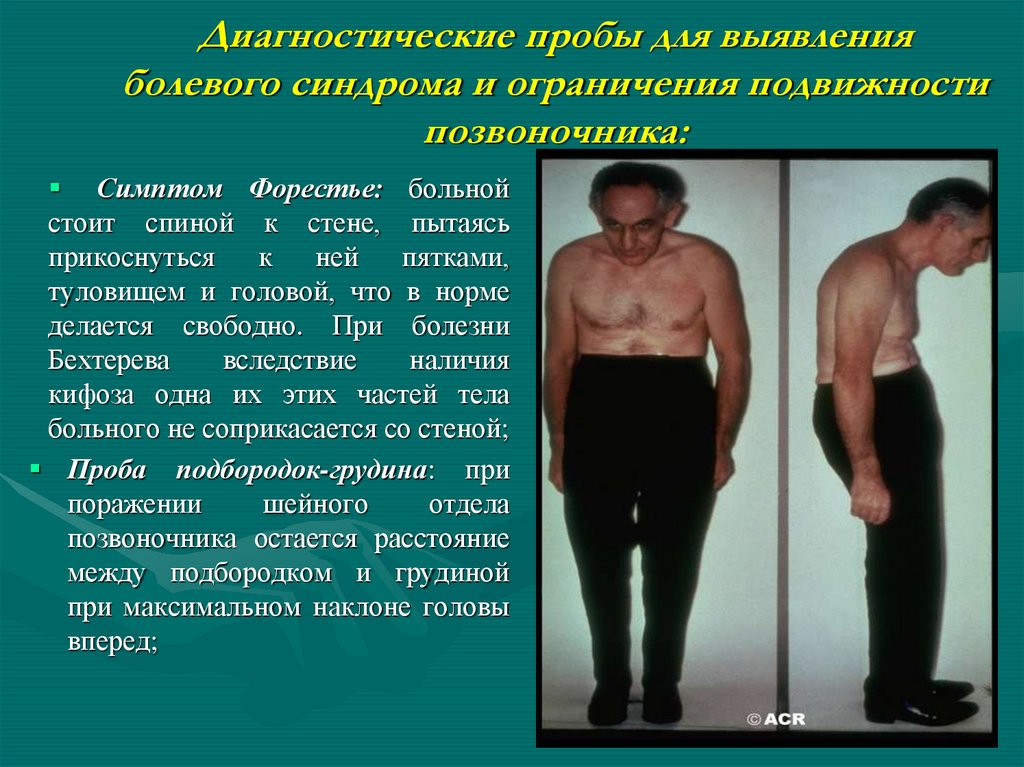
46. Диагностические пробы для выявления болевого синдрома и ограничения подвижности позвоночника:
Симптом Форестье: больнойстоит спиной к стене, пытаясь
прикоснуться
к
ней
пятками,
туловищем и головой, что в норме
делается свободно. При болезни
Бехтерева
вследствие
наличия
кифоза одна их этих частей тела
больного не соприкасается со стеной;
Проба подбородок-грудина: при
поражении
шейного
отдела
позвоночника остается расстояние
между подбородком и грудиной
при максимальном наклоне головы
вперед;
47.
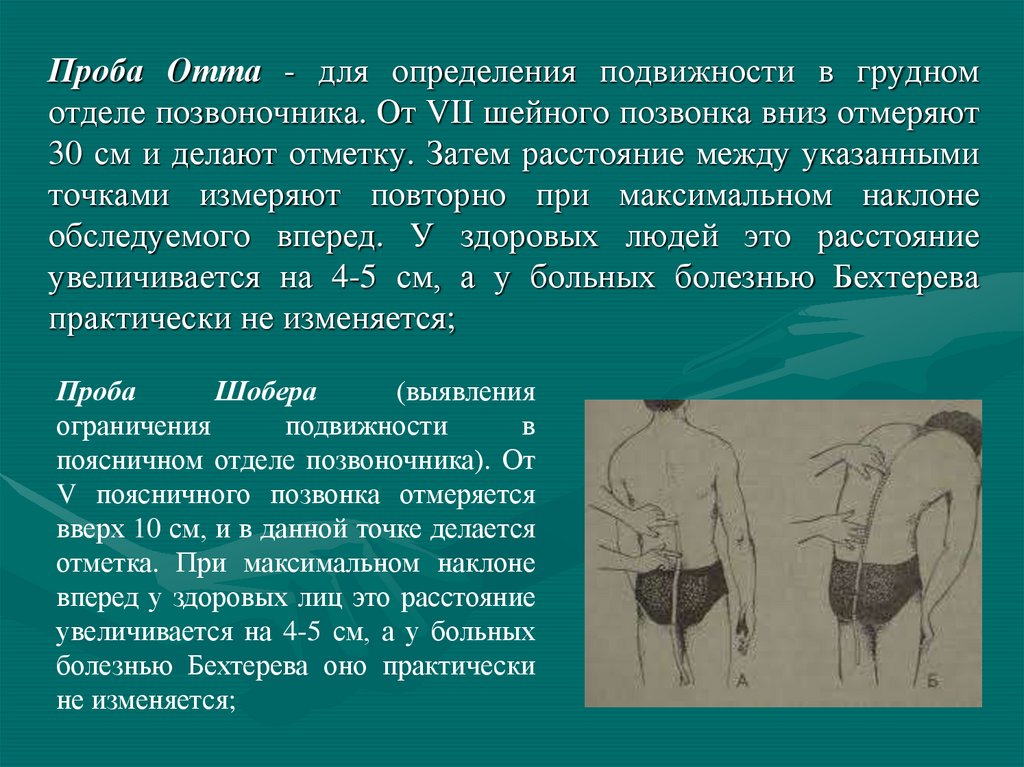
Проба Отта - для определения подвижности в грудномотделе позвоночника. От VII шейного позвонка вниз отмеряют
30 см и делают отметку. Затем расстояние между указанными
точками измеряют повторно при максимальном наклоне
обследуемого вперед. У здоровых людей это расстояние
увеличивается на 4-5 см, а у больных болезнью Бехтерева
практически не изменяется;
Проба
Шобера
(выявления
ограничения
подвижности
в
поясничном отделе позвоночника). От
V поясничного позвонка отмеряется
вверх 10 см, и в данной точке делается
отметка. При максимальном наклоне
вперед у здоровых лиц это расстояние
увеличивается на 4-5 см, а у больных
болезнью Бехтерева оно практически
не изменяется;
48.
49.
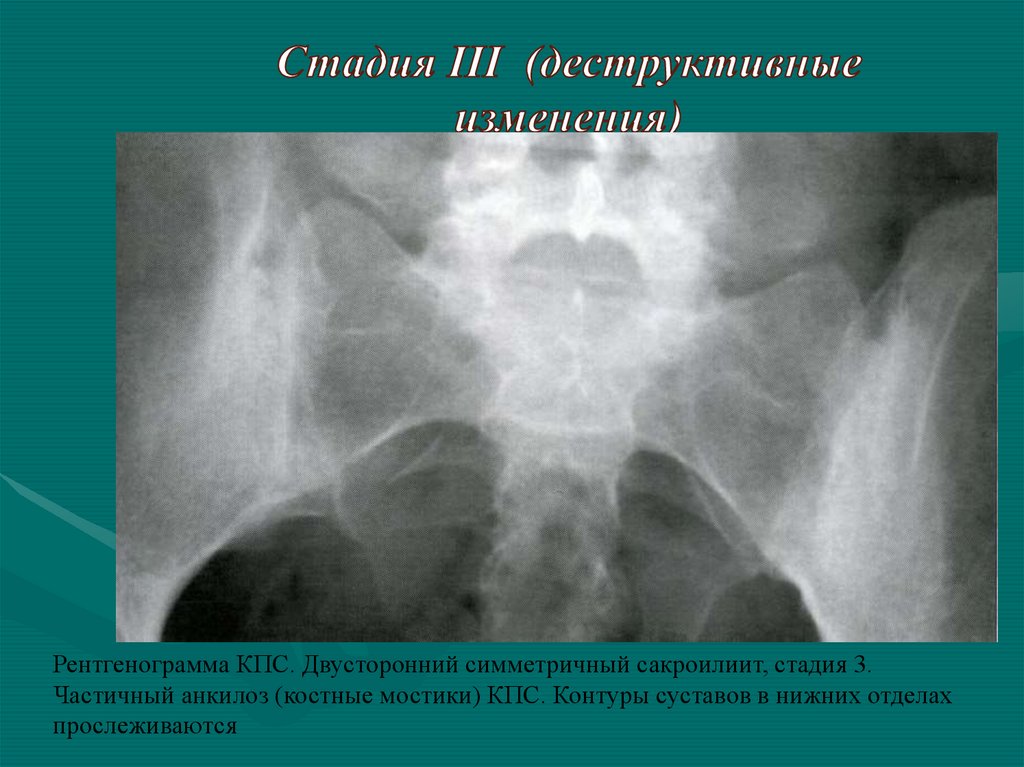
Рентгенограмма КПС. Двусторонний симметричный сакроилиит, стадия 3.Частичный анкилоз (костные мостики) КПС. Контуры суставов в нижних отделах
прослеживаются
50.
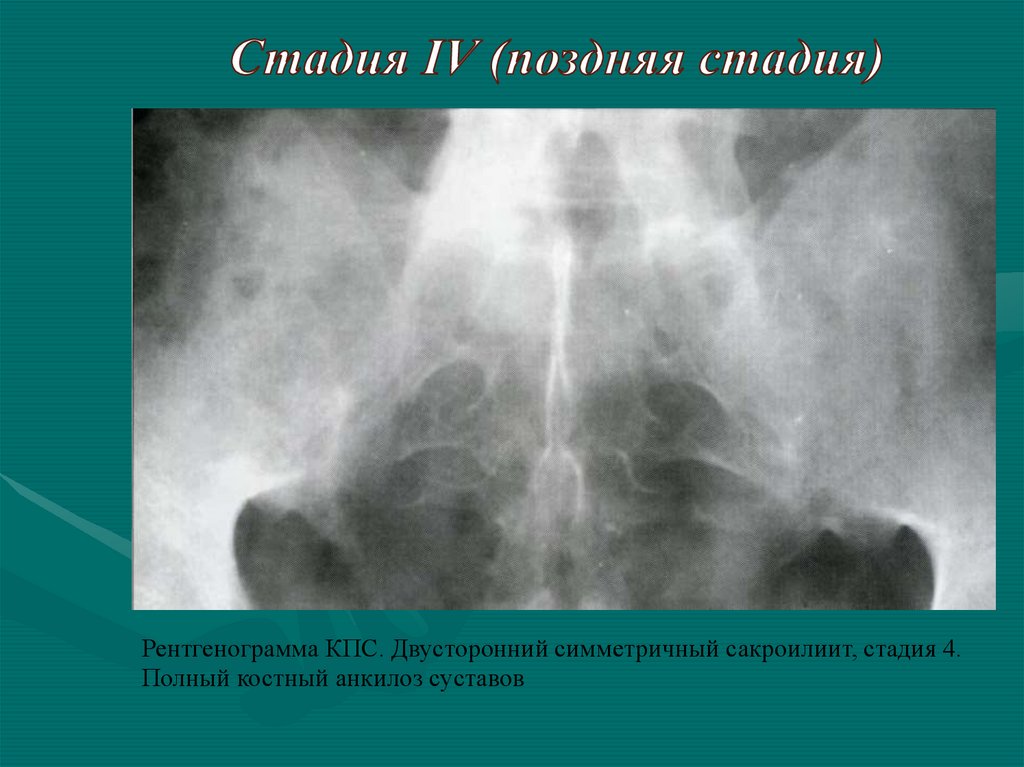
Рентгенограмма КПС. Двусторонний симметричный сакроилиит, стадия 4.Полный костный анкилоз суставов
51. Подагра системное тофусное заболевание с воспалением в месте отложения кристаллов урата натрия у людей с гиперурикемией,
обусловленнойвнешнесредовыми или генетическими факторами
• Чаще дебютирует у мужчин 35-50 лет
• У женщин развивается после 60 лет и крайне редко
до наступления менопаузы
• гиперурикемия более 420 мкмоль/л у мужчин и 360
мкмоль/л у женщин
52. Острый подагрический артрит
• Внезапная резкая боль в суставе ночью или подутро, очень сильная до невыносимой (чаще всего в
1 плюснефаланговом суставе с одной стороны.
Покраснение и отёк кожи
• Патогенез воспаления: выпадение кристаллов
моноурата натрия→фагоцитоз кристаллов
нейтрофилами→кристаллы разрушают
фагоциты→выделение БАВ
• Первые пристуты быстро проходят самостоятельно
или при применении НПВП
53. Преимущественное поражение первого плюснефалангового сустава (у 90% больных)
• Также могут развиваться артриты суставов плюсны,голеностопных, лучезапястных, суставов кисти, локтевых
• Умеренное повышение температуры, СОЭ, умеренный
лейкоцитоз
• При хроническом течении образуются тофусы –
отложение мочевой кислоты в ткани, чаще на стопах,
ушных раковинах, в области локтевых суставов, могут
быть тофусы в почках (мочекаменная болезнь),
внутрикостные тофусы
• .
54.
55.
Тофус в области локтевого сустава56.
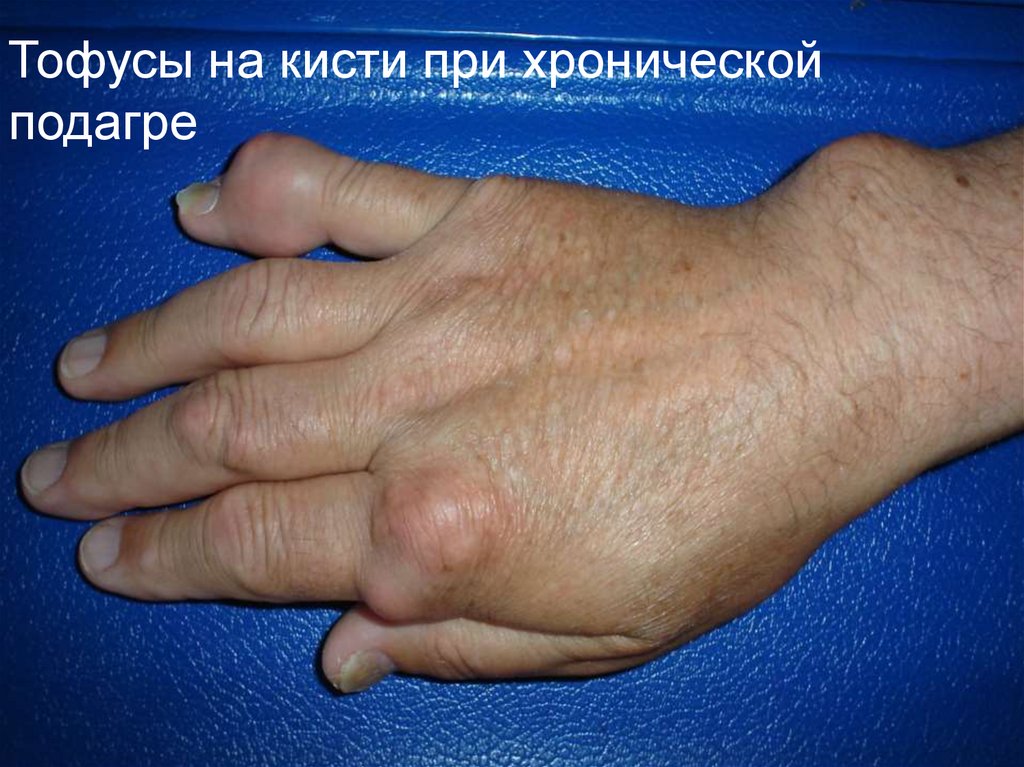
Тофусы на кисти при хроническойподагре
57.
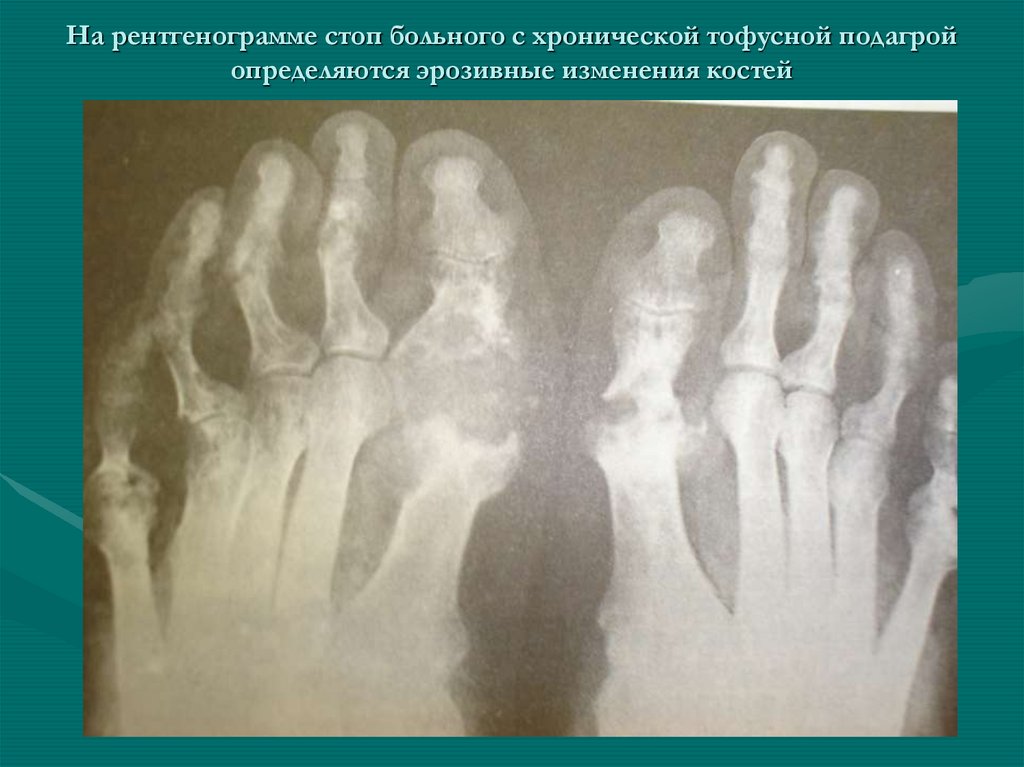
58. На рентгенограмме стоп больного с хронической тофусной подагрой определяются эрозивные изменения костей
59.
Остеопороз - это заболевание скелета, для которогохарактерны снижение прочности кости и повышение
риска переломов
Наиболее частая локализация переломов
• Лучевая кость
• Компрессионные переломы тел позвонков
• Шейка бедра
Характерны низкоэнергетические переломы – при
минимальной травме (падение с высоты своего роста) или
спонтанно
60. Основные факторы риска остеопороза и переломов костей
1 Предшествующие переломыВозраст старше 65 лет
Низкая МПК
Женский пол
ИМТ<20 и/или вес <57 кг
Склонность к падениям
Наследственность
(семейный анамнез
остеопороза)
Системный прием
глюкокортикоидов более 3
месяцев
• Гипогонадизм
• Курение
• Недостаточное употребление
кальция
• Дефицит витамина Д
• Злоупотребление алкоголем
• Сахарный диабет 2 типа
• Ревматоидный артрит
• Целиакия
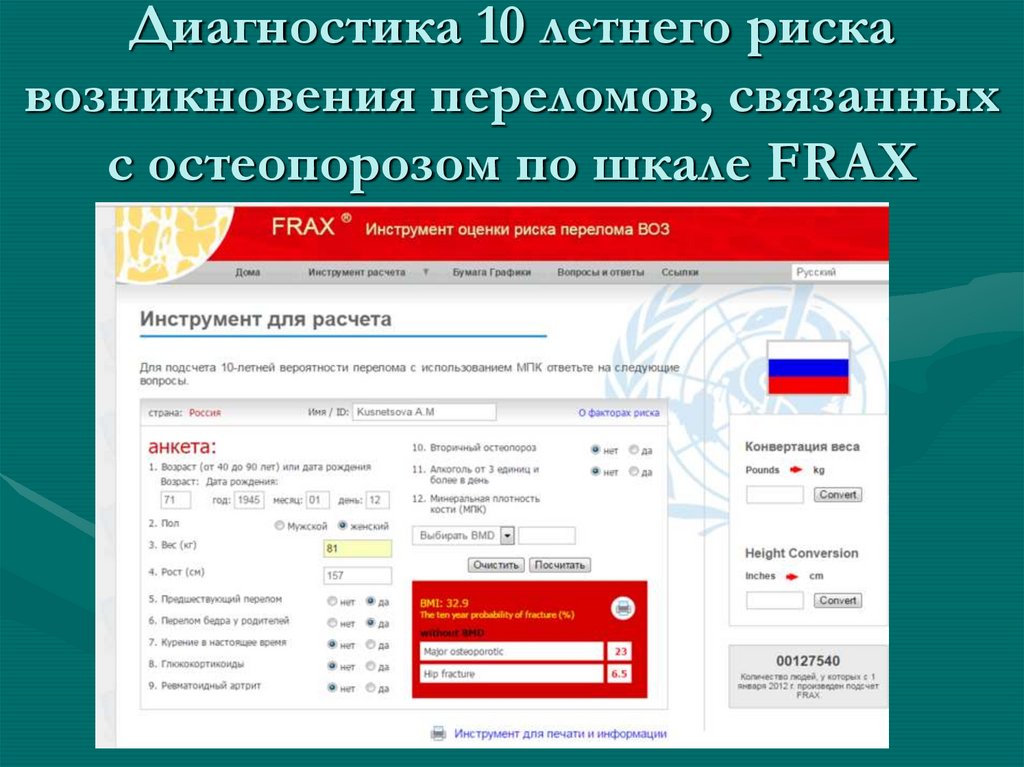
61. Диагностика 10 летнего риска возникновения переломов, связанных с остеопорозом по шкале FRAX
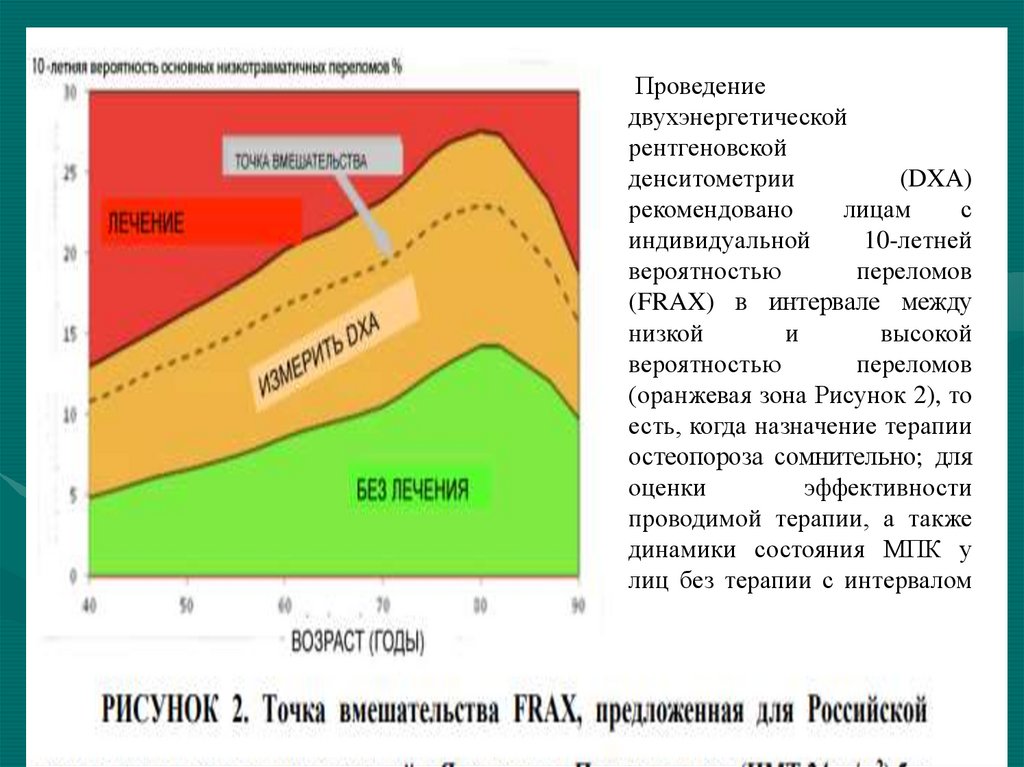
62.
Проведениедвухэнергетической
рентгеновской
денситометрии
(DXA)
рекомендовано
лицам
с
индивидуальной
10-летней
вероятностью
переломов
(FRAX) в интервале между
низкой
и
высокой
вероятностью
переломов
(оранжевая зона Рисунок 2), то
есть, когда назначение терапии
остеопороза сомнительно; для
оценки
эффективности
проводимой терапии, а также
динамики состояния МПК у
лиц без терапии с интервалом
не менее 12 месяцев от
первого исследования
63. Денситометрия
• Применяется для диагностики остеопороза,который часто встречается при
ревматических заболеваниях.
• Рентгеновская денситометрия, ультразвуковая
денситометрия, количественная
компьютерная томография
64. Диагностический стандарт при остеопорозе – двухэнергетическая рентгеновская абсорбциометрия
65.
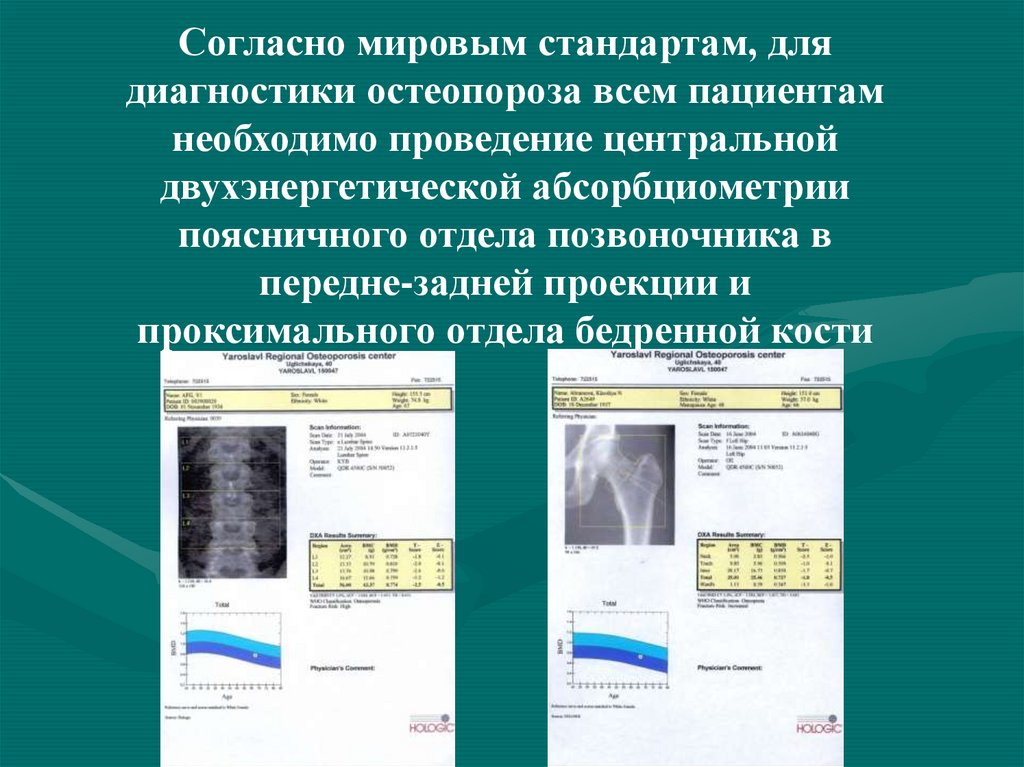
Согласно мировым стандартам, длядиагностики остеопороза всем пациентам
необходимо проведение центральной
двухэнергетической абсорбциометрии
поясничного отдела позвоночника в
передне-задней проекции и
проксимального отдела бедренной кости
66.
Интерпретация результатов денситометрииНормальные показатели – Т-критерий от +2,5 до -0,9
стандартных отклонений от пиковой костной массы
Остеопения – показатели Т-критерия от -1,0 до -2,4 стандартных
отклонения. Данные показатели соответствуют умеренному
риску переломов
Остеопороз – показатели Т- критерия ниже -2,5 стандартных
отклонения. Риск переломов высокий
Тяжелый остеопороз - показатели Т- критерия ниже -2,5
стандартных отклонения с наличием в анамнезе одного и более
переломов









































 medicine
medicine