Similar presentations:
Острые и хронические остеомиелиты. Сепсис
1. ОСТРЫЕ И ХРОНИЧЕСКИЕ ОСТЕОМИЕЛИТЫ. СЕПСИС
Кафедра общей и специализированнойхирургии
2.
Код(ы) МКБ – 10:М86 Остеомиелит
М86.0 Острый гематогенный
остеомиелит
М86.1 Другие формы острого
остеомиелита
М86.2 Подострый остеомиелит
3.
Остеомиелит - гнойно- стафилококк в 60-80 %,некротический процесс, стрептококк в 5-30 %,
развивающийся в кости грамотрицательные бактерии
и костном мозге, а
также в окружающих
(протей, синегнойная
их мягких тканях,
палочка
и
др.),
вызываемый
неклостридиальные
пиогенными
анаэробы, смешанная
(производящими гной)
флора в 10-15 %.
бактериями или
микобактериями.
4. Теории патогенеза остеомиелита
Сосудистая теория А. А. Бобров (1888г.)
Тромбоэмболическая теория E. Lexer
(1894 г.)
Аллергическая теория С. М.
Дерижанова (1937—1940 гг.).
5. Клиническая классификация:
По путям проникновения микробов вкость выделяют:
• гематогенный остеомиелит;
• послеоперационный остеомиелит;
• пострадиационный остеомиелит;
• посттравматический:
1. огнестрельный остеомиелит;
2. неогнестрельный остеомиелит.
6. Клиническая классификация:
По клиническому течению:1. Острый (2-3 недели);
2. Подострый (3-4 недели);
3. хронический (более 4 недель).
Хронический остеомиелит:
1. хронический остеомиелит как исход острого;
2. первично-хронический остеомиелит.
Первично-хронический остеомиелит:
1. склерозирующий остеомиелит Гарре;
2. альбуминозный остеомиелит Оллье;
3. абсцесс Броди.
7. Формы острого гематогенного остеомиелита по Краснобаеву
Токсическая (молниеносная) – преобладаниесептической интоксикации над местными
проявлениями патологического процесса
Септико-пиемическая – сочетание гнойнодеструктивных очагов в костях с абсцессами в
паренхиматозных органах (печени, почках,
легких)
Местная – преобладание местных проявлений
гнойного очага в кости над септической
интоксикацией
8. Клиника острого гематогенного остеомиелита
1. Резкая боль в области крупного сустава2. Вялость, адинамия, заторможенность
3. Отдышка, тахикардия, гипотония
4. Увеличение печени, селезенки
5. Вынужденное полусогнутое положение
конечности
6. Положительный симптом поколачивания
над костью
7. Инфильтрация, гиперемия, отек мягких
тканей (при местной форме)
9. Перечень основных и дополнительных диагностических мероприятий:
рентгенография пораженного сегмента в 2-х проекциях;• общий анализ крови;
• С-реактивный белок;
• бактериологический посев крови;
• пункция кости и бактериологическое исследование;
бактериоскопия полученного материала с получением
антибиотикограммы;
• КТ;
• ЯМРТ пораженного сегмента;
• УЗИ;
• фистулография.
10.
Если время от начала заболеваниядо операции измеряется в часах, то
выздоровление больного измеряется
в неделях, если же время до
операции измеряется в днях, то
выздоровление затягивается на
месяцы и годы
Доран и Браун,1925
11. Цели лечения:
Устранение очага инфекции, восстановлениеанатомии и функции пораженного сегмента;
Удаление внутренних и внешних
ортопедических устройств, имплантатов,
трансплантатов;
Секвестрнекрэктомия пораженного участка
кости с замещением образовавшейся полости
мягкими тканями ауто- (алло-, гетеро) костными
трансплантатами, синтетическими
материалами, замещение дефектов костной
ткани после тотальной резекции
остеомиелитического очага.
12. Хирургическое вмешательство
Удалить нежизнеспособные мягкотканевыеструктуры.
Выделить кость на всем протяжении
предполагаемого объема резекции. Резекция кости
по уровню макроскопически здоровой ткани.
Трепанационная и внутрикостная резекция на всем
протяжении очага поражения, обеспечивающие
возможность полной некрэктомии метаэпифизарной
зоны и вскрытия свободных отделов
костномозгового канала.
В большинстве случаев между костью и зашитой
раной мягких тканей необходимо установить
аспирационно-промывную систему.
13. Хирургическое вмешательство
При значительной инфильтрации, индурации мягкихтканей, оголении кости рану мягких тканей зашивать не
следует.
Иммобилизация (способы фиксации индивидуальны, от
гипса до накостных и внеочаговых пластин и
конструкций).
Развитие послеоперационной лихорадки септического
характера является поводом к ревизии операционной
раны.
Нагноение раны и переход ее в свищ - рассматривать,
как обоснованное показание к повторной операции.
14. Аппарат внешней фиксации
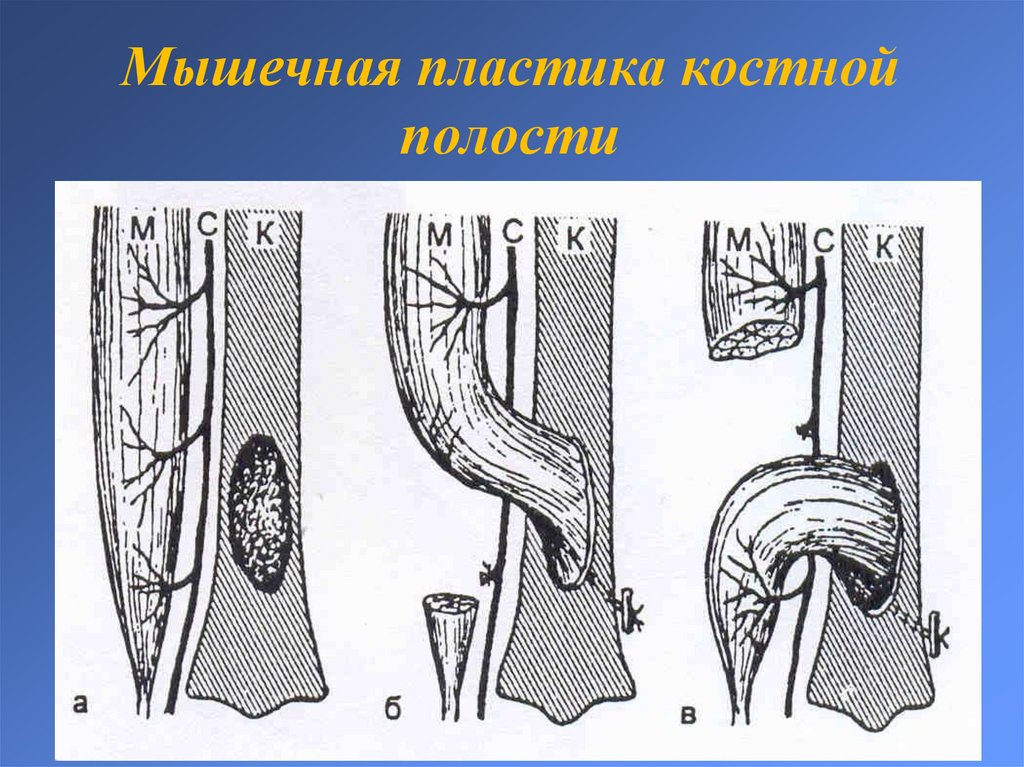
15. Мышечная пластика костной полости
16. Антибактериальная терапия
антибактериальные препараты 3-го и 4-гопоколения из группы цефалоспоринов
(цефтриаксон)
аминогликозидов (амикацин)
препараты из группы фторхинолонов
(офлоксацин, ципрофлоксацин,
пефлоксацин)
17. Причины перехода в хроническую форму
Недостаточное дренирование гнойного очагав кости
Тромбоз питающих кость артерий с
образованием секвестров
Поздно начатое лечение антибиотиками без
учета их чувствительности к
микроорганизмам
18. Абсцесс Броди
Лечение абсцесса хирургическое– трепанация кости с мышечной
пластикой
19. Альбуминозный остеомиелит Оллье
Лечение хирургическое –некрсеквестрэктомия
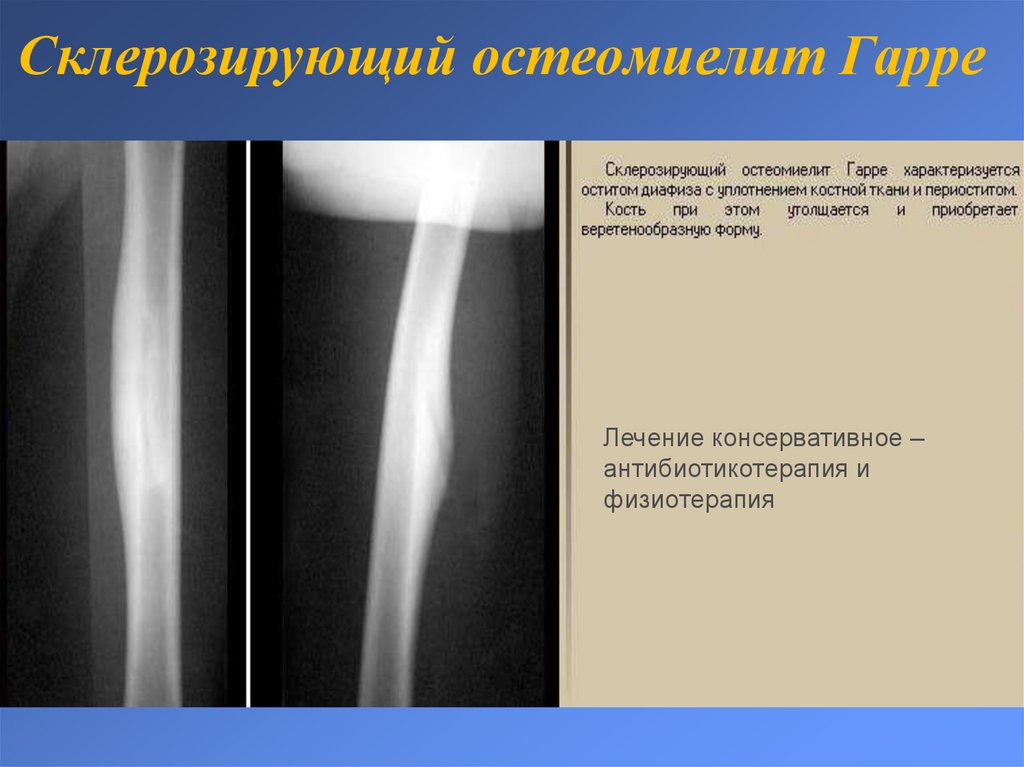
20. Склерозирующий остеомиелит Гарре
Лечение консервативное –антибиотикотерапия и
физиотерапия
21.
Сепсис – системная реакция организма, развивающаясяв ответ на местное инфекционное осложнение травмы,
заболевания.
Инфекция – клинико-микробиологический феномен,
характеризующийся местной воспалительной реакцией в ответ на
присутствие микроорганизмов или на повреждение
микроорганизмами до того здоровых тканей;
Бактериемия – присутствие живых микроорганизмов в крови;
Системная воспалительная реакция – универсальная реакция,
проявляющаяся (развивающаяся) в ответ на различные
экстремальные воздействия: травма, особенно политравма, тяжелые
заболевания, панкреатит, перитонит и т.д. Клинические симптомы
этой реакции следующие:
- частота пульса > 90 в 1 мин
- частота дыхания > 20 в 1 мин
- температура тела >38°C или < 36°С
- количество лейкоцитов > 12х106 или < 4х106 или количество
незрелых форм > 10%
22. Сепсис
23.
Сепсис – системный ответ на инфекцию,характеризующийся симптомами системной
воспалительной реакции, на фоне явного местного
инфекционного процесса
Тяжелый сепсис (сепсис-синдром) – развитие признаков
несостоятельности (недостаточности) на фоне
клинических признаков системной воспалительной
реакции и инфекционного процесса.
Септический шок – крайняя форма проявления
генерализации воспалительной реакции, проявляющаяся в
нестабильности гемодинамики, несмотря на проводимую
интенсивную терапию.
Термин септицемия , несущий неконкретную смысловую
нагрузку, не рекомендован к дальнейшему использованию
в клинической практике.
24. ДИАГНОСТИКА
1. Диагноз синдрома системной воспалительной реакцииставится на основании перечисленных выше признаков. Этот
диагноз не может звучать самостоятельно, а только лишь
вместе с той или иной нозологической формой .ССВР является
важным признаком, свидетельствующим о возможности
перехода процесса в более тяжелые формы и требующим
принятия адекватных мер по лечению.
2. Диагноз сепсиса ставится в соответствии с указанными выше
критериями. Для него необходимо наличие как минимум трех
признаков системной воспалительной реакции на фоне явного
местного инфекционного процесса или верифицированной
бактериемии (фунгемии, вирусемии и т.д.), сохраняющиеся на
протяжении как минимум трех суток, несмотря на проводимую
терапию
25. Лабораторная диагностика:
♦ Анализ крови общий (Тромбоциты)♦ Анализ мочи
♦ Почасовой диурез
♦ Биохимия:
♦ Бактериоскопия мазка из раны
♦ Микробиологическое исследование крови (2 пробы) на
стерильность
♦ Иммунный статус;
♦ Прокальцитонин
♦ С-реактивный белок (численная методика)
6. Аппаратные методы
- УЗИ органов брюшной полости
- УЗИ сердца (патология клапанов)
- R-графия груди
26. ЛЕЧЕБНАЯ ТАКТИКА
ЛЕЧЕБНАЯ ТАКТИКАОбследование и лечение должно
проводиться в условиях отделения
(палаты) интенсивной терапии совместно
хирургом и реаниматологом
Оперативное вмешательство
выполняется в неотложном порядке.
Объем оперативного вмешательства
должен включать в себя: максимально
полную некрэктомию, адекватное
дренирование очага
27.
…Искусствоврачевания - не
шаблон, не стандарт, а
сложнообозримый
спектр
индивидуальных
реакций,
индивидуальных
вариантов течения
болезни.
В.Ф. Войно-Ясенецкий

























 medicine
medicine








