Similar presentations:
Бронхиальная астма
1.
Бронхиальнаяастма
2.
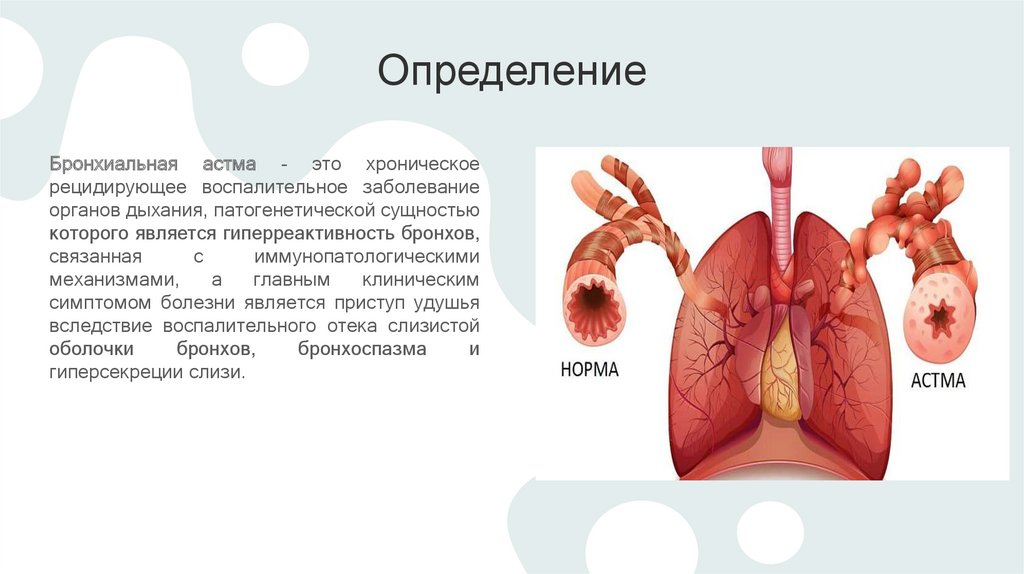
ОпределениеБронхиальная астма - это хроническое
рецидирующее воспалительное заболевание
органов дыхания, патогенетической сущностью
которого является гиперреактивность бронхов,
связанная
с
иммунопатологическими
механизмами,
а
главным
клиническим
симптомом болезни является приступ удушья
вследствие воспалительного отека слизистой
оболочки
бронхов,
бронхоспазма
и
гиперсекреции слизи.
3.
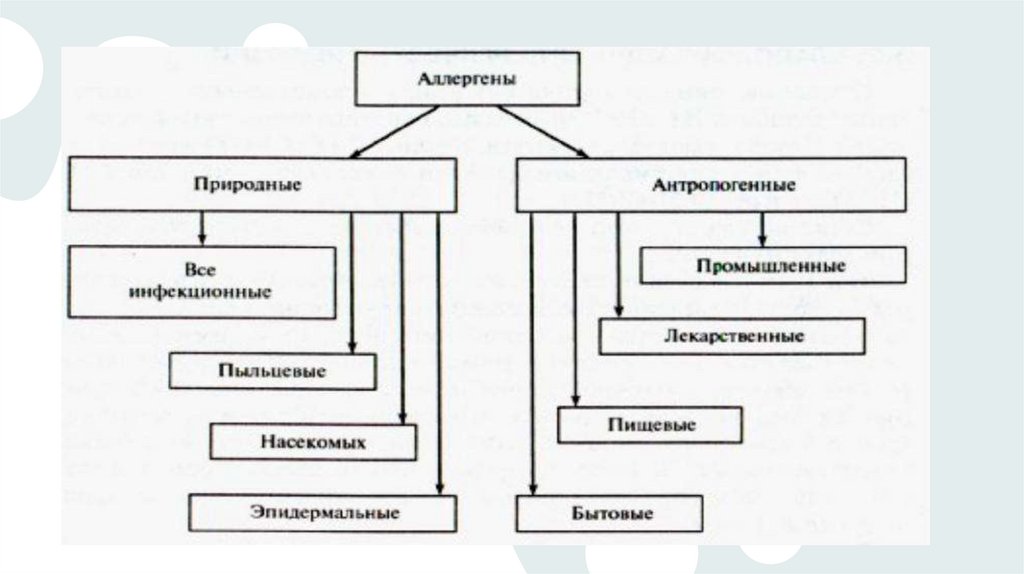
Группы аллергеновИнфекционные
Неинфекционные
бытовы
е
эпидерма
льные
пищевы
е
инсектны
е
лекарст
венные
пыльцевы
е
грибковы
е
Бактериаль
ные
4.
5.
Атопический маршАтопический марш – это последовательность клинических проявлений аллергии у человека,
имеющего генетическую предрасположенность. Первыми признаками являются атопический
дерматит и пищевая аллергия, пик которых приходится на первые два года жизни. Далее в
возрасте около 3 лет развивается сенсибилизация (чувствительность) к аэро-аллергенам,
что совпадает по времени с присоединением респираторных (дыхательных) проявлений
аллергии: бронхиальной астмы, аллергического ринита (риноконъюнктивит, поллиноз,
сенная лихорадка). Степень чувствительности к аэро-аллергенам продолжает
увеличиваться до школьного возраста, к 5-ти годам присоединяется сенсибилизация к
бытовым аллергенам. Описанные события являются картиной полной реализации
атопической программы – атопическим маршем. Однако не у всех детей программа
реализуется полностью, она может быть прервана на любом этапе, в этом заключается
смысл лечения и профилактики атопии
Атопическим маршем называют последовательность
развития атопических проявлений, когда одни
признаки исчезают, а им на смену приходят другие.
6.
Атопическая триада – это три заболевания: атопическийдерматит, бронхиальная астма и аллергический ринит
(риноконъюнктивит, поллиноз, сенная лихорадка). Эти
заболевания составляют триаду, так как связь между ними
научно доказана. В их основе лежит последовательность
иммунных реакций, обусловленных IgЕ-антителами.
Атопическая триада является проявлением общей
атопической программы, генетически заложенной у
человека. Общие гены, например, найдены для
атопического дерматита и астмы. Чаще всего первым
проявлением общей атопии является атопический дерматит
в раннем детском возрасте, затем к нему могут
присоединиться два других проявления: ринит и/или
бронхиальная астма (так называемый «атопический марш»).
Реже эти заболевания появляются одновременно, или
7.
Типы аллергических реакции1.Аллергическая реакция I типа, или реакция немедленного типа (анафилактический,
атопический тип). Развивается с образованием АТ, относящихся к классу IgE и lgG4,
которые фиксируются на тучных клетках и базофильных лейкоцитах. При соединении
этих АТ с аллергеном выделяются медиаторы: гистамин, гепарин, серотонин,
тромбоцитактивирующий фактор, простагландины, лейкотриены и др., которые
определяют клинику аллергической реакции немедленного типа, возникающую через
15–20 мин.
2.Аллергическая реакция II типа, или реакция цитотоксического типа, характеризуется
образованием AT, относящихся к IgG и IgM. Этот тип реакции вызывается только
антителами, без участия медиаторов, иммунных комплексов и сенсибилизированных
лимфоцитов. АТ активизируют комплимент, который вызывает повреждение и
разрушение клеток организма с последующим фагоцитозом и удалением их. Именно по
цитотоксическому типу происходит развитие лекарственной аллергии.
8.
3.Аллергическая реакция III типа, или реакция иммунокомплексного типа (тип Артюса),возникает в результате образования циркулирующих иммунных комплексов, в состав
которых входят IgG и IgM. Это ведущий тип реакции в развитии сывороточной болезни,
аллергических альвеолитов, лекарственной и пищевой аллергии, при ряде
аутоаллергических заболеваний (СКВ, ревматоидный артрит и др.).
4.Аллергическая реакция IV типа, или аллергическая реакция замедленного типа
(гиперчувствительность замедленного типа), при которой роль АТ выполняют
сенсибилизированные Т-лимфоциты, имеющие на своих мембранах специфические
рецепторы, способные взаимодействовать с сенсибилизирующими АГ. При соединении
лимфоцита с аллергеном выделяются медиаторы клеточного иммунитета — лимфокины,
вызывающие скопление макрофагов и других лимфоцитов, в результате чего возникает
воспаление. Реакции замедленного типа развиваются в сенсибилизированном организме
через 24–48 часов после контакта с аллергеном. Клеточный тип реакции лежит в основе
развития вирусных и бактериальных инфекций (туберкулез, сифилис, лепра, бруцеллез,
туляремия), некоторых форм инфекционно-аллергической бронхиальной астмы, ринита,
трансплантационного и противоопухолевого иммунитета.
Астма протекает по I типу гиперчувствительности
немедленного типа
9.
ЭтиологияБронхиальная астма – многофакторное заболевание: его развитие зависит от
взаимодействия различных генов и факторов внешней среды.
Был зарегистрировано белее чем 100 генов восприимчивости к астме.
Пассивное курение
Питание : Доказана протективная роль грудного вскармливания как фактора,
препятствующего развитию пищевой аллергии и способствующего уменьшению
вероятности развития бронхиальной астмы, раннего начала и формирования в
последующем тяжелого течения болезни
Респираторные инфекции: Их возбудители повреждают мерцательный эпителий
слизистой оболочки дыхательного тракта, увеличивают ее проницаемость для
аллергенов, токсических веществ чувствительность ирритантных рецепторов
подслизистого слоя бронхов. Тем самым они усиливают бронхиальную
гиперреактивность.
10.
Потенциальные факторы риска возникновениябронхиальной астмы у детей
Внутренние факторы:
•генетическая предрасположенность;
•атопия- способность организма к выработке
повышенного количества IgE в ответ на
воздействие аллергенов и выявляется у 80-90%
больных бронхиальной астмой детей
•гиперреактивность бронхов;
•пол- до 5 лет больше мальчики, после- девочки
•расовая/этническая принадлежность.
Внешние факторы
•домашняя пыль
•аллергены животных
•аллергены тараканов
•грибки;
•пыльца;
•профессиональные (сенсибилизаторы)
• Курение (активное, пассивное)
•Респираторные инфекции
•Паразитарные инфекции
•Социально-экономический статус
•Диета и лекарства
•Ожирение
11.
Пусковые факторыТриггеры - факторы, вызывающие обострение бронхиальной астмы путем стимуляции
воспаления в бронхах, или провоцирования острого бронхоспазма. Среди триггеров
выделяют специфические (аллергены) и неспецифические (неаллергенные). К наиболее
значимым триггерам у детей относятся контакт с аллергенами и респираторно-вирусные
инфекции.
Эмоциональный стресс
Физическая нагрузка является
характерным неспецифическим стимулом,
вызывающим приступы удушья у детей
Изменение метеоситуации,
больных бронхиальной астмой. В основенеблагоприятные погодные условия,
повышение гиперреактивности бронхов,
особенно низкая температура, высокая
изменение температуры, влажности и
влажность, падение или повышение
осмолярности секрета дыхательных путей
атмосферного давления, гроза могут
при сопутствующей гипервентиляции.
вызывать обострение бронхиальной
астмы у детей
12.
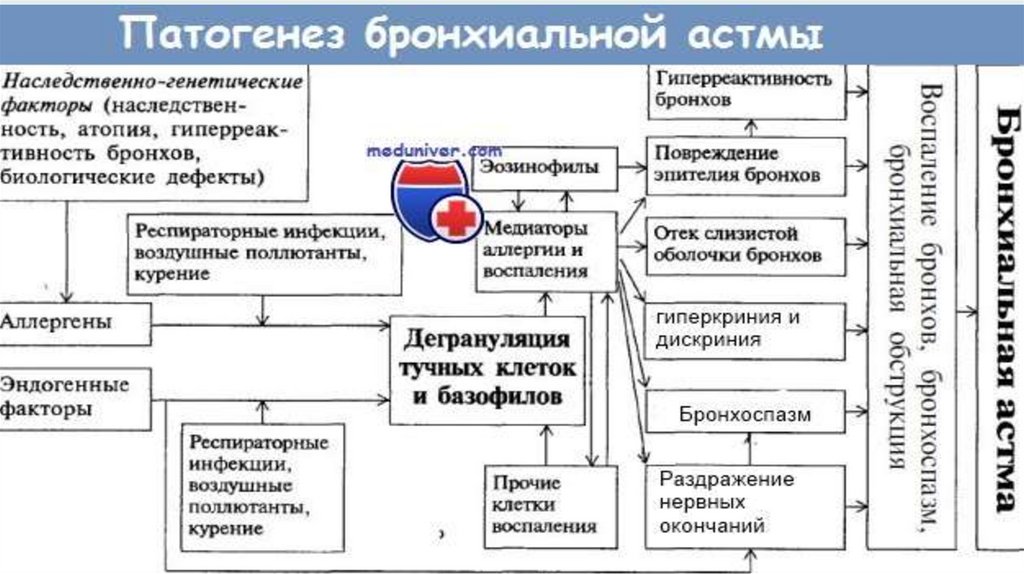
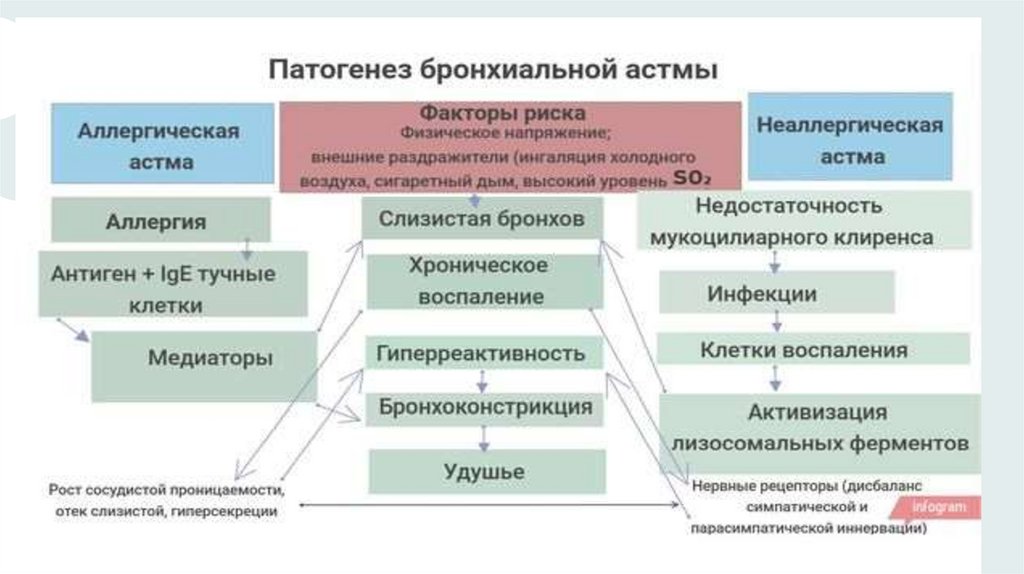
Патогенез13.
14.
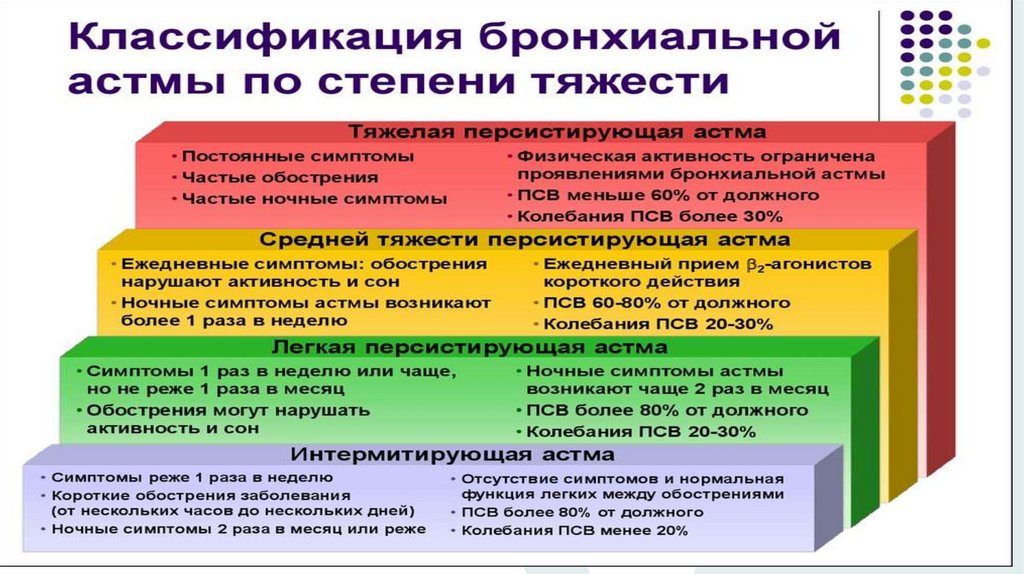
Классификация15.
• Типичный приступ• Наиболее типичным симптомом бронхиальной астмы является приступ удушья.
• В это время больной сидит в вынужденном положении, наклонившись вперед,
держась руками за стол, с приподнятым верхним плечевым поясом, грудная
клетка приобретает цилиндрическую форму.
• Больной делает короткий вдох и без паузы продолжительный мучительный
выдох, сопровождаемый дистанционными хрипами.
• Дыхание происходит с участием вспомогательной мускулатуры грудной клетки,
плечевого пояса, брюшного пресса.
• Часто, особенно при затяжных приступах, возникает боль в нижней части
грудной клетки, связанная с напряженной работой диафрагмы.
• Приступу удушья может предшествовать аура приступа, проявляющаяся
чиханием, кашлем, ринитом, крапивницей, сам приступ может сопровождаться
кашлем с небольшим количеством стекловидной мокроты, также мокрота
может отделяться в конце приступа.
• Цианоз носогубного треугольника, бледность, чувство паники
16.
• Межреберные промежутки расширены, втянуты и расположеныгоризонтально. Перкуторно определяется коробочный легочный звук,
смещение вниз нижних границ легких, экскурсия легочных полей едва
определяется.
• При аускультации определяется
ослабленное дыхание, сухие рассеянные
хрипы. Сразу же после кашлевых толчков
слышно увеличение количества свистящих
хрипов, как в фазе вдоха, так и на выдохе,
особенно в задненижних отделах, что
связано с секрецией мокроты в просвет
бронхов и её пассажем. По мере отхождения
мокроты количество хрипов уменьшается и
дыхание из ослабленного становится
жёстким.
17.
• Кашлевой вариантКашлевая астма — тип астмы, при котором основной
симптом — сухой, без мокроты кашель. (Кашель без
мокроты не избавляет от слизи, накопившейся в
дыхательных путях.) У людей, страдающих кашлевой
формой астмы, обычно не бывает «классических»
симптомов астмы, например свистящего дыхания или
одышки. Особенности кашлевого варианта БА:
— чаще является вариантом атопической БА и требует
аллергологического обследования;
— хронический кашель является основным (часто
единственным) симптомом болезни;
— как правило, отсутствуют одышка, приступы
удушья, сухие хрипы;
— ФВД может быть нормальной;
— не характерны спонтанные ремиссии
18.
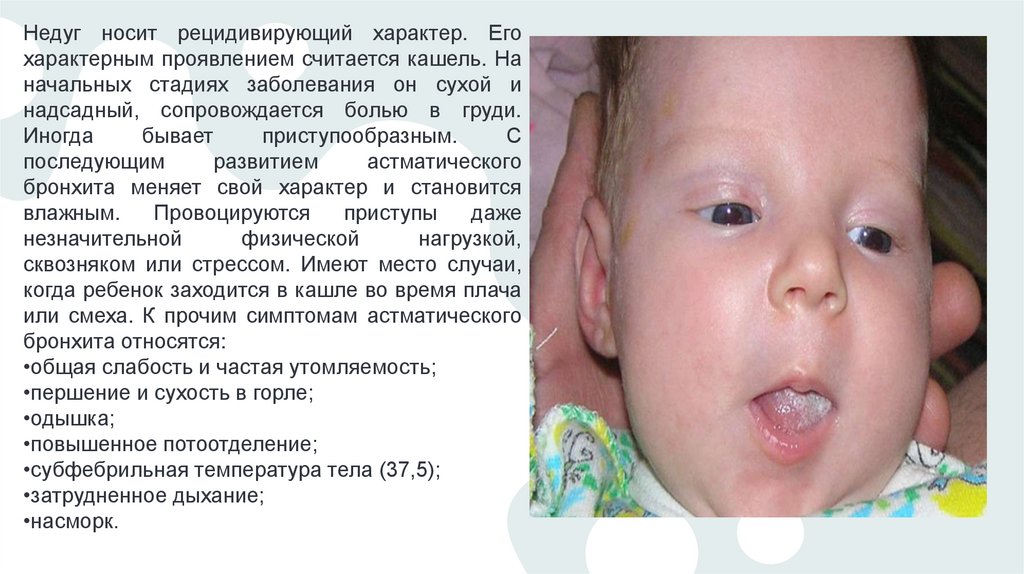
• Астматический бронхитАстматический бронхит — это заболевание
аллергического
или
инфекционного
происхождения. В некоторых случаях имеют
место оба фактора. Поражает недуг, как правило,
крупные и средние бронхи. Проявляется
астматический бронхит в повышенной секреции,
отеке и спазмах бронхов. Главным отличием этой
патологии от бронхиальной астмы считается
отсутствие
удушья.
Однако
специалисты
отмечают,
что
эта
форма
патологии
расценивается
как
предастматическое
состояние. Обычно от симптомов такой формы
бронхита страдают дети младшего и среднего
школьного возраста. По статистике около 30 %
случаев этого недуга со временем перетекают в
астму.
19.
Недуг носит рецидивирующий характер. Егохарактерным проявлением считается кашель. На
начальных стадиях заболевания он сухой и
надсадный, сопровождается болью в груди.
Иногда
бывает
приступообразным.
С
последующим
развитием
астматического
бронхита меняет свой характер и становится
влажным.
Провоцируются
приступы
даже
незначительной
физической
нагрузкой,
сквозняком или стрессом. Имеют место случаи,
когда ребенок заходится в кашле во время плача
или смеха. К прочим симптомам астматического
бронхита относятся:
•общая слабость и частая утомляемость;
•першение и сухость в горле;
•одышка;
•повышенное потоотделение;
•субфебрильная температура тела (37,5);
•затрудненное дыхание;
•насморк.
20.
Вдох и выдох ребенка, заболевшегоастматическим бронхитом
сопровождается хрипами и свистом.
Дыхание учащается. Оно может достигать
70-90 раз в минуту. Все эти симптомы,
сопровождающие астматический бронхит,
нуждаются в срочном лечении, поскольку
они существенно влияют на качество
жизни ребенка. Ведь, кроме физических
неудобств, недуг также негативно
сказывается на нервной системе малыша.
Он становится раздражительным и
капризным. Также заболевшие дети часто
плохо спят по ночам.
21.
• Астматический статусАстматический
статус
(status
asthmaticus)
жизнеугрожающее
состояние
в
клинической
пульмонологии. Является осложнением бронхиальной
астмы, летальность от которого среди молодого и
трудоспособного населения достигает 17%, при этом
ни один из больных бронхиальной астмой не
застрахован от астматического статуса - по разным
данным, осложнения наступают в 17-79% случаев.
Во время астматического приступа происходит ярко-выраженное нарушение проходимости
бронхов из-за отека слизистой, спазмов мускулатуры бронхов и обструкции слизью. Это ведет к
затруднению вдоха и к активному удлиненному выдоху. За время короткого и непродолжительного
вдоха в легкие поступает больше воздуха, чем выходит во время выдоха из-за закупорки и
уменьшения просвета дыхательных путей, это ведет к гипервоздушности и к раздуванию легких.
Из-за форсированного выдоха и напряжения мелкие бронхи становятся еще более
спазмированными. В результате всех этих процессов, воздух в легких застаивается, а в
артериальной крови увеличивается количество углекислоты и снижается количество кислорода.
Как при обычных по тяжести приступах, так и при астматическом статусе, развивается синдром
утомляемости дыхательной мускулатуры
22.
В группу риска попадают больные бронхиальной астмы, которые постоянно взаимодействуют саллергенами в быту, дома или же на работе. Нередко астматический статус развивается на
фоне ОРВИ, острого бронхита, стресса. Триггером возникновения затяжного приступа может
явиться неправильная терапия бронхиальной астмы: резкая отмена глюкокортикоидов,
неадекватный подбор дозировки бронходилататоров, прием аспирина и бета-блокаторов при
сопутствующей патологии. Физические нагрузки и сильные эмоциональные переживания также
нередко провоцируют астматический статус
В своем развитии астматический статус проходит
следующие стадии:
•Стадия относительной компенсации - характеризуется
умеренно выраженными бронхообтурационным и
респираторным синдромами.
•Стадия декомпенсации - ей соответствуют начальные
признаки асфиксии, к бронхообтурационному и
респираторному синдрому присоединяется
гемодинамические нарушения.
•Кома - стадия глубокой асфиксии и гипоксии.
23.
Особенности у детейраннего возраста
Слизистые выделения из носа (как при
аллергии).
Одышка.
Свист на выдохе (именно затрудненный выдох
со свистом свидетельствует о возможном
развитии болезни).
Зуд, видимая аллергия на теле.
В отличие от взрослых, у детей к вечеру
начинает выделяться мокрота, астма у
малышей — это не только сухой кашель, но и
мокрый.
пассивность в играх
кашель во время активности (игры, смех/плач
24.
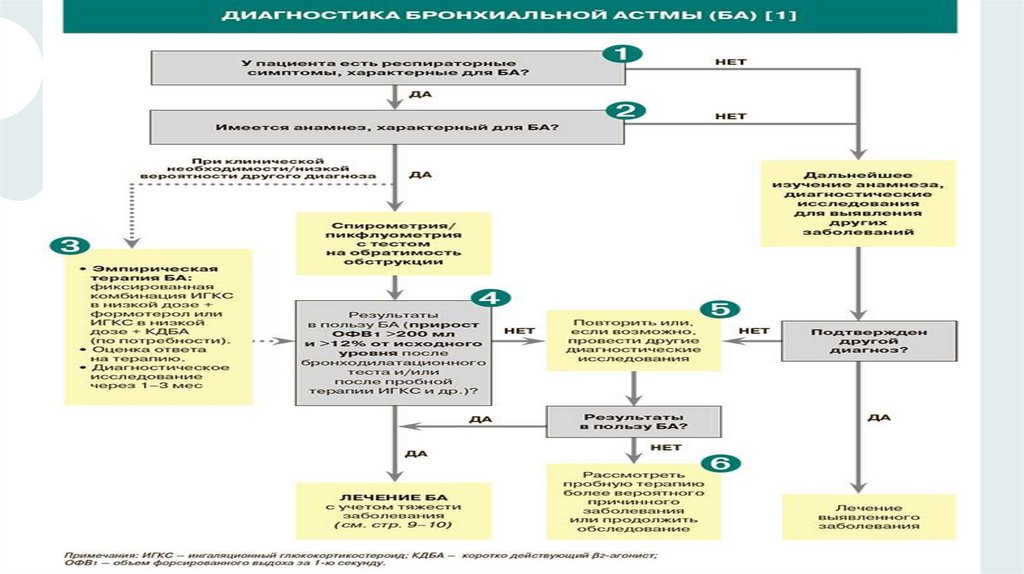
Клинико-лабораторная диагностикаСБОР АНАМНЕЗА: Наследственная предрасположенность к аллергическим
заболеваниям выявляется у 80% детей, больных бронхиальной астмой, и
коррелирует с уровнем общего иммуноглобулина Е в крови. Значимым
является также выявление у больного ребенка сопутствующих заболеваний
аллергического генеза (атопический дерматит, крапивница, отек Квинке и
др)
ОПРОС: Симптомы болезни обычно появляются или усиливаются ночью и
в предутренние часы. У подавляющего числа больных детей приступы
бронхиальной астмы протекают типично — в виде удушья или повторных
эпизодов обструктивного бронхита. Нетипичные (антигенные) проявления
астмы выражаются приступами упорного кашля, острого
эмфизематозного вздутия легких
25.
В анализе крови при бронхиальной астме нередко выявляетсяумеренная эозинофилия, но далеко не у всех больных. В
межприступном периоде она, как правило, не выявляется.
Исследование мокроты у детей при бронхиальной астме
представляет большие затруднения.
Рентгенологическая картина : легочный рисунок, как правило,
усилен; нередки ателектазы с преимущественной локализацией в
средней доле правого легкого или небольшие участки сегментарных
ателектазов, которые иногда принимают за пневмонию.
Пикфлоуметрия - мониторирование пиковой скорости выдоха (ПСВ)
с помощью пикфлоуметра- детям старше 5 лет с персистирующей
астмой для оценки степени тяжести и ответа на терапию.
Возрастание колебаний между утренними и вечерними значениями
ПСВ указывает на необходимость усиления терапии и обращения к
врачу
26.
Бронхоскопия Лечебная у детей с бронхиальной астмой может бытьпоказана при крайне тяжелых приступах и астматических состояниях,
протекающих с нарушением дренажной функции бронхиального дерева, при
наличии ателектазов
Исследование газов крови. Бронхиальная астма вызывает значительные
нарушения газообмена только во время тяжелых приступов. При легких и
умеренных приступах возникает гипокапния за счет возрастания
интенсивности дыхания. Увеличение РСО2 указывает на тяжелую
обструкцию, мышечную слабость, альвеолярную гиповентиляцию
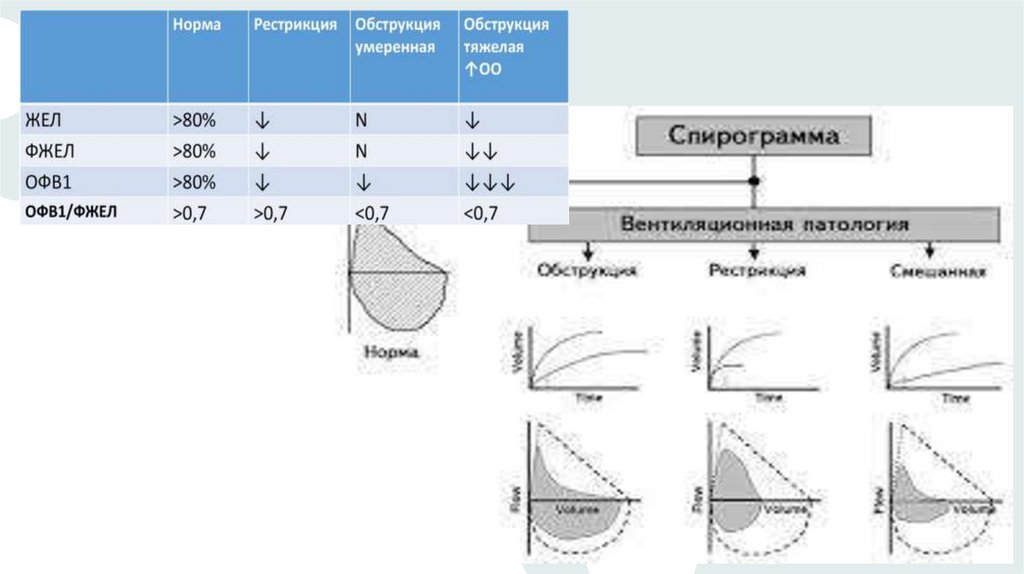
Спирография при бронхиальной астме имеет некоторые особенности показателей.
•Уменьшение емкости легких, объема форсированного выхода в течение первой
секунда. Именно последний показатель считается наиболее чувствительным,
поэтому на основании его количественной характеристики определяется степень
бронхообструкции.
•Снижение показателя Тиффно ниже 75 %. Это обусловлено выраженным
снижением ОФВ по сравнению с ФЖЕЛ.
•Увеличение объема, который задерживается после максимального выдоха.
•Повышение уровня функциональной остаточной емкости (воздушного объема,
который остается после обычного выдоха).
•При частых обострениях, осложнениях (эмфиземе), неэффективности назначенной
медикаментозной терапии наблюдается снижение «наполняемости» легких.
27.
28.
29.
30.
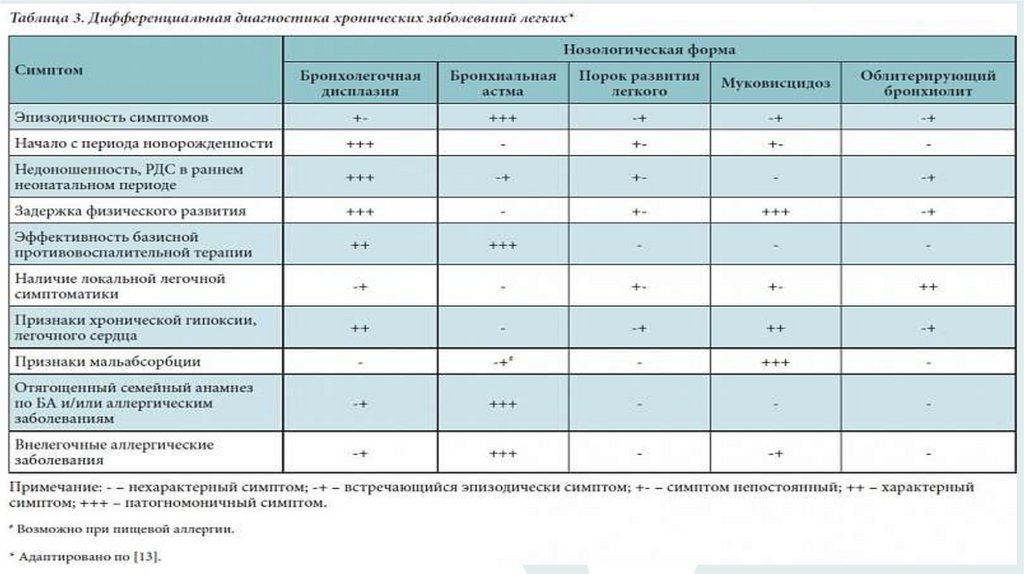
Диф диагностика31.
32.
33.
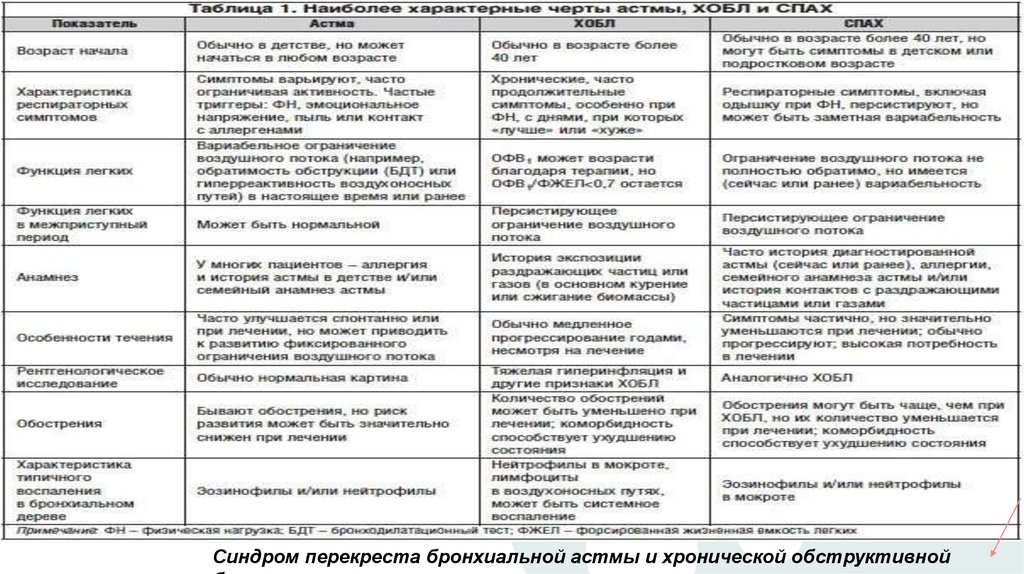
Синдром перекреста бронхиальной астмы и хронической обструктивной34.
ТерапияМембраностабилизирующие
препараты.
Среди препаратов, способных подавлять
высвобождение медиаторов аллергического
воспаления и вызывать блокаду H1гистаминовых рецепторов, следует отметить
Задитен
(кетотифен)
классическое
антигистаминное средство с некоторой
противоаллергической
активностью.
Препарат оказывает антиаллергическое
действие,
блокируя
высвобождение
гистамина
и
других
медиаторных
субстанций, а также лимфокинов.
Антилейкотриеновые препараты. В качестве
средств базисной терапии в настоящее время
рассматривается
новый
класс
противоастматических
средств,
среди
которых наибольший интерес представляют
селективные
антагонисты
рецепторов
цистеиновых
лейкотриенов
Синглон
(монтелукаст)
и
зафирлукаст.
Данные
препараты
уменьшают
аллергическое
воспаление,
снижают
бронхиальную
гиперреактивность, тормозят развитие ранней
и поздней фазы аллергической реакци
35.
Глюкокортикостероидные препараты (ГКС). ГКСкак ингаляционные, так и системные, обладают
выраженной
противовоспалительной
активностью.
Они
подавляют
острое
и
хроническое
воспаление,
снижают
выживаемость воспалительных клеток в тканях
При их отмене возможны рецидивы заболевания
• Фликсотид
• Серетид
• Преднизолон
• Бетаметазон
Бронхоспазмолитические препараты. Из
этой группы препаратов наиболее широкое
применение получили симпатомиметики,
являющиеся
мощными
бронходилататорами.
Наибольшим
эффектом
среди
них
обладают
избирательно
действующие
адреностимуляторы
(бета2-агонисты),
которые по продолжительности действия
подразделяются
на
симпатомиметики
короткого и пролонгированного действия.
Бета2-агонисты
короткого
действия
(сальбутамол,
тербуталин,
фенотерол,
кленбутерол) используются для оказания
экстренной помощи. При их ингаляционном
применении бронходилатирующий эффект
наступает через 5-10 мин. Назначают их не
36.
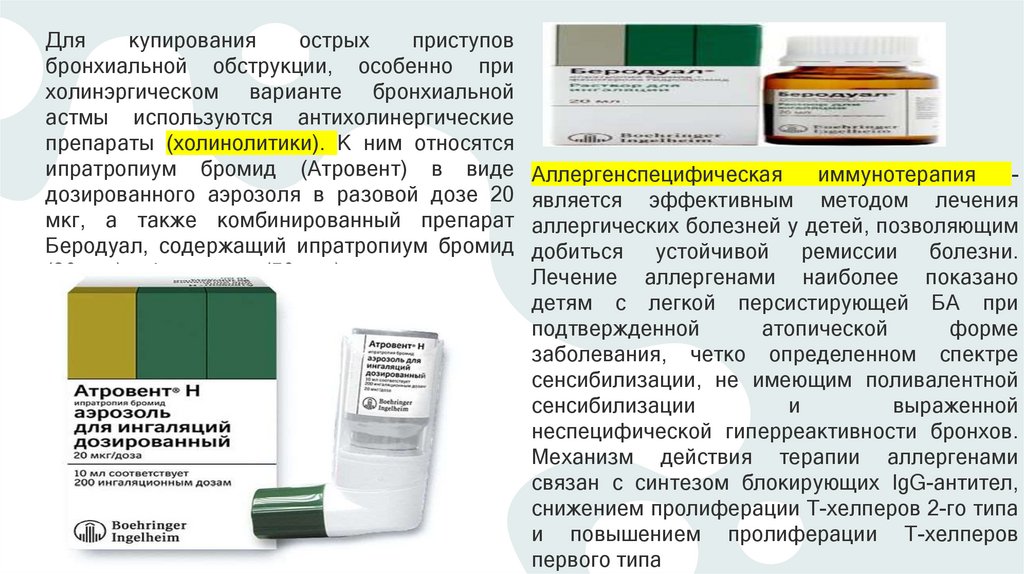
Длякупирования
острых
приступов
бронхиальной обструкции, особенно при
холинэргическом варианте бронхиальной
астмы используются антихолинергические
препараты (холинолитики). К ним относятся
ипратропиум бромид (Атровент) в виде
дозированного аэрозоля в разовой дозе 20
мкг, а также комбинированный препарат
Беродуал, содержащий ипратропиум бромид
(20 мкг) и фенотерол (50 мкг).
Аллергенспецифическая
иммунотерапия
является эффективным методом лечения
аллергических болезней у детей, позволяющим
добиться устойчивой ремиссии болезни.
Лечение аллергенами наиболее показано
детям с легкой персистирующей БА при
подтвержденной
атопической
форме
заболевания, четко определенном спектре
сенсибилизации, не имеющим поливалентной
сенсибилизации
и
выраженной
неспецифической гиперреактивности бронхов.
Механизм действия терапии аллергенами
связан с синтезом блокирующих IgG-антител,
снижением пролиферации T-хелперов 2-го типа
и повышением пролиферации T-хелперов
первого типа
37.
Астма-школыШкола здоровья для больных бронхиальной
астмой (Астма-школа) – регулярная форма
занятий с больными, которые в течение
определенного периода времени изучают ряд
тем согласно своему заболеванию. Примерная
численность пациентов в каждой группе 8-10
человек.
Астма-школы создаются с целью обучения больного бронхиальной
астмой навыкам самоконтроля за состоянием, самопомощи в
период приступов удушья и профилактики обострений. Астма-школа
организуется на базе астма-центра, аллергологического или
пульмонологического кабинета или стационара. Кроме обучения в
астма-школах осуществляется лечебный процесс, наблюдение за
течением астмы. Возникающий при этом союз врача и больного
позволяет сделать терапию максимально гибкой и динамичной при
активном медицински грамотном участии больного в собственном
лечении. В программу лечения входят индивидуальные и групповые
38.
РеабилитацияДЫХАТЕЛЬНАЯ ГМНАСТИКА
• упражнения с медленным продолжительным
выдохом – способствуют полному удалению
воздуха из альвеол и тренировке диафрагмы
и брюшного пресса;
•упражнения, во время которого произносятся
гласные и согласные звуки, – понижают спазм
бронхов, трансформируют прерывистое
дыхание в равномерное;
•надувание шариков, камеры и других
резиновых предметов.
ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА
При бронхиальной астме (БА) одним из эффективных
дополнений к медикаментозной терапии является
лечебная физкультура. Нормализация дыхания с
техникой контроля глубины и темпа дыхания, а
также техникой релаксации и постурального
дренажа (улучшения отхождения мокроты) может
значительно улучшить самочувствие пациента с БА и
снизить лекарственную нагрузку.
39.
Массаж и вибромассаж. Массаж направлен науменьшение выраженности бронхоспазма,
гиперреактивности бронхов, увеличение количества
отделяемой мокроты, повышение силы и выносливости
дыхательной мускулатуры. Простота выполнения
вибрационного массажа и хорошая переносимость его
детьми, возможность использования в комплексе с
другими методами терапии позволяют рекомендовать Физиотерапия. улучшает функцию внешнего
дыхания и бронхиальную проходимость, уменьшает
этот вид лечения для широкого практического
проявления воспаления в слизистой оболочке
использования на всех этапах медицинской
респираторного тракта.
реабилитации детей с бронхиальной астмой. Ручной
массаж проводится детям в следующих модификациях: К весьма перспективным методам лечения
классический, дифференцированный, сегментарный, бронхиальной астмы относят лазерную терапию.
Показано, что низкоинтенсивное лазерное излучение
точечный.
ближнего инфракрасного диапазона обладает
бронхорасширяющим и десенсибилизирующим
действием, улучшает легочный кровоток,
корригирует процессы перекисного окисления
липидов и иммунологические показатели,
нормализует ферментный статус лимфоциов.
Лазеропунктура стимулирует функцию коры
надпочечников в части продукции глюкокортикоидов
по данным содержания в крови уровня кортизола.





























 medicine
medicine