Similar presentations:
Туберкулёз, лепра. Лекция №7
1.
Лекция №7по микробиологии полости
рта
2СТ
Блиева Л.З.
2.
Туберкулёз, лепра3.
Туберкулёз (от лат. tuberculum –бугорок)
• Первично хроническое заболевание человека и
животных, сопровождающееся поражением
различных органов и систем (органов дыхания,
лимфатических узлов, кишечника, костей и
суставов, глаз, кожи, почек и мочевыводящих
путей, половых органов, ЦНС)
4.
5.
Систематика возбудителейтуберкулёза
• Порядок – Actinomycetales (актиномицеты –
переходная форма между бактериями и грибами)
• Семейство – Mycobacteriaceae
• Род – Mycobacterium
• Виды – M. tuberculosis (в 92% случаев)
M. bovis
M. avium
6.
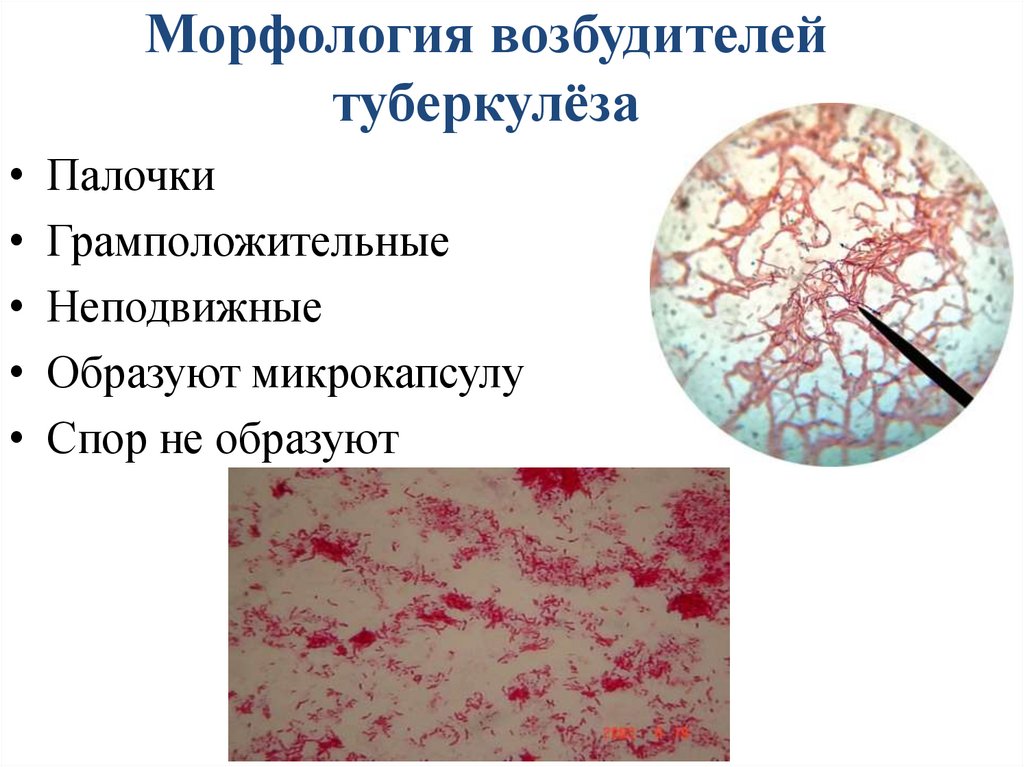
Морфология возбудителейтуберкулёза
• Палочки
• Грамположительные
• Неподвижные
• Образуют микрокапсулу
• Спор не образуют
7.
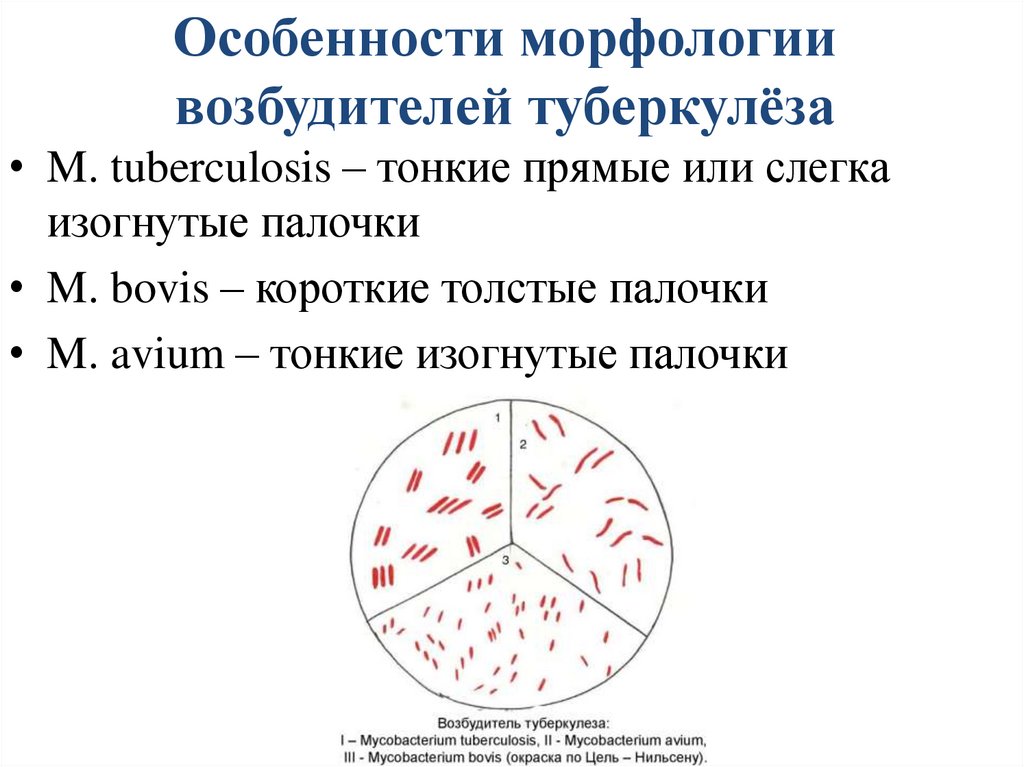
Особенности морфологиивозбудителей туберкулёза
• M. tuberculosis – тонкие прямые или слегка
изогнутые палочки
• M. bovis – короткие толстые палочки
• M. avium – тонкие изогнутые палочки
8.
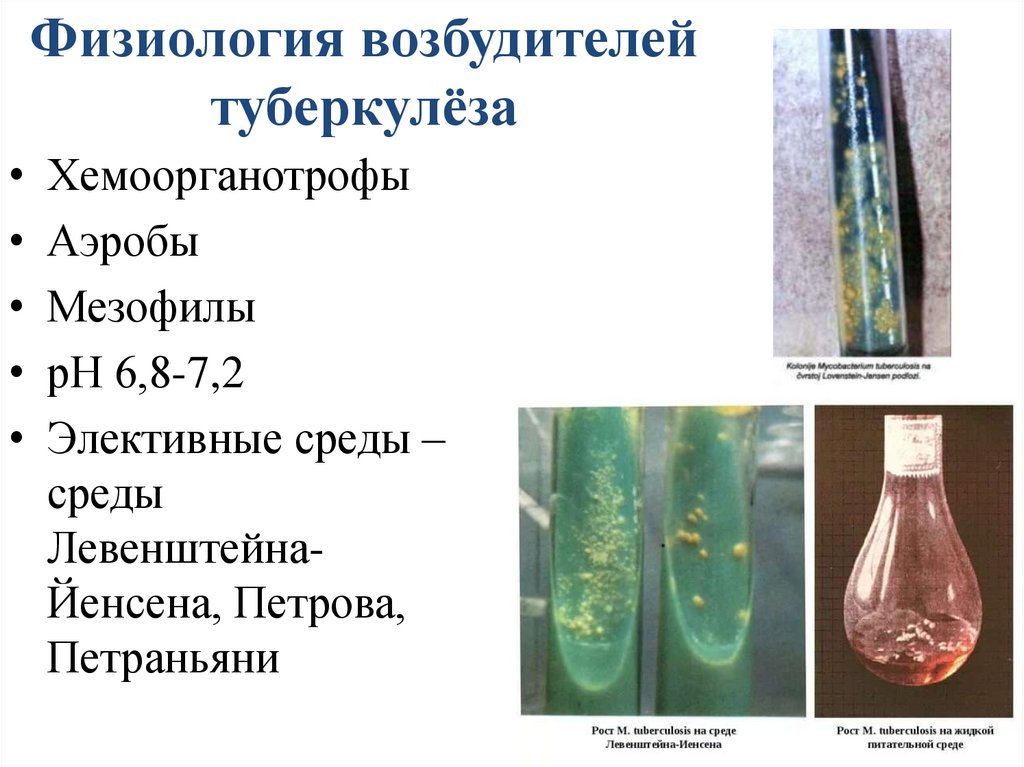
Физиология возбудителейтуберкулёза
• Хемоорганотрофы
• Аэробы
• Мезофилы
• рН 6,8-7,2
• Элективные среды –
среды
ЛевенштейнаЙенсена, Петрова,
Петраньяни
9.
Особенности роста возбудителейтуберкулёза на среде
Левенштейна-Йенсена
• M. tuberculosis – образуют на 20-23 сутки
бежевые R-колонии
• M. bovis – на 25-60 сутки бесцветные S-колонии
• M. avium – на 15 сутки розовые S-колонии
10.
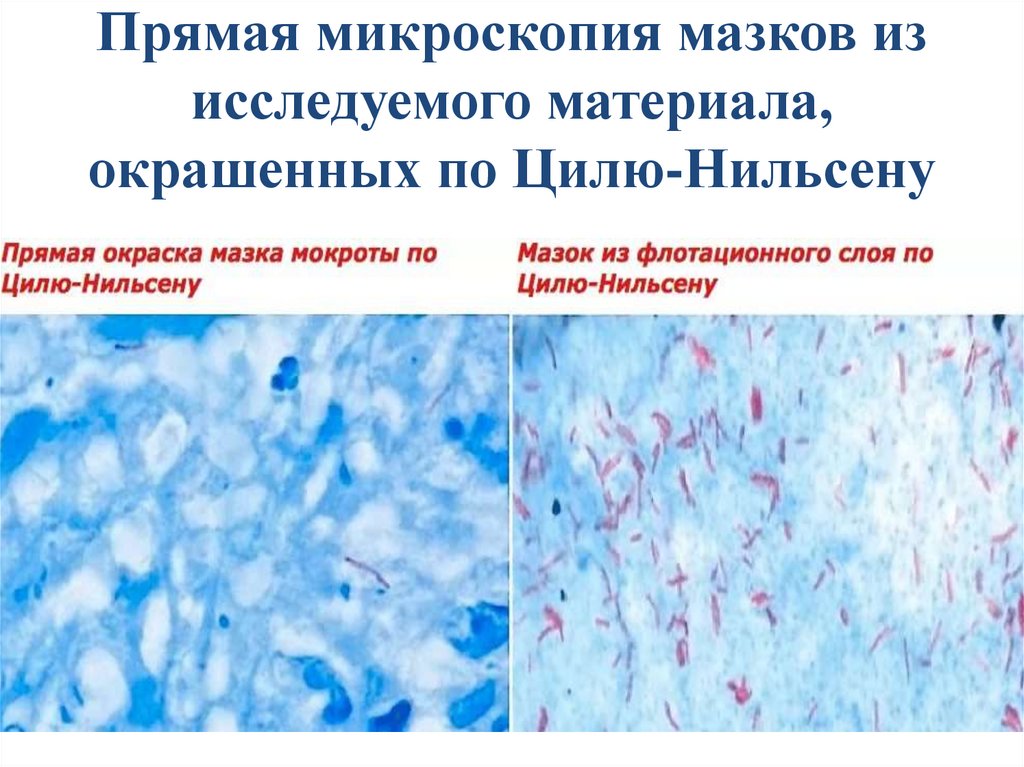
Особенности химического составаКС возбудителей туберкулёза
• Высокое содержание липидов придаёт всем
микобактериям устойчивость к кислотам,
щелочам, спирту, не восприятие анилиновых
красителей. Основной метод окраски – метод
Циля-Нильсена
• Особенность
М.
tuberculosis!!!
–
синтезирует ниацин (ниациновая проба «+»), у
всех остальных ниациновая проба «-»
11.
Факторы вирулентностивозбудителей туберкулёза
• Корд-фактор (от англ. сord – жгут, верёвка)
гликолипид, который разрушает митохондрии
клеток, состоит из трегалозы, миколовой и
миколиновой кислот
• Воск Д – повреждает липиды
• Туберкулин – вызывает развитие реакции
гиперчувствительности 4 типа
• Липиды – вызывают развитие гранулём,
подавляют фагоцитоз, разрушают митохондрии
12.
Патогенез туберкулёза• Источники –
больной
туберкулёзом
органов
дыхания
- больные
внелегочными
формами
- больные с/х
животные (КРС,
верблюды, свиньи,
овцы, козы)
- птицы
13.
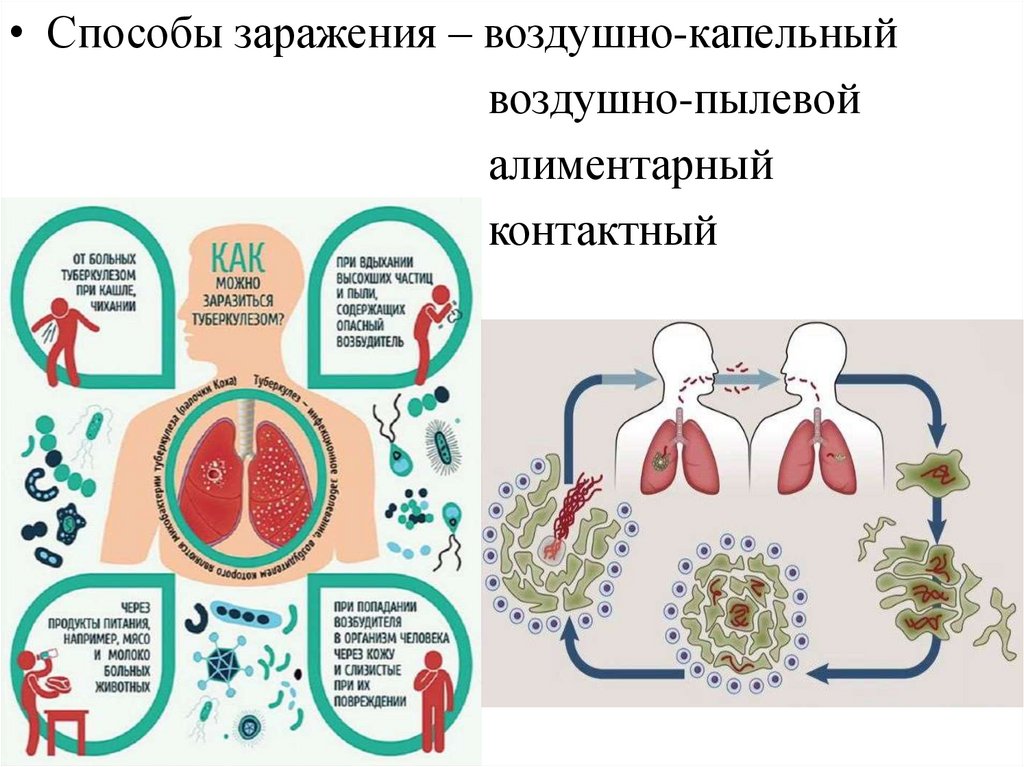
• Способы заражения – воздушно-капельныйвоздушно-пылевой
алиментарный
контактный
14.
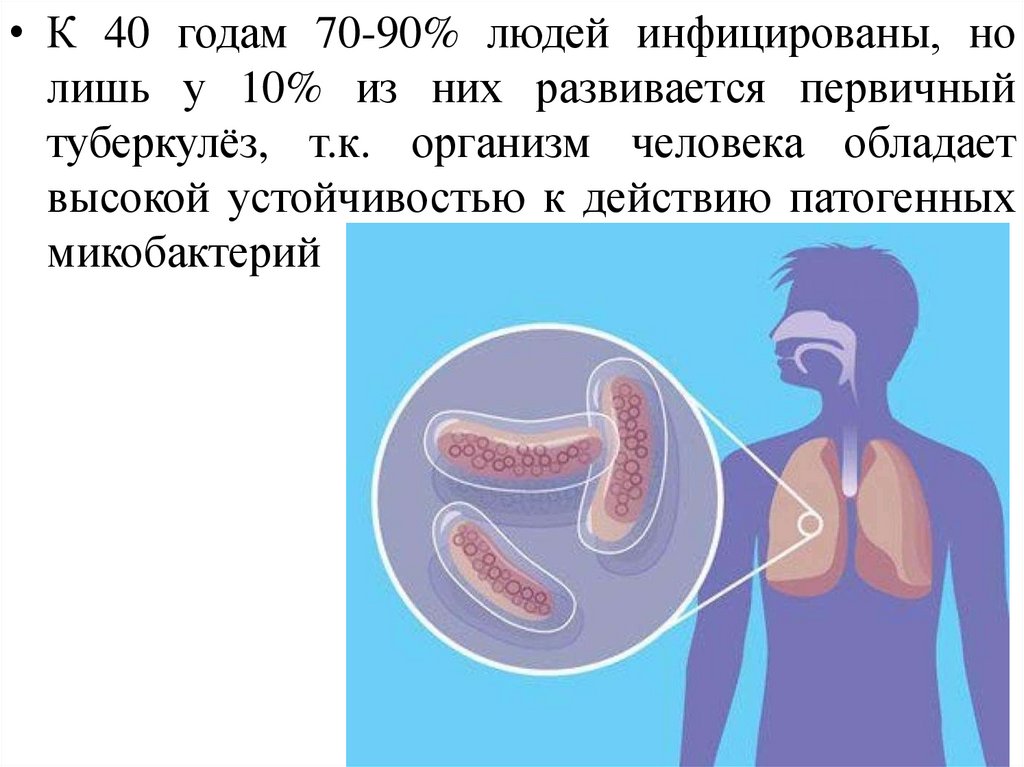
• К 40 годам 70-90% людей инфицированы, нолишь у 10% из них развивается первичный
туберкулёз, т.к. организм человека обладает
высокой устойчивостью к действию патогенных
микобактерий
15.
1 – инкубационный период от 3-8 недель до 1 года иболее (до 40 лет)
- Возбудитель в течение длительного времени
сохраняется в «дремлющем» состоянии в фагоцитах
регионарных лимфатических узлов
- Если в место входных ворот попадают большие
дозы высоковирулентных возбудителей, происходит
развитие
специфического
туберкулёзного
воспаления, сопровождающегося образованием
первичного туберкулёзного комплекса, состоящего
из первичного аффекта или воспалительного очага,
воспалённых лимфатических сосудов (лимфангоит),
идущих из первичного аффекта, и поражённых
регионарных лимфатических узлов (лимфаденит)
16.
17.
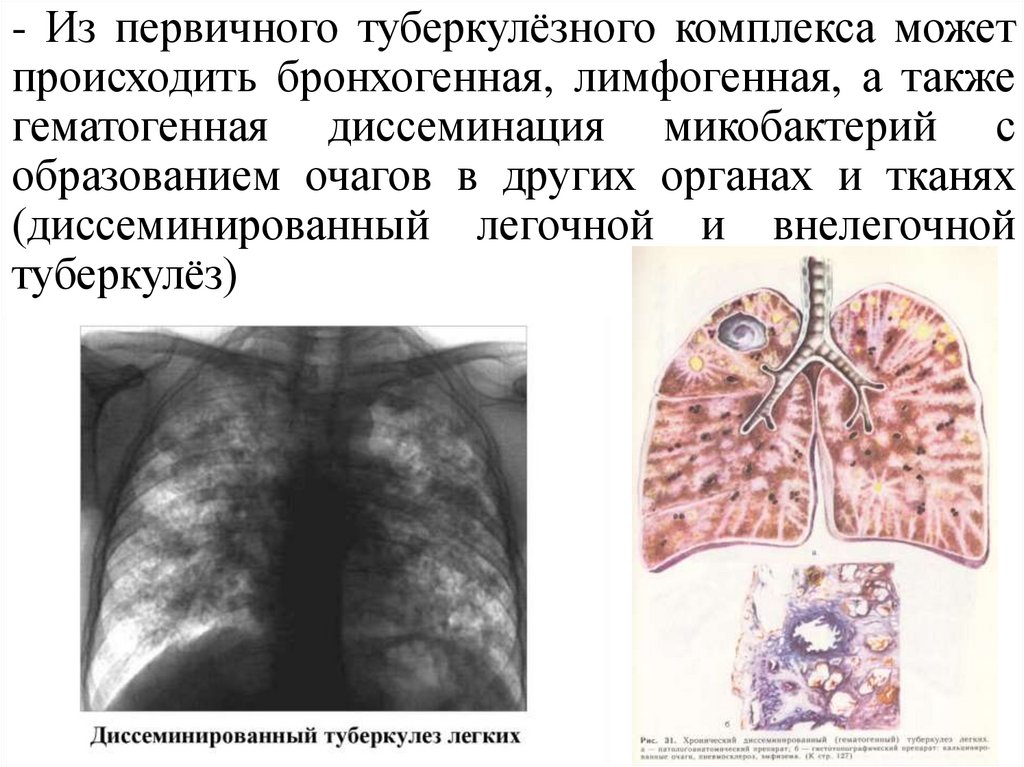
- Из первичного туберкулёзного комплекса можетпроисходить бронхогенная, лимфогенная, а также
гематогенная диссеминация микобактерий с
образованием очагов в других органах и тканях
(диссеминированный легочной и внелегочной
туберкулёз)
18.
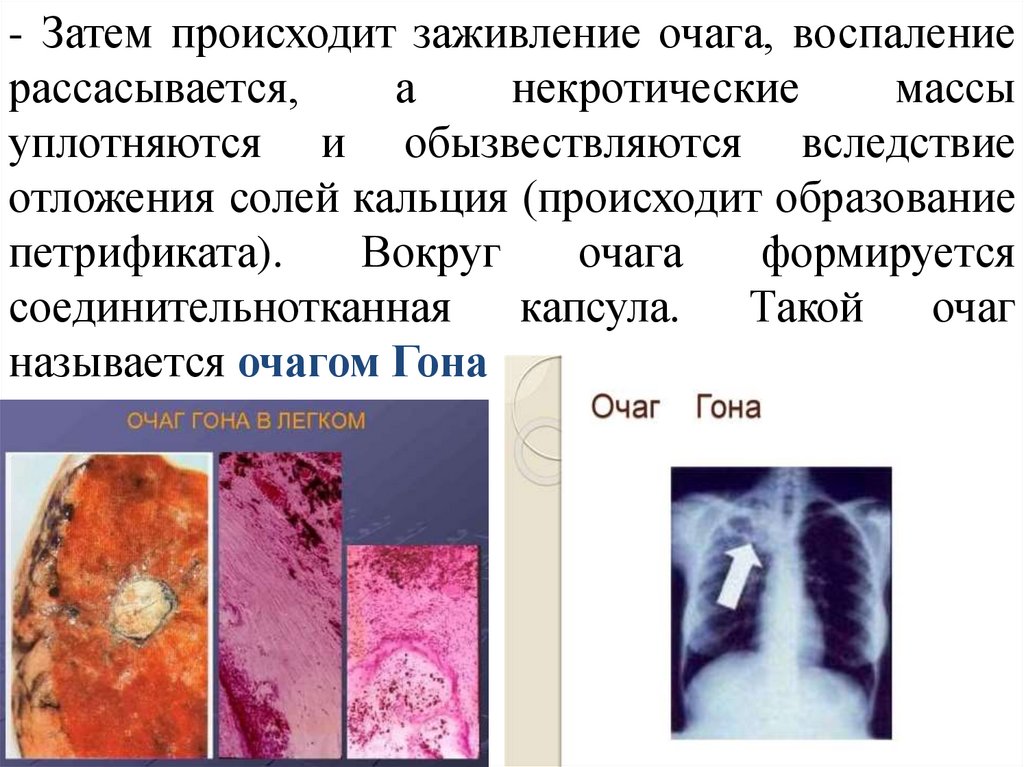
- Затем происходит заживление очага, воспалениерассасывается,
а
некротические
массы
уплотняются и обызвествляются вследствие
отложения солей кальция (происходит образование
петрификата).
Вокруг
очага
формируется
соединительнотканная капсула.
Такой очаг
называется очагом Гона
19.
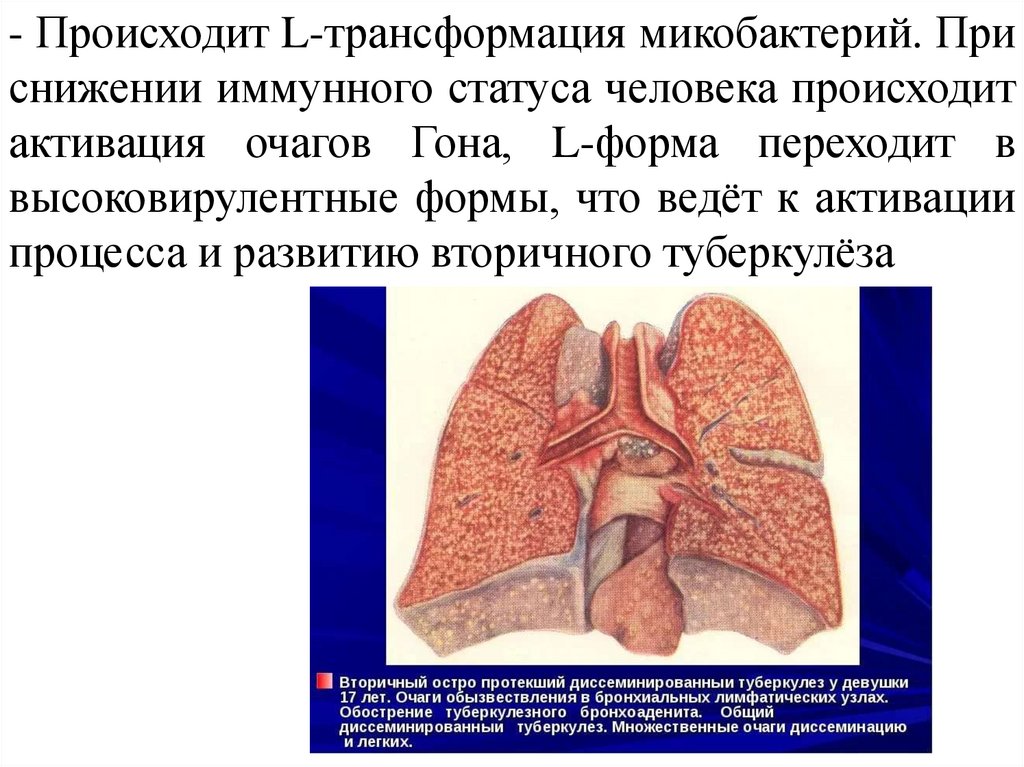
- Происходит L-трансформация микобактерий. Приснижении иммунного статуса человека происходит
активация очагов Гона, L-форма переходит в
высоковирулентные формы, что ведёт к активации
процесса и развитию вторичного туберкулёза
20.
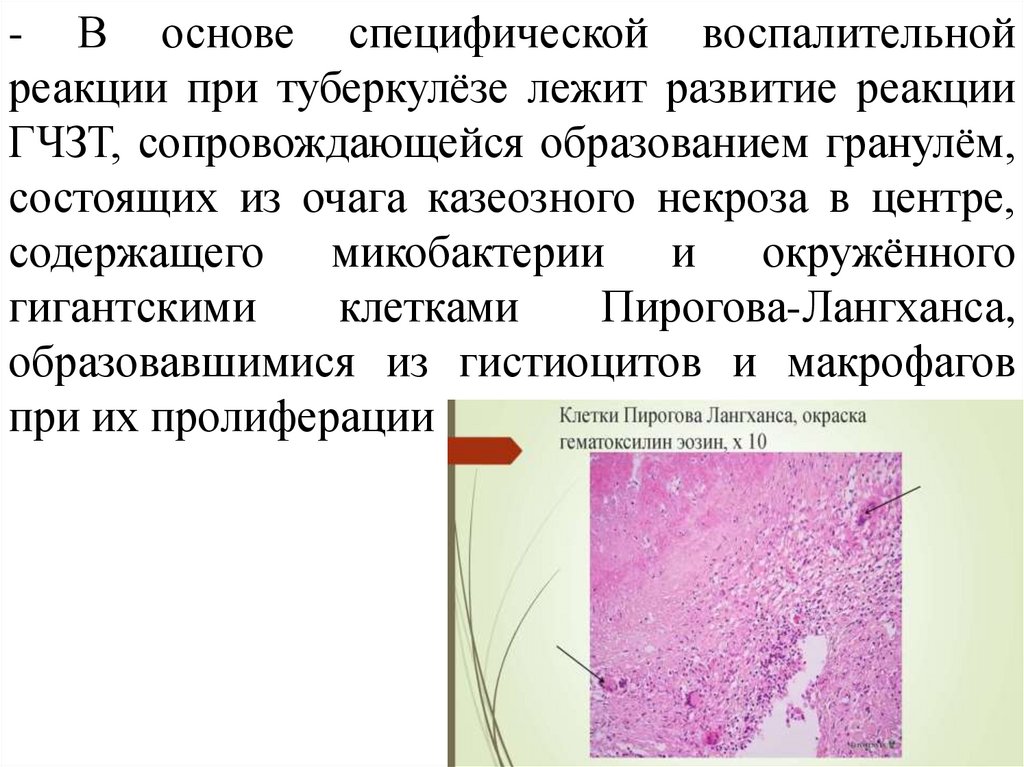
- В основе специфической воспалительнойреакции при туберкулёзе лежит развитие реакции
ГЧЗТ, сопровождающейся образованием гранулём,
состоящих из очага казеозного некроза в центре,
содержащего микобактерии и окружённого
гигантскими
клетками
Пирогова-Лангханса,
образовавшимися из гистиоцитов и макрофагов
при их пролиферации
21.
• Туберкулёз органов дыхания проявляетсясубфебрильной
t,
кашлем
с
мокротой,
кровохарканьем, одышкой и др. симптомами
22.
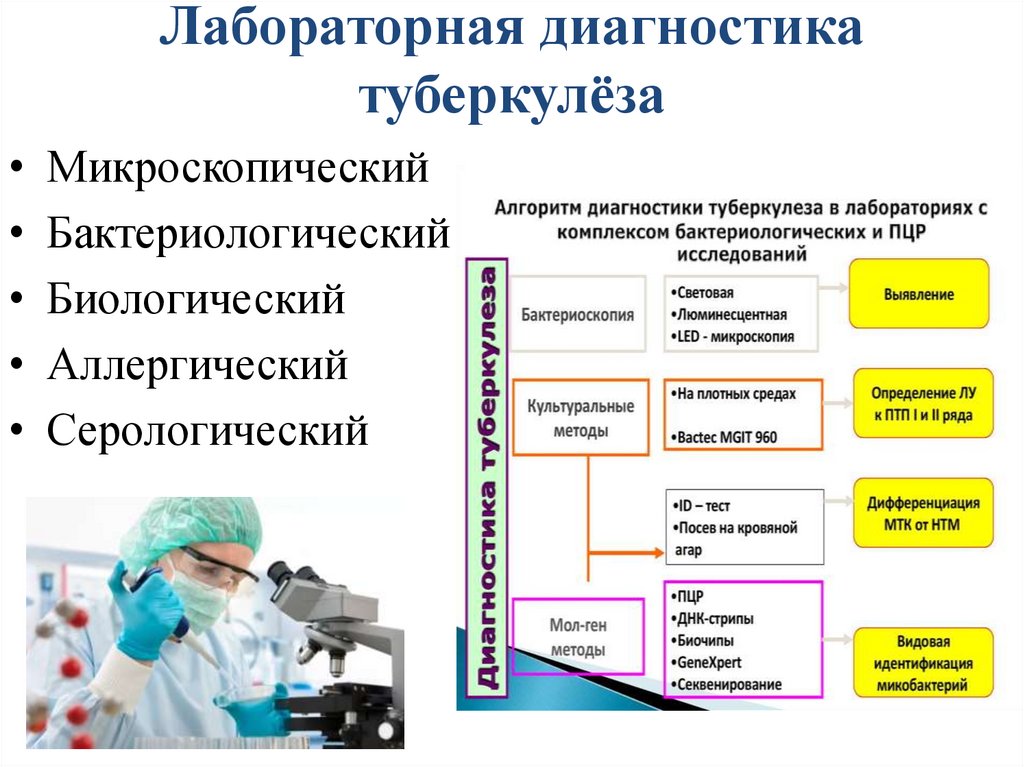
Лабораторная диагностикатуберкулёза
• Микроскопический
• Бактериологический
• Биологический
• Аллергический
• Серологический
23.
Прямая микроскопия мазков изисследуемого материала,
окрашенных по Цилю-Нильсену
24.
Биопроба• M. bovis и M. avium при подкожном или
внутрибрюшинном заражении морских свинок и
кроликов
вызывают
генерализованную
инфекцию
25.
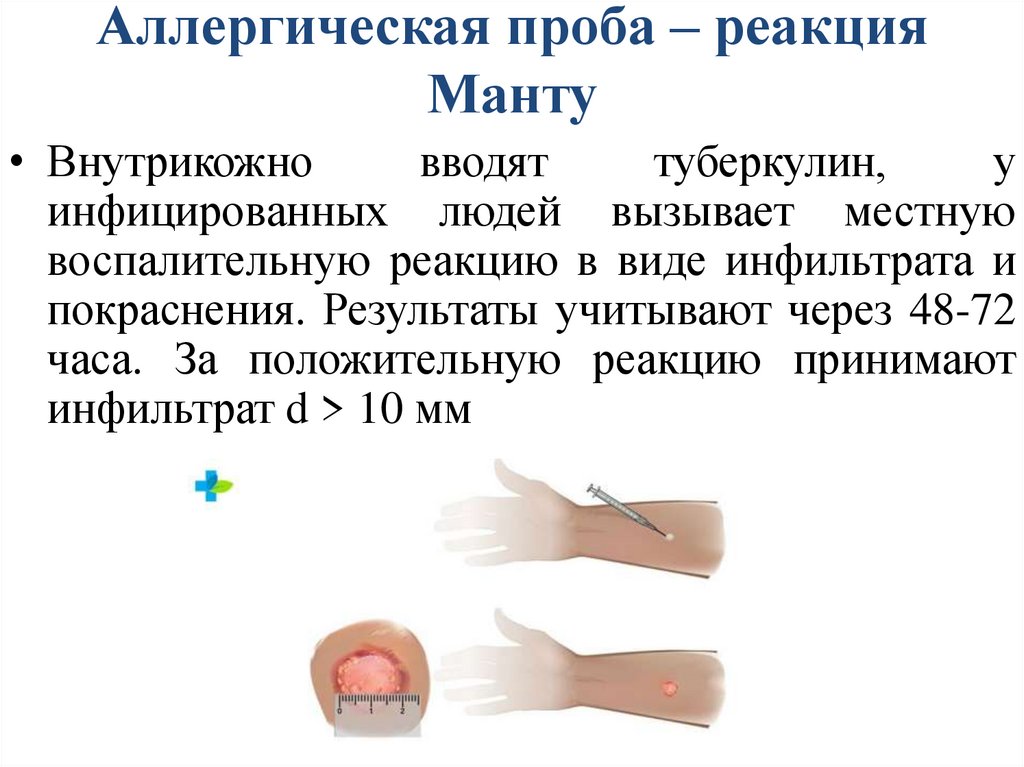
Аллергическая проба – реакцияМанту
• Внутрикожно
вводят
туберкулин,
у
инфицированных людей вызывает местную
воспалительную реакцию в виде инфильтрата и
покраснения. Результаты учитывают через 48-72
часа. За положительную реакцию принимают
инфильтрат d > 10 мм
26.
Аллергическая проба – пробаПирке
• Накожный тест, в котором раствор туберкулина
наносится на кожу скарификационно
27.
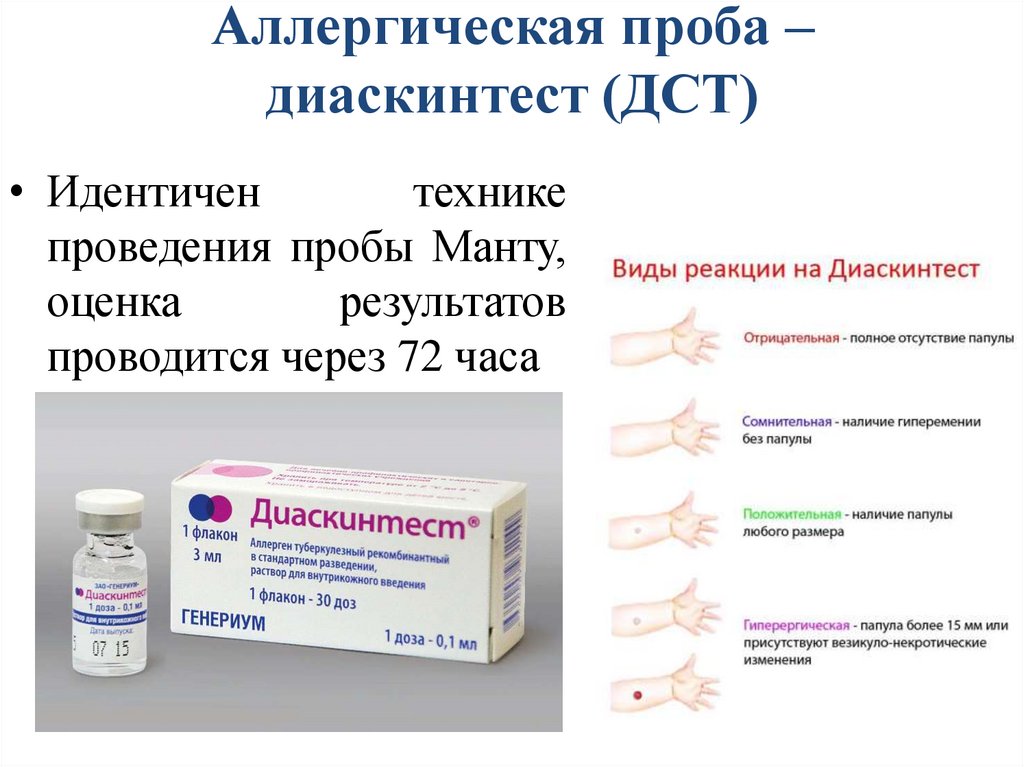
Аллергическая проба –диаскинтест (ДСТ)
• Идентичен
технике
проведения пробы Манту,
оценка
результатов
проводится через 72 часа
28.
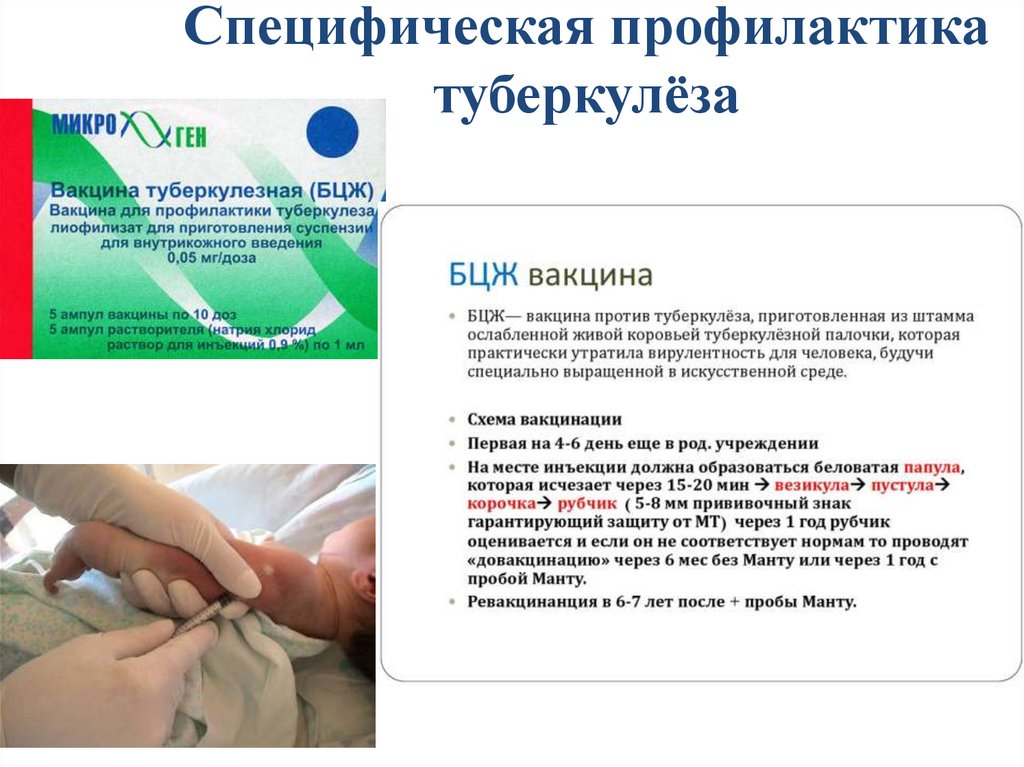
Специфическая профилактикатуберкулёза
29.
30.
Проявления туберкулеза вполости рта
• Туберкулез полости рта возникает на фоне
подавленного иммунного статуса
• Очаги поражения слизистой имеют вторичную
природу, так как развиваются в результате
распространения
инфекционных
агентов
из
основных открытых фокусов воспаления по сети
кровеносных или лимфатических сосудов
• Также
при
легочной
форме
туберкулеза
инфицирование слизистой полости рта может
возникнуть
вследствие
проникновения
микобактерий, находящихся в мокроте
• Туберкулез полости рта диагностируют редко
31.
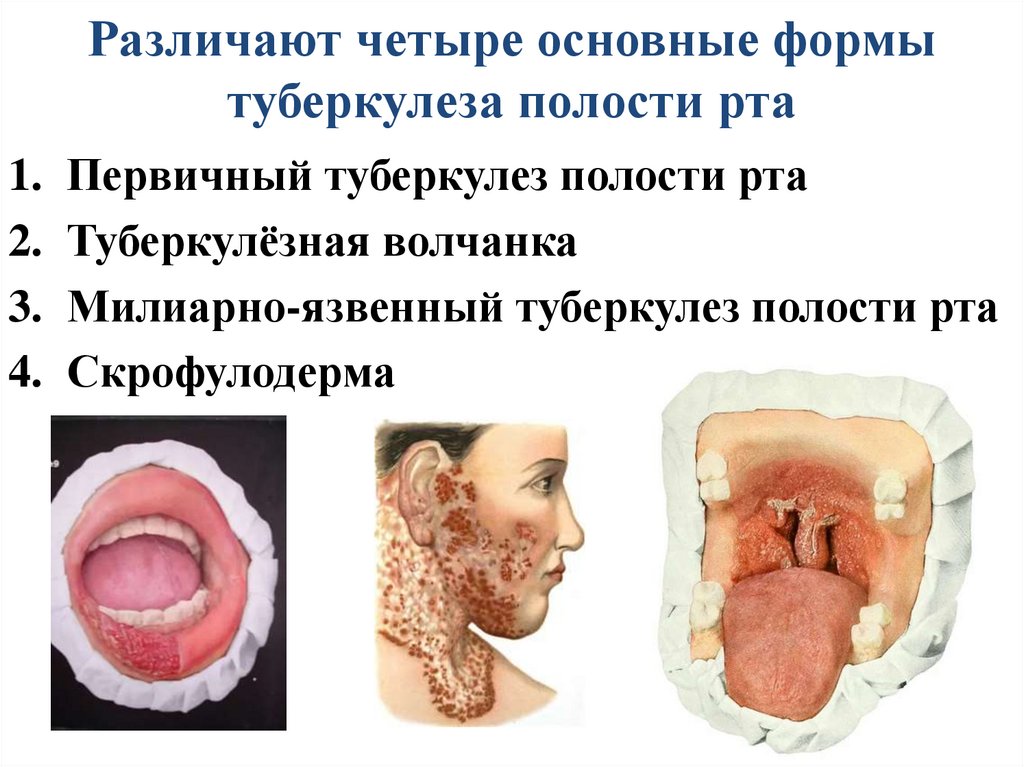
Различают четыре основные формытуберкулеза полости рта
1. Первичный туберкулез полости рта
2. Туберкулёзная волчанка
3. Милиарно-язвенный туберкулез полости рта
4. Скрофулодерма
32.
Первичный туберкулезполости рта
• Чаще заболевание диагностируют у детей.
Основные
пути
инфицирования
–
респираторный, фекально-оральный
• При первичном туберкулезе полости рта
выявляют болезненные язвы с рваными краями и
уплотненным основанием, покрытые желтосерыми наслоениями. Со временем участок
изъязвления
увеличивается.
Часто
наблюдается
гнойный
лимфаденит
33.
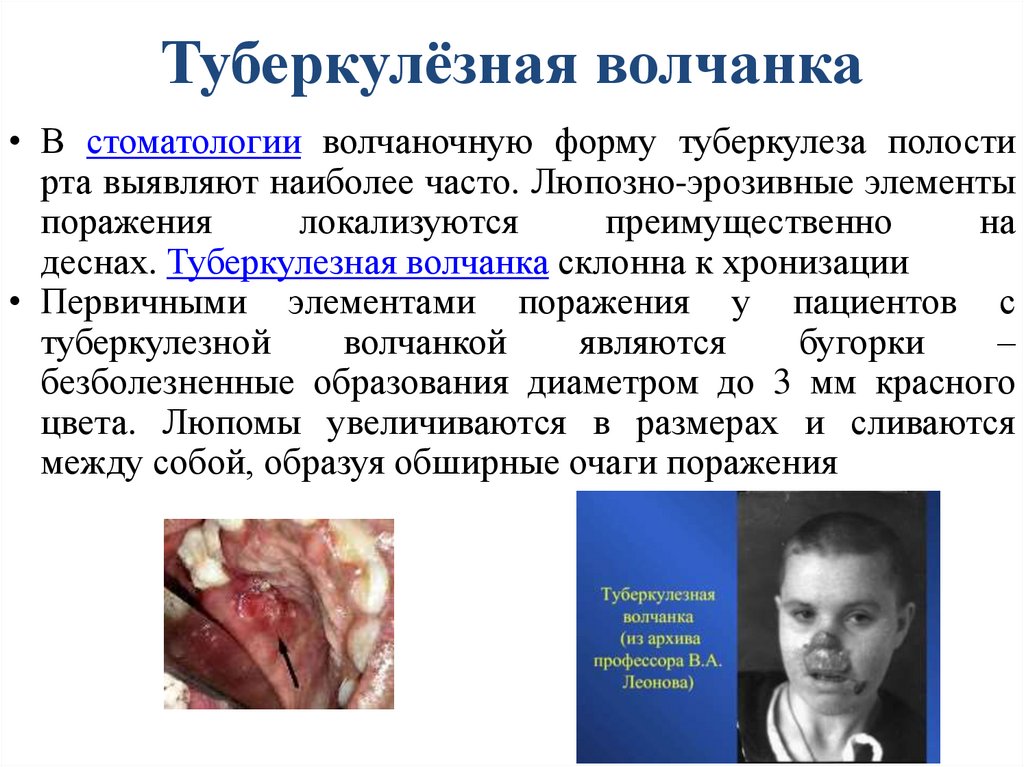
Туберкулёзная волчанка• В стоматологии волчаночную форму туберкулеза полости
рта выявляют наиболее часто. Люпозно-эрозивные элементы
поражения
локализуются
преимущественно
на
деснах. Туберкулезная волчанка склонна к хронизации
• Первичными элементами поражения у пациентов с
туберкулезной
волчанкой
являются
бугорки
–
безболезненные образования диаметром до 3 мм красного
цвета. Люпомы увеличиваются в размерах и сливаются
между собой, образуя обширные очаги поражения
34.
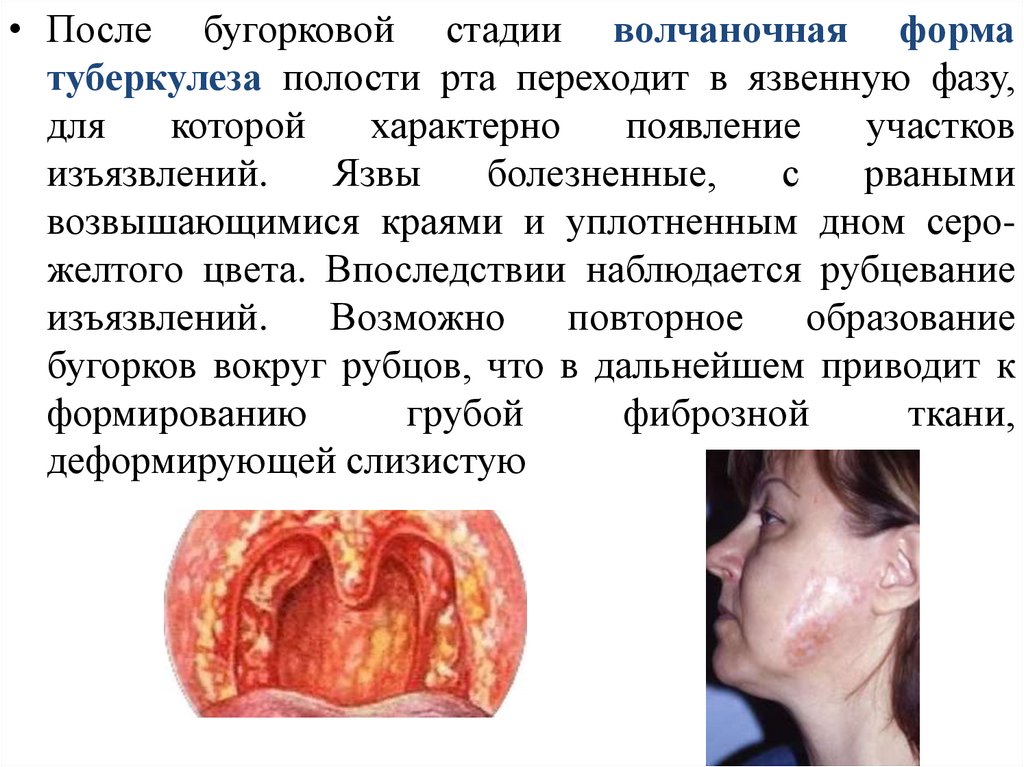
• После бугорковой стадии волчаночная форматуберкулеза полости рта переходит в язвенную фазу,
для
которой
характерно
появление
участков
изъязвлений.
Язвы
болезненные,
с
рваными
возвышающимися краями и уплотненным дном серожелтого цвета. Впоследствии наблюдается рубцевание
изъязвлений.
Возможно
повторное
образование
бугорков вокруг рубцов, что в дальнейшем приводит к
формированию
грубой
фиброзной
ткани,
деформирующей слизистую
35.
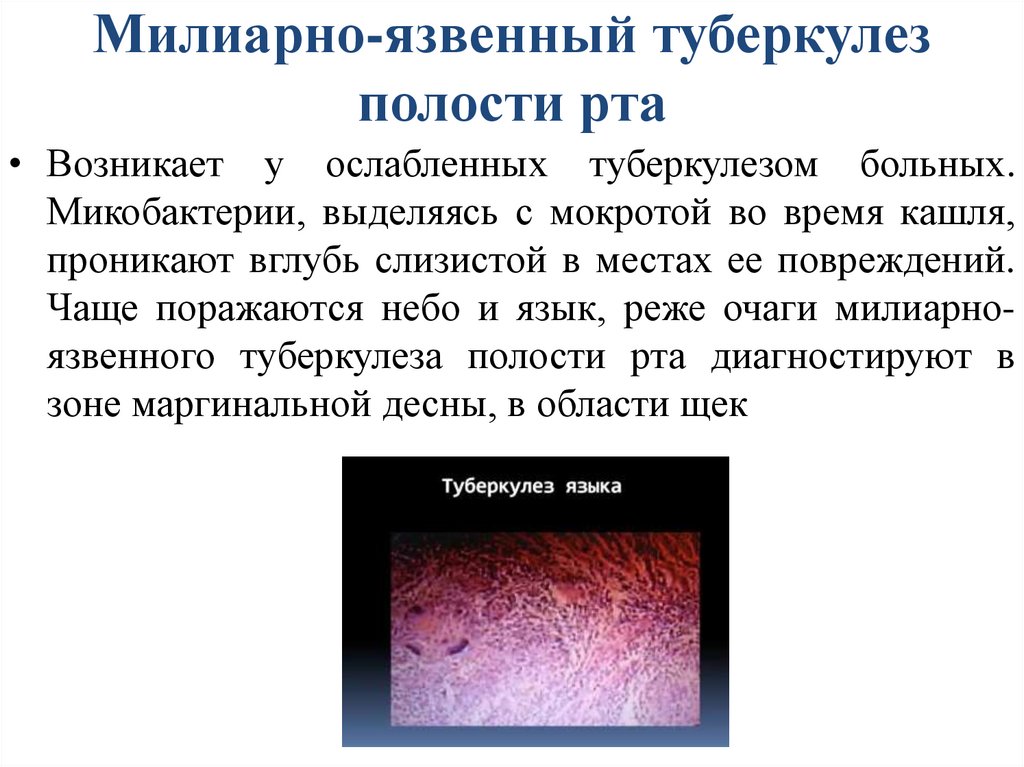
Милиарно-язвенный туберкулезполости рта
• Возникает у ослабленных туберкулезом больных.
Микобактерии, выделяясь с мокротой во время кашля,
проникают вглубь слизистой в местах ее повреждений.
Чаще поражаются небо и язык, реже очаги милиарноязвенного туберкулеза полости рта диагностируют в
зоне маргинальной десны, в области щек
36.
• При милиарно-язвенном туберкулезе полости ртасначала образуются мелкие люпомы, которые очень
быстро распадаются, в результате чего возникают
обширные
язвенные
поверхности.
Изъязвления
болезненные, неглубокие, с рваными краями. Основание
язвы неровное, часто покрыто грануляциями. Вокруг
очага поражения образуются микроабсцессы (зерна
Треля). Присутствует незначительная гиперемия и
отечность окружающих тканей. Чаще всего изъязвления
локализуются на щеках и небе. Щелевидные язвы
выявляют на границе перехода неподвижной слизистой
в подвижную, а также на языке. Лимфоузлы при
милиарно-язвенной форме туберкулеза полости рта
болезненны, спаяны, увеличены
37.
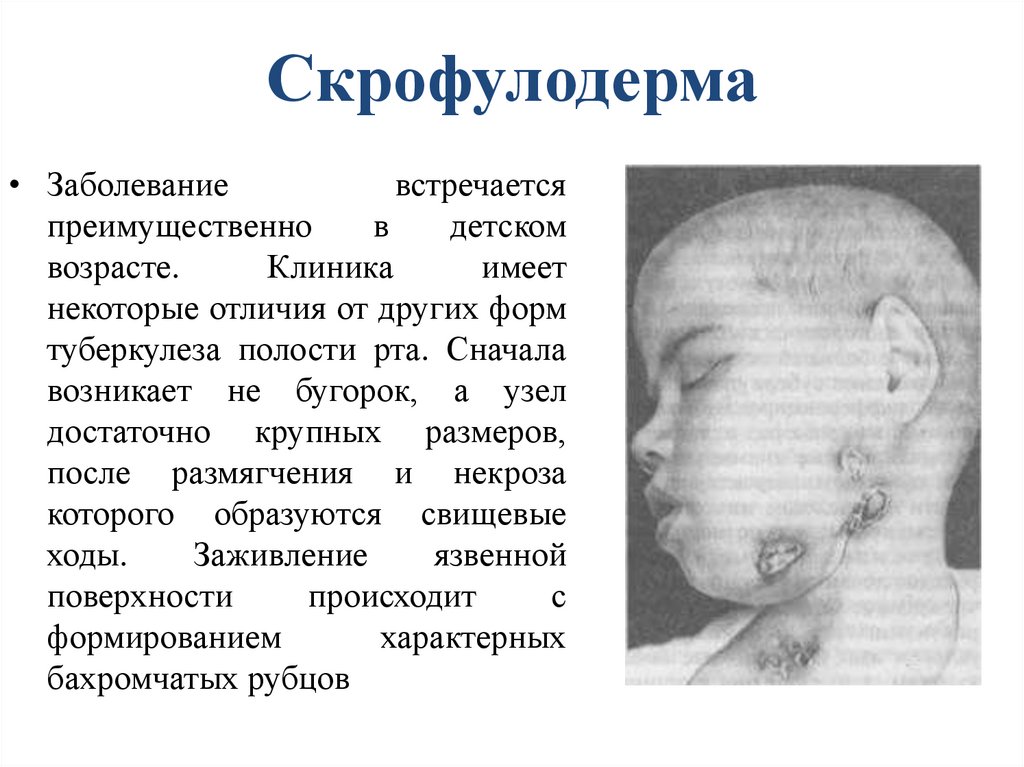
Скрофулодерма• Заболевание
встречается
преимущественно
в
детском
возрасте.
Клиника
имеет
некоторые отличия от других форм
туберкулеза полости рта. Сначала
возникает не бугорок, а узел
достаточно крупных размеров,
после размягчения и некроза
которого образуются свищевые
ходы.
Заживление
язвенной
поверхности
происходит
с
формированием
характерных
бахромчатых рубцов
38.
Лепра (от греч. lepros –чешуйчатый, шелушащийся)
• Генерализованное
первично
хроническое
заболевание
человека,
сопровождающееся
гранулёматозными
поражениями
кожи
и
слизистой оболочки верхних дыхательных путей,
а также периферической нервной системы и
внутренних органов
39.
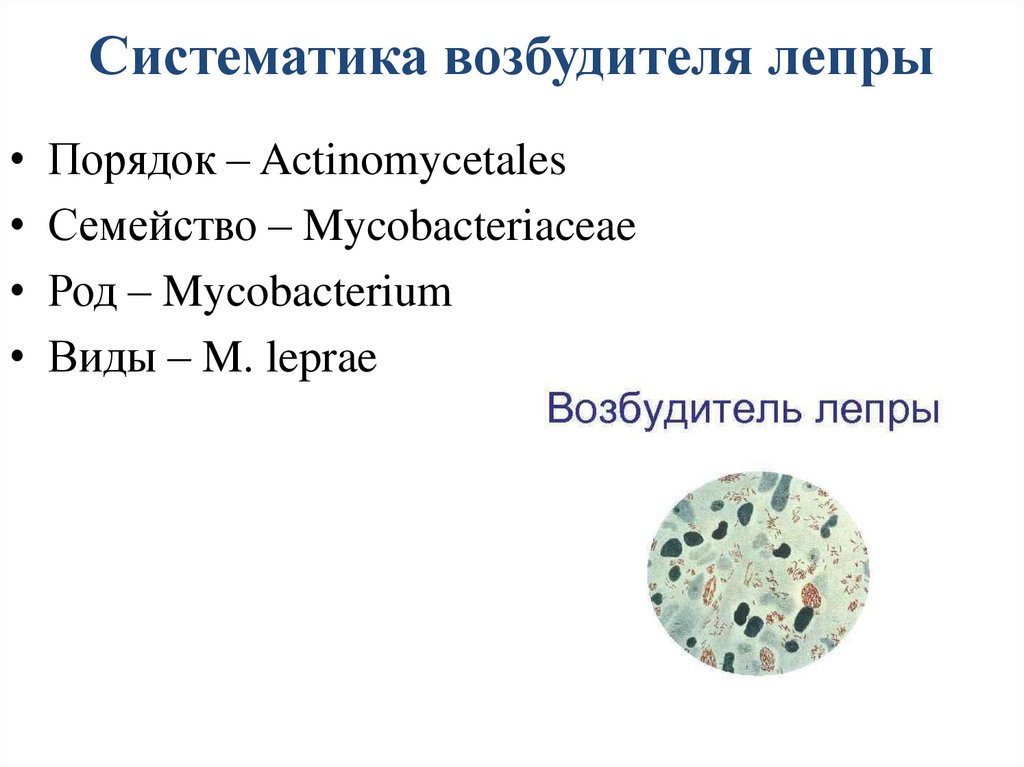
Систематика возбудителя лепры• Порядок – Actinomycetales
• Семейство – Mycobacteriaceae
• Род – Mycobacterium
• Виды – M. leprae
40.
Морфология возбудителя лепры• Тонкие, слегка изогнутые палочки
• Грамположительные
• Неподвижные
• Образуют микрокапсулу
• Спор не образуют
41.
Физиология возбудителя лепры• Облигатные внутриклеточные паразиты
• Аэробы
• Мезофилы
• На искусственных средах не растут
• Размножаются в цитоплазме клеток, образуя
шаровидные скопления – лепрозные шары, в
которых бактерии тесно прилегают друг к другу,
напоминая «сигареты в пачке». Период
генерации 12-30 дней
42.
• М. leprae культивируются в подушечках лапокбелых мышей, в организме девятипоясных
броненосцев при заражении внутривенно
43.
Факторы вирулентности• Микрокапсула и КС, богатая липидами защищает
от фагоцитоза
• Факторы персистенции – воск-лепрозин и
лепрозиновая кислота
• Инвазин – фибронектинсвязывающий белок
• Токсинов не образует
44.
Патогенез лепры• Источник – больной человек
• Способы заражения – воздушно-капельный
контактный
- Входные ворота – слизистая оболочка верхних
дыхательных путей и повреждённые кожные
покровы. Возбудитель не вызывает изменений в
месте входных ворот, распространяется по
лимфогенным путям, поражает клетки кожи и
периферическую нервную систему. Развитие
болезни полностью определяется состоянием
резистентности макроорганизма
45.
• Инкубационный период от 6 месяцев до 30 лет всреднем от 3 до 5 лет
• Выделяют следующие формы лепры:
1 – лепроматозная (наиболее тяжёлая и
эпидемически опасная) – на лице, предплечьях,
голени образуются инфильтраты – лепромы, в
которых
содержится
огромное
количество
возбудителя. Поражаются слизистые оболочки,
лимфатические узлы, нервные стволы, внутренние
органы (печень, селезёнка, надпочечники, костный
мозг)
46.
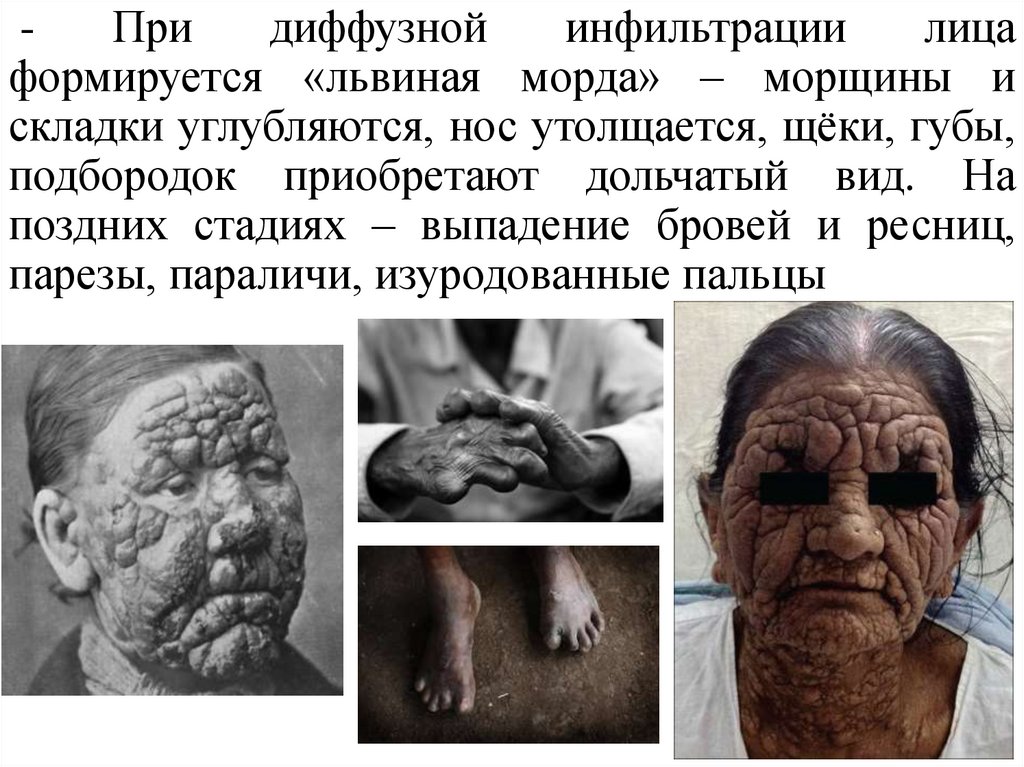
Придиффузной
инфильтрации
лица
формируется «львиная морда» – морщины и
складки углубляются, нос утолщается, щёки, губы,
подбородок приобретают дольчатый вид. На
поздних стадиях – выпадение бровей и ресниц,
парезы, параличи, изуродованные пальцы
47.
2 – туберкулоидная форма (клинически легче,менее опасна для окружающих) – поражается
кожа, периферические нервы, иногда некоторые
внутренние органы. Проявляется в виде
одиночных пигментированных пятен, папулёзных
высыпаний, в очагах поражения возбудителя
немного. Поражение периферических нервов
приводит к нарушению чувствительности, а
крупных нервных стволов – к парезу, параличам,
контрактуре пальцев
48.
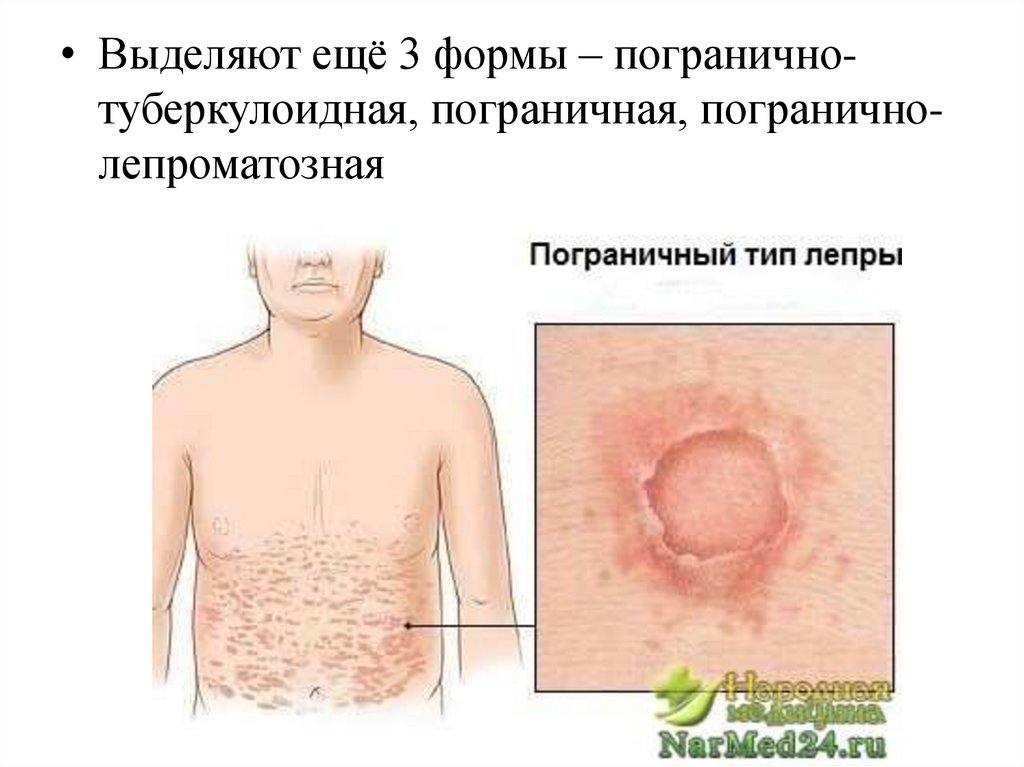
• Выделяют ещё 3 формы – пограничнотуберкулоидная, пограничная, пограничнолепроматозная49.
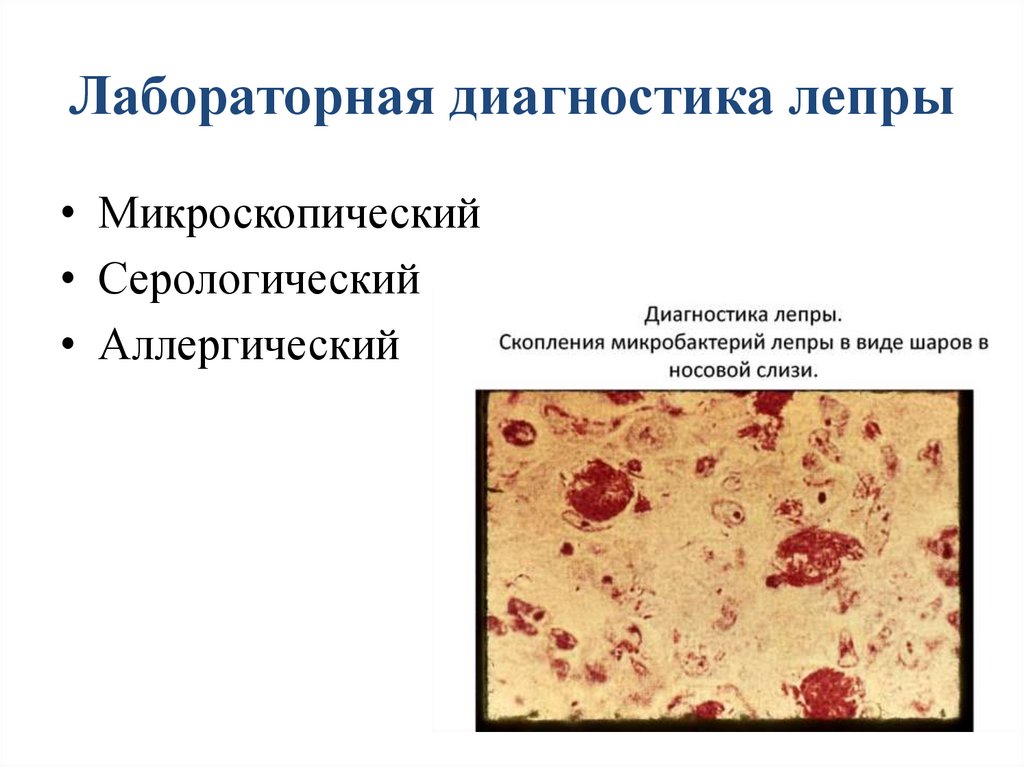
Лабораторная диагностика лепры• Микроскопический
• Серологический
• Аллергический
50.
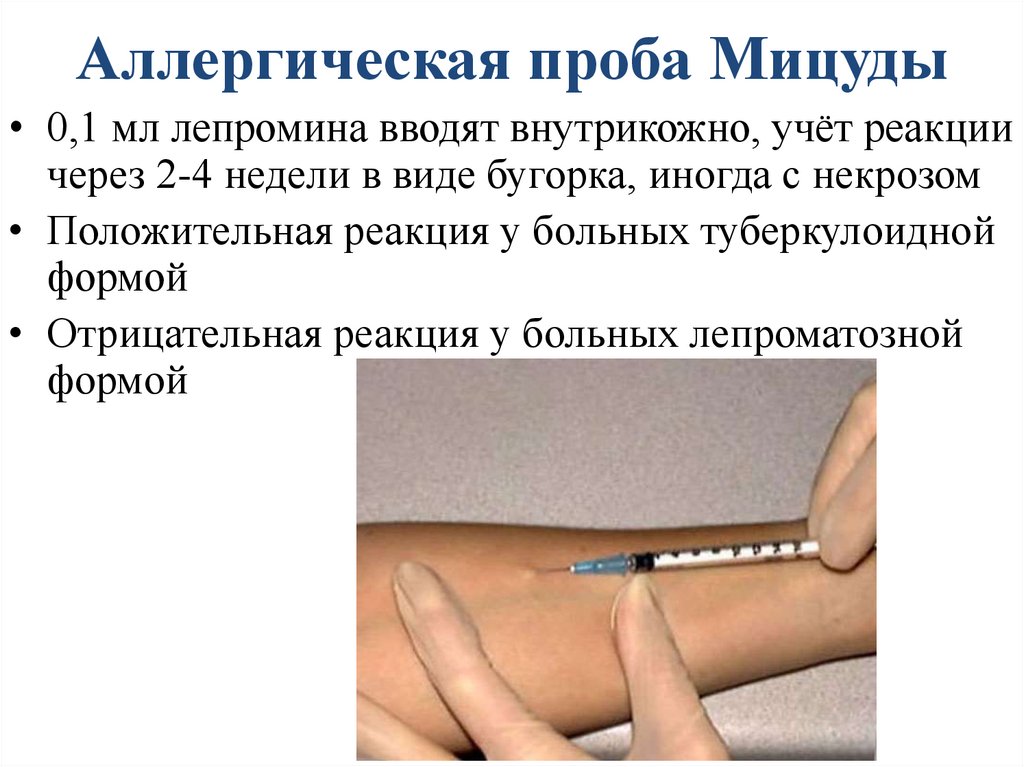
Аллергическая проба Мицуды• 0,1 мл лепромина вводят внутрикожно, учёт реакции
через 2-4 недели в виде бугорка, иногда с некрозом
• Положительная реакция у больных туберкулоидной
формой
• Отрицательная реакция у больных лепроматозной
формой
51.
Специфическая профилактикалепры
• Население эндемических районов (ЮгоВосточная Азия, Центральная Африка)
иммунизируют вакциной «BCG + лепромин А»
52.
Поражение полости ртапри лепре
• в
запущенных
случаях
поражается
слизистая оболочка полости рта: десна,
небо, спинка языка, красная кайма губ,
гортань
• проявления лепры на слизистой оболочке
полости
рта
разнообразны
и
характеризуются стадийностью развития:
инфильтрация — бугорок — язва — рубец
53.
• лепроматозный инфильтрат серовато-белый, иногдас темно-синими участками
• впоследствии на фоне инфильтрата бессистемно
появляются одиночные или множественные бугорки
розового цвета, склонные к периферическому росту
и слиянию. Вначале они плотные, но со временем
размягчаются и через некоторое время на бугорках
появляются небольших размеров язвы с бугристой
основой и неровными, слегка приподнятыми краями
• заживая, язвы оставляют после себя округлые или
лучистые гладкие, блестящие, белого цвета рубцы,
которые могут обусловливать деформацию мягкого
неба, языка, а тем временем возникают новые
инфильтраты, бугорки и язвы. Иногда бугорки,
минуя стадию язвы, могут рубцеваться
54.
• Лепрозные бугорки, которые сильно выраженына красной кайме губ, со временем могут
трансформироваться
в
безболезненные
поверхностные язвы, выделения из которых,
высыхая, образуют светло-желтые корки.
Рубцевание язв обусловливает деформацию губ
• На деснах лепрозные поражения начинаются с
инфильтрации. Отечные десна становятся
рыхлыми, красными, кровоточат, безболезненны.
На поверхности слизистой оболочки образуются
эрозии, которые, рубцуясь, ведут к сморщиванию
десневого края, Наступает ретракция десен,
оголение корней зубов




























 medicine
medicine