Similar presentations:
Ревматоидный артрит и подагра
1.
РЕВМАТОИДНЫЙАРТРИТ
ПРОФЕССОР МАСУЕВ К.А.
2.
ОПРЕДЕЛЕНИЕ● РЕВМАТОИДНЫЙ АРТРИТ (РА) —
АУТОИММУННОЕ ЗАБОЛЕВАНИЕ
НЕИЗВЕСТНОЙ ЭТИОЛОГИИ,
ХАРАКТЕРИЗУЮЩЕЕСЯ
СИММЕТРИЧНЫМ ЭРОЗИВНЫМ
АРТРИТОМ И ШИРОКИМ СПЕКТРОМ
ВНЕСУСТАВНЫХ ПРОЯВЛЕНИЙ.
3.
● В развитии РА имеет значение сочетаниегенетических и приобретенных дефектов
иммунорегуляторных механизмов,
ограничивающих активацию иммунной системы
в ответ на различные антигенные стимулы.
● Этот дисбаланс регуляции иммунитета ведет к
трансформации защитной физиологической
воспалительной реакции в неконтролируемый
хронический воспалительный процесс, с
преимущественным поражением суставов.
4.
ЭПИДЕМИОЛОГИЯ РА● РА СТРАДАЕТ ОТ 1 ДО 5% НАСЕЛЕНИЯ
ЗЕМНОГО ШАРА
● ЖЕНЩИНЫ БОЛЕЮТ В 3-5 РАЗ ЧАЩЕ (до 9
РАЗ)
● МАКСИМУМ ЗАБОЛЕВАЕМОСТИ – 35 – 40 ЛЕТ
● РА – НЕУКЛОННО ПРОГРЕССИРУЮЩЕЕ
ЗАБОЛЕВАНИЕ СУСТАВОВ И ВНУТРЕННИХ
ОРГАНОВ
● 1/3 БОЛЬНЫХ ЗА 20 ЛЕТ БОЛЕЗНИ –
ПОЛНЫЕ ИНВАЛИДЫ
5.
ПЬЕР ОГЮСТ РЕНУАРП.О.Р.
6.
ЭТИОЛОГИЯ РАНАСЛЕДСТВЕННЫЙ ФАКТОР (БОЛЕЕ ЧАСТОЕ
ОБНАРУЖЕНИЕ АНТИГЕНОВ HLA-DR4 И DW4).
● ВИРУС ЭБШТЕЙНА-БАРРА (ДЛИТЕЛЬНОЕ ВРЕМЯ
ПЕРСИСТИРУЕТ В ЛИМФОЦИТАХ, НАРУШАЕТ СИНТЕЗ
ИММУНОГЛОБУЛИНОВ)
● К РА ПРЕДРАСПОЛОЖЕНЫ ЛЮДИ С ВРОЖДЕННОЙ
НЕПОЛНОЦЕННОСТЬЮ ИММУНОРЕГУЛЯЦИИ
(ПОВЫШЕННАЯ ВЫЯВЛЯЕМОСТЬ АНТИГЕНОВ
ЛОКУСОВ DR И D)
● НЕ ИСКЛЮЧАЕТСЯ, ЧТО НЕПОСРЕДСТВЕННЫМ
ПУСКОВЫМ ФАКТОРОМ БОЛЕЗНИ ЯВЛЯЕТСЯ
ИНФЕКЦИОННЫЙ АГЕНТ, ИДЕНТИФИЦИРОВАТЬ
КОТОРЫЙ ПОКА НЕ УДАЛОСЬ.
7.
ПАТОГЕНЕЗ РА● В ОСНОВЕ ПАТОГЕНЕЗА РА ЛЕЖАТ
ИММУНОПАТОЛОГИЧЕСКИЕ
(АУТОИММУННЫЕ) РЕАКЦИИ, КОТОРЫЕ
РАЗВИВАЮТСЯ ВНУТРИСУСТАВНО:
НА СИНОВИАЛЬНОЙ ОБОЛОЧКЕ,
СИНОВИАЛЬНОЙ ЖИДКОСТИ И
СУСТАВНОМ ХРЯЩЕ.
● РЕВМАТОИДНЫЙ ФАКТОР (РФ) – у 85%
БОЛЬНЫХ РА
8.
ПАТОГЕНЕЗ РА● 1940 г. – норвежский ученый Waaler
установил, что сыворотка больных РА
обладает способностью
аглютинировать сенсибилизированные
эритроциты барана. Rose подтвердил
этот факт.
● Реакция Waaler – Rose.
9.
Иммунопатология РА● РФ представляет собой антитело,
относящееся к классу IgM (IgM-РФ).
● РФ вырабатываются В-лимфоцитами и
плазматическими клетками
синовиальной оболочки в ответ на
изменение по какой-то причине Fс фрагмента IgG, который начинает
восприниматься иммунокомпе-тентной
системой как аутоантиген.
10.
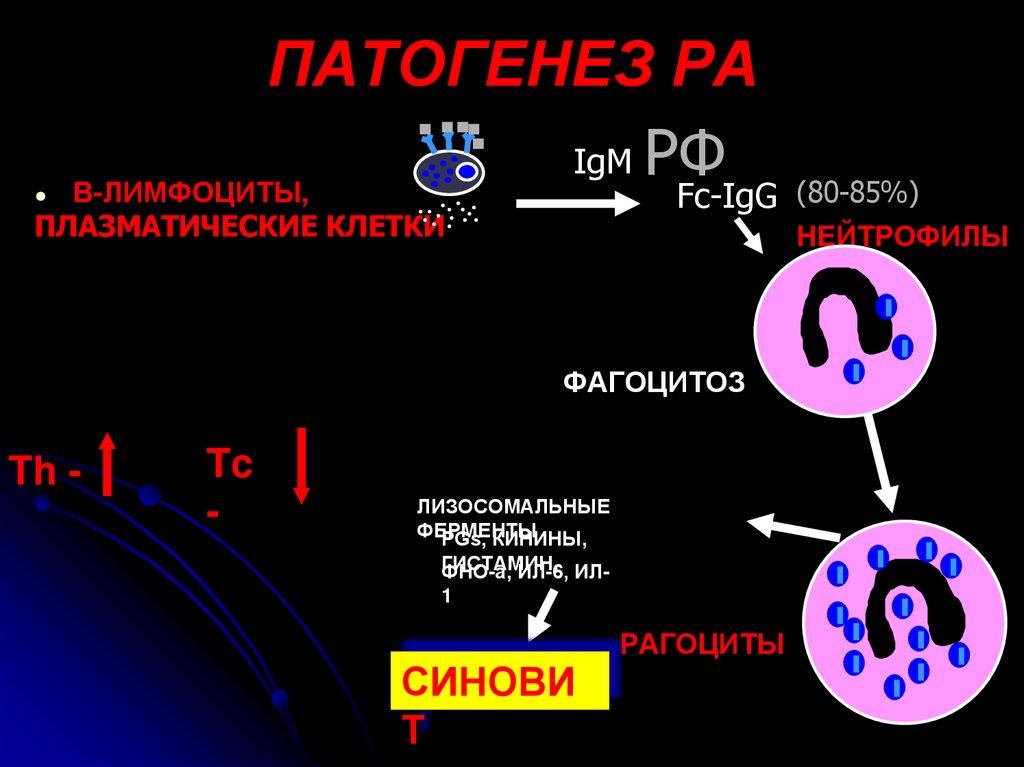
ПАТОГЕНЕЗ РА
IgM РФ
В-ЛИМФОЦИТЫ,
(80-85%)
Fc-IgG
ПЛАЗМАТИЧЕСКИЕ КЛЕТКИ
НЕЙТРОФИЛЫ
ФАГОЦИТОЗ
Th -
Tc
-
ЛИЗОСОМАЛЬНЫЕ
ФЕРМЕНТЫ
PGs, КИНИНЫ,
ГИСТАМИН,
ФНО-а, ИЛ-6, ИЛ1
СИНОВИ
Т
РАГОЦИТЫ
11.
● Цитокины - гормоноподобныебиологически активные белки,
являющие медиаторами межклеточных
коммуникаций при иммунном ответе,
воспалении, гемопоэзе и межсистемных
взаимодействиях.
12.
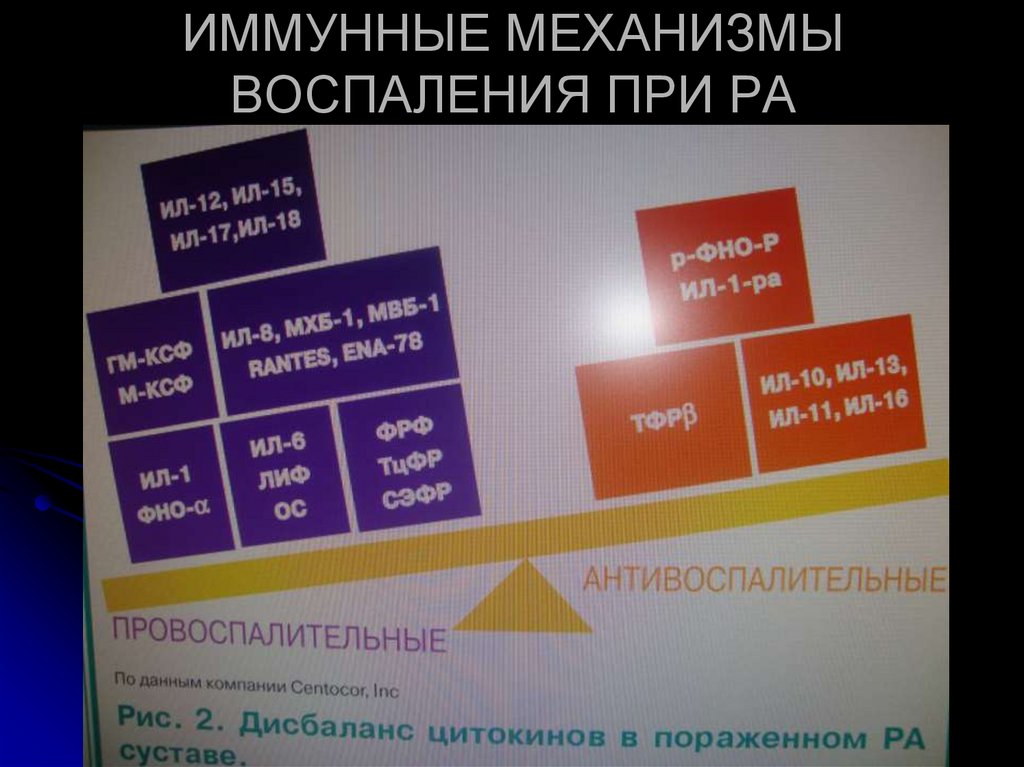
ИММУННЫЕ МЕХАНИЗМЫВОСПАЛЕНИЯ ПРИ РА
13.
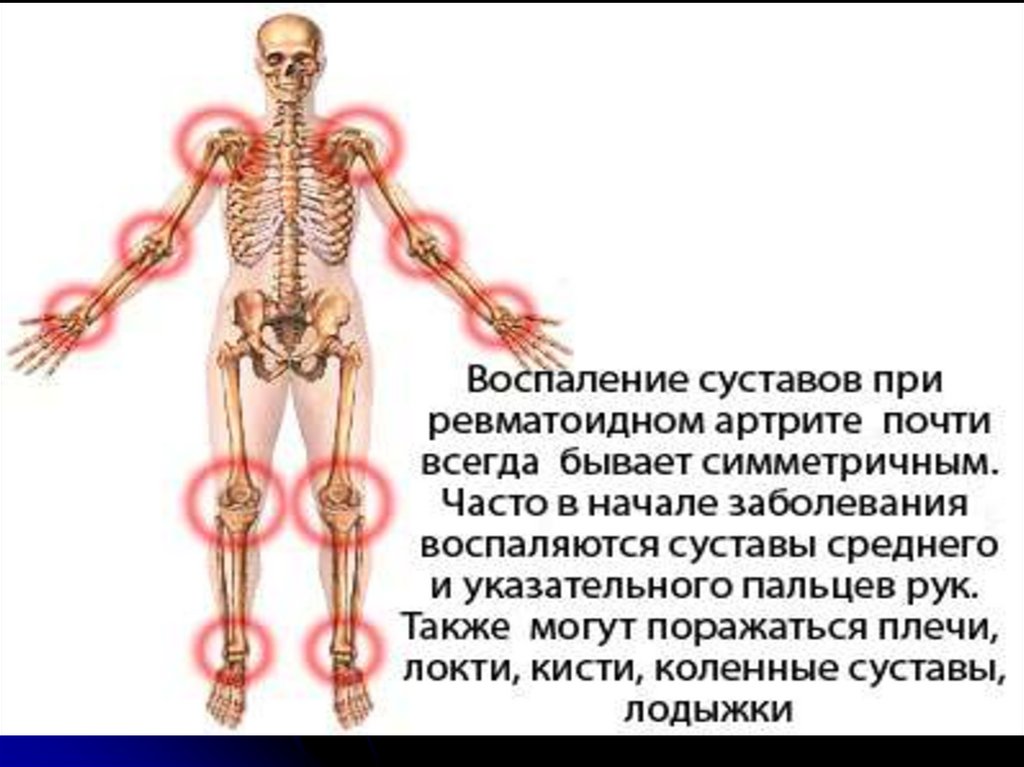
КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА РАВОСПАЛИТЕЛЬНЫЙ СИНОВИТ:
∙ Симметричный артрит,
симметричные боли в
суставах;
∙ Отек мелких периферических
суставов;
∙ Утренняя скованность (1 ч).
∙ Типично поражение:
лучезапястных,
пястнофаланговых и
проксимальных
межфаланговых суставов.
∙ Поражение позвоночника,
дистальных межфаланговых
суставов и большого пальца
стопы встречается редко.
∙ Недомогание, усталость,
депрессия могут опережать
появление других симптомов
на несколько недель или
месяцев
14.
15.
Стадии течения РА● В развитии РА условно различают два этапа -
экссудативный и пролиферативный.
● Эксудативный этап – это иммунно-воспалительная
реакция синовиальной оболочки (первичный
синовит) с выпотом в полость сустава: боль,
припухлость, сглаженность суставных контуров,
обратимое нарушение функции. Типично усиление
боли во второй половине ночи ("воспалительный
ритм"), а также ощущение продолжительной
утренней скованности суставов ("симптом тугих
перчаток" при поражении кистей рук). Гиперемия
кожи над воспаленными, особенно крупными,
суставами незначительна, хотя они и становятся
горячими на ощупь. Длительность около 1 года.
16.
Стадии течения РА● Пролиферативная фаза (развернутая
картина болезни) - гипертрофия
синовиальных ворсин и синовиальной
оболочки в целом.
● По краям синовия разрастается
грануляционная ткань, которая спаивается
с эпифизарным хрящем, наползая на него в
виде пласта — паннуса.
● Это приводит к разрушению хряща, что в
совокупности с утолщением и уплотнением
периартикулярных тканей ведет к
необратимому ограничению подвижности
сустава.
17.
СТАДИИ ТЕЧЕНИЯ РАЧЕРЕЗ 1-2 ГОДА ВОСПАЛЕНИЕ СТИХАЕТ И НА
ПЕРВЫЙ ПЛАН ВЫСТУПАЕТ
ПРОГРЕССИРУЮЩАЯ ДЕФОРМАЦИЯ СУСТАВОВ
ЗА СЧЕТ ПЕРИАРТИКУЛЯРНЫХ ТКАНЕЙ.
● ПРИЛЕЖАЩИЕ К СУСТАВАМ МЫШЦЫ
АТРОФИРУЮТСЯ. ВСЛЕДСТВИЕ НАТЯЖЕНИЯ
СВЯЗОК РАЗВИВАЮТСЯ СГИБАТЕЛЬНЫЕ
КОНТРАКТУРЫ, НЕУКЛОННО НАРАСТАЕТ
ФИБРОЗНОЕ, А ЗАТЕМ КОСТНОЕ АНКИЛОЗИРОВАНИЕ, ВПЛОТЬ ДО ПОЛНОЙ ФИКСАЦИИ
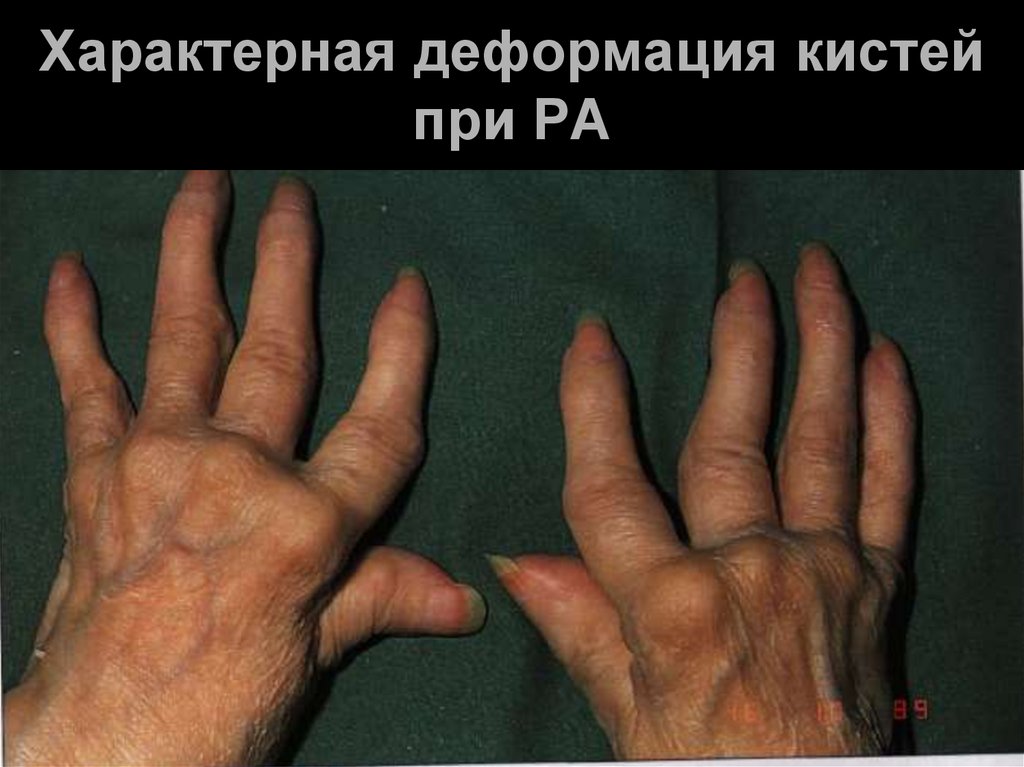
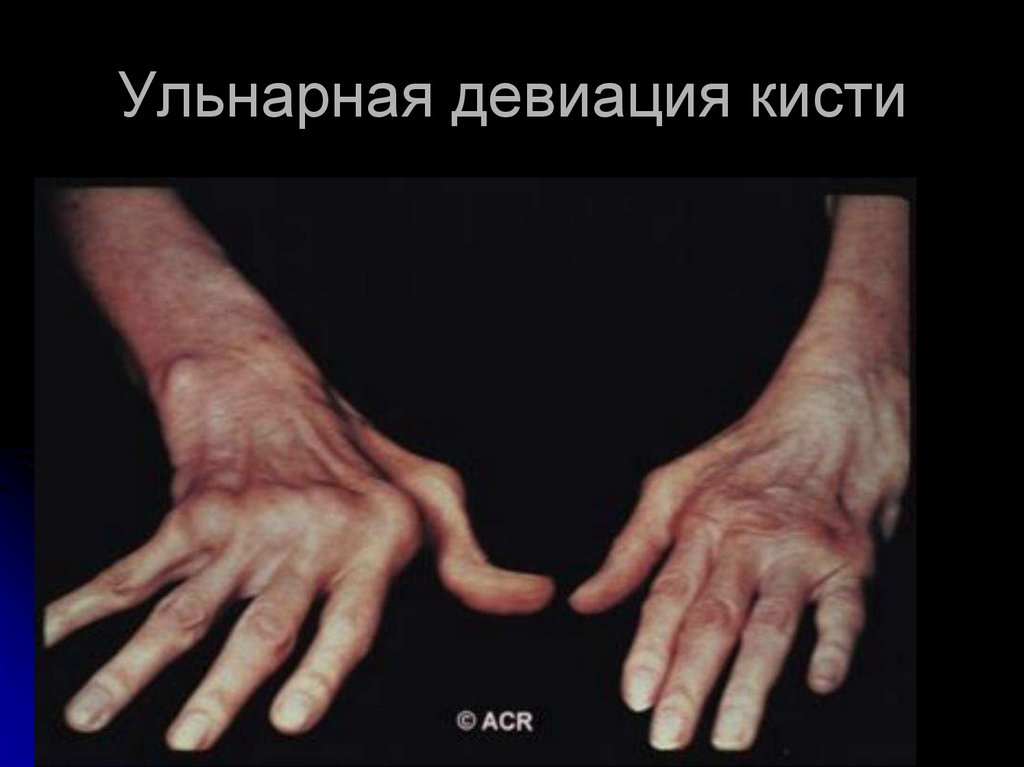
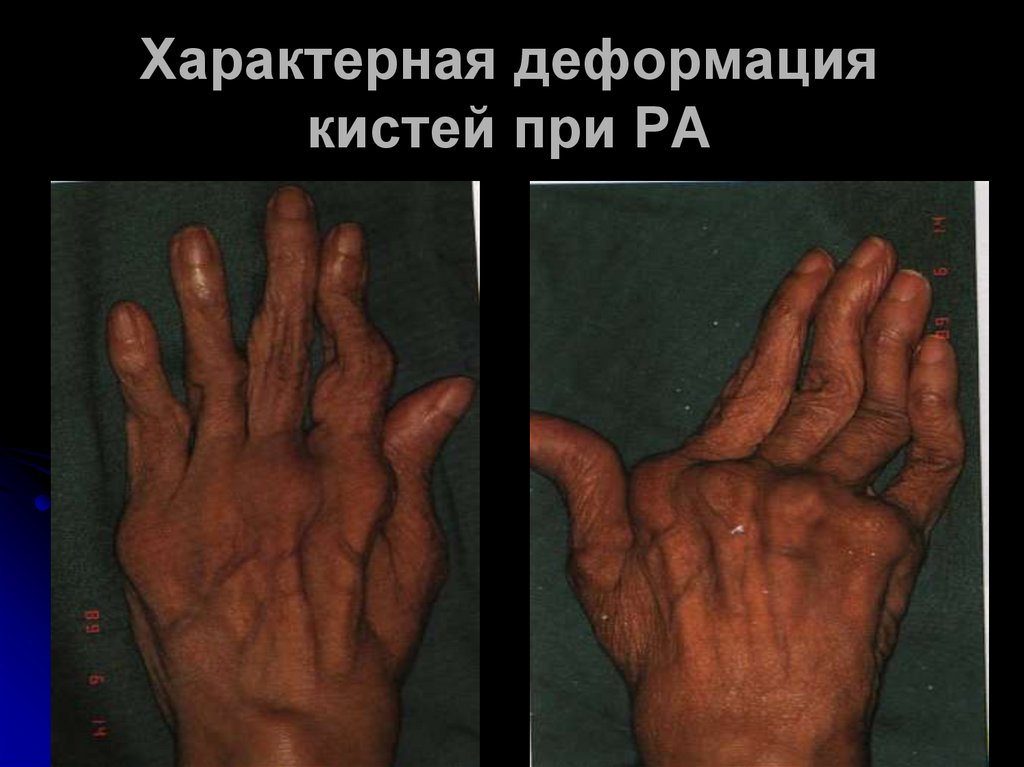
СУСТАВА. ИЗ-ЗА УЛЬНАРНОЙ ДЕВИАЦИИ
ПАЛЬЦЕВ РУК КИСТИ ПРИОБРЕТАЮТ ФОРМУ
"ЛАСТ МОРЖА".
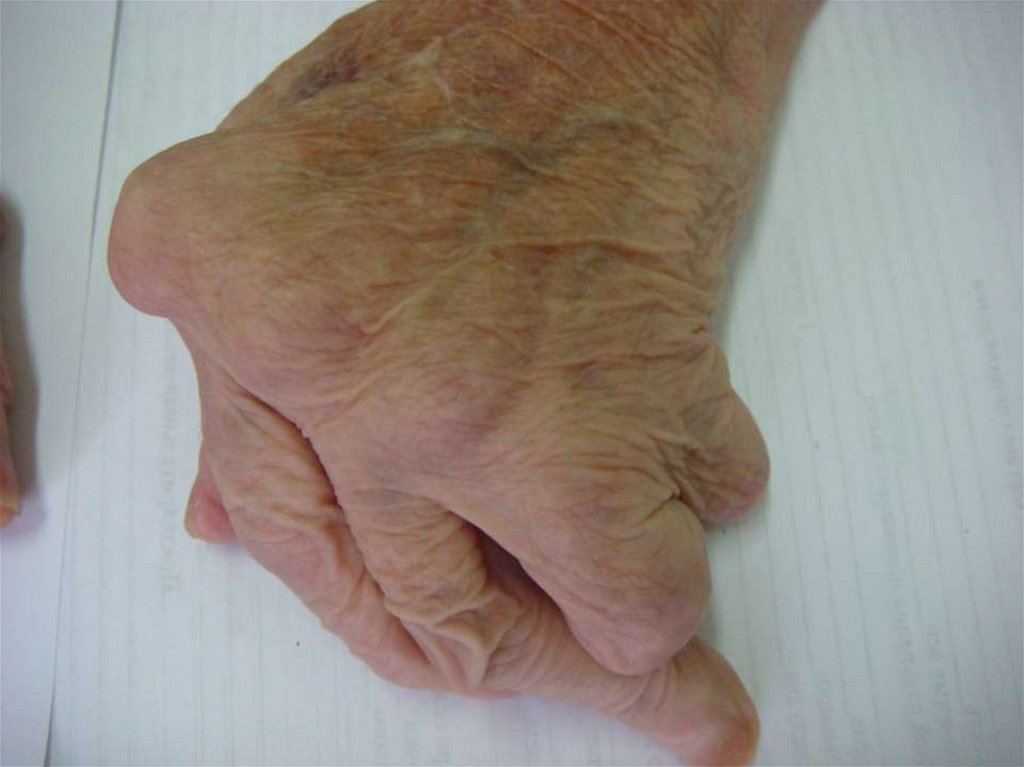
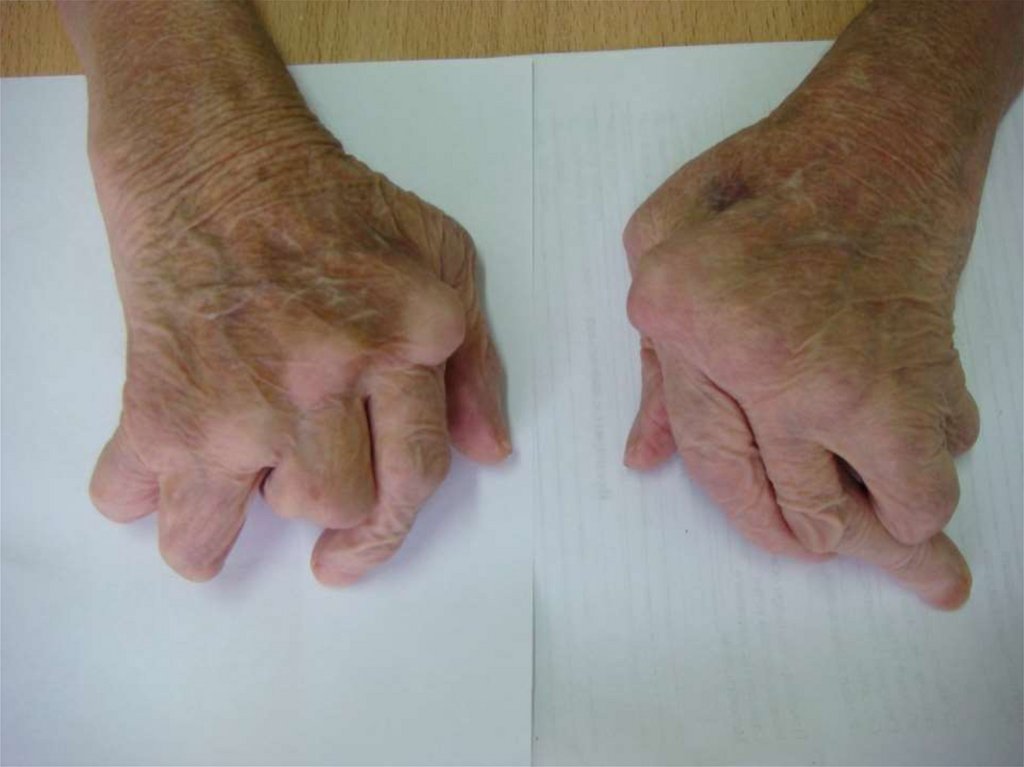
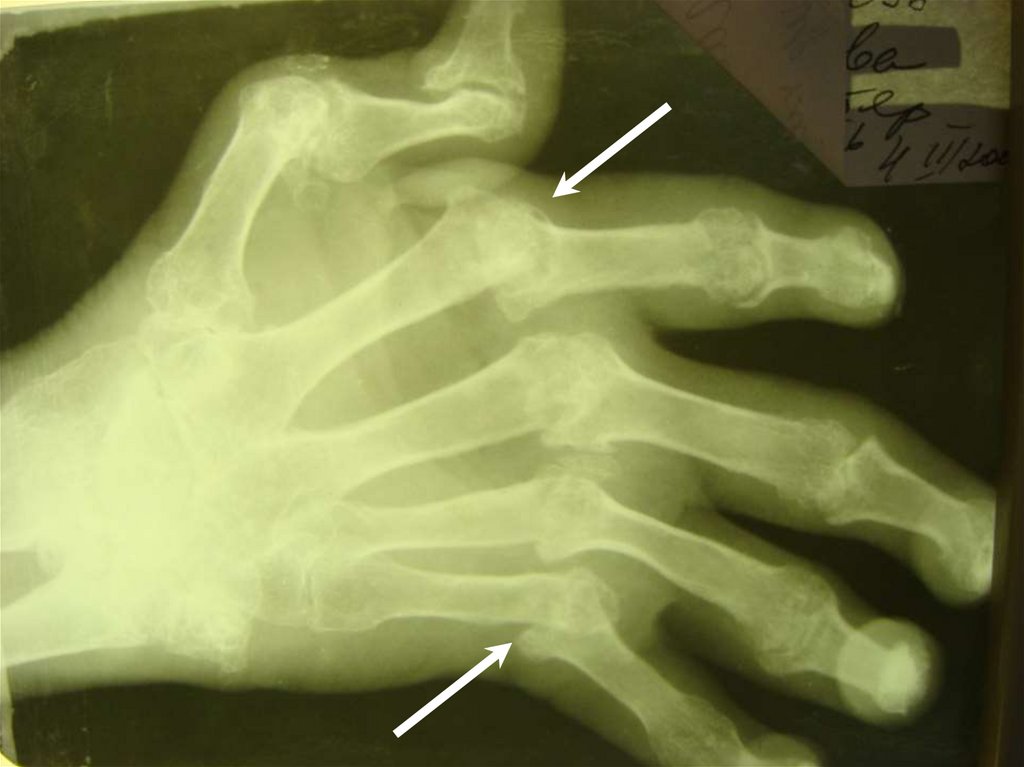
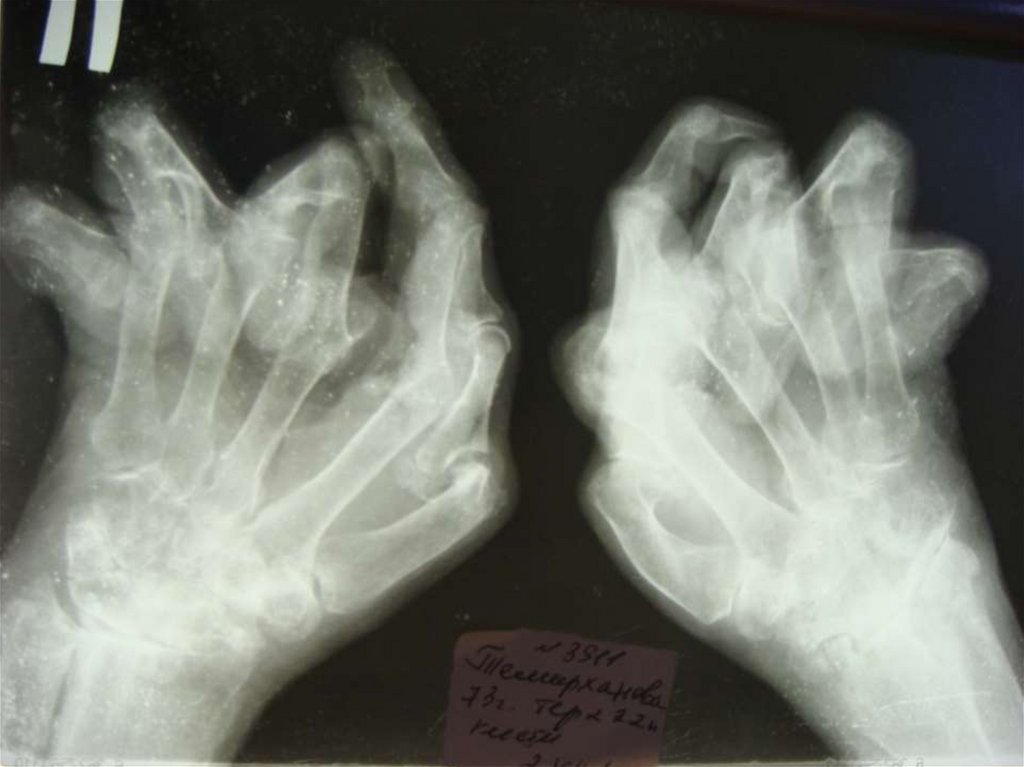
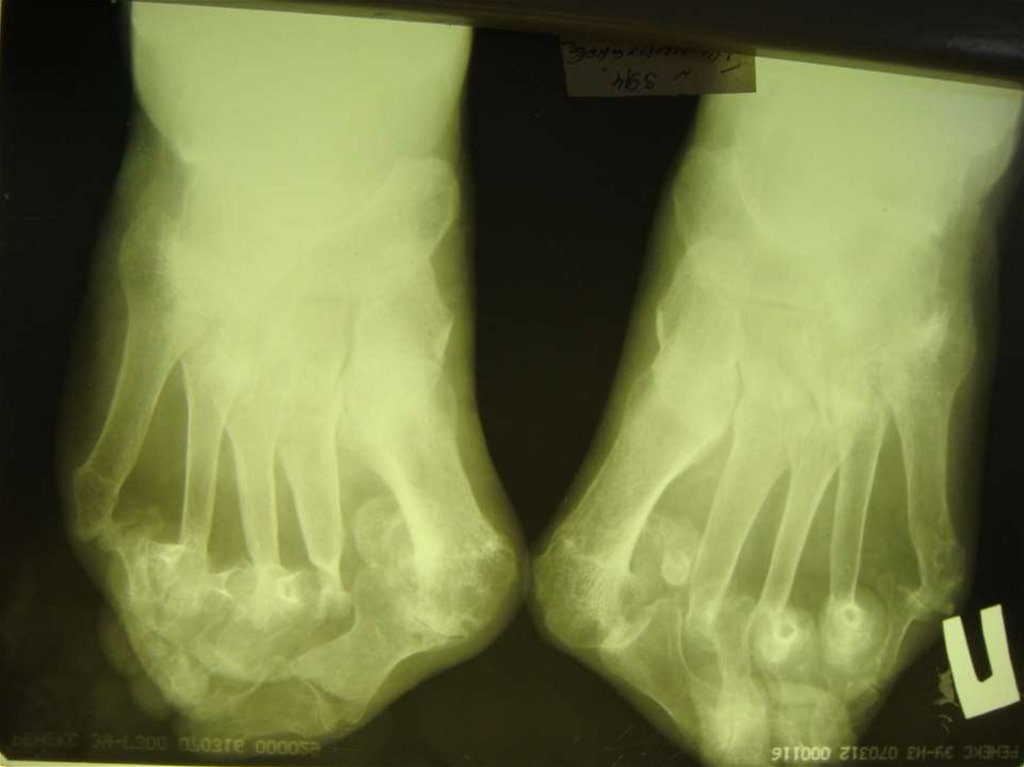
18.
Характерная деформация кистейпри РА
19.
Характерная деформациякистей при РА
20.
Ульнарная девиация кисти21.
Характерная деформациякистей при РА
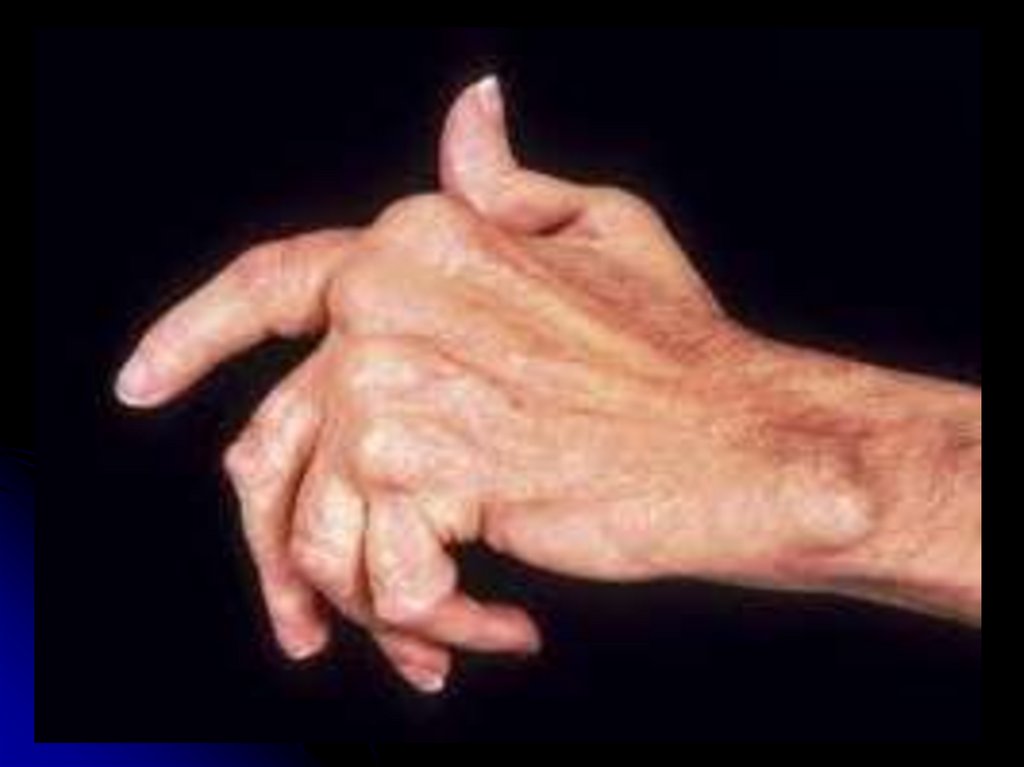
22.
Деформация кисти по типу"лебединая шея".
23.
24.
25.
26.
Классификационные диагностическиекритерии ревматоидного артрита 2010 года
Американского колледжа ревматологов
/Европейской лиги по борьбе с
ревматизмом (ACR/EULAR)
Целевая популяция (пациенты, подлежащие
обследованию):
● 1. Имеют по крайней мере 1 сустав, с клинически
очевидным синовитом (отеком);
● 2. Синовит нельзя объяснить другим заболеванием
a. Критерии классификации РА (бальный
алгоритм: суммируйте баллы категорий A-D;
b. Сумма балов 6 из 10 требуется для
определения у пациента подтвержденного РА
27.
Критерий A. Поражение суставов1 крупный сустав
0 балл
2-10 крупных сустава
1 балл
1-3 мелких сустава (с и без поражения крупных суставов) 2 б
4-10 мелких суставов (с и без поражения крупных суставов) 3б
>10 суставов (хотя бы 1 мелкий сустав) 5 балл
● Критерий B. Аутоиммунная серология (хотя бы 1
выполненный тест нужен для классификации)
Отрицательный РФ или негативные АЦА
0 балл
Низко-положительный РФ или низко-положительные АЦА 2бал
Высоко-положительный RFили высоко-положительные АЦА 3б
● Критерий C. Остро-фазовые реактанты (хотя бы 1
выполненный тест нужен для классификации)
Нормальный СРБ и нормальное СОЭ
0 балл
Повышенный СРБ и повышенное СОЭ
1 балл
● Критерий D. Длительность симптоматики
<6 недель
0 балл
≥6 недель
1 балл
ПАЦИЕНТЫ С СУММОЙ БАЛЛОВ МЕНЕЕ 6 из 10
НЕ КЛАССИФИЦИРУЮТСЯ КАК РА
28.
В диагностике раннего РА необходимо всегдадополнять выявление РФ выявлением
антицитруллиновых антител (АЦА) – антитела к
циклическому цитруллиновому пептиду и антитела
к модифицированному цитруллиннированному
виментину
● АМЦВ более чувствительный маркер РА и чаще
отмечается у серонегативных пациентов по
ревматоидному фактору. При использовании
сочетания РФ и АТ-МЦВ у 85-95% больных РА
удается выявить, по крайней мере, одну из
разновидностей этих антител, а отсутствие всех
маркеров свидетельствует за исключение диагноза
РА на любом этапе этого заболевания.
29.
РА с системными проявлениями● РА с системными проявлениями
встречается в 10-13% случаев, главным
образом у серопозитивных больных с
высокой активностью заболевания.
● Системные проявления развиваются через
несколько лет после суставного синдрома,
чаще протекая субклинически или
бессимптомно.
30.
РА с системными проявлениями● Наиболее часто поражаются плевра и легкие –
адгезивный или экссудативный плеврит с
небольшим выпотом, интерстициальная
пневмония, разная степень фиброза.
● Почки — субклинический амилоидоз,
проявляющийся стойкой протеинурией, реже
гломерулонефрит.
● Сердце - ревматоидный кардит,
миокардиодистрофия
● Различные васкулиты - носовые и маточные
кровотечения, церебральный синдром,
полиморфные кожные высыпания, гангрена
кончиков пальцев ("дигитальный васкулит").
31.
РА с системными проявлениями● К числу внесуставных атрибутов РА
принадлежат ревматоидные узелки,
которые можно обнаружить у 7-25%
больных.
● Плотные округлые безболезненные
фиброзные образования диаметром от 2—
3 мм до 2—3 см.
● Обычно располагаются на разгибательной
стороне предплечья вблизи локтя, на
тыльной поверхности мелких суставов
кисти, в области ахилловых сухожилий.
32.
Ревматоидные узелки33.
Синдром ФелтиСиндром Фелти встречается примерно у
1% больных РА.
● Достоверный по критериям АРА РА.
● Спленомегалия
● Лимфаденопатия
● Тромбоцитопения
● Анемия.
34.
Синдром Стилла взрослых(псевдосептический синдром)
● Встречается также у 1% больных РА.
● Наиболее тяжелая разновидность РА с
системными проявлениями.
● Знаменуется острым началом артрита,
гектической лихорадкой с ознобами, быстрым
похуданием, анемией, различными
висцеритами, множественными васкулитами,
которые возникают в пределах первого года
болезни.
● Через 1,5-2 года на R-граммах регистрируются
выраженные деструктивные изменения, разные
степени анкилоза.
35.
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА РА
● ДОА
● СКВ
● ПОДАГРА
● ПСОРИАТИЧЕСКИЙ АРТРИТ
● АНКИЛОЗИРУЮЩИЙ СПОНДИЛИТ
● РЕАКТИВНЫЙ АРТРИТ (С-М РЕЙТЕРА)
● РЕВМАТИЗМ
● ВИРУСНЫЕ АРТРИТЫ (ПАРВОВИРУС)
36.
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА РА
● СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
● БРУЦЕЛЛЕЗНЫЙ АРТРИТ
● РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
● БОЛЕЗНЬ БЕХЧЕТА
● РЕЦИДИВИРУЮЩИЙ ПОЛИХОНДРИТ
● ФИБРОМИАЛГИЯ
● ГИПЕРТРОФИЧЕСКАЯ
ОСТЕОАРТРОПАТИЯ
● САРКОИДОЗ
37.
КЛАССИФИКАЦИЯ РА1) РА БЕЗ СИСТЕМНЫХ ПРОЯВЛЕНИЙ (85—90%);
2) РА С СИСТЕМНЫМИ ПРОЯВЛЕНИЯМИ, ВКЛЮЧАЯ СИНДРОМ
ФЕЛТИ (10-15%).
• БЕЗ СИСТЕМНЫХ ПРОЯВЛЕНИЙ :
1) ПОЛИАРТРИТ — ПОРАЖЕНИЕ БОЛЕЕ ТРЕХ СУСТАВОВ,
2) ОЛИГОАРТРИТ — ПОРАЖЕНИЕ ДВУХ-ТРЕХ СУСТАВОВ И
3) МОНОАРТРИТ — ПОРАЖЕНИЕ ОДНОГО СУСТАВА.
• ПО ИММУННОЛОГИЧЕСКОМУ ПРИЗНАКУ
• СЕРОНЕГАТИВНЫЙ (РФ – ОТРИЦАТЕЛЬНЫЙ)
• СЕРОПОЗИТИВНЫЙ (РФ – ПОЛОЖИТЕЛЬНЫЙ
ПО АКТИВНОСТИ ВОСПАЛЕНИЯ:
1, 2, 3 СТЕПЕНИ
R-ЛОГИЧЕСКИЕ СТАДИИ РА (STEINBROCKER, 1949)
СТАДИЯ I,II,III,IV
ФУНКЦИОНАЛЬНАЯ НЕДОСТАТОЧНОСТЬ СУСТАВОВ
1 – ПРОФЕССИОНАЛЬНАЯ СПОСОБНОСТЬ СОХРАНЕНА
2 – ПРОФНЕПРИГОДЕН, НО ОБСЛУЖИВАЕТ СЕБЯ
3 – ПОЛНАЯ ИНВАЛИДНОСТЬ
38.
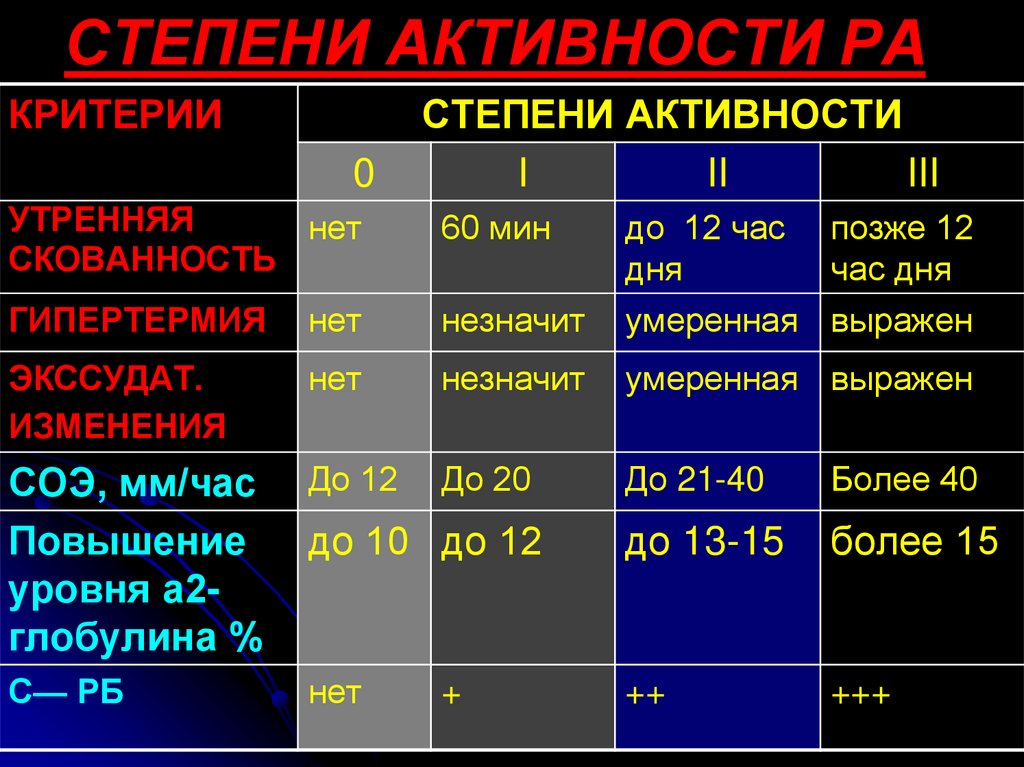
СТЕПЕНИ АКТИВНОСТИ РАКРИТЕРИИ
0
СТЕПЕНИ АКТИВНОСТИ
I
II
III
УТРЕННЯЯ
нет
СКОВАННОСТЬ
60 мин
до 12 час
дня
ГИПЕРТЕРМИЯ
нет
незначит
умеренная выражен
ЭКССУДАТ.
ИЗМЕНЕНИЯ
нет
незначит
умеренная выражен
СОЭ, мм/час
Повышение
уровня а2глобулина %
До 12
До 20
До 21-40
Более 40
до 10 до 12
до 13-15
более 15
С— РБ
нет
++
+++
+
позже 12
час дня
39.
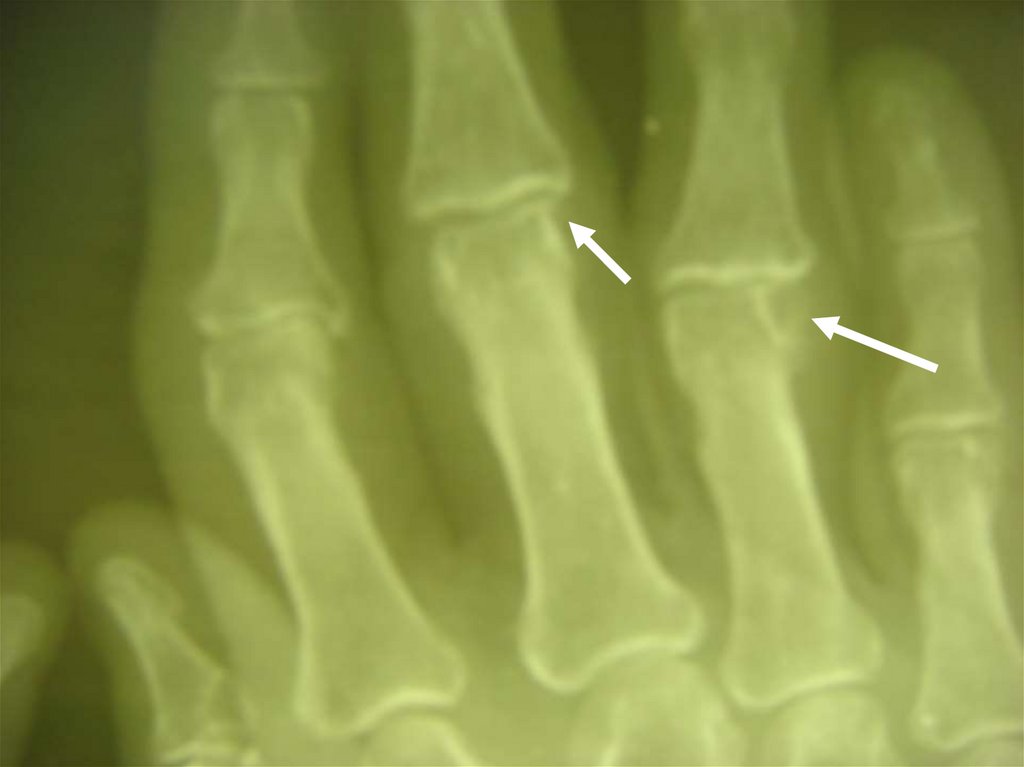
R-ЛОГИЧЕСКИЕ СТАДИИ РА(STEINBROCKER, 1949)
● СТАДИЯ I — ОКОЛОСУСТАВНОЙ ОСТЕОПОРОЗ БЕЗ
ДЕСТРУКТИВНЫХ ИЗМЕНЕНИЙ.
● СТАДИЯ II — НЕЗНАЧИТЕЛЬНОЕ СУЖЕНИЕ
СУСТАВНОЙ ЩЕЛИ, ЕДИНИЧНЫЕ УЗУРЫ КОСТЕЙ.
● СТАДИЯ III — ЗНАЧИТЕЛЬНОЕ РАЗРУШЕНИЕ ХРЯЩА И
КОСТИ: ВЫРАЖЕННОЕ СУЖЕНИЕ СУСТАВНОЙ ЩЕЛИ,
МНОЖЕСТВЕННЫЕ УЗУРЫ, ПОДВЫВИХИ, КОСТНЫЕ
КИСТЫ.
● СТАДИЯ IV — ПРИЗНАКИ III СТАДИИ + АНКИЛОЗ
40.
41.
42.
ёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёёё
43.
44.
45.
ЛЕЧЕНИЕ РА● В НАСТОЯЩЕЕ ВРЕМЯ ПРИНЯТА
КОНЦЕПЦИЯ РАННЕЙ, АГРЕССИВНОЙ
ТЕРАПИИ, Т.К. НАИБОЛЕЕ ВЫСОКАЯ
СКОРОСТЬ ДЕСТРУКЦИИ СУСТАВОВ,
ОПРЕДЕЛЯЮЩАЯ НЕБЛАГОПРИЯТНЫЙ
ПРОГНОЗ БОЛЕЗНИ, НАБЛЮДАЕТСЯ В
ДЕБЮТЕ РА.
● БПВП СЛЕДУЕТ НАЗНАЧАТЬ В ТЕЧЕНИЕ
3 МЕС С МОМЕНТА РАЗВИТИЯ БОЛЕЗНИ
● НПВП НАЗНАЧАЮТСЯ ТОЛЬКО С БПВП
46.
ЛЕЧЕНИЕ РА● ПРИМЕНЕНИЕ БАЗИСНЫХ ПРЕПАРАТОВ
ПРИ РАННЕМ РА ПОЗВОЛЯЕТ
МОДИФИЦИРОВАТЬ ТЕЧЕНИЕ БОЛЕЗНИ,
ПОЭТОМУ АКТИВНОЕ ЛЕЧЕНИЕ РА ДОЛЖНО
НАЧИНАТЬСЯ КАК МОЖНО РАНЬШЕ.
● РАННЯЯ ДИАГНОСТИКА И РАННЯЯ ТЕРАПИЯ
ЛЮБЫМИ БАЗИСНЫМИ
ПРОТИВОРЕВМАТИЧЕСКИМИ
ПРЕПАРАТАМИ ОПРЕДЕЛЯЮТ ОТДАЛЕННЫЙ
ПРОГНОЗ У ПАЦИЕНТОВ.
47.
БАЗИСНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕПРЕПАРАТЫ
ПРЕПАРАТ
ВРЕМЯ ЭФФЕКТА
ДОЗА
ГИДРОКСИХЛОРОХИН
(иммард 450 р №30)
2 — 6 мес
200 мг в день
СУЛЬФАСАЛАЗИН
(300 руб 500 мг №50)
1 — 2 мес
1000 мг 2—3 раза
МЕТОТРЕКСАТ
(700 руб 10мг №50)
1 — 2 мес
ЛЕФЛЮНОМИД
(АРАВА) ~~5000р№30
1—2 мес
7,5 - 20
мг/неделю
перорально, в/м
100 мг в день–3дня
затем 20 мг/сут
D-пеницилламин
3 – 6 мес
250-750 мг/день в/м
СОЛИ ЗОЛОТА
(ауротималат -
3 — 6 мес
25 - 50 мг каждые
2-4 нед, в/м
48.
Для лечения РА применяютсяСимптоматические средства:
-нестероидные противовоспалительные препараты;
-глюкокортикоиды.
Средства, модифицирующие течение заболевания:
аминохинолиновые (делагил, плаквенил, иммард)
метотрексат
сульфасалазин
лефлюнамид (Арава)
Биорепараты, контролирующие течение
заболевания
инфликсимаб (Ремикейд),
этанорцепт (энбрел) и др.
49.
НПВС с обезболивающейсилой опиоидов
Сила
обезболивания
1 тб 16 мг = 20 мг
морфина
Ксефокам – самый сильный ингибитор
ЦОГ
• Обладает превосходным анальгетическим
эффектом
• В состав Ксефокама и Ксефокам
Рапида входит Лорноксикам
49
50.
РЕКОМЕНДАЦИИ АМЕРИКАНСКОЙ КОЛЛЕГИИРЕВМАТОЛОГОВ (2002)
- СТАНДАРТНЫЕ НПВП;
- ИНГИБИТОРЫ ЦОГ-2 (мелоксикам (мовалис), целекоксиб
(целебрекс) и нимесулид);
- ГК (ВНУТРИСУСТАВНО, ПЕРОРАЛЬНО);
- БАЗИСНЫЕ ПРЕПАРАТЫ:
ГИДРОКСИХЛОРОХИН, СУЛЬФАСАЛАЗИН, МЕТОТРЕКСАТ,
СОЛИ ЗОЛОТА (ВНУТРИМЫШЕЧНО, ПЕРОРАЛЬНО),
АЗАТИОПРИН, D - ПЕНИЦИЛЛАМИН, ЛЕФЛЮНОМИД
(АРАВА);
- БИОЛОГИЧЕСКИЕ АГЕНТЫ: МОНОКЛОНАЛЬНЫЕ
АНТИТЕЛА (МАТ) К ФАКТОРУ НЕКРОЗА ОПУХОЛИ (ФНОА)
– РЕМИКЕЙД И ДР.
51.
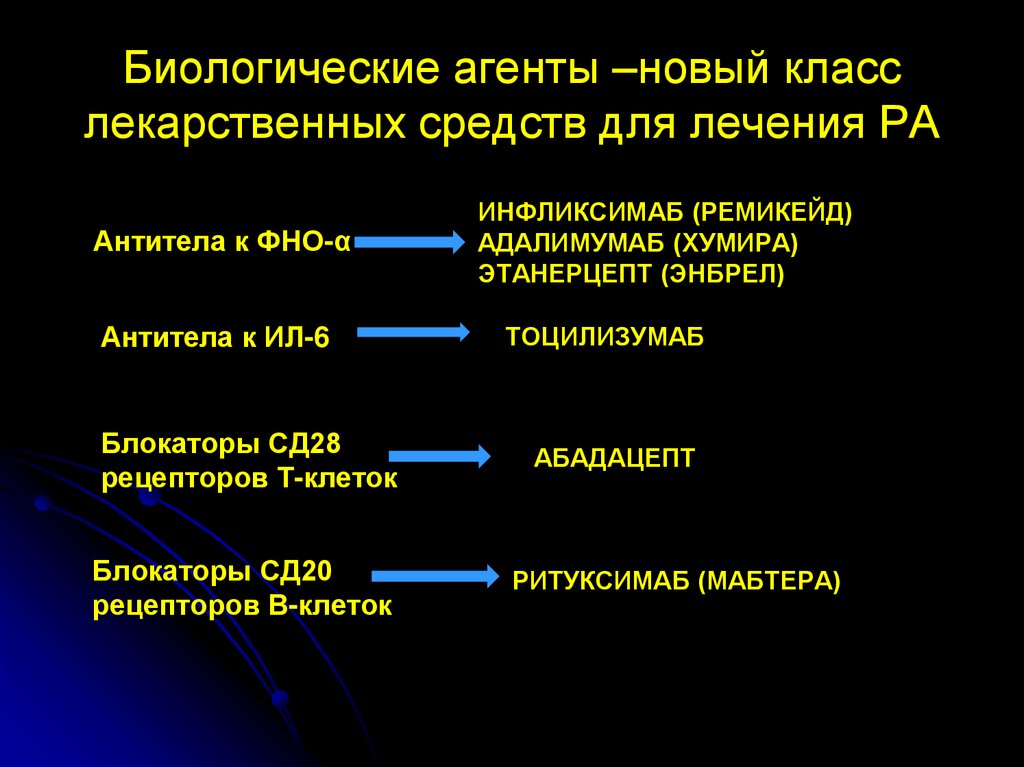
Биологические агенты –новый класслекарственных средств для лечения РА
Антитела к ФНО-α
Антитела к ИЛ-6
Блокаторы СД28
рецепторов Т-клеток
Блокаторы СД20
рецепторов В-клеток
ИНФЛИКСИМАБ (РЕМИКЕЙД)
АДАЛИМУМАБ (ХУМИРА)
ЭТАНЕРЦЕПТ (ЭНБРЕЛ)
ТОЦИЛИЗУМАБ
АБАДАЦЕПТ
РИТУКСИМАБ (МАБТЕРА)
52.
53.
Подагра – системноезаболевание, в основе
которого лежит
нарушение пуринового
обмена, характеризующееся повышением
содержания мочевой
кислоты в крови с
избыточным
отложением солей
мочевой кислоты в
тканях, что приводит к
поражению суставов,
почек и других
внутренних органов
54.
Актуальность проблемыподагры
▪ абсолютное увеличение больных – по данным
эпидемиологических исследований, проведенных
в Европе и США в 70-е годы, подагрой болеет до
2% взрослого населения
▪ поздняя диагностика в связи с недооценкой
классических ранних признаков заболевания и
многообразием вариантов начала и течения
болезни
▪ сдвиг дебюта болезни на более ранний возраст
(до 30 лет) и более частое поражение женщин
▪ сочетание подагры с другими заболеваниями
суставов
55.
Пуриновый обмен исодержание мочевой кислоты
▪ Запасы мочевой кислоты в форме урата натрия
в организме составляют 1000 мг при скорости
обновления 650 мг/сут.
▪ Концентрация его в сыворотке зависит от пола
и возраста, роста, массы тела, уровня
артериального давления, функции почек и
употребления спиртных напитков.
▪ Нормальная концентрация мочевой кислоты в
сыворотке женщин детородного возраста
составляет 0,24-0,36 ммоль/л, мужчин – 0,3-0,42
ммоль/л.
▪ Содержание мочевой кислоты свыше этого
уровня расценивается как гиперурикемия с
высоким риском развития подагры.
56.
Патогенетические типыгиперурикемии и подагры
Первичная подагра –
мультифакториальное
наследственное заболевание
Метаболический
тип
Почечный
тип
Смешанный
тип
57.
Патогенезметаболического типа
гиперурикемии
▪ обусловлен генетически
детерминированными нарушениями в
системе ферментов, принимающих участие
в процессе ресинтеза нуклеотидов из
пуринов (снижение активности
амидофосфорибозилтрансферазы,
повышение активности
фосфорибозилпирофосфатазы)
▪ характеризуется высокой уратурией и
нормальным клиренсом мочевой кислоты
58.
Патогенез почечноготипа гиперурикемии
▪ связан с неспособностью почек
▪
компенсировать уратную нагрузку
увеличением канальцевой экскреции
характеризуется низкой уратурией и
низким клиренсом мочевой кислоты
59.
Патогенез смешанноготипа гиперурикемии
▪ сочетает метаболические и
почечные механизмы
▪ характеризуется нормальной или
сниженной уратурией и
нормальным клиренсом мочевой
кислоты
60.
Вторичная гиперурикемия▪ На фоне почечной недостаточности, в
результате которой уменьшается выделение
мочевой кислоты из организма
▪ При усиленной пролиферации, массовой
гибели и распаде клеток (при бластном кризе
в клинике лейкозов, в процессе
химиотерапии злокачественных
новообразований (синдром распада
опухоли), гемолизе и рабдомиолизе)
▪ На фоне длительного приема ряда
лекарственных препаратов - диуретиков,
салицилатов в дозе свыше 2 г/сут,
никотиновой кислоты, леводопа,
циклоспорина
61.
Факторы, способствующиеразвитию подагры
▪ переедание, особенно употребление
преимущественно мясной пищи
▪ употребление алкогольных напитков, в
первую очередь, пива и виноградных вин
▪ малоподвижный образ жизни
▪ резкая дегидратация, в том числе
развивающаяся вследствие употребления
мочегонных препаратов
62.
Фазы патогенеза подагры▪ Гиперурикемия и накопление
уратов в организме
▪ Отложение уратов в тканях
▪ Острое подагрическое воспаление в
ответ на выпадение кристаллов
урата натрия в тканях
63.
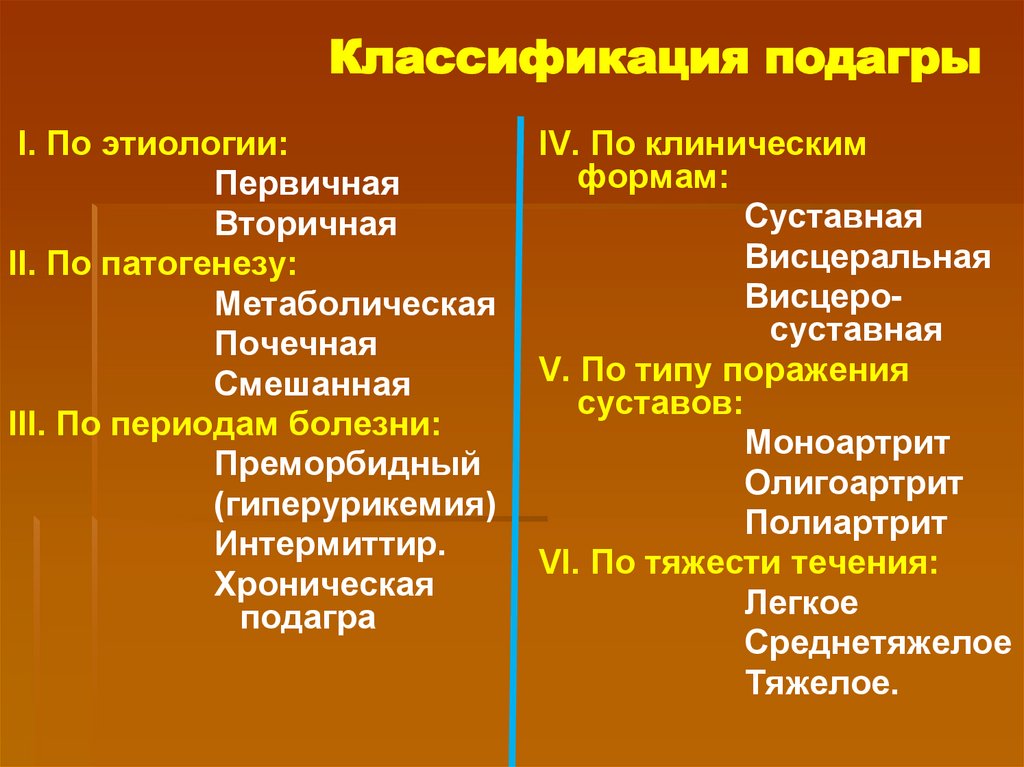
Классификация подагрыI. По этиологии:
Первичная
Вторичная
II. По патогенезу:
Метаболическая
Почечная
Смешанная
III. По периодам болезни:
Преморбидный
(гиперурикемия)
Интермиттир.
Хроническая
подагра
IV. По клиническим
формам:
Суставная
Висцеральная
Висцеросуставная
V. По типу поражения
суставов:
Моноартрит
Олигоартрит
Полиартрит
VI. По тяжести течения:
Легкое
Среднетяжелое
Тяжелое.
64.
Клиническая картинаподагры
▪ Подагрический артрит
▪ Тофусы
▪ Подагрическая висцеропатия
● нефропатия
● рецидивирующие флебиты
● конъюнктивиты
● фарингиты
65.
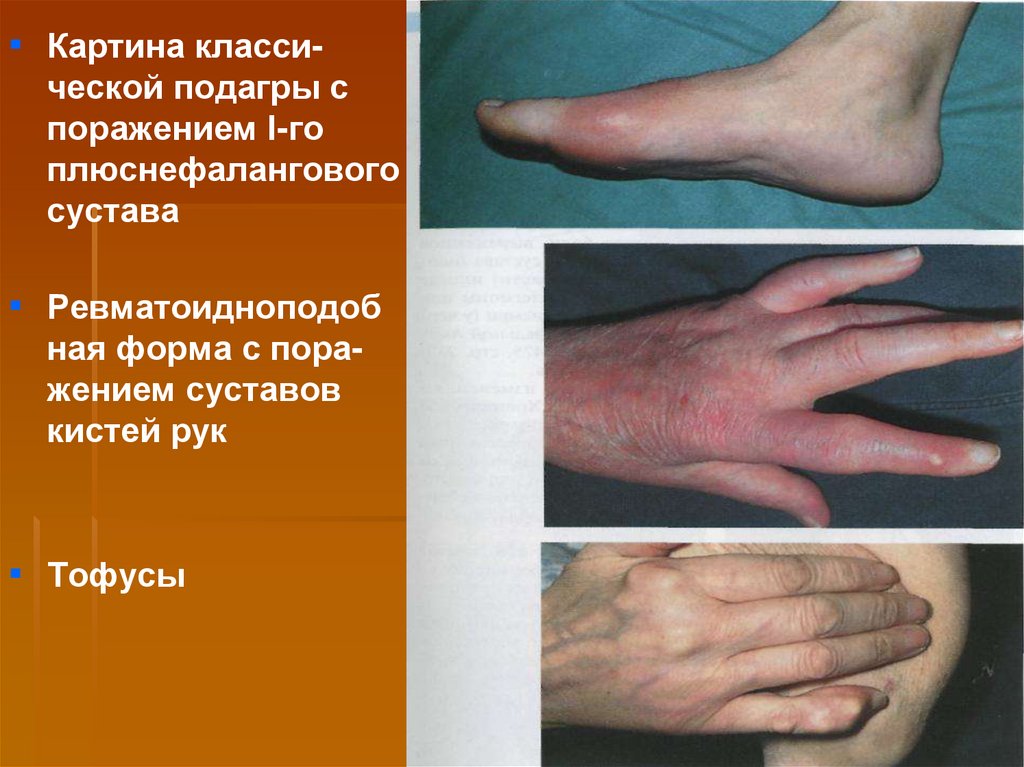
▪ Картина классической подагры споражением I-го
плюснефалангового
сустава
▪ Ревматоидноподоб
ная форма с поражением суставов
кистей рук
▪ Тофусы
66.
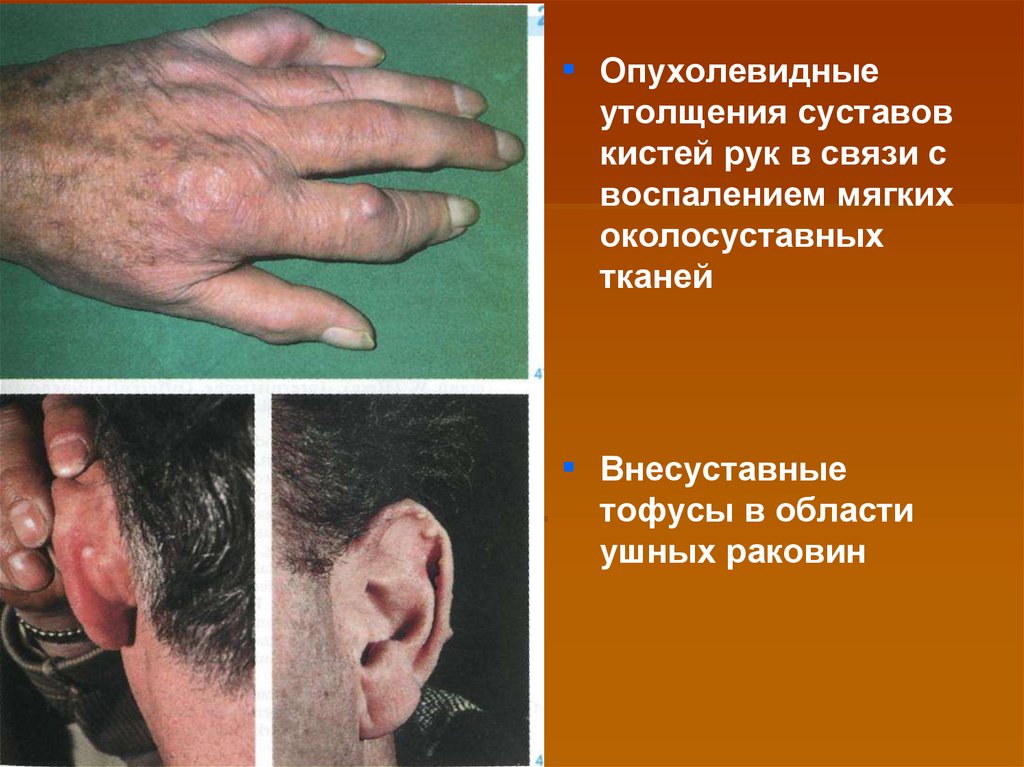
▪ Опухолевидныеутолщения суставов
кистей рук в связи с
воспалением мягких
околосуставных
тканей
▪ Внесуставные
тофусы в области
ушных раковин
67.
Типичный острый приступ (классический) наблюдается в 50-80%случаев. Возникает чаще всего среди полного здоровья, внезапно,
нередко среди ночи.
У части больных возможны продромальные явления в виде слабости,
повышенной утомляемости, субфебрилитета, головных болей, артралгии.
Провоцируют приступ жирная пища, алкоголь, переохлаждение, травма.
Приступ начинается внезапно, чаще ночью, появляются резчайшие боли
в I плюснефаланговом суставе (большом пальце стопы), сустав быстро
припухает, кожа над ним краснеет, затем становится синевато-багровой,
горячей, температура тела повышается до 38-39°, кожа над суставом
блестит, напряжена, функция сустава нарушена, больной обездвижен.
68.
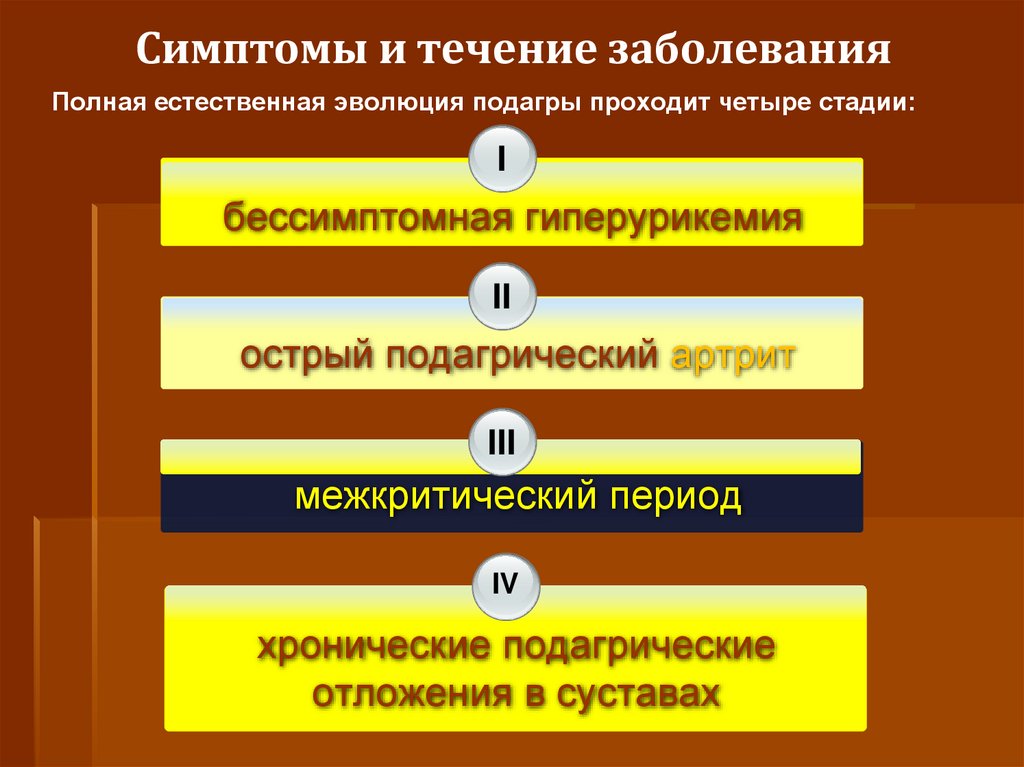
Симптомы и течение заболеванияПолная естественная эволюция подагры проходит четыре стадии:
I
бессимптомная гиперурикемия
II
острый подагрический артрит
III
межкритический период
IV
хронические подагрические
отложения в суставах
69.
Программа диагностикиподагры
▪ общий анализ крови и мочи
▪ биохимический анализ крови (общий белок,
белковые фракции, серомукоид, сиаловые
кислоты, фибрин, С-реактивный белок, мочевая
кислота, мочевина, креатинин)
▪ пробы Реберга и Зимницкого
▪ рентгенография пораженных суставов
▪ исследование синовиальной жидкости и
пунктатов тофусов (в сложных для диагностики
случаях)
▪ для диагностики подагрической почки – УЗИ,
экскреторная урография, консультация уролога
70.
Дифференциальнаядиагностика подагры
▪ острый инфекционный артрит
▪ реактивный (инфекционноаллергический) артрит
▪ ревматический полиартрит
▪ ревматоидный артрит
▪ деформирующий остеоартроз
▪ псевдоподагра
▪ псориатическая артропатия
▪ синдром Рейтера
71.
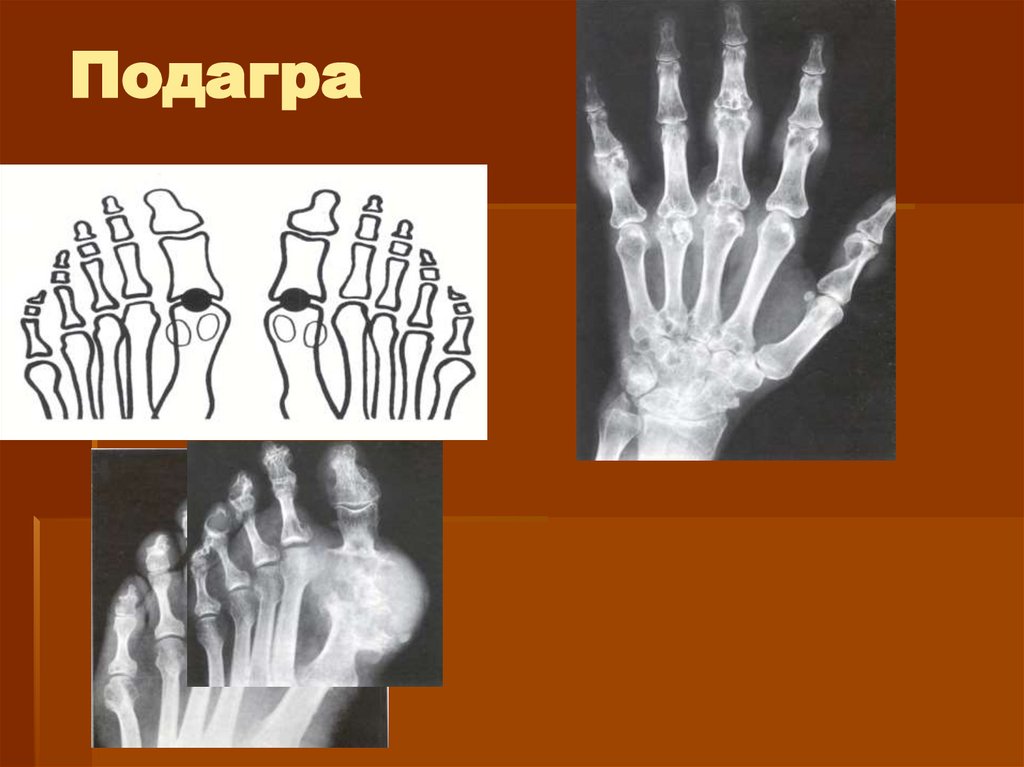
Подагра72.
Варианты течения подагры▪ Легкое: приступы артрита 1–2 раза в год и
захватывают не более 2 суставов, нет поражения
почек и деструкции суставов, тофусы отсутствуют
или они единичные и не превышают 1 см в
диаметре.
▪ Средней тяжести: 3–5 приступов в год, поражение
2–4 суставов, умеренно выраженная костносуставная деструкция, множественные мелкие
тофусы, поражение почек ограничено почечнокаменной болезнью.
▪ Тяжелое: частота приступов более 5 в год,
множественное поражение суставов, множественные
тофусы крупных размеров, выраженная нефропатия.
73.
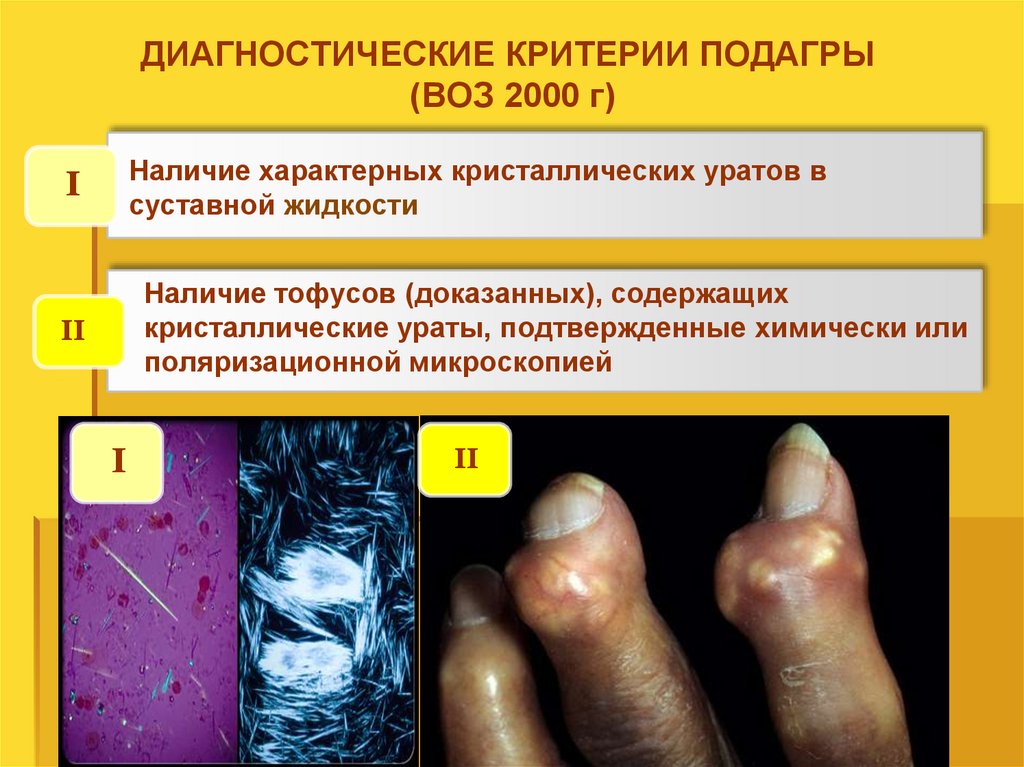
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПОДАГРЫ(ВОЗ 2000 г)
I
Наличие характерных кристаллических уратов в
суставной жидкости
II
Наличие тофусов (доказанных), содержащих
кристаллические ураты, подтвержденные химически или
поляризационной микроскопией
I
II
74.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПОДАГРЫ(ВОЗ 2000 г)
Наличие как минимум 6 из 12 ниже представленных признаков:
III 1.более чем одна острая атака артрита в анамнезе;
2.максимум воспаления сустава уже в первые сутки;
3.моноартикулярный характер артрита;
4.гиперемия кожи над пораженным суставом;
5.припухание или боль, локализованные в I плюснефаланговом суставе;
6.одностороннее поражение суставов свода стопы;
7.узелковые образования, напоминающие тофусы;
8.гиперурикемия;
9.одностороннее поражение I плюснефалангового сустава;
10.асимметричное припухание пораженного сустава;
11.обнаружение на рентгенограммах субкортикальных кист без
эрозий;
12.отсутствие микробов в суставной жидкости.
75.
Основные задачи терапии подагрическогоартрита
:
❖купирование острых приступов болезни;
❖ снижение содержания уратов в организме;
❖ лечение хронического полиартрита;
❖ воздействие на внесуставную патологию.
76.
Принципы диетическойтерапии подагры
▪ Гипокалорийная диета с целью
снижения массы тела
▪ Снижение потребления пуринов,
белков и липидов (1 г/кг в сутки)
▪ Обильное щелочное питье (до 2-3
л/сут)
▪ Исключение потребления алкоголя,
крепкого чая и кофе
77.
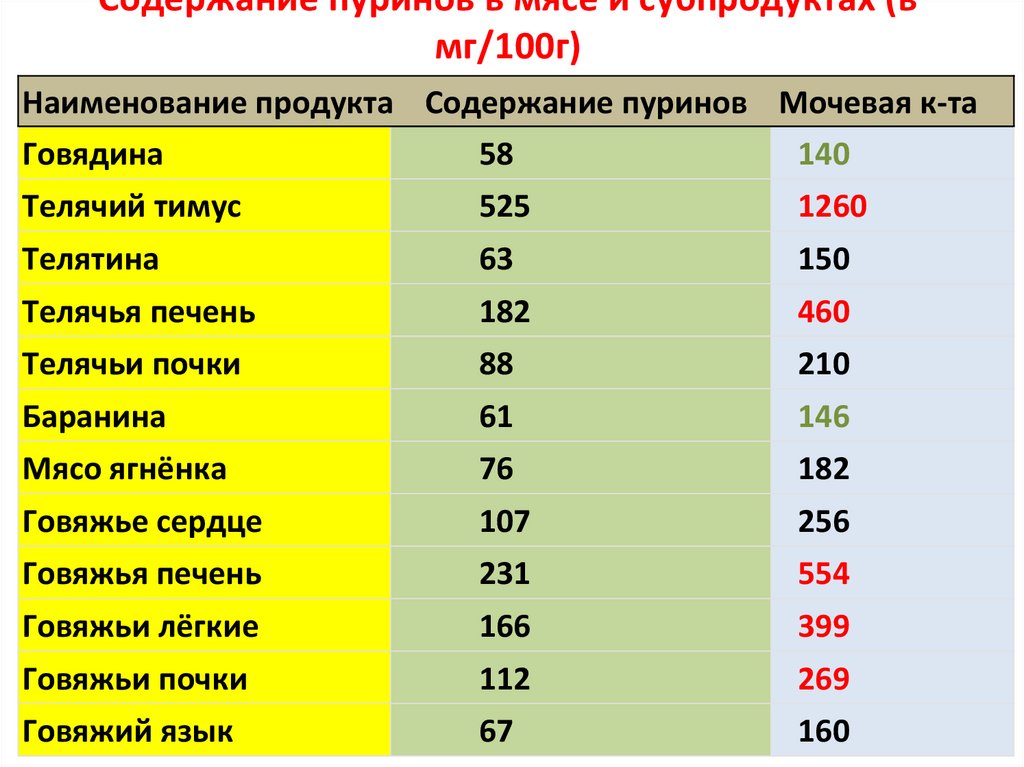
Содержание пуринов в мясе и субпродуктах (вмг/100г)
Наименование продукта Содержание пуринов Мочевая к-та
Говядина
58
140
Телячий тимус
525
1260
Телятина
63
150
Телячья печень
182
460
Телячьи почки
88
210
Баранина
61
146
Мясо ягнёнка
76
182
Говяжье сердце
107
256
Говяжья печень
231
554
Говяжьи лёгкие
166
399
Говяжьи почки
112
269
Говяжий язык
67
160
78.
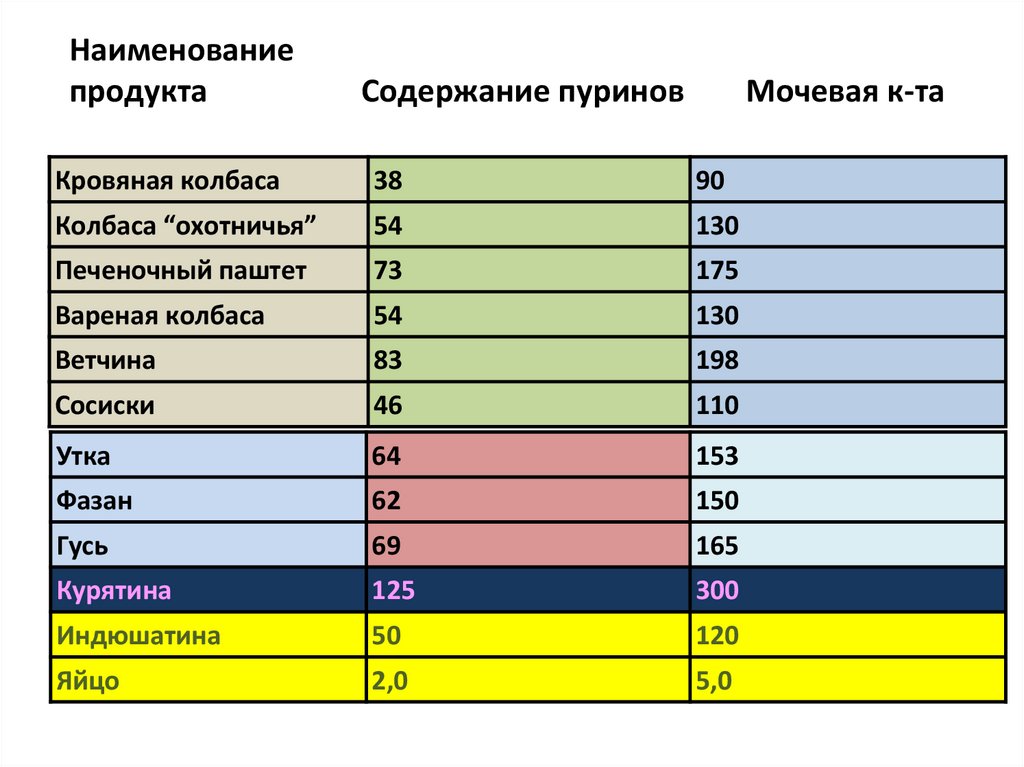
Наименованиепродукта
Содержание пуринов
Кровяная колбаса
38
90
Колбаса “охотничья”
54
130
Печеночный паштет
73
175
Вареная колбаса
54
130
Ветчина
83
198
Сосиски
46
110
Утка
64
153
Фазан
62
150
Гусь
69
165
Курятина
125
300
Индюшатина
50
120
Яйцо
2,0
5,0
Мочевая к-та
79.
Содержание пуринов в продуктах(в мг/100г)
• Чай
• Какао
• Кофе
• Шоколад
2800
1900
1200
620
80.
Лечение больного с острымподагрическим артритом
▪ Полный покой
▪ Малокалорийная пища
▪ Обильное щелочное питье
▪ Нестероидные противовоспалительные
препараты
▪ Колхицин по схеме:
1-е сутки – 4 мг
2-е сутки – 3 мг
3-и сутки – 2,5 мг
4-е сутки – 2 мг
5-8-е сутки – 1,5 мг
▪ В/суставное введение гидрокортизона 25-100 мг
81.
Базисная терапия подагры▪ Урикодепрессивные
средства (снижение
синтеза мочевой
кислоты) –
аллопуринол, начиная
с 300-400 мг/сут в
течение 4-6 месяцев
▪ Урикозурические
средства (снижение
реабсорбции
уратов в почечных
канальцах) –
этамид,
пробенецид,
антуран, этамид,
кетазон, дезурик
курсами
82.
Гипоурикемические средстваПОКАЗАНЫ ПРИ:
1. частых приступах артрита,
2. поражении почек,
3. значительном повышении концентрации мочевой
кислоты в крови и моче.
▪
За 5–7 дней до начала гипоурикемической терапии
назначают колхицин (0,5 мг внутрь 2 раза в сутки)
для профилактики обострения артрита.
▪
Если при нормальном уровне мочевой кислоты
приступы не возникают в течение 6–8 нед,
колхицин отменяют.
83.
Аллопуринол▪ ингибирует ксантиноксидазу, снижая
выработку мочевой кислоты.
Начинают терапию с дозы 50 мг, далее под
контролем уровня мочевой кислоты
каждые 2 нед. увеличивают дозу на 50 мг до
достижения нормоурикемии.
Во время обострения подагры аллопуринол
противопоказан!!!
84.
Поддерживающая доза аллопуринола❖ не более 100 мг/сут,
❖ максимум 200 мг/сут.
Для больных с хронической почечной
недостаточностью рекомендуется
поддерживающая доза 50 мг/сут.
Дозу уменьшают при нарушении функции
печени.
85.
Методы физиотерапии подагры(рассасывающий и аналгетический
эффекты)
▪ диатермия
▪ электрофорез с литием
▪ фонофорез с гидрокортизоном
▪ грязевые и парафиновые аппликации
▪ диадинамотерапия
▪ радоновые и сероводородные ванны
▪ массаж
▪ ЛФК
86.
ИСКЛЮЧИТЬИз питания больных подагрой должны быть исключены
мясные бульоны и супы, а также жареные мясо и рыба,
поскольку при жарении все пурины остаются в продуктах.































































 medicine
medicine