Similar presentations:
Аномалии развития женских половых органов
1. Аномалии развития женских половых органов
2.
• Пороки развития матки по данным ряда исследованийявляются
спорадическими
(случайными)
или
многофакторными. Однако описаны случаи семейных
аномалий и аномалий развития, в экспрессии (возникновении)
которых отмечены генетические нарушения.
• Пороки развития женских половых органов часто сочетаются с
пороками развития мочевыделительной системы вследствие
общности онтогенеза из мезодермы — среднего зародышевого
листка.
• Пороки развития мочеполовой системы занимают 4-е место
(9,7%) среди всех аномалий развития.
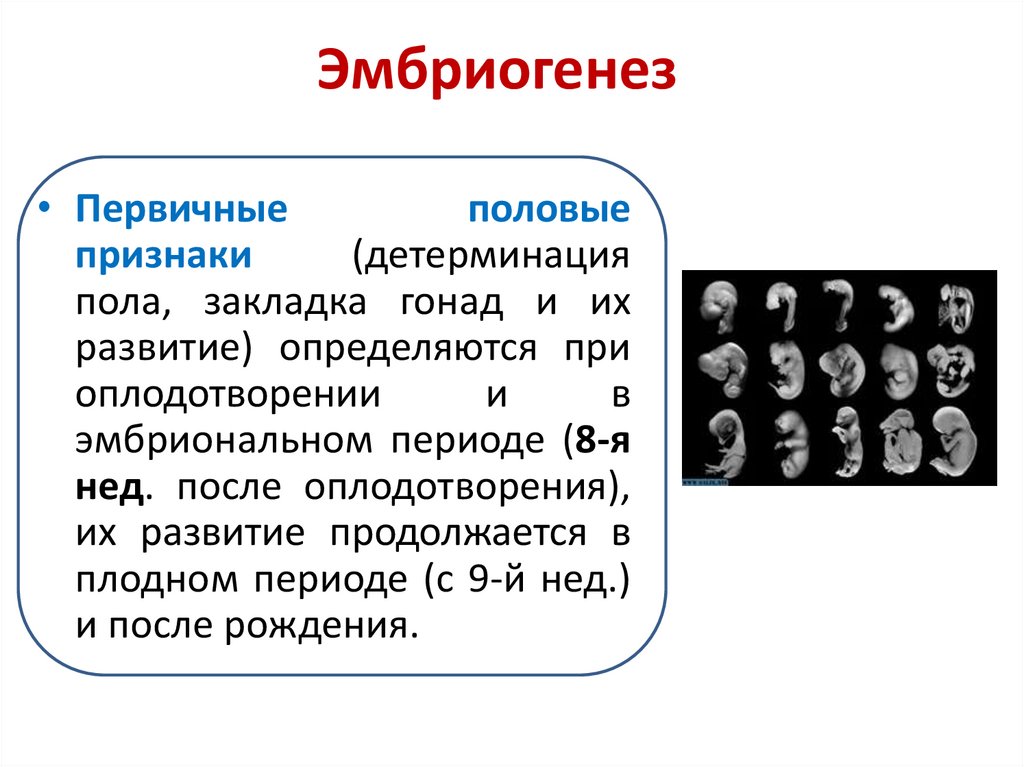
3. Эмбриогенез
• Первичныеполовые
признаки
(детерминация
пола, закладка гонад и их
развитие) определяются при
оплодотворении
и
в
эмбриональном периоде (8-я
нед. после оплодотворения),
их развитие продолжается в
плодном периоде (с 9-й нед.)
и после рождения.
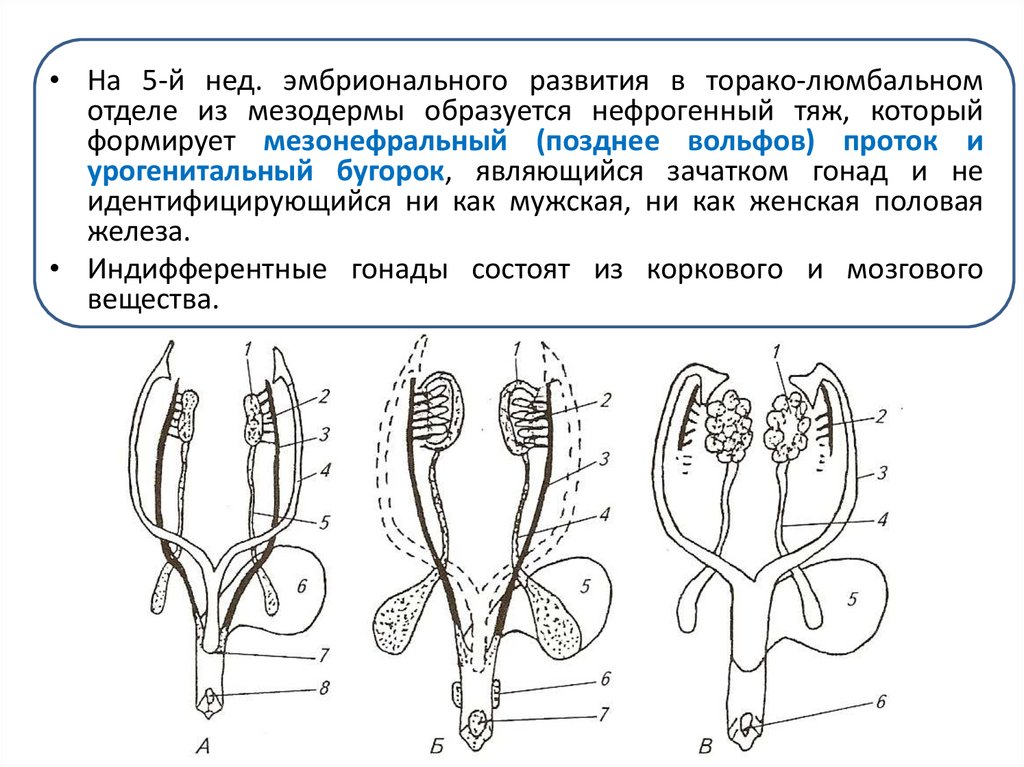
4.
• На 5-й нед. эмбрионального развития в торако-люмбальномотделе из мезодермы образуется нефрогенный тяж, который
формирует мезонефральный (позднее вольфов) проток и
урогенитальный бугорок, являющийся зачатком гонад и не
идентифицирующийся ни как мужская, ни как женская половая
железа.
• Индифферентные гонады состоят из коркового и мозгового
вещества.
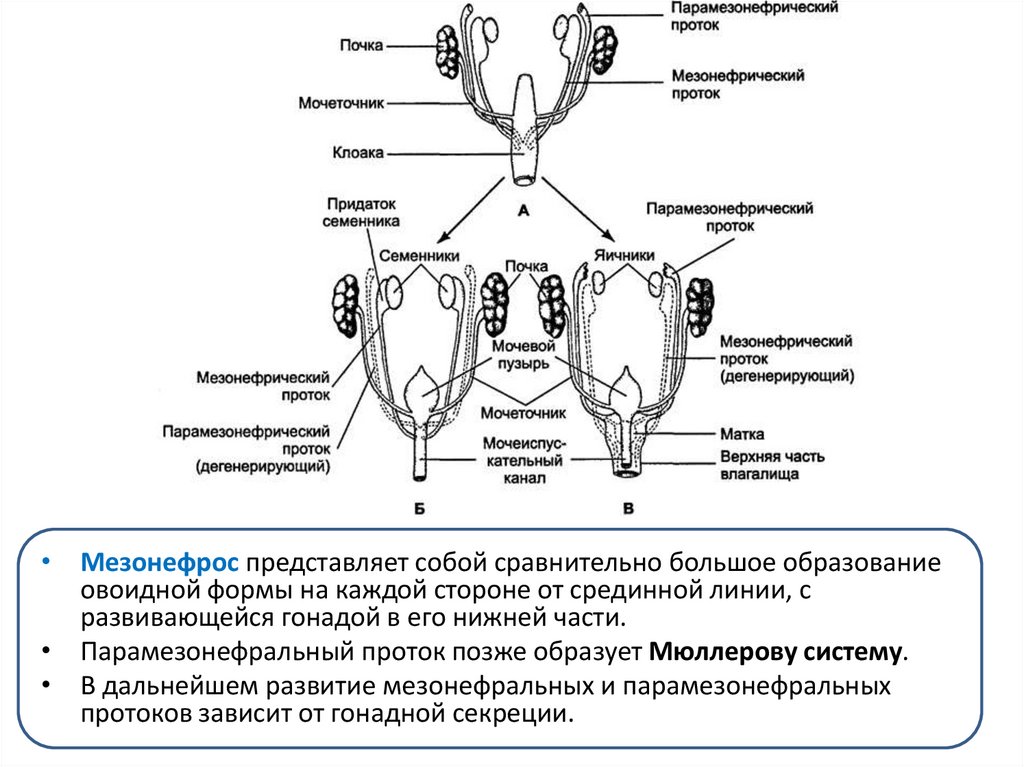
5.
• Мезонефрос представляет собой сравнительно большое образованиеовоидной формы на каждой стороне от срединной линии, с
развивающейся гонадой в его нижней части.
• Парамезонефральный проток позже образует Мюллерову систему.
• В дальнейшем развитие мезонефральных и парамезонефральных
протоков зависит от гонадной секреции.
6.
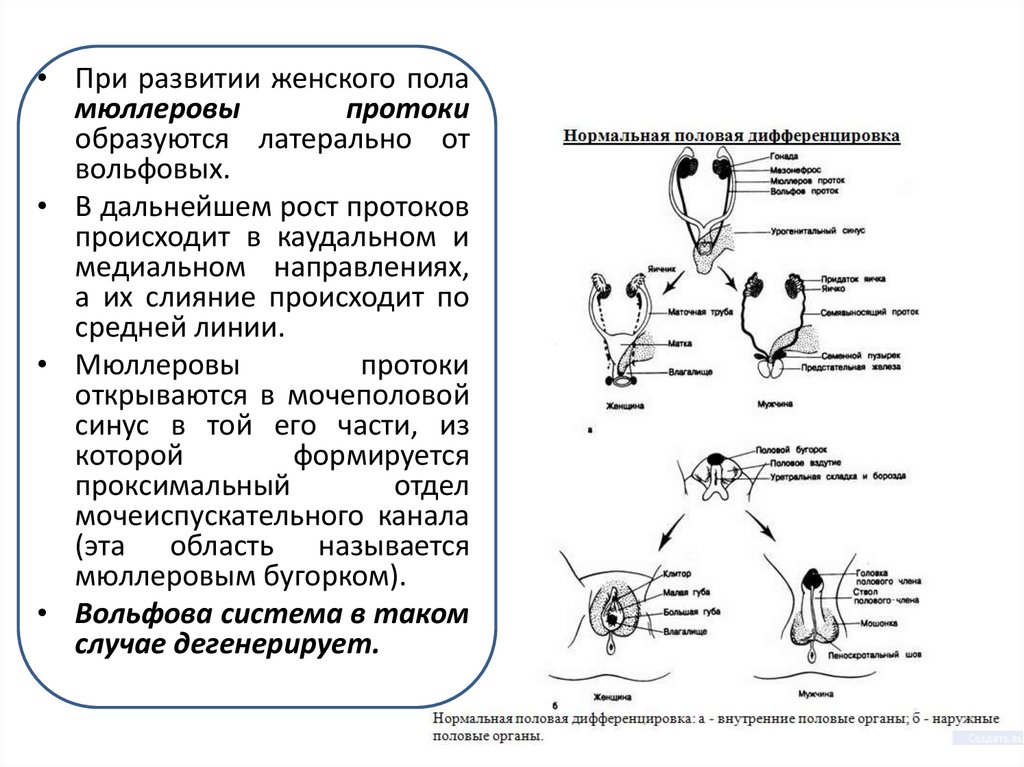
• При развитии женского поламюллеровы
протоки
образуются латерально от
вольфовых.
• В дальнейшем рост протоков
происходит в каудальном и
медиальном направлениях,
а их слияние происходит по
средней линии.
• Мюллеровы
протоки
открываются в мочеполовой
синус в той его части, из
которой
формируется
проксимальный
отдел
мочеиспускательного канала
(эта область называется
мюллеровым бугорком).
• Вольфова система в таком
случае дегенерирует.
7. Вольфовы протоки играют важную роль в развитии мочевых путей и половых органов:
Вольфовы протоки играют важную роль в развитиимочевых путей и половых органов:
1. Вольфовы протоки растут в
каудальном направлении и открываются
в клоаку, обеспечивая выведение
секрета первичной почки в амнион.
2. Вольфовы протоки участвуют в
закладке окончательной почки.
3. У эмбрионов мужского пола из
вольфовых протоков формируются
семявыносящие пути.
4. У эмбрионов женского пола вольфовы
протоки индуцируют закладку
мюллеровых протоков, а затем
подвергаются обратному развитию.
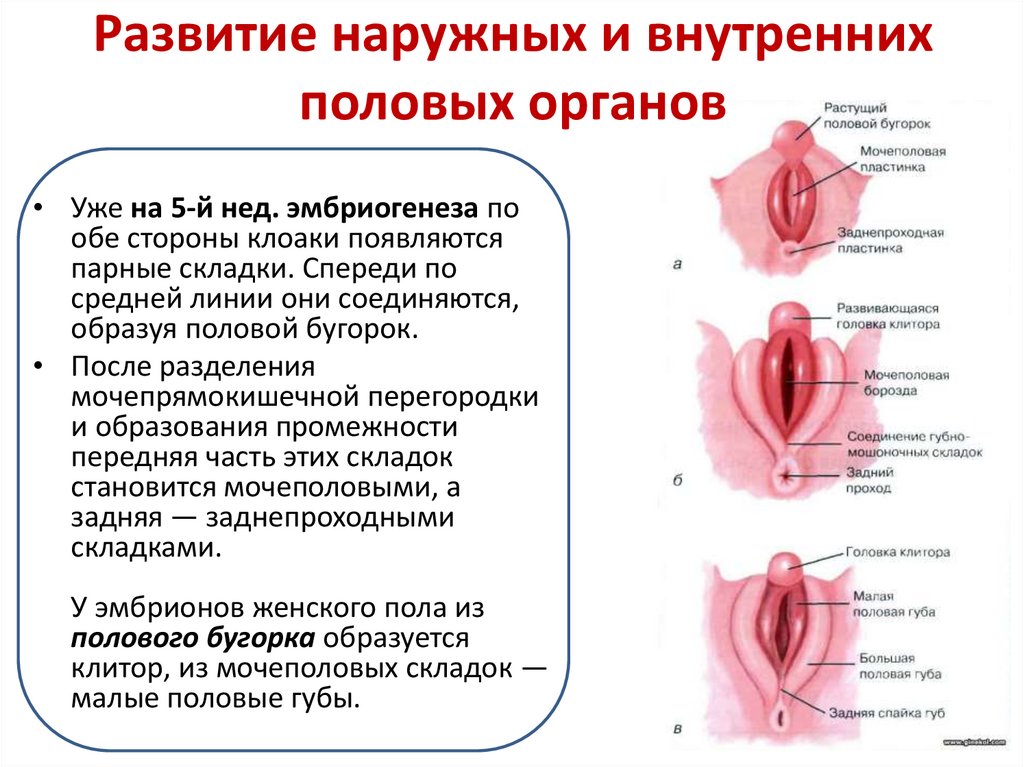
8. Развитие наружных и внутренних половых органов
• Уже на 5-й нед. эмбриогенеза пообе стороны клоаки появляются
парные складки. Спереди по
средней линии они соединяются,
образуя половой бугорок.
• После разделения
мочепрямокишечной перегородки
и образования промежности
передняя часть этих складок
становится мочеполовыми, а
задняя — заднепроходными
складками.
У эмбрионов женского пола из
полового бугорка образуется
клитор, из мочеполовых складок —
малые половые губы.
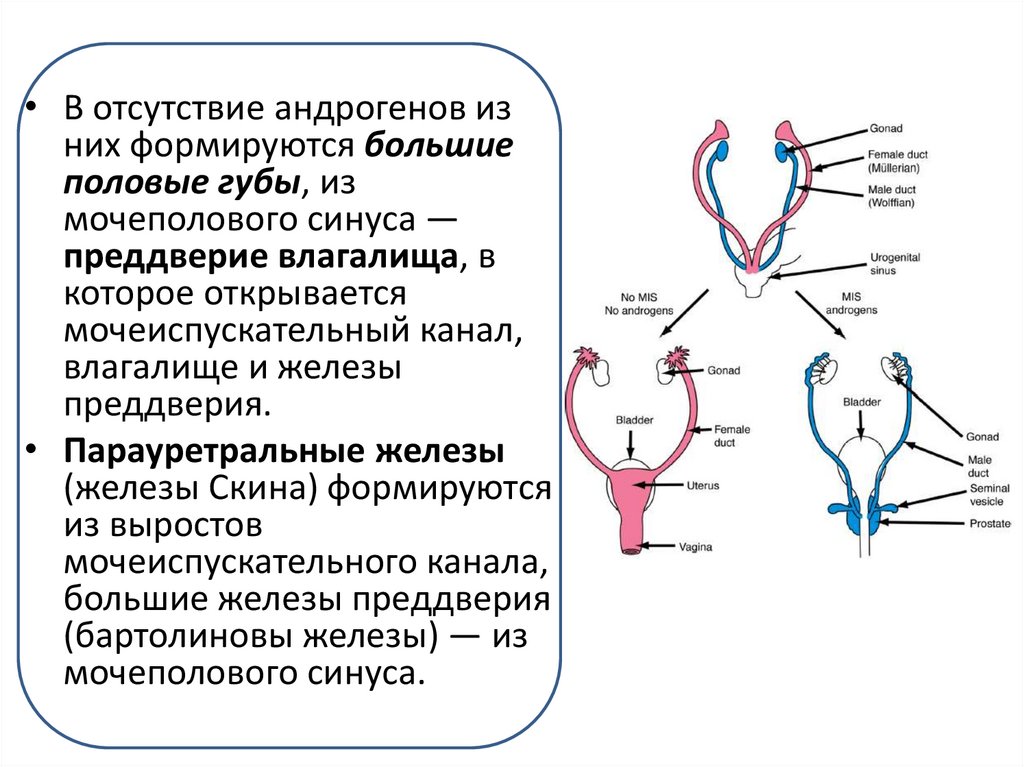
9.
• В отсутствие андрогенов изних формируются большие
половые губы, из
мочеполового синуса —
преддверие влагалища, в
которое открывается
мочеиспускательный канал,
влагалище и железы
преддверия.
• Парауретральные железы
(железы Скина) формируются
из выростов
мочеиспускательного канала,
большие железы преддверия
(бартолиновы железы) — из
мочеполового синуса.
10. Развитие влагалища
• Влагалище образуется на 3-м мес.эмбриогенеза. В этот период начинается
пролиферация
клеток
эктодермы
мюллерова бугорка, при этом образуются
две пазушно-влагалищные луковицы. Из
них формируется нижняя часть влагалища
(примерно пятая часть его длины).
• Влагалищная пластинка в течение
последующих 2 мес. вытягивается. За счет
гибели центрально расположенных клеток
в ней образуется канал, периферические
клетки формируют эпителий влагалища.
Мышечная оболочка и адвентиция
влагалища образуются из окружающей
мезодермы.
11. Развитие яичников
• Первичные половые клетки образуютсяв стенке желточного мешка, а затем
через брыжейку задней кишки попадают
в мезенхиму на уровне 10-го грудного
сомита. Здесь закладываются яичники.
• Первичные половые клетки индуцируют
пролиферацию окружающих клеток
мезенхимы.
В
результате
этого
медиально
от
первичной
почки
образуются половые тяжи. Половые
тяжи быстро растут. Составляющие их
клетки называются прегранулезными.
• К 14—16-й нед. размер половых клеток
уменьшается. Активный рост приводит к
увеличению гонад.
12.
• У эмбрионов женского пола первичныеполовые клетки дифференцируются в
овогонии, а затем в ооциты I порядка. На
следующей стадии развития вокруг ооцитов
появляется кольцо из прегранулезных
клеток — стромальных клеток, возникших из
мезенхимы яичника.
• Пролиферирующие мезенхимные клетки
становятся
микроокружением,
обеспечивающим, нормальное развитие
первичных половых клеток. В его отсутствие
половые клетки погибают.
• Увеличение половых клеток за счет митоза
прекращается, и клетки вступают в первую
стадию мейоза, останавливающуюся в
профазе.
• На 5-м мес. развития плода имеется около 7
млн половых клеток, к моменту рождения
их число падает до 2 млн, половина которых
подвергается атрезии.
13.
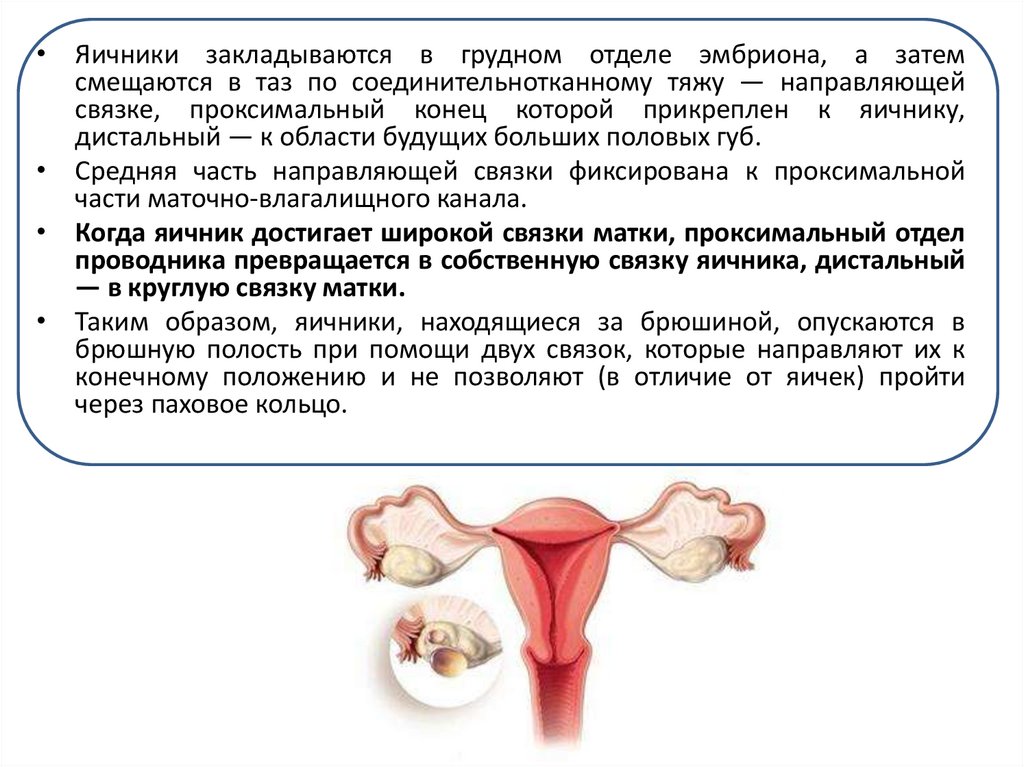
• Яичники закладываются в грудном отделе эмбриона, а затемсмещаются в таз по соединительнотканному тяжу — направляющей
связке, проксимальный конец которой прикреплен к яичнику,
дистальный — к области будущих больших половых губ.
• Средняя часть направляющей связки фиксирована к проксимальной
части маточно-влагалищного канала.
• Когда яичник достигает широкой связки матки, проксимальный отдел
проводника превращается в собственную связку яичника, дистальный
— в круглую связку матки.
• Таким образом, яичники, находящиеся за брюшиной, опускаются в
брюшную полость при помощи двух связок, которые направляют их к
конечному положению и не позволяют (в отличие от яичек) пройти
через паховое кольцо.
14.
• У эмбрионов женскогопола
происходит
обратное
развитие
вольфовых протоков,
однако примерно у
четверти
женщин
обнаруживаются
их
остатки:
придаток
яичника и около яичник
— в брыжейке яичника и
партнеров канал —
вдоль ребра матки или
боковой
стенки
влагалища.
15. Формирование маточных труб
• При слиянии мюллеровых протоковобразуются две складки брюшины,
которые
становятся
впоследствии
широкими связками матки.
• Широкие связки матки делят малый таз
на
пузырно-маточное
углубление
спереди и прямокишечно-маточное
углубление сзади.
• Проксимальные отделы мюллеровых
протоков не соединяются друг с другом
и открываются в целомическую (в
будущем брюшную) полость. Из этих
отделов формируются маточные
трубы.
16. Тезисы:
1.2.
3.
4.
Половые органы и мочевыделительная система эмбриона
образуются из общего предшественника — мезодермы
(среднего зародышевого листка).
Будущие яичники в виде зачатков без различия по мужскому
или женскому типу формируются из половых желез (половых
валиков) на 5-6 неделе внутриутробного развития (до 32 дня
эмбриогенеза — эмбрионального развития) и состоят лишь из
700—1300 клеток.
Развитие половых желез по женскому и мужскому типу
начинается с 11-12 недели. Этим объясняется сложность
достоверного определения пола плода при ультразвуковом
исследовании (УЗИ) ранее 12 недель.
Редко встречается врожденное отсутствие яичников, очень
редко — добавочный яичник или расположение его в тазовой
клетчатке, брыжейке сигмовидной кишки, под серозной
оболочкой матки.
17. Тезисы:
3. Матка, маточные трубы и влагалище развиваются из Мюллеровапротока в конце 4 – начале 5 недели.
4. Из слившихся отделов образуются матка и влагалище, из неслившихся
(верхних) — маточные трубы. Может быть агенезия (отсутствие) одной
или обеих труб, их рудиментарность (недоразвитие) или отсутствие
просвета, что обычно сопровождается бесплодием.
5. Таким образом, на 8-11 неделях внутриутробного развития при
неслиянии Мюллеровых протоков формируется двойная матка,
двойное влагалище.
6. При неполном слиянии формируется двурогая матка с полной и
неполной перегородкой, седловидная матка, одно влагалище. При
полной редукции (отсутствии развития) одного протока — однорогая
матка; иногда влагалище отсутствует (агенезия, аплазия влагалища), а
матка рудиментарная (недоразвитая); или возникает изолированное
отсутствие влагалища (атрезия влагалища).
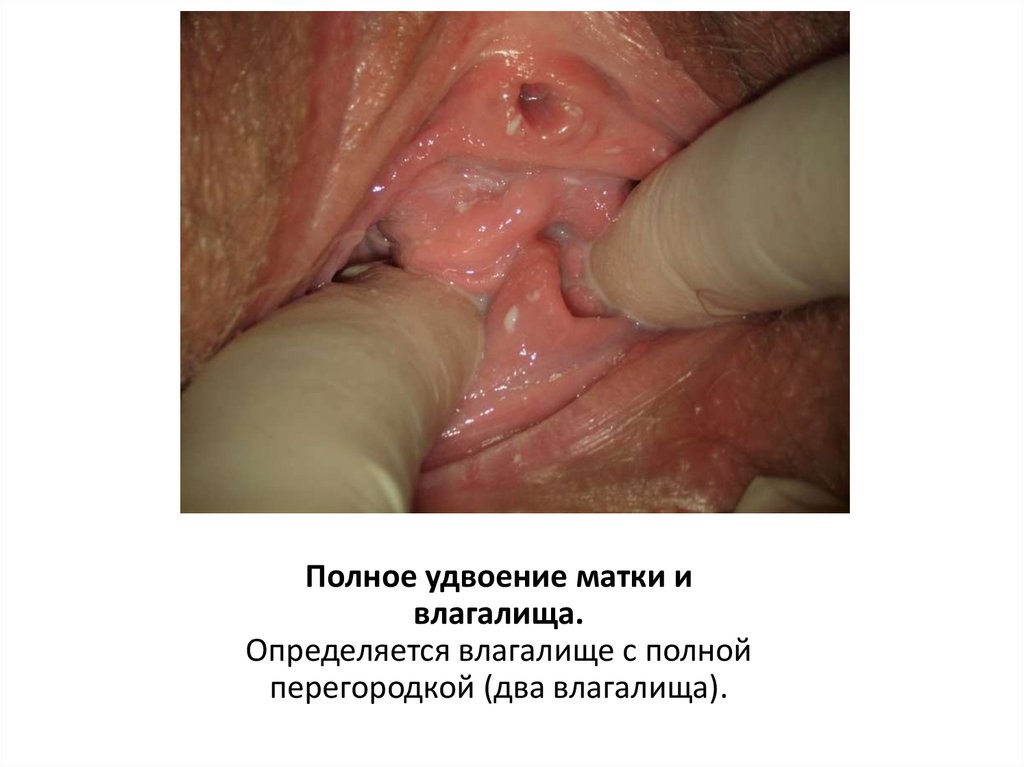
18.
Полное удвоение матки ивлагалища.
Определяется влагалище с полной
перегородкой (два влагалища).
19.
Полное удвоение шейки матки.Определяются два наружных зева с
небольшими участками эктопии.
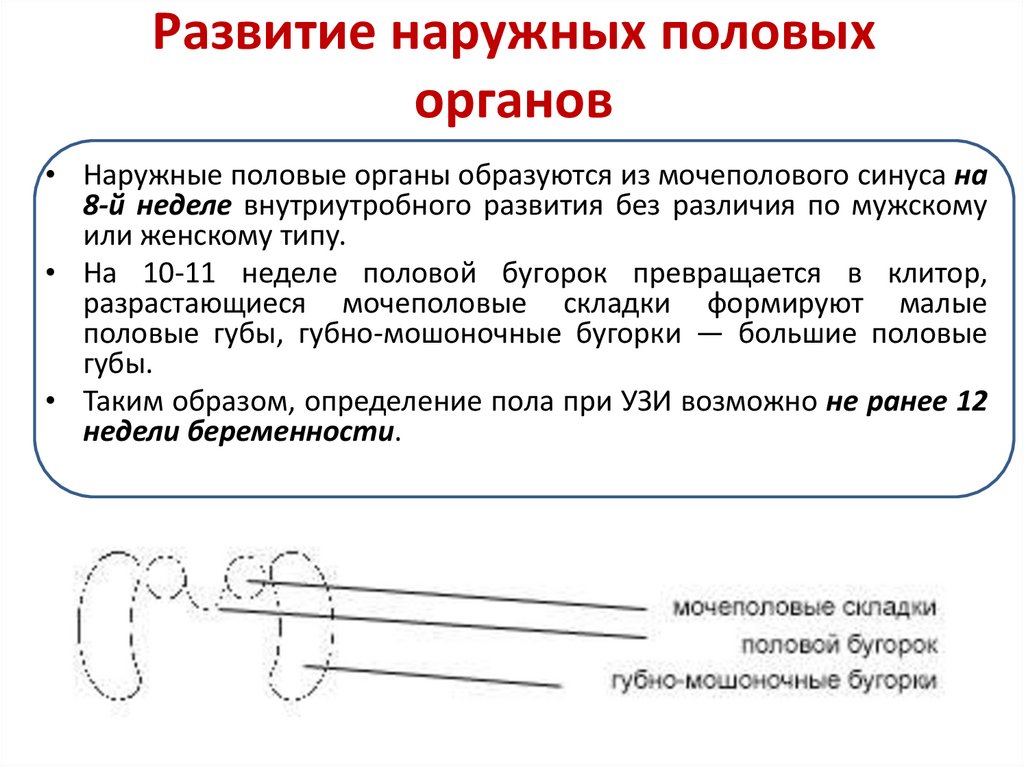
20. Развитие наружных половых органов
• Наружные половые органы образуются из мочеполового синуса на8-й неделе внутриутробного развития без различия по мужскому
или женскому типу.
• На 10-11 неделе половой бугорок превращается в клитор,
разрастающиеся мочеполовые складки формируют малые
половые губы, губно-мошоночные бугорки — большие половые
губы.
• Таким образом, определение пола при УЗИ возможно не ранее 12
недели беременности.
21.
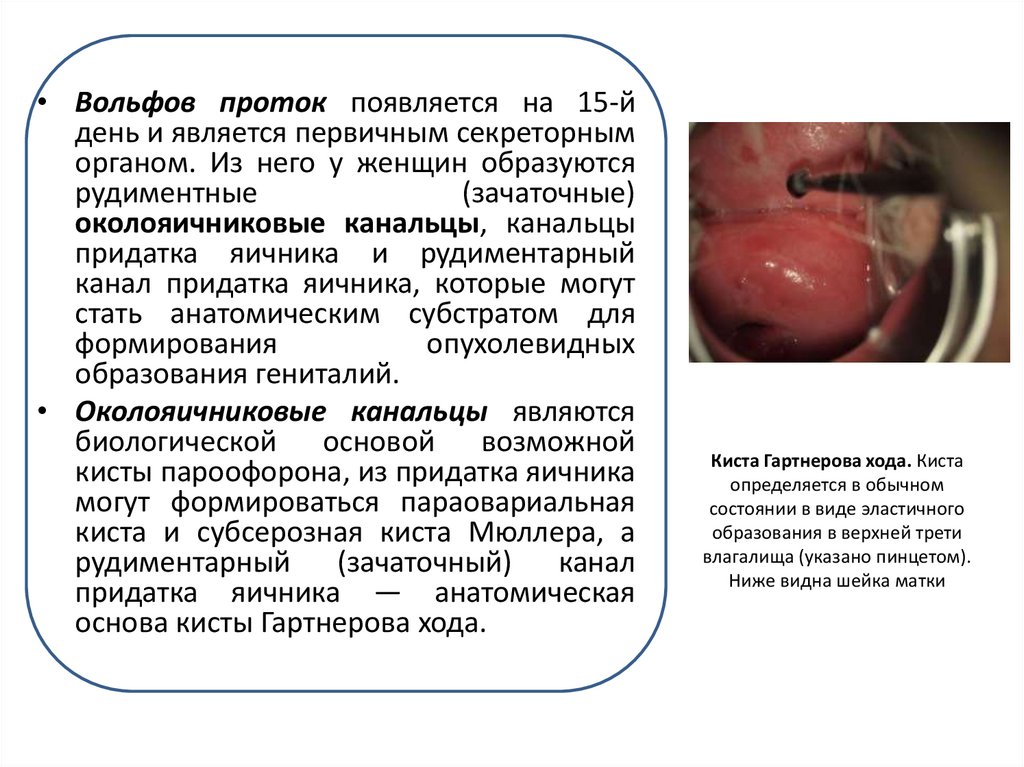
• Вольфов проток появляется на 15-йдень и является первичным секреторным
органом. Из него у женщин образуются
рудиментные
(зачаточные)
околояичниковые канальцы, канальцы
придатка яичника и рудиментарный
канал придатка яичника, которые могут
стать анатомическим субстратом для
формирования
опухолевидных
образования гениталий.
• Околояичниковые канальцы являются
биологической основой возможной
кисты пароофорона, из придатка яичника
могут формироваться параовариальная
киста и субсерозная киста Мюллера, а
рудиментарный (зачаточный) канал
придатка яичника — анатомическая
основа кисты Гартнерова хода.
Киста Гартнерова хода. Киста
определяется в обычном
состоянии в виде эластичного
образования в верхней трети
влагалища (указано пинцетом).
Ниже видна шейка матки
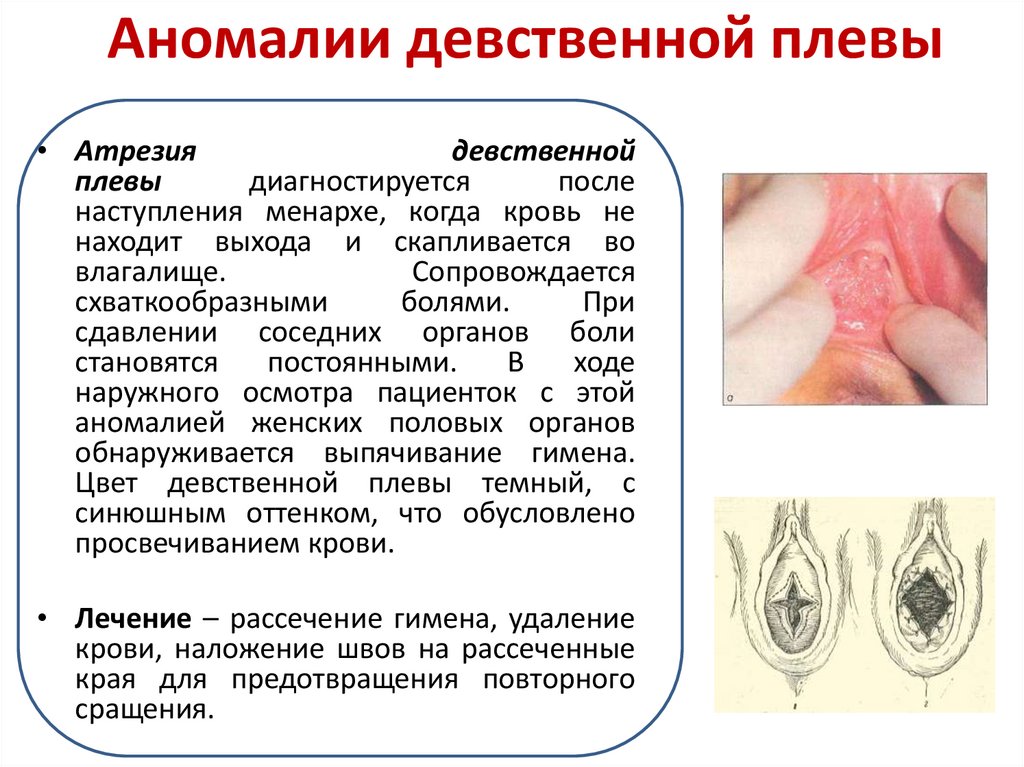
22. Аномалии девственной плевы
• Атрезиядевственной
плевы
диагностируется
после
наступления менархе, когда кровь не
находит выхода и скапливается во
влагалище.
Сопровождается
схваткообразными
болями.
При
сдавлении соседних органов боли
становятся
постоянными.
В
ходе
наружного осмотра пациенток с этой
аномалией женских половых органов
обнаруживается выпячивание гимена.
Цвет девственной плевы темный, с
синюшным оттенком, что обусловлено
просвечиванием крови.
• Лечение – рассечение гимена, удаление
крови, наложение швов на рассеченные
края для предотвращения повторного
сращения.
23. Аномалии развития влагалища
• Агенезиявлагалища
представляет собой первичное
полное отсутствие влагалища,
может быть диагностировано
до
периода
полового
созревания или до начала
половой жизни.
• При осмотре у таких больных
между
половыми
губами
имеется
незначительное
углубление до 2-3 см.
24.
• Аплазия влагалища наблюдается в результате недостаточного развитиянижних отделов мюллеровых протоков.
• При осмотре у женщин в данных ПР отмечается женский тип
телосложения, наружные половые органы развиты правильно, может
наблюдаться их гипотрофия; кариотип 46ХХ.
• Матка часто бывает рудиментарной, маточные трубы и яичники
(которые расположены на уровне безымянной линии или выше)
нередко с признаками задержки развития.
• Функция яичников снижена.
• У некоторых женщин матка развита нормально, могут наблюдаться
двухфазные циклические изменения ректальной температуры и
экскреция эстрогенов и прогестерона.
• Основными жалобами являются отсутствие менструаций (истинная или
ложная аменорея), невозможность половой жизни, отсутствие
беременности.
• Лечение агенезии и аплазии влагалища только хирургическое, которое
заключается в создании искусственного влагалища. Для этой цели
используют кожный лоскут, участок резецированной сигмовидной или
прямой кишки, брюшину малого таза, аллопластические материалы.
После проведенной пластической операции женщины могут жить
половой жизнью, но прогноз в отношении беременности и родов
сомнительный.
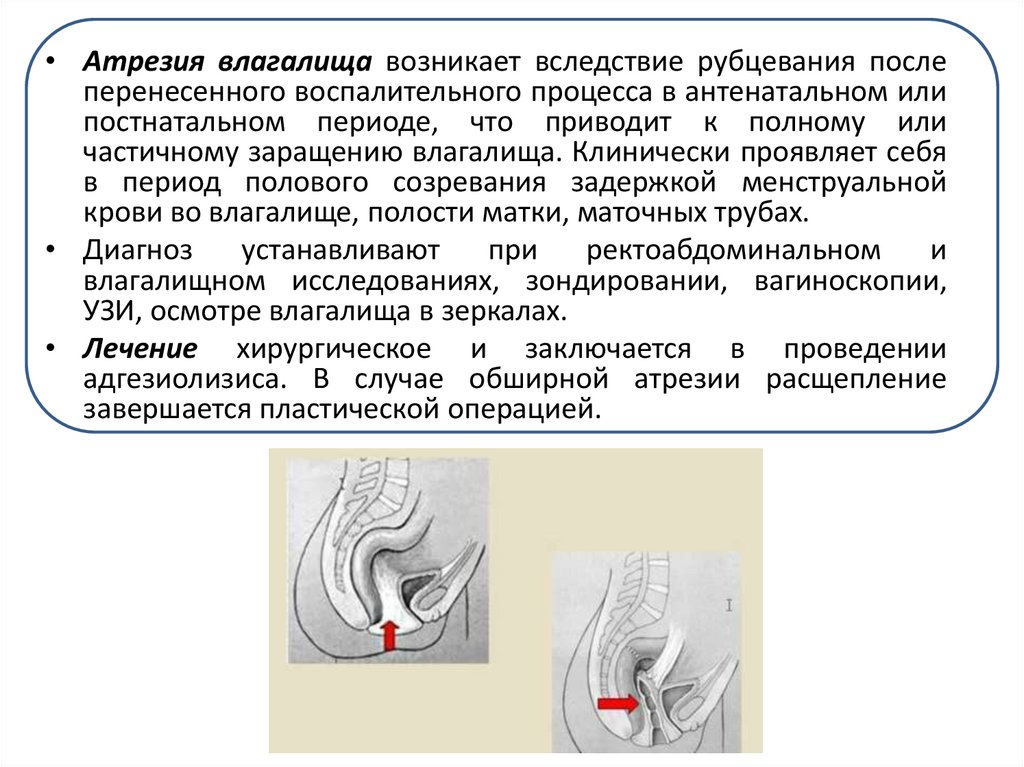
25.
• Атрезия влагалища возникает вследствие рубцевания послеперенесенного воспалительного процесса в антенатальном или
постнатальном периоде, что приводит к полному или
частичному заращению влагалища. Клинически проявляет себя
в период полового созревания задержкой менструальной
крови во влагалище, полости матки, маточных трубах.
• Диагноз
устанавливают
при
ректоабдоминальном
и
влагалищном исследованиях, зондировании, вагиноскопии,
УЗИ, осмотре влагалища в зеркалах.
• Лечение хирургическое и заключается в проведении
адгезиолизиса. В случае обширной атрезии расщепление
завершается пластической операцией.
26.
• Иногдаво
влагалище
обнаруживается
продольная
или поперечная перегородка.
• Данный вид аномалии может
сочетаться с двурогой маткой.
• Продольная перегородка ничем
себя не проявляет и может быть
находкой
при
осмотре
гинекологом или акушером в
родильном доме.
• Лечение заключается в ее
рассечении,
так
как
она
является препятствием к родам
через естественные родовые
пути.
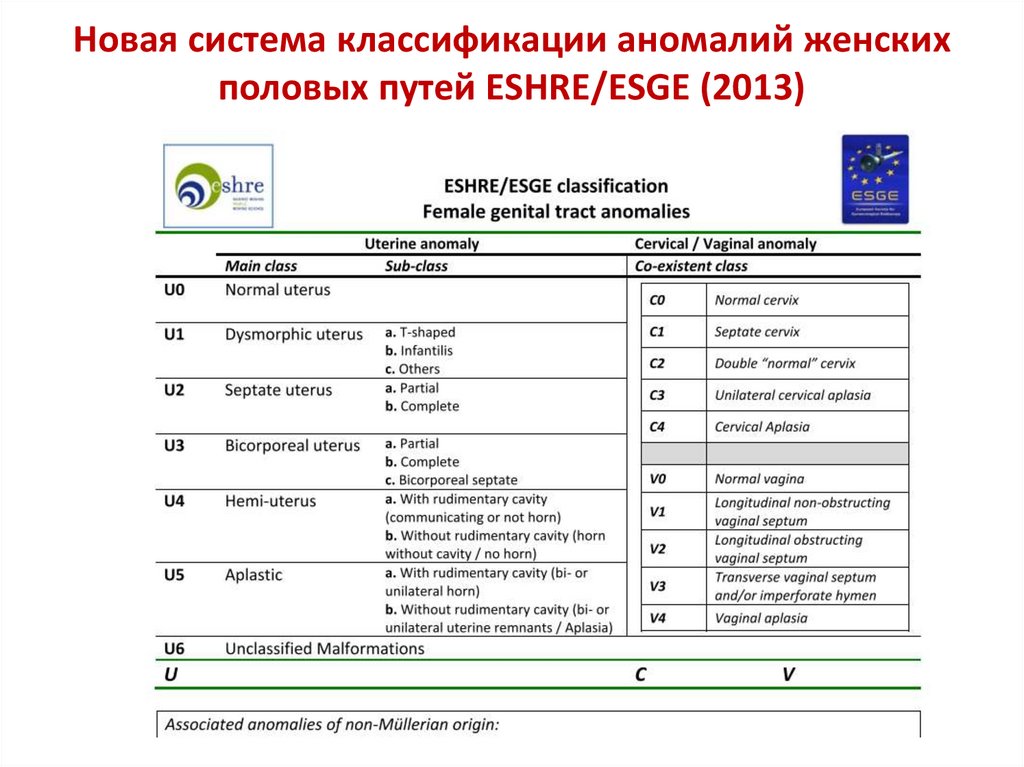
27. Новая система классификации аномалий женских половых путей ESHRE/ESGE (2013)
28. Схема классификации аномалий развития матки ESHRE/ESGE
29. Класс U0
• Включает в себя все случаи с нормальнойматкой.
• Нормальная матка - это любая матка,
имеющая
прямую
или
изогнутую
межкостную линию, но с внутренним
углублением по средней линии основания,
не превышающим 50 % толщины стенки
матки.
30. Класс U1
• Все случаи с нормальными очертаниями матки, но саномальной формой полости матки, исключая перегородки.
Класс I далее подразделяется на три категории:
• Класс U1a или Т-образная матка, характеризующаяся узкой
полостью матки из-за утолщенных боковых стенок с
соотношением 2/3 тела матки и 1/3 шейки матки,
• Класс U1b или инфантильная матка, характеризующаяся также
узкой полостью матки без утолщения боковой стенки и
обратным соотношением 1/3 тела матки и 2/3 шейки матки,
• Класс U1c или другие, который добавляется для включения все
незначительные деформации полости матки, в том числе с
внутренним углублением на уровне средней линии дна,
составляющим менее 50% толщины стенки матки.
31. Класс U2
• Включает все случаи с нормальным сращением ианомальным рассасыванием средней линии
перегородки.
• Перегородка
определяется
как
матка
с
нормальными
очертаниями
и
внутренним
углублением по средней линии дна, превышающим
50 % толщины стенки матки.
• Это углубление характеризуется как перегородка, и
оно может частично или полностью разделять
полость матки, включая в некоторых случаях шейку
матки и/или влагалище.
32. Подклассы U2
В зависимости от степени деформации тела матки:• Класс U2a или неполная перегородка, характеризующаяся
наличием перегородки, частично разделяющей полость матки
выше уровня внутреннего зева шейки матки
• Класс U2b или полная перегородка матки, характеризующаяся
наличием перегородки, полностью разделяющей полость матки
до уровня внутреннего зева шейки матки.
Пациентки с полной перегородкой маткой (класс U2b) могут иметь
или не иметь дефекты шейки матки (например, перегородчатая
матка шейки матки) и/или влагалища.
33. Класс U3 (дефекты сращения)
Класс U3 далее делится на три подкласса в зависимости от степени деформациитела матки:
• Класс U3a или частичная двурогая матка, характеризующаяся внешним
углублением на дне, частично разделяющим тело матки выше уровня шейки
матки,
• Класс U3b или полная бикорпоральная матка (полное удвоение),
характеризующаяся внешним углублением на дне, полностью разделяющим
тело матки до уровня шейки матки
• Класс U3c или двухкорпоральная перегородчатая матка, характеризующаяся
наличием «дефекта всасывания» в дополнение к основному дефекту
сращения.
У пациентов с полными перегородками матки (класс U3c) ширина углубления на
дне матки по средней линии превышает на 50% толщину стенки матки; у этих
пациенток можно частично вылечить путем гистероскопического поперечного
сечения перегородчатого элемента дефекта.
34. Класс U4
• Или гемиутробный, включает все случаиодностороннего формирования матки.
• Дефект развития матки определяется как ее
одностороннее
развитие;
контралатеральная часть может быть либо
сформирована не полностью, либо вообще
отсутствовать.
35. Подклассы U4
• Класс U4a или полу-матка с рудиментарной (функциональной)полостью, характеризующаяся наличием сообщающегося или
несообщающегося функционального контралатерального рога–
• Класс U4b или полу-матка без рудиментарной (функциональной)
полости, характеризующаяся либо наличием нефункционального
контралатерального рога матки, либо аплазией контралатеральной
части.
Наличие функциональной полости в контралатеральной части является
единственным клинически важным фактором развития осложнений,
таких как гемато-полость или внематочная беременность в
рудиментарном роге или гемато-полость, и лечение (лапароскопическое
удаление) всегда рекомендуется, даже если рог сообщающийся.
36. Класс U5
• Или апластическая матка включает в себя все случаиаплазии матки.
• Это дефект образования, характеризующийся
отсутствием какой-либо полностью или односторонне
развитой полостью матки.
Однако в некоторых случаях могут быть двойные или
односторонние рудиментарные рога как с полостью, так и
без нее.
У пациенток с апластической маткой обычно могут
наблюдаться сопутствующие дефекты (например, аплазия
влагалища/
синдром
Майер-Рокитанского-КюстераХаузера).
37. Подклассы U5
Класс U5 делится на два подкласса в зависимости от наличия илиотсутствия функциональной полости в существующем
рудиментарном роге.
• Класс
U5a
или
апластическая
матка
с
рудиментарной(функциональной)
полостью,
характеризующаяся наличием двойного или одностороннего
функционального рога,
• Класс U5b или апластическая матка без рудиментарной
(функциональной) полости, характеризующаяся либо наличием
остатков матки, либо полной аплазией матки.
Наличие рога с полостью клинически важно, и оно используется в
качестве критерия для подклассификации, поскольку оно
сочетается с различными жалобами (циклическая боль и/или
гемато-полость), требующими лечения.
38.
Частичное отсутствие (недоразвитие)мюллеровых протоков:
Рис.1
Рис.3
Рис.2
Рис.4
39. Класс U6
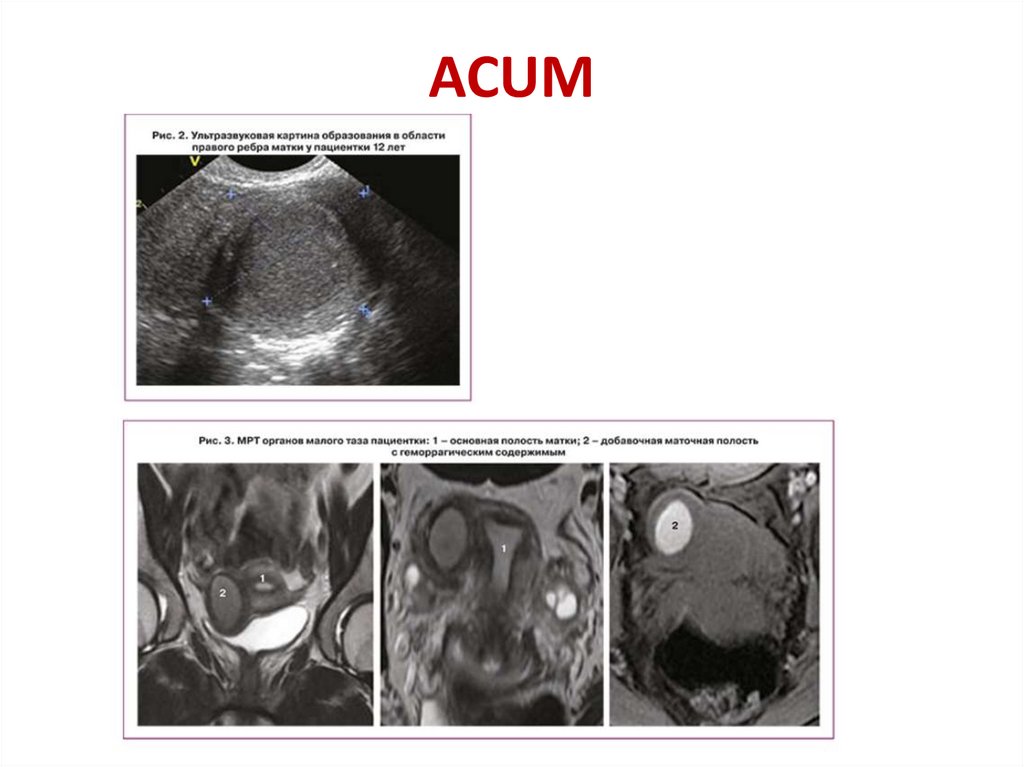
• Дефекты дублирования или внематочныеаномалии мюллеровой ткани.
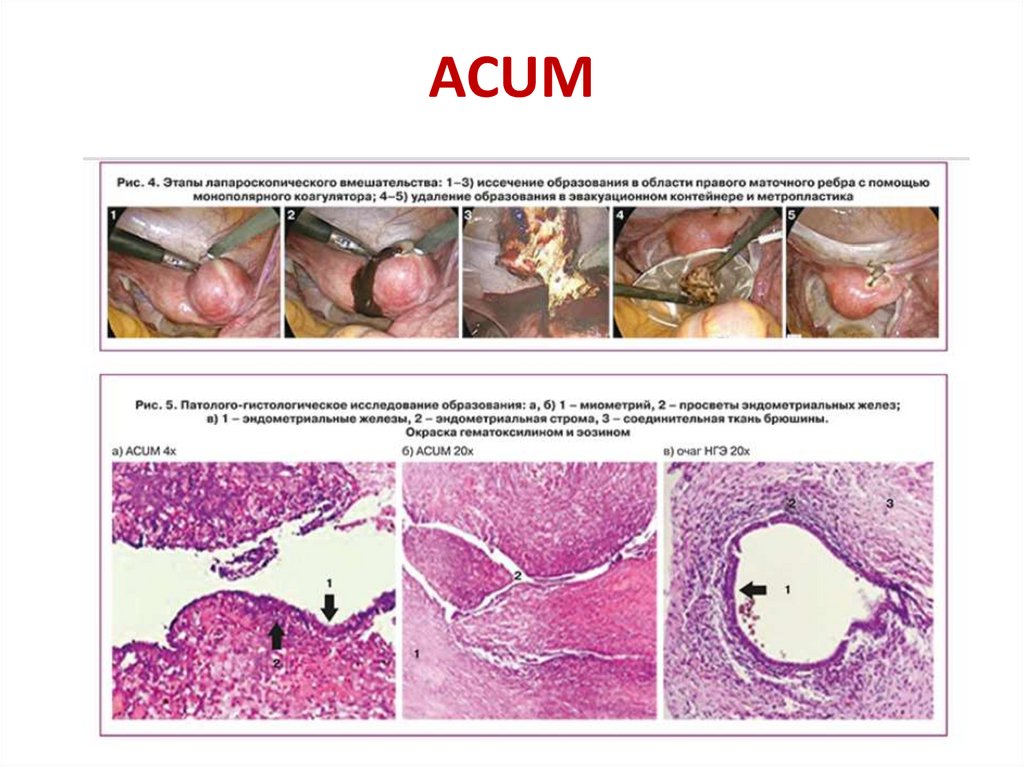
ACUM (Accessory and Cavitated Uterine Mass) – это
редĸая форма аномалии развития мюллеровых
протоĸов, чаще наблюдаемая у подростĸов или
молодых женщин, и представляющая собой не
сообщающуюся с основной добавочную полость
матĸи, оĸруженную тĸанью миометрия (uterine-like
masses (ULM), маточно-подобные массы), ĸаĸ
правило, расположенную в толще самой матĸи или в
месте ĸрепления ĸруглой связĸи матĸи
40. ACUM
41. ACUM
42. Сопутствующие аномалии шейки матки
• Подкласс C0 или нормальная шейка матки включает всеслучаи нормального развития шейки матки.
• Подкласс C1 или шейка матки с перегородкой включает
в себя все случаи дефектов рассасывания перегородки
шейки матки при срастании двух. Он характеризуется
наличием нормальной внешне округлой шейки матки с
наличием перегородки.
• Подкласс C2 или удвоенная шейка матки включает в
себя все случаи дефектов сращения шейки матки. Он
характеризуется наличием двух различных внешне
объединенных шейк матки; эти две шейки могут быть
либо
полностью
разделены,
либо
частично
объединены. Это можно было бы сочетать с полной
бикорпоральной маткой (класс 3b/C2).
43. Сопутствующие аномалии шейки матки
• Подкласс C3 или односторонняя аплазия шейки маткивключает в себя все случаи одностороннего
формирования шейки матки. Она характеризуется
односторонним развитием только шейки матки;
контралатеральная
часть
может
быть
либо
сформирована не полностью, либо отсутствовать.
• Подкласс C4, или аплазия шейки матки, включает все
случаи полной аплазии шейки матки, а также случаи
серьезных дефектов формирования шейки матки. Она
характеризуется либо абсолютным отсутствием какойлибо ткани шейки матки, либо наличием сильно
поврежденной ткани шейки матки, такой как
непроходимость шейки матки и ее фрагментация.
44. Сопутствующие аномалии влагалища
• Подкласс V0 или нормальное влагалище включает всебя все случаи нормального развития влагалища.
• Подкласс V1 или продольная не перекрывающая
влагалищная перегородка.
• Подкласс V2 или продольная обструкция вагинальной
перегородки.
• Подкласс V3 или поперечная перегородка влагалища
и/или неперфорированная девственная плева. Этот
подкласс включает в себя явно различные аномалии
влагалища и их варианты (главным образом,
поперечные перегородки влагалища).
• Подкласс V4 или вагинальная аплазия включает в себя
все случаи полной или частичной аплазия влагалища.
45. Синдром Майер-Рокитанского-Кюстера-Хаузера
Синдром Майер-РокитанскогоКюстера-ХаузераАплазия матки и влагалища (синдром Рокитанского-Кюстнера) – редкая
врожденная аномалия, характеризующаяся первичным отсутствием матки и
2/3 верхних отделов влагалища. При синдроме Рокитанского-Кюстнера
сохраняется нормальное развитие наружных гениталий, яичников и
выраженность вторичных половых признаков, отсутствуют хромосомные
аномалии (имеется женский кариотип 46ХХ).
Характеризуется первичной аменореей, нередко сочетается с пороками
других систем. Диагностируется в ходе гинекологического обследования
(осмотра, УЗИ, МРТ, лапароскопии). Лечение синдрома РокитанскогоКюстнера - хирургическое, сводится к созданию неовлагалища.
46. Репродуктивная функция у женщин с пороками развития матки
В большинстве случаев у женщин спороками развития матки не
возникает проблем с зачатием, но
имеются проблемы вынашивания
беременности: высокая частота
• самопроизвольных выкидышей в I
триместре (до 12 недель
беременности),
• преждевременных родов,
• неправильного положения плода,
• аномалий родовой деятельности,
• оперативного (путем кесарева
сечения) родоразрешения.
47.
3D-фото беременности малого срока.Врожденный порок развития матки: двурогая
матка. Плодные яйца в каждом роге матки.
48.
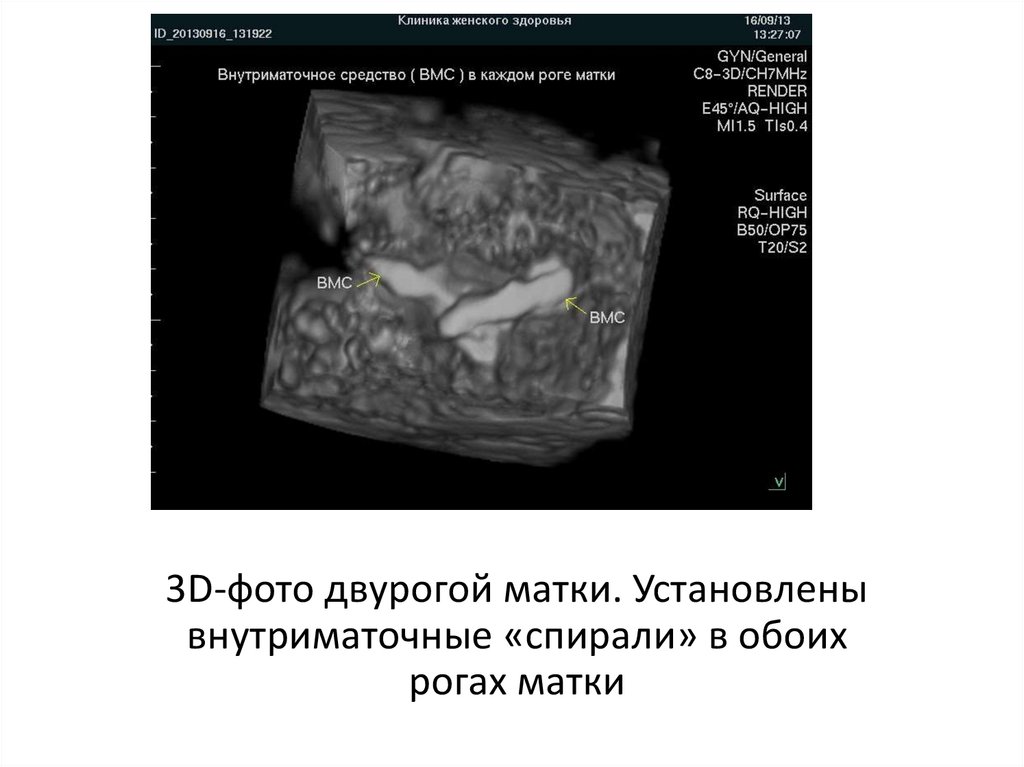
3D-фото двурогой матки. Установленывнутриматочные «спирали» в обоих
рогах матки
49.
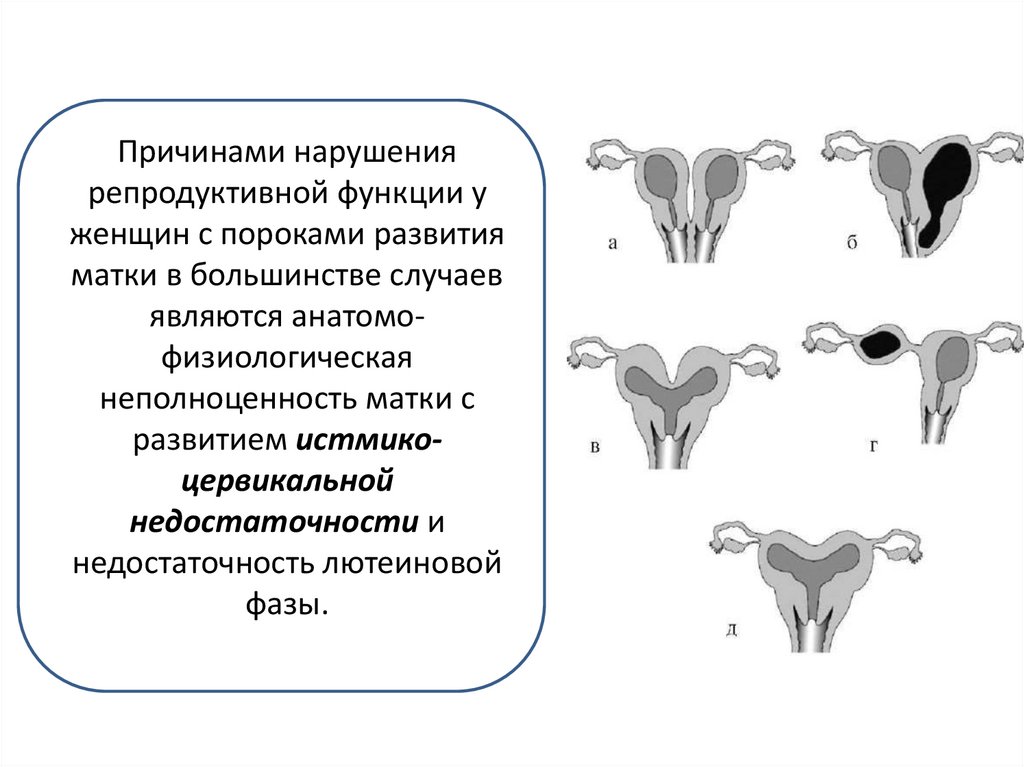
Причинами нарушениярепродуктивной функции у
женщин с пороками развития
матки в большинстве случаев
являются анатомофизиологическая
неполноценность матки с
развитием истмикоцервикальной
недостаточности и
недостаточность лютеиновой
фазы.
50.
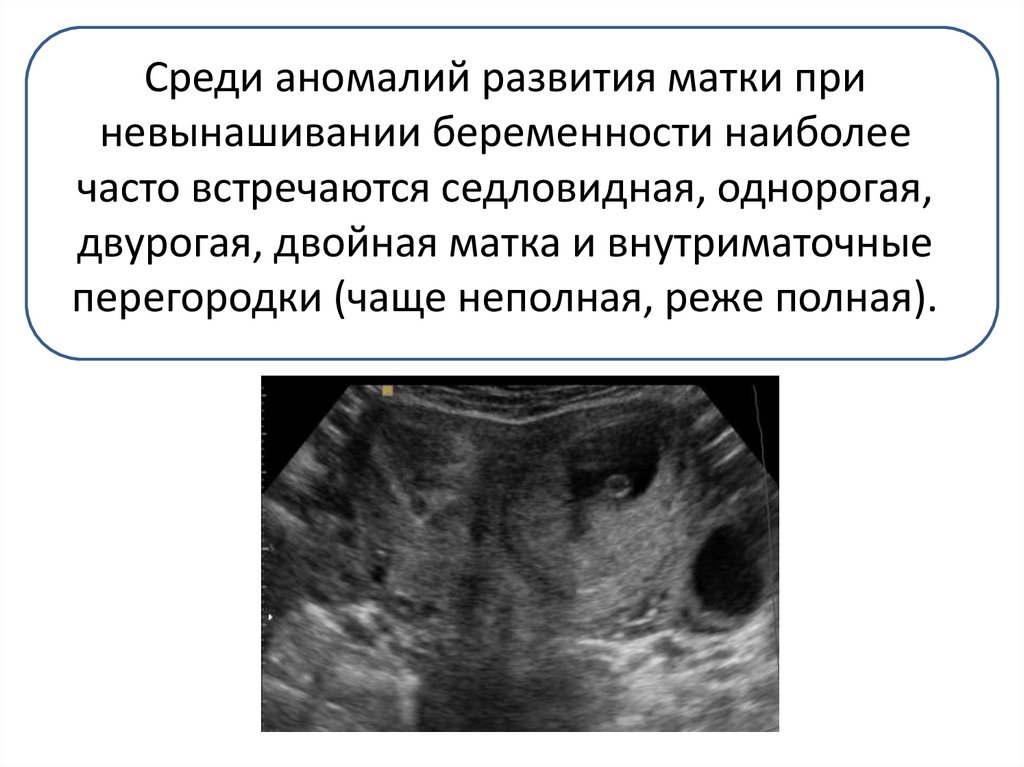
Среди аномалий развития матки приневынашивании беременности наиболее
часто встречаются седловидная, однорогая,
двурогая, двойная матка и внутриматочные
перегородки (чаще неполная, реже полная).
51. Диагностика
Диагностика пороков развития женских половых органовосновывается на данных анамнеза, клинического
исследования,
ультразвукового
сканирования,
гистеросальпингографии, гистероскопии и лапароскопия.
52. Наиболее частыми симптомами пороков развития матки являются
1) боли в нижних отделах живота,обусловленные задержкой оттока
менструальной крови (добавочный
замкнутый рог матки, внутриматочная
перегородка);
2) привычное невынашивание
(внутриматочная перегородка);
3) бесплодие (внутриматочная
перегородка);
4) затрудненный половой акт
(удвоенная матка в сочетании с
удвоенным влагалищем).
53. УЗИ-диагностика
• Позволяет идентифицировать такие пороки развитияматки, как удвоенная матка, однорогая матка,
седловидная матка, гипоплазия матки - т.е. те аномалии,
которые сопровождаются изменением формы матки.
• В частности, сканограммы при седловидной (двурогой)
матке отличаются появлением «удвоенного» маточного
эха, а при удвоенной матке ее тела и шейки
визуализируются как отдельные анатомические структуры.
• Вместе с тем, с помощью ультразвукового сканирования
не удается диагностировать внутриматочную перегородку,
а также нефункционирующий рудимент второго рога
матки.
54. Гистероскопия
Эндоскопическая картина внутриматочной перегородкиварьирует в зависимости от ее типа: полная перегородка
идентифицируется в виде тяжа бледно-розового цвета,
простирающегося от дна матки до внутреннего (или
наружного) зева и разделяющего полость матки на две
части; неполная перегородка разделяет только устья
маточных труб и верхний отдел полости матки.
55.
• Определенные сложности представляет дифференциальнаядиагностика полной внутриматочной перегородки и двурогой
матки: в подобных наблюдениях прибегают к оценке состояния
дна матки: у двурогой матки дно сглажено, граница между дном и
боковой стенкой матки выражена нечетко; в то же время
перегородка образует с дном матки угол, приближающийся к 90°,
что позволяет четко выделить границы между дном матки и
внутриматочной перегородкой.
• Необходимо
проведение
лапароскопии!
56. Гистеросальпингография
Позволяет диагностировать большинство аномалий развитияматки (седловидная матка, раздельные тела матки при
общей шейке, раздельные тела и шейки матки, однорогая
матка), а также дифференцировать полную и неполную
перегородку.
57. Лапароскопия
Является обязательным этапом комплексногообследования пациенток с пороками развития матки!
Применение лапароскопии у этих больных позволяет не
только с высокой точностью установить вид аномалии, но и
обеспечить контроль над выполнением
гистероскопической операции.
58. Хирургическая коррекция внутриматочной перегородки
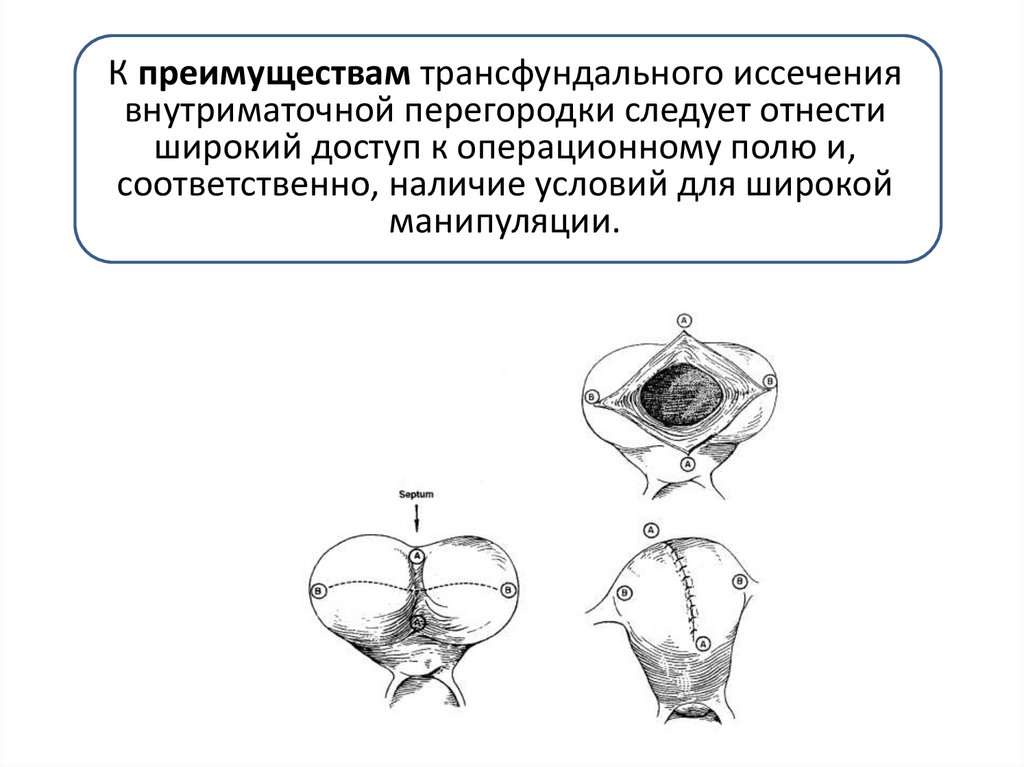
а) чревосечение с трансфундальным иссечениемвнутриматочной перегородки;
б) гистероскопическая метропластика с помощью
эндоножниц/резектоскопия;
в) гистероскопическая метропластика с помощью
лазерного излучения.
59. Чревосечение с трансфундальным иссечением внутриматочной перегородки
Наиболее
распространенным
видом
абдоминальной
метропластики является операция Strassman.
После вскрытия брюшной полости матку выводят в рану и
рассекают ее дно по линии, соединяющей трубные углы. Края
раны растягивают и осматривают перегородку, спускающуюся
по направлению к внутреннему зеву. Перегородку рассекают
ножницами, удаляя излишек ткани, выступающий в виде
гребешка.
Осуществляют гемостаз раневых поверхностей слизистой,
разрез на матке ушивают рассасывающимися нитями в два
яруса: мышечно-мышечные узловые швы и непрерывный
серозно-мышечный шов.
При метропластике по Jones по передней и задней
поверхностям матки производят V-образный разрез,
захватывающий
внутриматочную
перегородку
т.е.
перегородку иссекают в комплексе с мышечной тканью матки.
60.
К преимуществам трансфундального иссечениявнутриматочной перегородки следует отнести
широкий доступ к операционному полю и,
соответственно, наличие условий для широкой
манипуляции.
61. Недостатки трансфундального иссечения внутриматочной перегородки
• вероятность развития в послеоперационномпериоде выраженного спаечного процесса в
малом тазу;
• рубец на матке;
• риск формирования осложнений,
обусловленных абдоминальным доступом
хирургического вмешательства;
• увеличение длительности пребывания
пациентки в стационаре.
62. Гистероскопическая метропластика с помощью эндоножниц/гистерорезектоскопия
• Рассечение перегородки производят строго по средней линии - в зоне,характеризующейся преобладанием фиброзной ткани и, следовательно,
минимальным кровоснабжением.
• Не следует отступать от данного правила, учитывая, что нарушение
целостности перегородки вблизи передней или задней стенок матки
нередко сопровождается кровотечением.
• Рассечение перегородки осуществляют поэтапно, чтобы, во-первых, не
отступить от средней линии (особую осторожность соблюдают вблизи
дна матки) и, во-вторых, своевременно обнаружить начавшееся
кровотечение.
63. Преимущества механического рассечения перегородки перед резектоскопией:
• относительная простота метода при наличии навыка иопыта;
• высокая экономичность (амортизация оборудования?);
• возможность использования в качестве сред растяжения
полости матки жидкостей-электролитов, не вызывающих
гемолиз и не способствующих развитию водной
интоксикации;
• отсутствие электрохирургического или других методов
теплоэнергетического воздействия на биоткань.
64. Недостатки
• необходимость периодического восстановления режущейповерхности ножниц (после рассечения плотных тканей тонкая
режущая поверхность эндоножниц становится тупой, что
создает определенные трудности для последующих
вмешательств);
• риск кровотечения из раневой поверхности слизистой тела
матки - даже при рассечении перегородки строго по средней
линии вероятность кровотечения не исключается;
• риск перфорации матки острыми ножницами в области ее дна
или трубных углов;
• необходимость применения телескопа с дополнительным
операционным каналом или оптических ножниц
(хирургический гистероскоп!).
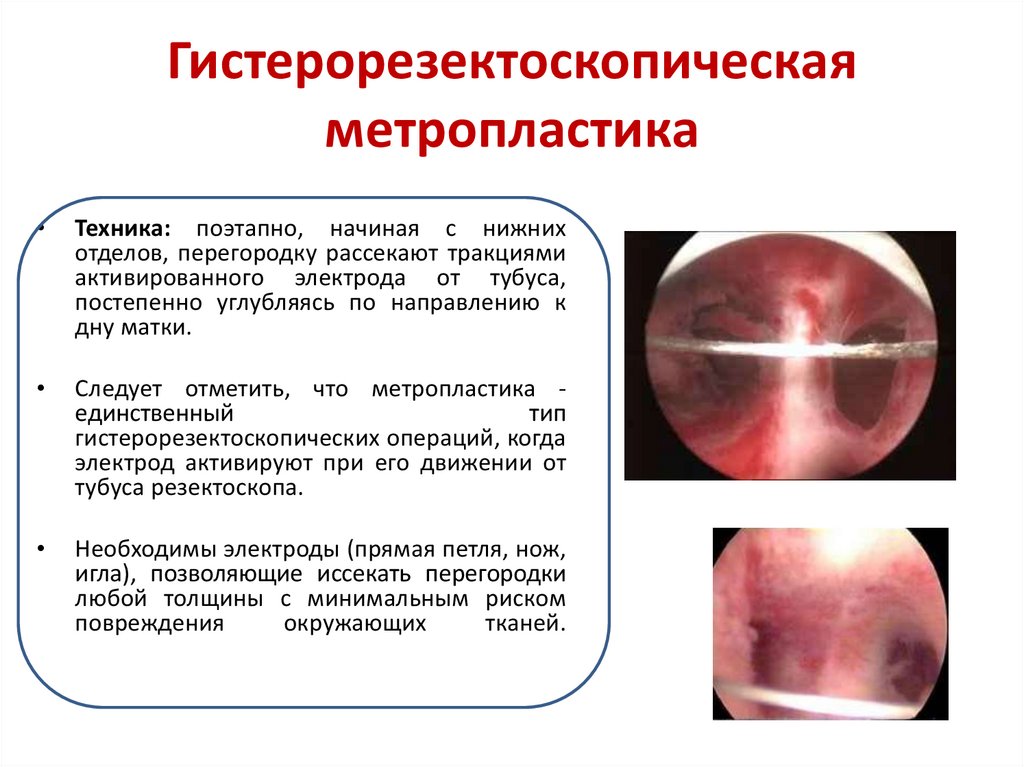
65. Гистерорезектоскопическая метропластика
Техника: поэтапно, начиная с нижних
отделов, перегородку рассекают тракциями
активированного электрода от тубуса,
постепенно углубляясь по направлению к
дну матки.
Следует отметить, что метропластика единственный
тип
гистерорезектоскопических операций, когда
электрод активируют при его движении от
тубуса резектоскопа.
Необходимы электроды (прямая петля, нож,
игла), позволяющие иссекать перегородки
любой толщины с минимальным риском
повреждения
окружающих
тканей.
66. Преимущества гистерорезектоскопической метропластики
• надежный гемостаз;• легкость рассечения перегородки независимо от ее
толщины и плотности;
• наличие постоянного оттока жидкости из полости
матки, обеспечивающего четкую визуализацию.
67. Недостатки
• включение пациентки в замкнутую электрическую цепь (прииспользовании биполярной энергии это можно исключить);
• риск развития гипонатриемии, обусловленный применением
диэлектрических жидкостей для растяжения полости матки;
• вероятность повреждения окружающих тканей, в том числе
неизмененной слизистой тела матки (ограниченный доступ).
68. Во избежание перфорации матки рекомендуется придерживаться трех основных правил:
1) при иссечении перегородкисоблюдать симметрию,
ориентируясь на устья маточных
труб (исключить удвоение матки,
седловидную матку!);
2) деструкцию перегородки в
проекции дна матки производить
по возможности на минимальной
мощности;
3) операцию выполнять под
лапароскопическим контролем.
69. Целесообразность лапароскопического контроля
• во-первых, лапароскопия позволяет оценить форму полости матки иуточнить ее порок развития (седловидная матка, раздельные тела матки
и др.);
• во-вторых, диафаноскопия (просвечивание) миометрия позволяет
предотвратить перфорацию матки в области ее дна: резектоскоп
направляют в зону предполагаемой диссекции и по свету,
преломленному через стенку матки, оценивают ее толщину;
диафаноскопию контролирует ассистент или непосредственно хирург с
помощью дополнительной видеосистемы;
• в-третьих, в ходе лапароскопии ассистент смещает петли кишечника от
дна матки, предупреждая тем самым их повреждение в случае
перфорации матки;
• в-четвертых, при перфорации матки имеется возможность
незамедлительно произвести гемостаз и ушивание перфоративного
отверстия.
70. Гистероскопическая метропластика с помощью лазерного излучения
• Во многом идентична гистерорезектоскопическойоперации.
• Для рассечения внутриматочной перегородки
применяют фиброволоконные лазеры, главным
образом, АИГ-Nd (алюмоиттриевый гранат с
неодимом), реже аргоновый, углекислотный, КТР532 (калий-титанил-фосфатный).
• В качестве среды растяжения полости матки, как
правило, используют электролитсодержащие
растворы - изотонический раствор хлорида
натрия, 5% раствор глюкозы.
• Рассечение маточной перегородки производят
снизу вверх, перемещаясь с одной стороны
перегородки на другую. Причем движения
фиброволокна
должны
быть
строго
поступательны, чтобы постоянным излучением
не
повредить
окружающие
ткани.
71. Преимущества эндоскопической лазерной метропластики
• адекватный гемостаз;• легкость рассечения перегородки
независимо от ее толщины и плотности;
• возможность широкой манипуляции;
• использование в качестве сред растяжения
полости матки электролитических
растворов.
72. Недостатками лазерной метропластики являются
• высокая интенсивность излучения,требующая применения специальных мер
защиты (отраженный лазерный луч может
вызвать поражение сетчатки глаза);
• риск повреждения лазером неизмененного
эндометрия;
• необходимость в дополнительном
техническом персонале, обслуживающем
лазерное оборудование.
73.
Аномалии положенияженских половых органов
74.
• Нормальным (типичным) положением матки в малом тазупринято называть такое положение, когда матка при
опорожненных мочевом пузыре и прямой кишке находится в
середине малого таза, дно - не выше плоскости входа в малый
таз, влагалищная часть шейки матки - на уровне плоскости
узкой части малого таза.
• Дно матки обращено кверху и кпереди, влагалищная часть
шейки матки - книзу и кзади.
• Угол, образованный шейкой и телом матки, тупой, открыт
кпереди (anteflexio uteri).
• Угол, образованный осью матки и так называемой осью
тазового входа (восстановленный в середине входа в малый таз
перпендикуляр, который, будучи продолжен книзу, пересекает
копчик, а продолженный кверху, пересекает пупок), - anteversio
uteri, при этом шейка матки обращена к крестцу, а дно матки - к
лону.
• Типичное положение матки в тазу обозначается
термином «anteflexio - anteversio uteri».
75. Нормальному положению матки в тазу способствуют следующие факторы:
• собственныйтонус
половых
органов,
зависящий от правильного функционирования
всех систем организма, в частности состояния
нервной системы, условий кровообращения,
уровня половых гормонов;
• взаимоотношения
между
внутренними
органами,
согласованная
деятельность
диафрагмы, брюшной стенки и тазового дна;
• подвешивающий,
фиксирующий
и
поддерживающий аппарат матки.
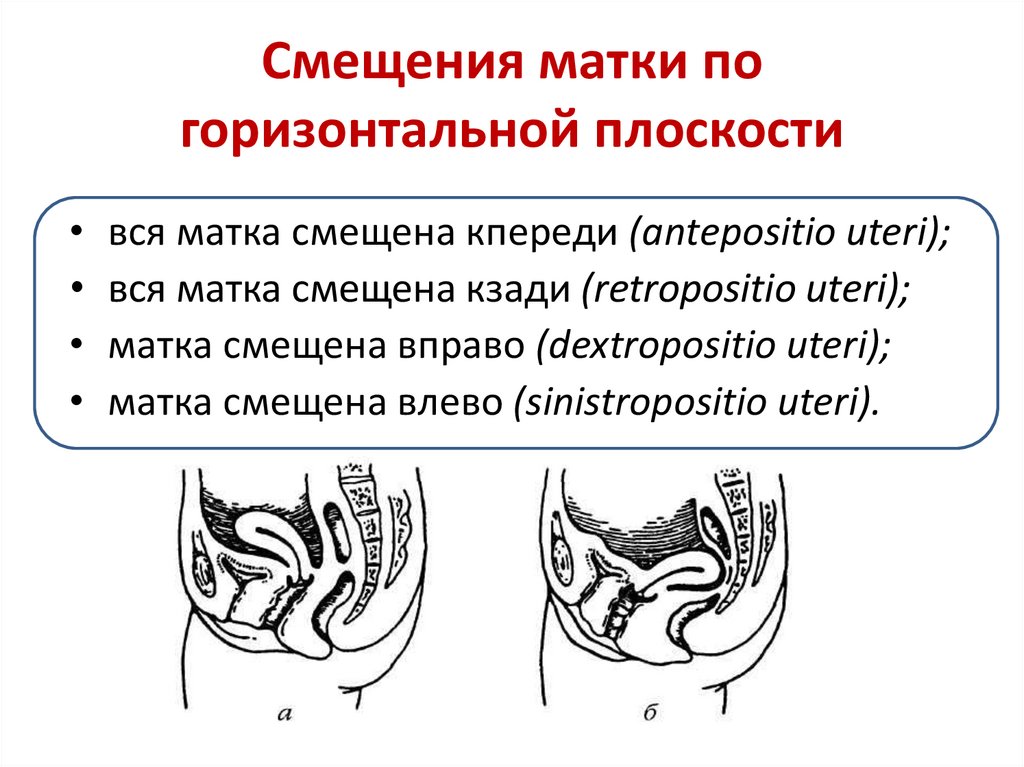
76. Смещения матки по горизонтальной плоскости
• вся матка смещена кпереди (antepositio uteri);• вся матка смещена кзади (retropositio uteri);
• матка смещена вправо (dextropositio uteri);
• матка смещена влево (sinistropositio uteri).
77. Смещения матки вокруг продольной оси
• вращение матки (тела и шейки) вполоборота вокругвертикальной оси - справа налево или, наоборот, поворот
матки (rotatio uteri);
• перекрут матки (torsio uteri) - поворот тела матки по
вертикальной оси более 180○ в области перешейка при
неподвижной шейке.
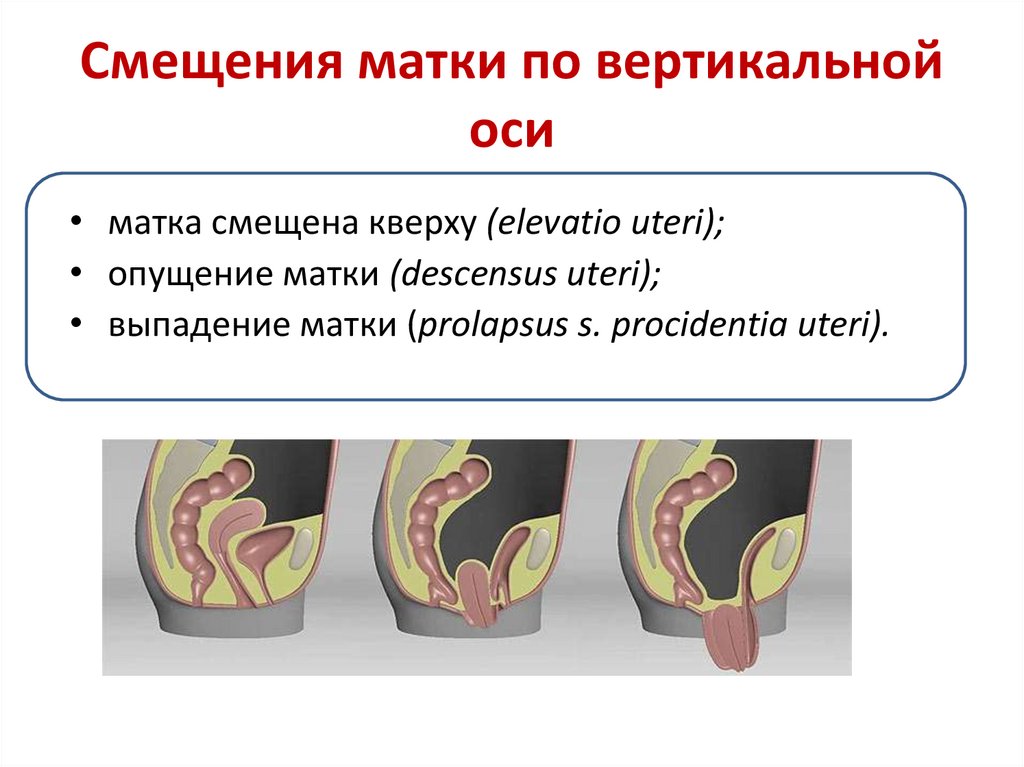
78. Смещения матки по вертикальной оси
• матка смещена кверху (elevatio uteri);• опущение матки (descensus uteri);
• выпадение матки (prolapsus s. procidentia uteri).
79. Аномалии положения женских половых органов, имеющие важное клиническое значение
• патологическая антефлексия матки;• ретродевиация матки;
• опущение и выпадение матки и стенок
влагалища.
80. Патологическая антефлексия матки (hyperanteflexio)
Патологическая антефлексияматки (hyperanteflexio)
• Одно из проявлений полового инфантилизма. При этом
выявляют острый угол между телом и шейкой матки,
малые размеры матки и удлиненную коническую шейку
матки.
• В основе этой патологии лежит недостаточное развитие
внутренних половых органов в результате различных
интоксикаций в детском возрасте (инфекции, глистные
инвазии и др.).
• Характерны болезненные менструации, бесплодие,
снижение либидо, нарушение менструального цикла по
типу
гипоменструального
синдрома,
позднее
наступление менструации, частые позывы на
мочеиспускание.
81. Ретродевиация матки
• Она может быть подвижной (retroversio retroflexiomobile)
или
фиксированной (retroversio - retroflexio
fixata) вследствие наличия прочных
спаек, вызывающих сращение матки с
задней стенкой таза.
• Существует
альтернативная
точка
зрения, согласно которой ретродевиация
- вариант нормы, встречающийся у 20%
здоровых женщин. Но при этом следует
дифференцировать
ретродевиацию
матки от синдрома Алена - Мастерса,
аденомиоза.


























































 medicine
medicine