Similar presentations:
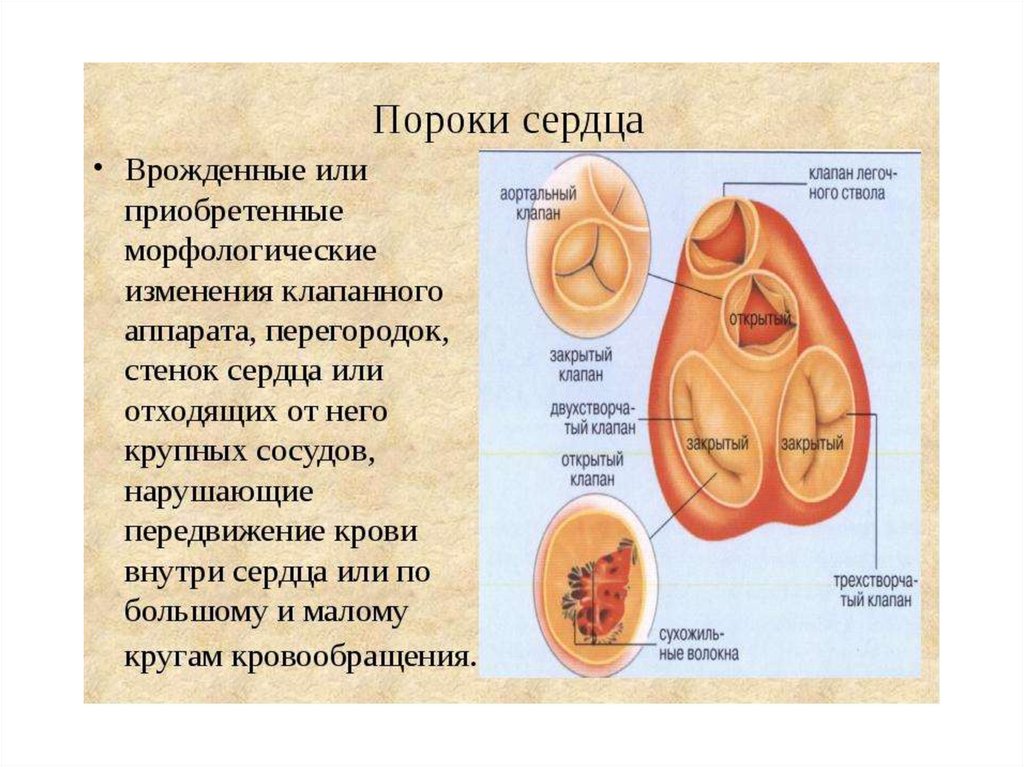
Пороки сердца
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
13.
Ревматизм – воспалительное инфекционно-аллергическое системное поражениесоединительной ткани различной локализации, преимущественно сердца и
сосудов. Типичная ревматическая лихорадка характеризуется повышением
температуры тела, множественными симметричными артралгиями летучего
характера, полиартритом. В дальнейшем могут присоединяться кольцевидная
эритема, ревматические узелки, ревматическая хорея, явления ревмокардита с
поражением клапанов сердца.
Ревматизм протекает хронически со склонностью к рецидивам и сезонным
обострением весной и осенью.
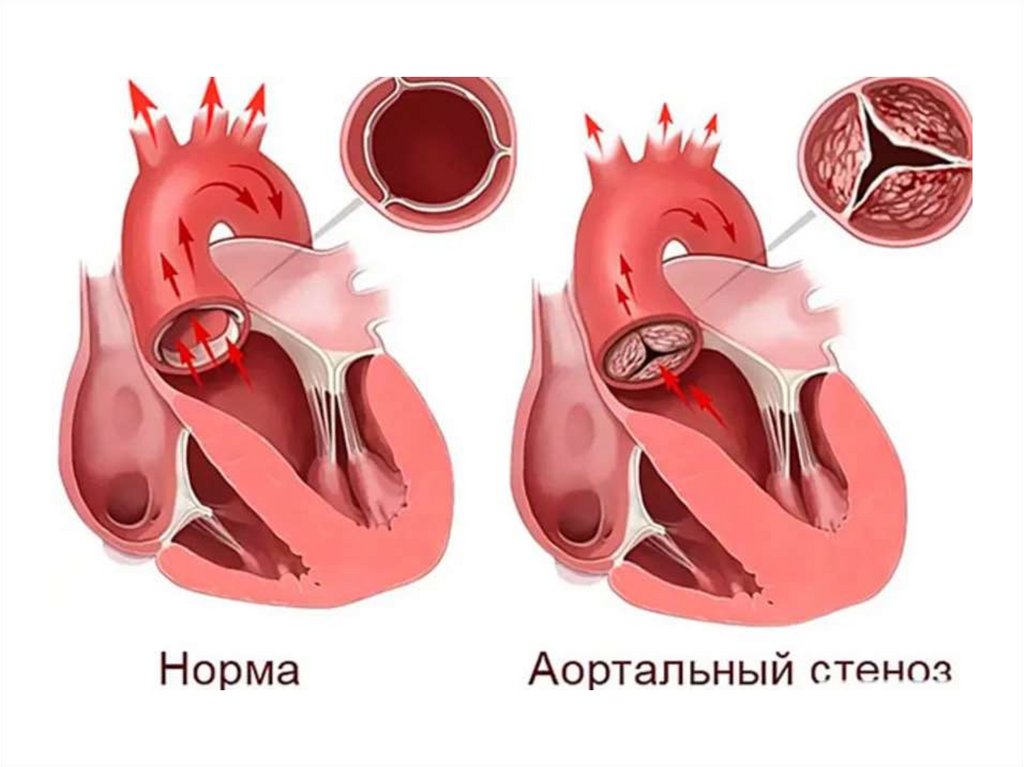
На долю ревматического поражения сердца исосудов приходится до 80%
приобретенных пороков сердца.
В ревматический процесс вовлекаются суставы, серозные оболочки, кожа,
центральная нервная система.
Частота заболеваемости ревматизмом составляет от 0,3% до 3%. Ревматизм
обычно развивается в детском и подростковом возрасте (7-15 лет); дети
дошкольного возраста и взрослые заболевают гораздо реже; в 3 раза чаще
ревматизмом страдают лица женского пола.
14.
Ревматической атаке обычно предшествует стрептококковая инфекция,вызываемая β-гемолитическим стрептококком группы А: скарлатина, тонзиллит,
родильная горячка, острый отит, фарингит, рожа. У 97% пациентов, перенесших
стрептококковую инфекцию, формируется стойкий иммунный ответ. У остальных
лиц стойкого иммунитета не вырабатывается, и при повторном инфицировании
β-гемолитическим стрептококком развивается сложная аутоиммунная
воспалительная реакция.
Клинико-анатомической характеристики поражений:
с вовлеченностью сердца (ревмокардит, миокардиосклероз), с развитием порока
сердца или без него;
с вовлеченностью других систем (ревматическое поражение суставов, легких,
почек, кожи и подкожной клетчатки, нейроревматизм)
Клинических проявлений (кардит, полиартрит, кольцевидная эритема, хорея,
подкожные узелки)
15.
КлиникаСимптомы ревматизма крайне полиморфны и зависят от степени остроты и
активности процесса, а также вовлеченности в процесс различных органов.
Типичная клиника ревматизма имеет прямую связь с перенесенной
стрептококковой инфекцией (тонзиллитом, скарлатиной, фарингитом) и
развивается спустя 1-2 недели после нее. Заболевание начинается остро с
субфебрильной температуры (38—39 °С), слабости, утомляемости, головных
болей, потливости. Одним из ранних проявлений ревматизма служат артралгии боли в средних или крупных суставах (голеностопных, коленных, локтевых,
плечевых, лучезапястных).
При ревматизме артралгии носят множественный, симметричный и летучий
(боли исчезают в одних и появляются в других суставах) характер. Отмечается
припухлость, отечность, локальное покраснение и повышение температуры,
резкое ограничение движений пораженных суставов. Течение ревматического
полиартрита обычно доброкачественно: через несколько дней острота явлений
стихает, суставы не деформируются, хотя умеренная болезненность может
сохраняться в течение длительного времени.
16.
17.
18.
19.
20.
21.
ЛечениеАктивная фаза ревматизма требует госпитализации пациента и
соблюдения постельного режима. Лечение проводится
ревматологом и кардиологом. Применяются
гипосенсибилизирующие и противовоспалительные препараты,
кортикостероидные гормоны (преднизолон, триамцинолон),
нестероидные противовоспалительные препараты (диклофенак,
индометацин, фенилбутазон, ибупрофен), иммунодепрессанты
(гидроксихлорохин, хлорохин, азатиоприн, 6-меркаптопурин,
хлорбутин).
Санация потенциальных очагов инфекции (тонзиллита, кариеса,
гайморита) включает их инструментальное и антибактериальное
лечение. Использование антибиотиков пенициллинового ряда при
лечении ревматизма носит вспомогательный характер и показано




















 medicine
medicine








