Similar presentations:
Беременность физиологическая
1.
Беременностьфизиологическая
2.
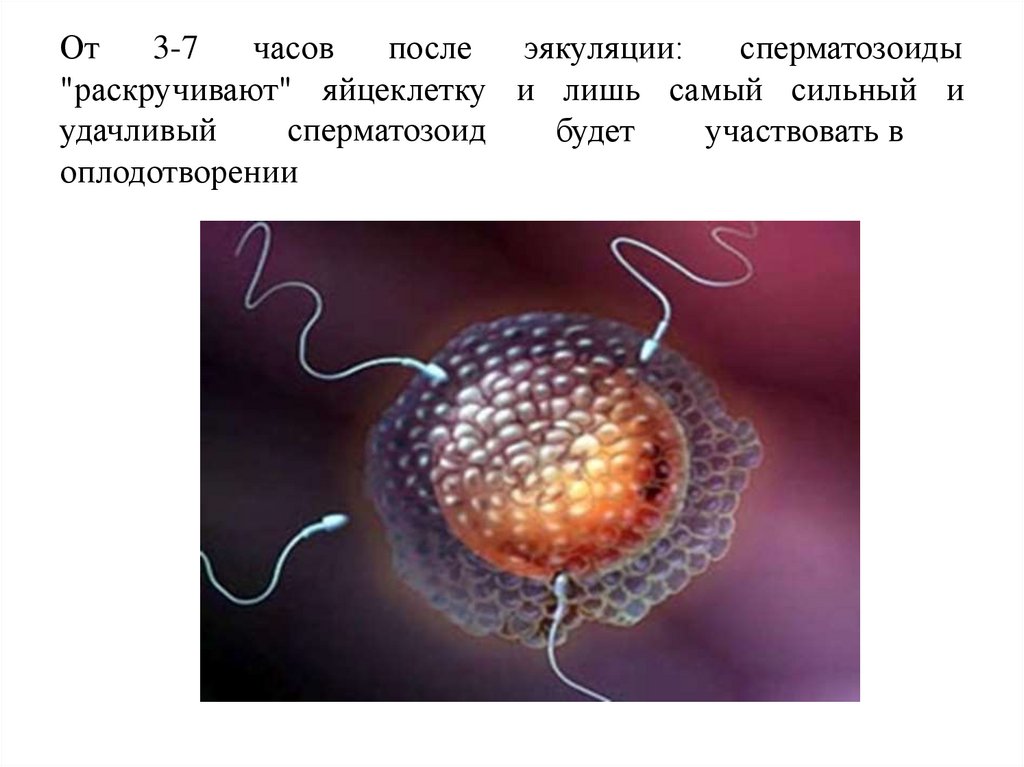
Беременность – это нормальный (физиологический) процесс,протекающий в организме женщины во время внутриутробного развития
плода.
Оплодотворение – процесс соединения мужской и женской половых
клеток.
Мужская половая клетка – сперматозоид
Нитевидная клетка, состоящая из головки, шейки и хвостика. Ядро
имеет 23 хромосомы, 22 соматические и 1 половую. В 1мл спермы 60
млн. сперматозоидов (48 часов).
Женская половая клетка- яйцеклетка
Самая большая клетка в организме человека, содержит 23 хромосомы. В
течении всей жизни созревает лишь 400-500 фолликулов, остальные
первичные погибают. Процесс
гибели фолликулов
атрезия
фолликулов.
Оплодотворение происходит в ампулярной части маточной трубы. С
этого
момента
начинается
беременность.
Продолжительность
беременности составляет 280 дней, 10 лунных и 9 календарных
месяцев.
3.
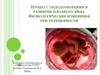
От3-7
часов
после
эякуляции:
сперматозоиды
"раскручивают" яйцеклетку и лишь самый сильный и
удачливый
сперматозоид
будет
участвовать в
оплодотворении
4.
Pc np oa y n ' KN
e o p:- Hb l • CH
Hoa
5.
Миграция оплодотворенного яйцаОплодотворенное дробящееся яйцо продвигается по
трубе в сторону матки и на 6–8-ой день достигает ее
полости.
Продвижению
яйца
способствуют
перистальтические сокращения маточных труб, а
также мерцание ресничек эпителия.
Имплантация оплодотворенного яйца
Слизистая оболочка матки ко времени попадания в
полость
матки
оплодотворенного
яйца
резко
утолщенная и рыхлая. В эндометрии вследствие влияния
гормона желтого тела накапливается гликоген. Слизистая
оболочка матки во время беременности называется
децидуальной
,
или
отпадающей
оболочкой.
Оплодотворенное
яйцо,
наружный
слой
которого
представляет собой трофобласт, благодаря наличию
протеолитических ферментов расплавляет децидуальную
оболочку, погружается в ее толщу и прививается.
6.
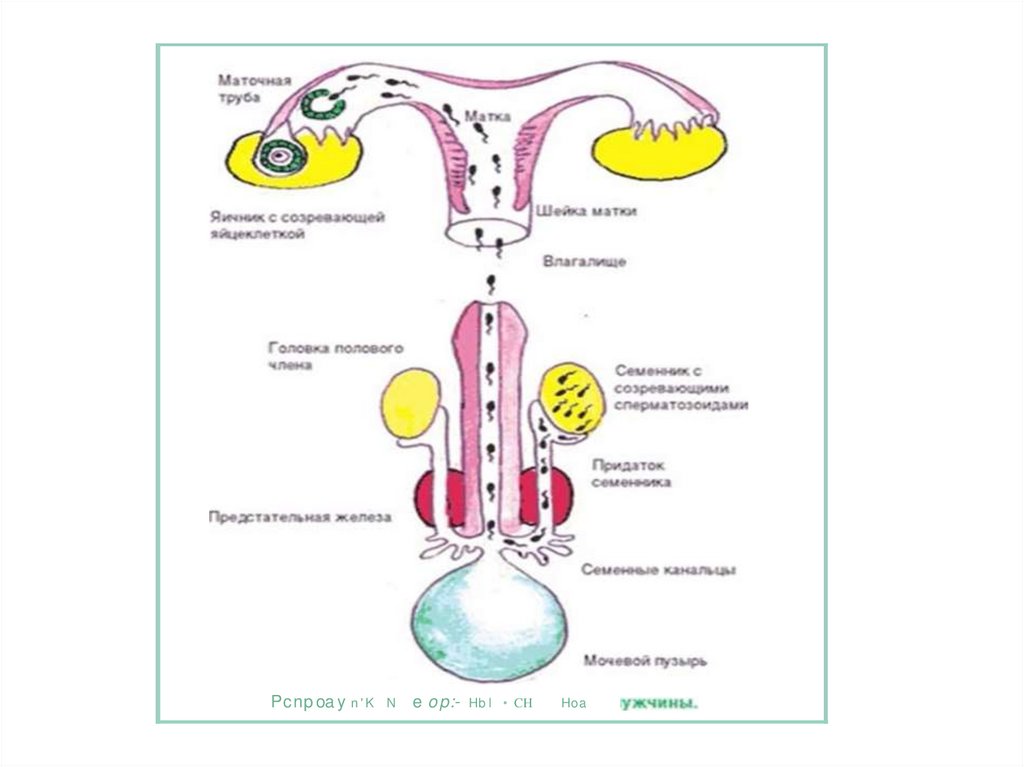
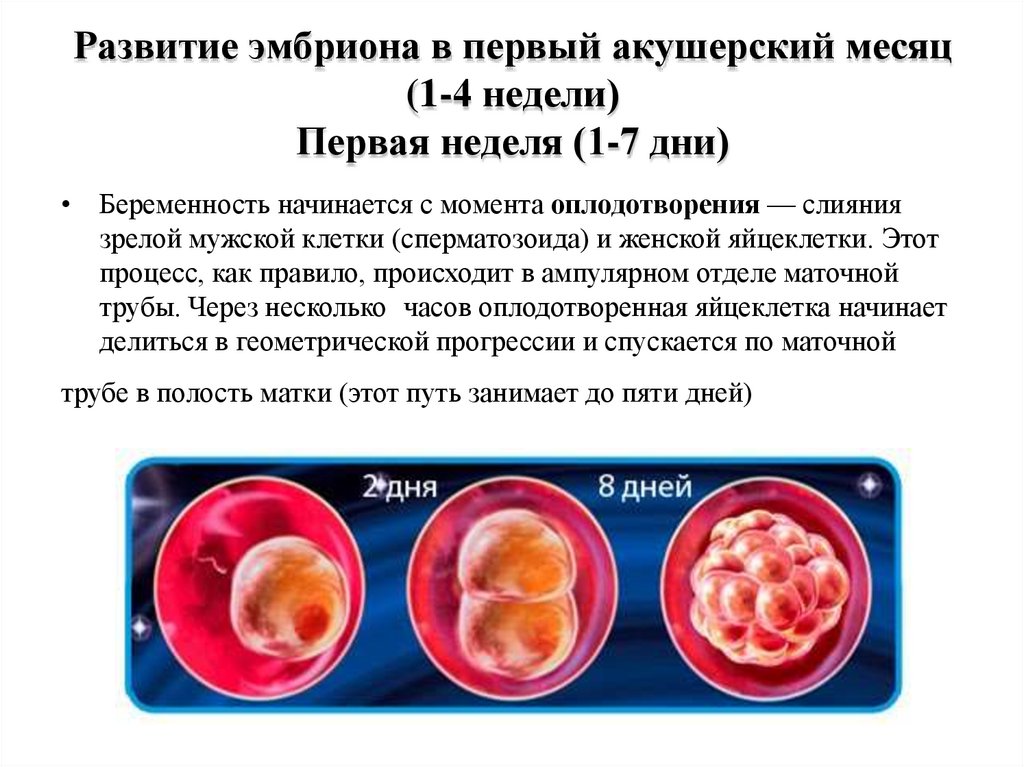
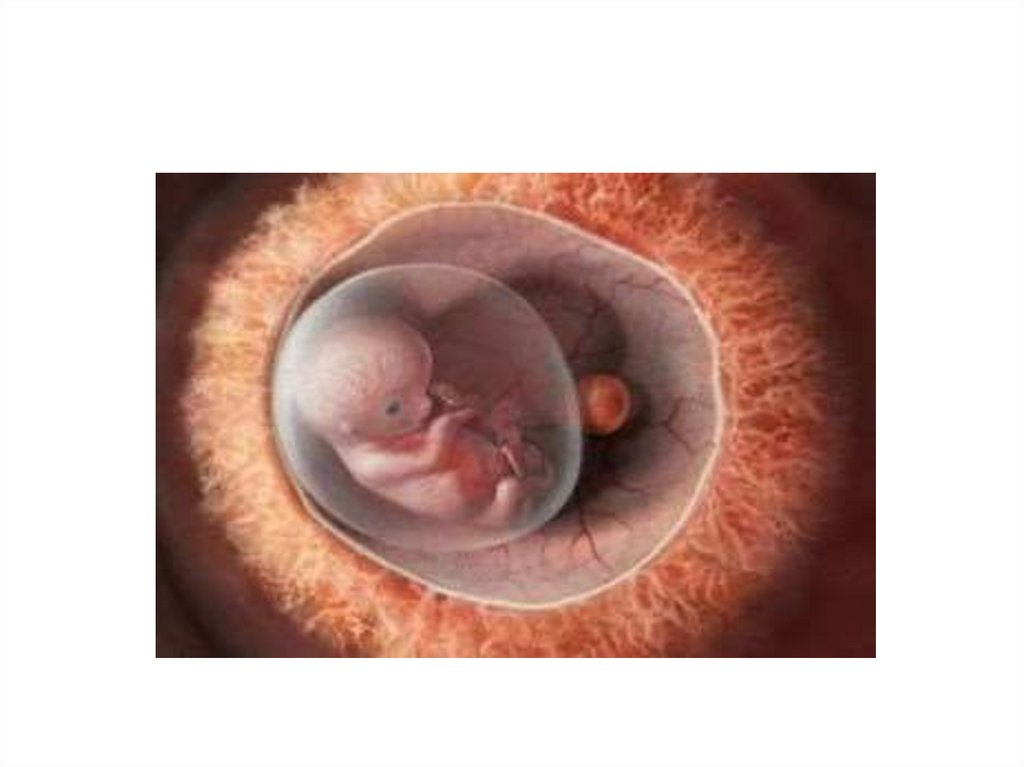
Развитие плода7. Развитие эмбриона в первый акушерский месяц (1-4 недели) Первая неделя (1-7 дни)
• Беременность начинается с момента оплодотворения — слияниязрелой мужской клетки (сперматозоида) и женской яйцеклетки. Этот
процесс, как правило, происходит в ампулярном отделе маточной
трубы. Через несколько часов оплодотворенная яйцеклетка начинает
делиться в геометрической прогрессии и спускается по маточной
трубе в полость матки (этот путь занимает до пяти дней)
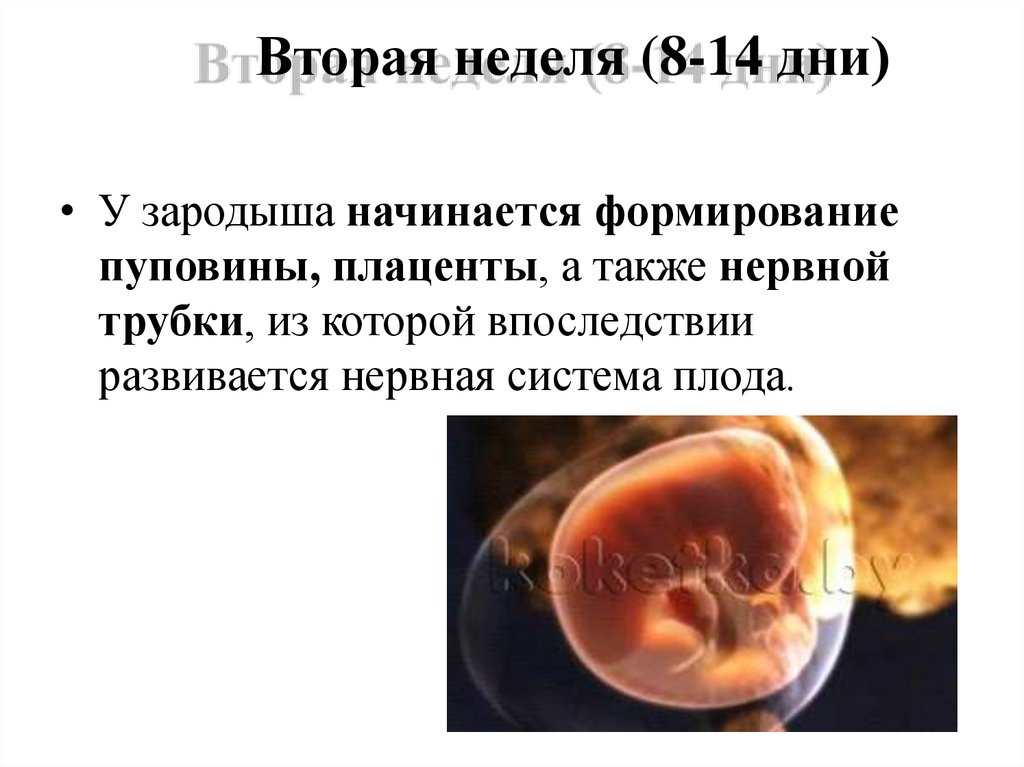
8. Вторая неделя (8-14 дни)
• У зародыша начинается формированиепуповины, плаценты, а также нервной
трубки, из которой впоследствии
развивается нервная система плода.
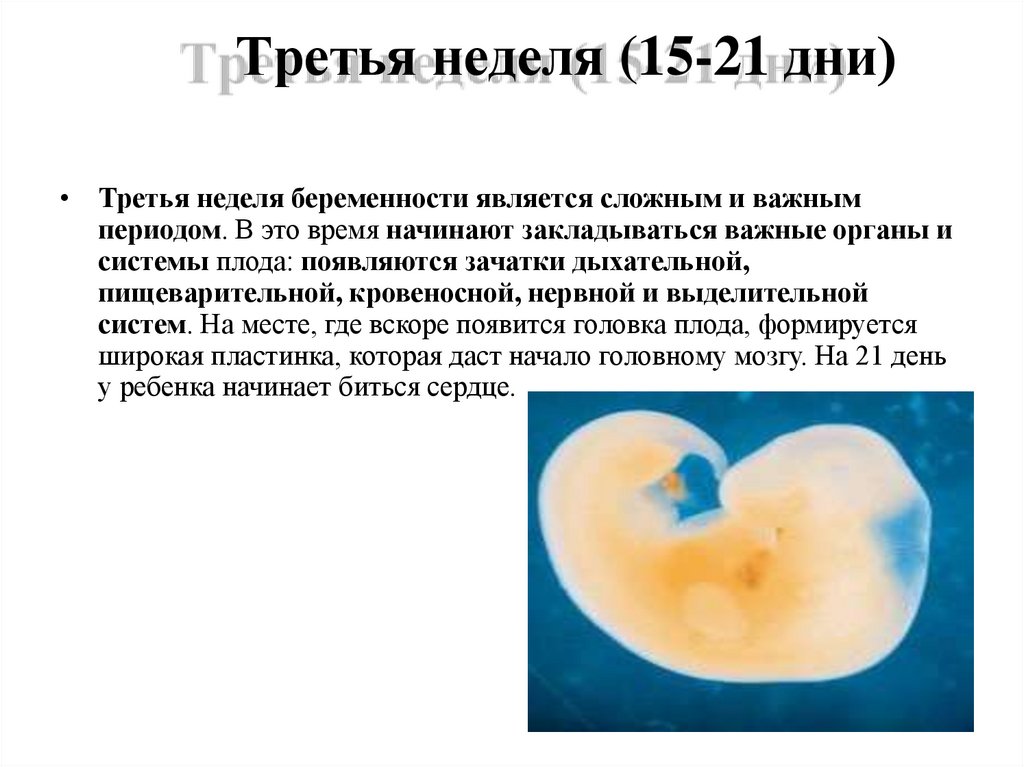
9. Третья неделя (15-21 дни)
• Третья неделя беременности является сложным и важнымпериодом. В это время начинают закладываться важные органы и
системы плода: появляются зачатки дыхательной,
пищеварительной, кровеносной, нервной и выделительной
систем. На месте, где вскоре появится головка плода, формируется
широкая пластинка, которая даст начало головному мозгу. На 21 день
у ребенка начинает биться сердце.
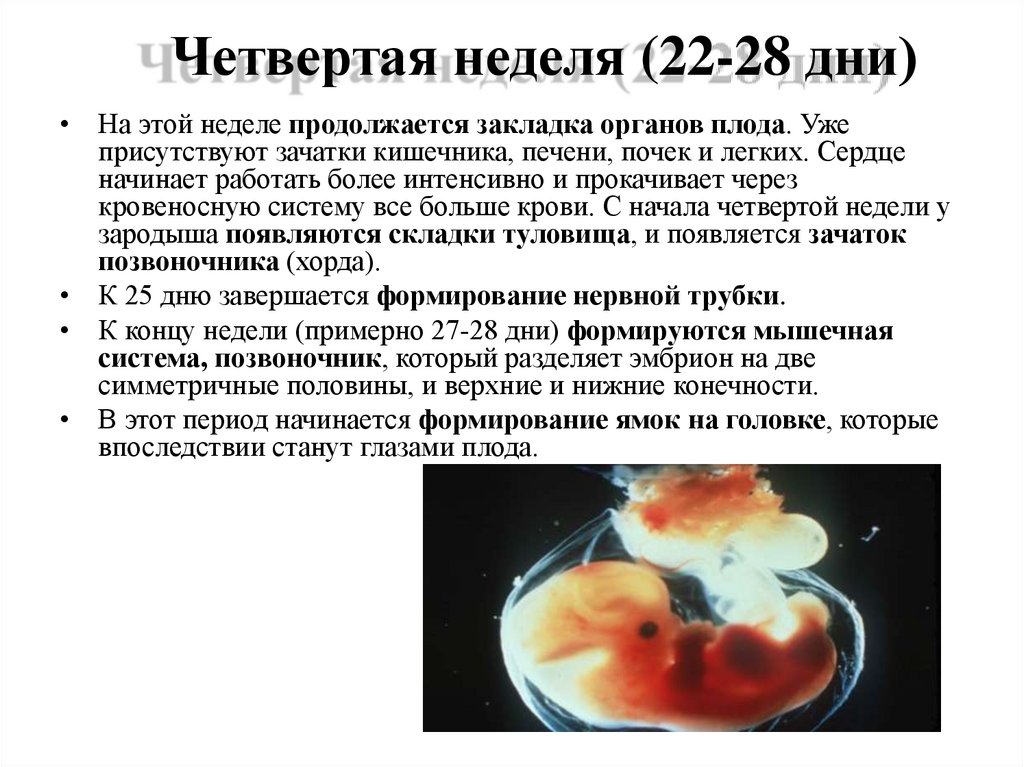
10. Четвертая неделя (22-28 дни)
• На этой неделе продолжается закладка органов плода. Ужеприсутствуют зачатки кишечника, печени, почек и легких. Сердце
начинает работать более интенсивно и прокачивает через
кровеносную систему все больше крови. С начала четвертой недели у
зародыша появляются складки туловища, и появляется зачаток
позвоночника (хорда).
• К 25 дню завершается формирование нервной трубки.
• К концу недели (примерно 27-28 дни) формируются мышечная
система, позвоночник, который разделяет эмбрион на две
симметричные половины, и верхние и нижние конечности.
• В этот период начинается формирование ямок на головке, которые
впоследствии станут глазами плода.
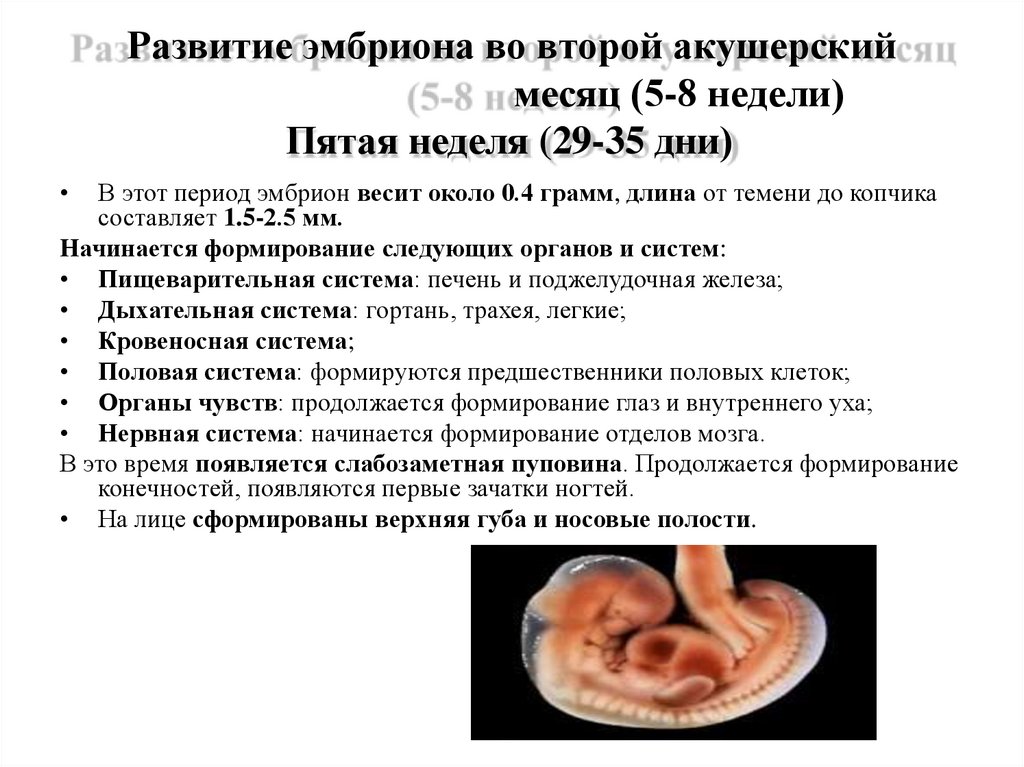
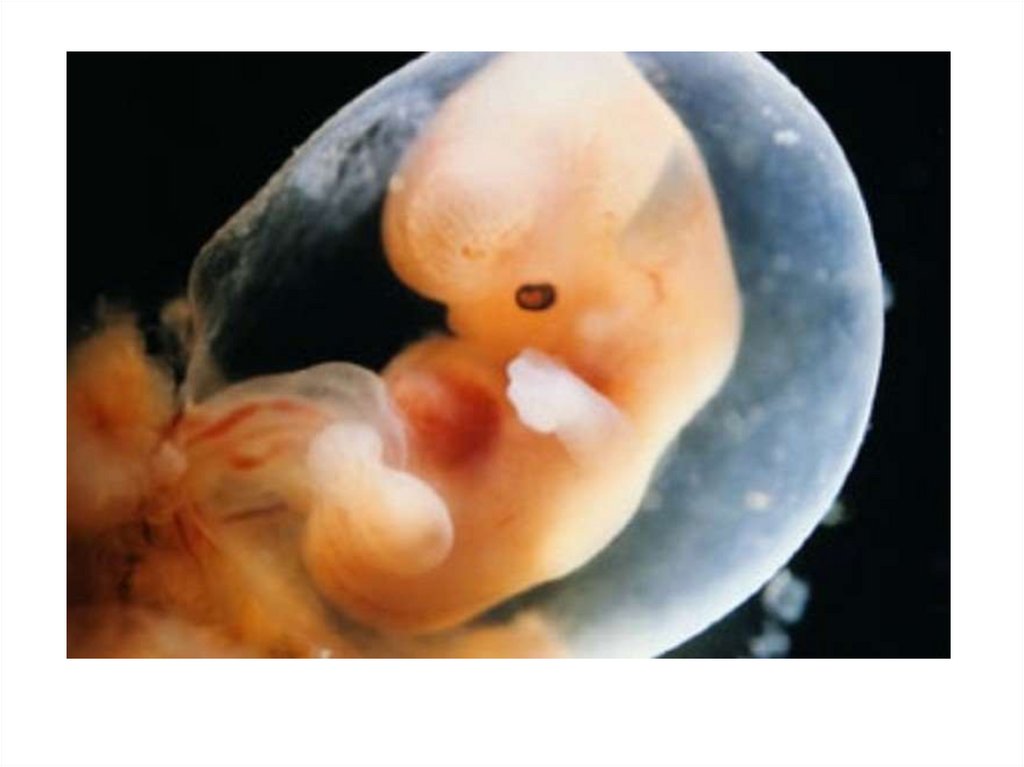
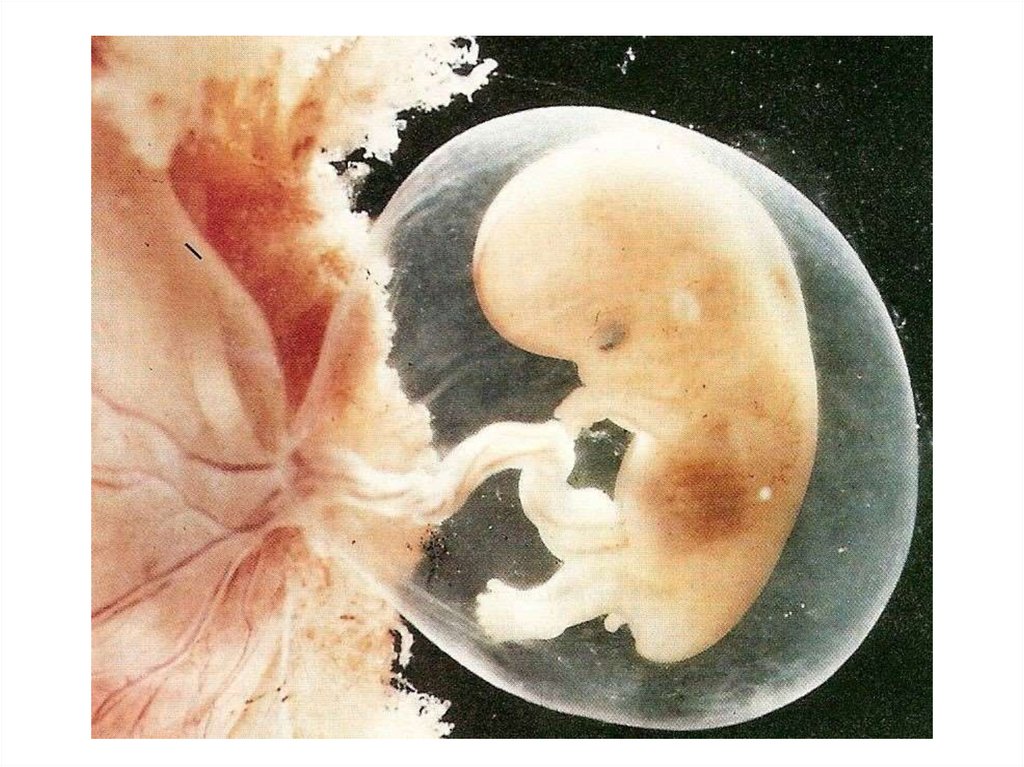
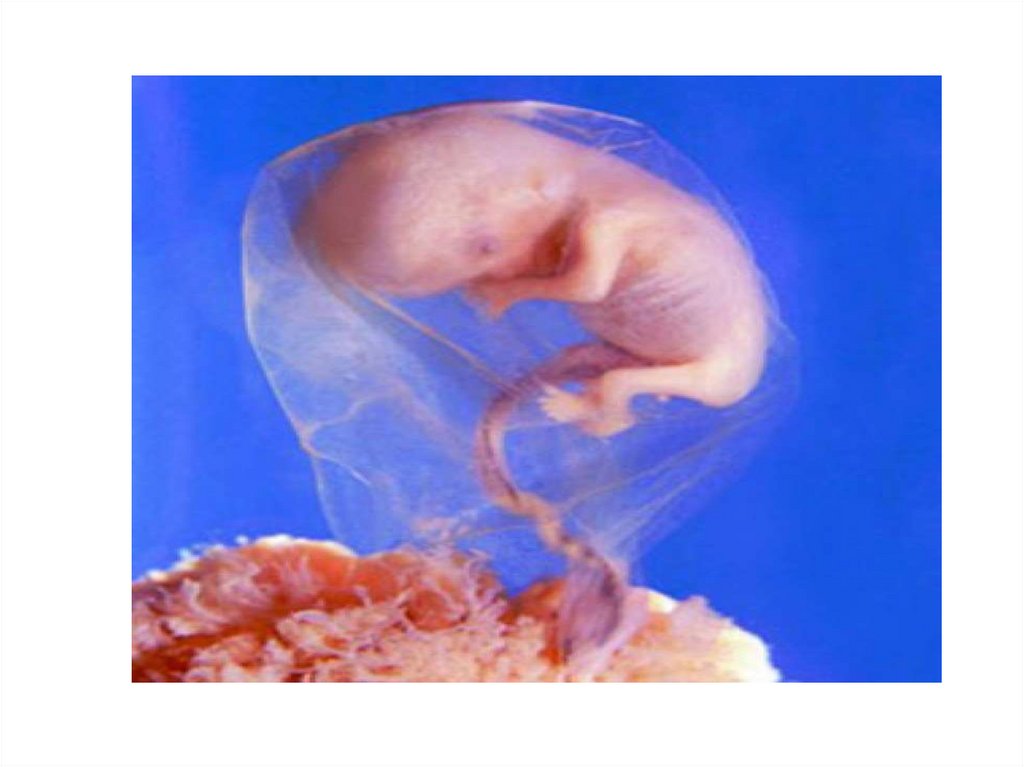
11. Развитие эмбриона во второй акушерский месяц (5-8 недели)
Пятая неделя (29-35 дни)В этот период эмбрион весит около 0.4 грамм, длина от темени до копчика
составляет 1.5-2.5 мм.
Начинается формирование следующих органов и систем:
• Пищеварительная система: печень и поджелудочная железа;
• Дыхательная система: гортань, трахея, легкие;
• Кровеносная система;
• Половая система: формируются предшественники половых клеток;
• Органы чувств: продолжается формирование глаз и внутреннего уха;
• Нервная система: начинается формирование отделов мозга.
В это время появляется слабозаметная пуповина. Продолжается формирование
конечностей, появляются первые зачатки ногтей.
• На лице сформированы верхняя губа и носовые полости.
12. Шестая неделя (36-42 дни)
Длина эмбриона в этот период составляет около 4-5 мм.
На шестой неделе начинается формирование плаценты. На таком сроке она
только начинает функционировать, кровообращение между ней и эмбрионом
еще не сформировано.
Продолжается формирование головного мозга и его отделов. На шестой
неделе при выполнении энцефалограммы уже можно зафиксировать сигналы
от мозга плода.
Начинается формирование мышц лица. Глаза плода уже более выражены и
неприкрыты веками, которые только начинают формироваться.
В этом периоде начинают изменяться верхние конечности: они удлиняются
и появляются зачатки кистей и пальцев. Нижние конечности пока остаются в
зачаточном положении.
Происходят изменения важных органов:
Сердце. Завершается деление на камеры: желудочки и предсердия;
Мочевыводящая система. Сформировались первичные почки, начинается
развитие мочеточников;
Пищеварительная система. Начинается формирование отделов желудочнокишечного тракта: желудка, тонкого и толстого кишечника. Печень и
поджелудочная железа к этому периоду практически завершили свое
развитие;
13.
14.
Седьмая неделя (43-49 дни)• Седьмая неделя знаменательна тем, что окончательно завершается
формирование пуповины и устанавливается маточноплацентарное кровообращение. Теперь дыхание и питание плода
будет осуществляться за счет циркуляции крови по сосудам пуповины
и плаценты.
• Эмбрион согнут еще дугообразно, на тазовой части тела имеется
маленький хвостик. Размер головы составляет не менее всей
половины зародыша. Длина от темени до крестца к концу недели
вырастает до 13-15 мм.
• Продолжается развитие верхних конечностей. Пальцы видны
достаточно отчетливо, но их разделение между собой еще не
произошло. Ребенок начинает выполнять спонтанные движения
руками на воздействие раздражителей.
• Хорошо сформированы глазки, уже прикрытые веками, которые
защищают их от пересыхания. Ребенок может открывать рот.
• Происходит закладка носовой складки и носа, образуются по бокам
от головы два парных возвышения, из которых начнут
развиваться ушные раковины.
• Продолжается интенсивное развитие головного мозга и его отделов.
15.
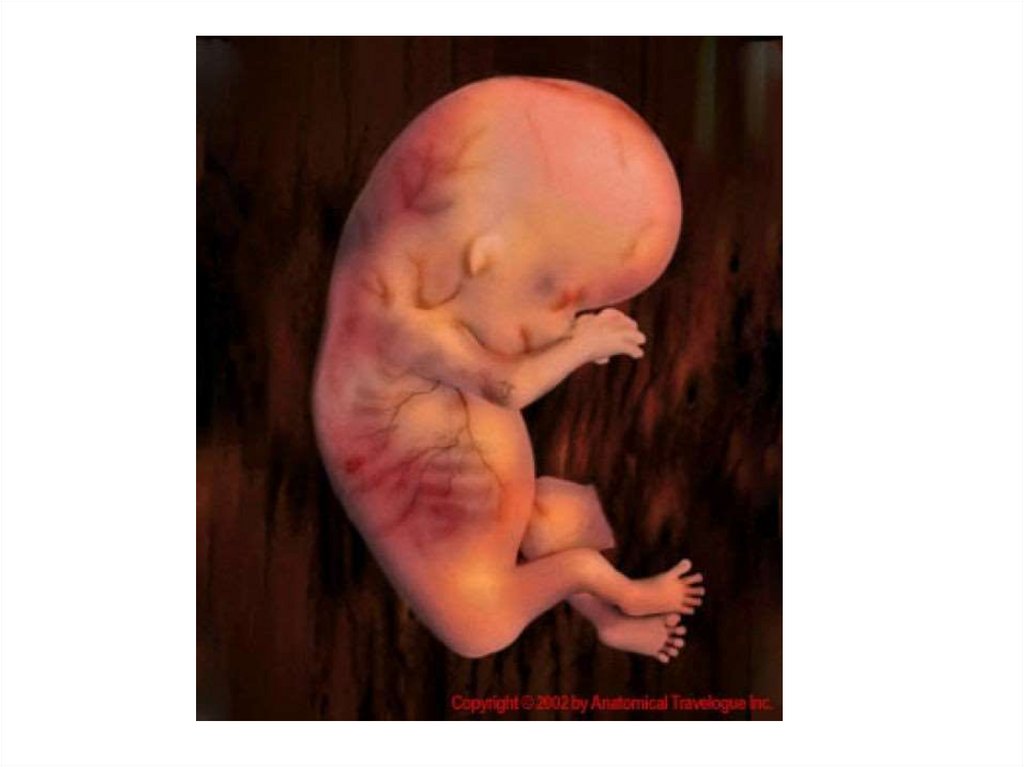
16. Восьмая неделя (50-56 дни)
• Тело эмбриона начинает выпрямляться, длина от темени до копчикасоставляет 15 мм в начале недели и 20-21 мм на 56 день.
• Продолжается формирование важных органов и систем:
пищеварительная система, сердце, легкие, мозг, мочевыделительная
система, половая система (у мальчиков развиваются яички).
Развиваются органы слуха.
• К концу восьмой недели лицо ребенка становится привычным для
человека: хорошо выражены глаза, прикрытые веками, нос, ушные
раковины, заканчивается формирование губ.
• Отмечается интенсивный рост головы, верхних и нижних
конечностей, развивается окостенение длинных костей рук и ног и
черепа. Хорошо заметны пальцы, между ними уже отсутствует
кожная перепонка.
17.
18.
Развитие плода в третий акушерский месяц (9-12недели)
Девятая неделя (57-63 дни)
В начале девятой недели копчиково-теменной размер плода составляет
около 22 мм, к концу недели – 31 мм.
Происходит совершенствование сосудов плаценты, что улучшает маточноплацентарный кровоток.
Продолжается развитие костно-мышечной системы. Начинается процесс
окостенения, формируются суставы пальцев ног и рук. Плод начинает
совершать активные движения, может сжимать пальцы. Головка опущена,
подбородок тесно прижат к груди.
Происходят изменения в сердечно-сосудистой системе. Сердце совершает
до 150 ударов в минуту и перекачивает кровь по своим кровеносным сосудам.
Состав крови еще очень отличается от крови взрослого человека: она состоит
только из эритроцитов.
Продолжается дальнейший рост и развитие головного мозга, формируются
структуры мозжечка.
Интенсивно развиваются органы эндокринной системы, в частности,
надпочечники, вырабатывающие важные гормоны.
Совершенствуется хрящевая ткань: ушные раковины, хрящи гортани, идет
образование голосовых связок.
19.
20. Десятая неделя (64-70 дни)
• К концу десятой недели длина плода от копчика до теменисоставляет 35-40 мм.
• Начинают развиваться ягодицы, пропадает имеющийся раньше
хвостик. Плод находится в матке достаточно в свободном положении
в полусогнутом состоянии.
• Продолжается развитие нервной системы. Теперь плод выполняет
не только хаотичные движения, но и рефлекторные в ответ на
раздражитель. При случайном прикосновении к стенкам матки
ребенок совершает движения в ответ: поворачивает голову, сгибает
или разгибает руки и ноги, отталкивается в сторону. Размеры плода
еще очень малы, и женщина пока не может ощущать эти шевеления.
• Формируется сосательный рефлекс, ребенок начинает
рефлекторные движения губами.
• Завершается развитие диафрагмы, которая будет принимать
активное участие в дыхании.
21.
22.
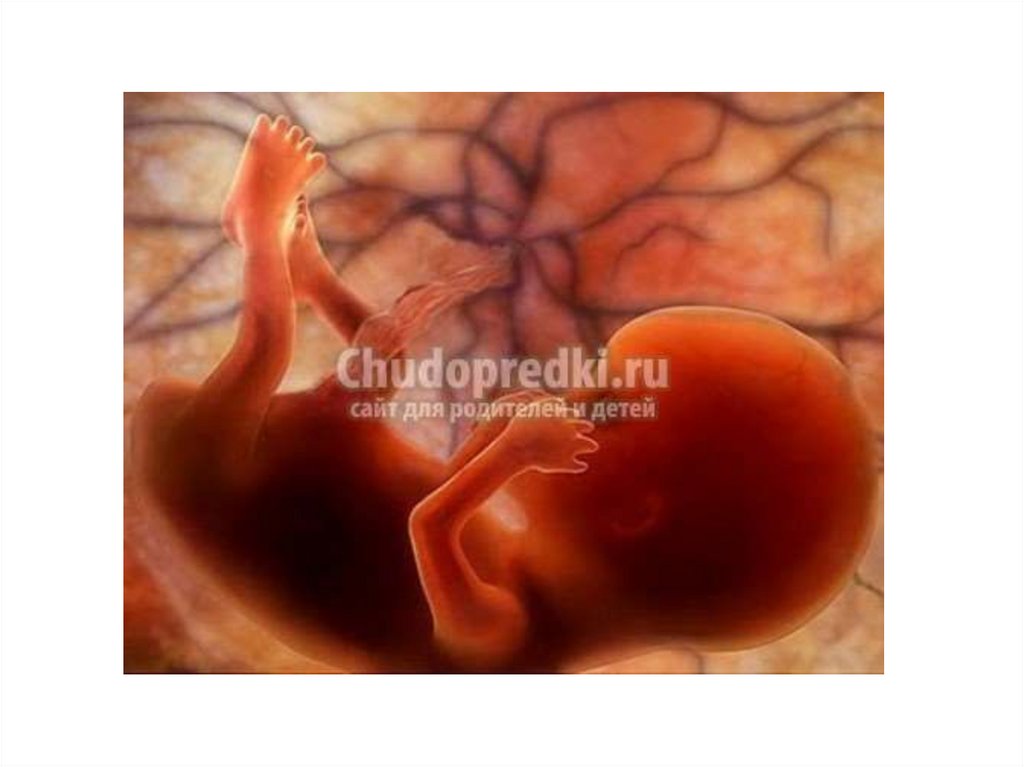
Одиннадцатая неделя(71-77 дни)
• К концу этой недели копчиково-теменной размер плода
увеличивается до 4-5 см.
• Тело плода остается непропорциональным: мелкое
туловище, большие размеры головы, длинные руки и
короткие ноги, согнутые во всех суставах и прижатые к
животу.
• Плацента уже достигла достаточного развития и
справляется со своими функциями: обеспечивает
поступление к плоду кислорода и питательных веществ и
выводит углекислый газ и продукты обмена.
• Происходит дальнейшее формирование глаз плода: в
это время развивается радужная оболочка, которая в
дальнейшем будет определять цвет глаз. Глаза развиты
хорошо, полуприкрыты веками или широко открыты.
23.
24. Двенадцатая неделя (78-84 дни)
Копчиково-теменной размер плода составляет 50-60 мм.
Отчетливо идет развитие половых органов по женскому или мужскому
типу.
• Происходит дальнейшее совершенствование пищеварительной системы.
Кишечник вытягивается в длину и укладывается петлями, как у взрослого
человека. Начинается его периодические сокращения –
перистальтика. Плод начинает совершать глотательные движения, заглатывая
околоплодные воды.
• Продолжается развитие и совершенствование нервной системы плода.
Головной мозг имеет маленькие размеры, но точно повторяет все структуры
мозга взрослого человека. Хорошо развиты большие полушария и другие
отделы. Совершенствуются рефлекторные движения: плод может сжимать и
разжимать пальцы в кулак, захватывает большой палец и активно его сосет.
• В крови плода уже присутствуют не только эритроциты, но и начинается
выработка белых кровяных клеток – лейкоцитов.
• В это время у ребенка начинают регистрироваться единичные
дыхательные движения. До рождения плод не может дышать, его легкие не
функционируют, однако он совершает ритмичные движения грудной клетки,
имитируя дыхание.
• К концу недели у плода появляются брови и ресницы, хорошо заметна
шея.
25.
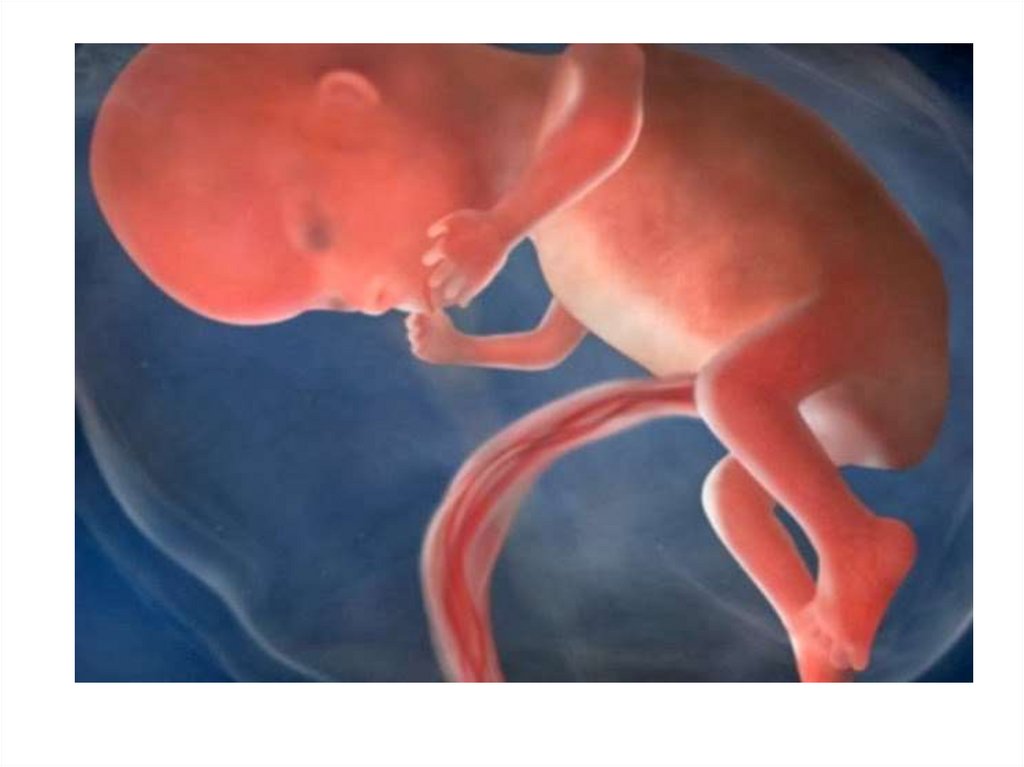
26. Сороковая неделя (274-280 дни)
• Все показатели развития плода соответствуютноворожденному. Ребенок полностью готов к родам.
Масса может значительно колебаться: от 250 до 4000 и
выше грамм.
• Матка начинает периодически
сокращаться (приходить в тонус), что проявляется
ноющими болями внизу живота. Шейка приоткрывается, и
головка плода теснее прижимается к полости таза.
• Кости черепа по-прежнему мягкие и податливые, что
позволяет головке ребенка изменять форму и легче
проходить родовые пути.
27.
28. Плод как объект родов
• Признаки зрелости плода• Длина (рост) зрелого доношенного новорожденного колеблется от 46
до 52 см и более, составляя в среднем 50 см. Масса тела более 2500 г.
Средняя масса тела зрелого доношенного новорожденного 3400–3500
г.
• У зрелого доношенного новорожденного хорошо развит подкожный
жировой слой; кожа розовая, эластичная; пушковый покров не
выражен, длина волос на голове достигает 2 см; ушные и носовые
хрящи упругие; ногти плотные, выдаются за края пальцев.
• Пупочное кольцо находится на середине расстояния между лоном и
мечевидным отростком.
• У мальчиков яички опущены в мошонку. У девочек малые половые
губы прикрыты большими.
• Крик ребенка громкий. Мышечный тонус и движения достаточной
силы. Сосательный рефлекс хорошо выражен.
29.
Размеры головки и туловища зрелогоплода
Головка доношенного зрелого плода имеет следующие размеры:
•1) прямой размер (от переносицы до затылочного бугра) – 12 см,
окружность головки по прямому размеру – 34 см;
•2) большой косой размер (от подбородка до затылочного бугра) – 13–
13,5 см; окружность головки – 38–42 см;
•3) малый косой размер (от подзатылочной ямки до переднего угла
большого родничка) – 9,5 см, окружность головки – 32 см;
•4) средний косой размер (от подзатылочной ямки до границы
волосистой части лба) – 10 см; окружность головки – 33 см;
•5) отвесный, или вертикальный, размер (от верхушки темени до
подъязычной области) – 9,5–10 см, окружность головки – 32 см;
•6) большой поперечный размер (наибольшее расстояние между
теменными буграми) – 9,5 см;
•7) малый поперечный размер (расстояние между наиболее
отдаленными точками венечного шва) – 8 см.
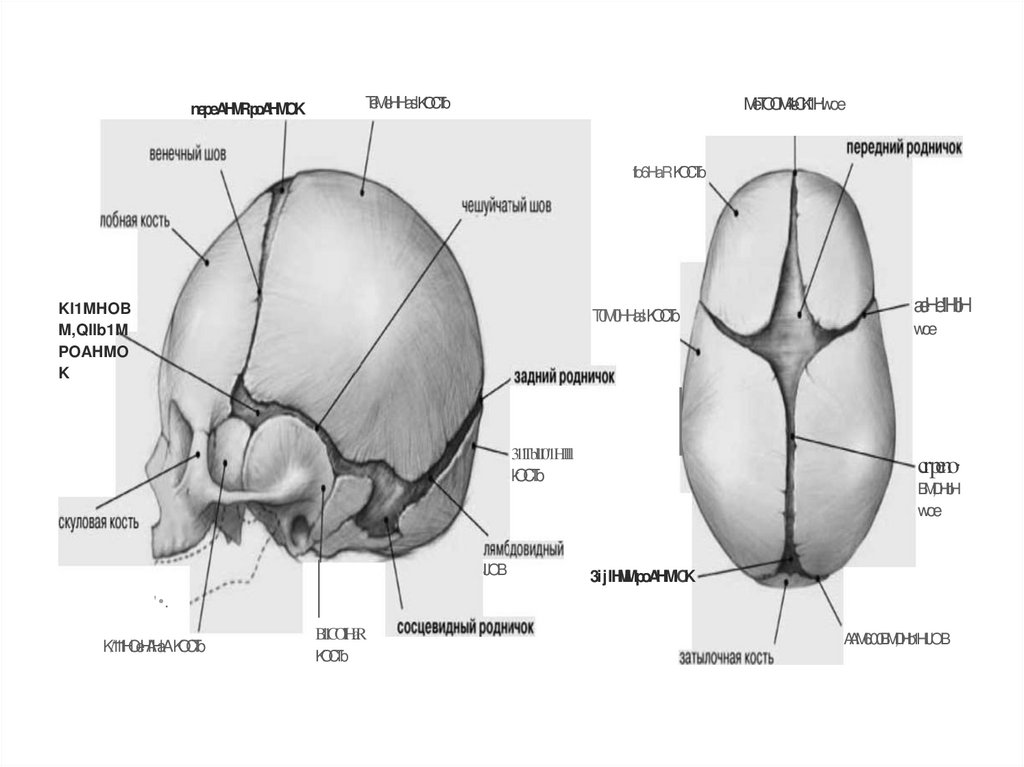
30. Головка плода имеет четыре шва:
• Стреловидныйшов
–проходит
между теменными костями. Спереди шов
переходит в большой родничок, сзади в малый.
• Лобный
шов
–
находится
между
лобными костями.
Имеет
такое
же
направление как и стреловидный.
• Венечный шов – соединяет лобные кости с
к
теменными,
проходит
перпендикулярно
стреловидному и лобному швам.
• Ламбдовидный шов – соединяет затылочную
кость с теменными.
31.
C-ar rranbHb Ml LUOBB@ H 4 Hhli71
woe
-
--=
-ri'
flo61-tblM
lWOB
flaM6.qoe1i1
POA.
M
YOK
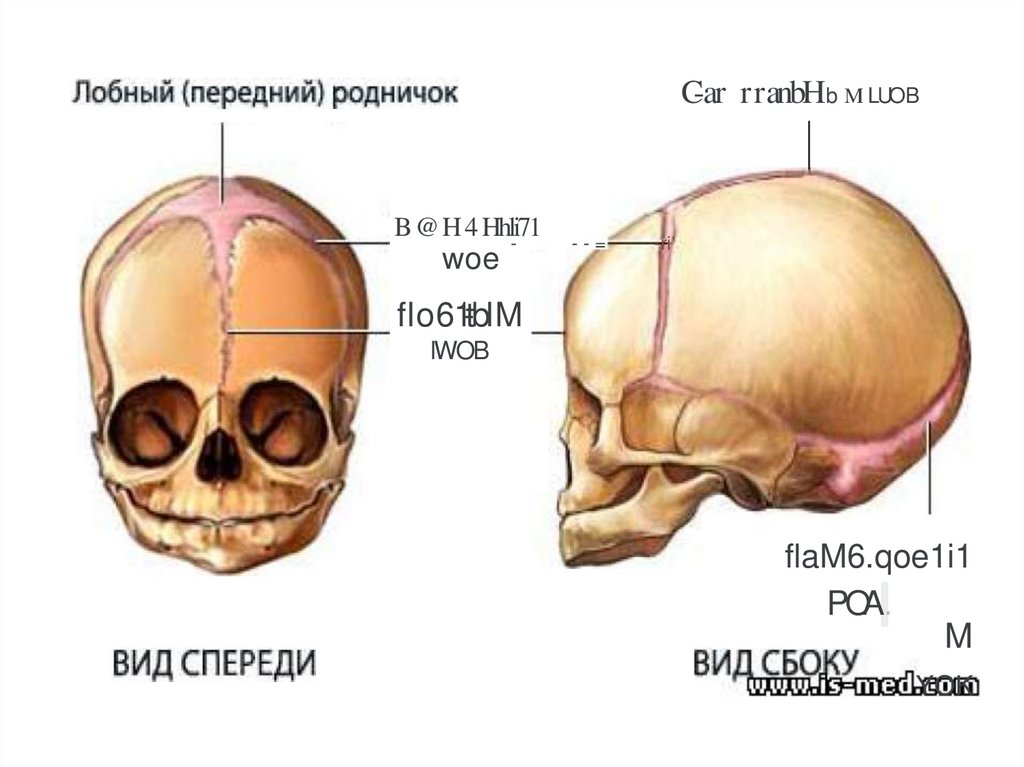
32. В области соединения швов располагаются роднички,
практическое значение в акушерстве имеют двародничка:
Большой
(передний)
родничок – находится в
месте
соединения
стреловидного, лобного и
венечного
швов,
имеет
ромбовидную форму.
Малый (задний) родничок –
представляет собой небольшое
углубление
треугольной
формы. От малого родничка
отходят три шва: кпереди
стреловидный, вправо и влево
33.
TeMeHHaslKOCTbnepeAHMRpoAHM'IOK
MeTOOM4eCKl1Hwoe
flo6HaRKOCTb
Kl1MHOB
M,Qllb1M
POAHMO
K
T0M0HHaslKOCTb
311Tbll10'1Hllll
kOCTb
aeHe'IHblH
woe
crpeno·
BM,D.HblH
woe
lJOB
3ijlHMMpoAHM'IOK
' •.
K/111HOeHAHaAKOCTb
Bl1CO'IHaR
KOCTb
AAM6.0.0BM,D.Hb1HllJOB
34.
Размеры туловища плода следующие:•1)
размер
плечиков
(поперечник
плечевого пояса) – 12 см, окружность
плечевого пояса – 35 см;
•2) поперечный размер ягодиц – 9 см,
окружность – 28 см.
35.
Во время беременности организм женщиныподвергается глубоким преобразованиям.
Сердечно-сосудистая система Органы
дыхания
Органы пищеварения Органы
мочевыделения Нервная система
Эндокринная система
36.
Изменения в ЦНС (центральной нервной системе):—изменения в коре и подкорке
—сонливость,
плаксивость,
раздражительность, бессонница, тошнота,
рвота;
—изменения
обоняния (к
запахам,
которые
были приятны);
—изменения осязания
—изменения вкусовых ощущений (кушает мел для
восполнения кальция в организме);
—изменениям слухового восприятия
—раздражают
резкие
звуки (например,
дверной звонок); ссоры в семье.
37.
Внешние изменения кожи и слизистой.1. Пигментация:
—на лице по типу «маски» беременной
—переносица, вокруг глаз, щеки;
—сосков и околососковых кружков;
— по белой линии живота.
2.Появляются рубцы беременности на животе у некоторых женщин в
связи с нарушением растяжимости эластичных волокон кожи,
происходит разрыв эластичны волокон, на месте которых образуется
соединительнотканный рубец. Свежий рубец багровосинего цвета,
а затем он приобретает белесоватый цвет.
3.Акроцианоз
—посинение подбородка, кончика носа, ушей. 4.Акромегалия
—это увеличение конечностей (рук, ног, носа, ушей).
5. Изменения в области пупка. В 32 недели беременности пупок втянут, а
в 40 недель выпуклый или сглажен.
38.
• Изменения в сердечно-сосудистой системе.• Появляется третий круг кровообращения. Видимых
изменений нет.PS — 60-80 ударов в минуту,
удовлетворительного наполнения и напряжения. AД
- 110/70, 120/80 мм. рт. столба, ЧСС (частота
сердечных сокращений) без изменений, тоны сердца
ясные.
•К концу беременности появляется гипертрофия левого
желудочка и начинает выслушиваться систолический шум
на верхушке сердца — функциональный.
• У беременных может быть расширение вен нижних
конечностей и геморроидальных узлов (варикозное
расширение вен) прямой кишки.
39.
• Изменения в дыхательной системе.• Деятельность легких усиливается. Дыхание везикулярное.
К концу беременности (36 недель) появляется одышка,
так
как
дно
матки
поджимает
стенку
диафрагмы, женщине трудно дышать.
• Изменения в системе пищеварения.
• В связи с ростом матки смещается кишечник, нарушается
его перистальтика и у беременной появляются запоры.
• Изменения со стороны мочевыделительной системы.
• Женщина чаще мочится, так как матка давит на мочевой
пузырь. В последнем месяце беременности могут быть
следы белка в моче.
• Изменения в эндокринной системе.
• В
яичниках
развивается
желтое
тело
беременности, которое продуцирует прогестерон.
40.
• Изменения со стороны половой системы.• Наружные половые органы не реагируют на беременность.
Слизистая
влагалища
синюшного
цвета,
складчатость
увеличивается (более рыхлое, ранимое).
•Матка за всю беременность увеличивается в 500 раз за счет
2 процессов:
•— гипертрофии мышечных волокон;
•— гиперплазии мышечных волокон.
•К
концу
беременности
матка
приобретает
новое
анатомическое образование. Надвлагалищная часть шейки и
перешеек образуют нижний сегмент, а все волокна располагаются
вкруговую.
•Тело и дно матки образуют верхний сегмент, волокна
которого располагаются продольно.
•Граница между верхним и нижним сегментом — контракционное
кольцо.
•Трубы к концу беременности свисают по боковым сторонам
матки. Связочный
аппарат
натягивается
и
поддерживает
матку в вертикальном положении
41.
ПРИЗНАКИ БЕРЕМЕННОСТИ
Диагностика
ранних
сроков
беременности
производится
на
основании
выявления предположительных (сомнительных) и вероятных признаков беременности.
Предположительные признаки появляются в связи с общими изменениями в организме
беременной, когда выявляются субъективные ощущения: изменение аппетита и вкуса,
обоняния, тошнота, иногда рвота по утрам, слабость, недомогание, раздражительность,
плаксивость. К этим же признакам можно отнести пигментацию кожи на лице, по белой
линии живота, в области сосков и около- сосковых кружков и наружных половых
органов.
Вероятные признаки беременности чаще зависят от развития беременности, но иногда
появляются без всякой связи с ней. К ним относятся: прекращение менструальной
функции у женщин в детородном возрасте, увеличение молочных желез и выделение из
них молозива, синюшная окраска слизистой влагалища и шейки матки, увеличение
матки, изменение ее формы, консистенции; положительные биологические
и иммунологические реакции на беременность.
Диагностика поздних сроков беременности основывается на учете достоверных
признаков: прощупывание частей плода, выслушивание сердцебиения плода,
ощущение шевеления плода, данные рентгенологического, ультразвукового
исследований, ЭКГ, ФКГ. Для установления диагноза беременности достаточно
обнаружить один из этих признаков.
42.
ОПРЕДЕЛЕНИЯ СРОКОВ БЕРЕМЕННОСТИ И ДАТЫ ПРЕДСТОЯЩИХ
РОДОВ
• Определение срока беременности и даты родов имеет большое практическое
значение. Беременность у женщин в среднем продолжается 280 дней, т.е. 40
недель, или10 акушерских месяцев. День предстоящих родов можно
определить по дате последней менструации, по первому шевелению плода и
другим данным.
• Для определения срока родов можно к первому дню последней менструации
прибавить 280 дней (10 акушерских месяцев, или 9 календарных месяцев и 7
дней). Для удобства принято от первого дня последней менструации
отсчитать назад 3 месяца и прибавить 7 дней (365 — 92+7=280). Срок
беременности определяют по первой явке в женскую консультацию, особенно
это достоверно, если явка была ранняя (до 12 недель беременности).Срок
наступления родов можно определить по первому шевелению плода.
У первородящих шевеление ощущается с 20 недель беременности,
у повторнородящих — с 18 недель беременности. Для этого к дате
первого шевеления плода у первобеременных необходимо прибавить 5
акушерских месяцев или 140 дней (4 календарных месяца и 18 дней), у
повторнородящих
— 1/2 акушерских месяцев, или 154 дня (5 календарных месяцев и 1 день).
43.
Методика исследованиябеременной
44. Опрос беременной
• Опрос беременной позволяет получитьполное представление о состоянии
здоровья женщины, ее
наследственности, заболевания и т.д.
Все полученные данные заносятся
индивидуальную карту беременной или
в историю родов.
45.
• 1. Выясняют паспортные данные: ФИО, возраст,место работы и профессию, место жительства.
•2. Причины, жалобы.
•3. Наследственность и перенесенные заболевания.
•4. Менструальная функция:
а)
в
каком
возрасте
появилась
первая
менструация
б) тип менструации (продолжительность цикла,
количество
теряемой
крови,
длительность менструальных дней, наличие болей)
в) изменились ли менструации после начала
половой жизни, бывших родов и абортов.
г) дата последней менструации
• 5. Секреторная и половая функции. Выясняют, нет ли
выделений из половых путей (гнойных, кровянистых)
и какого она характера, болей.
46.
• 6. Детородная функция. Выясняют:а)
которая
по
счету
настоящая
беременность
б) течение предыдущих беременностей и чем
они
закончились
(роды,
аборты,
самоаборты, осложнения после них)
• 7. Промежуток времени от начала половой
жизни
до
наступления
первой
беременности (предохранялась
ли
от
беременности, если этот срок превышает 1
год)
• 8. Выясняют состояние здоровья мужа
47. Осмотр беременной
• Приосмотре
беременной
женщины
обращают внимание на рост, форму
позвоночника и таза, строение молочных
желез, развитие жировой клетчатки, наличие
отеков.
•Необходимо
при
осмотре
отметить
окраску кожных
и
слизитсых
покровов
(нет
ли бледности, желтушности,
синюшности)
•Измерение АД на обеих руках
• Измерение роста, веса
Исследование пульса
48. Акушерское обследование
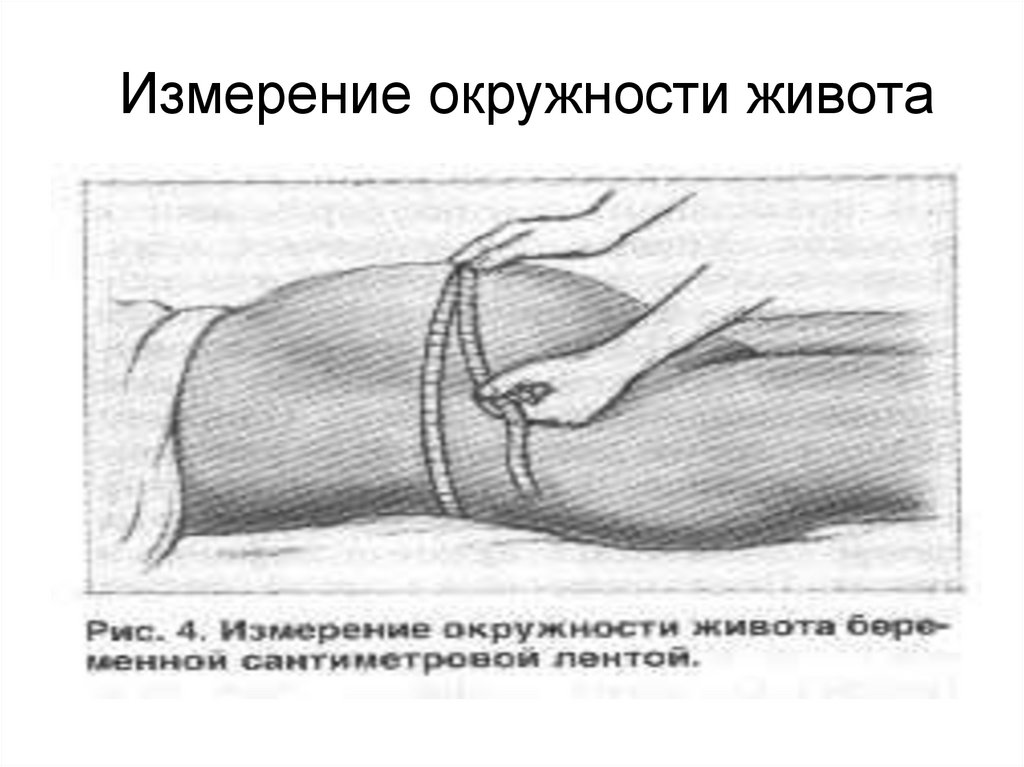
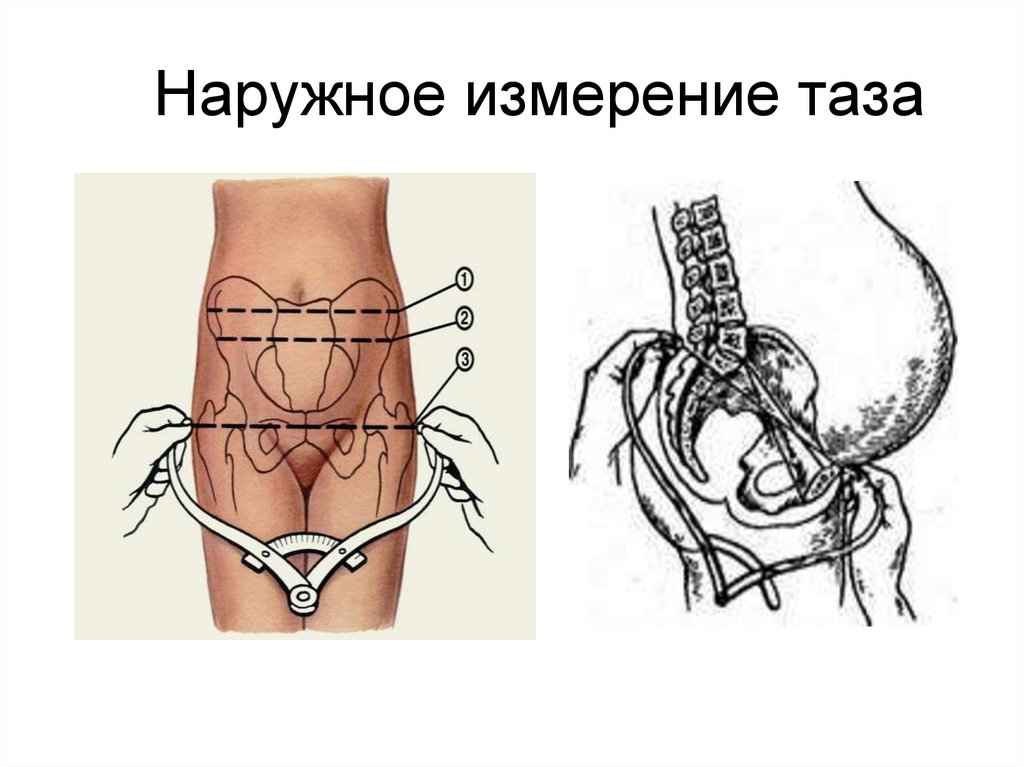
• Измерение окружности живота• Наружное измерение таза
• Наружное
акушерское
исследование
(4 приема)
1)Определение высоты стояния дна матки
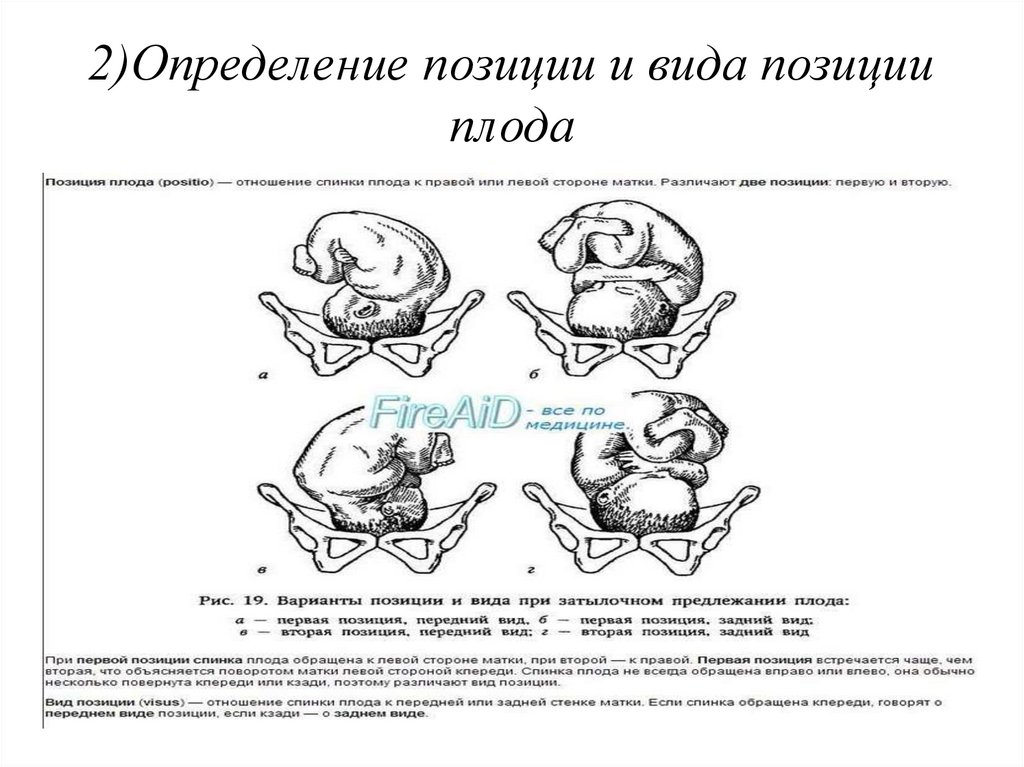
2)Определение
позиции и
вида
позиции плода
3)Определение предлежания плода
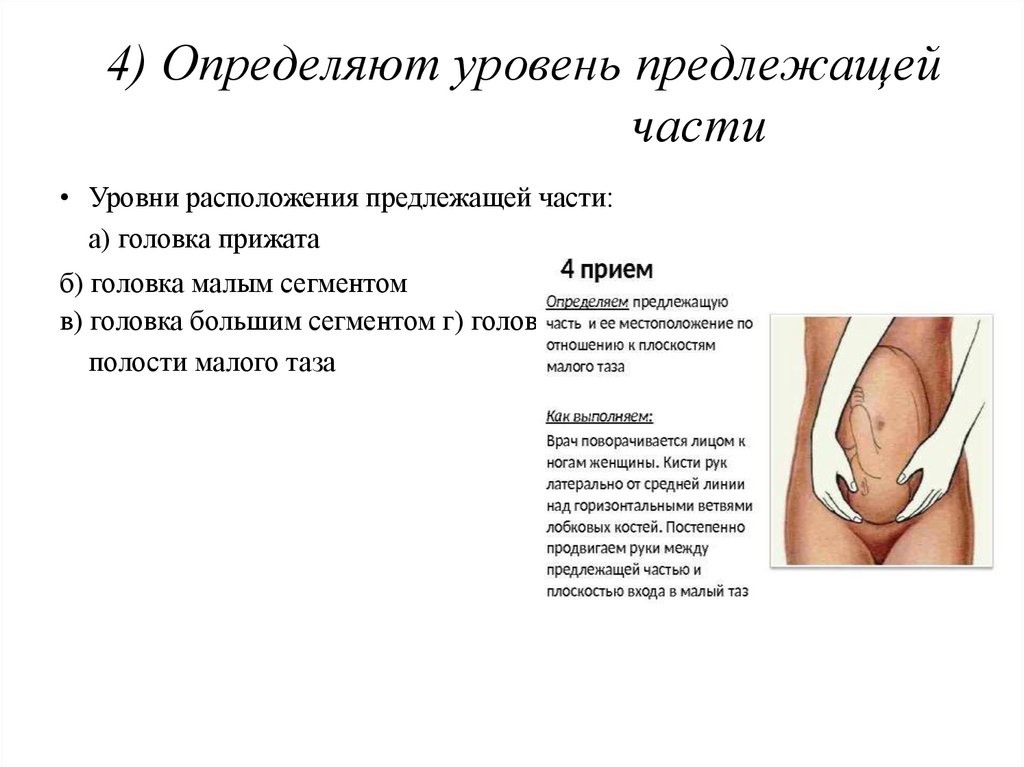
4)Определяют уровень предлежащей части
• Выслушивание и подсчет сердцебиения
плода
49. Измерение окружности живота
50. Наружное измерение таза
51.
Наружное акушерское исследование (4приема)
1) Определение высоты стояния дна
матки
52.
2)Определение позиции и вида позицииплода
53. 3) Определение предлежания плода
54. 4) Определяют уровень предлежащей части
• Уровни расположения предлежащей части:а) головка прижата
б) головка малым сегментом
в) головка большим сегментом г) головка в
полости малого таза
55. Декретный отпуск по беременности
• При нормальных родах – 140 дней (70до родов и 70 после родов)
• При осложненных родах – 196 дней (70
до родов и 86 после родов)
• В зонах с наличием повышенной
радиации
или
женщинам,
переселенным
из
этих зон –
160 дней (90 до родов и 70 после
родов)
56.
Aмниоскопия –это обследование нижнего полюса плодного пузыря и состоянияоколоплодных вод с помощью амниоскопа, введенного через цервикальный канал.
Возможно проведение данного исследования с 17 недель беременности и до родов.
Показания к амниоскопии:
• подозрение на хроническую гипоксию плода;
• групповая или резус- несовместимость крови матери и плода;
• перенашивание беременности;
• тяжёлое состояние беременной при гестозе, гипертонической
• болезни, сахарном диабете;
• подозрение на внутриутробную гибель плода;
Врач оценивает состояние плодного пузыря, количество околоплодных вод , их цвет и
наличие примесей.
Амниоцентез - это аспирация околоплодных вод с помощью тонкой иглы с
последующим цитологическим, биохимическим, эндокринологическим, генетическим
и иммунологическим исследованием амниотической жидкости. Позволяет выявить
хромосомные аномалии и врожденные пороки развития, нарушения метаболизма,
резус-изоиммунизацию, определять степень зрелости легких плода. Проводится
трансабдоминально или трансцервикально (под контролем УЗИ в 17-22 недели
беременности, но иногда исследование проводят до 34 недель. При проведении
амниоцентеза в 0,5 % случаев .возможны осложнения (гибель плода, инфицирование
полости матки).
57.
Кордоцентез - это пункция сосудов пуповины плода подконтролем
УЗИ
с целью
получения крови
для
диагностики
наследственной
патологии, обменных
нарушений, болезней крови, инфицирования , гипоксии и
гемолитической болезни
плода (выполняется с 18-й
недели беременности)
Хорионбиопсия
- это получение клеток ворсинчатого
хориона для кариотипирования плода и определения
хромосомных и генных аномалий (в том числе определение
наследственно обусловленных нарушений метаболизма).
Взятие
проб
проводится
трансцервикально
или
трансабдоминально в І триместре на 7- 11 неделях
беременности под контролем ультразвукового сканирования.
58.
Плацентоцентез - это процедура взятия на анализ клеток плаценты для диагностикихромосомных заболеваний, данное исследования проводят на сроке 14 - 22 недели
беременности.
Фетоскопия - это осмотр плода при помощи тонкого эндоскопа (фетоскопа),
введенного через брюшную стенку и стенку матки в полость околоплодного пузыря.
С помощью этого метода можно также получить кровь, амниотическую жидкость,
кусочек кожи или печени будущего ребенка для лабораторного исследования.
Выявляют врожденные аномалии развития, а также наследственные и врожденные
уродства. Как правило, проводят исследование в сроке 18 - 24 недели беременности.
В третьем триместре беременности, как правило, инвазивные методы диагностики не
используют в связи с высоким риском преждевременных родов, но иногда, при
наличии строгих показаний, возможно проведение амниоскопии, амниоцентеза и
кордоцентеза
до
родов.




































 medicine
medicine