Similar presentations:
Повреждения и заболевания груди
1.
Повреждения изаболевания
груди
Профессор Савинцев А.М.
2.
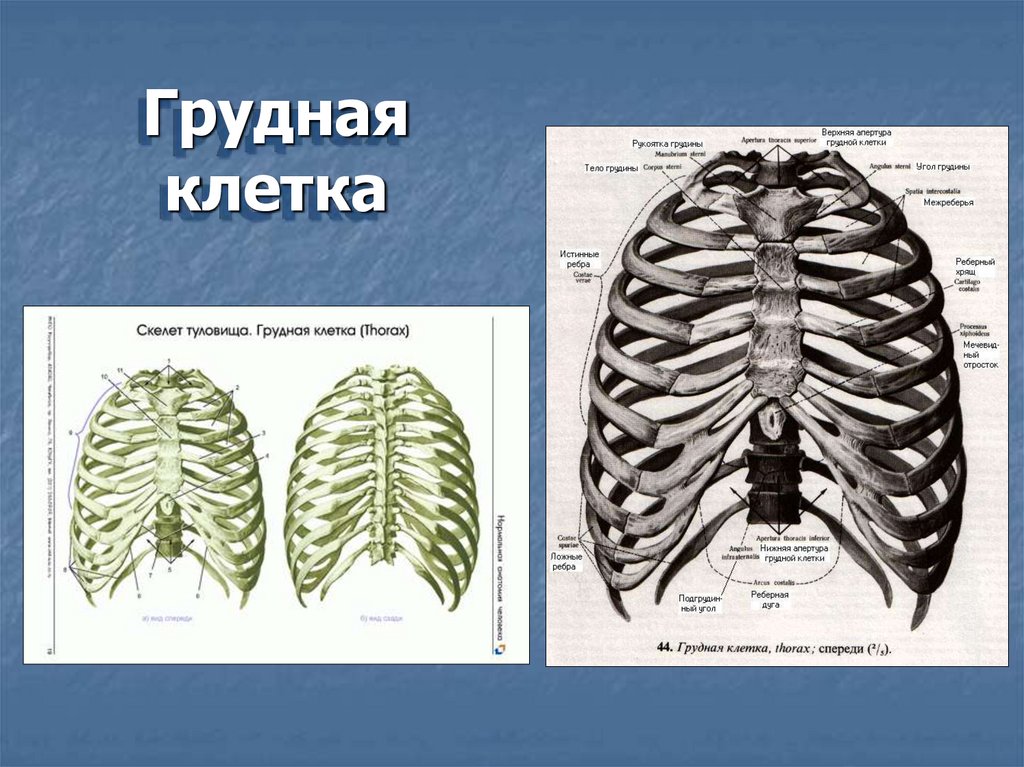
Груднаяклетка
3.
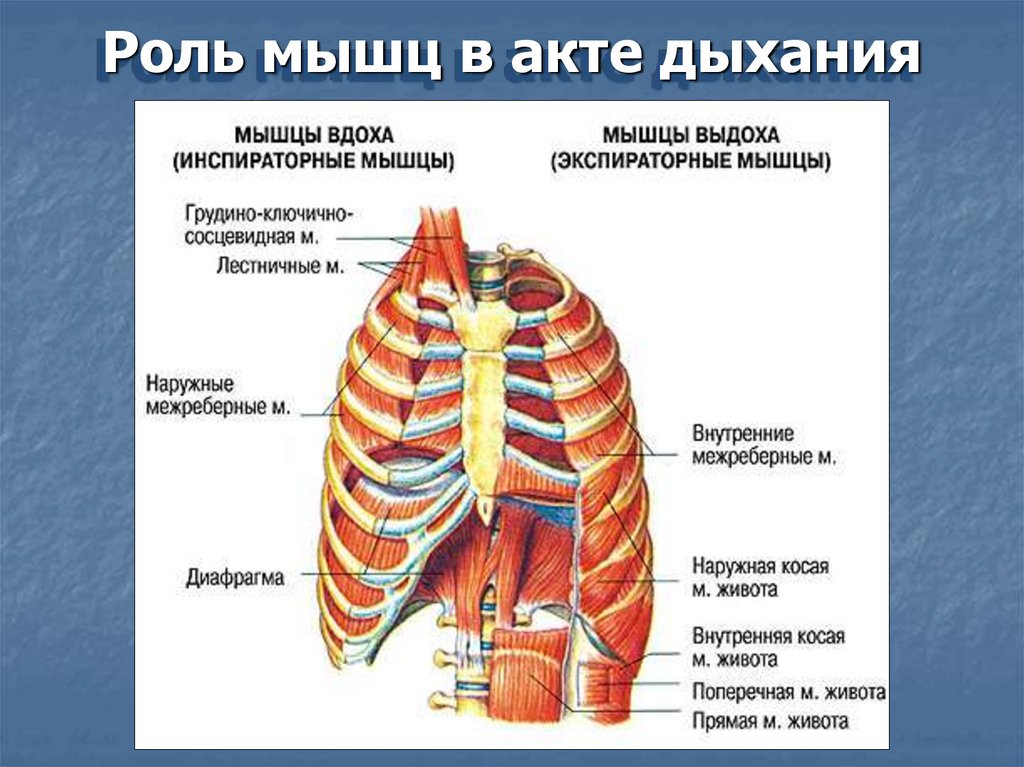
Роль мышц в акте дыхания4.
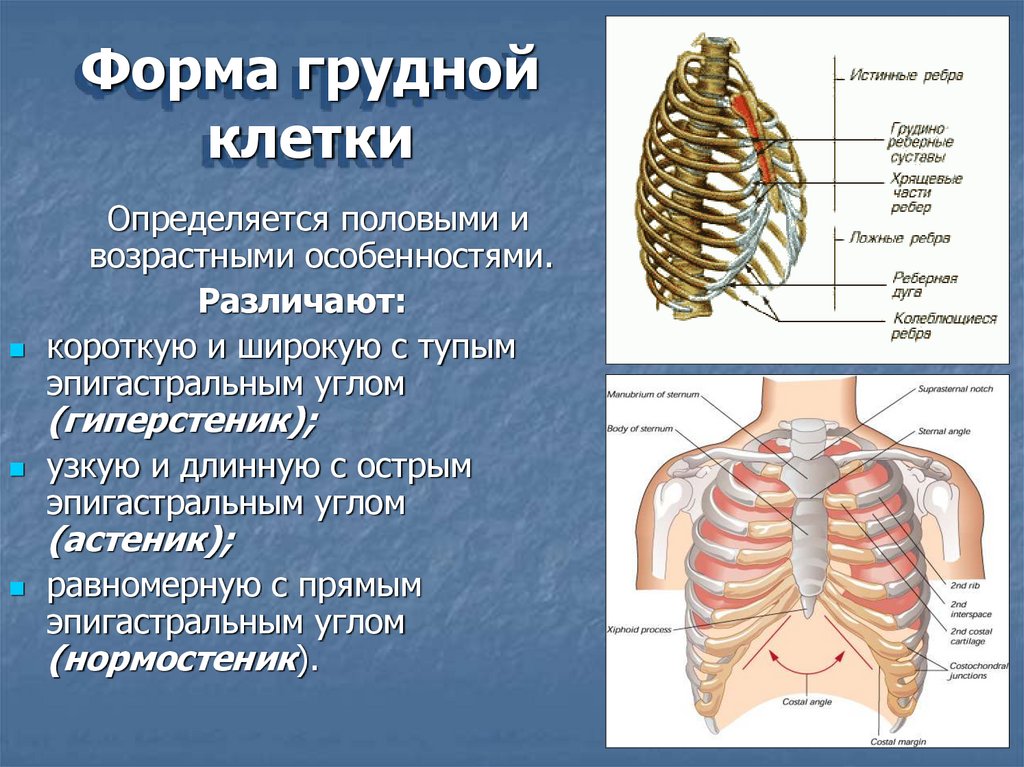
Форма груднойклетки
Определяется половыми и
возрастными особенностями.
Различают:
короткую и широкую с тупым
эпигастральным углом
(гиперстеник);
узкую и длинную с острым
эпигастральным углом
(астеник);
равномерную с прямым
эпигастральным углом
(нормостеник).
5.
Анатомо-физиологическиеособенности
Костный каркас, выполняет защитную функцию,
но и сам может вызвать их повреждения.
В плевральной полости в норме отрицательное
давление => при ранах, сообщающихся с внешней
средой, и закрытых травмах груди с повреждением
лёгкого или бронха воздух поступает в
плевральную полость и лёгкое спадается.
При кровотечении из межрёберных сосудов
паракостально формируется субплевральная
гематома (при этом костная (рёберная) плевра
цела).
6.
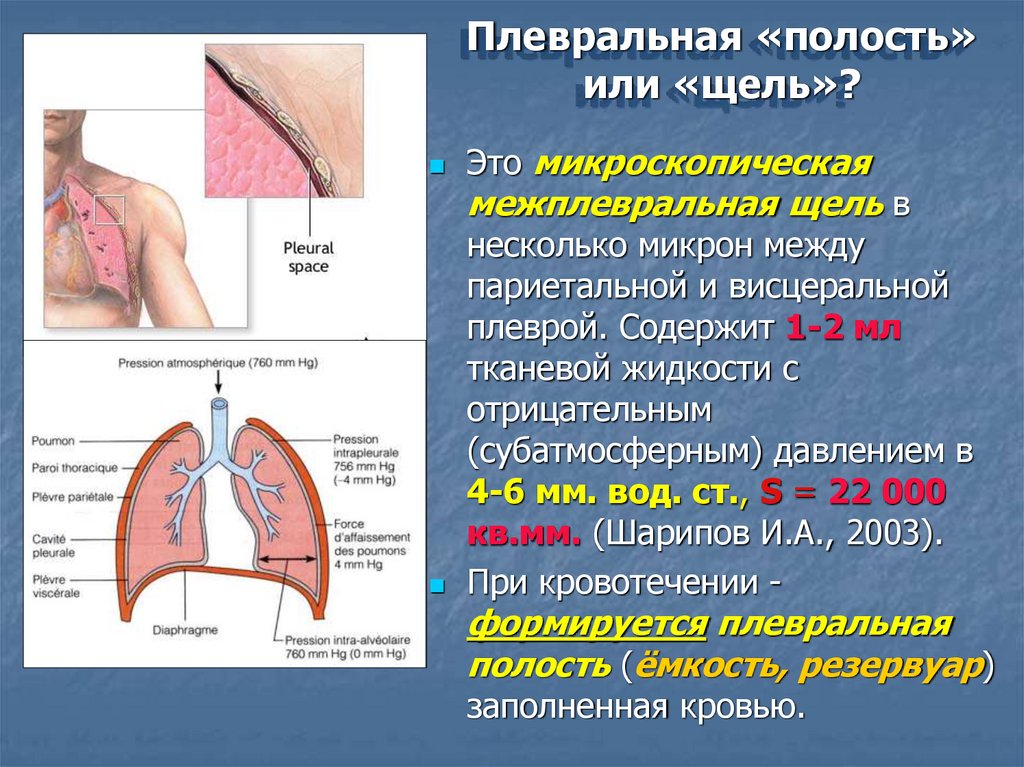
Плевральная «полость»или «щель»?
Это микроскопическая
межплевральная щель в
несколько микрон между
париетальной и висцеральной
плеврой. Содержит 1-2 мл
тканевой жидкости с
отрицательным
(субатмосферным) давлением в
4-6 мм. вод. ст., S = 22 000
кв.мм. (Шарипов И.А., 2003).
При кровотечении -
формируется плевральная
полость (ёмкость, резервуар)
заполненная кровью.
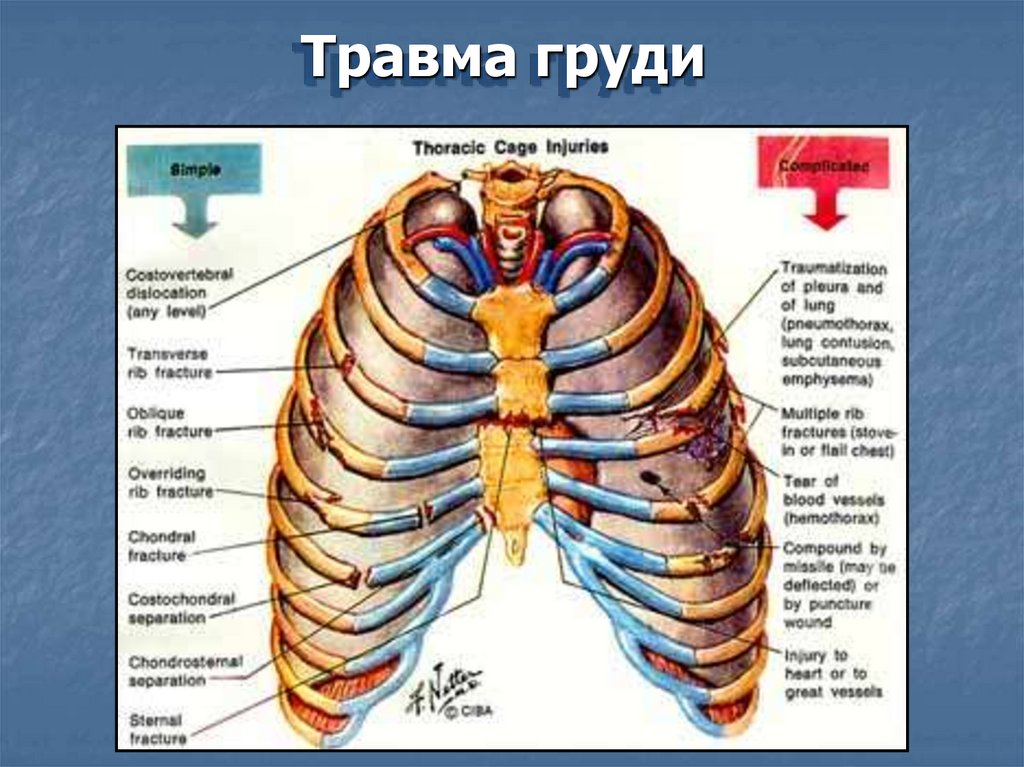
7.
Травма груди8.
ТерминологияИзолированная - имеется одно повреждение.
Множественная - несколько повреждений в
пределах груди, как анатомической области.
Сочетанная травма – обусловлена
воздействием одного вида энергии, но с
повреждением различных органов других
анатомических областей.
Комбинированные травмы – обусловлены
действием разнонаправленной энергии
(сочетание с ожогом, колото-резаного ранения с
огнестрельным и т.п.).
9.
КЛАССИФИКАЦИЯЗакрытые травмы груди (ушибы,
сдавления органов грудной полости,
переломы грудины, рёбер, ключицы,
лопатки):
1. без повреждения внутренних органов
(71,8%);
2. с повреждением внутренних органов
(28,2%);
10.
КЛАССИФИКАЦИЯОткрытые травмы груди:
1. Непроникающие;
2. Проникающие (повреждена париетальная
плевра!) делятся на:
- колото-резаные и огнестрельные;
- слепые и сквозные;
- односторонние, двусторонние, множественные,
сочетанные;
- с пневмотораксом (открытым и закрытым),
гемотораксом, пневмо- гемо- тораксом;
- с ранением плевры, лёгкого, трахеи, бронхов и
др. органов грудной полости;
- торако-абдоминальные ранения (с повреждением
органов грудной, брюшной полостей и без него).
11.
ТРАВМА ГРУДНОЙ СТЕНКИЧастота - 60-92% (Кузьмичева А.П., 1986;
И.А. Шарипов, 2003).
В 60-65% - множественные переломы
рёбер с нарушением рёберного каркаса.
12.
Физикальное обследованиеПальпация: болезненность,
патологическая подвижность в местах
переломов рёбер, специфическая
крепитация (эмфизема).
Перкуссия: тимпанический или
коробочный звук (при пневмотораксе),
укорочение звука (гемоторакс).
Аускультация: ослабление или отсутствие
дыхания (гемо-пневмо-торакс).
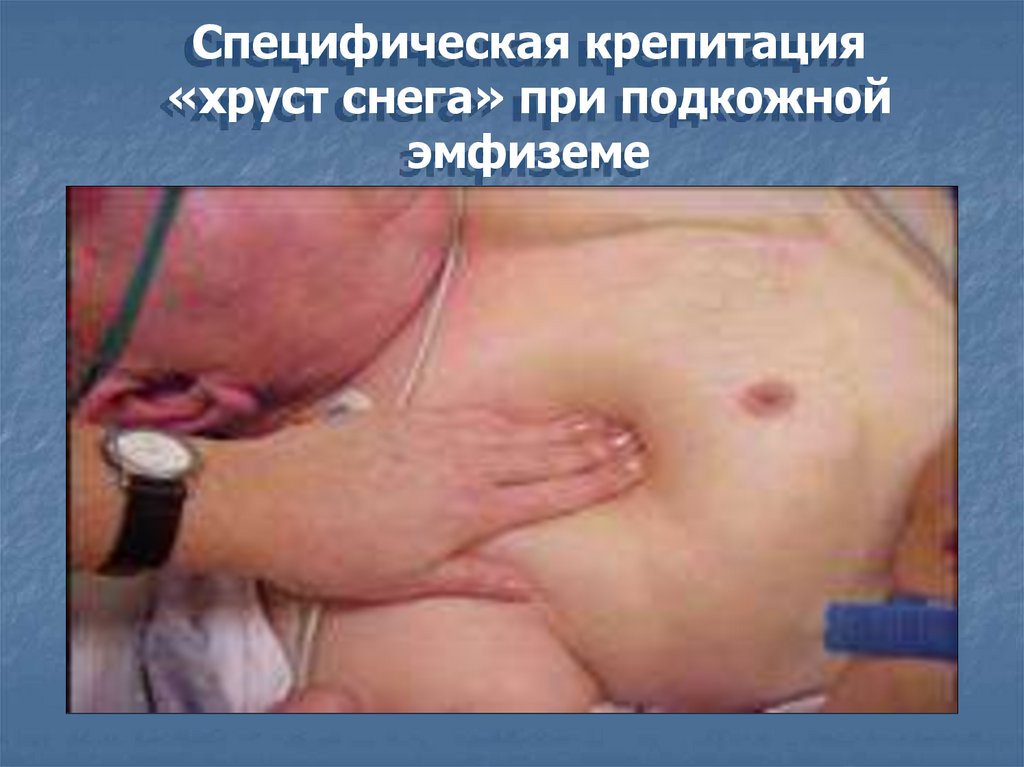
13.
Специфическая крепитация«хруст снега» при подкожной
эмфиземе
14.
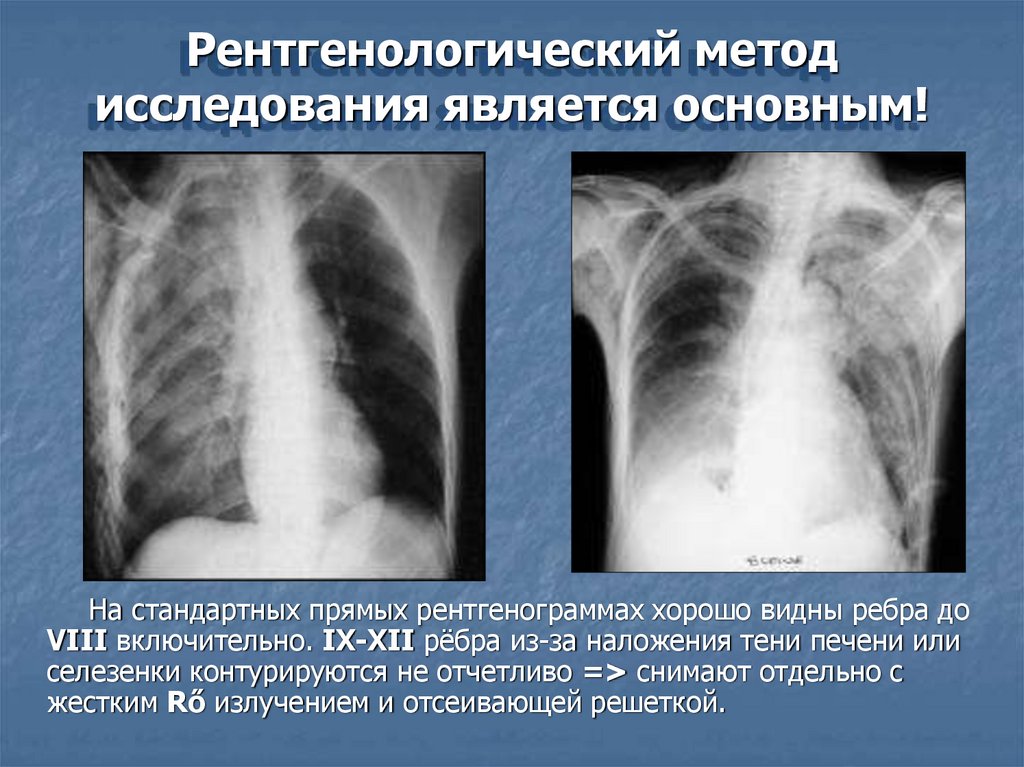
Рентгенологический методисследования является основным!
На стандартных прямых рентгенограммах хорошо видны ребра до
VIII включительно. IX-XII рёбра из-за наложения тени печени или
селезенки контурируются не отчетливо => снимают отдельно c
жестким Rő излучением и отсеивающей решеткой.
15.
Основные инструментальныеметоды исследования:
Плевральная пункция
УЗИ: гемо-пневмоторакс
Фибробронхоскопия: проходимость
дыхательных путей
ФЭГДС - повреждение ротоглотки и
пищевода
Видеоторакоскопия
Спиральная компьютерная томография.
16.
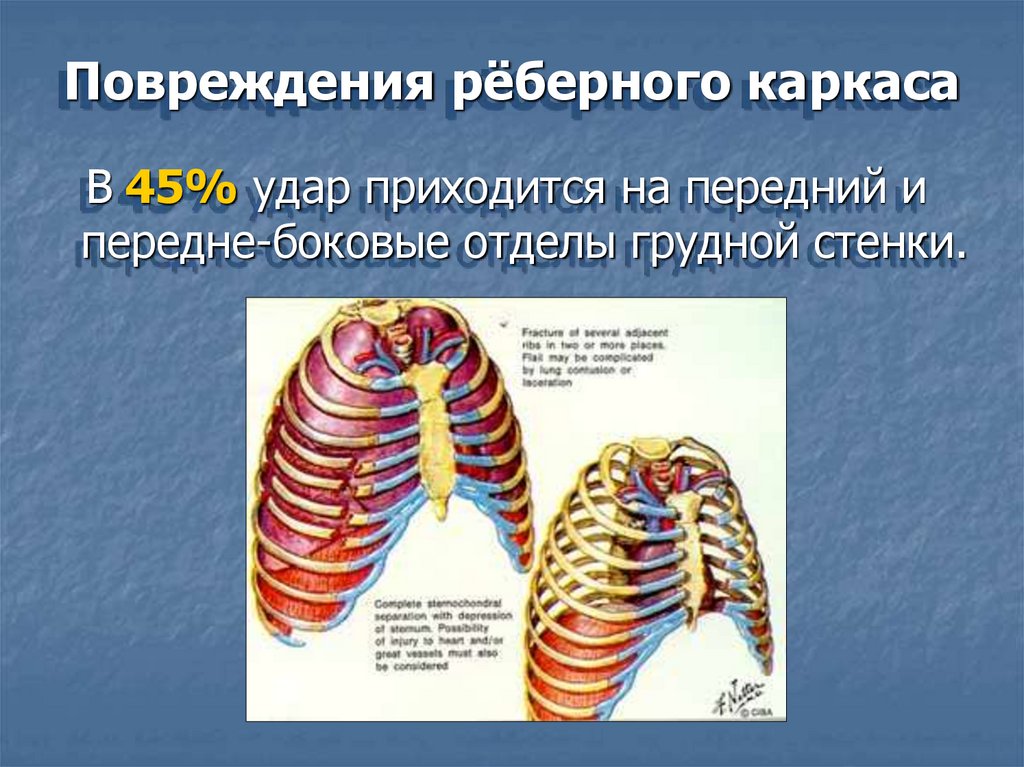
Повреждения рёберного каркасаВ 45% удар приходится на передний и
передне-боковые отделы грудной стенки.
17.
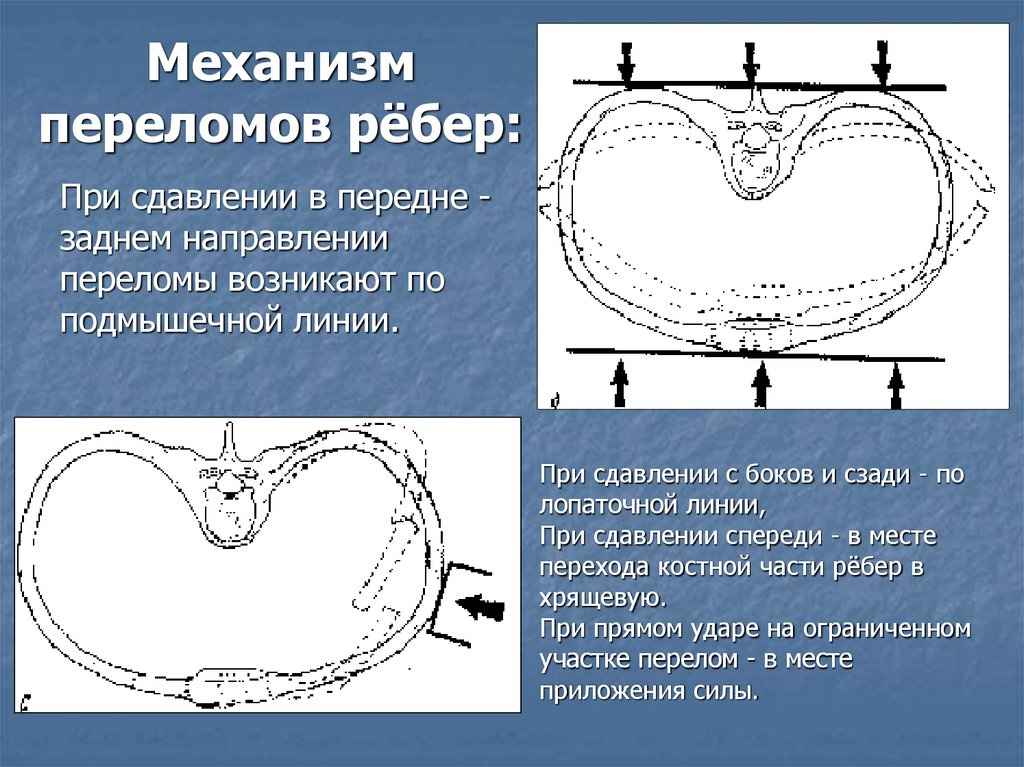
Механизмпереломов рёбер:
При сдавлении в передне заднем направлении
переломы возникают по
подмышечной линии.
При сдавлении с боков и сзади - по
лопаточной линии,
При сдавлении спереди - в месте
перехода костной части рёбер в
хрящевую.
При прямом ударе на ограниченном
участке перелом - в месте
приложения силы.
18.
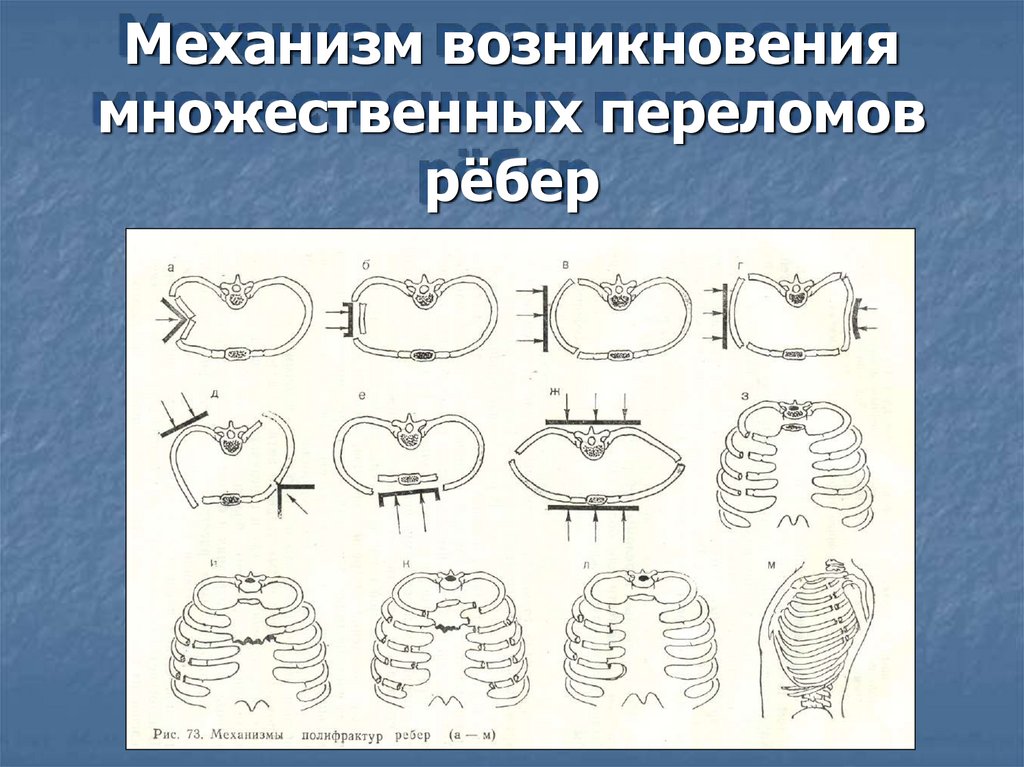
Механизм возникновениямножественных переломов
рёбер
19.
Характер переломовребер
Зависит от механизма:
- при компрессии грудной клетки в
передне-заднем и косом направлениях поперечные и косые;
- при локальном ударе - оскольчатые
переломы.
У детей и лиц молодого возраста поднадкостничные переломы.
20.
Клиника:локальная боль, при вдохе, кашле, перемене
положения тела.
дыхание поверхностное, говорят шёпотом,
прижимая ладонью больное место.
В момент травмы - хруст.
Сдавление грудной клетки и надавливание на
отдельные рёбра вызывает боль в месте перелома.
При повреждении плевры и лёгкого кровохарканье, подкожная эмфизема, гемоторакс и
пневмоторакс.
При повреждениях нижних рёбер могут
повреждаться печень и селезёнка !!!
21.
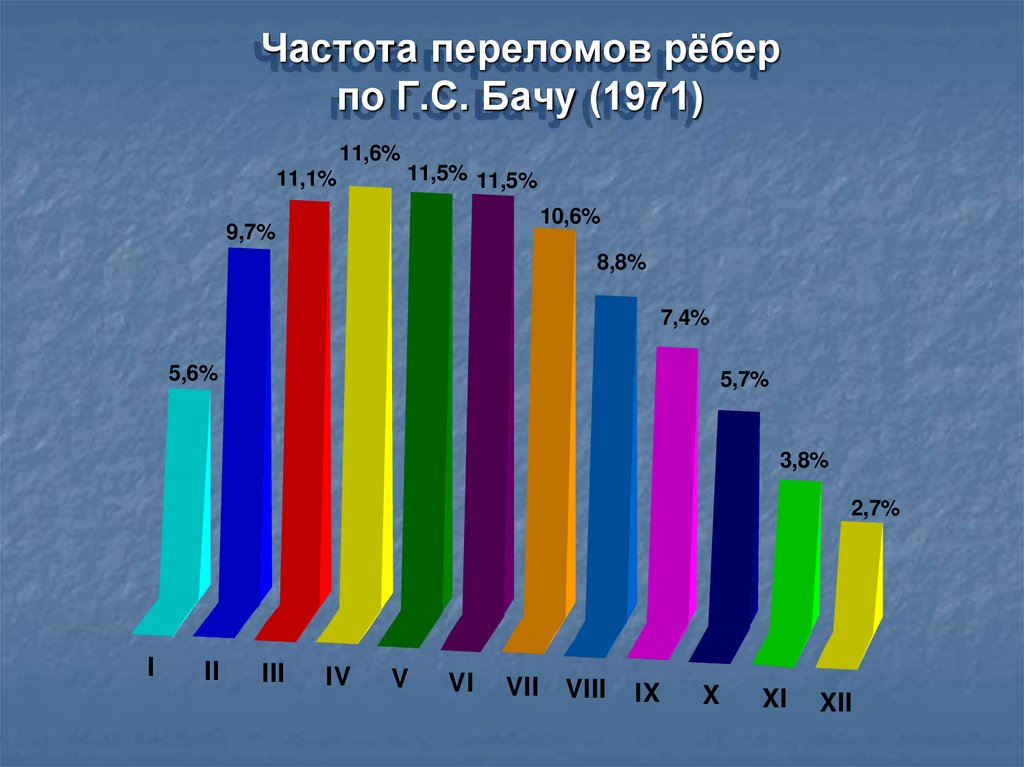
Частота переломов рёберпо Г.С. Бачу (1971)
11,6%
11,1%
11,5% 11,5%
10,6%
9,7%
8,8%
7,4%
5,6%
5,7%
3,8%
2,7%
I
II
III
IV
V
VI
VII
VIII
IX
X
XI
XII
22.
Лечение переломов рёберПри ушибе грудной
клетки и
изолированных
(одиночных) переломах
рёбер - анальгетики и
межрёберная
новокаиновая блокада
Схема межрёберной новокаиновой блокады
23.
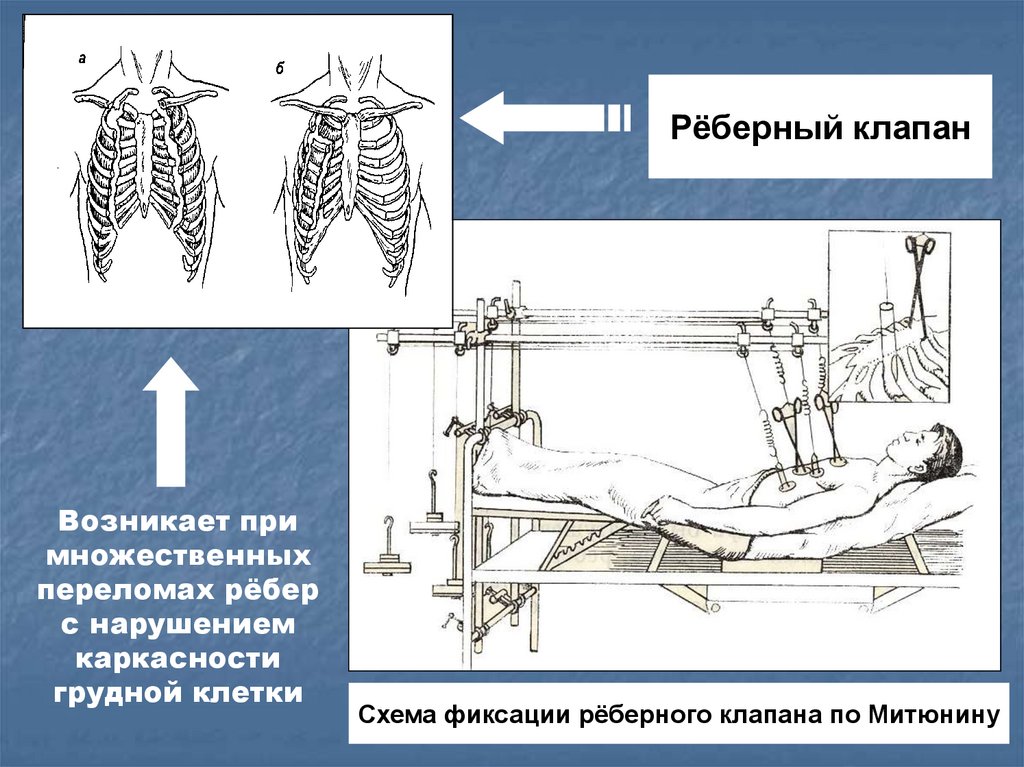
Рёберный клапанВозникает при
множественных
переломах рёбер
с нарушением
каркасности
грудной клетки
Схема фиксации рёберного клапана по Митюнину
24.
Варианты фиксации приполифрактурах рёбер
25.
Повреждениялёгких и плевры
26.
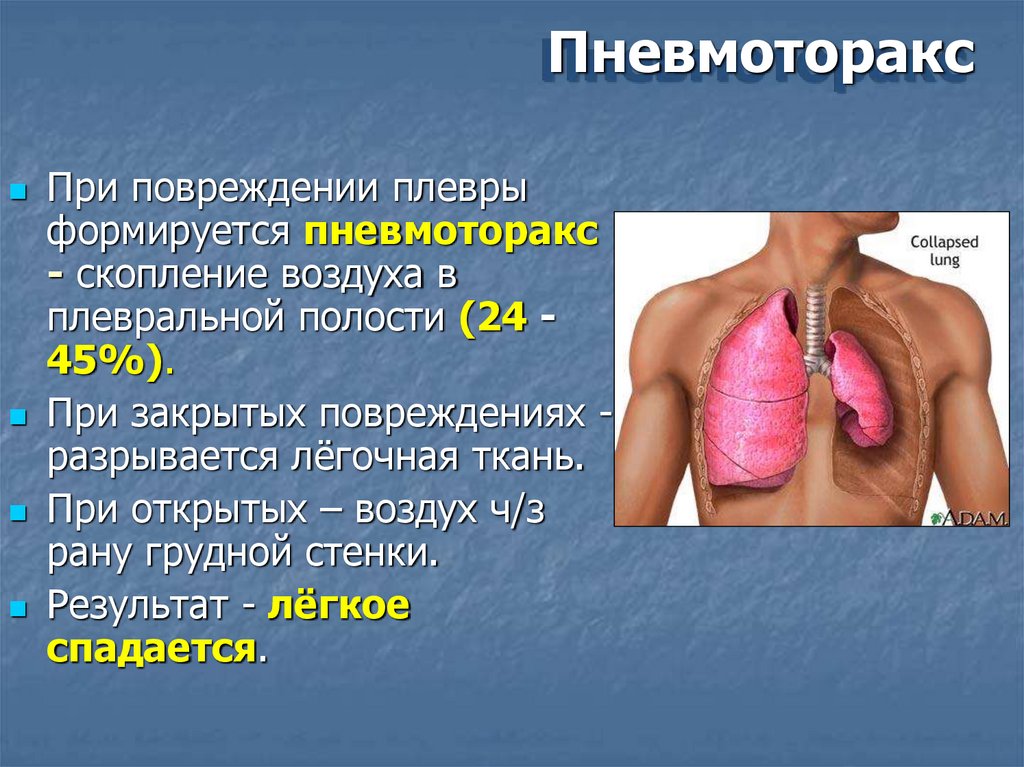
ПневмотораксПри повреждении плевры
формируется пневмоторакс
- скопление воздуха в
плевральной полости (24 45%).
При закрытых повреждениях разрывается лёгочная ткань.
При открытых – воздух ч/з
рану грудной стенки.
Результат - лёгкое
спадается.
27.
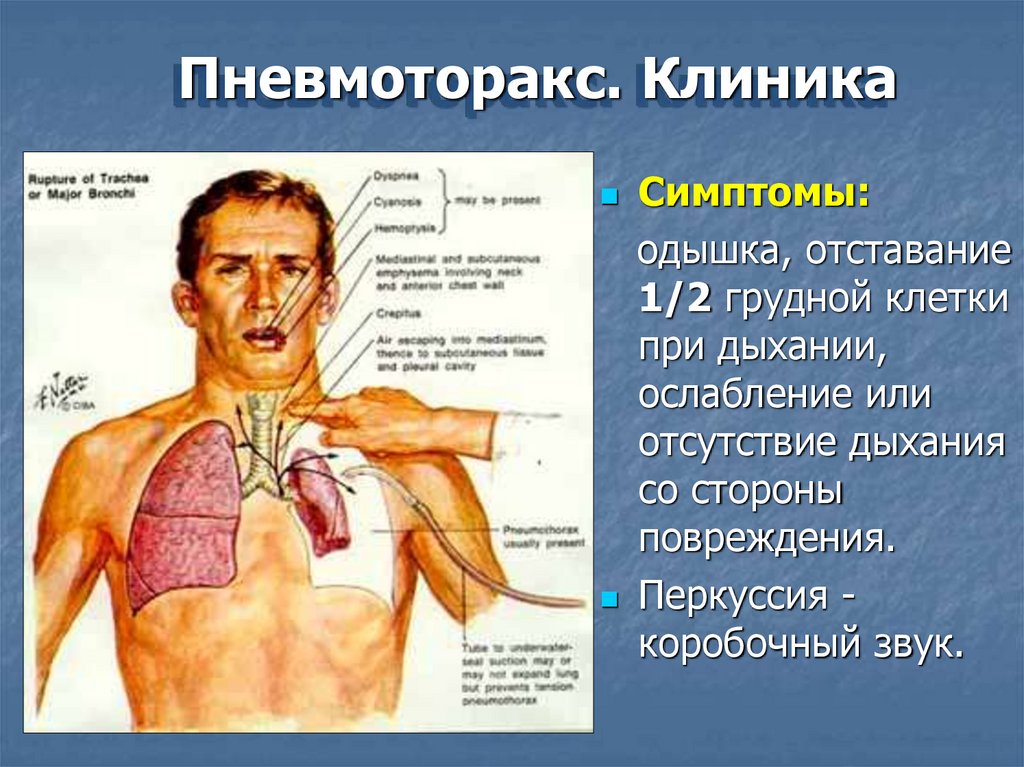
Пневмоторакс. КлиникаСимптомы:
одышка, отставание
1/2 грудной клетки
при дыхании,
ослабление или
отсутствие дыхания
со стороны
повреждения.
Перкуссия коробочный звук.
28.
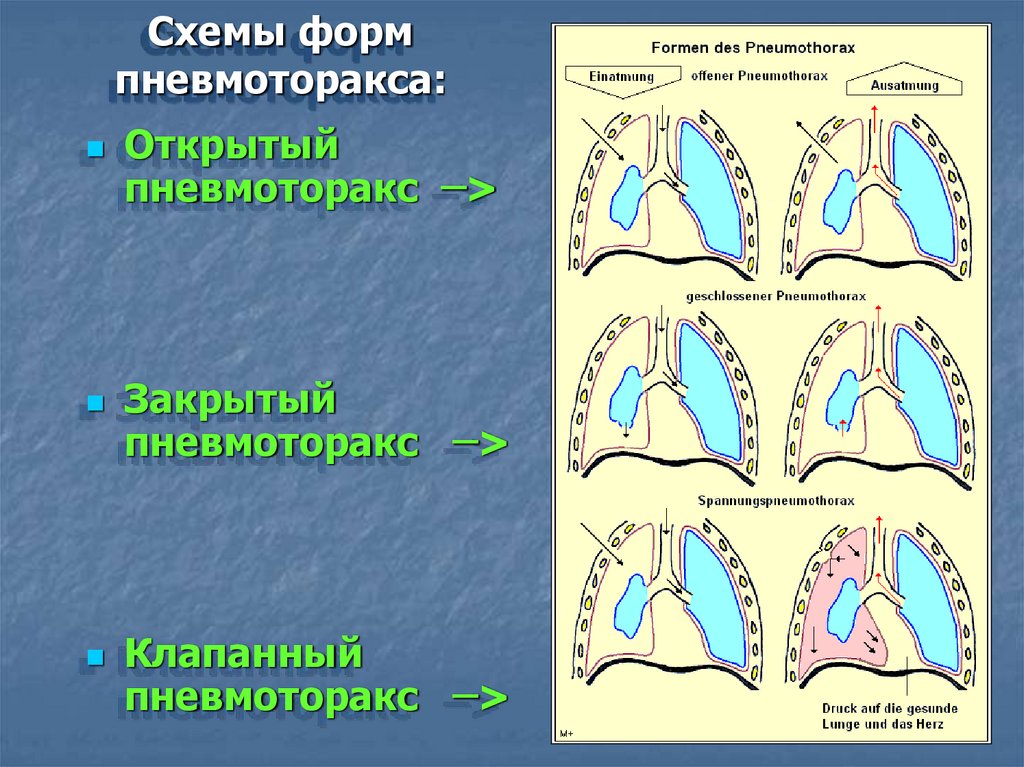
Классификация травматическогопневмоторакса:
открытый наружный пневмоторакс
(при ранении груди);
закрытый внутренний
пневмоторакс (при разрыве легкого,
бронха);
напряженный клапанный
пневмоторакс (наружный и
внутренний).
29.
Схемы формпневмоторакса:
Открытый
пневмоторакс ̶ >
Закрытый
пневмоторакс
̶>
Клапанный
пневмоторакс
̶>
30.
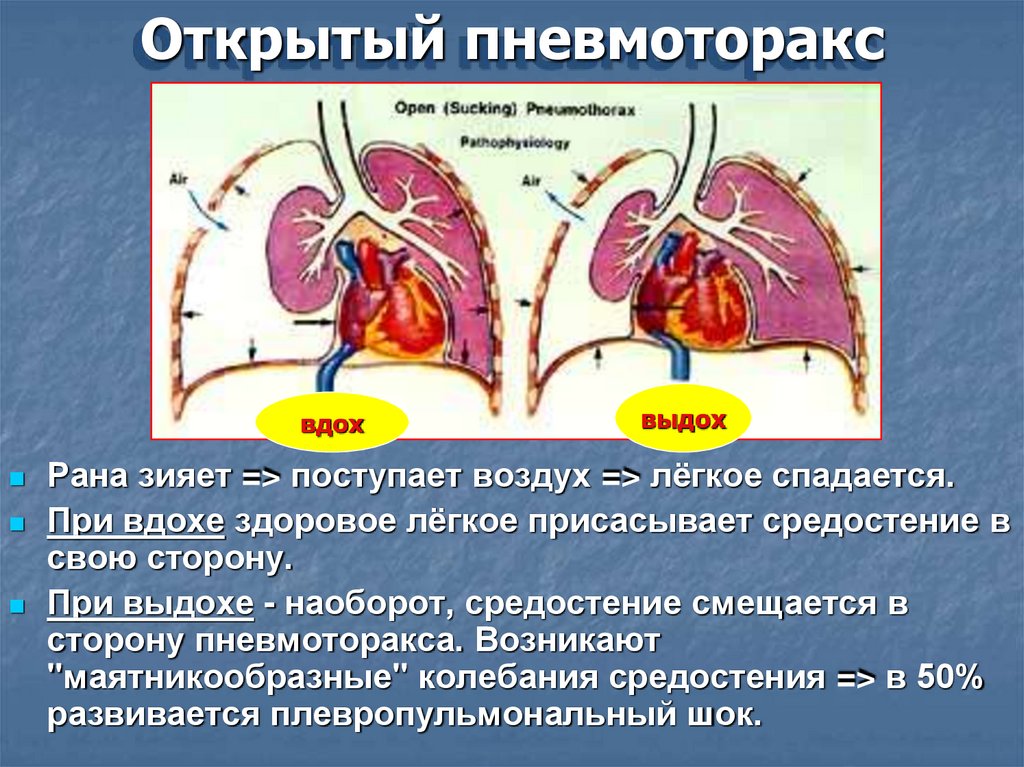
Открытый пневмотораксвдох
выдох
Рана зияет => поступает воздух => лёгкое спадается.
При вдохе здоровое лёгкое присасывает средостение в
свою сторону.
При выдохе - наоборот, средостение смещается в
сторону пневмоторакса. Возникают
"маятникообразные" колебания средостения => в 50%
развивается плевропульмональный шок.
31.
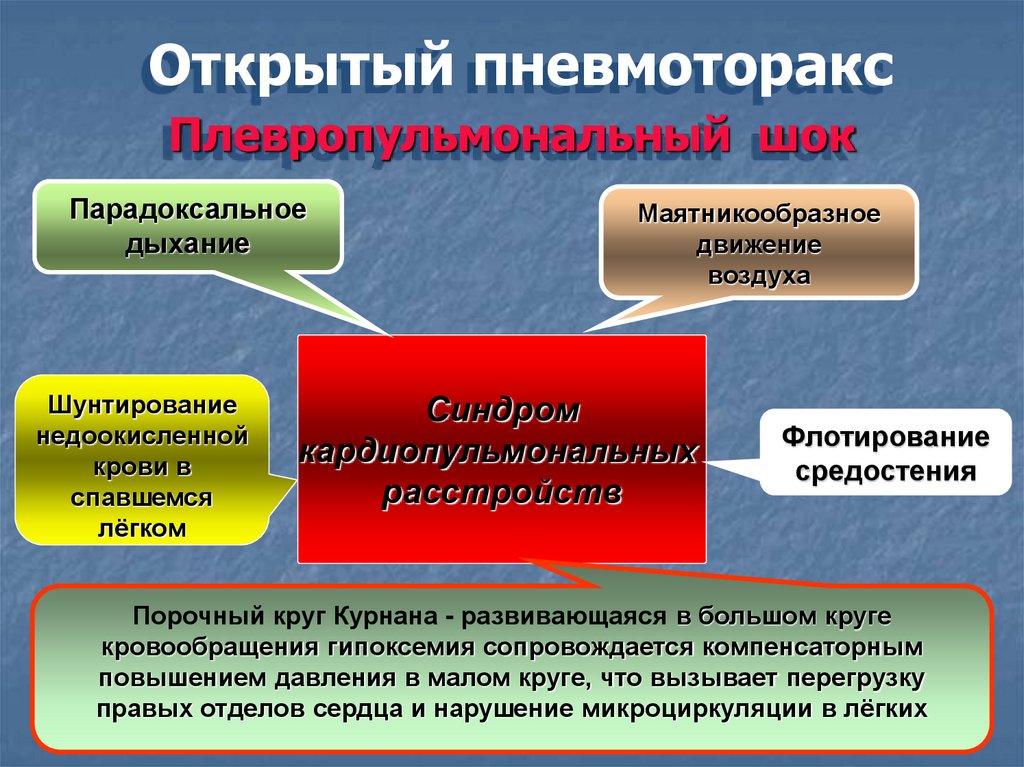
Открытый пневмотораксПлевропульмональный шок
Парадоксальное
дыхание
Шунтирование
недоокисленной
крови в
спавшемся
лёгком
Маятникообразное
движение
воздуха
Синдром
кардиопульмональных
расстройств
Флотирование
средостения
Порочный круг Курнана - развивающаяся в большом круге
кровообращения гипоксемия сопровождается компенсаторным
повышением давления в малом круге, что вызывает перегрузку
правых отделов сердца и нарушение микроциркуляции в лёгких
32.
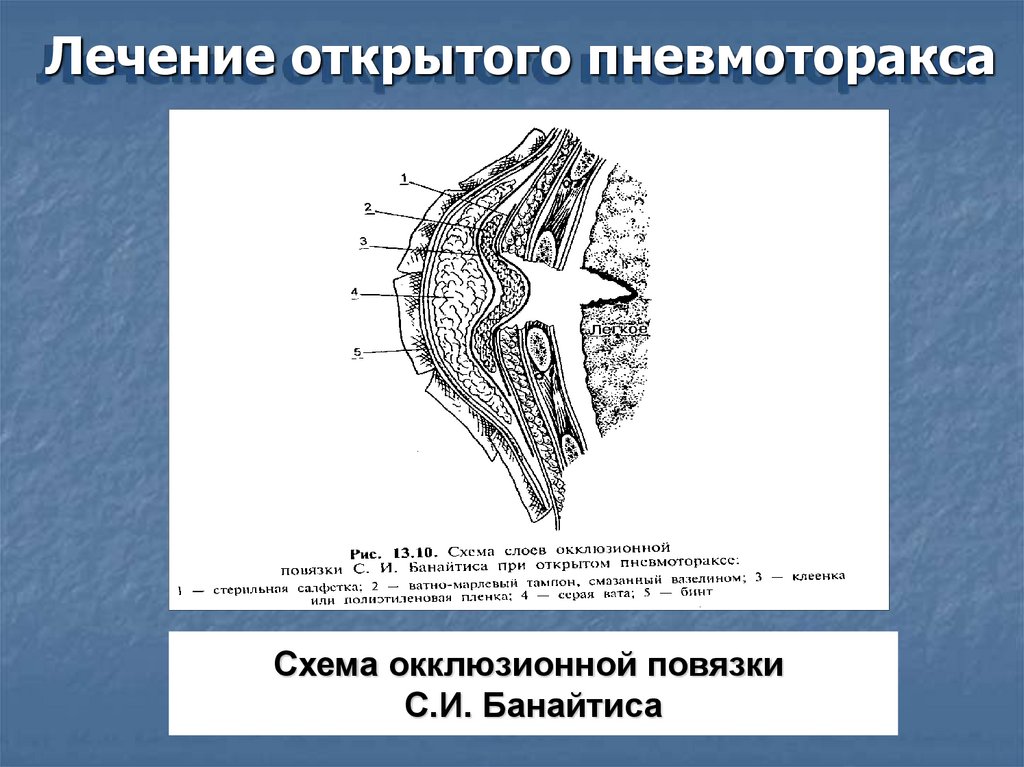
Лечение открытого пневмотораксаСхема окклюзионной повязки
С.И. Банайтиса
33.
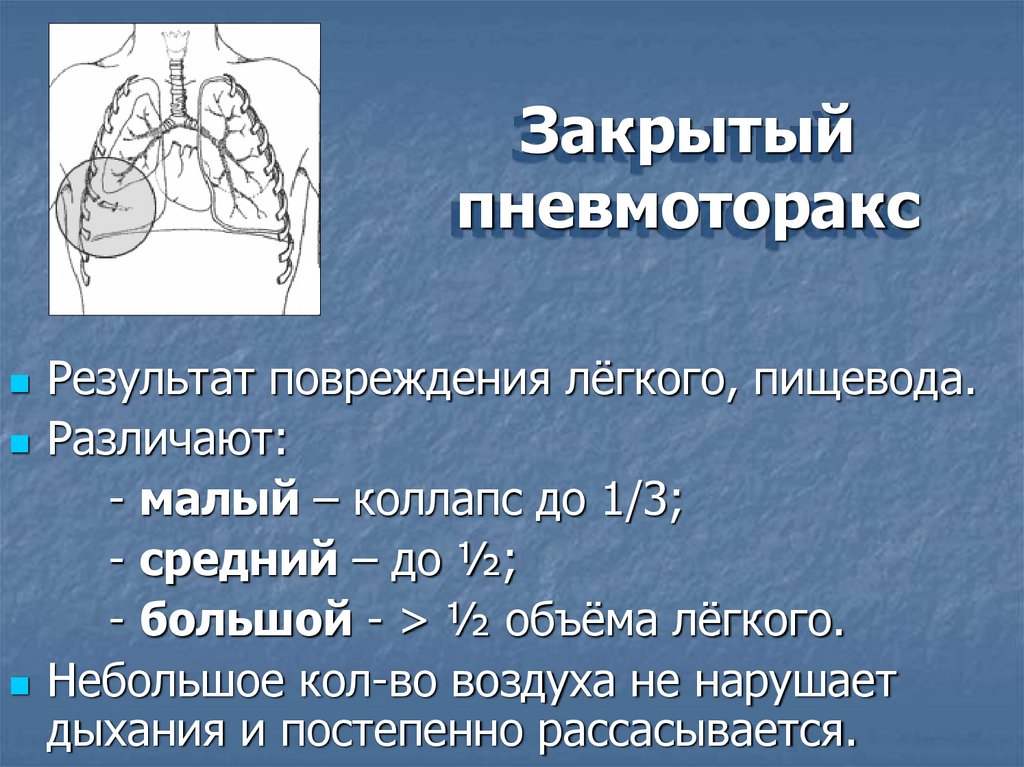
Закрытыйпневмоторакс
Результат повреждения лёгкого, пищевода.
Различают:
- малый – коллапс до 1/3;
- средний – до ½;
- большой - > ½ объёма лёгкого.
Небольшое кол-во воздуха не нарушает
дыхания и постепенно рассасывается.
34.
Клапанный пневмоторакс(внутренний и наружный)
вдох
выдох
При вдохе - воздух поступает ч/з наружное отверстие в грудной клетке или
изнутри ч/з поврежденный бронх,
При выдохе – воздух не выходит, т. к. ткани спадаются => воздух
накапливается => лёгкое сжимается, средостение смещается в здоровую
сторону, нарушая функцию здорового лёгкого, перекручивая сердце вокруг оси.
Клапанный пневмоторакс - требует немедленных лечебных мероприятий!
35.
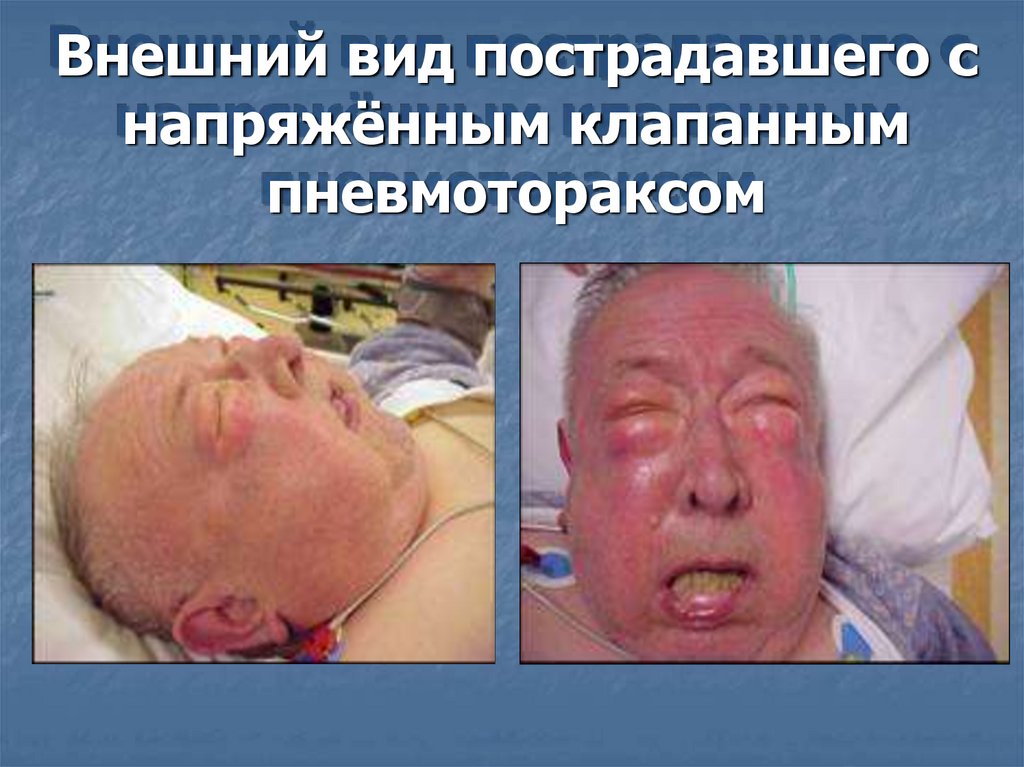
Внешний вид пострадавшего снапряжённым клапанным
пневмотораксом
36.
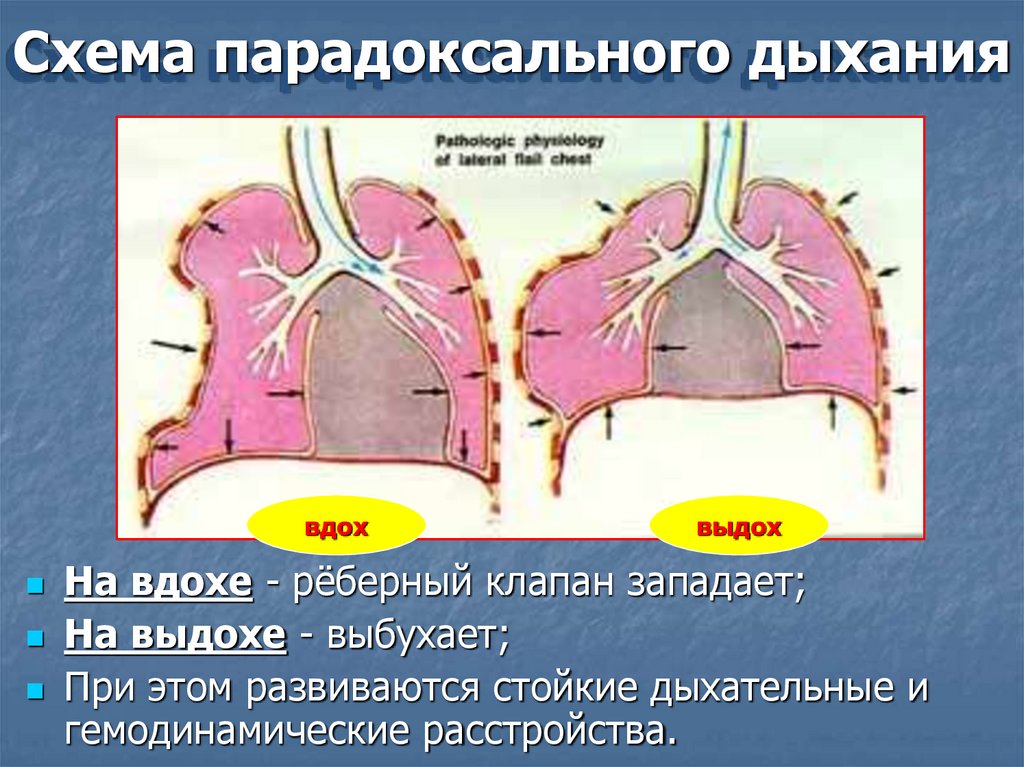
Схема парадоксального дыханиявдох
выдох
На вдохе - рёберный клапан западает;
На выдохе - выбухает;
При этом развиваются стойкие дыхательные и
гемодинамические расстройства.
37.
Лечение пневмотораксаПлевральная пункция производится в
экстренном порядке
Rő - контроль через 1 сутки
пункцию повторяют до полного
расправления лёгкого.
38.
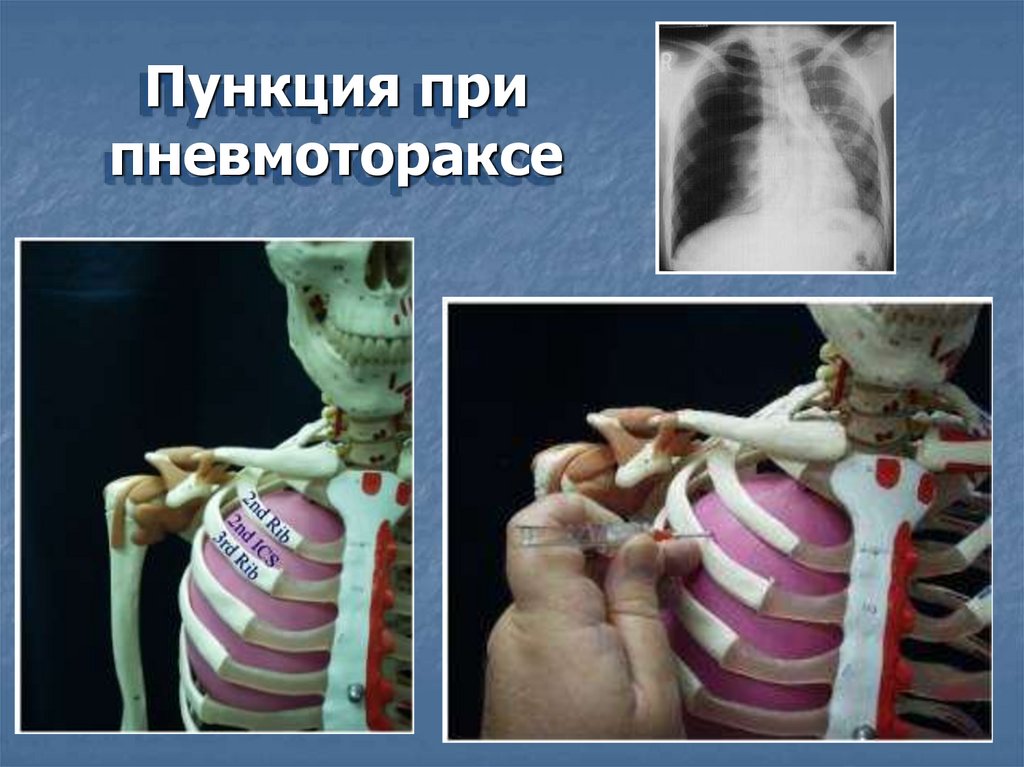
Пункция припневмотораксе
39.
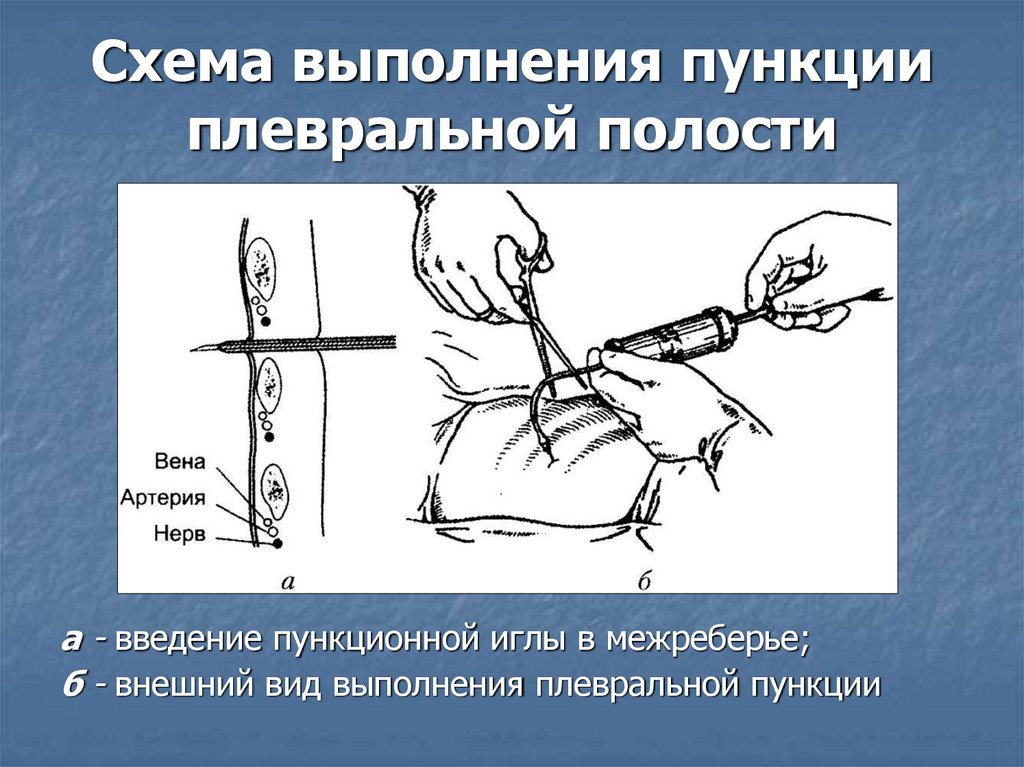
Схема выполнения пункцииплевральной полости
а - введение пункционной иглы в межреберье;
б - внешний вид выполнения плевральной пункции
40.
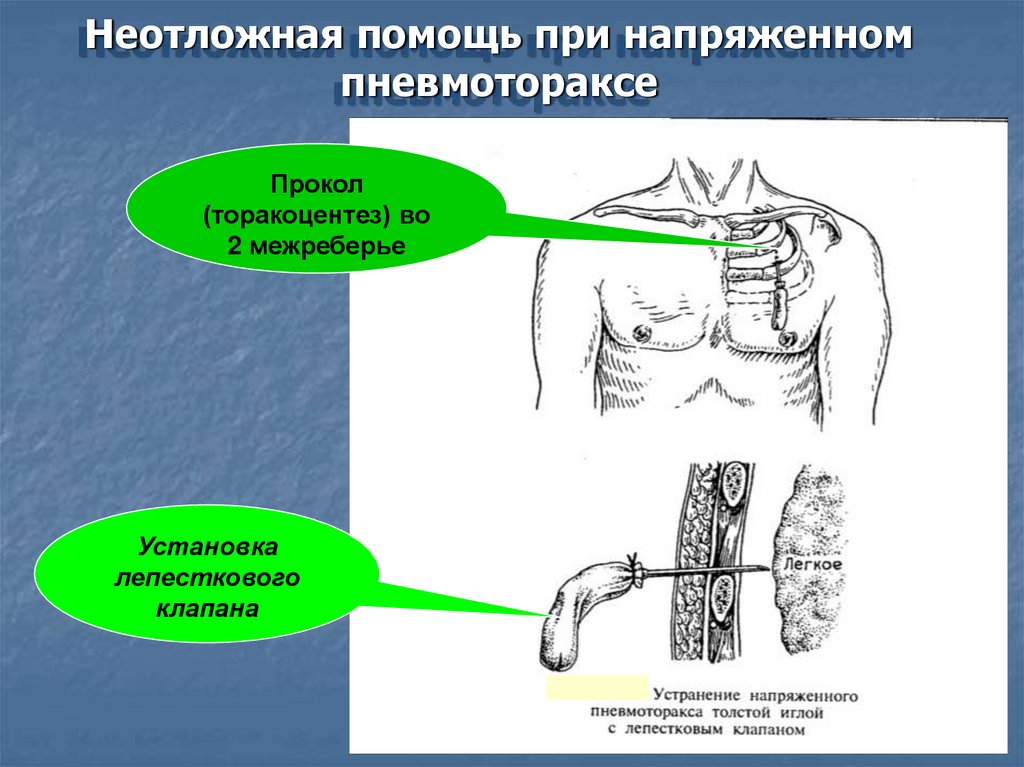
Неотложная помощь при напряженномпневмотораксе
Прокол
(торакоцентез) во
2 межреберье
Установка
лепесткового
клапана
41.
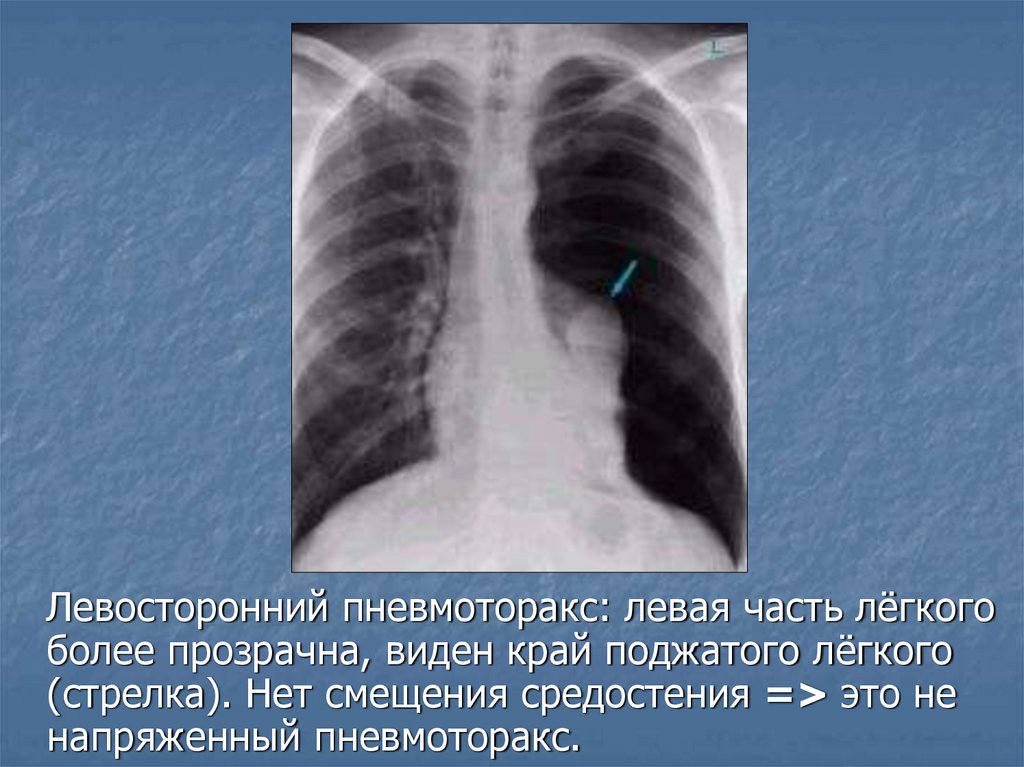
Левосторонний пневмоторакс: левая часть лёгкогоболее прозрачна, виден край поджатого лёгкого
(стрелка). Нет смещения средостения => это не
напряженный пневмоторакс.
42.
Лечение пневмотораксаДренирование плевральной полости:
а) коллапс возвращается к исходному уровню
б) в случае полного коллапса лёгкого при
поступлении;
в) при напряженном пневмотораксе.
43.
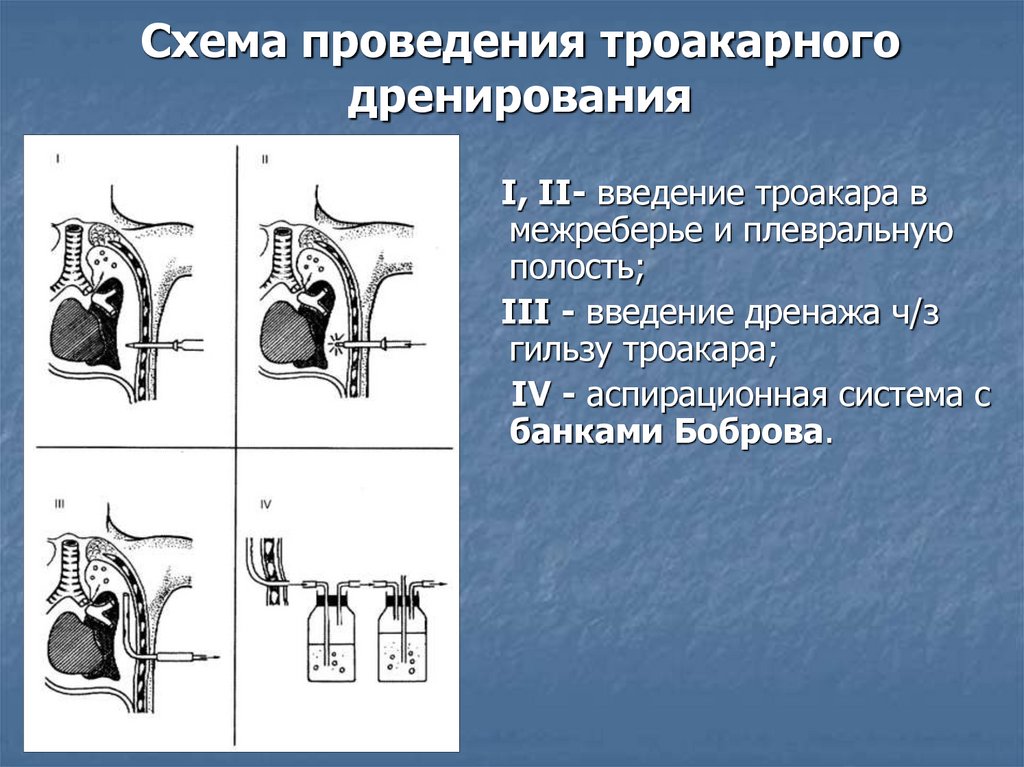
Схема проведения троакарногодренирования
I, II- введение троакара в
межреберье и плевральную
полость;
III - введение дренажа ч/з
гильзу троакара;
IV - аспирационная система с
банками Боброва.
44.
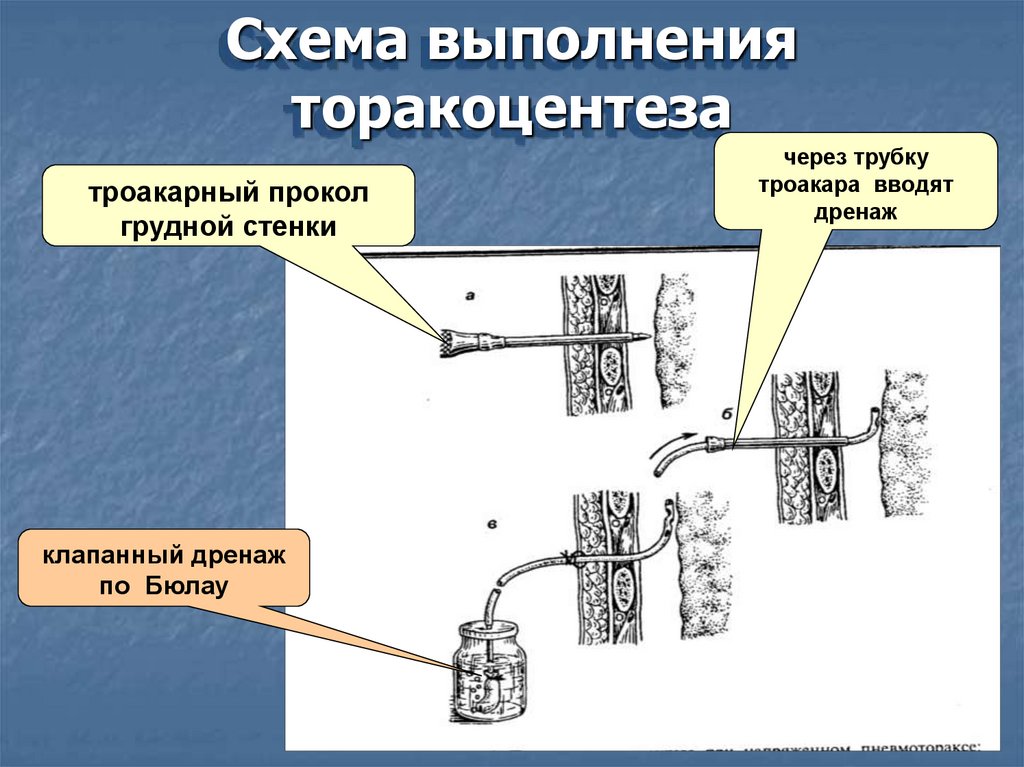
Схема выполненияторакоцентеза
троакарный прокол
грудной стенки
клапанный дренаж
по Бюлау
через трубку
троакара вводят
дренаж
45.
Схема дренирования припневмотораксе
46.
ТоракоскопияПозволяет произвести точную
диагностику и выполнить лечебные
процедуры (удаление патологического
содержимого плевральной полости,
ушивание дефекта лёгочной ткани).
47.
Торакотомия48.
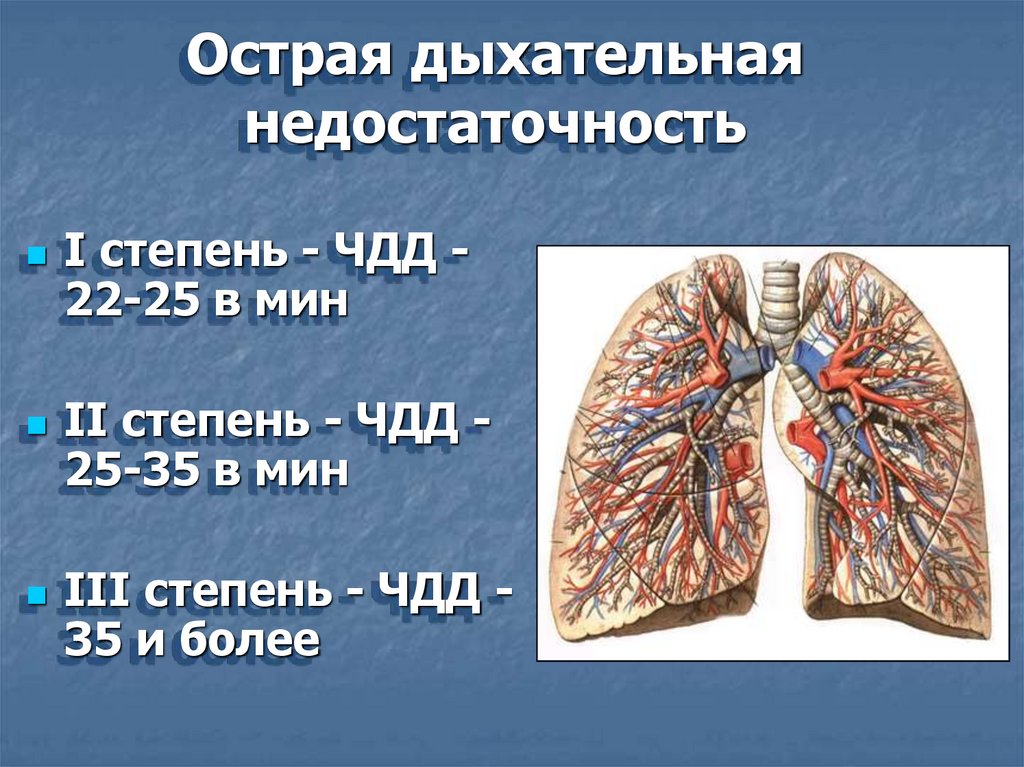
Острая дыхательнаянедостаточность
I степень - ЧДД -
22-25 в мин
II степень - ЧДД -
25-35 в мин
III степень - ЧДД -
35 и более
49.
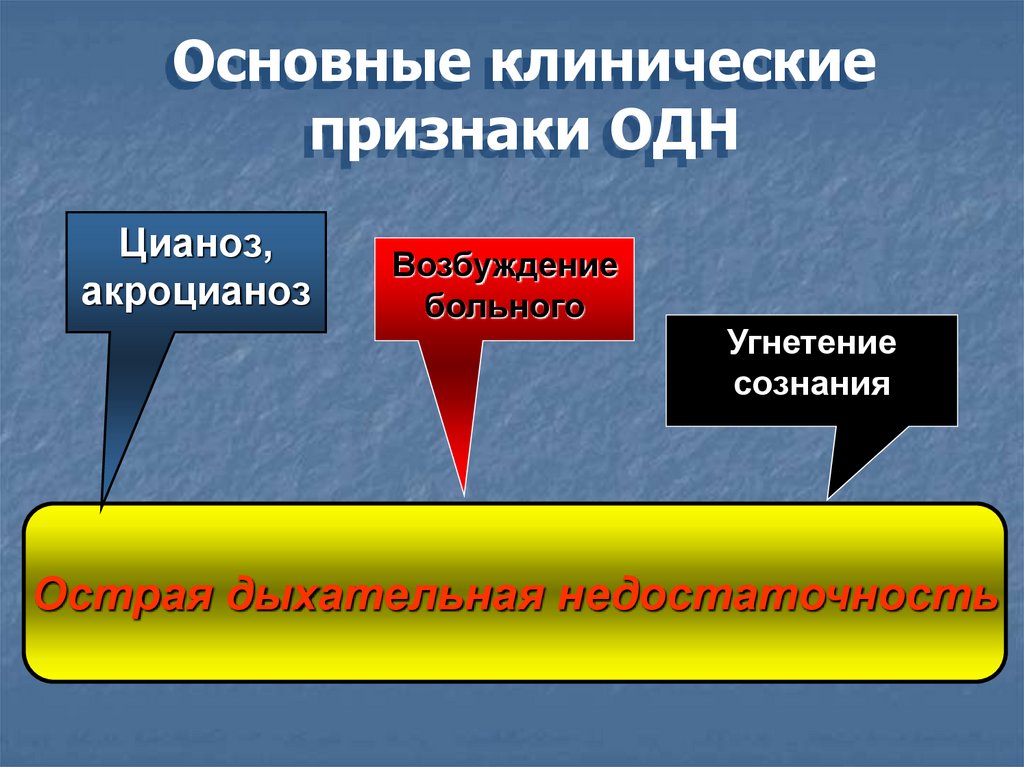
Основные клиническиепризнаки ОДН
Цианоз,
акроцианоз
Возбуждение
больного
Угнетение
сознания
Острая дыхательная недостаточность
50.
Гемоторакс (55%)Кровь изливается из
поврежденных сосудов
лёгкого или из сосудов
грудной клетки.
51.
Гемоторакс. КлиникаСимптомы:
бледность, цианоз,
тахикардия,
понижение А/Д,
одышка.
Перкуссия - тупой
звук.
52.
Классификация гемоторакса:В зависимости от кол-ва крови в
плевральной полости различают:
- малый гемоторакс (до 0.5 литра крови в
плевральной полости, до VII ребра);
- средний гемоторакс (до 1 литра крови в
плевральной полости уровень крови доходит
до IV ребра);
- большой гемоторакс (> 1 литра крови, до
купола полости);
- свернувшийся гемоторакс
53.
Гемоторакс справа54.
Продолжающеесявнутриплевральное кровотечение
Источник: сосуды корня лёгкого, ветвей
аорты и подключичной артерии.
Развиваются симптомы острой кровопотери,
геморрагический шок и
кардиопульмональные расстройства.
55.
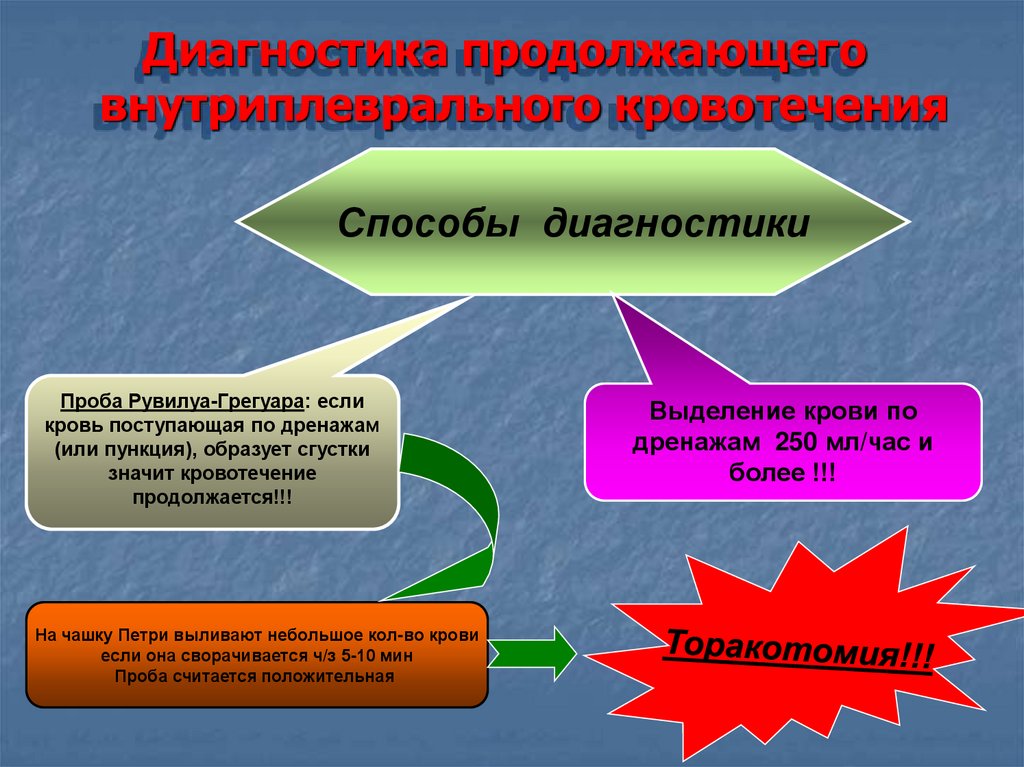
Диагностика продолжающеговнутриплеврального кровотечения
Способы диагностики
Проба Рувилуа-Грегуара: если
кровь поступающая по дренажам
(или пункция), образует сгустки
значит кровотечение
продолжается!!!
На чашку Петри выливают небольшое кол-во крови
если она сворачивается ч/з 5-10 мин
Проба считается положительная
Выделение крови по
дренажам 250 мл/час и
более !!!
56.
Исход гемоторакса:малый стерильный гемоторакс
рассасывается самостоятельно;
большой может привести к смерти от
кровопотери;
инфицированный или свернувшийся
гемоторакс в большинстве случаев
приводит к гнойным осложнениям.
57.
Проба Н.Н. Петрова(на инфицирование при гемотораксе)
Пункционную кровь разводят в 5 раз
дистиллированной водой (наступает гемолиз
эритроцитов). При наличии инфекции
пунктат мутнеет. Если жидкость прозрачная,
то инфицирования не наблюдается.
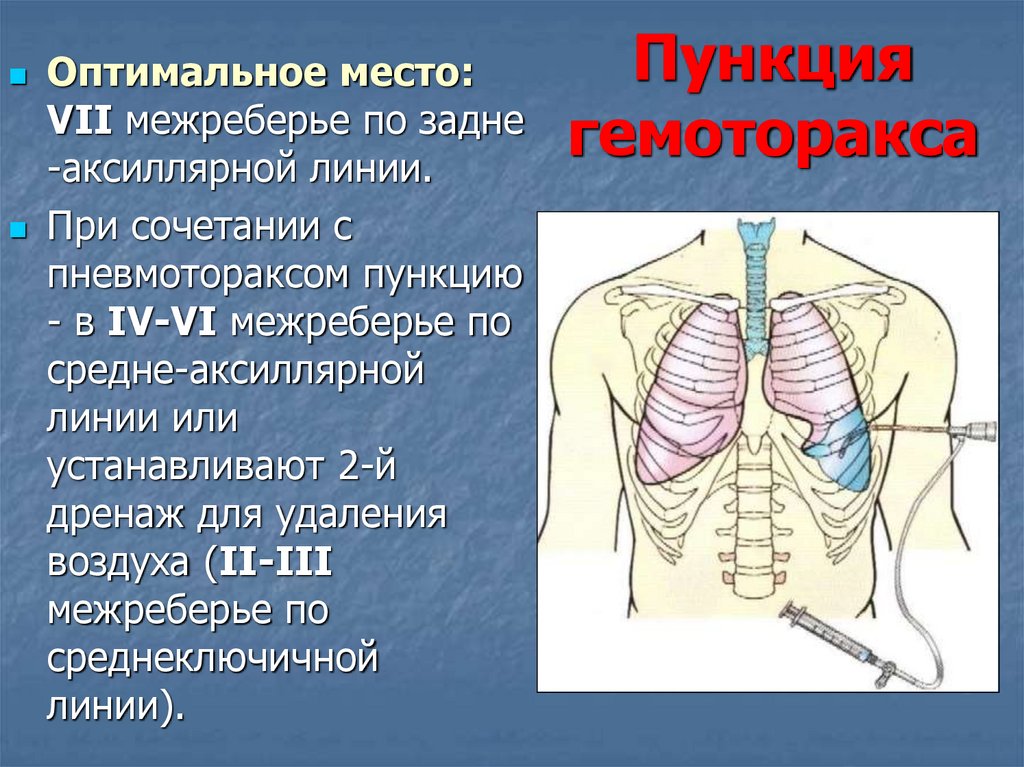
58.
Оптимальное место:VII межреберье по задне
-аксиллярной линии.
При сочетании с
пневмотораксом пункцию
- в IV-VI межреберье по
средне-аксиллярной
линии или
устанавливают 2-й
дренаж для удаления
воздуха (II-III
межреберье по
среднеключичной
линии).
Пункция
гемоторакса
59.
Травматическая асфиксиясимптомокомплекс обусловленный
временной остановкой дыхания при
резком сдавлении грудной клетки.
Возникает обратная волна тока крови
от сердца в безымянные и ярёмные
вены, в результате мельчайшие вены и
капилляры переполняются кровью и
разрываются.
60.
ТРАВМАТИЧЕСКАЯ АСФИКСИЯСреди механических повреждений - 0,2-0,8 %
(Соколов В.А. и соавт. 1991; Peyrin J.C. et al. 1988).
При катастрофах - 75-80%.
При групповых несчастных случаях травматическая асфиксия, возникает при
давлении на грудь противоположных по
направлению сил.
61.
ТРАВМАТИЧЕСКАЯ АСФИКСИЯВремя компрессии - от нескольких минут до
нескольких часов и даже суток!
Сила компрессии: от нескольких до сотен
килограммов на единицу площади.
Однократное сдавление не может вызвать
травматическую асфиксию, необходимо
длительное и сильное воздействие.
В толпе развитию ТА способствуют попытки
пострадавшего активно освободиться.
62.
ТРАВМАТИЧЕСКАЯ АСФИКСИЯ«...А не быть на мертвых ни ран, ни сокрушения, но
тошно от гнетения друг от друга и тошно сильно, яки изнутрь от
сердца крови исходити и посинели бяху и тем умираху...» (В кн.:
Е.А. Вагнера «Закрытая травма груди мирного времени» (1969).
63.
ТРАВМАТИЧЕСКАЯ АСФИКСИЯ«... даже в первых рядах люди обливались
потом, имея измученный вид; иные стояли с
широко раскрытыми, налитыми кровью глазами, у
других лица были искажены, как у мертвецов. Над
толпой неслись предсмертные вопли, атмосфера
же была настолько насыщена испарением, что
люди задыхались от недостатка воздуха и
зловония.
Время от времени в облаках горячего
тлетворного пара раздавался отчетливый треск это у соседа ломалась грудная клетка.
...Множество трупов стояло посреди толпы, не
падая. Народ с ужасом старался отодвинуться от
покойников, но это только усиливало давку!»
(В. Пикуль «Нечистая сила», 1990, с. 62-63).
64.
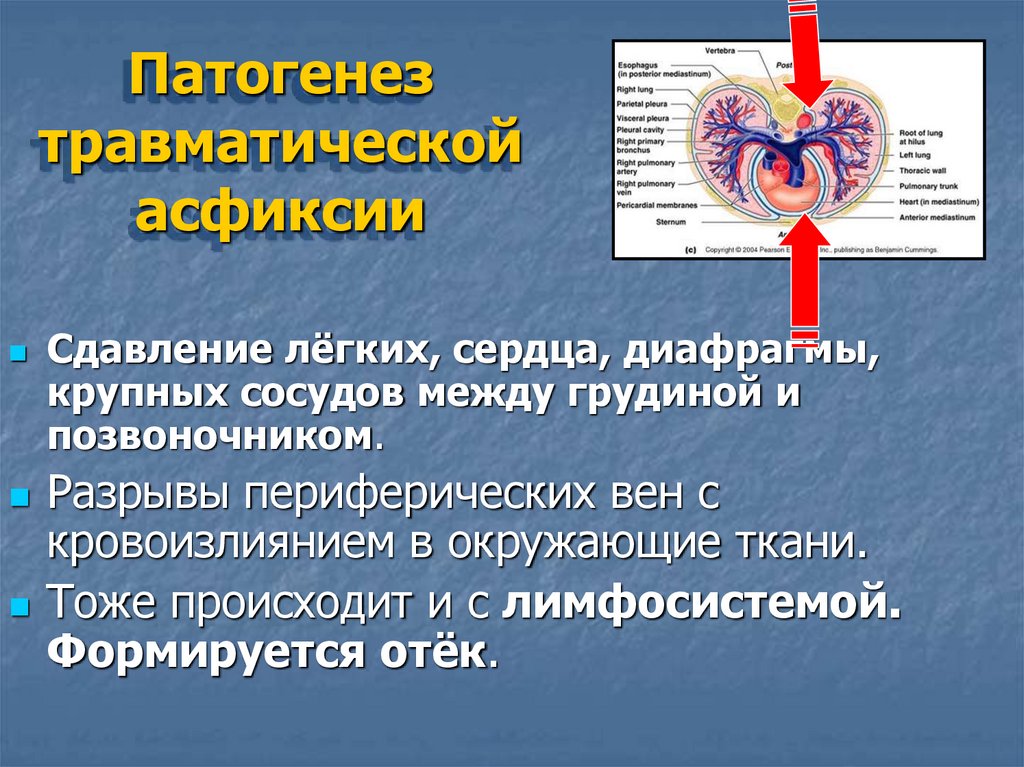
Патогенезтравматической
асфиксии
Сдавление лёгких, сердца, диафрагмы,
крупных сосудов между грудиной и
позвоночником.
Разрывы периферических вен с
кровоизлиянием в окружающие ткани.
Тоже происходит и с лимфосистемой.
Формируется отёк.
65.
Патогенез травматическойасфиксии (продолжение)
Клапаны в верхней и нижней полых венах
усиливают давление, что вызывает разрыв
мелких сосудов с возникновением наружных и
внутренних кровотечений (Березин А.О., 1950;
Драчук П.С., 1963).
Рефлекторный спазм - смыкаются голосовые
связки, затрудняется дыхание присоединяются расстройства дыхания.
Нарастают явления гипоксии, отёка мозга,
присоединяются нарушения ЦНС - наиболее
чувствительной к гипоксии.
В норме кислорода в крови 800-1000 мл;
Ежеминутно расходуется 300-350 мл =>
кислорода хватает на 3-5 мин.
66.
Клиническая картинаЖалобы: на головные боли,
головокружение, слабость, онемение пальцев
стоп и кистей, ухудшаются зрение, слух.
- Нарастает неврологическая симптоматика
чувство страха смерти, голова «разбухает»,
тошнота и рвота, осиплость голоса,
затруднения глотания, судороги (Рубинчик М.М.,
1968).
- Если травматическое воздействие
продолжается – больные теряют сознание,
впадают в кому.
67.
КлиникаСмена цвета кожи с бледного на цианотичное
(переполнение крови углекислым газом).
Петехиозные кровоизлияния - отсутствуют на
коже, где плотно прилегала одежда или лежал
предмет. Вследствие сдавления венул и
отсутствием в них кровотока.
Нет кровотока – нет и разрыва этого сосуда при
повышении давления!
68.
Внешний вид больного стравматической асфиксией
Кровоизлияния в
конъюнктиву и слизистую
оболочку глаз - рыхлая
клетчатка в ретро бульбарном пространстве.
Сосуды не противостоят
давлению => их разрыв =>
экзофтальм, веки отёчны и
не смыкаются.
69.
КлиникаПовреждения костного каркаса
грудной клетки зависят от силы и
площади травмирующего агента.
При придавливании тяжёлыми предметами
=> тяжелая скелетная травма:
множественные переломы рёбер, верхних
конечностей, лопатки, ключицы,
позвоночника.
70.
Рентгенологическоеисследование
При лёгкой степени - изменений со
стороны внутренних органов нет.
При средней степени - застойные явления
в прикорневой зоне.
При шоке - отёк лёгкого.
71.
Дифференциальный диагнозС тяжелой ЧМТ.
За ТА: характерный внешний
вид, глазные симптомы
асфиксии, отсутствие очаговых
симптомов и смещения при
эхографии мозга,
восстановление сознания при
ИВЛ.
72.
ЛечениеОсвободить от сдавления !!
Придать
возвышенное положение !
При возбуждении и гипоксии в/в
введение седативных препаратов и
раствора глюкозы с лазиксом для
профилактики отёка лёгких).
73.
ЛечениеПри средней степени тяжести –
госпитализация, дегидратационная,
симптоматическая терапия с обязательной
консультацией окулиста (патология глазного
дна в 86%).
Лечение: проф-ка инфицирования
конъюнктивы и склер (экзофтальм исчезает к 8-10-му
дню, кровоизлияния в склеру рассасываются: от 2-3
недель до 1,5 мес.).
Консультации невропатолога и нейрохирурга
(исключение поражений ЦНС). Неврологическая
симптоматика - оглушенность, головные боли 5-7 дней.
Постельный режим.
При правильном ведении прогноз
благоприятный.
74.
ЛечениеПри тяжелой асфиксии - потеря
сознания, отёк лёгких: клокочущее
дыхание, пенистая мокрота, цианоз,
влажные хрипы, падение А/Д (Плаксин С.А.,
Брунс В.А., 1996).
Интубация, аспирация мокроты, в/в глюкозу
с корглюконом, лазикс, преднизолон.
Пострадавших эвакуируют в 1-ю очередь.
75.
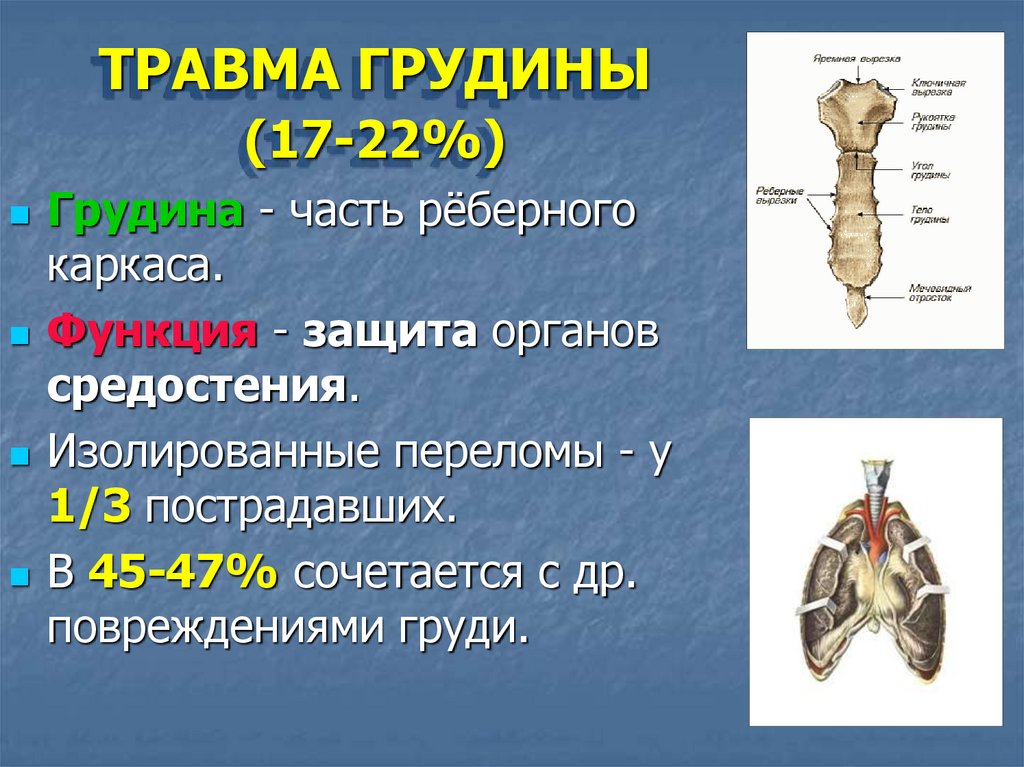
ТРАВМА ГРУДИНЫ(17-22%)
Грудина - часть рёберного
каркаса.
Функция - защита органов
средостения.
Изолированные переломы - у
1/3 пострадавших.
В 45-47% сочетается с др.
повреждениями груди.
76.
Переломы грудины (механизм)Прямой удар в грудную стенку:
- у спортсменов (борцов и не только…)
- при падении с высоты
- при давке в толпе, ДТП
- в шахтах при обвалах
77.
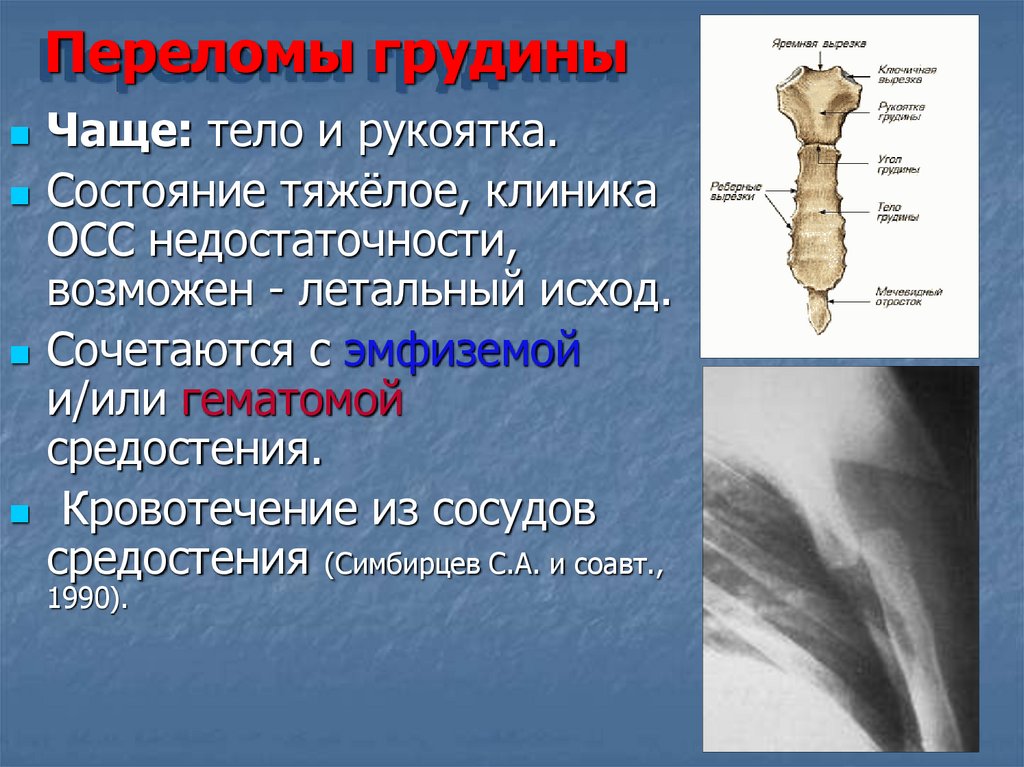
Переломы грудиныЧаще: тело и рукоятка.
Состояние тяжёлое, клиника
ОСС недостаточности,
возможен - летальный исход.
Сочетаются с эмфиземой
и/или гематомой
средостения.
Кровотечение из сосудов
средостения (Симбирцев С.А. и соавт.,
1990).
78.
Травма грудиныПри переломе грудины - страдают
диафрагмальный и блуждающий
нервы, => страдает функция
дыхания, ССС, диафрагмы и органов
брюшной полости.
Диафрагма обеспечивает функции:
- дыхательную (75-80%);
- кардио-васкулярную (40-45%);
- моторно-пищеварительную (30-40%).
79.
Травма грудиныВ 40% возникает гемо-, пневмо, гемо-
пневмо-медиастинум.
Нарушается работа сердца (правые
отделы) => уменьшается кровоток
через лёгкие (Соседко Ю.И. и соавт. 1992, Houston M.C. 1987).
=> дыхательная недостаточность =>
неполноценная оксигенация органов и
тканей (особенно чувствителен головной
мозг).
80.
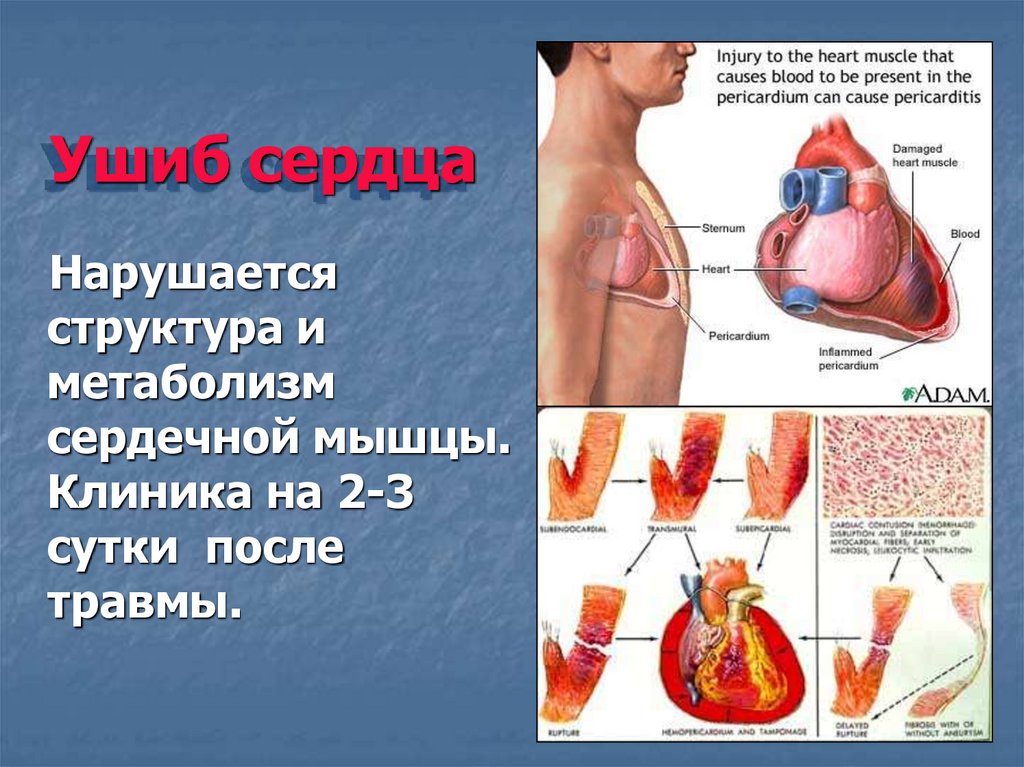
Ушиб сердцаНарушается
структура и
метаболизм
сердечной мышцы.
Клиника на 2-3
сутки после
травмы.
81.
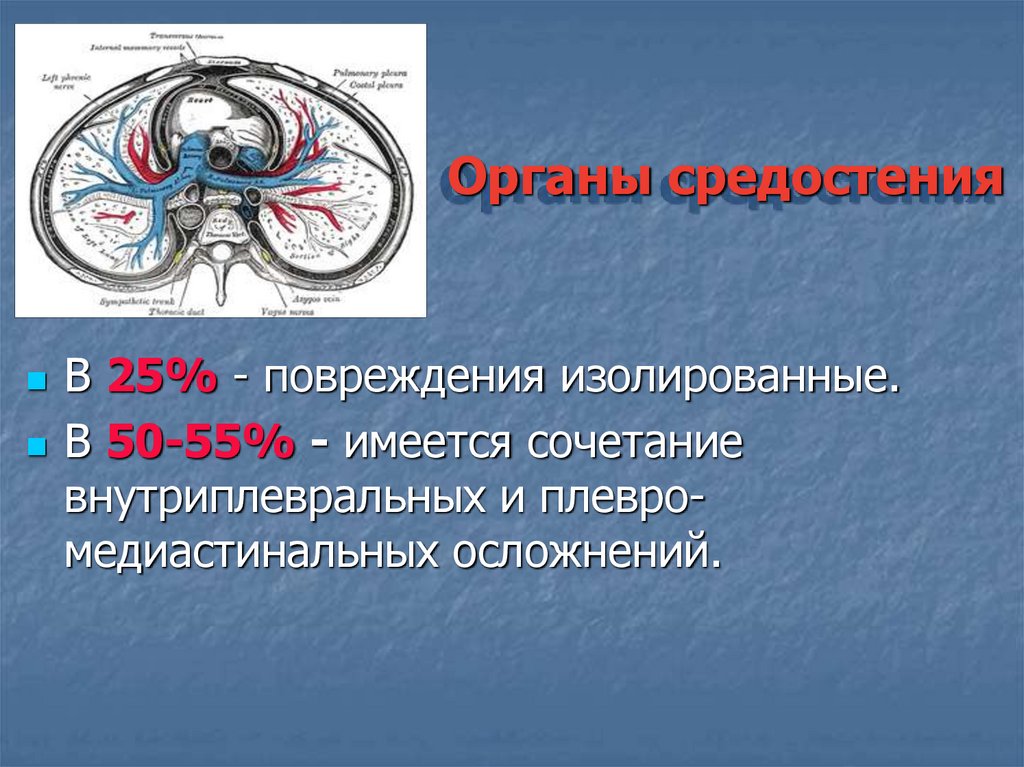
Органы средостенияВ 25% - повреждения изолированные.
В 50-55% - имеется сочетание
внутриплевральных и плевромедиастинальных осложнений.
82.
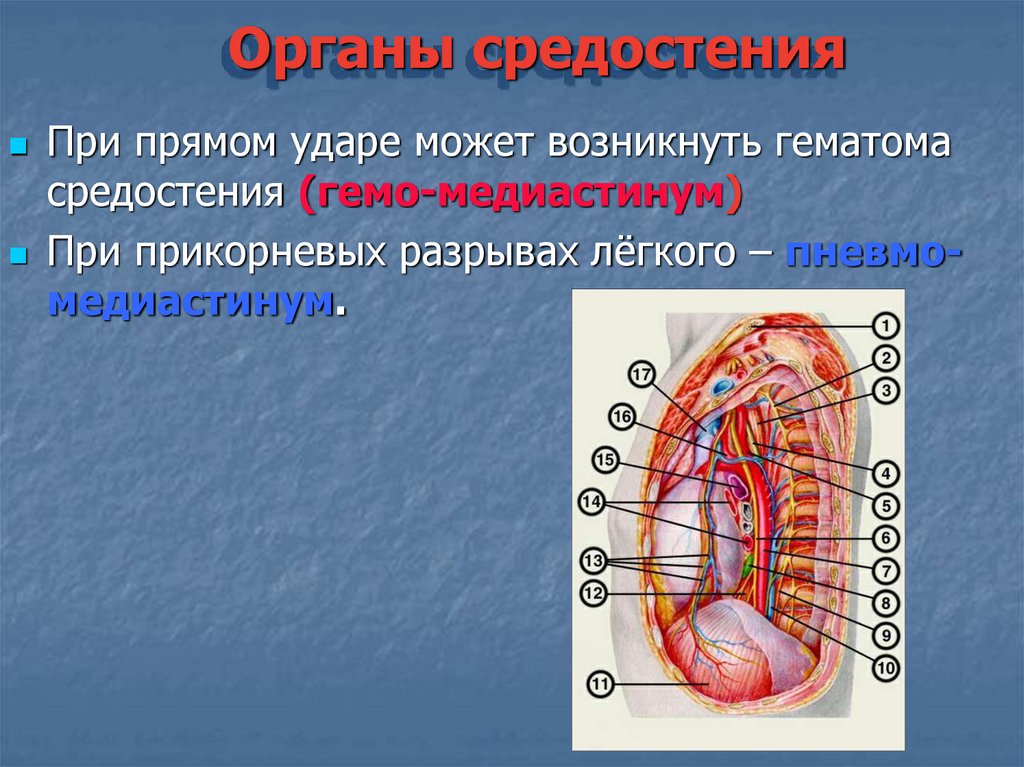
Органы средостенияПри прямом ударе может возникнуть гематома
средостения (гемо-медиастинум)
При прикорневых разрывах лёгкого – пневмомедиастинум.
83.
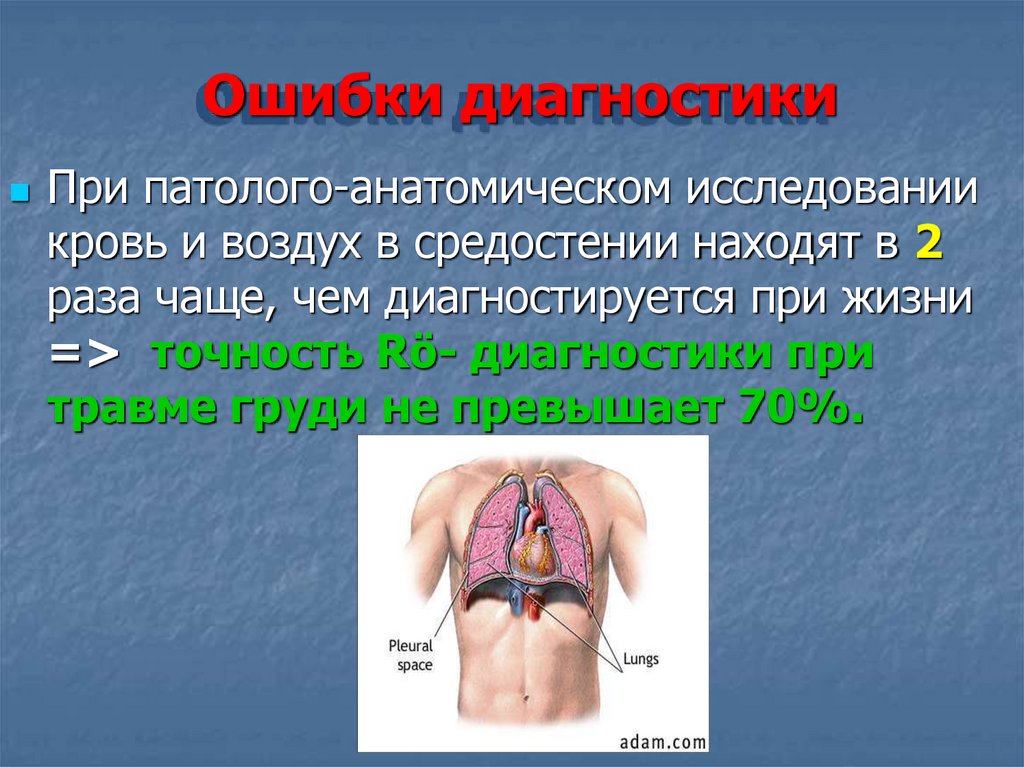
Ошибки диагностикиПри патолого-анатомическом исследовании
кровь и воздух в средостении находят в 2
раза чаще, чем диагностируется при жизни
=> точность Rö- диагностики при
травме груди не превышает 70%.
84.
Роль диафрагмы в патогенезеосложнений травмы груди:
Нарушается резорбционная функция
диафрагмальной поверхности париетальной
плевры => скопление крови (др. жидкости)
в плевральной полости => гидроторакс.
Нарушение двигательной функции
диафрагмы из-за повреждения
диафрагмального нерва.
Е.А. Вагнером (1978) в эксперименте
установлено, что при двустороннем
пересечении диафрагмальных нервов
наступает остановка дыхания.
85.
Осложнения со стороны диафрагмы:Диафрагма может смещаться до III
ребра - это важно учитывать при
внутри плевральных манипуляциях
=> угроза перфорации диафрагмы,
печени, селезенки.
На 2-3 сутки после травмы у
каждого 7го - выявляют вагусную
пневмонию (результат травмы
блуждающего нерва).
86.
Лечебная тактикаЕсли смещение отломков
незначительное –
консервативное лечение
(блокада, дренирование)
Если смещение >2,5 см. –
оперативное лечение
87.
Показания к операции:двойной перелом грудины в сочетании с
переломом и западением фрагментов в
средостение
сочетание перелома грудины и
компрессионного перелома позвоночника
88.
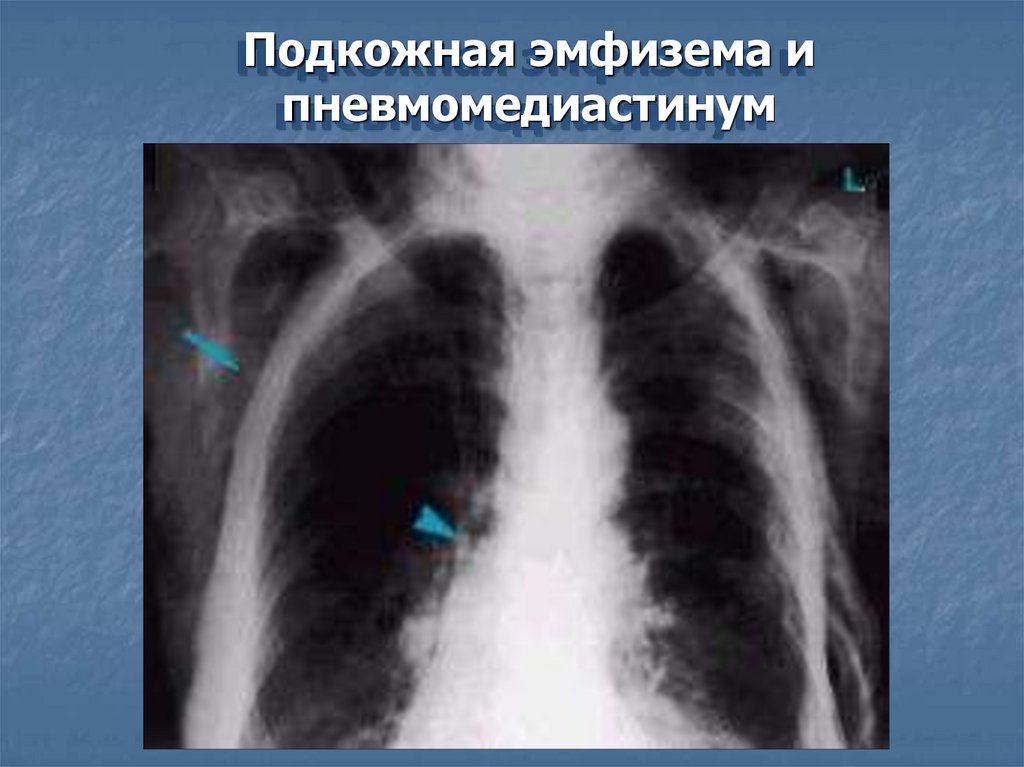
Подкожная эмфизема ипневмомедиастинум
89.
Осложнения травмы груди90.
Эмфизема средостенияПри повреждении медиастенальной плевры =>
воздух поступает в средостение. Клиника:
осиплость голоса;
подкожная эмфизема: на шее, голове, лице;
венозный застой (цианоз верхней 1/2 тела,
набухание ярёмных вен);
сердечно-сосудистая недостаточность и ОДН;
остановка сердца (экстракоронарная тампонада).
91.
Эмфизема средостения.Лечение
Экстренная передняя медиастинотомия -
разрез 4-5 см над рукояткой грудины,
клетчатка средостения вскрывается
введением указательного пальца за грудину
на глубину 3-4 см с последующим
дренированием.
92.
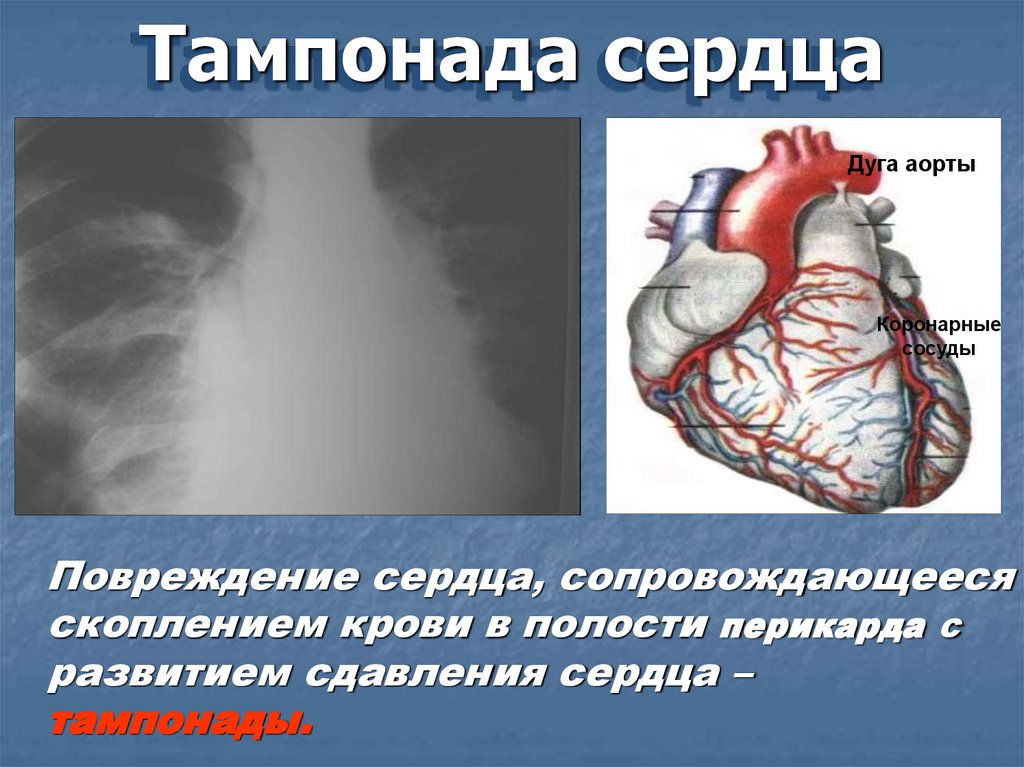
Тампонада сердцаДуга аорты
Коронарные
сосуды
Повреждение сердца, сопровождающееся
скоплением крови в полости перикарда с
развитием сдавления сердца –
тампонады.
93.
Тампонадасердца
Клиника:
увеличение границ сердца, слабый, частый Ps;
дыхание поверхностное;
бледность, в сочетании с цианозом лица и шеи;
набухание вен шеи;
сердечные тоны слабые или не выслушиваются;
низкое А/Д, возможна брадикардия, аритмия.
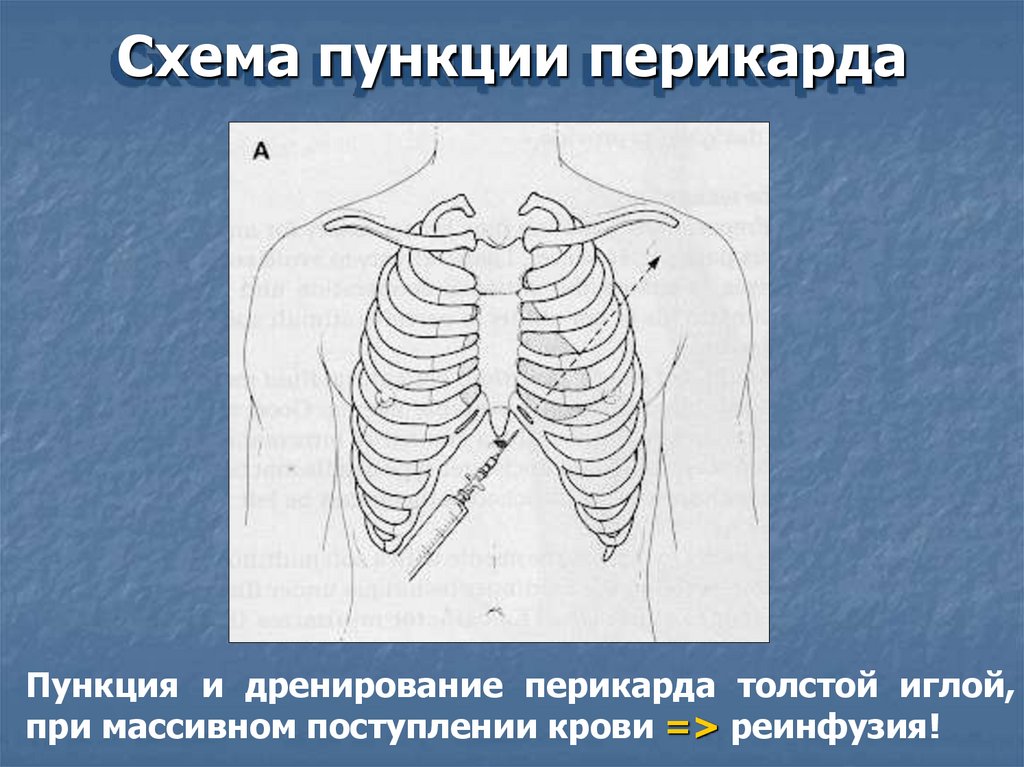
94.
Схема пункции перикардаПункция и дренирование перикарда толстой иглой,
при массивном поступлении крови => реинфузия!
95.
Ушивание ран сердцаа - ранение желудочка сердца;
б - ранение миокарда вблизи коронарной
артерии
96.
Пороки развития грудиКосметический дефект, нарушение
функции внешнего дыхания, ССС.
Воронкообразная грудная клетка -
прогрессирует, ограничивая
функциональные возможности органов
дыхания и кровообращения.
По глубине воронки различают три степени:
- I степень - до 2 см;
- II степень - до 4 см;
- III степень - более 4 см.
97.
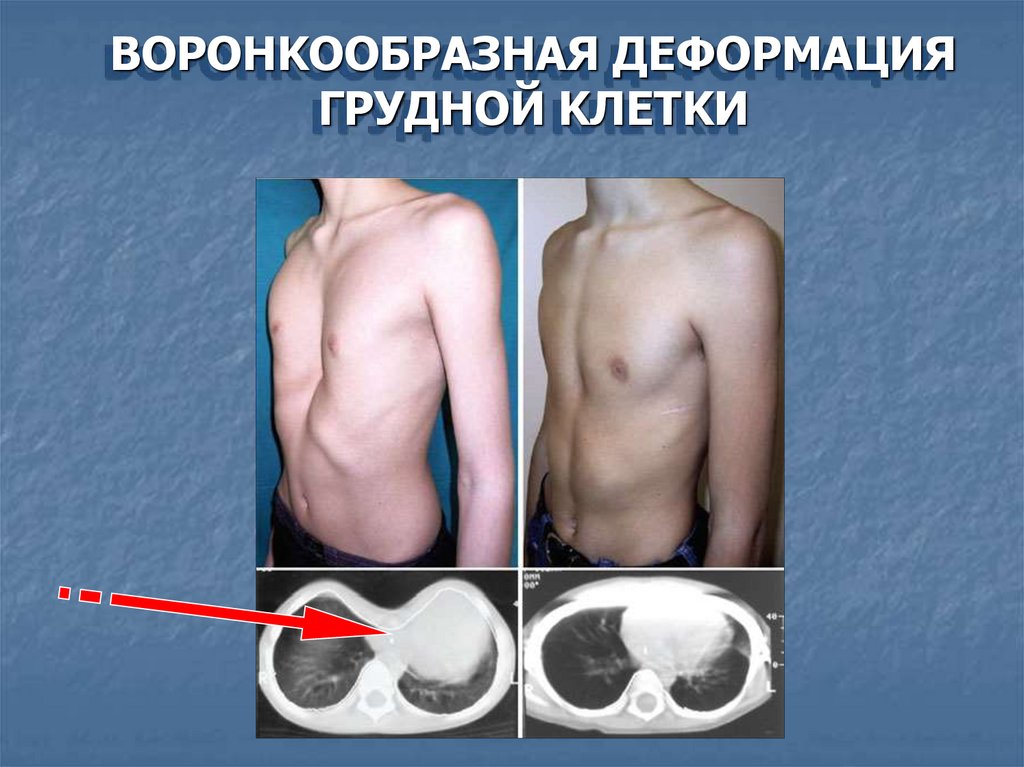
ВОРОНKООБРАЗНАЯ ДЕФОРМАЦИЯГРУДНОЙ KЛЕТKИ
98.
ПРИНЦИПЫ ЛЕЧЕНИЯ ВОРОНKООБРАЗНОЙДЕФОРМАЦИИ ГРУДНОЙ KЛЕТKИ
При I степени – консервативное: ЛФК,
массаж, занятия спортом - лыжи, плавание.
При деформации II и III степени торакопластика или коррекция при помощи
мощного магнита и введенной за грудину
металлической пластины.
У взрослых - косметические операции
(противопоказаны при дыхательной
недостаточности).
99.
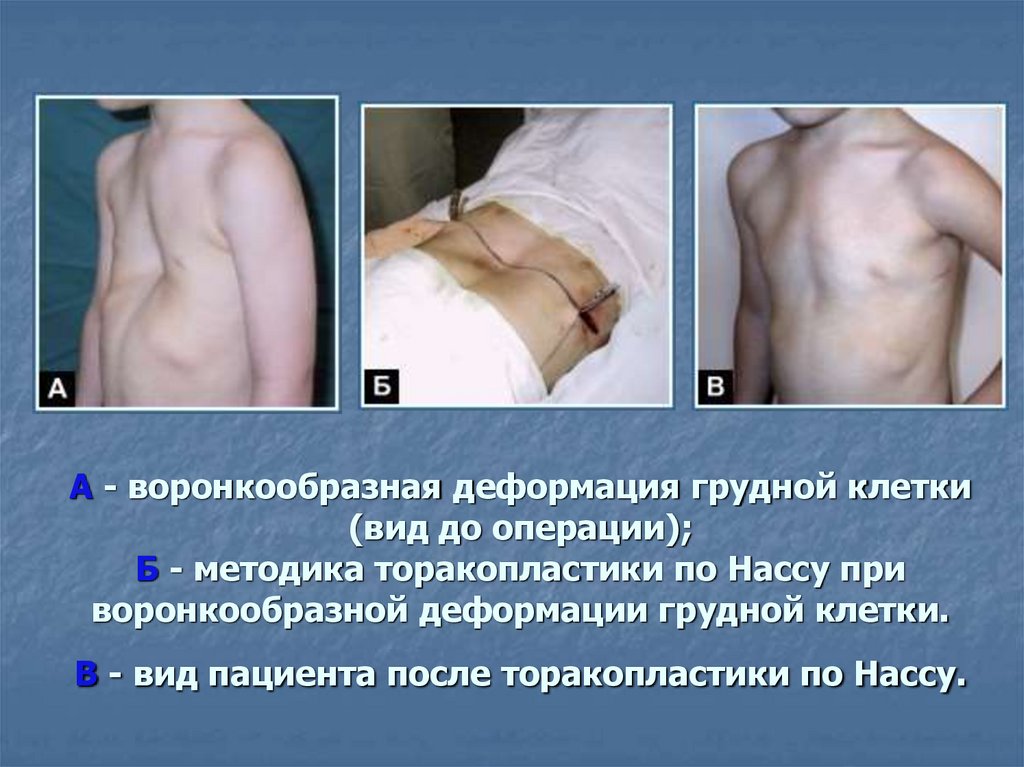
А - воронкообразная деформация грудной клетки(вид до операции);
Б - методика торакопластики по Нассу при
воронкообразной деформации грудной клетки.
В - вид пациента после торакопластики по Нассу.
100.
Килевидная деформациягрудной клетки
Симметричное или асимметричное
искривление кпереди грудины и
сочленяющихся с ней рёбер.
У детей вызывает только косметический
дефект.
У взрослых - снижение ЖЁЛ, из-за снижения
подвижности рёбер и нахождении груди в
состоянии "постоянного вдоха".
101.
Классификация КДГКГ.А. Баиров и А.А. Фокин выделяют три
типа:
Манубриокостальный тип - изгиб вперед рукоятки
грудины и 2-3 сочленяющихся с ней реберных
хрящей. Тело грудины и мечевидный отросток
смещены кзади.
При корпорокостальном типе грудина косо
направлена вниз и вперед по прямой линии с
максимальным выпячиванием в области нижней трети
или дугообразно выгнута вперед в области средней и
нижней трети. Хрящевые отделы рёбер искривлены
внутрь.
Костальный тип - изгиб вперед рёберных хрящей.
Искривления грудины носят ротационный характер.
102.
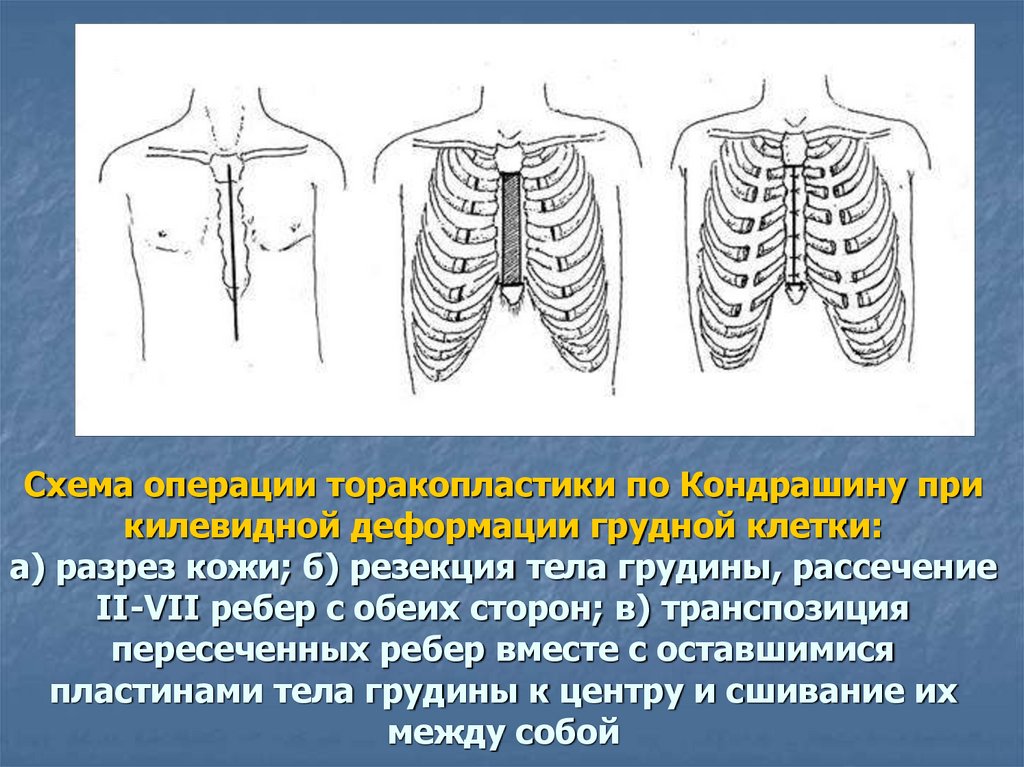
Схема операции торакопластики по Кондрашину прикилевидной деформации грудной клетки:
а) разрез кожи; б) резекция тела грудины, рассечение
II-VII ребер с обеих сторон; в) транспозиция
пересеченных ребер вместе с оставшимися
пластинами тела грудины к центру и сшивание их
между собой
103.
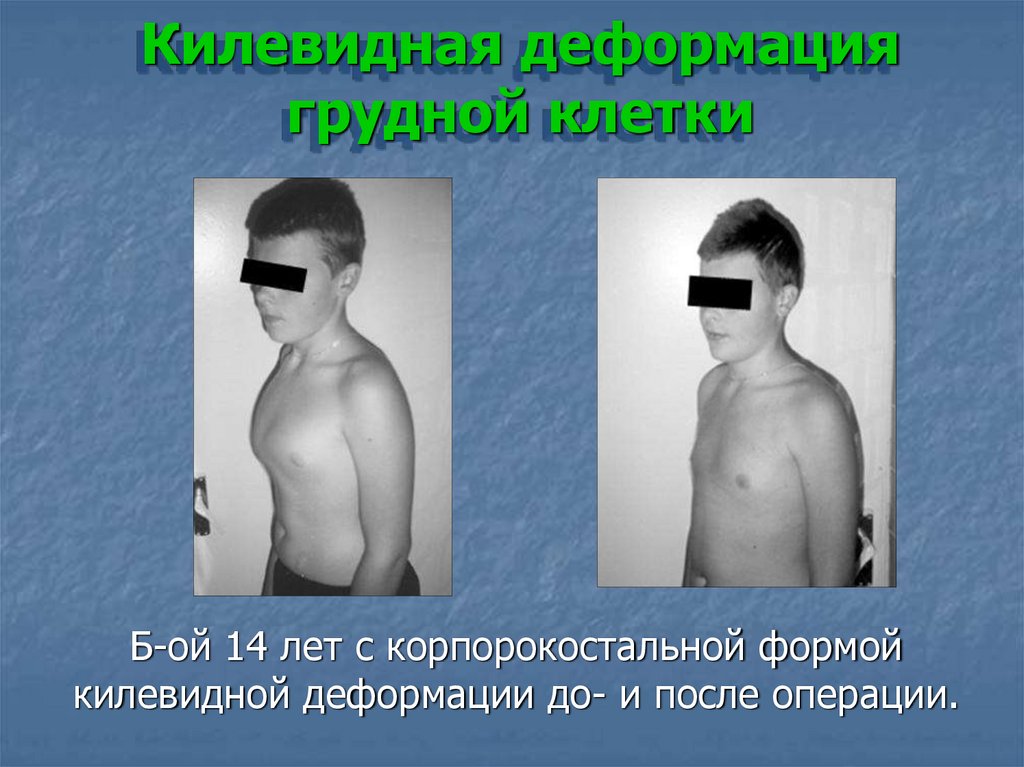
Килевидная деформациягрудной клетки
Б-ой 14 лет с корпорокостальной формой
килевидной деформации до- и после операции.
104.
Хондрит(chondritis; греч. chondros хрящ + -itis -воспаление хряща)
Различают: микробные (tbc, сифилитические,
лепрозные и др.), паразитарные, опухолевые
и неспецифические хондриты.
Некротизированная ткань хряща
секвестрируется, развивается гнойное
воспаление с формированием полости и
образованием свища.
Лечение: антибиотики, ФТЛ (УФО, УВЧ); при
образовании абсцесса - оперативное лечение.
Прогноз - благоприятный.
105.
Санитарнопросветительныйплакат (1930)
























































 medicine
medicine








