Similar presentations:
Организация онкологической службы РФ. Общая онкология
1.
Организация онкологической службы РФ.Общая онкология
Доцент, к.м.н. О. А. Ткачук
2.
По итогам заседания президиума Совета при Президенте Российской Федерациипо стратегическому развитию и национальным проектам 24 декабря 2018
паспорт
«Здравоохранение».
года
утвержден
национального
проекта
Информационные материалы о национальном проекте «Здравоохранение»
Паспорт нацпроекта разработан Минздравом России во исполнение Указа
Президента Российской Федерации от 7 мая 2018 года № 204 «О национальных
целях и стратегических задачах развития Российской Федерации на период до
2024 года» и включает в себя восемь федеральных проектов:
«Развитие системы оказания первичной медико-санитарной помощи»,
«Борьба с сердечно-сосудистыми заболеваниями»,
«Борьба с онкологическими заболеваниями»,
«Развитие детского здравоохранения, включая создание
инфраструктуры оказания медицинской помощи детям»,
современной
«Обеспечение
медицинских
организаций
системы
здравоохранения квалифицированными кадрами»,
«Развитие сети национальных медицинских исследовательских центров и
внедрение инновационных медицинских технологий»,
«Создание единого цифрового контура в здравоохранении на основе единой
государственной информационной системы здравоохранения (ЕГИСЗ)» и
«Развитие экспорта медицинских услуг».
Срок реализации нацпроекта: с января 2019 года по 2024 год (включительно).
3.
СНИЖЕНИЕ СМЕРТНОСТИ ОТ НОВООБРАЗОВАНИЙ, В ТОМ ЧИСЛЕОТ ЗЛОКАЧЕСТВЕННЫХ (ДО 185 СЛУЧАЕВ НА 100 ТЫС. ЧЕЛОВЕК)
1.
2.
3.
4.
5.
Базовое значение -200,6
2019 - 199,5
2021 - 185,0
2024 - 193,5
ЗАДАЧИ:
420 центров амбулаторной онкологической помощи (ЦАОП) будут организованы в
85 субъектах РФ к концу 2024 г.
160 региональных медицинских организаций, оказывающих помощь больным
онкологическими заболеваниями (диспансеров/больниц), будут переоснащены
медицинским оборудованием к концу 2024 г.
45 федеральных медицинских организаций, имеющих в своей структуре
онкологические
подразделения,
будут
переоснащены
медицинским
оборудованием к концу 2024 г.
18 % - референс-центров иммуногистохимических, патоморфологических
исследований и лучевых методов исследований будут созданы к концу 2020 года
70 % к 2024 аудитории граждан старше 18 лет будут охвачены информационнокоммуникационной
кампанией,
направленной
на
раннее
выявление
онкологических заболеваний и повышение приверженности к лечению, по
основным
каналам:
телевидение,
радио
и
в
информационнотелекоммуникационной сети «Интернет», к концу 2024 г.
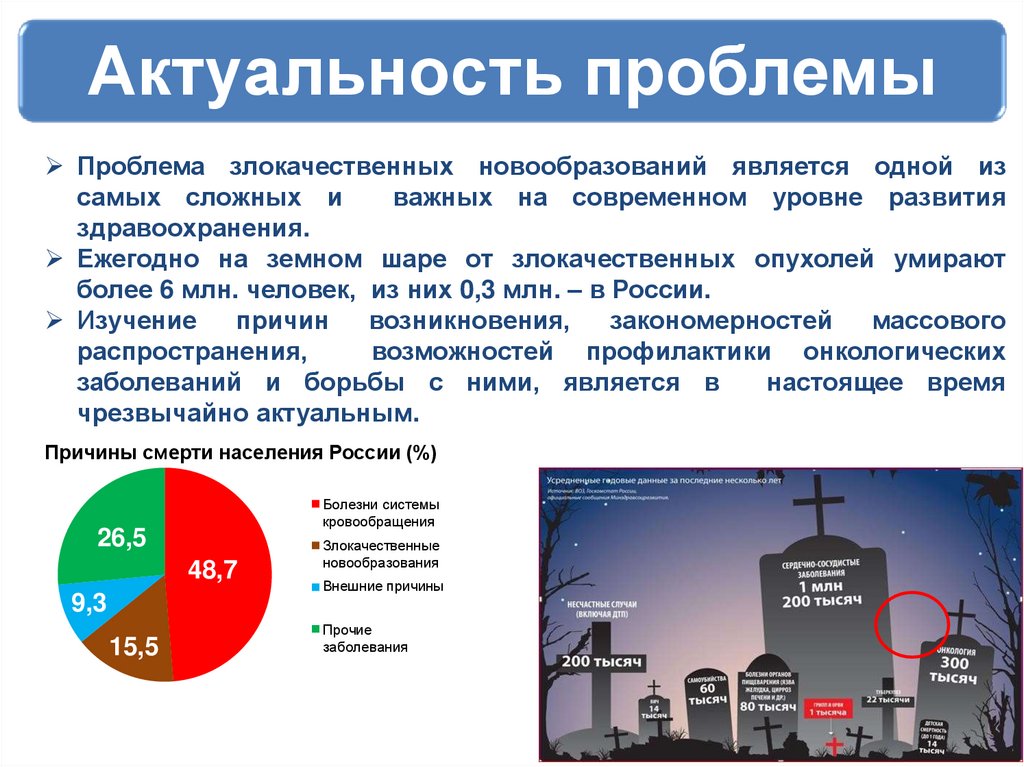
4. Актуальность проблемы
Проблема злокачественных новообразований является одной изсамых сложных и
важных на современном уровне развития
здравоохранения.
Ежегодно на земном шаре от злокачественных опухолей умирают
более 6 млн. человек, из них 0,3 млн. – в России.
Изучение
причин
возникновения,
закономерностей
массового
распространения,
возможностей профилактики онкологических
заболеваний и борьбы с ними, является в
настоящее время
чрезвычайно актуальным.
Причины смерти населения России (%)
Болезни системы
кровообращения
26,5
48,7
9,3
15,5
Злокачественные
новообразования
Внешние причины
Прочие
заболевания
5. Приказ Минздрава России № 116 н вступил в силу с 01.01.2022 года
"Об утверждении Порядкаоказания медицинской помощи
населению по профилю
"онкология".
6.
Консультация - не позднее 5 рабочих днейЗабор материала (биопсия) - в течении 1 дня
Морфологическое исследование биопсийного
материала с даты поступления - 15 рабочих дней
Начало
оказания
специализированной
онкологической помощи:
14 дней с даты гистологической верификации;
14 дней с даты установления предварительного диагноза
Начало специализированного
консилиума - 7 дней
лечения
после
Взятие на диспансерный учет - 3 дня после окончания
лечения
7.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИПРИКАЗ
от 27 апреля 2021 г. N 404н
ОБ УТВЕРЖДЕНИИ ПОРЯДКА ПРОВЕДЕНИЯ ПРОФИЛАКТИЧЕСКОГО
МЕДИЦИНСКОГО ОСМОТРА И ДИСПАНСЕРИЗАЦИИ ОПРЕДЕЛЕННЫХ
ГРУПП ВЗРОСЛОГО НАСЕЛЕНИЯ
Настоящий приказ вступает в силу с 1 июля 2021 г. и действует до 1
июля 2027 г.
Диспансеризация проводится:
1)1 раз в три года в возрасте от 18 до 39 лет включительно;
2)ежегодно в возрасте 40 лет и старше, а также в отношении отдельных
категорий граждан, включая:
8.
ПЕРЕЧЕНЬ МЕРОПРИЯТИЙ СКРИНИНГА И МЕТОДОВ ИССЛЕДОВАНИЙ,НАПРАВЛЕННЫХ НА РАННЕЕ ВЫЯВЛЕНИЕ ОНКОЛОГИЧЕСКИХ
ЗАБОЛЕВАНИЙ
1.В рамках профилактического медицинского осмотра или первого
этапа диспансеризации проводятся:
а)скрининг на выявление злокачественных новообразований шейки
матки (у женщин):
в возрасте 18 лет и старше - осмотр фельдшером (акушеркой) или врачом
акушером-гинекологом 1 раз в год;
в возрасте от 18 до 64 лет включительно - взятие мазка с шейки матки,
цитологическое исследование мазка с шейки матки 1 раз в 3 года (за
исключением случаев невозможности проведения исследования по
медицинским показаниям в связи с экстирпацией матки, virgo.
Цитологическое исследование мазка (соскоба) с шейки матки проводится при
его окрашивании по Папаниколау (другие способы окраски не допускаются).
Цитологическое исследование мазка (соскоба) с шейки матки может
проводиться по медицинским показаниям без учета установленной
периодичности);
9.
б)скрининг на выявление злокачественных новообразований молочныхжелез (у женщин):
в возрасте от 40 до 75 лет включительно - маммография обеих молочных
желез в двух проекциях с двойным прочтением рентгенограмм 1 раз в 2 года
(за исключением случаев невозможности проведения исследования по
медицинским показаниям в связи с мастэктомией)
в)скрининг
на
выявление
злокачественных
новообразований
предстательной железы (у мужчин):
в возрасте 45, 50, 55, 60 и 64 лет - определение простат-специфического
антигена в крови;
г)скрининг на выявление злокачественных новообразований толстого
кишечника и прямой кишки:
в возрасте от 40 до 64 лет включительно - исследование кала на скрытую
кровь иммунохимическим качественным или количественным методом раз в 2
года;
в возрасте от 65 до 75 лет включительно - исследование кала на скрытую
кровь иммунохимическим качественным или количественным методом 1 раз в
год;
д)осмотр на выявление визуальных и иных локализаций онкологических
заболеваний, включающий осмотр кожных покровов, слизистых губ и
ротовой полости, пальпацию щитовидной железы, лимфатических узлов;
е)скрининг на выявление злокачественных новообразований пищевода,
желудка и двенадцатиперстной кишки:
в возрасте 45 лет - эзофагогастродуоденоскопия
10.
2.На втором этапе диспансеризации с целью дополнительногообследования и уточнения диагноза заболевания (состояния) при
наличии медицинских показаний в соответствии с клиническими
рекомендациями по назначению врача-терапевта, врачадерматовенеролога, врача-хирурга или врача-колопроктолога
проводятся:
а)исследования на выявление злокачественных новообразований
легкого:
рентгенография легких или компьютерная томография легких;
б)исследования на выявление злокачественных новообразований
пищевода, желудка и двенадцатиперстной кишки:
эзофагогастродуоденоскопия;
в)исследования на выявление злокачественных новообразований
толстого кишечника и прямой кишки:
ректороманоскопия;
колоноскопия;
г)исследование на выявление злокачественных новообразований
кожи и (или) слизистых оболочек:
осмотр кожи под увеличением (дерматоскопия).
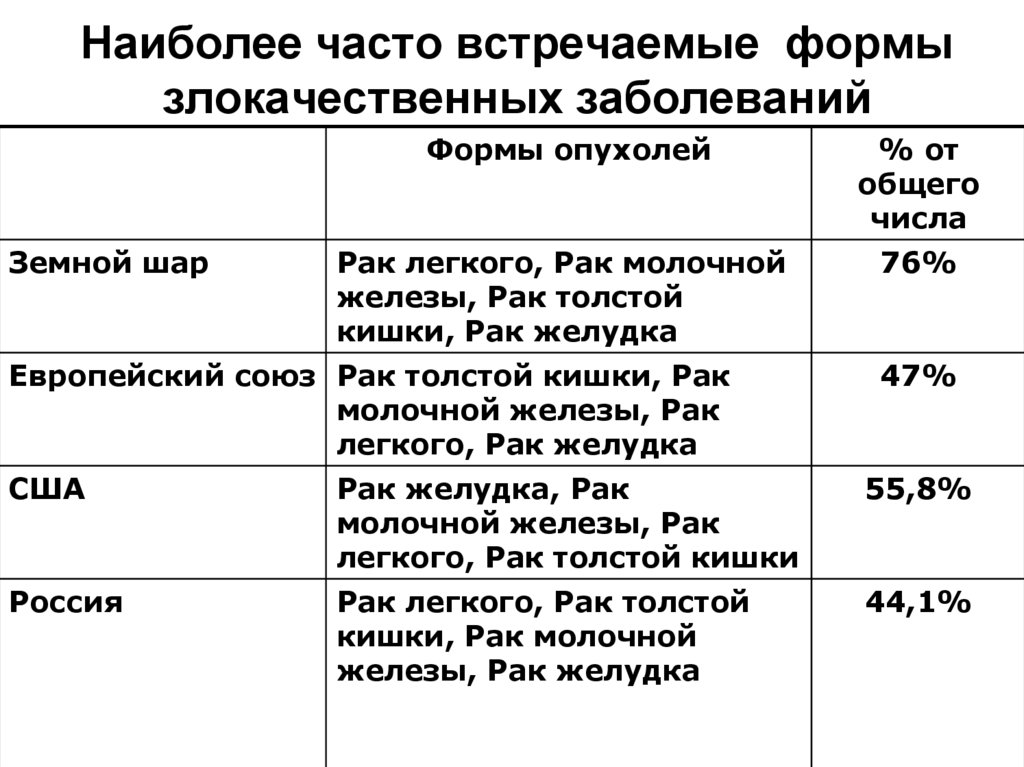
11. Наиболее часто встречаемые формы злокачественных заболеваний
Земной шарФормы опухолей
% от
общего
числа
Рак легкого, Рак молочной
железы, Рак толстой
кишки, Рак желудка
76%
Европейский союз Рак толстой кишки, Рак
молочной железы, Рак
легкого, Рак желудка
47%
США
Рак желудка, Рак
молочной железы, Рак
легкого, Рак толстой кишки
55,8%
Россия
Рак легкого, Рак толстой
кишки, Рак молочной
железы, Рак желудка
44,1%
12. Онкологическая настороженность
Каждый врач, независимо от егоспециальности и
профессиональной деятельности обязан знать и заниматься
вопросами онкологии,
так как злокачественные опухоли
могут поражать все ткани и органы.
Больные с онкологическими заболеваниями, как правило,
первоначально обращаются в
поликлинику, поэтому
необходима онкологическая настороженность
врачей общей практики, особенно на амбулаторных приемах в
поликлинике.
Своевременное выявление и корректная
маршрутизация пациентов с злокачественными
новообразованиями позволят значительно
улучшить результаты лечения и выживаемость
больных с онкопатологией.
13. Разделы и специальности онкологии
Онкология (от греч. ónkos, опухоль) — разделмедицины, изучающий доброкачественные и
злокачественные опухоли, механизмы и
закономерности их возникновения и развития,
методы их профилактики, диагностики и лечения.
1.Онкоандрология — изучает доброкачественные и
злокачественные опухоли мужской половой системы.
2.Онкогастроэнтерология — изучает доброкачественные и
злокачественные опухоли пищеварительной системы.
3.Онкогематология — изучает опухоли крови и кроветворных
органов.
4.Онкогепатология — опухоли печени.
5.Онкогинекология — опухоли женской половой системы.
6.Онкодерматология — опухоли кожи.
7.Онкомаммология — опухоли молочной железы.
8.Онконефрология — опухоли почек.
9.Онкоэндокринология — опухоли желёз внутренней секреции.
10.Онкопульмонология — опухоли лёгких.
11.Онкопроктология — опухоли прямой кишки.
12.Онкоурология — опухоли мочевыделительной системы,
мочевого пузыря.
13.Нейроонкология — изучает опухоли нервной системы,
головного мозга.
14.Кардиоонкология — опухоли сердца.
14. Разделы и специальности онкологии
16.Онкохирургия — изучает возможности применения оперативных хирургических методовпри лечении онкологических заболеваний.
17.Онкоэпидемиология — изучает закономерности распространения опухолевых
заболеваний на определённой территории среди всего населения или отдельных его групп.
18.Радиационная онкология (радиотерапия, лучевая терапия) — изучает возможности
лечения онкологических заболеваний с помощью ионизирующей радиации.
19.Онкологическая химиотерапия — изучает возможности лечения различных видов
злокачественных новообразований с помощью введения в организм специальных
химических веществ или лекарственных препаратов, так называемых противоопухолевых
(антинеопластических) химиотерапевтических агентов.
20.Онкоиммунология и онкоиммунотерапия — изучает возможности лечения опухолей
иммунологическими препаратами и препаратами, которые воздействуют прицельно на
иммунную систему.
21.Педиатрическая онкология, или детская и подростковая онкология — изучает
особенности онкологических заболеваний у детей и подростков.
22.Гериатрическая онкология, или онкогеронтология, геронтоонкология — изучает
особенности онкологических заболеваний у пожилых людей.
15. Методы лечения, применяемые в онкологии при различных видах опухолей
Хирургическое (оперативное) удаление опухоли и/или метастазов;Паллиативные хирургические операции (например, устранение обструкции дыхательных
путей или ЖКТ при нерезектабельной опухоли);
Облучение опухоли и метастазов ионизирующей радиацией;
Цитостатическая и/или цитотоксическая химиотерапия;
Иммунотерапия с целью стимулирования собственного противоопухолевого иммунитета
организма;
Виротерапия с помощью онколитических вирусов;
Гормональная терапия при гормоночувствительных и/или гормонозависимых опухолях;
Фотодинамическая терапия;
Таргетная терапия — лечение опухолей с помощью препаратов, действующих
непосредственно на клетку-мишень (англ. target) и минимально воздействующих на
здоровые органы.
16. Основные задачи онкологии
12
изучение этиологии и
патогенеза опухолей
разработка и
совершенст
вование
методов
диагностики
3
разработка и совершенствование
методов лечения и профилактики
опухолей
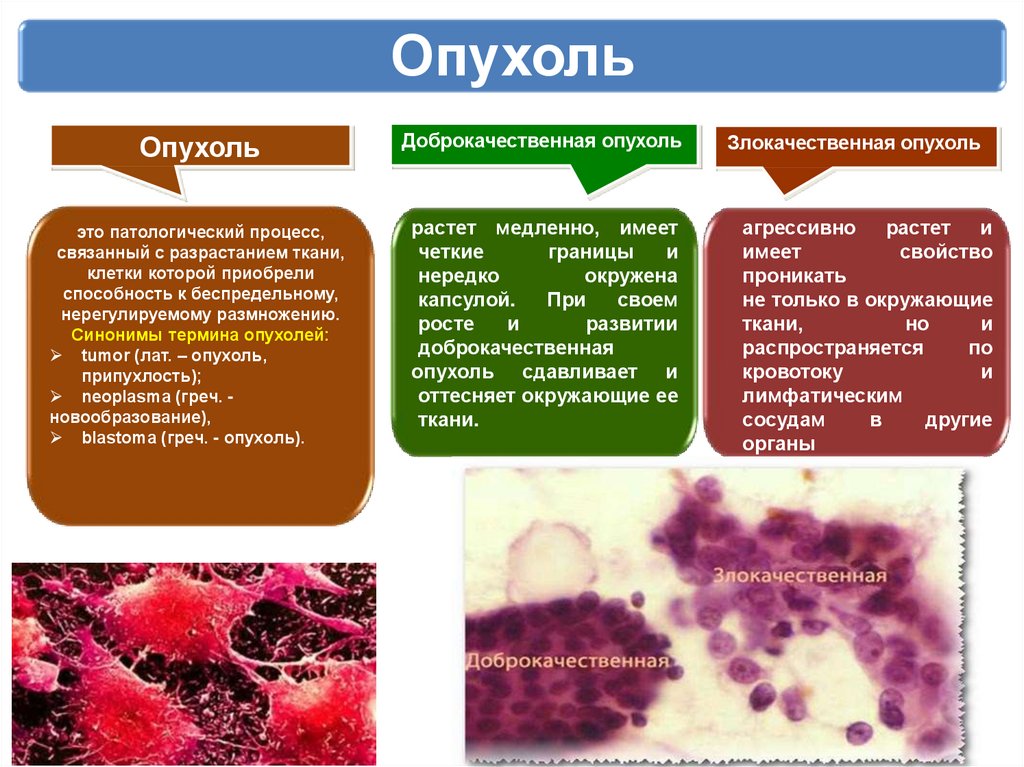
17. Опухоль
ОпухольДоброкачественная опухоль
Злокачественная опухоль
это патологический процесс,
связанный с разрастанием ткани,
клетки которой приобрели
способность к беспредельному,
нерегулируемому размножению.
Синонимы термина опухолей:
tumor (лат. – опухоль,
припухлость);
neoplasma (греч. новообразование),
blastoma (греч. - опухоль).
растет медленно, имеет
четкие
границы
и
нередко
окружена
капсулой.
При
своем
росте
и
развитии
доброкачественная
опухоль сдавливает и
оттесняет окружающие ее
ткани.
агрессивно растет и
имеет
свойство
проникать
не только в окружающие
ткани,
но
и
распространяется
по
кровотоку
и
лимфатическим
сосудам
в
другие
органы
(метастазирование).
18.
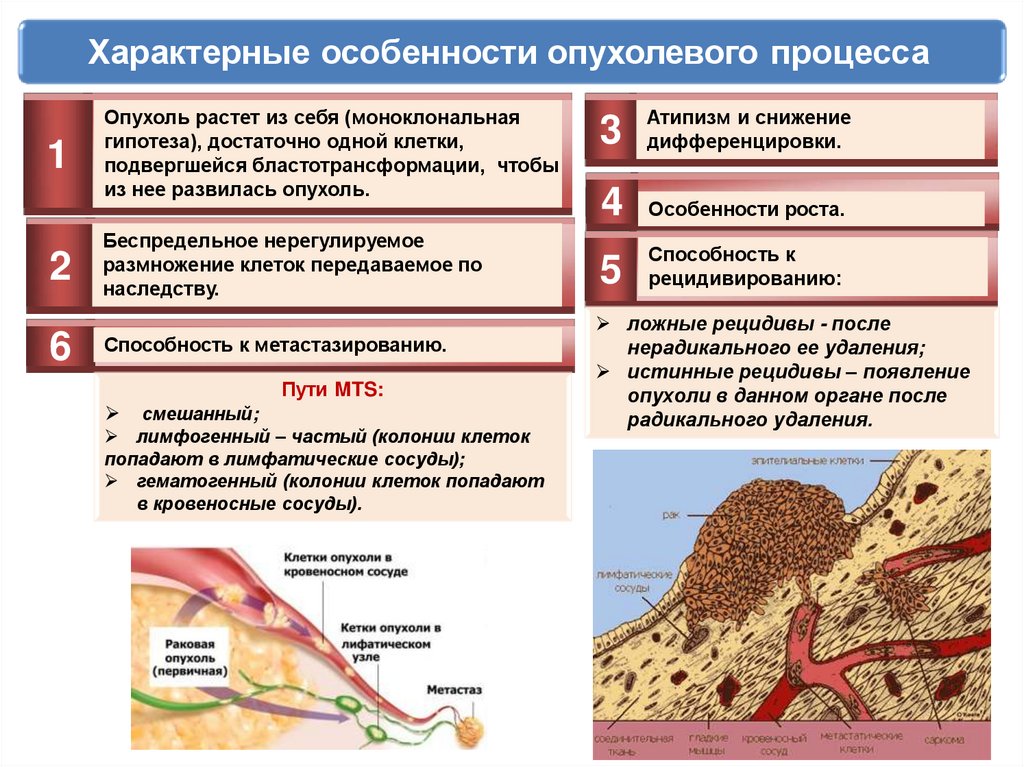
Характерные особенности опухолевого процесса1
Опухоль растет из себя (моноклональная
гипотеза), достаточно одной клетки,
подвергшейся бластотрансформации, чтобы
из нее развилась опухоль.
2
Беспредельное нерегулируемое
размножение клеток передаваемое по
наследству.
6
Способность к метастазированию.
Пути MTS:
смешанный;
лимфогенный – частый (колонии клеток
попадают в лимфатические сосуды);
гематогенный (колонии клеток попадают
в кровеносные сосуды).
и снижение
3 Атипизм
дифференцировки.
4 Особенности роста.
Способность к
5 рецидивированию:
ложные рецидивы - после
нерадикального ее удаления;
истинные рецидивы – появление
опухоли в данном органе после
радикального удаления.
19.
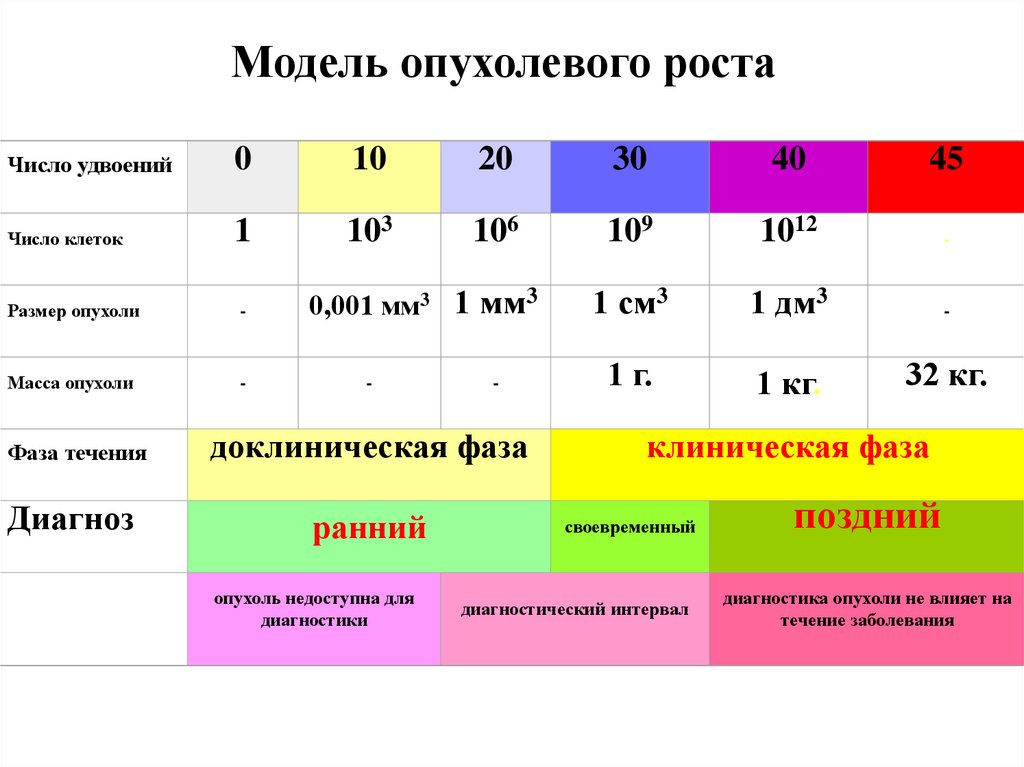
Модель опухолевого ростаЧисло удвоений
0
10
20
30
40
45
Число клеток
1
103
106
109
1012
-
Размер опухоли
-
0,001 мм3 1 мм3
1 см3
1 дм3
-
Масса опухоли
-
1 г.
1 кг.
-
-
Фаза течения
доклиническая фаза
Диагноз
ранний
своевременный
опухоль недоступна для
диагностики
диагностический интервал
32 кг.
клиническая фаза
поздний
диагностика опухоли не влияет на
течение заболевания
20. Этиология и патогенез опухолевого роста
В настоящее время общепринятой концепцией развития онкозаболевания являетсямутационно-генетическая, т.е. в основе озлокачествления клетки лежат изменение ее
генома. Два последних десятилетия характеризовались открытием онкогенов, опухолевых
супрессовров и мутаторных генов, с чем связан значительный прогресс в понимании
механизмов канцерогенеза. Стоит отметить, что рождение одиночных злокачественных
клеток – очень частое явление, но продолжение их роста случается редко.
Супрессирующее взаимодействие с защитными факторами организма хозяина происходит
на всех уровнях.
Процесс превращения нормальных клеток в злокачественные называется канцерогенезом
Генные мутации
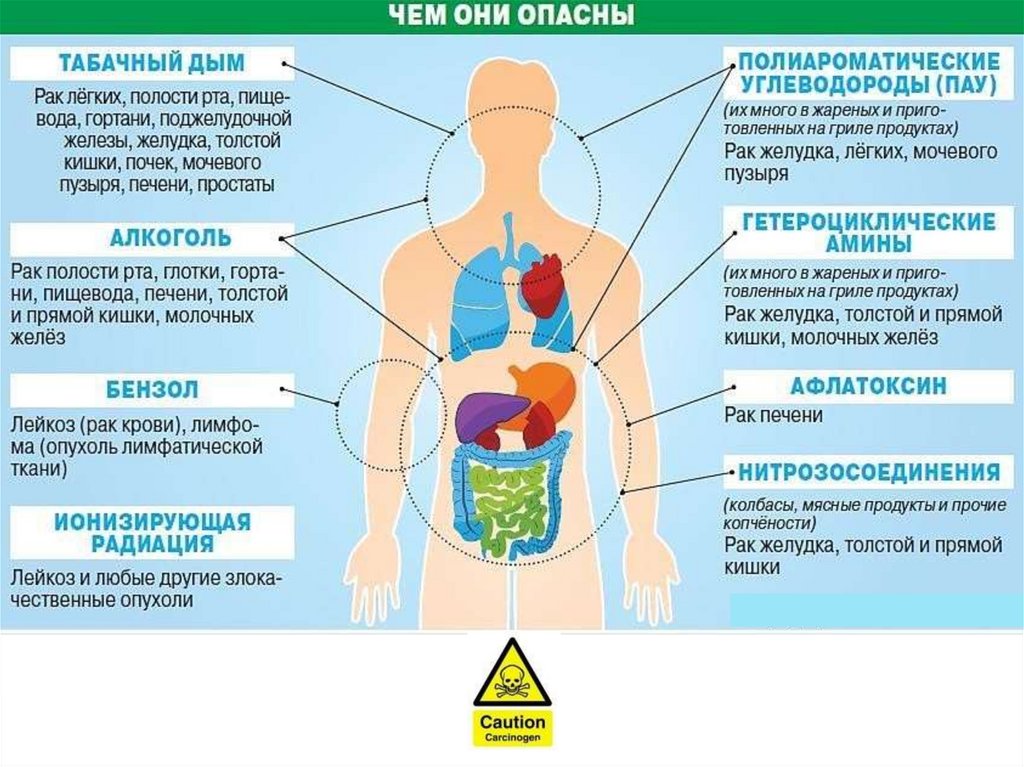
21. Канцерогенные факторы
В зависимости от скорости , активностиопухолевой трансформации различают :
Истинные - это вещества и факторы
воздействия, которые в эксперименте
закономерно вызывают развитие
опухоли.
Условные- это вещества и факторы
воздействия, которые могут вызвать
опухолевый процесс только при строго
определенных условиях.
Физические
Механические
1. Истинные:
1.1.Рентгеновские лучи; 1.2.Гаммалучи;
1.3.Альфа и бета. 2.Условные:
1. .Ультрафиолет;
2. .Термические повреждения.
Механические канцерогены бывают
только условными, чаще всего при
повторном действии умеренного
механического фактора в области
рубцов.
Химические
1. Полициклические ароматические
углеводороды (ПАУ).
2.Ароматические
аминосоединения.
3.Нитрозосоединения и нитрамины.
4.Металлы, металлоиды и
неорганические соли.
Группы
канцерогенов
Биологические
Биологические канцерогены
бывают экзогенного и
эндогенного происхождения.
22. Химическая группа канцерогенов
Канцерогенная активность химических веществ.I.категория – канцерогенные для человека.
II.категория – вероятно канцерогенные для человека.
ПА – высокая степень вероятности. ПВ – низкая степень
вероятности.
III.категория – временно невозможно классифицировать.
IV категория – не обладающие канцерогенным
эффектом.
Характер действия химических канцерогенов.
1.Локального действия – вызывающие опухоли на месте
аппликации канцерогена.
2.Селективного действия – вызывающие опухоли
избирательно в том или ином органе, вне зависимости
от места введения.
3.Политропного
(полиорганного)
действия
–
вызывающие
опухоли в различных органах и
23. Биологическая группа канцерогенов
Экзогенные биологические факторы канцерогенеза.1.Некоторые продукты растительного происхождения (танин и
таниновая кислота, циназин, сафрол, алколоиды папоротника –
орляка и др.).
2.Микотоксины, микробные токсины – продукты
жизнедеятельности плесневых грибов афлотоксин, особенно
афлотоксины BI, продуцирующиеся грибком Asparagilis flarus.
3.Микроорганизмы – длительное хроническое воспаление, тем
самым поддерживают стойкую пролиферацию клеток.
4.Вирусы: ДНК – содержащие (группа Popova, оспы, герпеса,
аденовирус) и РНК
– содержащие (семейство ретровирусов) (более 100 известно РНК
содержащих).
Эндогенные биологические факторы канцерогенеза.
1. Экстракты некоторых тканей, полученные из печени, легочной
ткани, мочи, желчи.
2.Метаболиты некоторых аминокислот (триптофан, тирозин).
3.Метаболиты некоторых гормонов (экстрогены, пролактин,
тиреотропин).
4.Протоонкоген – ген, регулирующий процесс и активность
24.
25. Феномены опухолевого роста
ОбтурацииДеструкции
Компрессии
Интоксикации
Опухолевидного образования
Дополнительные феномены:
Паранеоплазии
Нарушение специфических функций
органа
26.
Облигатныйпредрак
–
это
заболевания, на почве которых
злокачественная опухоль возникает
всегда или очень часто.
Факультативный предрак – это
болезни, при которых рак развивается
реже, но чаще, чем у здоровых людей
27. Основные предраковые заболевания
Предрак – под ним следует понимать неспецифическиеизменения в органах
и тканях, которые способствуют
возникновению рака, но генетически с ним не связаны.
1
Кожа –пигментная ксеродерма, болезнь Педжета, кожный рог.
пигментная ксеродерма
болезнь Педжета
кожный рог
28. Основные предраковые заболевания
2 Трофические язвы и длительно существующие свищи.29. Основные предраковые заболевания
3Кожа - рубцы, химические ожоги.
рубцы
химические ожоги
30. Основные предраковые заболевания
4Пигментные меланомоопасные невусы – перерождаются в
меланому.
5 Щитовидная железа - узловой зоб.
31. Основные предраковые и фоновые заболевания
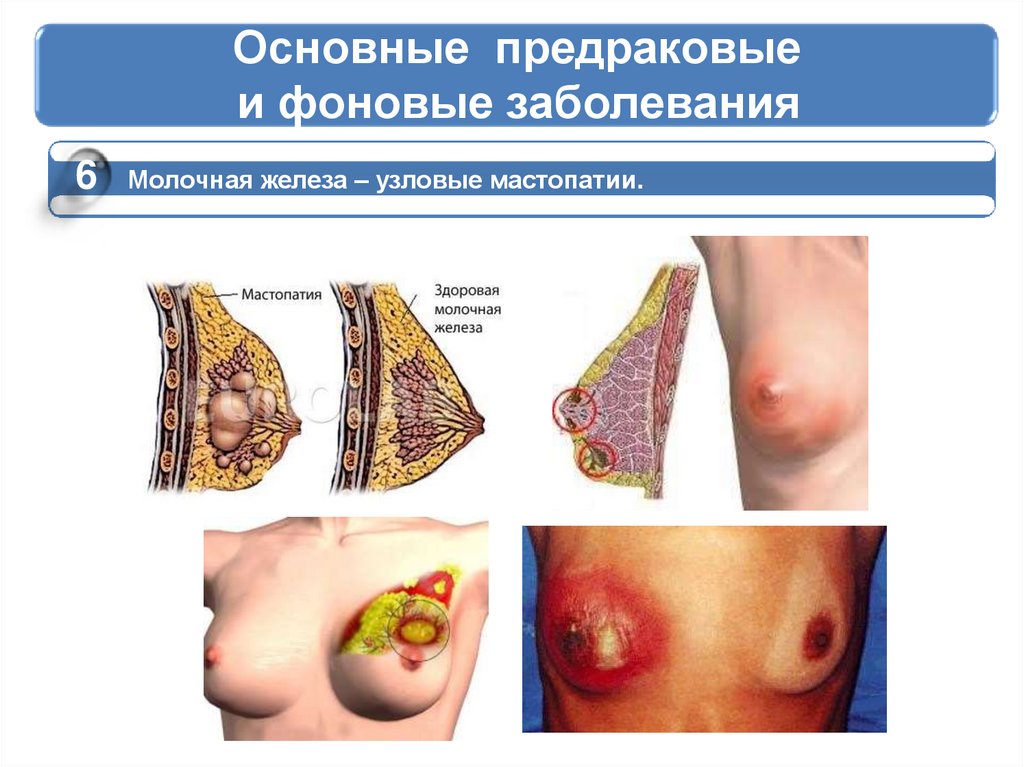
6Молочная железа – узловые мастопатии.
32. Основные предраковые и фоновые заболевания
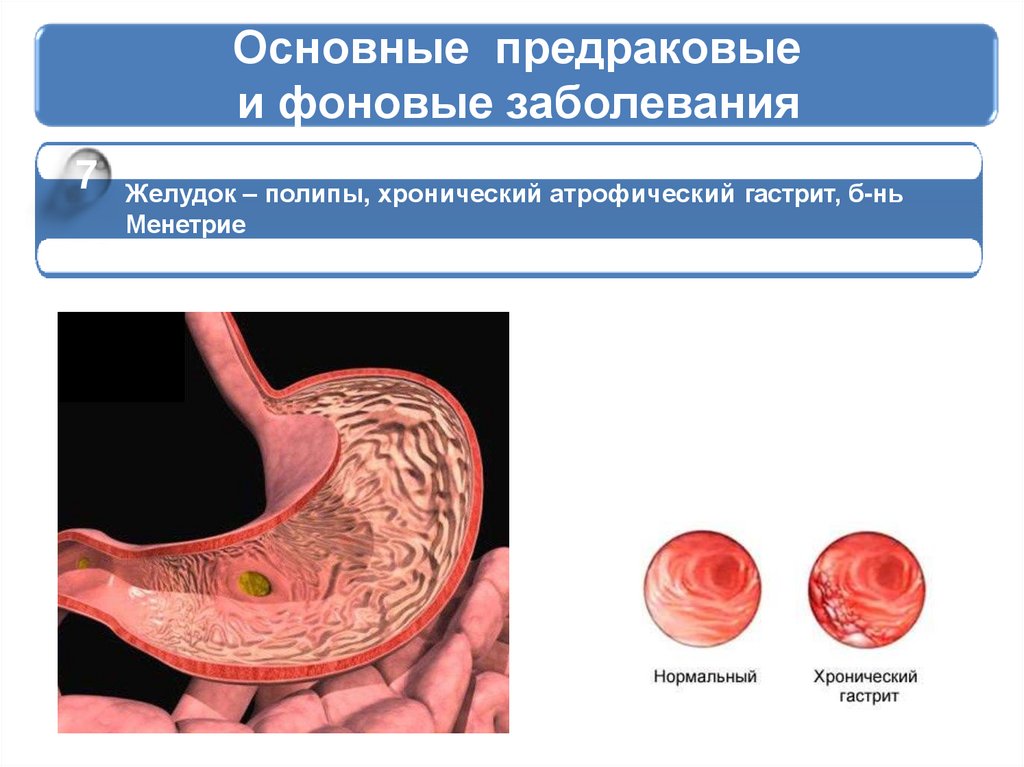
7Желудок – полипы, хронический атрофический гастрит, б-нь
Менетрие
33. Основные предраковые и фоновые заболевания
8Желчный пузырь – камни, полипы.
9
Прямая и ободочная кишка – полипы.
34. Особенности и механизмы действия различных канцерогенов
1Длительный латентный период (у человека
– 5...15 лет).
2
Стадийность морфологических изменений в
процессе канцерогенеза.
3
Сенсибилизирующий эффект.
4
Мутагенный эфект.
5
Иммунодепрессивный эффект.
6
Мембраномоделирующий эффект.
7
Метаболические расстройства.
Сенсибилизация в дерматологии повышение чувствительности
организма к воздействию
раздражителей, вызывающее
аллергическую реакцию.
Мутагены (от мутация и др.-греч.
γεννάω — рождаю) — химические и
физические факторы, вызывающие
наследственные изменения — мутации.
Иммунодепрессан
́ ты - это класс
лекарственных препаратов,
искусственной иммуносупрессии
(искусственного угнетения иммунитета).
Функциональное состояние клеточной
мембраны определяет возможности и
скорость транспорта различных
веществ в клетку и выведение из нее
продуктов обмена.
Введение канцерогенов приводит к
целому ряду метаболических
нарушений: повышается
толерантность к углеводам,
нарушается секреция инсулина и
соматотропного гормона.
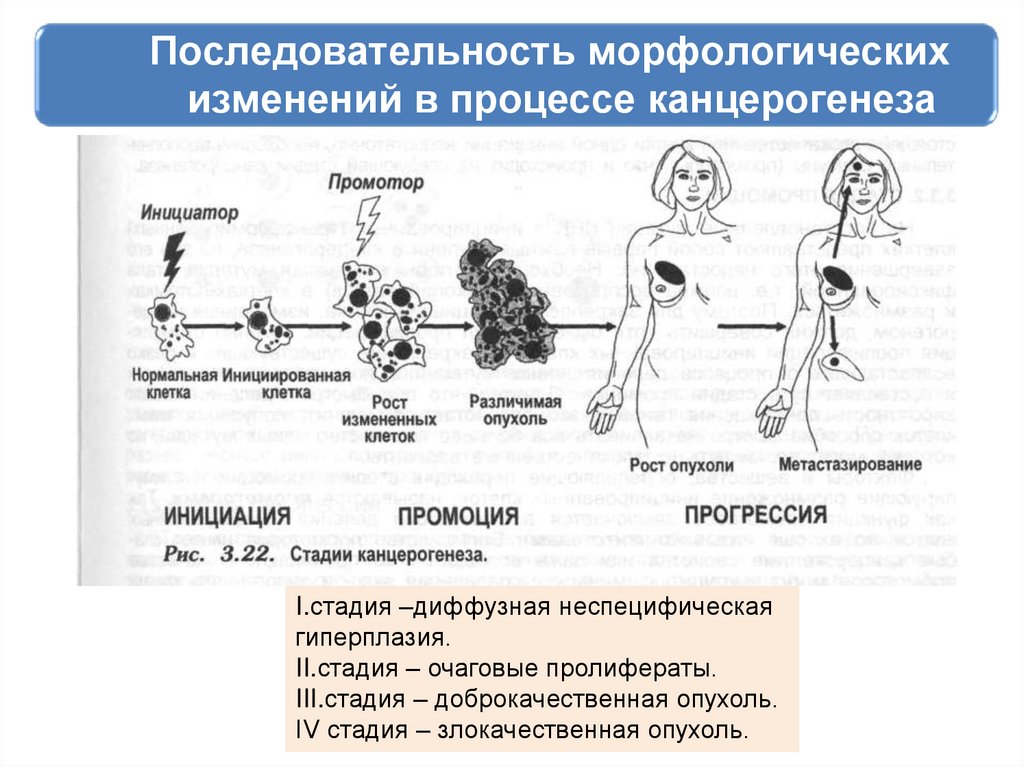
35. Последовательность морфологических изменений в процессе канцерогенеза
I.стадия –диффузная неспецифическаягиперплазия.
II.стадия – очаговые пролифераты.
III.стадия – доброкачественная опухоль.
IV стадия – злокачественная опухоль.
36. Клинические группы онкологических больных
I A – больные с подозрением на онкологические заболевание.I.B – доброкачественные опухоли и предраковые заболевания.
II.– больные со злокачественными
новообразованиями,
подлежащие специальным методам лечения.
II.A – больные со злокачественными новообразованиями,
подлежащие
радикальному лечению.
III.– лица со злокачественными опухолями, которые окончили
радикальное лечение и находятся в ремиссии.
IV.– лица со злокачественными опухолями, которые не подлежат
специальному противоопухолевому лечению, подлежат
паллиативному лечению.
37. Международные символы, применяемые для характеристики опухолевого процесса
Современная клинико - морфологическая классификация предусматриваетделение больных со злокачественными новообразованиями, в зависимости от
распространенности процесса на 4 стадии. В основу этой классификации
положена система ТNМ, разработанная комитетом Международного
противоракового союза.
Символ Т (тумор, опухоль) – описание (характеристика) первичной опухоли,
имеет семь вариантов.
Т 0 – первичная опухоль не верифицируется, хотя имеются метастазы ее.
Т – преинвазивная карционома ( carcinoma in situ) – опухоль локализуется в
пределах слоя, в котором она возникла.
Т 1 – маленькая опухоль (не более 2 см в диаметре), ограниченная пределами
исходной ткани.
Т 2 – небольшая опухоль (не более 4 см в диаметре), не выходящая за пределы
пораженного органа.
Т 3 – опухоль значительных размеров (до 6 см в диаметре), прорастающая
серозные оболочки и капсулы.
Т 4 – опухоль, прорастающая в окружающие ткани и органы.
Т Х – опухоль, величина и границы которой не могут быть точно определены.
38. Международные символы, применяемые для характеристики опухолевого процесса
Символ N (нодулюс, узел) – отражает степень поражения лимфатических узлов,имеет пять вариантов.
N Х – недостаточно данных, чтобы определить характер поражения
лимфатических узлов.
N 0 – признаков поражения лимфатических узлов нет.
N 1 – поражение одного лимфатического узла, располагающегося от
первичного очага на расстоянии до 3 см, диметр пораженного узла меньше 3 см.
N 2 – поражение одного узла, диметр которого 3 - 6 см или нескольких
лимфатических узлов, диметр которых меньше 3 см, но располагаются они на
расстоянии более 3 см от первичной опухоли.
N 3 – поражение одного лимфатического узла, диметр которого 6 см или
нескольких узлов, диметр которых 3 - 6 см, но располагаются они на расстоянии
более 3 см от первичной опухоли.
Символ М (метастазы) – отражает наличие отдельных метастазов, вследствие
гематогенной или лимфогенной диссиминации (метастазы в юкстарегионарные
лимфатические узлы рассматриваются как отдаленные). Символ М имеет три
варианта.
М Х – недостаточно данных для определения степени распространенности.
М 0 – признаков отдаленного метастазирования нет.
М 1 – имеются (единичные, множественные) отдаленные метастазы.
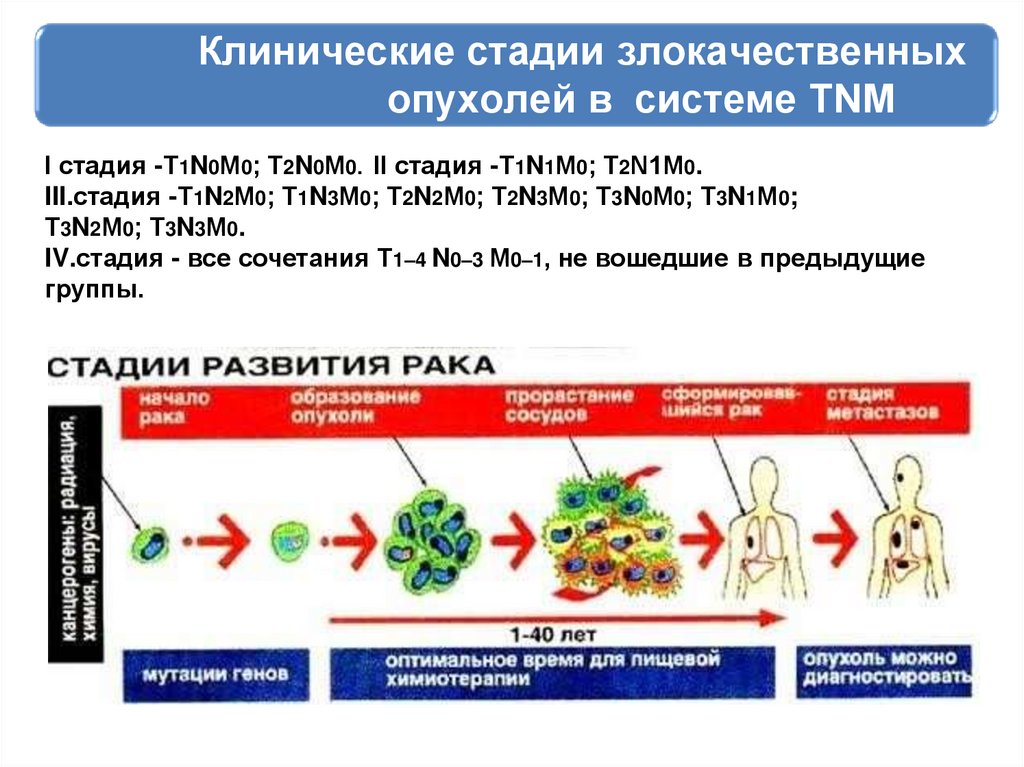
39. Клинические стадии злокачественных опухолей в системе ТNМ
I стадия -Т1N0М0; Т2N0М0. II стадия -Т1N1М0; Т2N1М0.III.стадия -Т1N2М0; Т1N3М0; Т2N2М0; Т2N3М0; Т3N0М0; Т3N1М0;
Т3N2М0; Т3N3М0.
IV.стадия - все сочетания Т1–4 N0–3 М0–1, не вошедшие в предыдущие
группы.
40.
T-размеры, уровень инвазии,морфология
N- количество, морфология
М- есть, нет, морфология?
41. Степени морфологической дифференцировки опухолевой ткани
1–высоко дифференцированная.2–средняя степень дифференцировки.
3 –низкая степень дифференцировки.
4 –недифференцированная.
42. Основные принципы лечения онкологических больных
Для планирования лечения больного необходимклинический диагноз, включающий в себя:
•Морфологическое подтверждение (гистологическую
структуру опухоли, степень дифференцировки, ИГХ и т.д.)
•Локализацию опухоли в поражённом органе
•Форму роста
•Степень местного и общего распространения опухоли
(стадия)
•Оценку общего состояния больного
43. Методы лечения онкологических больных
1.Хирургический (оперативный) метод.2.Лучевая терапия.
3.Химиотерапия (ХТ).
4.Гормональная терапия.
5.Вспомогательная терапия.
6.Сочетанная терапия.
7.Комбинированная терапия.
8.Комплексное лечение.
6.Сочетанный – два варианта одного метода (например,
внутритканевая + наружная лучевая терапия)
7.Комбинированный – хирургическое + лучевое
8.Комплексный – хирургическое+лучевое + лекарственное,
хирургическое+ХТ
44. Виды оперативных вмешательств при онкологических заболеваниях
1.Радикальные:Типовые;
Расширенные;
Комбинированные.
2.Паллиативные;
3.Симптоматические;
4.Реабилитационные.
Типовая
радикальная
операция
при
злокачественной
опухоли
предусматривает
удаление пораженного органа или части его в
пределах заведомо здоровых тканей
вместе с регионарным лимфатическим аппаратом и
окружающей клетчаткой единым блоком.
Расширенная радикальная операция –это типовая
операция в сочетании с
лимаденэктомией
(удаление
регионарных
лимфатических узлов второго и третьего порядка).
Комбинированная радикальная операция выполняется в тех случаях, когда в
процесс вовлечено два и более органа, поэтому удаляются пораженные органы и
их лимфатический аппарат, операции – заведомо не радикальные, но продлевающие
жизнь пациента.
Симптоматические операции – вмешательства устраняющие тягостные симптомы.
Реабилитационные операции – вмешательства, улучшающие качество жизни
больных.
45. Понятие о абластике и антибластике
Абластика – система мероприятий, направленная на предупреждениерассеивания опухолевых клеток в области операционной раны и
развития имплантационных MTS.
1.Тщательное ограничение зоны манипуляции.
2.Применение лазерного или электроскальпеля.
3.Однократное использование тупферов, шариков.
4.Повторная смена или мытье перчаток и инструментов (каждые 30-40 минут).
5.Перевязка и пересечение сосудов до начала мобилизации органа.
6.Удаление опухоли в пределах заведомо здоровых тканей единым блоком с
регионарными лимфатическими узлами и окружающей их клетчаткой.
46. Понятие о абластике и антибластике
Антибластика – система мероприятий, направленных на борьбу сопухолевыми клетками, которые могут попасть в рану во время
операции, создание условий, препятствующих развитию
имплантационных MTS и рецидивов
1.Стимуляция резистентности организма.
2.Предоперационная лучевая и химиотерапия.
3.Создание условий, препятствующих адгезии раковых
клеток.
4.Интраоперационное применение
цитостатиков.
5.Лучевая и химиотерапия в раннем послеоперационном
периоде.
Адгезия клеток необходимая преграда для их миграции
47. Методы лучевой терапии
Методы лучевой терапии делятся на наружные и внутренние в зависимости от способаподведения ионизирующего излучения к облучаемому очагу. Сочетание методов
называют сочетанной лучевой терапией.
Наружные методы облучения - методы, при которых источник излучения находится
вне организма. К наружным методам относятся методы дистанционного облучения на
различных установках с использованием разного расстояния от источника излучения
до облучаемого очага.
К наружным методам облучения относятся:
дистанционная γ-терапия;
дистанционная, или глубокая,
рентгенотерапия;
терапия тормозным излучением высокой энергии;
терапия быстрыми электронами;
протонная терапия, нейтронная и терапия
другими ускоренными частицами;
аппликационный метод облучения;
близкофокусная рентгенотерапия (при лечении злокачественных опухолей кожи).
48. Методы лучевой терапии
Внутренние методы облучения - методы, прикоторых источники излучения вводят в ткани
или в полости организма, а также применяют в
виде радиофармацевтического препарата,
введенного внутрь пациента.
К внутренним методам облучения относятся:
внутриполостное облучение;
внутритканевое облучение;
системная радионуклидная терапия.
Последовательное применение дистанционного и
контактного методов облучения называется сочетанным
лучевым лечением. Основным преимуществом такого
облучения является возможность получения высокого
местного терапевтического эффекта и снижение
интегральной дозы.
Ввиду того, что при дистанционной лучевой терапии
глубоколежащих опухолей в пучок излучения всегда
попадают здоровые ткани, применение сочетанных
методов позволило более оптимально
сконцентрировать максимальную дозу в опухоли и
регионарных путях метастазирования при сравнительно
меньшей лучевой нагрузке на здоровые ткани.
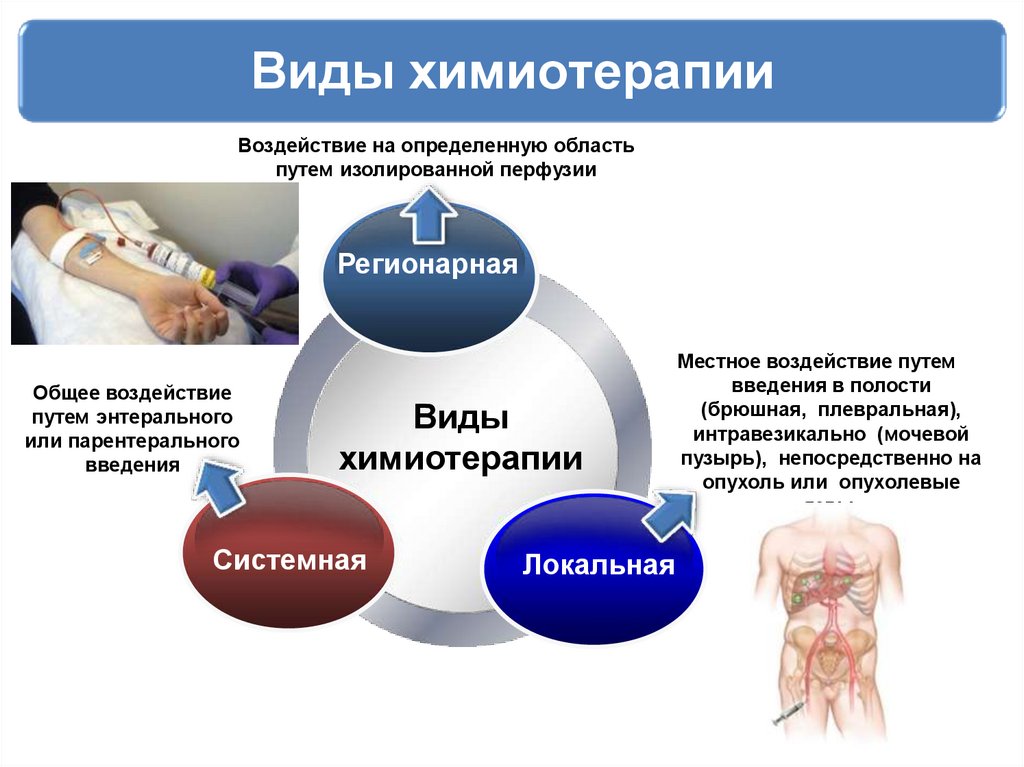
49. Виды химиотерапии
Воздействие на определенную областьпутем изолированной перфузии
Регионарная
Общее воздействие
путем энтерального
или парентерального
введения
Виды
химиотерапии
Системная
Локальная
Местное воздействие путем
введения в полости
(брюшная, плевральная),
интравезикально (мочевой
пузырь), непосредственно на
опухоль или опухолевые
язвы.
50. Цитостатики
Чувствительность опухолей кцитостатикам:
1.
Высокочувствительны
е.
2.
Относительно
чувствительные.
3.
Относительно
резистентные.
4.
Резистентные.
Критерии эффективности
цитостатиков:
1.
Полная регрессия –
исчезновение всех
признаков опухоли.
2.
Частичная регрессия –
уменьшение опухоли на
50%.
3.
Стабилизация
процесса –
уменьшение опухоли менее,
чем на 50% при
отсутствии новых
очагов.
4.
Прогрессирование –
увеличение опухоли более
чем на 25% или
появление новых
очагов.
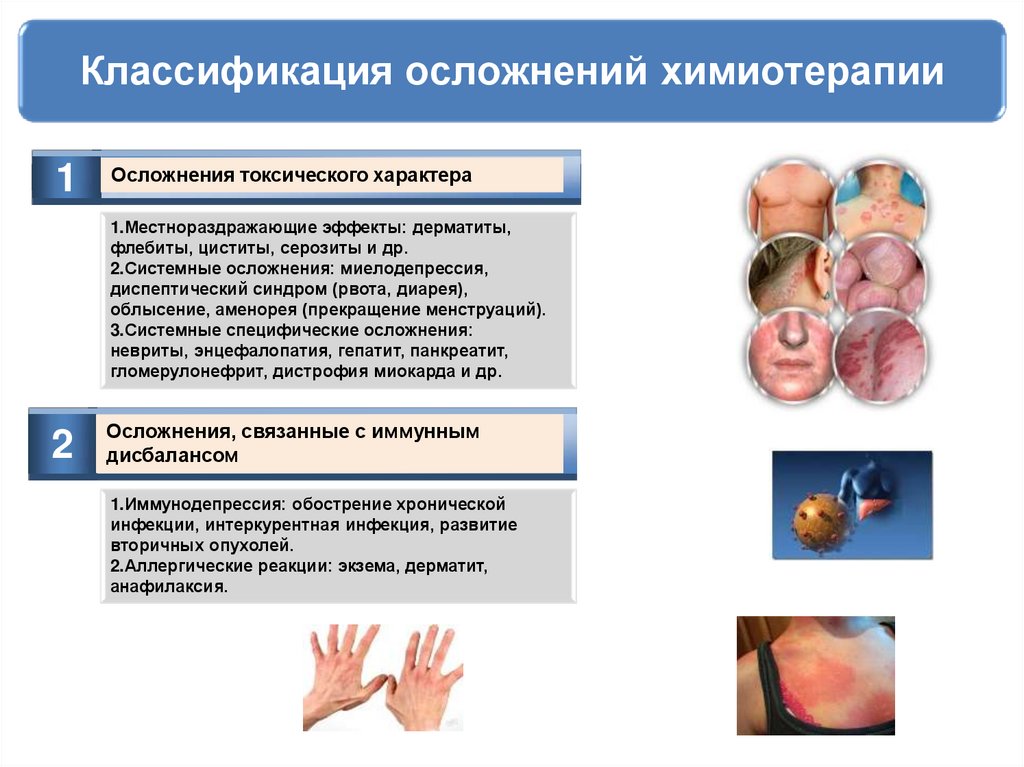
51. Классификация осложнений химиотерапии
1Осложнения токсического характера
1.Местнораздражающие эффекты: дерматиты,
флебиты, циститы, серозиты и др.
2.Системные осложнения: миелодепрессия,
диспептический синдром (рвота, диарея),
облысение, аменорея (прекращение менструаций).
3.Системные специфические осложнения:
невриты, энцефалопатия, гепатит, панкреатит,
гломерулонефрит, дистрофия миокарда и др.
2
Осложнения, связанные с иммунным
дисбалансом
1.Иммунодепрессия: обострение хронической
инфекции, интеркурентная инфекция, развитие
вторичных опухолей.
2.Аллергические реакции: экзема, дерматит,
анафилаксия.
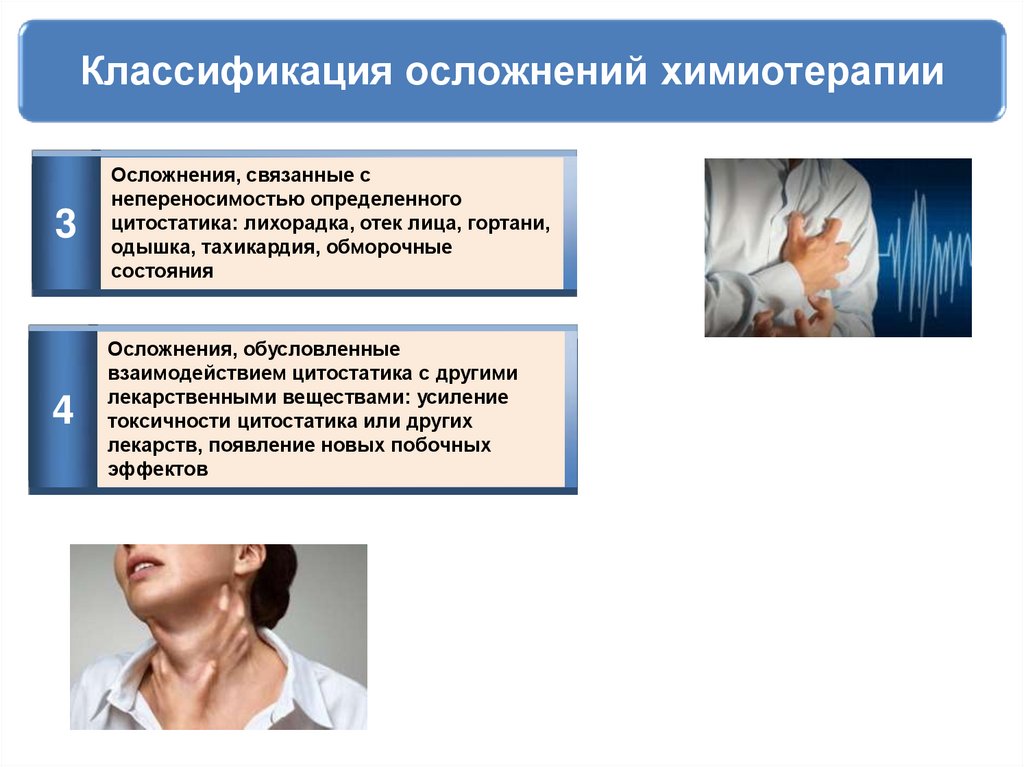
52. Классификация осложнений химиотерапии
3Осложнения, связанные с
непереносимостью определенного
цитостатика: лихорадка, отек лица, гортани,
одышка, тахикардия, обморочные
состояния
4
Осложнения, обусловленные
взаимодействием цитостатика с другими
лекарственными веществами: усиление
токсичности цитостатика или других
лекарств, появление новых побочных
эффектов
53. Сроки возникновения осложнений при химиотерапии
1. Непосредственные (первые сутки).2. Ближайшие (1-2 недели).
3. Отсроченные (3-6 недели).
4. Отдаленные (месяцы, годы).
1.Непосредственные побочные эффекты (ПЭ) – наблюдаются в первые часы
после введения препарата, максимум сутки (рвота, тошнота, лекарственная
лихорадка, обморок, головокружение, головная боль, реже – понос, кожные
сыпи, общие аллергические реакции).
2.Ближайшие ПЭ – проявляются в процессе химиотерапии, чаще во второй
половине курса или к его концу (миелодепрессия, диспепсический синдром,
неврологические и аутоиммунные нарушения, токсические поражения
мочевыделительной системы, периферические нейропатии).
3.Отсроченные ПЭ – возникают через 3 - 6 недель после окончания курса ХТ
(нарушения функции печени и миокарда).
4.Отдаленные ПЭ – развиваются позднее 6-8 недель от момента завершения
ХТ (полное выпадение волос, снижение иммунитета, нарушения сердечной
деятельности).
54. Методы лечения онкологических больных
Гормонотерапия:1.Препараты мужских половых гормонов.
2.Препараты женских половых гормонов.
3.Глюкокортикоиды.
4.Вещества не гормональной природы,
блокирующее действие некоторых
гормонов.
Вспомогательная терапия.
Различные воздействия, которые
самостоятельно не оказывают влияния на
течение злокачественной опухоли, но они
усиливают действие лучевой,
химиогормональной терапии или
повышают устойчивость организма.
1.Стимуляция иммунологической и
неспецифической резистентности
организма.
2.Коррекция метаболизма.
3.Стабилизация перекисного окисления
липидов.
4.Гипертермия.
5.Гипергликемия.
55. Методы лечения онкологических больных
Сочетанная терапияСочетанное одновременное или
последовательное воздействие
нескольких компонентов внутри
одного из методов лечения (2-3
химиопрепарата, гормона и др).
Комбинированное лечение
Комбинация хирургического и
лучевого методов, которые
применяются
одновременно или
последовательно.
Комплексное лечение опухолей
Наиболее распространенный метод лечения
злокачественных опухолей, обычно включает
хирургический, лучевой и
химиотерапевтический методы, либо
хирургический и химиотерапевтический.
56. Наиболее реальные факторы развития рака
(эпидемиологические данные)Наследственные
Алкоголь
факторы
Ионизирующие 2,5%
2,3%
излучени
Загрязнениея
3,5%
окружающей среды
Причины не
установлены
3,7%
Питание
35%
4%
Профессиональные
вредности
4%
Солнечная
радиация, УФ
5%
Нарушение функции
половых гормонов
10%
Курение
30%
57. Основные факторы риска
58.
• Первичная профилактика• Вторичная профилактика
• Третичная профилактика
59. Реальные пути профилактики рака
1Коррекция психо-эмоционального статуса
2
Рациональное питание
60. Реальные пути профилактики рака
3Ограничение (устранение) действия
канцерогенных факторов
4
Режим труда и отдыха
61. Реальные пути профилактики рака
5Коррекция механизмов реактивности
и резистентности организма
6
Лечение предраковых заболеваний
62. Профилактика
Первичная (санитарно-гигиеническая)Первичная направлена на устранение
или снижение воздействия
канцерогенных факторов (химических,
физических и биологических) на клетки
мишени, повышение специфической и
неспецифической сопротивляемости
организма.
Осуществляется с помощью санитарногигиенических мероприятий, а также
путем коррекции биохимических,
генетических, иммунобиологических и
возрастных нарушений.
Вторичная (медицинская)
Вторичная включает в себя выявление,
лечение и наблюдение лиц уже
имеющих предраковые заболевания,
подвергающихся длительному
воздействию канцерогенных факторов,
нуждающихся в хирургической,
лекарственной или иной коррекции.
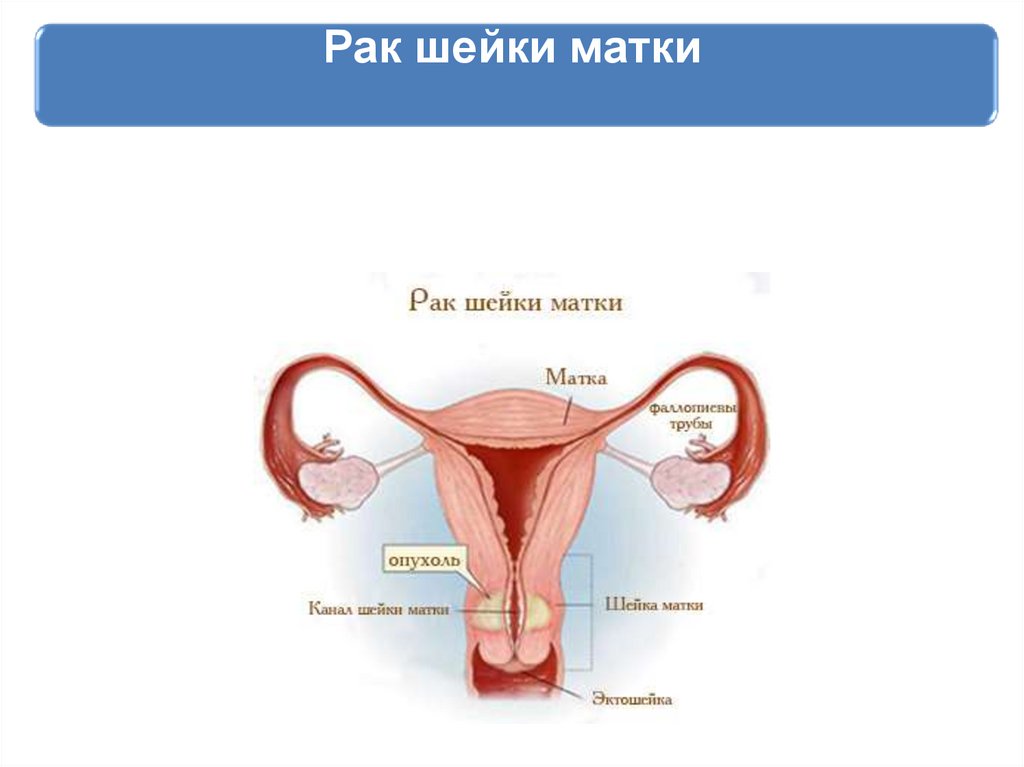
63. Рак шейки матки
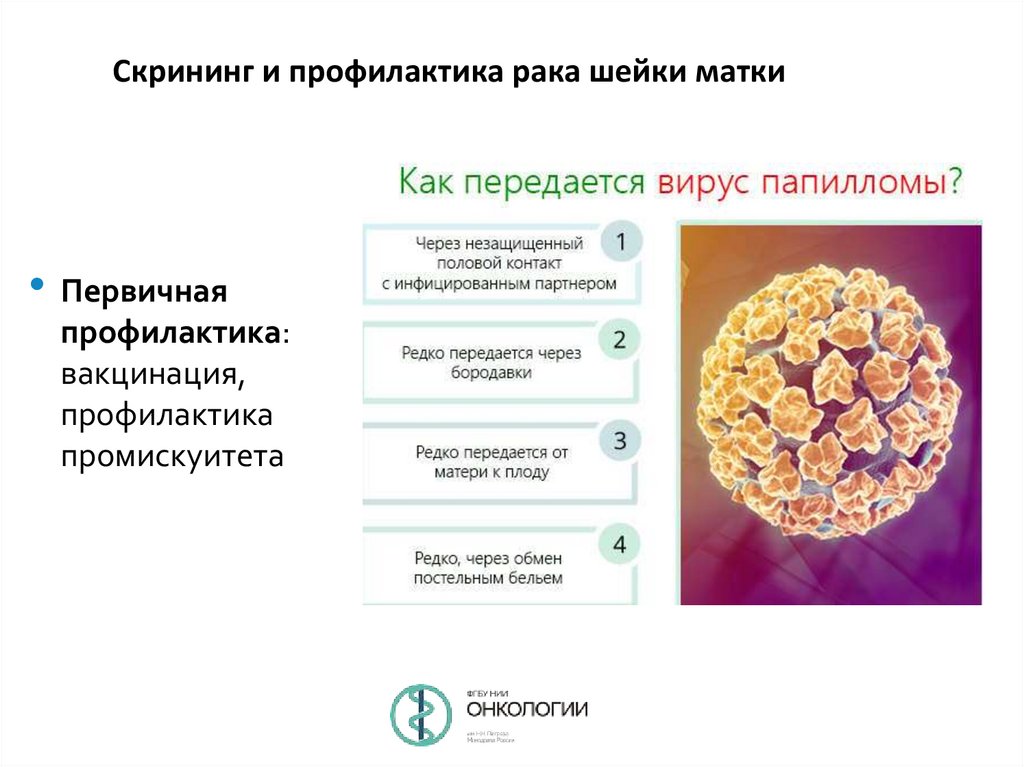
64.
Скрининг и профилактика рака шейки матки• Первичная
профилактика:
вакцинация,
профилактика
промискуитета
65. РАК МОЛОЧНОЙ ЖЕЛЕЗЫ
66.
Скрининг и профилактика рака молочной железы• Рентгеновская маммография
• МРТ молочной железы
67.
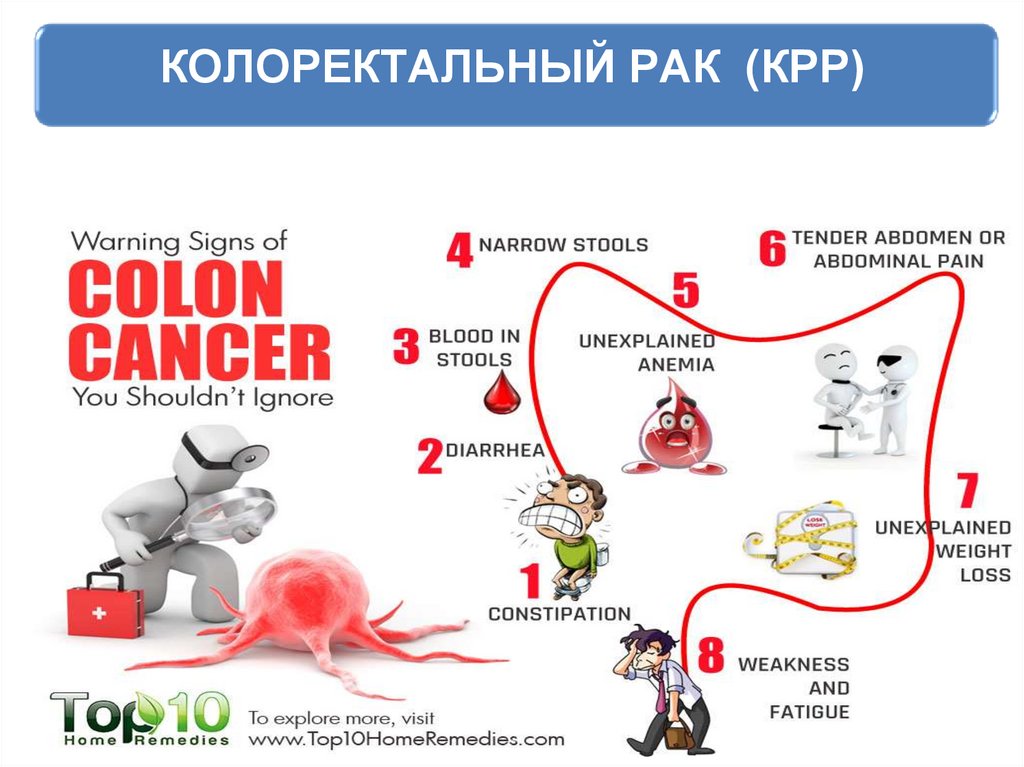
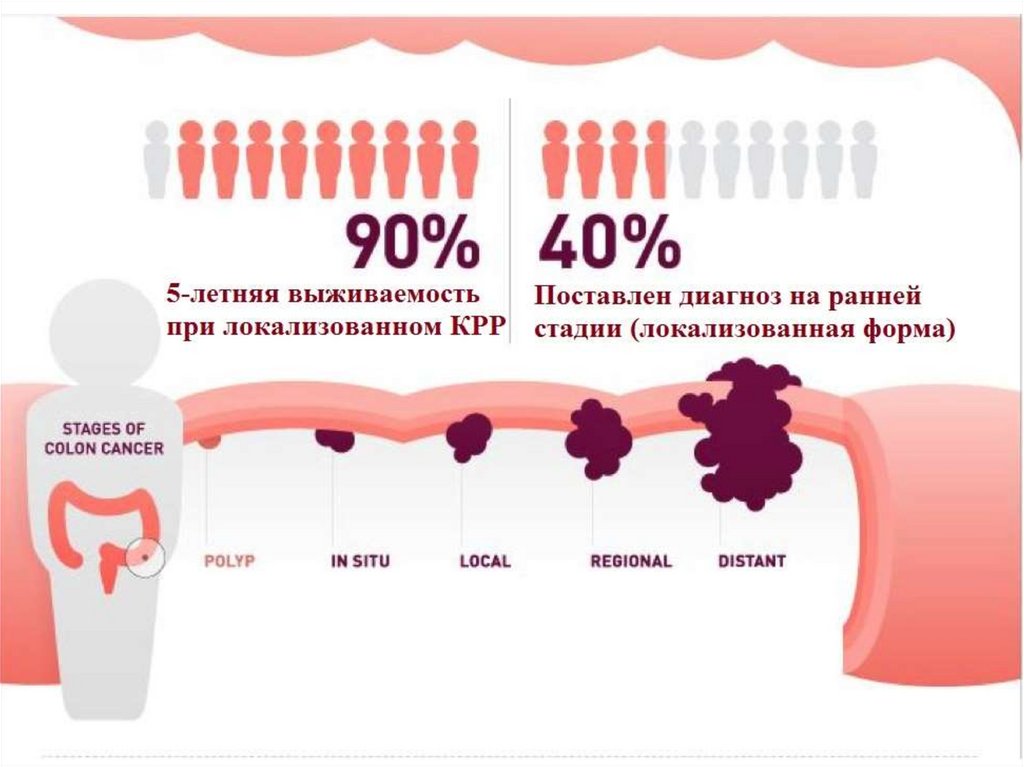
Скрининг и профилактика рака молочной железы68. КОЛОРЕКТАЛЬНЫЙ РАК (КРР)
69.
Скрининг и профилактика КРР• Диета
• Лечение хронических
воспалительных
заболеваний толстой и
прямой кишки, полипов
Колоноскопия
70.
Скрининг и профилактика КРРПервичная профилактика:
•Диета
•Лечение хронических
воспалительных
заболеваний толстой и
прямой кишки, полипов
71. РАК ЛЕГКИХ
72.
Скрининг и профилактика рака легкихПервичная профилактика:
•Отказ от курения, избегание ингаляции
химических канцерогенов
73.
Скрининг и профилактика рака легких• рентгенография легких или компьютерная томография
легких в группе высокого риска
74. РАК КОЖИ
•Профессиональная деятельность связана с нахождением под воздействиемУФ-радиации, а также регулярно проводящие свой отпуск в низких
географических широтах
•Профессиональная деятельность связана с различными химическими
канцерогенами,
ионизирующей
радиацией
и
электромагнитным
излучением
•Иммунодефицит
•Длительное время прием гормональных препаратов
•Меланоз Дюбрейля
•Пигментные
невусы
постоянно
подвергаются
механической
травматизации, а также с однократное травмирование пигментных невусов
кожи
•Пигментные невусы кожи размером 1,5 см и более визуально черной или
темно - коричневой окраски
•Женщины в период беременности или лактации
•Период полового созревания, климакса
•Прерывание беременности
•Эндокринные сбои.
75. Группы риска
• Три и более эпизода тяжелых солнечных ожогов кожи втечение жизни;
• 1 и 2 фототип кожи (склонность к солнечным ожогам
кожи, рыжие волосы, голубые глаза, светлая кожа);
• Родственники больных меланомой кожи;
• Люди с наличием лентиго и веснушек;
• Наличие трех и более диспластических невусов;
• Люди, имеющие на коже более 50 пигментных невусов
любого размера.
76.
Скрининг и профилактика рака кожи• Первичная профилактика: ограничение влияния
ультрафиолетового излучения
77.
Извещение о больном с впервые в жизниустановленным диагнозом злокачественного
заболевания
78.
Выписка из медицинской карты стационарногобольного злокачественным новообразованием
79.
Протокол на случай выявления у больного запущеннойформы злокачественного новообразования
(клиническая группа IV)
80.
Контрольная карта диспансерного наблюдениябольного злокачественным новообразованием
81.
Сеть онкологической службы в районахНовосибирской области
Первичные онкологические кабинеты в
ЦРБ и МО города Новосибирска(56)
Население Новосибирской области 2 млн.779,5 тыс.человек
территория 178,2 тыс.кв.км
81





























































 medicine
medicine








